BAB 2
TINJAUAN PUSTAKA 2.1 Jenis Hemoglobin
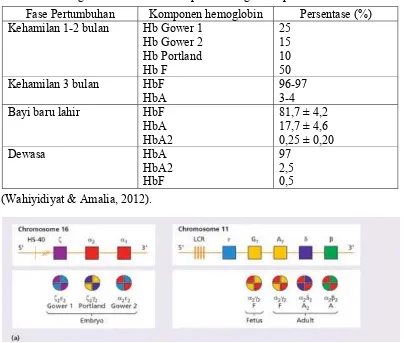
Terdapat 3 jenis hemoglobin: hemoglobin embrional (Hb Gower1, Hb Gower 2
dan Hb Portland), hemoglobin fetal (HbF) dan hemoglobin dewasa (HbA dan
HbA2). Masing-masing jenis hemoglobin tersebut mempunyai susunan tertentu
pada rantai globin dan setiap rantai globin disintesis pada suatu kromosom yang
spesifik. Rantai epsilon, beta, gamma, dan delta dibentuk oleh gen yang terletak
dalam kromosom 11. Rantai alpha dan zeta dibentuk oleh gen pada kromosom 16
(Ciesla, 2007).
Fase Pertumbuhan Komponen hemoglobin Persentase (%) Kehamilan 1-2 bulan Hb Gower 1
Hb Gower 2 Kehamilan 3 bulan HbF
HbA
Tabel 2.1 Hemoglobin normal manusia pada berbagai fase pertumbuhan
(Wahiyidiyat & Amalia, 2012).
2.2 Talasemia
2.2.1 Klasifikasi
Berdasarkan letak defek dari sintesis rantai globin talasemia dibagi menjadi 2
kelompok (Bakta, 2006) :
1. Talasemia alfa : defek pada sintesis rantai alfa
2. Talasemia beta : defek pada sintesis rantai beta
Talasemia-α
Talasemia-α dikelompokkan ke dalam empat bentuk genotip dengan gejala klinis yang berbeda (Atmakusuma & Setyaningsih, 2009). Secara normal terdapat empat
buah gen globin-α, beratnya penyakit secara klinis dapat digolongkan menurut jumlah gen yang tidak ada atau tidak aktif (Hoffbrand, et al., 2005).
1. Talasemia-2-α trait (-α/αα)
Di sebut juga talasemia-αsilent carrier. Pada penderita hanya dijumpai delesi satu rantai α (-α),yang diwarisi dari salah satu orang tuanya. Sedangkan rantai-α lainnya yang lengkap (αα), diwarisi dari pasangan orang tuanya dengan rantai normal. Penderita kelainan ini merupakan pembawa sifat yang tidak memberikan
gejala dan tanda ( an asymptomatic , silent carrier state). Kelainan ini ditemukan
pada 15-20% populasi keturunan Afrika (Atmakusuma & Setyaningsih, 2009).
2. Talasemia-1-α trait (-α/-α atau αα/--)
Di sebut juga talasemia-α minor. Pada penderita ditemukan delesi dua loki. Delesi ini dapat berbentuk homozigot-α+ (-α/-α) atau heterozigot-α0 (αα/-) (Atmakusuma & Setyaningsih, 2009).
3. Hemoglobin H disease (--/-α)
Pada penderita ditemukan delesi tiga loki. Keadaan ini dikenal sebagai penyakit
Hb H karena hemoglobin H (β4) dapat dideteksi dalam eritrosit pasien melalui pemeriksaan elektroforesis atau sediaan retikulosit. Pada janin, terbentuk Hb
4. Hydrops fetalis dengan Hb Bart’s (--/--)
Pada fetus ditemukan delesi 4 loki. Tidak adanya keempat gen akan menekan
sintesis rantai-α seluruhnya dan karena rantai α esensial penting untuk hemoglobin fetus dan dewasa, keadaan ini tidak sesuai untuk hidup biasanya
menyebabkan kematian in utero (hidrops fetalis) (Atmakusuma & Setyaningsih,
2009).
Talasemia-β
Talasemia-β dibagi dalam 4 kelompok : 1. Talassemia-β (silent carrier)
Merupakan penderita talasemia dengan variasi mutasi β yang heterogen, dimana hanya terjadi sedikit gangguan produksi rantai-β, sehingga hampir tidak ditemukan kelainan hematologis (Atmakusuma, 2009).
2. Talasemia-β minor (trait)
Keadaan ini biasanya tanpa gejala, ditandai dengan gambaran darah mikrositik
hipokrom (MCV dan MCH rendah) dan anemia ringan (hemoglobin 10-15 g/dl).
Kadar Hb A2 yang tinggi (>3,5%) memastikan diagnosis (Hoffbrand, et al.,
2005).
3. Talasemia intermedia
Kasus talasemia dengan derajat keparahan sedang (hemoglobin 7,0-10,0 g/dl)
(Hoffbrand, et al., 2005). Penderita talasemia-β intermedia secara klinis dapat berupa asimptomatik, namun kadang-kadang memerlukan transfusi darah yang
umumnya tidak bertujuan untuk mempertahankan hidup (Atmakusuma &
Setyaningsih, 2009).
4. Talasemia-β mayor
Keadaan ini rata-rata terjadi pada 1 dari 4 anak bila kedua orang tuanya
merupakan pembawa sifat talasemia-β. Tidak ada rantai β atau sedikit rantai β yang disintesis. Rantai α yang berlebih berpresipitasi dalam eritroblas dan eritrosit matur, menyebabkan eritropoesis inefektif dan hemolisis berat (Hoffbrand, et al.,
2.2.2 Patofisiologi
Patofisiologi Talasemia-β Mayor
Pada talasemia beta, terjadi kelebihan rantai α yang mengendap pada prekursor sel darah merah dalam sumsum tulang dan sel progenitor pada darah tepi. Presipitasi
ini akan menimbulkan gangguan pematangan prekursor eritroid dan eritropoesis
yang tidak efektif, sehingga umur eritrosit menjadi pendek. Akibatnya, timbul
anemia. Sebagian kecil prekursor eritrosit tetap memiliki kemampuan membuat
rantai γ, menghasilkan HbF extra uterine. Akibatnya, kelebihan rantai α lebih kecil karena sebagian bergabung dengan rantai γ membentuk HbF. Keadaan ini terjadi selama masa fetus, yang kaya HbF. Kombinasi anemia pada talasemia β dan eritrosit yang kaya HbF dengan afinitas oksigen tinggi, menyebabkan
hipoksia berat yang menstimulasi produksi eritropoetin. Hal ini mengakibatkan
peningkatan masa eritroid yang tidak efektif dengan perubahan tulang,
metabolisme rate yang tinggi dan gambaran klinis talasemia β mayor. Penimbunan lien dengan eritrosit abnormal mengakibatkan pembesaran limpa,
sehingga menimbulkan gambaran hipersplenisme. Pada limpa yang membesar
makin banyak sel darah merah abnormal yang terjebak, yang dihancurkan oleh
sistem fagosit. Hiperplasia sumsum tulang kemudian akan meningkatkan absorpsi
besi dan muatan besi. Beberapa gejala ini bisa diatasi dengan transfusi untuk
menekan eritropoesis, tapi akan meningkatkan penimbunan besi. Di dalam tubuh
besi terikat oleh transferin, dalam perjalanan ke jaringan, besi ini segera diikat
dalam timbunan molekul berat rendah. Bila berjumlah banyak dapat merusak sel.
Normalnya ikatan besi pada transferin mencegah terbentuknya radikal bebas. Pada
orang dengan kelebihan besi, transferin menjadi tersaturasi penuh, dan fraksi besi
yang tidak terikat transferin dapat terdeteksi di dalam plasma. Hal ini
mengakibatkan terbentuknya radikal bebas dan meningkatnya jumlah besi di
jantung, hati dan kelenjar endokrin sehingga mengakibatkan kerusakan dan
Hal Yang Terjadi Manisfestasi
Mutasi primer terhadap produksi
globin
Sintesis globin tidak seimbang
Efek rantai globin berlebihan
terhadap survival eritrosit
Anemia
Efek eritrosit abnormal terhadap
fungsi organ
Splenomegali, hepatomegali dan
hiperkoagubilitas
Metabolisme besi yang abnormal Kerusakan jaringan hati, endokrin,
miokardium, kulit
Pengobatan Muatan besi berlebih, kelainan
tulang, infeksi yang ditularkan
lewat darah, toksisitas obat
2.2.3 Manisfestasi Klinis
Manisfestasi Klinis Talasemia-β
Sindrom Gambaran Laboratoris Gambaran Klinis
Talasemia-β mayor Anemia berat, gambaran eritrosit hipokrom,
poikilositosis, sel target,
sel teardrop,stippled dan
bernukleus. HbF dan
HbA2 meningkat. HbA
tidak ada sama sekali
atau mengalami
penurunan. Saturasi
transferrin > 80%.
Biasanya pada pada anak
berusia 6 bulan sampai 2
tahun dengan gejala
anemia berat. Jika tidak
diberikan transfusi akan
pipi dan dagu atas.
Pertumbuhan fisik juga
(Drew, 2004).
(Hollar, 2001). Gambar 2.2 Gambaran sel target
(Krafts, 2009).
Gambar 2.3 Gambaran mikrositik hipokrom pada pemeriksaan darah tepi talasemia minor
2.2.4 Diagnosis
Algoritma pendekatan diagnosis talasemia
Untuk menegakkan diagnosis pasti talasemia, perlu dilakukan analisis hemoglobin
diantaranya dengan elektroforesis hemoglobin atau dengan HPLC ( high
performance liquid chromatography) (Vanichsetakul, 2011).
2.2.5 Penatalaksanaan
1. Severe beta-talasemia diseases dengan kadar hemoglobin < 7.0 gr/dl atau
hematokrit < 20 %
Transplantasi sumsum tulang
Transfusi darah
Terapi kelasi besi Distribusi HbF intraseluler
Pemeriksaan fisik
(Pucat, ikterus, splenomegali, deformitas skeletal, pigmentasi)
Laboratorium darah dan sediaan apus
(Hemoglobin, MCV, MCH, retikulosit, jumlah eritrosit, gambaran darah tepi/termasuk badan inklusi dalam eritrosit
darah tepi atau sumsum tulang, dan presipitasi HbH)
Elektroforesis hemoglobin
(Adanya Hb abnormal, termasuk analsis pada pH 6‐7 untuk HbH dan Hb Bart’s
Penentuan HbA2 dan HbF (Untuk memastikan talasemia‐β)
Asam folat
Splenektomi (Vanichsetakul, 2011)
Vitamin C (200 mg perhari) untuk meningkatkan ekskresi besi
Terapi endokrin untuk merangsang hipofisis bila pubertas terlambat. Penderita osteoporosis mungkin memerlukan penambahan kalsium,
vitamin D dan bisfosfonat.
Imunisasi hepatitis B diberikan pada semua pasien non imun. Pada
hepatitis C yang ditularkan lewat transfusi, diobati dengan interferon-α dan ribavirin (Hoffbrand, et al., 2005).
2. Moderately severe talasemia disease dengan kadar hemoglobin 7-9 gr/dl
atau hematokrit 20-27%
Transfusi darah reguler dan kelasi besi pada beberapa kasus tertentu
Transfusi darah sewaktu pada saat terjadi krisis hemolisis
Splenektomi pada beberapa kasus tertentu (Vanichsetakul, 2011).
3. Mild talasemia diseases dengan kadar hemoglobin >9gr/dl atau hematokrit
>27%
Transfusi darah sewaktu pada saat krisis hemolisis
Asam folat (Vanichsetakul, 2011).
4. Asymptomatic or talasemia trait or carrier tidak membutuhkan terapi
spesifik (Vanichsetakul, 2011).
Transfusi darah
Pemberian transfusi mengurangi komplikasi anemia dan membantu pertumbuhan
dan perkembangan. Transfusi dilakukan pada kadar hemoglobin <6 gr/dl dalam
interval 1 bulan selama 3 bulan berturut-turut. Regimen yang digunakan untuk
mempertahankan hemoglobin pada kadar 9,5 gr/dl menunjukkan penurunan
kebutuhan transfusi dan memperbaiki kontrol beban besi tubuh, dibandingkan
dilakukan transfusi pertama, status besi dan folat pasien harus diukur, dan
diberikan vaksin hepatitis B (Permono & Ugrasena, 2012). Volume darah yang
ditransfusi tergantung dari beberapa faktor diantaranya berat badan, target
hemoglobin dan nilai hematokrit darah donor. Secara umum jumlah darah yang
ditransfusikan tidak boleh melebihi 15-20 ml/kg/hari untuk mencegah
peningkatan volume darah yang tiba-tiba (Surapon, 2011). Pasien harus diperiksa
genotipnya pada permulaan program transfusi untuk mengantisipasi bila timbul
antibodi eritrosit terhadap eritrosit yang ditransfusikan (Hoffbrand, et al., 2005).
Untuk mencegah reaksi transfusi diberikan darah segar yang telah disaring untuk
memisahkan leukosit dan komponen protein plasma (Weatherall, 2010).
Kelebihan besi merupakan konsekuensi yang paling penting dari transfusi pada
pasien talasemia (Permono & Ugrasena, 2012). Pasien yang menerima terapi
transfusi berulang tanpa terapi kelasi besi dapat mengalami berbagai kerusakan
jaringan akibat akumulasi besi (Borgna-Pignatti, et al., 2004).
Terapi kelasi besi
Terapi kelasi besi digunakan untuk mengatasi kelebihan besi. Obat pilihan utama
adalah deferoxamine. Deferoxamine diberikan melalui infus dengan pompa
portable pada subkutan abdomen, biasanya diberikan pada malam hari selama
8-12 jam. Terapi kelasi dimulai pada saat serum ferritin mencapai 1000 µg/dl atau
setelah 12-15 kali transfusi darah (Weatherall, 2010). Penentuan konsentrasi
feritin serum atau plasma merupakan cara tersering yang digunakan untuk
estimasi tidak langsung dari simpanan besi tubuh terkait untuk terapi kelasi besi.
Interpretasi kadar feritin serum dapat dipegaruhi berbagi kondisi seperti defesiensi
askorbat, infeksi akut, inflamasi kronis, dan kerusakan hati, yang semuanya sering
terjadi pada pasien talasemia mayor. Oleh karena itu, konsentrasi feritin serum
bukan merupakan indikator yang tepat untuk kadar besi dan kepercayaan pada
hasil pengukuran dapat menyebabkan manajemen yang keliru pada pasien.
Pengukuran konsentrasi besi hati merupakan metode yang paling kuantitatif,
spesifik dan sensitif untuk mengukur kadar besi tubuh pada pasien talasemia.
dan sel Kupffer, aktivitas inflamasi dan gambaran histologi hati. Prosedur
dilakukan dengan bantuan USG (Permono & Ugrasena, 2012). Dosis awal
deferoksamin yang diberikan 20mg/kg selama 5 kali / minggu disertai dengan
pemberian vitamin C (Weatherall, 2010). Dengan pemberian kelasi besi yang
teratur, harapan hidup penderita talasemia mayor membaik secara nyata. Pada
beberapa kasus, terapi kelasi terus menerus yang intensif dengan deferioksamin
intravena dapat memperbaiki kerusakan jantung yang disebabkan penimbunan
besi. Walaupun demikian, pasien seringkali tidak patuh dan obat tersebut mahal.
Lagipula deferioksamin memiliki efek samping, terutama pada pasien dengan
kadar feritin rendah, berupa tuli nada tinggi, kerusakan retina, kelainan tulang dan
retardasi pertumbuhan (Hoffbrand, et al., 2005). Pasien yang menerima terapi
deferioksamin harus menjalani pemeriksaan auditorik dan funduskopi setiap
tahun. Mahal dan tidak nyamannya pemberian deferioksamin mendorong
penemuan agen kelator besi yang aktif secara oral. Agen ini merupakan 1,2
dimethyl-3 hydroxypyridin-4-one (deferipron,L1), yang dipatenkan tahun 1982
sebagai alternatif deferoksamin untuk pengobatan kelebihan besi kronis. Obat ini
dapat diberikan secara tersendiri atau dalam kombinasi dengan deferoksamin.
Deferipron kurang efektif bila dibandingkan dengan deferioksamin. Efek samping
yang timbul berupa agranulositosis dan neutropenia (Permono & Ugrasena, 2012)
Splenektomi
Splenektomi dapat menurunkan kebutuhan darah sampai 30% pada pasien yang
indeks transfusinya melebihi 200 ml/kg/tahun. Karena adanya resiko infeksi,
splenektomi sebaiknya ditunda hingga usia 5 tahun. Sedikitnya 2-3 minggu
sebelum operasi, pasien harus diberi vaksin pneumococcal dan Haemophilus
influenzae tipe B (Permono & Ugrasena, 2012). Pemberian profilaksis dengan
penicillin, amoxicillin, atau erythromycin di rekomendasikan selama dua tahun
Transplantasi sumsum tulang
Keberhasilan transplantasi allogenik pada pasien talasemia, membebaskan pasien
dari transfusi kronis namun tidak menghilangkan kebutuhan terapi pengikat besi
pada semua kasus. Pengurangan konsentrasi besi pada hati hanya ditemukan pada
pasein muda dengan bebas besi rendah sebelum transplantasi. Baik flebotomi
maupun pemberian deferoksamin jangka pendek aman dan efektif untuk
menurunkan besi jaringan pada pasien “eks-talasemia” dan dapat dimulai 1 jam
setelah transplantasi sumsum tulang jika konsentrasi besi hati > 7mg/kg berat
kering jaringan hati.
Ada tiga faktor yang mempengaruhi keberhasilan transplantasi sumsum tulang
(Permono & Ugrasena, 2012) :
1. Tingkat hepatomegali
2. Adanya fibrosis portal pada biopsi hati
3. Efektivitas terapi kelasi besi sebelum transplantasi
Pasien yang menjalani transplantasi tanpa faktor diatas (kelas I) memiliki
probabilitas overall survival (OS) 93% dan disease free survival (DFS) 91% .
Pasien dengan 1 atau 2 faktor resiko (kelas II) memiliki probabilitas OS 87% dan
DFS 79%. Sedangkan pasien dengan 3 faktor resiko (kelas III) memiliki
probabilitas OS 79% dan DFS 58% (Sayani, et al., n.d).
2.2.6 Komplikasi
1. Komplikasi jantung
Gagal jantung dan aritmia yang disebabkan kelebihan besi merupakan penyebab
kematian utama pada talasemia dengan persentase 60,2% dan 6,8%
(Borgna-Pignatti, et al., 2004).
2. Komplikasi hati
Gangguan hati merupakan komplikasi yang umum terjadi pasien talasemia
darah, kelebihan besi, toksisitas obat dan gangguan empedu akibat batu empedu
(Sayani, et al., n.d).
3. Komplikasi endokrin
Komplikasi yang umum berupa hipogonadism dan pubertas terlambat. Semua
pasien anak harus dievaluasi setiap tahun mulai umur 10 tahun. Hipogonadism
pada laki-laki ditandai dengan ukuran testis < 4ml dan pada perempuan ditandai
dengan tidak adanya perkembangan payudara sampai umur 16 tahun. (Sayani, et
al., n.d).
4. Komplikasi tulang
Kelainan tulang pada talasemia umum terjadi dan biasanya multifaktorial, dapat
terjadi akibat transfusi inadekuat, kelebihan besi, terapi kelasi besi berlebih dan
faktor endokrin lain. Faktor-faktor tersebut menyebabkan terjadinya osteoporosis
dan osteopenia. Kelainan tulang biasanya bermanisfestasi dalam bentuk
deformitas skeletal, kegagalan pertumbuhan, arthropathy, dan fraktur patologis
(Sayani, et al., n.d).
5. Infeksi
Infeksi merupakan penyebab kematian kedua paling sering pada talasemia-β (Borgna-Pignatti, et al., 2004). Resiko infeksi pada talasemia disebabkan oleh
abnormalitas sistem imun yang dapat disebabkan oleh penyakit talasemia itu
sendiri ataupun efek dari pengobatan seperti transfusi, splenektomi dan
peningkatan besi. Menurut penilitian, pada pasien talasemia terjadi penurunan dari
sistem imun berupa defek fagositosis makrofag (Ricerca, et al., 2009). Hal ini
berhubungan dengan keadaan hiperaktivitas dari makrofag dalam memfagosit sel
– sel eritrosit yang lisis (Wiener, et al., 1999). Akibatnya aktivitas makrofag
untuk memfagosit mikroorganisme patogen menjadi terganggu. Transfusi darah
yang berulang, selain menambah kadar besi dalam tubuh juga meningkatkan
resiko penularan infeksi. Secara umum HBV, HCV, HIV, dan sifilis merupakan
agen infeksi yang paling sering ditularkan lewat transfusi. Upaya pencegahan
yang dapat dilakukan berupa skrining darah donor dan uji laboratorium (Ricerca,
et al., 2009). Peningkatan kadar besi dalam tubuh menyebabkan gangguan
limfosit pada berbagai kompartmen di sitem imun. Hal tersebut berhubungan
dengan kegagalan limfosit untuk mengeliminasi kelebihan besi pada feritin
(Walker & Walker, 2000).
2.3 Virus Hepatitis B
2.3.1 Virologi
Virus hepatitis B (HBV) termasuk golongan hepadnavirus dan merupakan
hepadnavirus yang pertama kali ditemukan. Virus ini mengandung DNA dengan
cincin ganda sirkular yang tersusun dari 3200 nukleotida (Arief, 2012).
HBV dapat ditemukan dalam 3 morfologi (Levinson, 2008) :
1. Partikel spheris dengan diameter 42 nm disebut juga Dane particle
2. Partikel spheris dengan diameter 22 nm
3. Partikel filamen dengan lebar 22nm
Bentuk yang paling banyak ditemukan adalah partikel sferis dan filamen
berdiameter 22nm. Partikel sferis dan filamen dengan ukuran 22 nm tersusun dari
antigen permukaan HbsAg dan tidak bersifat infeksisus (Levinson, 2008). Bagian
dalam dari virion hepatitis adalah core. Core dibentuk oleh selubung hepatitis B
core antigen (HbcAg) yang membungkus DNA, DNA polimerase,transkiptase
dan protein kinase untuk replikasi virus. Komponen antigen yang terdapat dalam
core adalah hepatitis B e antigen (HbEAg). Antigen ini menunjukkan adanya
replikasi virus yang terjadi pada limfosit, limpa, ginjal, pankreas dan hati (Arief,
HBV Virus hepatitis B
HbsAg Antigen permukaan hepatitis B
HbeAg Antigen hepatitis B; menunjukkan
replikasi
HbcAg Antigen inti hepatitis B
Anti-HBs Antibodi terhadap HBsAg.
Menunjukkan infeksi HBV masa
lalu dan imunitas terhadap HBV
Anti-Hbe Antibodi terhadap HbeAg
Anti-HBc Antibodi terhadap HbcAg.
IgM anti-HBc Antibodi golongan IgM terhadap
HbcAg. Menunjukkan infeksi HBV
yang baru terjadi positif 4-6 bulan
setelah infeksi
2.3.2 Epidemiologi dan Cara Penularan
Pada tahun 2000 WHO memperkirakan adanya 400 juta orang pengidap HBV.
Prevalensi infeksi HBV ditemukan lebih tinggi pada orang ras hitam
dibandingkan orang Hispanik dan kulit putih. Pola prevalensi hepatitis B di bagi
menjadi (Pyrsopoulos & Reddy, 2011) :
Prevalensi rendah (0,1-2%) termasuk Kanada, Eropa Barat dan New Zealand.
Prevalensi sedang (3-5%) termasuk Eropa Utara dan Timur, Jepang,
Amerika Selatan dan Asia Tengah.
Prevalensi tinggi (10-20%) termasuk Cina, Indonesia, Pulau Pasifik dan Asia Tenggara.
(Brooks, et al., 2008).
Di Indonesia pada penelitian terhadap donor darah di beberapa kota besar
didapatkan angka prevalensi antara 2,5 % - 36,2 % (Arief, 2012). . Skrining rutin
HbsAg pada darah donor dapat menurunkan insiden penularan infeksi HBV
melalui transfusi (Drew, 2004).
Penularan infeksi HBV dapat melalui berbagai cara (Sanityoso, 2009) :
Melalui darah : penerima transfusi, pasien hemodialisis
Transmisi melalui hubungan seksual
Penetrasi jaringan (perkutan) atau permukosa: tertusuk jarum, penggunaan ulang alat medis yang terkontaminasi, tato, akupuntur
Transmisi maternal-neonatal
2.3.3 Gejala Klinis
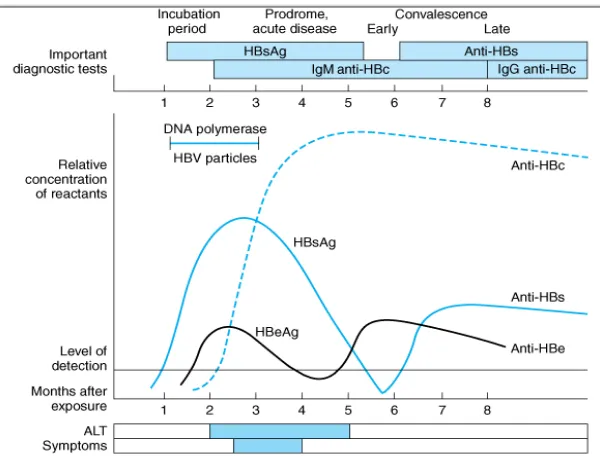
Gejala klinis infeksi HBV dapat bervariasi. Masa inkubasinya antara 7-160 hari
(rata- rata 10 minggu) (Drew, 2004).
1. Hepatitis akut
Infeksi HBV kadang dapat berupa asimtomatis. Ini terbukti dari tingginya angka
karier tanpa adanya riwayat hepatitis akut. Apabila menimbulkan gejala, gejalanya
menyerupai infeksi virus hepatitis lain tetapi dengan intensitas yang lebih berat.
Gejala yang muncul berupa flu dengan malaise, lelah, anoreksia, mual muntah,
ikterus, hepatomegaly dan berlangsung selama 6-8 minggu. Dari pemeriksaan lab
didapatkan peningkatan ALT dan AST sebelum timbul gejala klinis, yaitu 6-7
minggu setelah terinfeksi. Pada beberapa kasus, infeksi HBV dapat didahului
gejala nyeri sendi dan lesi kulit (Arief, 2012).
2. Hepatitis kronis
Dikatakan hepatitis kronik bila penyakit menetap, dan ditandai dengan
terdeteksinya HbsAg selama minimal 6 bulan (Arief, 2012). Hepatitis kronis lebih
sering dijumpai pada bayi, kemungkinan karena sistem imun yang belum matang
menyebabkan sirosis, gagal hati atau karsinoma hepatoseluler pada 25% pasien.
Sebagian besar penderita hepatitis kronis bersifat asimtomatis (Drew, 2004).
3. Gagal hati fulminan
Gagal hati fulminan terjadi pada 1% penderita hepatitis B akut simtomatik. Gagal
hati fulminan ditandai dengan timbulnya enselofati hepatikum dalam beberapa
minggu setelah munculnya gejala pertama hepatitis, disertai ikterus, gangguan
pembekuan dan peningkatan kadar aminotransferase (Arief, 2012).
4. Pengidap sehat
Pada golongan ini tidak didapatkan gejala penyakit hati dan kadar
aminotransferase dalam batas normal. Dalam hal ini terjadi toleransi imunologis
2.3.4 Diagnosis
Dasar diagnosis infeksi HBV adalah diagnosis klinis dan serologi.
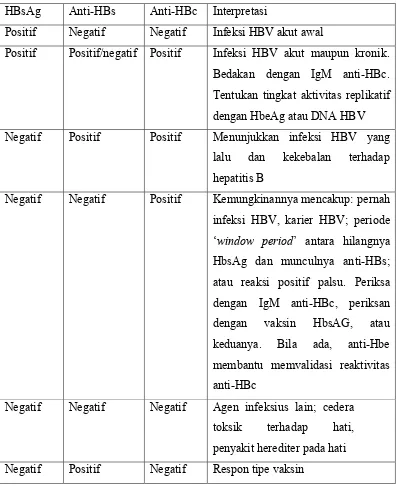
HBsAg Anti-HBs Anti-HBc Interpretasi
Positif Negatif Negatif Infeksi HBV akut awal
Positif Positif/negatif Positif Infeksi HBV akut maupun kronik.
Bedakan dengan IgM anti-HBc.
Tentukan tingkat aktivitas replikatif
dengan HbeAg atau DNA HBV
Negatif Positif Positif Menunjukkan infeksi HBV yang
lalu dan kekebalan terhadap
hepatitis B
Negatif Negatif Positif Kemungkinannya mencakup: pernah
infeksi HBV, karier HBV; periode
‘window period’ antara hilangnya
HbsAg dan munculnya anti-HBs;
atau reaksi positif palsu. Periksa
dengan IgM anti-HBc, periksan
dengan vaksin HbsAG, atau
keduanya. Bila ada, anti-Hbe
membantu memvalidasi reaktivitas
anti-HBc
Negatif Negatif Negatif Agen infeksius lain; cedera
toksik terhadap hati,
penyakit herediter pada hati
Negatif Positif Negatif Respon tipe vaksin
(Brooks, et al., 2008).
2.3.5 Penatalaksanaan
Prinsip penatalaksanaan hepatitis B adalah suportif dan pemantauan gejala
penyakit (Arief, 2012).
1. Istirahat
Pada periode akut dan keadaan lemah diharuskan cukup istirahat (Mansjoer, et al.,
2009).
2. Diet
Pada pasien hepatitis akut dan kronis idak ada rekomendasi diet khusus. Usahakan
asupan kalori cukup (30-35 kalori/kgBB) dan protein cukup (1g/KgBB). Pasien
dengan sirosis dekompensata, dianjurkan asupan Na (1,5 gr/hari), diet tinggi
protein dan pada kasus hiponatremia pemberian cairan dibatasi (1,5L/hari)
(Pyrsopoulos & Reddy, 2011).
3. Medikamentosa
(Brooks, et al., 2008).
Interferon alfa (IFN-a), lamivudine, telbivudine, adefovir, entecavir, dan
tenofovir merupakan obat utama yang diberikan pada hepatitis B (Pyrsopoulos &
Reddy, 2011).
2.3.6 Pencegahan
Pencegahan dapat dilakukan dengan pemberian vaksin atau imunoglobulin
(Levinson, 2008). Vaksin diberikan secara intramuskular pada daerah deltoid,
diulang pada 1 dan 6 bulan kemudian. Imunglobulin biasanya diberikan pada bayi
yang lahir dari ibu dengan HbsAg postiif (Pyrsopoulos & Reddy, 2011).
2.4 Virus Hepatitis C
2.4.1 Virologi
Virus hepatitis C merupakan virus RNA, termasuk dalam famili flaviviridae. HCV
berbentuk sferis dengan diameter 30-60 nm dan terdiri atas 9413 nukleotida
(Arief, 2012). Berdasarkan analisis sekuens RNA , HCV dapat dibedakan menjadi
6 genotip dan lebih dari 70 subtipe (Brooks, et al., 2008). Variasi genom ini
memungkinkan HCV dapat menghindari respon imun tubuh dan menyebabkan
infeksi yang persisten (Arief, 2012).
2.4.2 Epidemiologi dan Cara Penularan
Survey epidemiologi memperkirakan terdapat 170 juta pengidap HCV di seluruh
dunia (Dhawan, 2013). Prevalensi infeksi kronis pada dewasa bervariasi antara
0,5-25%. Di Amerika Serikat seroprevalensi infeksi HCV adalah 1,8% dari
seluruh populasi. Di Indonesia pada pemeriksaan daroh donor di kota-kota besar
didapatkan prevalensi di Jakarta 2,5% , Surabaya 2,3% , Medan 1,5% dan
Bandung 2,7%. Pada penilitian pada subjek yang lebih khusus, didapatkan
penderita hemodialisis sebesar 76,3%, penderita hepatitis kronis sebesar 80,4%
dan penderita talasemia yang mendapat transfusi berulang sebesar 21,4% (Arief,
2012).
1. Darah (predominan)
2. Transmisi seksual
3. Maternal-neonatal
2.4.3Gejala Klinis
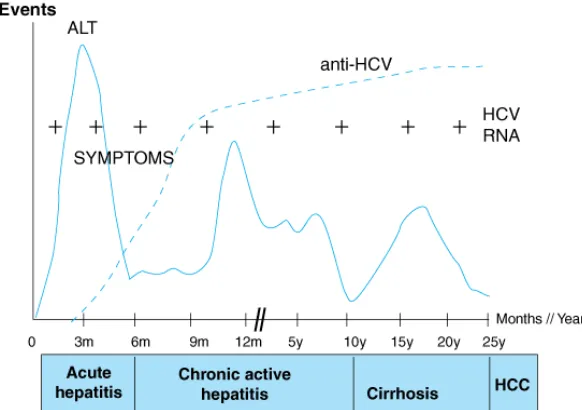
1. Hepatitis C akut
Masa inkubasi HCV 2-30 minggu . Penderita biasanya tidak menunjukkan gejala
dan apabila ada gejalanya tidak spesifik yaitu seperti rasa lelah, lemah, anoreksia,
dan penurunan berat badan. Sehingga hepatitis C pada fase akut jarang
terdiagnosis (Arief, 2012).
2. Hepatitis C kronis
Kebanyakan 85% penderita hepatitis C akut akan berkembang menjadi kronik.
Gejala yang timbul biasanya tidak sepesifik seperti rasa lelah, mual, mialgia,
gatal-gatal dan penurunan berat badan. Beberapa penderita dapat menunjukkan
gejala ekstrahepatik yang meliputi gejala hematologis, autoimun , mata,
persendian dan sistem saraf (Arief, 2012).
3. Sirosis hati
Prevalensi terjadinya sirosis pada penderita hepatitis C kronis bervariasi antara
20%-30%. Gejala klinis yang muncul biasanya minimal sampai timbulnya
komplikasi akibat sirosis (Arief, 2012).
4. Karsinoma hepatoseluler
Resiko terjadinya karsinoma hepatoseluler pada penderita sirosis karena hepatitis
berkisar 1%-4%. Perkembangan sejak terjadinya infeksi HCV sampai timbulnya
karsinoma hepatoseluler berkisar antara 10-50 tahun (Arief, 2012).
2.4.4 Diagnosis
Pemeriksaan HCV dapat dilakukan dengan pemeriksaan serologis dan
pemeriksaan molekular (Gani, 2009).
1. Pemeriksaan serologis
Karena antigen hepatitis C tidak dapat ditemukan pada darah, dilakukan
mendeteksi antibodi terhadap HCV (anti-HCV) (Drew, 2004). Antibodi anti-HCV
dapat terdeteksi pada 50-70% pasien saat muncul gejala, sedangkan pada lainnya
antibodi dapat muncul terlambat dalam 3-6 minggu (Brooks, et al., 2008). Untuk
menghindari false positive perlu di lakukan tes konfirmasi dengan RIBA
(recombinant immunoblot assay. Apabila ditemukan positif, dilanjutkan
pemeriksaan molekuler dengan PCR (Levinson, 2008).
2. Pemeriksaan molekular
Pemeriksaan molekular bertujuan untuk mendeteksi RNA HCV. RNA HCV yang
positif menandakan infeksi virus yang aktif (Levinson, 2008).
2.4.5 Penatalaksanaan
Tujuan dari pengobatan infeksi HCV adalah untuk mengeradikasi virus dan
mencegah terjadinya sirosis dan karsinoma hepatoseluler (Arief, 2012).
Pemberian terapi antivirus ditujukan pada pada penderita hepatitis kronik dan
penderita dengan peningkatan serum ALT (Dhawan, 2013). Terapi yang
dianjurkan adalah kombinasi interferon dan ribavirin (Arief, 2012).
(Brooks, et al., 2008).
2.4.6 Pencegahan
Tindakan pencegahan infeksi HCV yang dapat dilakukan berupa (Brooks, et al.,
2008) :
1. Melakukan skrining pada pendonor darah, plasma, organ, jaringan dan
semen
2. Inkativasi virus pada produk yang berasal dari plasma
3. Pengadaan penyuluhan dan seminar
2.5 HUMAN IMMUNODEFECIENCY VIRUS (HIV)
2.5.1 Virologi
HIV termasuk dalam golongan famili retroviridae, anggota genus Lentivirus
(Brooks, et al., 2008). Berdasarkan genomnya HIV dibagi menjadi dua grup yaitu
HIV-1 dan HIV 2. HIV-1 tersebar diseluruh dunia sedangkan penyebaran HIV-2
hanya terbatas pada Afrika Barat. Virion HIV-1 memiliki diameter 100 nm dan
tersusun dari dua molekul RNA yang dinamakan diploid. Genom RNA dibungkus
oleh protein nukleokapsid dan kompleks protein RNA nya dibungkus oleh kapsid
yang tersusun dari beberapa subunit. HIV mengandung 3 gen struktural utama
yaitu: gag, pol dan env. Gen gag berfungsi untuk mengkode protein struktural
matrix dan nukleokapsid. Gen pol untuk mengkode enzim reverse tranciptase,
polymerase dan integrase yang penting untuk replikasi virus. Gen env berfungsi
untuk mengkode glikoprotein gp120 dan gp14 yang akan berikatan dengan protein
CD4 dan sel target (Levinson, 2008).
Sindrom AIDS pertama kali ditemukan pada tahun 1981 di Amerika Serikat pada
sekelompok homoseksual yang menderita Kaposi sarkoma dan infeksi
oportunistik lainnya yang disertai dengan penurunan CD4+ dan limfosit T
(Champoux & Drew, 2004)
Menurut Joint United Nations Programme on HIV/AIDS (UNAIDS) tahun 2008,
sebanyak 33,4 juta orang menderita infeksi HIV di seluruh dunia. Angka ini telah
mengalami penurunan dibandingkan tahun 2006 (39,5 juta). UNAIDS
memperkirakan 2,7 juta orang merupakan penderita baru dan 2 juta orang
meninggal akibat AIDS pada tahun 2008 (Bennett, 2013).
Dari tahun 1985 sampai 1996,kasus AIDS jarang ditemukan di Indonesia.
Kemudian pada tahun 1999 kasus AIDS mulai meningkat tajam yang terutama
disebabkan akibat penularan melalui jarum suntik narkotika. Departemen RI pada
tahun 2002 memperkirakan jumlah penduduk Indonesia yang terinfeksi HIV
adalah antara 90.000 sampai 130.000 orang (Djoerban & Djauzi, 2009).
Titer HIV yang tinggi ditemukan pada darah dan semen. Infeksi HIV ditularkan
melalui 3 cara yaitu: melaui kontak seksual, melalui transfusi darah, dan dari ibu
ke anak selama masa kehamilan. Adanya penyakit menular seksual lain seperti
gonorea, sifilis atau herpes simpleks-2 meningkatkan resiko transmisi HIV
sebanyak seratus kali lipat karena inflamasi dan luka lecet mempermudah
perpindahan HIV melalui sawar mukosa (Brooks, et al., 2008)
2.5.3 Diagnosis
Diagnosis infeksi HIV biasanya ditegakkan dengan pemeriksaan antibodi atau
dengan mendeteksi RNA virus. Pemeriksaan antibodi biasanya dilakukan dengan
metode ELISA (Enzyme-linked immunosorbent assay). Setelah pemeriksaan
ELISA kemudian dilanjutkan dengan Western Blot analysis untuk menyingkirkan
kemungkinan false postitive (Levinson, 2008). False positive dapat terjadi pada
kondisi autoimun, gagal ginjal, hemodialisis, transfusi darah, vaksin hepatitis B
dan rabies. Pada pemeriksaan antibodi, perlu diperhatikan adanya ‘window
yang dapat terdeteksi dengan pemeriksaan (Mahajan, et al., 2010). Window period
pada HIV biasanya berlangsung selama 3-4 minggu setelah infeksi (Brooks, et al.,
2008). Analisis PCR dapat digunakan untuk memastikan infeksi HIV pada fase
window period ini (Levinson, 2008).
2.5.4 Penatalaksanaan
Secara umum, penatalaksanaan AIDS terdiri atas beberapa jenis yaitu (Djoerban
& Djauzi, 2009) :
1. Pengobatan untuk menekan replikasi virus HIV dengan obat antiretroviral
(ARV)
2. Pengobatan untuk mengatasi berbagai penyerta seperti jamur,
tuberkulosis, hepatitis, toxoplasma, sarkoma kaposi, dan kanker serviks
3. Pengobatan suportif yaitu makanan yang mempunyai nilai gizi yang baik
dan pengobatan pendukung lain seperti dukungan psikososial dan
dukungan keagamaan.
2.5.5 Pencegahan
Ada beberapa jenis program yang direkomendasikan WHO di antaranya
(Djoerban & Djauzi, 2009):
1. Pendidikan kesehatan reproduksi untuk remaja dan dewasa muda
2. Program penyuluhan sebaya untuk berbagai kelompok sasaran
3. Program kerjasama dengan media cetak dan elektronik
4. Paket pencegahan komprehensif untuk pengguna narkotika
5. Program pendidikan agama
6. Program layanan pengobatan infeksi menular seksual
7. Program promosi kondom di lokalisasi pelacuran dan panti pijat