RANGKUMAN BLOK
EMERGENCY
RANGKUMAN BLOK EMERGENCY | S.F.A
1
MIKROBIOLOGI
VIRUS DENGUE – dr. Titiek
ARBOVIRUS MK: demam, demam+perdarahan, shock, ensefalitis Dengue demam dengan perdarahan diakhiri shock DENGUE FEVER Berkaitan dengan komunitas
Penyebab: dengue virus serotype 1, 2, 3, 4 tidak ada imunitas silang dapat terinfeksi serotype lain pd infeksi ke-2 sulit untuk membuat vaksin (krn vaksin harus dapat membentuk ab thd 4 serotype)
Symptoms: demam, sakit kepala, skin rash, nyeri otot, dll
Penyebaran: tgt nyamuk, Aedes aegypti, Aedes albopictus vector
Angka kematian 5-10% dan bs meningkat karena kebanyakan infeksi yg kedua/lebih terutama disertai shock TRANSMISI Orang sehat nyamuk
Org sakit nyamuk org sakit
DENGUE VIRUS
Termasuk flaviviridae menularkan tidak hny 1 penyakit
Bentuk bulat
Mampu mengalutinasi sel darah merah
Tidak tahan panas & bahan kimia
Replikasi di sitoplasma dan melakukan pasase di RES
Mempunyai envelope & Dilindungi oleh nucleocapsid
Genom ssRNA polaritas (+)
Untuk melihat di lab yg dilihat protein NS1 (+) = dengue (+)PATHOGENESIS
Nyamuk yang mengandung virus melepaskan virus melalui saliva virus masuk mencari reseptor yg sesuai yaitu MONOSIT berkembang disitoplasmaMANIFESTASI DEMAM DENGUE
- Masa inkubasi 1-2 minggu, menggigil, demam sampai 400, Sakit kepala, sendi dan otot - Demam menurun setelah 7 hari makulapapula exanthema betis
DEMAM BERDARAH DENGUE - Perdarahan pada kulit dan organ
RANGKUMAN BLOK EMERGENCY | S.F.A
2
- Ptechie, hidung berdarah (juga pada lubang lain), Feses berdarah, Hematuria DENGUE SYOK SYNDROME - Perdarahan pada organ - Masa darah pada otak CNS - 10-40% MENINGGAL REPLIKASI
PATHOGENESIS Virus menginfeksi monosit akibatnya CD4+ dan CD8+ (Limfosit T) Teraktivasi CD8+ (limfosit T) serang monosit dan berinteraksi dengan CD4+ Cytokine teraktivasi (IL-1, IL-2, TNF-α) Permeabilitas kapiler meningkat (cairan yg keluar) sebabkan hemorrhagic dan syok syndrome (lebih hebat lagi pada infeksi yang kedua)
Petekhi dipencet hilang trs muncul lagi (karena permeabilitas kapiler yg meningkat)
Secondary heterologous dengue infection hypothesis/ The sequential infection hypothesis
- Terjadi pada individu yang terinfeksi kedua kali dengan serotype yang berbeda sehingga sudah ada Ab dalam tubuh, akan terbentuk komplex AgAb Ag tidak dapat dimusnahkan shg komplemen teraktifasi bisa tjd lisis sel
- Pada anak-anak dapat terjadi karena mendapat Ab dengue dari ibu secara pasif (Ab maternal) - Kondisi pasien mendadak buruk DSS, Syok, hemokosentrasi
Ab tidak nenetralisasi virus (amnestik Ab) terbentuk Ag-Ab kompleks yang meningkat: - Mempercepat masuknya virus pada sel monosit membantu penyebaran virus lebih cepat
- Komplemen teraktivasi dilepaskan zat-zat anafilatoksik (C3a, C5a) permeabilitas dinding kapiler meningkat perembesan plasma - Kompleks Ag-Ab menempel pada trombosit trombosit dimusnahkan oleh SRE terutama dalam hati dan limpa Penurunan jumlah dan fungsi
trombosit (trombositopenia)
- Trombosit melepaskan faktor (12: mengubah protrombin jd trombin) yang mengaktivasi sistem koagulasi DIC meluas dan kerusakan hati - Kerusakan endotel pembuluh darah, merangsang aktivasi faktor-faktor pembekuan renjatan hipovolemik, perdarahan dan asidosis DIAGNOSIS Serologi
- CFT
- Netralisasi test - Mc ELISA - IgG ELISA
- Dengue rapid test NS1 - PCR
Direct detection test
Kultur, isolasi:
- Intra cerebral inoculation at baby mouse - Mammalia cell culture (LLC-MK2) - Intra thoracal inoculation at mosquito - Hemagglutinin inhibition test
PREVENTION Mengontrol vektor fogging
RANGKUMAN BLOK EMERGENCY | S.F.A
3
PARASITOLOGI
DENGUE VECTOR (dr. Isna)
AEDES Aedes aegypti, Aedes albopictus virus membutuhkan wkt 8-12 hari ditubuh nyamuk untuk dapat menularkan ke manusia maka merupakan vector biologi dengan cara perubahan propagative (jumlah bertambah tanpa perubahan stadium)
Fam: culicidae, sub fam: culicine MORFOLOGI
Insekta, ordo diptera.
Sepasang sayap, tdd kepala, thorax, abdomen bersegmen-segmen, kaki 3 pasang, proboscis, antenna,
Pulpy: betina pendek, jantan panjang
Warna hitam belang putih
Nyamuk cenderung kecil
mesonotum pd thorax :
Ae. Aegypti, ada gambaran lyre
Ae. Albopictus, ada garis longitudinal
METAMORFOSIS Telur diletakan satu persatu didinding tempat perindukan, sekitar 1-2 cm diatas permukaan air saat menetas larva lsg masuk air
Lebih menyukai permukaan dinding yg kasar dan warna yg lebih gelap
Larva masih makan
Pupae tidak makan
Siklus hidup 8-10 hari di suhu ruang
Betina biasanya meletakaan 100-200telur dalam hidupnya 3-4x
Telur diletakkan di tempat2 air bersih
Telur yg diletakan di dinding tahan kering hingga 6 bulan sehingga sulit diberantas
Nyamuk jantan & betina hidup dari sari-sari tumbuhan, tp bila betina mau bertelur membutuhkan darah
Mengigit pd siang hari: jam 8.00-10.00 atau 15.00-17.00 jam istirahat
RANGKUMAN BLOK EMERGENCY | S.F.A
4
KEBIASAANMAKAN
Nyamuk jantan & betina hidup dari sari-sari tumbuhan, tp bila betina mau bertelur membutuhkan darah
Mengigit pd siang hari: jam 8.00-10.00 atau 15.00-17.00 jam istirahat
Ae. Aegypty lebih suka darah manusia, kl tdk ada manusia mencari hewan domestic (anjing kucing) UMUR Nyamuk jantan 1 minggu (setelah kopulasi mati), betina 2mg -2bulan
Dipengaruhi: suhu (tdk bs hidup dibawah suhu 16O), kelembapan, sex JARAK TERBANG Sekitar rumah saja
Menurut WHO: 100m, plg jauh rata2 400m sehingga fogging biasa nya radius 500m dari rumah penderita
Distribusi tgt angina atau ikut migrasi lwt transportasi
PERBEDAAN Ae. Aegypty Ae. Albopictus
Lyre pd mesontum
Diperkotaan
Merupakan vector utama DHF
Sangat suka darah manusia, kl gaada manusia hewan domestic
Mengigit diam-diam datang dari belakang dibawah siku, dan mengigit tidak sampai kenyang pindah org
Breeding place: terutama dalam rumah Suka beristirahat di gantungan baju
Satu garing longitudinal
Menyukai daerah banyak tanaman lebih suka diluar rumah
Vector sekunder
Gak harus manusia hewan apa aja mau
Menggigit agresif
Breeding place: diluar rumah
FAKTOR YANG MEMPENGARUHI
Anthrofilik vs zoofilik
Jumlah gigitan perhari KONTROL
NYAMUK
WHO: Integrated Vector Management (IVM) mencegah transmisi penyebaran nyamuk
Manajemen lingkungan, incectisida, control biologis
Menghilangkan sarang nyamuk
Memasang kasa dijendela, kelambu mencegah kontak dengan vector
Control kimia:
- Larvisida, pada wadah yang tidak bisa ditutup bak mandi - Abatisasi
- Dewasa: fogging, semprot di dinding dan langit-langit
Control biologi: spesies ikan larvivorus dan copepods SURVEILENS House index (HI): presentase rumah positif larva/pupae
Breateau index (BI): rumah dengan wadah2 positif larva
Container index (CI): presentase dari genangan air di wadah yg positif menggambarkan sebaran larva
Pupae surveys pupa index: monitoring apakah program berjalan dengan baik atau tidak, krn siklus 8-10 hari kalau ditemukan pupa psm tidak berjalan
RANGKUMAN BLOK EMERGENCY | S.F.A
5
BEDAH
AKUT ABDOMEN (dr. Ruankha)
DEFINISI Keadaan di dalam intra abdomen yang mengharuskan dilakukan pembedahan segera Keluhan utama NYERI YG AKUT tiba-tiba.
Telat diagnosis menyebabkan kematian. Golden period 6JAM Menyebabkan
kematian
Obstruksi keseimbangan
Perforasi viskus (dari organ berongga) Peritonitis
Infeksi Sepsis shock Death
Biasanya trauma Perdarahan intra abdomen Shock hipovolemik
Iskemik (sumbatan aliran darah hipoksian gangrene) perforasi peritonitis ANAMNESA
- Nyeri
Patognomoni appendisitis nyeri epigastrium pindah ke kanan bawah karena berhubungan dengan persyarafan T10 & L1 maka diawali di epigastrium
Appendisitis akut
Appendisitis pecah peritonitis ada dipans muskular (perut papan)
Obstruksi tidak bisa BAB, muntah, kembung secara bersamaan
PF: auskultasi ada “metalic sound” spt koin jatuh merupakan usaha usus utk melepaskan obstruksi
Nyeri dipusar kemungkinan usus halus
Pinggang belakang ginjal
Nyeri Kanan atas ditekan sakit “murphy sign” + kuning kolik kandung empedu - Nama
- usia (pd orgtua dan anak berbeda akut abdomennya)
pada anak paling sering akut appendisitis yang pecah
dewasa, tumor
kehamilan, KET
- jenis kelamin (laki dan perempuan berbeda)
RANGKUMAN BLOK EMERGENCY | S.F.A
6
TIPE NYERIGEJALA LAIN Berhubungan dengan GIT mual muntah, hilang nafsu makan, diare, konstipasi
Jaundice Dll PEMERIKSAAN FISIK Vital sign Inspeksi:
- Cullen’s sign tanda diumbilikus pankreatitis - Gray turner sign
- Ekimosis
Palpasi
- Nyeri tekan
- Nyeri lepas: pd apendisitis - Dipan muskular
- Murphy sign
- Pembengkakan , massa
- Rovsing sign tekan kiri, nyeri kanan ciri khas appendisitis - Benjolan skrotum hernia
iskemik puntiran pda kolon nyeri terus menerus lebih cepat menyebabkan kematian
Invaginasi (pd anak) BAB lendir darah (tanpa feses), kalau disentri (dengan feses) TINDAKAN Dx harus cepat
Golden period 6 jam
Kolik karena sumbatan di hollwoviscus jd tidak terus menerus Rovsing sign psoas sign Obturator sign
Karena posisi appendix berbeda2 dilakukan 3 pemeriksaan ini Dibelakang dirangsang psoas dan obturator, rovsing (-)
RANGKUMAN BLOK EMERGENCY | S.F.A
7
SYOK (dr. kamal)
DEFINISI Suatu keadaan emergency dimana penderita mengalami hipoksia, mengancam jiwa dalam wkt menit-jam
Ketidaknormalan dari system peredaran darah yang mengakibatkan perfusi organ dan oksigenasi jaringan yang tidak adekuat
Sering ditemukan pada kasus trauma dan non trauma
Diketahui berdasarkan gejala klinis
Tidak ada tes lab yg dpt mendx shock PENGELOLAAN
AWAL
Mencari penyebab syok
Kasus trauma berhubngan dengan mekanisme cedera MACAM SYOK
PD TRAUMA
Hipovolemik, kardiogenik, neurogenic, septik Contoh:
Tension pneumotorak merupakan penumpukan udara di cavum pleura, akan menekan arus dari vena jugularis venous system (pengembalian darah ke jantung menurun) syok obstruktif
Perdarahan eksterna (terlihat mancur), interna (didalam perut mis: rupture aorta, ginjal, lien) syok hipovolemik PATOFISIOLOG
I KEHILANGAN DARAH
kehilangan darah kompensasi berupa vasokonstriksi progresif dari kulit, otot, sirkulasi visera utk menjamin arus darah ke ginjal, jantung, otak
cedera respon thd kehilangan vol. darah peningkatan detak jantung utk menjaga output jantung (takikardi) pelepasan katekolamin utk meningkatkan tahanan pembuluh darah perifer meningkatkan perfusi organ
hormone yang bersifat vasoaktif juga dilepaskan kedalam sirkulasi sewaktu terjadi syok, termasuk histamine, bradykinin, beta endorphin, cytokine utk mikrosirkulasi dan permeabilitas pembuluh darah
pada syok perdarahan yang masih dini, mekanisme kompensasi sedikit mengatur pengembalian darah (venous return) dengan cara kontraksi pembuluh darah didalam system vena
pada tingkat seluler: sel dengan perfusi dan oksigenasi tidak adekuat, tdk mendapat substrat essensial yang sangat diperlukan utk metabolism aerobic normal dan energy
pada keadaan awal terjadi kompensasi dengan berpindah ke metabolism anaerob hal mana mengakibatkan terbentuknya asam laktat dan berkembangnya asidosis metabolic
bila syok berkepanjangan dan pembentukan ATP tidak memadai membrane sel akan rusak
pembengkakan reticulum endoplasmic (RES):
merupakan tanda hipoksia seluler Na dan air memasuki sel sel membengkak menambah edema jaringan dan mematikan sel memperberat dampak kehilangan darah dan hipoperfusi
pemberian larutan elektrolit isotonus dalam jumlah yg cukup akan membantu melawan proses tsb. cairan RL di loading (guyur) bs dipasang 2 IV line 3L harus habis dlm 20 menit
kl sudah lama koloid PENGELOLAAN
SYOK
Memberikan oksigenasi yg cukup diberi dengan kanul oksigen 3-8L/menit, kl tdk bisa dgn masker, kl tdk bs jg ventilator
Ventilasi
Resusitasi cairan yg cepat syok hipovolemik/hemoragik
Memberikan cairan isotonus scr cepat untuk mencegah syok irreversible
- Resusitasi dapat diikuti oleh peningkatan edema intersisial, akibatnya untuk resusitasi mungkin diperlukan volume cairan yang lebih besar daripada yang diantisipasi semula
- Diberi 3L habis dalam 20 menit kalau tidak ada respon berarti perdarahan jauh lebih cepat drpd kekurangan cairan harus dilakukan resusitasi bedah
RANGKUMAN BLOK EMERGENCY | S.F.A
8
MENGENALSYOK
Secara dini takikardi dan vasokonstriksi kulit
nadi cepat akral dingin pastis yok
kalau hanya mengandalkan darah sistolik sbg tanda syok akan timbul keterlambatan dalam mengetahui status syok karena tubuh pny kompensasi
mekanisme kompensasi dapat mencegah penurunan tekanan darah sistolik sampai 30% dari vol darah yg hilang
PERHATIAN KHUSUS: - Denyut nadi - Laju pernafasan - Perfusi kulit
- Tekanan nadi (perbedaan sistol diastol)
Org syok tdk selalu TD rendah
Kadang detak jantung normal atau bahkan bradikardi dapat ditemukan pd Hipovolemia akut harus dipantau dgn indicator perfusi yang lain
Takikardi bila, - Bayi > 160
- Anak usia sebelum sekola >140 - Anak usia sekolah – pubertas >120 - Dewasa >100
- Lansia > 90
Usia lanjut makin tidak menunjukan takikardi karena terbatasnya respon jantung terhadap stimulasi katekolamin atau penggunaan obat seperti Beta blocker adrenergic atau ada pacemaker
Tekanan nadi yang mengecil menandakan kehilangan darah yang cukup banyak dan adanya mekanisme kompensasi
Periksa nadi jgn hanya frekuensinya, tp juga apakah regular/irregular, besar/kecil LAB Hematokrit (Ht) dan Hb turun
Normal: Ht = 3x Hb
Ht yang sangat rendah yg diperoleh tidak lama setelah cedera menandakan kehilangan darah banyak atau anemia yang telah ada sebelumnya, sedangkan Ht normal dapat ditemukan walaupun kehilangan darah cukup banyak
A
irway dilihat dari Normal/tidak pita suara → ditanya bisajawab hitungan menit
B
reathing Thorax: ada hematotorak / tension pneumotorak → dipasang torakosintesis hitungan jamCirculation
TD→ hipotensi → perdarahan masih berlangsung bisa seharianRANGKUMAN BLOK EMERGENCY | S.F.A
9
ETIOLOGI Syok kardiogenik Tension pneumotorak Scr klinis mirip dengan tamponade jantung. Bedanya tension pneumotorax bunyi nafas tidak terdengar pd sisi torax yang terkena dan pada perkusi hipersonor (karena udara menumpuk)
Terapi: WSD (water sail drainage)
RANGKUMAN BLOK EMERGENCY | S.F.A
10
Thorax itu tekanan (-), jd jika ada luka tusuk lalu pisaunya dicabut bukannya mengeluarkan udara malah menghisap udara sehingga jika didengarkan pd luka ada hisapan jangan dijahit, apbl dijahit akan terjadi tension pneumotorak
Cukup di tutup dengan kasa diplester 3 sisi kemudian dipasang WSD baru boleh di jahit
Tek intra pleura ↑ paru kolaps terjadi pergeseran dari mediastinum ke sisi seberangnya diikuti dengan terganggunya aliran darah balik ke jantung (venous return) dan penurunan output jantung
Adanya gangguan pernafasan akut, emfisema subkutan, menghilang suara nafas pd auskultasi, hipersonor pd perkusi, dan pergeseran trakea
Perlu segera dilakukan dekompresi torax (torakosintesis dilanjutkan WSD)
- Torakosintesis: ditusuk dengan venoket/prokar/jarum spinal di linea mid clavicula di ics 2, lubang disambungkan dengan selang kedalam gelas yang berisi air udara akan keluar dlm bentuk air bubble
Tanpa perlu pemeriksaan foto torak Syok
Neurogenik
Gambaran klasik: hipotensi tanpa takikardi atau vasokonstriksi kulit
Terjadi kegagalan dalam memulihkan perfusi organ pada resusitasi cairan menandakan perdarahan masih berlanjut atau syok neurogenik Sudah resusitasi tp tidak ada perubahan
Cedera intrakranial yang berdiri sendiri tidak menyebabkan syok. Adanya syok pada penderita cedera kepala harus dicari penyebab syok lainnya. Cedera tulang belakang (saraf) mungkin menyebabkan hipotensi karena hilangnya tonus simpatis kapiler
Syok septik
Terjadi jk kuman/endotoxin masuk ke dalam pemb darah, spt pd trauma tembus abdomen yang mencederai kolon mengakibatkan terjadinya kontaminasi isi kolon ke rongga abdomen
Sepsis kultur darah (menemukan kuman) + SIRS (sindroma inflamatory Respiratory Symptoms) Tp nunggu kultur darah terlalu lama
KLASIFIKASI PERDARAHAN
VOL. darah org dewasa normal: + 7% BB
Vol. darah anak normal: + 8-9% BB (80-90ml/kgBB)
KELAS I KELAS II KELAS III KELAS IV
Kehilangan vol darah sampai 15%
Gejala klinis minimal spt takikardia
Kehilangan vol darah sampai 15-30%
Kehilangan vol darah pd org dws dgn BB: 70kg sebanyak +750-1500ml
Gejala klinis: takikardia, tek.nadi↓, takipneu
Kehilangan vol darah sampai 30-40%
+2000ml pd dws
Gejala klinis: takikardia, takipneu, TD sistolik ↓, perubahan status mental, memerlukan transfusi darah
Kehilangan vol darah > 40%
jiwa terancam
Gejala klinis: takikardia, takipneu, TD sistolik↓ cukup besar, tekanan nadi sempit, produksi urin hampir tdk ada, kesadarab menurun, pucat,
memerlukan transfusi darah cepat dan intervensi pembedahan segera
RANGKUMAN BLOK EMERGENCY | S.F.A
11
BEDAH UROLOGICAL (dr. nurul akbar)
KLASIFIKASI URETHRAL INJURY Berhubungan dengan fraktur pelvis ANTERIOR POSTERIOR
LOKASI pars bulbosa dan pars spondilosa pars membranosa MEKANISME karena straddle injury jatoh dari sepeda motor
- darah mengalir ke skrotum
erat dengan fraktur pelvis, bs rupture buli2 batas
POSTERIOR
RANGKUMAN BLOK EMERGENCY | S.F.A
12
cedera lsg ke penis
fraktur penis saat berhubungan sex yg berlebihan baik posisi maupun gerakan
pemasangan kateteer yang salah balon mengembang di uretra
luka tembus pisau maupun tembak TANDA & GEJALA Darah di OUE
Susah BAK
Gross hematuria
Hematoma di tempat rupture
Penis bengkak
Sleve hematoma hematoma di daerah penis saja, hanya fascia buck saja yang robek
Butterfly hematoma fascia … robek, darah mengumpul di skrotum
Perdarahan OUE, Gross hematuria, memar perineum/skrotum
Trias darah di OUE, tidak bisa BAK, buli2 teraba penuh
High riding prostate saat di RT prostat ttp tinggi seperti mengambang (pindah2)
DIAGNOSIS Retrograde urethrography
- Kontras dimasukan dalam OUE
- Kontusio: jk tidak ada extravasai kontras tidak ada robekan
- Ruptur parsial: ada extravasasi sebagian, sebagian juga ada di buli2
- Komplit: tidak ada kontras yang mengisi uretra posterior dan buli2
Tipe 1 (jarang)
- Masih utuh, hanya tertarik
Tipe 2
- Rupture parsial, keluar tp masih ada yang keatas
Tipe 3 - komplit
MANAGEMEN Kontusio: dipasang kateter
Parsial
- Tidak boleh pasang kateter
- Diversi urin suprapubic dengan suprapubic puncter dimasukan aboket nomor besar 1-2jari diatas simpisis pubis
- Luka tusuk/tembak operasi
Komplit
- Kondisi pasien unstable diversi urin - Stable operasi
Penetrasi: operasi
Tipe 1 dan 2 pasang kateter
Tipe 3 jika dengan komplikasi spt striktur uretra, inkontenensia urin, dan disfungsi ereksi harus segera dioperasi dalam wkt 7-10 hari
TRAUMA BULI-BULI
PENYEBAB Iatrogenic biasanya lsg diketahui saat operasi - Transurethral resection of bladder tumour (TURBT) - Cystoscopic bladder biopsy
RANGKUMAN BLOK EMERGENCY | S.F.A
13
- Transurethral resection of prostate (TURP)- Cystolitholapaxy
- Caesarean section, especially as an emergency - Total hip replacement
Luka tembus / tusuk
Kecelakaan trauma tumpul
Fraktur pelvis
Kecelakaan saat vu penuh dan menggunakan seat belt
TIPE INTRAPERITONEAL EKSTRAPERITONEAL
Robek ke peritoneum Diluar peritoneum
MANAJEMEN:
- Harus operasi segera tdk sembuh spontan - Bocor bisa menyebabkan peritonitis
MANAJEMEN:
- Tidak ada komplikasi lain, hanya rupture buli kateter nmr >20 slm 2 minggu, lalu sistografi ulang biasanya sembuh spontan cabut kateter
- Ada komplikasi, ms fraktur pelvis/robek anus operasi GEJALA TRIAS klasik: nyeri tekan suprapubic, tidak bs BAK, hematuria
Sistografi: dipasang kateter dan dimasukan kontras sebanyak 300cc.
- sebelum masuk kontras di foto polos utk melihat ada/tidak fraktur pelvis - diisi kontras lihat ada bocor ke intra/ekstra
- kontras dievakuasi, utk melihat sisa urin TRAUMA URETER External: kecelakaan
Internal: iatrogenic
Periksa BNO IVP IVU
TRAUMA GINJAL Jarang karena posisi dibelakang, dan dilindungi organ lain MEKANISME Tumpul: jatuh ketinggian, kecelakaan, terpeleset
Tajam: pisau, tembak, iatrogenik INDIKASI
RENAL IMAGING
Makroskopik hematuria
Riwayat luka tusuk di dada pinggang abdomen ,Ada jejas dipingang, syok tgt derajat trauma
Mikroksopik hematuria, >5 RBC/lpg pandang
Riwayat kecelakaan
Anak
IMAGING CTscan dengan kontras
RANGKUMAN BLOK EMERGENCY | S.F.A
14
USG
STAGING Menurut American Association for the Surgery of Trauma Organ Injury Severity Scale
Grade I: hematoma
Grade II: Laserasi di parenkim <1cm
Grade III: Laserasi di parenkim >1cm
Grade IV: laserasi brp aja ukurannya tp sudah masuk ke calyxes
Grade V: Ginjal sudah compang camping, atau pembuluh renalis robek
- I – IV : konservatif
- V: operasi krn perdarahan terus berlangsung bs syok, sepsis MANAGEMEN Konservatif:
- Pada trauma tumpul 90% - Luka tusuk, tembak 50% - Include:
Pasang iv line
IV antibiotic
Bed rest
Darah rutin, HT setiap hari untuk mengetahui perdarahan masih berlangsung/tdk
Follow up USG/ctscan
Selama 2 minggu
Operasi
- Jika perdarahan terus menerus (takikardia, hipotensi) - Expanding, pulsatile hematom
RANGKUMAN BLOK EMERGENCY | S.F.A
15
TRAUMA THORAKS (dr. Kamal)
PENDAHULUAN
Thorax melingkar dari depan smp belakang periksa semua
Trauma thorax: angka kematian tinggi karena kecelakaan tinggi
Pd ABC termasuk: Breathing terganggu: sesak nafas, jejas di thorax
Torakotomi: operasi membuka thorax
Airbag di mobil: berbahaya jika letak dadanya lebih rendah dari airbagnya, spt pd anak bs fr. Cervical
ANATOMI THORAX
Berisi:Paru jantung, pembuluh darah. Batas atas leher pleura, batas bawah abdomen diafragma PATOFISIOLOGI
Perubahan patofisiologi akibat: - Kegagalan ventilasi
- Kegagalan pertukaran gas pd tingkat alveolar menyebabkan hipoksia otak kekurangan o2 mati batang otak - Kegagalan sirkulasi karena perubahan hemodinamik
JENIS TRAUMA TORAK
TRAUMA TUMPUL
Dinding dada curigai ada jejas, hematom - Nyeri mengganggu pernafasan - Cedera organ dalam rongga torak
Fraktur sternum
- Menyebabkan nyeri serta gerakan dinding dada tidak adekuat pernafasan terganggu ekspirasi dan inspirasi tgg o2 berkurang - Terapi: intubasi disambungkan dgn ventilator dan operasi (ORIF) dipasang wire
RANGKUMAN BLOK EMERGENCY | S.F.A
16
Fraktur iga
- Nyeri pd fraktur iga sederhana dapat diatasi dengan analgetika lidokain disekitar fraktur - Fraktur iga multiple segmental 1 ruas iga ada 2 garis fraktur dan berturut-turut disebut
“flail chest” ICU pasang ventilator dan ORIF
Kontusio paru remuk
- 50-60% menyebabkan akut respiratory distress syndrome (ARDS) tjd udem alveoli, perdarahan & atelektasis gangguan difusi o2 co2
FLAIL CHEST ARDS
Etiologi Cedera langsung mengenai dada
Tenaga kinetik besar
Langsung:
- Aspirasi asam lambung
- Inhalasi gas toksik - Trauma tumpul torak
Tidak langsung/sitemik - Sepsis - Trauma multiple - Rx transfusi - Pancreatitis - Pemakaian mesin paru jantung lama PENANGANAN ORIF iga yang patah
Perdarahan biasanya tidak banyak dan dapat berhenti sendiri
Tp apbl ada robek a. intercostalis (dibelakang iga) shg tdk bs di klem hematotoraks masif shock hemoragik
FLAIL CHEST + ARDS PERMASALAHAN Gangguan ventilasi
- Gerakan dinding torak tgg: gerakan dinding torak paradoksal pada saat inspirasi tlg mengembang keluar, pada saat ekspirasi tertarik kedalam (kebalik dr yg normal)
Gangguan difusi
- Edema alveoli, Perdarahan, Atelektaksis TATALAKSANA Prioritas: A-B-C
Penanganan intensif internal pneumatic stabilization
Monitoring utk semua kasus perdarahan rongga torak setelah pasang WSD : dipasang selang/tube kemudian selang dimasukan kedalam botol yang sudah berisi air
- Dibotol keluar: darah/pus/cairan lain diukur perjam brp, apbl cairan bertambah waspadai
- Undulasi: saat ekspirasi/inspirasi ada cairan diselang naik turun kl undulasi gak jalan paru tidak mengembang - Air bubble masih ada udara di kavum torak
- Perdarahan:
0-3cc/kgBB/jam hanya observasi
>3 - <5cc/kgBB/ jam observasi ketat
Berturut-turut dalam 3 jam torakotomi
>5cc/kgBB/jam torakotomi utk mencari sumber perdarahan
DIAFRAGMA
- Diafragma kiri lebih sering ruptur
- Trauma tumpul disertai cedera organ intra abdomen keluar makanan di WSD krn saat trauma sdg inspirasi jd diafragma naik Torak:
Normal: Radiolusen berisi udara dan sudut kostofrenikus lancip
Radiopaque air fluid level (darah) sesak nafas
RANGKUMAN BLOK EMERGENCY | S.F.A
17
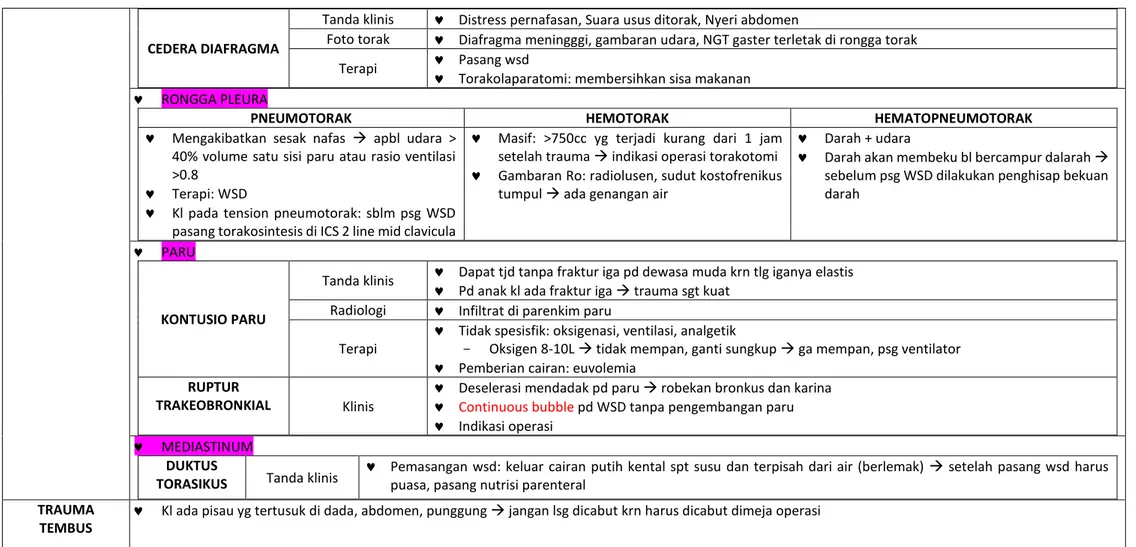
CEDERA DIAFRAGMATanda klinis Distress pernafasan, Suara usus ditorak, Nyeri abdomen
Foto torak Diafragma meningggi, gambaran udara, NGT gaster terletak di rongga torak Terapi Pasang wsd
Torakolaparatomi: membersihkan sisa makanan
RONGGA PLEURA
PNEUMOTORAK HEMOTORAK HEMATOPNEUMOTORAK
Mengakibatkan sesak nafas apbl udara > 40% volume satu sisi paru atau rasio ventilasi >0.8
Terapi: WSD
Kl pada tension pneumotorak: sblm psg WSD pasang torakosintesis di ICS 2 line mid clavicula
Masif: >750cc yg terjadi kurang dari 1 jam setelah trauma indikasi operasi torakotomi
Gambaran Ro: radiolusen, sudut kostofrenikus tumpul ada genangan air
Darah + udara
Darah akan membeku bl bercampur dalarah sebelum psg WSD dilakukan penghisap bekuan darah
PARU
KONTUSIO PARU
Tanda klinis Dapat tjd tanpa fraktur iga pd dewasa muda krn tlg iganya elastis
Pd anak kl ada fraktur iga trauma sgt kuat Radiologi Infiltrat di parenkim paru
Terapi
Tidak spesisfik: oksigenasi, ventilasi, analgetik
- Oksigen 8-10L tidak mempan, ganti sungkup ga mempan, psg ventilator
Pemberian cairan: euvolemia RUPTUR
TRAKEOBRONKIAL Klinis
Deselerasi mendadak pd paru robekan bronkus dan karina
Continuous bubble pd WSD tanpa pengembangan paru
Indikasi operasi
MEDIASTINUM DUKTUS
TORASIKUS Tanda klinis
Pemasangan wsd: keluar cairan putih kental spt susu dan terpisah dari air (berlemak) setelah pasang wsd harus puasa, pasang nutrisi parenteral
TRAUMA TEMBUS
RANGKUMAN BLOK EMERGENCY | S.F.A
18
ILMU KESEHATAN ANAK
RESUSITASI NEONATUS dr. Elsye
DEFINISI neonates: 0-28hari/1bulan pada neonates semua dilakukan resusitas tanpa menunggu henti nafas/jantung
karena pada janin tidak bernafas dalam kandungan sehingga saat lahir harus membuat segera bernafas
BATASAN Asfiksia perinatal: kondisi akibat kekurangan oksigen (hipoksia) dan atau gangguan perfusi berbagai organ yang cukup penting
Asfiksia antepartum & intrapartum insufisiensi plasenta
Asfiksia postpartum sekunder dr insufisiensi paru, jantung,neurologic ABC
Tdk bs dibolak balik
Airway: karena bayi yg harus dibantu nafas, kalau lahir sudah henti jantung IUFD
Breathing
Circulation
KONSEP DASAR Pemberian ventilasi paru dengan oksigen
RJP Penggunaan balon dan sungkup resusitasi Kompresi dada Intubasi endotrakeal
BAYI NORMAL BAYI ASFIKSIA
Vigorous
Bernafas spontan dengan menangis
Denyut jantung 120-140 x/menit
Sianosis sentral hilang dengan segera bayi mulai nangis, bersin, bernafas dalam menit pertama
kondisi akibat kekurangan oksigen (hipoksia) dan atau gangguan perfusi berbagai organ yang cukup penting
Pada saat lahir :
Tonus otot menurun
Kesulitan memulai nafas pertama
Dapat terjadi apnu atau respirasi yang tidak adekuat
Keterbatasan pengambilan O2 dan eksresi CO2
Terjadi asfiksia yang progresif kl tdk bisa tertolong harus NICU
Janin mendapatkan oksigen sebelum lahir
- Sebelum lahir, O2 janin berasal dari ibu plasenta - Paru-paru belum berfungsi
- Alveoli terisi cairan akan keluar saat bayi menangis, bernafas jika tidak aliran darah pulmonalis tidak berkembang
- Konstriksi pembuluh darah
- Aliran darah dari jantung kanan duktus arteriosus aorta
-Penyebab depresi napas saat lahir:
Asfiksia intrauterine plasenta yang salah
Prematuritas
Obat-obatan yang diberikan kepada ibu
- spt pada SC yang menggunakan anastesi umum, obat akan lewar plasenta dan bayi akan ikut tertidur bahaya
- ibu yang menggunakan narkoba sleeping baby
Kelainan neuromuskular kongenital
Malformasi kongenital
RANGKUMAN BLOK EMERGENCY | S.F.A
19
- Pada bayi yang ductus ateriosus nya masih ada karena a.v pulmonalis tidakdigunakan YANG BIASANYA TERJADI PADA KELAHIRAN SEHINGGA BAYI MENDAPATKAN OKSIGEN DARI PARU-PARU
Cairan dalam alveoli digantikan oleh udara
Arteri umbilikalis terjepit meningkatkan tekanan darah sistemik
Relaksasi pembuluh darah paru (a.v pulmonalis) bersamaan dengan peningkatan tek.darah sistemik
meningkatkan aliran darah pulmonal dan mengurangi aliran melalui duktus arteriosus sehingga ductus arteriosus menutup
DUCTUS TIDAK MENUTUP jika asfiksia alveoulus masih berisi cairan, tidak terisi oksigen tidak terjadi pertukaran darah tetap mengalir di ductus terjadi PERSISTENT/PATENT DUCTUS ARTERIOSUS
PROSEDUR
RESUSITASI menilai reaksi bayi saat lahir
Usahakan tetap hangat, posisi yang benar, bersihkan jalan napas, rangsang napas dengan mengeringkan, dan beri O2 (bila
perlu) Berikan ventilasi efektif
-Balon dan sungkup -Intubasi endotrakeal
Lakukan kompresi dada Pemberian
obat-obatan
Selalu diperlukan bayi baru lahir
Diperlukan lebih jarang
Kadang-kadang diperlukan bayi baru lahir
RANGKUMAN BLOK EMERGENCY | S.F.A
20
LAHIR↓
Bernapas atau menangis ? Tonus otot baik ?
Cukup bulan ?
Berikan kehangatan
Posisikan; bersihkan jalan napas* (bila perlu)
Keringkan, rangsang, posisikan lagi
Beri O2(bila perlu)
Evaluasi pernapasan, frekuensi jantung, dan warna kulit
Berikan ventilasi tekanan positif* → memberi oksigen dgn balon/sungkup
Berikan VTP*
Lakukan kompresi dada
Berikan Epinefrin → rujuk NICU Perkiraan Waktu
30
deti
k
30
detik
30
d
etik
TIDAK Apneu Atau FJ <100 FJ < 60 FJ > 60 HR < 60 Penilaian A Evaluasi B C Evaluasi D EvaluasiHitung FJ: 6detik x 10
RANGKUMAN BLOK EMERGENCY | S.F.A
21
A Berikan kehangatan : sebelum lahir mejaresusitasi sudah harus hangat, bs pake lampu. Tidak boleh dingin bs hipotermi
Posisikan, bersihkan jalan napas
Penghisapan mulut dan hidung: Mulut - Hidung
Keringkan, merangsang pernapasan dan meletakkan pada posisi yang benar
- Kain juga harus hangat
- Posisi: semi ekstensi ujung hidung sejajar dgn langit2
Usap punggung, tdk boleh dada
Berikan oksigen aliran bebas bila perlu
Cara mengeringkan bayi
Merangsang pernafasan
Memakai masker
RANGKUMAN BLOK EMERGENCY | S.F.A
22
JENIS BALONRESUSITASI
Balon tidak mengembang sendiri Balon mengembang sendiri
KEUNTUNGAN Memberikan oksigen 100% setiap saat
Mudah mengetahui lekatan pada wajah pasien
Kekakuan paru dapat terasa bila balon diremas
Dapat memberikan oksigen aliran bebas 100%
Selalu akan terisi setelah diremas walau tanpa sumber gas
Katup pelepas tekanan mengurangi pengembangan yang berlebihan
KERUGIAN Membutuhkan lekatan ketat antara sungkup dan pasien untuk mempertahankan balon tetap mengembang
Membutuhkan sumber gas untuk mengembang
Umumnya tidak mempunyai katup pelepas tekanan untuk pengaman
Tetap mengembang walau tidak terdapat lekatan antara sungkup dan wajah pasien
Memerlukan pemasangan reservoar oksigen untuk dapat memberikan oksigen mendekati kadar 100%
Tidak dapat memberikan oksigen aliran bebas 100% Karakteristik balon resusitasi
Ukuran balon tidak melebihi 750 mL
Mampu memberikan oksigen 90-100%
Mampu menghindari tekanan yang berlebihan kl berlebihan alveolus bisa pecah pneumothorax
Sungkup dengan ukuran yang sesuai lebih baik yang bundar karena yg anatomis suka kebalik dan bantalannya lebih kasar
RANGKUMAN BLOK EMERGENCY | S.F.A
23
Pengaturan reservoarBila dada tidak mengembang
KONDISI TINDAKAN
Lekatan tidak adekuat Pasang kembali sungkup ke wajah Jalan napas tersumbat Reposisi kepala
Periksa sekresi, hisap bila ada
Lakukan ventilasi dengan mulut sedikit terbuka
Tidak cukup tekanan Naikkan tekanan sampai tampak gerakan naik turun dada yang mudah
Pertimbangkan intubasi endotrakeal
B Bagaimana mengetahui perbaikan klinis bayi dan ventilasi tekanan positif dapat dihentikan ? - Peningkatan frekuensi jantung tidak perlu ventilasi
- Perbaikan warna kulit - Adanya napas spontan KOMPRESI
DADA
Indikasi untuk memulai kompresi dada : bila frekuensi jantung < 60/menit setelah 30 detik dilakukan VTP yang efektif
Lebih baik dilakukan intubasi endotrakeal untuk menjamin ventilasi yang adekuat dan memudahkan koordinasi VTP dan kompresi dada
KOMPRESI HARUS DISERTAI VENTILASI
Apabila kompresi dan ventilasi bs membuat menangis kompresi dl lepas ventilasi tetap, jk kondisi membaik ventilasi diganti dengan oksgien aliran bebas
Teknik (ibu jari dan dua jari)
- Posisi jari 1/3 bawah tulang dada/sternum - Penekanan ± 1/3 diameter anterior-posterior dada
- Kecepatan : satu siklus terdiri dari 3 kompresi + 1 ventilasi (waktu 2 detik) 30 ventilasi & 90 kompresi per menit - Hitungan: Satu – Dua - Tiga – Pompa – Satu - Dua -Tiga - Pompa
- Hentikan bila FJ > 60 /menit INTUBASI ETT Pd anak blade nya lurus, dws bengkok
Tidak menggunakan balon krn bs menginfeksi
Berapa sering meremas balon :
• Kecepatan 40-60 kali/menit lakukan ½ nya dengan sungkup yang menutup hidung dan mulut bayi dengan benar
• Pompa (remas) … dua … tiga (lepas) … pompa (remas)
RANGKUMAN BLOK EMERGENCY | S.F.A
24
SINDROM KESULITAN PERNAFASAN (dr. elsye)
Asfiksia berat: termasuk penyakit membrane hialin, kelainan kongenital, sepsis (keranjang sampah), aspirasi meconium
Sesak nafas: paru/jantung membedakannya beri o2 (hyperoxia test) jika membaik berarti kelainan paru, jika tidak kelainan jantung bawaan
PENANGANAN UMUM BAYI SESAK NAFAS
Rawat inkubator, pertahankan suhu tubuh 36,5-37,50C bayi biasanya hipotermi
Minimal handling ga boleh di pegang sering2 krn tangan penuh dgn kuman
Pemberian cairan intravena
Pemberian O2 untuk mengatasi sianosis sentral
Pemberian antibiotika (infus) + septic work-up sampai terbukti bukan sepsis krn dugaan sepsis smp terbukti bukan
Mencari etiologi
Observasi ketat tiap jam - Laju napas
- Retraksi/grunting - Sianosis
- Konsentrasi O2 (jika memungkinkan) - Laju jantung
- Temperatur kulit bayi dan inkubator
Foto toraks
Analisis gas darah
Antibiotika sampai terbukti tidak ada infeksi (kultur steril)
Bila tetap sianosis dengan O2 sungkup kepala CPAP
Bila apnu berulang atau dengan CPAP klinis tidak membaik ventilator
Bila o2 diberikan menggunakan kanul konsentrasi hanya boleh 2L/menit tidak boleh lebih krn bs merusak mukosa sal. Nafas
Jika mau mmberikan dgn kosentrasi lebih bsr Oxygen hood, syarat bayi harus nafas
Jika tidak mempan, pasang CPAP: mirip ventilator tp tidak ETT, o2 dipompakan dengan tekanan syarat: bayi nafas tp tdk adekuat Terakhir intubasi
PENYAKIT MEMBRAN HYALIN (PMH/HMD) /
SINDROM GAWAT NAFAS (SGP) TIPE I /
RESPIRATORY DISTRESS SYNDROME (RDS)
TAKIPNEA SEMENTARA PADA NEONATUS
(TTN/TRDN) /
SINDROM GAWAT NAFAS TIPE II /
WET LUNG SYNDROME
SINDROM ASPIRASI MEKONIUM (SAM)
BATASAN
Gawat napas pada BKB yang terjadi segera atau beberapa saat setelah lahir yang ditandai dengan kesukaran bernafas yg menetap atau menjadi progresif dlm 48-96 jam pertama kehidupan
Bayi kurang bulan yang lahir bs bernafas yang makin lama makin jelek
ETIOLOGI
Defisiensi surfaktan, f/ mencegah alveolus kolaps pd akhir ekspirasi
Semakin premature surfaktan semakin sedikit
Prematur surfaktan kurang alveolus kolaps saat akhir ekspirasi bayi akan mengalami sesak napas
Bedah kaisar tidak ada kompresi jalan lahir
Hipoksia janin atau asfiksia berat
Ibu mengalami sedasi Anastesi umum: bayi bs ikut tidur “sleeping baby”
Polihidramnion hampir selalu disertai kelainan kongenital
Disebabkan karena aspirasi meconium meconium mengandung enzim yang dapat merusak epitel sal. Nafas janin
RANGKUMAN BLOK EMERGENCY | S.F.A
25
Jadi wajar saat lahir bisa bernafas tp semakinlama mjd buruk krn surfaktan semakin berkurang
Makin muda usia kehamilan makin tinggi risiko PMH
PATOFISIOLOGI
Dalam kandungan alveolus dan bronkus janin terisi cairan
↓
Bayi yang lahir pervaginam, Saat masuk ke jalan lahir akan ada tekanan di rongga dada
↓
Sebagian cairan alveolus akan keluar ↓
Sisa nya akan keluar saat menangis
Pada bbrp bayi tidak terjadi proses diatas (pd SC) sehingga alveoulus masih terisi cairan sesak
Hipoksia janin ↓
Meconium keluar dan janin gasping ↓
Cairan amnion yang terkontaminasi meconium terhirup ke laring dan trakea
↓ pembersihan sal. Nafas tdk adekuat Meconium masuk saluran nafas lebih kecil dan
alveolus ↓ Kerusakan paru
Kalau lahir normal: saat kepala nongol suction smp bersih sebelum bayi nangis
PERJALANAN PENYAKIT
Sesak napas saat lahir atau segera setelah lahir
Klinis memburuk setelah 48 – 72 jam karena surfaktan habis
Perbaikan klinis terjadi setelah 48 – 72 jam kompensasi tubuh membuat surfaktan sendiri jk usia cukup
Oksigen dihentikan antara hari ke 5 – 10
SAM: sesak nafas sejak lahir
DIAGNOSIS
Anamnesis
- Bayi kurang bulan atau
- Cukup bulan tapi dari ibu dgn DM tidak terkontrol
PF
- Sesak napas
- Bayi tampak lemah (letargi), edema perifer
Cukup bulan/kurang bulan
Sesak napas saat atau segera setelah lahir (dalam 1 jam pertama setelah lahir)
Sesak akan membaik dalam 24 jam pertama, menghilang dalam 72 jam cukup diberikan oksigen dan dirangsang spy nangis akan membaik
Foto torak
Cukup/lebih bulan, jarang sekali kurang bulan
Cairan amnion terkontaminasi mekonium
Mekonium tampak/dapat dihisap dari saluran napas atas (bantuan laringoskop)
Kulit bayi diwarnai mekonium (meconium staining) dikuku tdk akan hilang
Sesak napas
Kolaps alveolus
Cairan yang
mengandung protein tinggi membran hialin
Penyempitan arteri pulmonalis
Gagal nafas
SAM ringan SAM berat membaik secara bertahap dalam beberapa hari – beberapa minggu Memburuk: Secara progresif ↓ Tidak tertolong Tertolong: Kerusakan paru perlu wkt lama utk sembuh sempurna Bronkopulmonary dysplasia, Spt PPOK. Harus dirawat dgn O2 Beri AB, blh plg
RANGKUMAN BLOK EMERGENCY | S.F.A
26
Foto toraks alveolus kolaps: gambaran paru opaque
Stadium:
1. Pola retikulogranular (PRG) gambaran titik-titik
2. PRG dan bronkogram udara (BGU)
3. PRG + BGU + batas jantung kabur 4. Kolaps seluruh paru
(white lung) susah ditolong
- Foto toraks usia <6 jam akan sama gambarannya dgn PMH
Foto toraks : hiperinflasi paru disertai banyak daerah paru yang kolaps karena paru tidak berkembang
PENCEGAHAN
Pencegahan persalinan prematur
Jika harus premature Pemberian
betametason pada ibu (prematur < 34 minggu) minimal 2 hari sebelum dengan harapan surfaktan terbentuk
Resusitasi adekuat
Mencegah hipotermi, hipoglikemia dan hipoksia
Anamnesis ibu secara komplit
Penghisapan saluran napas sebelum bahu dilahirkan
Penghisapan saluran napas (larings dan trakea) secara langsung dengan bantuan laringoskop jangan biarkan bayi nangis sebelum bersih
TATALAKSANA
Diagnosis dini
Risiko tinggi timbulnya PMH Bayi dilahirkan di RS yang mempunyai fasilitas memadai
Surfaktan disemprotkan langsung ke paru
Penanganan suportif yang baik Oksigen
Bila dapat hidup 72 jam setelah kelahiran sembuh sendiri surfaktan sudah terbentuk
Tidak ada penanganan khusus cukup beri oksigen dan bayi rangsang utk nangis
Jarang perlu perawatan level 2 atau 3
Makanan per oral setiap 3 jam melalui sonde lebih dianjurkan
Tidak ada pengobatan spesifik
Kasus berat ventilator / ECMO
Pengawasan ketat terhadap komplikasi
KOMPLIKASI
Keadaan yang berhubungan dengan prematuritas: ikterus, apneu, hipotermia, hipoglikemia
Kerusakan otak
Perdarahan periventrikular
Pneumotoraks krn dipompa terlalu kuat, alveolus pecah
Duktus arteriosus persisten
Penyakit paru kronik
Pneumotoraks / pneumomediastinum
Kerusakan akibat hipoksia pada organ lain
Grade 2
RANGKUMAN BLOK EMERGENCY | S.F.A
27
IKTERUS NEONATORUM (dr. elsye)
Kolestasis: ↑bilirubin direk (merusak sel hepar) Dalam 2 bulan harus operasi, kl lebih sudah terjadi sirosis hepatis
Icterus neonatorum: ↑bilirubin indirek
Pewarnaan kuning pada sklera, kulit dan mukosa yang disebabkan oleh penumpukan bilirubin
Terlihat pada kulit bila kadar >5 mg/dl
Terlihat pada >50% neonatus
Pada bayi prematur > bayi cukup bulan
METABOLISME BILIRUBIN
bayi lahir dengan Hb tinggi (18-20), dalam bbrp hari harus dipecah dan diturunkan menjadi Hb normal Hasil pemecahan Hb
↓
bilirubin indirek (dibawa oleh albumin ke hati) ↓
harus dikonjugasi dihepar oleh enzim gluconil transferase ↓
bilirubin direk, baru bisa dikeluarkan ↓
lewat urin (urobilinogen) & feses (sterkobilin)
Jika bilirubin hanya berputar tidak bs keluar di tubuh siklus enterohepatic
Masalah di ductus biliaris bilirubin direk↑ akan merusak sel hepar
IKTERUS
PATOLOGIS
Terjadi pada 24 jam pertama
Kenaikan kadar bilirubin > 5 mg / dl / hari
Bilirubin total >15 mg / dl
Bilirubin direk > 2 mg / dl
Ikterus berlangsung lebih dari 14 hari
Warna feses dempul dan urin kuning tua
FISIOLOGIS
Timbul setelah 24 jam
Kadar tertinggi pada hari ke 5 pada NCB; pada hari ke 7 pada NKB
Kadar bilirubin total < 15 mg/dl
Hilang dalam 14 hari
Hilang tanpa perlu pengobatan
BAHAYA HIPERBILIRUBINEMIA
Bilirubin indirek mudah larut dalam lemak bila kadar tinggi, tidak terikat albumin, sawar darah otak rusak melalui sawar darah – otak terikat sel otak KERN IKTERUS bayi kejang
Bilirubin direk larut dalam air.
Bila ada atresia atau obstruksi duktus biliaris ber tumpuk di dalam hati merusak sel hati sirosis hepatis
PENILAIAN KLINIS
Mulanya: sefalo kaudal, dimulai dari muka dan hilang terakhir muka Daerah tubuh Kadar bilirubin mg/dl
Muka 4-8
Dada / punggung 5-12 Perut dan paha 8-16 Tangan dan kaki 11-18 Telapak tangan / kaki >15
RANGKUMAN BLOK EMERGENCY | S.F.A
28
PENYEBAB Timbul dalam 24 jam pertama - Penyakit hemolitik pada BBL:
Inkompatibilitas Rh,ABO - Infeksi ; TORCH, malaria,
bakteri
- Defisiensi enzim G6PD
Timbul antara 24-72 jam - Fisiologik
- Sepsis - Polisitemia
- Perdarahan tertutup - Perdarahan intraventricular
- Peningkatan sirkulasi entero-hepatik
Timbul setelah 72 jam - Sepsis
- Hematoma sefal - Hepatitis neonatal - Atresia biliaris
- Breastmilk jaundice estrogen yang tinggi disekresikan ke asi ibu shg menggangu metabolism bilirubin stop asi 24 jam akan kembali normal
- Kelainan metabolik
DIAGNOSIS
Gejala utama : kuning di kulit, sklera, dan mukosa
Pemeriksaan laboratorium - Bilirubin serum total dan direk
- Darah tepi lengkap dan gambaran apusan darah tepi - Golongan darah dan Rhesus ibu dan bayi
- Uji Coombs - Kadar enzim G6PD - Skrining sepsis
- Fungsi hati dan tiroid untuk ikterus lanjut
TATALAKSANA
Tujuan : Mencegah keracunan oleh bilirubin
Cara
- Pencegahan hyperbilirubinemia
Pemberian minum dini IMD
Hidrasi adekuat - Penurunan kadar bilirubin
Terapi sinar: pd neonates cukup bulan (bil tot >12mg), kurang bulan (>10mg)
cahaya dengan gelombang 450-460 nanometer sama spt sinar UV pagi sebelum jam set 8
jarak bayi dengan lampu 30-45cm, menggunakan penutup mata krn lampu merusak sel retina mata
Setiap 2 jam bayi disusui
Ubah posisi bayi setiap selesai menyusui
Ukur suhu setiap 4 jam
Timbang bayi setiap hari
Periksa kadar bilirubin setiap 12 jam
Hentikan terapi sinar bila kadar < 10 mg/dl
ES: bronze baby syndrome
Transfusi tukar: masuk darah vena, Tarik darah arterI. Bil >20mg/dl
HIPERBILIRUBINEMIA MEMANJANG
Sindrom Crigler Najjar
Breastmilk jaundice
Hipothiroidism
Stenosis pilorus
Hemolisis yang berlangsung terus
Malaria
Hepatitis neonatal idiopatik
Inspissated bile syndrome
Infeksi
Malformasi- atresia biliaris, kista kholedokus
Penyakit metabolisme- galaktosemia
Nutrisi parenteral total yang lama
INDIREK
DIREK
Komplikasi: Ensefalopati
RANGKUMAN BLOK EMERGENCY | S.F.A
29
DENGUE SHOCK SYNDROME (dr. Elsye)
KESULITAN MENURUNKAN
MORBIDITAS
Keempat serotipe dengue bersirkulasi di Indonesia 4 Serotype - Grade 1-2 MK lebih ringan
- Grade 3-4 MK lebih berat
Kesulitan mempertahankan pengendalian vector sepanjang tahun ada kasus DBD
Partisipasi masyarakat menurun dalam membantu program pengendalian vector
Peningkatan urbanisasi
Kepadatan penduduk dalam beberapa kota
Perumahan kosong di perkotaan SEARO 2011
Penggunaan warning signs untuk deteksi dini syok
Klasifikasi expanded dengue syndrome Melibatkan seluruh organ tubuh
Pemeriksaan lab A-B-C-S
PERJALANAN PENYAKIT
Dengue demam + 2 gejala: - Mual muntah
- Nyeri kepala hebat - flushing
- Tes tourniket (+)
- Leukopenia krn infeksi virus - Warning sign
Warning sign
- Nyeri abdomen hebat perdarahan intraabdominal - Muntah terus
- Perdarahan mukosa - Hepatomegaly >2cm - Letargi, restlessness
- Peningkatan Ht yang hebat disertai penurunan trombosit Pasien akan datang dengan demam
tinggi mendadak yang tidak akan sembuh dengan pengobatan
Ciri khas infeksi virus
Hari ke 3 - 6 suhu tubuh↓ fase shock kritis
Hari 1-3 tjd dehidrasi, ada mual muntah, demam tinggi. Intake sulit Trombosit ↓ = Ht ↑
Saat trombosit normal Ht sgt tinggi tjd dehidrasi intravaskuler pasien harus di rawat
Pada hari 1-2 demam dalam masa viremia periksa NS1 dengue
Periksa igM dan IgG setelah hari ke 5
Pada fase shock loading cairan >>> utk mencegah shock Tapi setelah hari ke 6 cairan extravaskuler diresorbsi kembali hati2 udem paru
RANGKUMAN BLOK EMERGENCY | S.F.A
30
Demam Dengue (DD) Demam berdarah dengue (DBD) Bisa ada perdarahan
Tidak ada shock
Ht tidak meningkat
Trombosit bs menurun makanya jd perdarahan
Bisa perdarahan
Bisa shock krn perembesan cairan intravascular ke extravascular shg intravaskularnya dehidrasi
Pasien tidak boleh meninggal dalam 24 jam setelah masuk RS
KALSIFIKASI
DD / DBD Grade Signs & Symptoms Laboratory DD Demam dengan 2 gejala:
Sakit kepala, Retro-orbital pain, Myalgia, Arthralgia/bone pain, Rash, manifesrasi perdarahan, No evidence of plasma leakage
Leukopenia ( ≤5000 cells/mm3)
Trombocytopenia ( ≤150.000 cells/mm3) Rising hematocrit (5-10%)
No evidence of plasma loss
DBD I Demam
Tidak ada perdarahan kecuali positive tourniquet test
Trombocytopenia <100.000 cells/mm3 Hematocrit rising ≥20%
DBD II Sama spt derajat I + manifestasi perdarahan Trombocytopenia <100.000 cells/ mm3 Hematocrit rising ≥20%
DBD III Pre-shock nadi mulai cepat, TD teraba palpasi, tekanan nadi menyempit (<20mmHg) Tekanan nadi: sistol – diastole
Trombocytopenia <100.000 cells/mm3 Hematocrit rising ≥ 20%
DBD IV Shock nadi tidak teraba, penurunan kesadaran, TD tidak terukur, akral dingin Trombocytopenia <100.000 cells/mm3 Hematocrit rising ≥20%
Infeksi virus dengue
Asimptomatik Simptomatik
Undifferentiated fever
(viral syndrome) Demam Dengue (DD)
Tanpa perdarahan Dengan perdarahan
Demam berdarah dengue (DBD)
Tanpa shock Dengue shock syndorme (DSS)
Expanded dengue syndrome
RANGKUMAN BLOK EMERGENCY | S.F.A
31
WARNING SIGN UNTUK MENDETEKSI DINI SHOCK
Tidak ada perbaikan klinis setelah demam reda
Menolak makan/minum
Muntah berulang
Nyeri perut hebat
Letargi
Perubahan perilaku mengigau
Pucat, ekstremitas dingin
Perdarahan :
- epistaksis, perdarahan gusi, petechial, - BAB hitam, hematemesis bahaya
- menoragia, BAK coklat (haemoglobinuria atau hematuria)
Diuresis menurun selama 4-6 jam krn ada expanded dengue sindrom ke ginjal
MANIFESTASI KLINIS DBD
Demam tinggi, timbul mendadak, kontinua, kadang bifasik
Berlangsung antara 2-7 hari
Muka kemerahan (facial flushing), anoreksia, mialgia dan artralgia
Nyeri epigastrik, muntah, nyeri abdomen difus
Kadang disertai sakit tenggorokan
Faring dan konjungtiva yang kemerahan
Dapat disertai kejang demam
DENGUE SHOCK SYNDROME
EXPANDED DENGUE SYNDROME
Ensefalopati dengue
Perdarahan hebat (massive bleeding)
Infeksi ganda (dual infections)
Kelainan ginjal Miokarditis Compensated shock •bisa kembali •takikardia •takipnea •pulse rate <20mmHg •Cap. refill time ˂ 2 sec •cold skin
•penurunan output urin •restless
Decompensated shock •sulit
•takikardia •hipotensi
•narrow of pulse rate •hyperpnea / kusmaull •sianosis
•cold and clamp skin
Profound shock •berat
•nadi tidak teraba •TD tidak terdeteksi
Dalam bbrp jam Dalam bbrp menit Kolaps kardiovaskular
Gangguan koagulasi Trombositopenia
RANGKUMAN BLOK EMERGENCY | S.F.A
32
TATALAKSANAShock
berikan cairan segera kristaloid: RL / NaCl 0,9% - Kl bener2 shock 20ml/kgbb selama 30 menit
- Blm tll berat 10ml/kgbb tidak perbaikan naikan 20ml/kgbb
Shock teratasi:
kesadaran membaik, nadi teraba kuat tekanan nadi >20mmHg
tetesan diturunkan 10ml/kgBB/jam
stabil dalam 24 jam: tetesan diturunkan 5ml/kgBB/jam
lalu turunkan lagi 3ml/kgBB/jam
stop! infus tidak boleh >48jam
Shock tidak teratasi:
kesadaran menurun, nadi lembut/tdk teraba, tekanan nadi <20mmHg
ulang cairan 20ml/kgBB
evaluasi kembali, masih shock: beri koloid (dextran) / plasma (FFP)
10-20ml/kgBB (max 30ml) koreksi asidosis → periksa AGD
shock belum teratasi
Ht turun
Ht tetap tinggi → hati2 perdarahan intra abdominal
transfusi WBC, dpt diulang sesuai kebutuhan
Kristaloid: lebih cepat, 1jam sudah bs keluar
RANGKUMAN BLOK EMERGENCY | S.F.A
33
ILMU KESEHATAN MATA
TRAUMA MATA (dr. Atiek)
Trauma tumpul tidak menimbulkan luka terbuka dimata
Trauma tajam
Trauma kimia
TRAUMA PALPEBRA
TRAUMA KORNEA
ABLASI KORNEA LASERASI KORNEA KORPUS ALIENUM KORNEA RIWAYAT Waktu
Mekanisme
Objek (Logam, kayu, kaca) penanganan berbeda
Benda asing bs tembus intraokuler
Vaksinasi tetanus pernah/belum
Trauma tumpul
Nyeri waktu menutup mata
Erosi defek epitel kornea
Benda penyebab
Korpus alienum
Tetanus
Mekanisme:
- saat pasien yg bergerak - objek yg bergerak
tertahan di kornea - sama sama bergerak
tekanan >>
kemungkinan beda asing bs masuk intraokuler
jenis benda asing:
- organic hati2 jamur KLINIS Kedalaman lesi, panjang, lebar
Edema
Edeimosis
Pasien mengeluh sensasi benda asing
Nyeri, fotopobia
Edema palpebral
Blefaropasmus
Test fluorescein utk melihat ada/tdk defek epitel
Infiltrate kornea (-)
Slidel test (-) tes utk melihat ada/tdk hubungan antara permukaan kornea smp endotel Injeksi konjungtiva Flare, sel Edem konjungtiva Test fluorescein (+) rupture di sklera
trauma tumpul tidak tembus
- tidak ditemukan defek epitel tp bs ada rupture dipembuluh darah hifema - COA dalam - Scidel test (-) - TIO: N Tembus:
- Scidel test (+) ada cairan yang keluar - Pupil irregular, iris
prolapse - COA dangkal - Hifema - Katarak
- TIO perpalpasi ↓
Ditemukan korpus alienum di kornea
Defek epitel
Port d enrty jd infiltrate kornea Edema palpebral Blefarospasme Kl smp ke anterior chamber hipopion PEMERIKSAAN Letak:
- margo banyak tdp muara gld. lacrimalis dan ductus nasolacrimalis di sisi nasal.
Diberikan anastesi topical pantokain eyedrop
Lihat visus
Visus
RANGKUMAN BLOK EMERGENCY | S.F.A
34
Terutama margo inferior- canalis ductus nasolacrimalis apbl rupture bs ekteropion, lacrimasi - septum: disisi nasal bsa kena sinus
visus trauma palpebral luas bs gangguan visus
reflex pupil
rupture bulbus oculi (trauma kornea/ konjungtiva/sclera) COA dangkal, TIO↓
gerakan bola mata jk ada gangguan bs jd kena otot extraokuler
diplopia
ptosis: kelopak mata turun saat disuruh buka mata tidak terbuka sempurna,
kemungkinan otot levator palpebral terkena
benda asing
CTscan pot axial / coronal
- Perifer visus tdk tgg - Divisual axis penurunan
visus
Reflek pupil
Slit lamp
Test fluorescein
Korpus alineum terselip di fornix (perbatasan k.tarsal dan k.bulbi) palpebral superior pd trauma kimia dan tumpul
Scidel test
Corpal di fornix palpebral superior
Macam2 corpal
- Gerinda (tkg las) lsg nempel dikornea dan gbs lepas ekstraksi <24jam bs epitelisasi, tp kl >24 tbt sikaatrik - Semen, kapur - Logam plg sulit - Kaca, pasir, keramik
(inert) - Kayu (infeksi) - Peluru tembus
intraokuler, akn tertahan di retina TATALAKSANA Defek margo palpebral
- Palpebral superior
Defek kecil < 33 % Langsung dijahit
Defek sedang ( 33 % - 50 % )
Pemanjangan segment lateral palpebral
Flap semi-sirkuler
Defek besar ( > 50 % )
Cutler-Beard procedure (Tarso konjungtiva flap) - Palpebral inferior
Defek kecil ( < 33 % ) Langsung dijahit
Defek sedang ( 33% - 50 % )
Flap rotasi ( Tenzel )
Tarsokonjungtiva autograft
Defek besar ( > 50 )
Tarsokonjungtiva flap dari palpebral superior
Graft retroauricular (Hughes procedure)
AB topical erosi kornea
Patching (bebat) ditutup yg kenceng krn scr fisiologis epiteliasasi kornea akan tjd dalam 24 jam 12-24jam baru dibuka
Central lens
SA 1% utk dilatasi pupil
Bebat
NSAID topical
Jangan beri steroid krn menghambat pertumbuhan epitel
Tembus jahit kornea dgn anastesi umum.
Menggunakan benang nilon 10 0
AB topical post operasi Steroid sistemik, koagulansia
RANGKUMAN BLOK EMERGENCY | S.F.A
35
HIFEMA
SUBLUKSASI LENSA
TRAUMA KIMIA
RIWAYAT Adanya darah di bilik mata depan
Jenis trauma: tumpul/
Riwayat kelainan darah sickle cell anemia
Pemakaian aspirin menimbulkan gangguan pembekuan
Lensa lepas bergeser ke satu sisi krn zonula zinii rupture
Trauma tumpul
Visus turun krn lensa media refraksi
Jk tidak ada riwayat trauma: - Marfan syndrome - Marcesani syndrome - Hemosistinuria
Jenis:
- Asam membentuk koagulase shg menaham penetrasi
- Basa lebih bahaya bs penetrasi menembus epitel yg intak
Berapa lama smp berobat
Irigasi slm15 menit dengan air mengalir atau dengan nacl/rl disemprot, plg ptg dibagian fornix anterior dan posterior KLINIS Visus ↓
Reflex pupil lambat
TIO ↓/↑: meningkat pd awal trauma dan bbrp hari tjd shock shg menurun
Subluksasi lensa krn rupture prosesus siliaris shg zonula zinii ruptur
Rupture bulbi
Ablasi rertina
Perdarahan vitreus
Sfingter iris robek
Vossius ring
Katarak lensa keruh
Iridodonesis zonula zinii rupture jd iris gak bulet lagi
Phacodonesis
Prolpas vitreus
Kulit sekitar palpebral, konjungtiva ada kemosis
Trauma kuat kulit terbakar
Defek kornea
Kornea keruh
Flare di coa
TIO ↓/↑: pd awal tinggi krn menyumbat
PEMERIKSAAN Visus
Pupil:
- bulat/lonjong
- dilatasi karena sirkulus iridis mayor dan minor menyebabkan otot sfingter pupil paralisis - reflek pupil
TIO
Fundus
Lab: PTT/APTT/CBC
Lakukan pemeriksaan pH
Korpus alieum ada /tdk
TATALAKSANA Bedrest
- minimal 5 hari. Kl mobilisasi hifema yg tdnya di inferior bs terdispersi.
- Tidur Harus ½ duduk, tidak blh terlentang karena bs tjd inhibisi kornea: SDM masuk ke kornea irreversible
Perhatikan: TIO, PTT/APTT
SA 1%, Diamox utk menurunkan produksi aquos humor spt TIO tidak meningkat
Steroid topical , Analgetik
Parasintesis: disedot hifema jk 3 hari tidak turun dan TIO tinggi
Koagulasia
Irigasi (30menit) periksa pH sudah netral/blm
RANGKUMAN BLOK EMERGENCY | S.F.A
36
FRAKTUR ORBITA
FRAKTUR ZYGOMA
FRAKTUR BLOW OUT
Letak:
- Fraktur di tulang orbita - jaringan orbita
- sinus disekitar mata - jar. Intra cranial
lefort 1: maxilla, orbita intak
lefort 2: nasal, lakrimal
lefort 3: dasar tengkorak, dasar orbita, dinding orbita medial dan lateral
Tripod fraktur:
- Rima orbita lateral, inferior - Area zygomaticus
- Dinding lateral sinus maxila
KLINIS PEMERIKSAAN PENANGANAN
Trauma tumpul KLL, jatuh
Enoftalmus: mata mendelap kedalam
Gangguan gerak bola mata kena otot okuler
Diplopia
Nyeri, udem/enfisena palpebral
Hypestesi infraorbital Ptosis Perdarahan hidung Visus Pupil Krepitasi
Ctscan axial dan coronal
Nasal decongestan 2minggu utk cegah udem
AB
Kompres es
Elevasi kepala
Analgetik
Steroid oral dosis imunosupresif 1mg/kgbb
Reposisi: stlh 7-14 hari, dengan silicon, reposisi di m. rectus inf
RANGKUMAN BLOK EMERGENCY | S.F.A
37
ILMU PENYAKIT DALAM
ELECTROCARDIOGRAPHY (dr. Fatimah)
DEFINISI
Menjelaskan ttg anatomi dan fisiologi jantung dan bagaimana menjelaskan penyakit pd jantung
Tdp 12 lead yang menjelaskan: - elektrik jantung, denyut jantung
- kondisi aritmia (supraventrikuler pd atrium, ventrikuler pd ventrikel), - AV block pace maker
- hipertrofi, sirkulasi jantung, - efek obat terutama obat digitalis,
- gangguan elektrolit terutama kalium pada gelombang T - peradangan: miokarditis/pericarditis IRAMA JANTUNG / SINYAL LISTRIK JANTUNG SA node (gelombang P) ↓
masuk ke dalam jarak antara SA node dan ventrikel yaitu di junction ↓
kontraksi atrium tp belum maksimal ↓
sinyal berjalan lagi sampai kedalam ventrikel ↓
smp ke purkinje ↓
baru kontraksi jantung
kelainan di atrium supraventrikel: dijumpai adanya extrasistol dari atrium & ventrikel
supraventrikel bs juga asal dari AV node intermodal branch
LEADS
Leads ekstremitas 4
Leads precordial 6
- V7 : di linea aksilaris posterior - V8: diline scapula posterior dgn v5 dan v6
untuk menggambarkan bagian posterior jantung- V3R - V9R
utk mengetahui jantung sebelah kananSA Node Internodal branch AV Node Hiss Bundle Purkinje Fiber Contraction