PENDAhUlUAN
Trauma adalah penyebab ketiga terbesar kematian dan kecacatan di seluruh dunia, terutama usia dekade keempat di negara
berkembang.1-3 Lebih dari 5 juta orang
meninggal akibat trauma pada tahun 2002, lebih dari 90% terjadi di negara ber-kembang. Dari tahun 2000-2020, kematian akibat kecelakaan lalu lintas diperkirakan
meningkat 83% di negara berkembang.3-5
Akibat trauma dapat berupa kecacatan fisik,
psikologis, dan keuangan.1
Penanganan trauma merupakan salah satu tantangan utama pelayanan kesehatan saat ini.6,7 Dokter harus menilai secara objektif
keparahan cedera, sehingga diperlukan sebuah sistem yang menyatukan deskripsi dan kuantifikasi cedera. Penilaian cedera sebagai proses kuantifikasi dampak trauma
dimulai tahun 19698 oleh American Association
Sistem Penilaian trauma
Carolina Salim
Dokter Umum di SMF ilmu Bedah RSUD dr. Drajat Prawiranegara Serang, Banten, indonesia
ABSTRAK
Trauma adalah penyebab ketiga terbesar kematian dan kecacatan di seluruh dunia, terutama di usia dekade keempat di negara berkembang. Trauma adalah kondisi sensitif-waktu, dan penanganan trauma dikenal sebagai salah satu tantangan utama pada pelayanan kesehatan saat ini. Sistem penilaian trauma mencoba menerjemahkan keparahan cedera menjadi angka, membantu menilai secara kuantitatif berat ringannya cedera, memperkirakan hasil akhir trauma, bahkan berguna dalam audit dan penelitian klinis. Pemantauan pasien trauma dengan penilaian berulang dan sistematis dapat sebagai identifikasi awal perbaikan atau perburukan. Beberapa sistem penilaian bertujuan untuk memperkirakan probabilitas keberlangsungan hidup. Terdapat tiga tipe sistem penilaian trauma, yaitu berdasarkan anatomi, fisiologi, dan kombinasi.
Kata kunci: Sistem penilaian trauma, kelangsungan hidup, mortalitas, trauma, cedera
ABSTRACT
Trauma is the third largest cause of death and disability worldwide, especially in the first four decades of life in developing countries. Trauma is a time-sensitive condition and one of the main challenges in modern health care. Trauma scoring system attempts to translate the severity of injury into a score, thereby allows quantification of severity of injury, to predict outcome, and useful for clinical audit and research. Monitoring with repeated scoring encourages systematic reassessment and may allow early identification of improvement or deterioration. Some scoring systems can estimate the probability of survival. Three types of scoring system are based on anatomy, physiology, and combination. Carolina
Salim. Trauma Scoring System.
Keywords: Trauma scoring system, survival, mortality, trauma, injury
Alamat korespondensi email: [email protected]
for Automotive Safety, yaitu Abbreviated Injury Score (AIS), dan terus mengalami
perkembangan.1,2,8 Sistem penilaian trauma
mencoba menerjemahkan keparahan cedera menjadi angka, harus dapat digunakan di lapangan sebelum pasien sampai ke rumah sakit untuk keputusan rujukan serta untuk mengambil keputusan di Instalasi
Gawat Darurat (IGD).6 Pengukuran tingkat
keparahan cedera merupakan prasyarat penting terhadap penanganan trauma yang efektif.7
Triase dapat lebih konsisten jika menggu-nakan sistem penilaian. Penilaian untuk triase harus mudah diaplikasikan. Deskripsi cedera melalui telepon dapat difasilitasi oleh penggunaan istilah standar dan penilaian organ yang spesifik. Hal ini membantu proses penilaian antar dokter di institusi yang sama atau berbeda serta para dokter spesialis.
Pemantauan berulang dan sistematis dapat digunakan sebagai identifikasi awal per baikan atau perburukan. Beberapa sistem penilaian bertujuan memperkirakan probabilitas ke-langsungan hidup. Penilaian membantu
peneliti untuk menentukan tingkat
keparahan dan populasi pasien.1,8
Terdapat tiga tipe sistem penilaian trauma. Tipe pertama berdasarkan anatomi; ter-gantung deskripsi cedera. Tipe kedua berdasarkan fisiologi; didapat dari observasi dan pengukuran tanda-tanda vital untuk menentukan tingkat penurunan fisiologis akibat cedera. Tipe ketiga adalah kombinasi sistem penilaian anatomis dan fisiologis.1,7-9 SISTEM PENIlAIAN ANAToMIS
Sistem penilaian ini telah digunakan secara luas dalam studi epidemiologi. Jika diguna-kan tersendiri, hubungan dengan dampak
lebih rendah dibandingkan jika dikombinasi
dengan sistem penilaian fisiologis.5
ISS
Sistem penilaian anatomis yang sering digunakan adalah Injury Severity Score (ISS) yang diturunkan dari AIS (Abbreviated Injury
Scale).1,8,9 AIS (Tabel 1) dikembangkan untuk
mengukur trauma kecelakaan kendaraan bermotor dan telah mengalami beberapa
perubahan.7,9 AIS adalah sistem pengkodean
menyeluruh untuk cedera semua tipe di setiap bagian tubuh, dengan deskripsi karakteristik setiap tingkat keparahan dari 0 (tidak ada cedera) sampai 6 (cedera yang tidak dapat diselamatkan).1,7-12
Penilaian AIS bersifat subjektif. Cedera sedang oleh satu pemeriksa dapat
di-anggap cedera serius oleh pemeriksa lain.7-9
Turunan AIS, ISS diperkenalkan oleh Susan Baker, dkk. pada tahun 1984. ISS merangkum tingkat keparahan kondisi pasien yang mempunyai beberapa cedera. Tubuh dibagi menjadi enam area: kepala dan leher, toraks, abdomen (termasuk organ pelvis), alat gerak (termasuk tulang pelvis), dan permukaan tubuh. AIS setiap cedera dicatat, dan cedera yang mempunyai nilai tertinggi di setiap area diutamakan. ISS adalah penjumlahan kuadrat tiga nilai AIS tertinggi di setiap tiga area tubuh yang mendapat cedera paling berat. Nilai AIS 6 setara dengan nilai ISS 75. 1,2,7-13
ISS = a2 + b2 + c2
Trauma mayor adalah jika ISS ≥15, di-hubungkan dengan mortalitas lebih dari 10%. ISS mudah digunakan dan dapat menjadi prediktor kelangsungan hidup yang baik, terutama pada pasien-pasien yang
mempunyai cedera multipel (Tabel 2).8,11
ISS mempunyai keterbatasan, yaitu
pengumpulan nilai terbatas serta hanya mengambil cedera paling serius di setiap bagian tubuh.7-10 Perkiraan ISS yang akurat
membutuhkan pengumpulan informasi cedera yang detail, sedangkan beberapa informasi ini hanya dapat diperoleh dengan menggunakan alat penunjang, seperti MRI atau angiografi, yang mungkin tidak tersedia atau tidak cocok pada keadaan akut. Analisis data dari 18.961 pasien dari Register Trauma Pusat (State Trauma Registry) di Florida menunjukkan bahwa data ISS lengkap pada kurang dari 25% kasus.1 Oleh karena itu, ISS
tidak menghasilkan gambaran keparahan cedera yang nyata. ISS kurang baik
diguna-kan jika ada banyak cedera di satu sisi tubuh, misalnya luka tembak di abdomen. Namun, ISS sudah digunakan secara luas untuk
penilaian awal cedera multipel.7
Perkembangan lain ISS adalah New Injury
Severity Score (NISS) (Tabel 3).9 NISS
di-perkenalkan oleh Osler pada tahun 1974 untuk mengurangi kelemahan ISS, terutama kegagalan menilai cedera multipel di satu regio.1,8,
Meskipun lebih baik daripada ISS, NISS gagal menggantikan ISS atau kurang populer di
antara para tenaga medis.8
Mengingat keterbatasan ISS dan NISS, penjabaran multidimensional mulai diper-timbangkan untuk melihat jumlah, lokasi, dan keparahan cedera anatomis serta pengaruhnya terhadap dampak. Anatomic
Profile (AP) menggunakan empat variabel
untuk menjabarkan cedera pasien: A, B, dan C berasal dari cedera kepala dan leher, toraks, dan bagian tubuh lain yang serius (nilai 3-6), dan D berasal dari semua cedera yang tidak serius (nilai 1-2). Nilai-nilai digabung menggunakan perhitungan seperti di tabel 4.7-10
AP
AP diperkenalkan oleh Copes, dkk. pada tahun
1990.8 AP tidak luas digunakan, mungkin
karena perhitungan yang rumit.8-10
Tabel 1. Sistem penilaian trauma AIS
Skor Deskripsi 0 Tidak ada cedera 1 Cedera minor 2 Cedera sedang
3 Cedera serius, tidak mengancam nyawa 4 Cedera berat, survival expected 5 Cedera kritis, survival doubtful 6 Cedera fatal
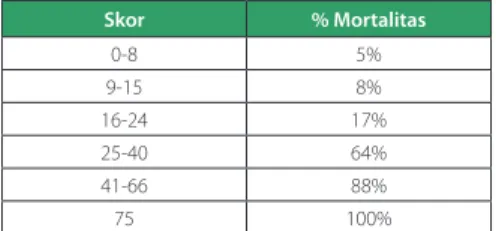
Tabel 2. Hubungan nilai ISS dengan angka mortalitas
Skor % Mortalitas 0-8 5% 9-15 8% 16-24 17% 25-40 64% 41-66 88% 75 100%
Tabel 3. Sistem penilaian NISS
Tabel 4. Sistem penilaian trauma AP
Profil Anatomi Definisi dari Komponen
Komponen Daerah AIS Keparahan AIS
A Kepala/Otak
Saraf tulang belakang
3-6 3-6
B Toraks
Bagian depan leher
3-6 3-6
C Bagian tubuh lainnya 3-6
D Lainnya 1-2
Akar dari penjumlahan skor AIS digunakan untuk total dari cedera dari tiap komponen
MESS
Mangled Extremity Severity Score (MESS)
adalah instrumen penilaian yang didesain untuk memprediksi kemampuan hidup/ bertahan dari anggota gerak yang cedera. Angka diberikan pada keparahan cedera, iskemi anggota gerak, syok, dan usia. Nilai ≥7
memprediksi dibutuhkan amputasi.1
SISTEM PENIlAIAN fISIoloGIS GCS
Jika nilai anatomis menilai komponen cedera yang statis, nilai fisiologis menilai komponen
dinamis yang akut.7,9 Contoh sistem
pe-nilaian fisiologis yang sering digunakan dan sederhana adalah Glasgow Coma Score
(GCS).1,8,9,12 Sistem ini merupakan sistem
penilaian fisiologis pertama dan diperkenal-kan pada tahun 1974 oleh Teasdale dan Jennett. Nilai membuka mata, respons verbal, dan motorik dijumlah; nilai berkisar antara 3 dan 15 (Tabel 6). Perhitungan GCS cepat dan sederhana, dan pengulangan perhitungan dapat menginformasikan perkembangan atau perburukan pasien. Akan tetapi pe-nilaian ini bersifat subjektif pada beberapa kasus. Respons verbal pasien yang terintubasi dan trakeostomi atau respons membuka mata pada pasien dengan pembengkakan wajah berat tidak dapat dinilai, sehingga mem-batasi penggunaan GCS.
Pada anak-anak, perhitungan GCS meng-alami modifikasi.
GCS adalah metode yang diakui untuk cedera
kepala.1,8,9 Cedera kepala diklasifikasikan
ringan (GCS 13-15), sedang (GCS 9-12), atau berat (GCS 3-8). Nilai rendah menggambar-kan cedera yang lebih berat dan memiliki risiko mortalitas yang lebih tinggi.5,8
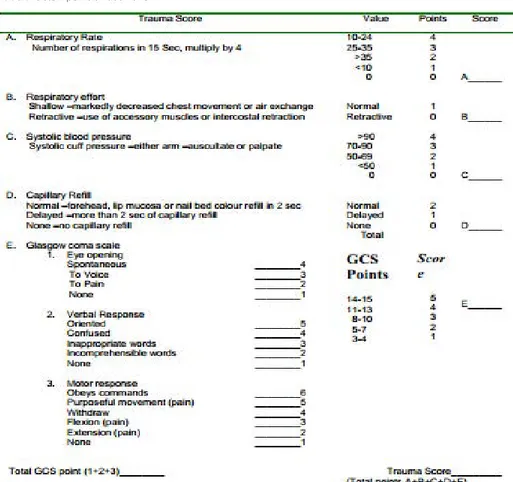
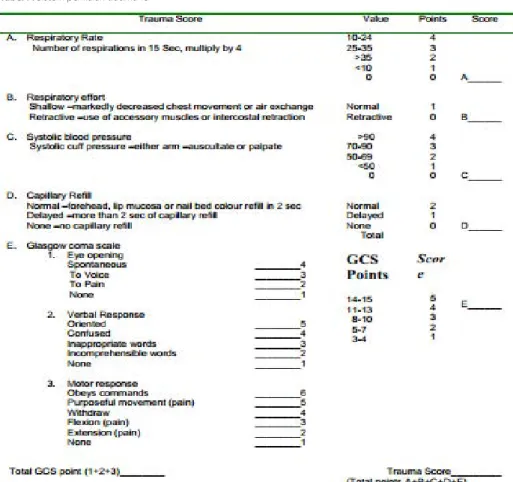
TS
Trauma Score (TS) pertama kali
diperkenal-kan oleh Champion, et al, pada tahun 1981.8
Rentang nilai TS berkisar dari 1 (prognosis buruk) hingga 16 (prognosis baik).7,14
TS direvisi menjadi RTS (Revised Trauma Score) dengan menghilangkan penilaian ekspansi respirasi dan waktu isi kapiler karena sulit dinilai, terutama malam hari.7,14
rTS
Diperkenalkan oleh Champion, et al, (1983), sistem ini paling banyak digunakan
Tabel 6. Sistem penilaian GCS dan pediatrik GCS
Tabel 7. Sistem penilaian trauma TS
MESS
Mangled Extremity Severity Score (MESS)
adalah instrumen penilaian yang didesain untuk memprediksi kemampuan hidup/ bertahan dari anggota gerak yang cedera. Angka diberikan pada keparahan cedera, iskemi anggota gerak, syok, dan usia. Nilai ≥7
memprediksi dibutuhkan amputasi.1
SISTEM PENIlAIAN fISIoloGIS GCS
Jika nilai anatomis menilai komponen cedera yang statis, nilai fisiologis menilai komponen
dinamis yang akut.7,9 Contoh sistem
pe-nilaian fisiologis yang sering digunakan dan sederhana adalah Glasgow Coma Score
(GCS).1,8,9,12 Sistem ini merupakan sistem
penilaian fisiologis pertama dan diperkenal-kan pada tahun 1974 oleh Teasdale dan Jennett. Nilai membuka mata, respons verbal, dan motorik dijumlah; nilai berkisar antara 3 dan 15 (Tabel 6). Perhitungan GCS cepat dan sederhana, dan pengulangan perhitungan dapat menginformasikan perkembangan atau perburukan pasien. Akan tetapi pe-nilaian ini bersifat subjektif pada beberapa kasus. Respons verbal pasien yang terintubasi dan trakeostomi atau respons membuka mata pada pasien dengan pembengkakan wajah berat tidak dapat dinilai, sehingga mem-batasi penggunaan GCS.
Pada anak-anak, perhitungan GCS meng-alami modifikasi.
GCS adalah metode yang diakui untuk cedera
kepala.1,8,9 Cedera kepala diklasifikasikan
ringan (GCS 13-15), sedang (GCS 9-12), atau berat (GCS 3-8). Nilai rendah menggambar-kan cedera yang lebih berat dan memiliki risiko mortalitas yang lebih tinggi.5,8
TS
Trauma Score (TS) pertama kali
diperkenal-kan oleh Champion, et al, pada tahun 1981.8
Rentang nilai TS berkisar dari 1 (prognosis buruk) hingga 16 (prognosis baik).7,14
TS direvisi menjadi RTS (Revised Trauma Score) dengan menghilangkan penilaian ekspansi respirasi dan waktu isi kapiler karena sulit dinilai, terutama malam hari.7,14
rTS
Diperkenalkan oleh Champion, et al, (1983), sistem ini paling banyak digunakan
Tabel 6. Sistem penilaian GCS dan pediatrik GCS
Tabel 7. Sistem penilaian trauma TS
PTS
Pediatric Trauma Score (PTS) telah
di-kembangkan menjadi enam komponen. Mortalitas meningkat hingga 30% untuk pasien dengan PTS ≤8. Panduan triase PTS menyarankan anak dengan PTS ≤8 harus dikirim ke pusat trauma. PTS merupakan sistem penilaian yang baik tetapi tidak lebih baik dari RTS.7,8
SISTEM PENIlAIAN KoMbINASI TrISS
Sistem penilaian kombinasi digunakan untuk mengatasi kelemahan sistem anatomis dan fisiologis. Nilai trauma dan nilai keparahan cedera digabung dalam metodologi TRISS (Trauma Score-Injury Severity Score) yang dikembangkan pada tahun 1987 oleh Champion, dkk. Sistem ini menggabungkan usia, ISS, mekanisme cedera, dan komponen RTS penelitian untuk menghitung ke-mungkinan hidup (Ps/Probability of survival). Ps hanya gambaran statistik dan bukan prediksi dampak yang akurat, namun dapat memberikan dasar perhitungan probabilitas hidup.1,2,4,7,8,10 TRISS memiliki sensitivitas
95%, spesifisitas 96%, dan akurasi 95%. Studi Okasha yang membandingkan sistem penilaian RTS, ISS, dan TRISS menunjukkan bahwa TRISS memiliki sensitivitas, spesifisitas, dan akurasi paling tinggi (95, 96, 95%), sementara ISS paling rendah (68, 70, 68%) dan RTS mempunyai spesifisitas 94% dan akurasi 92%.2
Contoh perhitungan TRISS tampak pada tabel 12.7
Tabel 10. Sistem penilaian trauma CRAMS
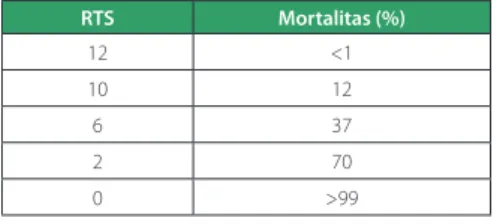
Tabel 9. Hubungan nilai RTS dengan angka mortalitas17
RTS Mortalitas (%) 12 <1 10 12 6 37 2 70 0 >99
Tabel 11. Pediatric trauma score
sebagai sistem penilaian fisiologis. Sistem ini menggabungkan nilai GCS dengan laju respirasi dan tekanan darah sistolik. 1,2,4,6-10,12,13,15,16
RTS lebih sensitif daripada TS.4 Terdapat
dua tipe, untuk triase dan penelitian. RTS triase digunakan sebagai instrumen tenaga kesehatan pra-rumah sakit untuk membantu memutuskan apakah pasien trauma harus dibawa ke fasilitas pelayanan primer atau ke pusat trauma. Untuk tenaga kesehatan rumah sakit, RTS membantu memutuskan tingkat respons yang diaktifkan.1,7,8,10 RTS ≤11
berhubungan dengan mortalitas 30% dan
harus segera dibawa ke pusat trauma.7,8,10
RTS penelitian berbeda dari triase dalam hal penggunaan faktor pemberat dan didesain untuk pengumpulan data retrospektif di-bandingkan penilaian prospektif.1,5,8,9 Faktor
pemberat tersebut berupa komponen respirasi dikalikan dengan koefisien 0,2908, tekanan darah sistolik dikalikan 0,7326, dan GCS dikalikan 0,9368. Koefisien diperoleh dari regresi logistik data MTOS (Major Trauma
Outcome Study), dan jika dijumlahkan
memberikan nilai berkisar dari 0 hingga 7,8408, nilai rendah menunjukkan cedera lebih berat.7-10
CrAMS
Skala CRAMS mengukur lima komponen, antara lain sirkulasi (circulation), respirasi (respiration), cedera abdomen (abdominal
injury), serta respons motorik dan verbal (motor and speech responses). Nilai ≥9 di-anggap trauma minor dan nilai ≤8 didi-anggap trauma mayor. Skala CRAMS mempunyai sensitivitas 92% dan spesifisitas 98%.5,7
Diagram. Sensitivitas, spesifisitas, dan akurasi berbagai
Ps = 1/(1+e-b) = 1/(1+2,7183-0,7076) = 1/(1+0,4928) = 1/1,4928 = 0,67 = 67%
TRISS sudah digunakan sebagai prediksi dampak trauma selama 20 tahun terakhir dan hampir di seluruh dunia, serta konsisten
pada orang dewasa dan anak-anak.1,6,7
Identifikasi dampak yang tidak diharapkan (seperti kematian pada pasien dengan Ps tinggi) membutuhkan pelacakan lebih lanjut untuk menemukan kesalahan diagnostik atau
tatalaksana yang kurang adekuat.1,7 TRISS
memiliki keterbatasan seperti ISS dan GCS, memiliki banyak komponen perhitungan, tidak ada informasi yang berkaitan dengan penyakit penyerta (misalnya penyakit jantung, penyakit paru, dan sebagainya).2,7,8,10
Severity Characterization of Trauma
(ASCoT)
Adalah sistem penilaian kombinasi yang menggunakan GCS, AIS, usia, tekanan darah sistolik, dan laju respirasi untuk memperkira-kan probabilitas hidup. ASCOT diperkenalmemperkira-kan oleh Champion, dkk. pada tahun 1996
untuk mengurangi kelemahan TRISS.
ASCOT menggunakan AP menggantikan ISS dan menggolongkan usia ke dalam bilangan desimal. ASCOT tampaknya dapat memberikan prediksi kematian yang
Tabel 12. Perhitungan menggunakan TRISS
= -2,5355+0,9934(6,8174)+ (-0,0651)26+(-1,136)0 = -2,5355+6,7724–1,6926–0 = 2,5443 Ps = 1/(1+e-b) = 1/(1+2,7183-2,5443) = 1/(1+0,0785) = 1/1,0785 = 0,927 = 92,7% Contoh lain: Total ISS = 27
Sistem penilaian trauma RTS pada contoh: GCS 13 = 4, SBP 60 = 2, RR 20 = 4 Nilai RTS = (GCSx0,9368)+(SBPx0,7326)+ (RRx0,2908) = (4x0,9368)+(2x0,7326)+(4x0,2908) = 3,7472+1,4652+1,1632 = 6,3756 ≈ 6,376 b = bo+b1(RTS)+b2(ISS)+b3(USIA),
dengan koefisien TRISS jenis trauma tumpul: bo = -0,4499, b1 = 0,8085, b2 = -0,0835, b3 = -1,7430 usia pasien di atas 55 tahun usia = 1
= -0,4499+0,8085(6,376)+ (-0,0835)27+(-1,7430)1 = -0,4499+5,155–2,2545–1,7430 = 0,7076
ISS membagi menjadi 6 area, yaitu kepala dan leher, toraks, abdomen (termasuk organ pelvis), alat gerak (termasuk tulang pelvis), dan permukaan tubuh. Pada pasien ini, ISS mengambil area:
1. Toraks (pada contoh terdapat 2 cedera: perforasi paru (nilai 4) dan hemopneumo-toraks bilateral (nilai 3). Nilai yang diambil
adalah yang paling tinggi 42=16)
2. Abdomen (pada contoh terdapat 3 cedera: perforasi diafragma (nilai 3), laserasi hepar (nilai 3), dan laserasi duodenum (nilai 2). Nilai yang diambil adalah nilai yang paling
tinggi di antara ketiganya 32=9)
3. Ekstremitas (pada contoh hanya cedera
pada paha, bernilai 1 12=1)
Dengan demikian, total ISS adalah 16+9+1=26
Sistem penilaian trauma RTS pada contoh: GCS 15 = 4, SBP 80 = 3, RR 29 = 3 Nilai RTS = (GCSx0,9368)+(SBPx0,7326)+ (RRx0,2908) = (4x0,9368)+(3x0,7326)+(3x0,290) = 3,7472+2,1978+0,8724 = 6,8174 b = bo+b1(RTS)+b2(ISS)+b3(USIA),
dengan koefisien TRISS jenis trauma tajam: bo = -2,5355, b1 = 0,9934, b2 = -0,0651, b3 = -1,136 usia pasien di bawah 55 tahun usia = 0
lebih baik daripada TRISS, tetapi memiliki kompleksitas perhitungan lebih besar.1,7-10,18
Variabel perhitungan ASCOT berdasarkan model logistik.
Ps = 1/(1+e-k)
Ps = Probabilitas kelangsungan hidup
e = 2,7183 (dasar logaritma
Napierian)
k = k0+k1G+k2S+k3R+k4A+k5B+k6C+k7 Nilai usia
G = Nilai GCS seperti yang dikodekan
di RTS saat masuk RS
S = Nilai tekanan darah sistolik seperti
yang dikodekan i RTS saat masuk RS
R = Nilai laju respirasi seperti yang
dikodekan di RTS saat masuk RS A, B, dan C adalah komponen AP
Koefisien pemberat untuk ASCOT ter gantung dari tipe cedera (Tabel 13).
Pada ASCOT, usia pasien mempunyai lima poin skala.18
Pasien usia ≤54 - nilai usia = 0
Pasien usia 55-64- nilai usia = 1 Pasien usia 65-74- nilai usia = 2 Pasien usia 75-84- nilai usia = 3
Pasien usia ≥85- nilai usia = 4
ASCOT memakai AP karena dapat mengukur keparahan anatomis lebih luas dengan menggabungkan semua cedera yang berat dan faktor pemberat yang sesuai; tidak hanya nilai anatomis, tetapi juga nilai RTS tergan-tung etiologi cedera (tumpul atau tajam), membuat karakterisasi keparahan lebih detail. Hosmer-Lemeshow menyimpulkan bahwa ASCOT merupakan prediktor dampak
yang lebih nyata daripada TRISS.18
Pasien dengan cedera sangat parah (AIS = 6) atau sangat ringan (komponen A, B, dan C AP = 0) tidak dievaluasi dengan model logistik ASCOT. Kelompok pasien ini dan probabilitas kelangsungan hidup mereka dijabarkan pada tabel 14.18
Penting diketahui, koefisien regresi yang di-gunakan model ini berdasarkan data dari rumah sakit di Amerika Serikat dan tidak bersifat umum. The U.K. Trauma Audit &
Research Network, contohnya, menggunakan
koefisien lain.18
Baik TRISS maupun ASCOT dapat digunakan untuk pasien pediatri.19
SISTEM PENIlAIAN lAIN KTS
Sistem penilaian lain adalah Kampala
Trauma Score (KTS). KTS dikembangkan di
Uganda pada tahun 1996 untuk digunakan
Tabel 13. Koefisien pemberat untuk ASCOT
k0 k1 k2 k3 k4 k5 k6 k7
Trauma Tumpul -1,1570 0,7705 0,6583 0,2810 -0,3002 -0,1961 -0,2086 -0,6355 Trauma Tajam -1,1350 1,0626 0,3638 0,3332 -0,3702 -0,2053 -0,3188 -0,8365
Tabel 14. ASCOT dan nilai Ps
AIS Maksimum RTS Tipe Cedera Ps
6 0 Trauma tumpul 0,000 6 0 Trauma tajam 0,000 6 >0 Trauma tumpul 0,229 6 >0 Trauma tajam 0,222 <6 0 Trauma tumpul 0,014 <6 0 Trauma tajam 0,026 ≤2 >0 Trauma tumpul 0,998 ≤2 >0 Trauma tajam 0,999
di negara berkembang. KTS merupakan pe-nyederhanaan RTS dan ISS, dan mirip TRISS. KTS dapat digunakan pada dewasa dan anak-anak.3,20 Rentang nilai berkisar dari 5
sampai 16. Nilai lebih rendah menunjukkan cedera lebih berat. Cedera berat bila KTS <11, cedera sedang 11-13, dan cedera ringan 14-16. Sebuah studi menunjukkan bahwa nilai KTS ≤14 meningkatkan risiko kematian tiga kali lipat. KTS dan RTS dapat memperkirakan
kematian dengan baik.3,20
MGAP / GAP
Sistem penilaian trauma lain yang seder hana adalah yang dilaporkan oleh Sartorius, dkk. di Perancis (2002). Mereka memperkenalkan sistem penilaian mekanisme cedera, GCS, usia (age), dan tekanan arteri (arterial pressure) (MGAP). MGAP membagi tiga kelompok risiko, yaitu rendah (23-29 poin), sedang (18-22 poin), dan tinggi (<18 poin). Angka mortalitas berturut-turut adalah 2,8%, 15%, dan 48%.
Kondo, dkk. memperkenalkan sistem peni-laian trauma terbaru yang merupakan modifikasi MGAP. Mereka memodifikasi MGAP menjadi GCS, usia (age), dan tekanan darah sistolik (systolic blood pressure) (GAP). Sistem penilaian trauma ini dapat memprediksikan mortalitas di dalam rumah sakit lebih akurat. MGAP membagi kelompok tiga risiko, yaitu rendah (19-24 poin), sedang (11-18 poin), dan tinggi (3-10 poin). Angka
mortalitas <5% untuk risiko rendah dan >50% untuk risiko tinggi.6,17 Studi di IGD Rumah
Sakit Cipto Mangunkusumo pada tahun 2013 yang membandingkan penggunaan T-RTS, MGAP, dan GAP menyimpulkan bahwa tidak ada perbedaan signifikan di antara ketiga-nya dalam memperkirakan angka mortalitas. Simpulan lain adalah T-RTS merupakan sistem penilaian trauma yang paling dapat digunakan di IGD Rumah Sakit Cipto Mangunkusumo karena tidak membedakan
usia dan mekanisme trauma.6
SIMPUlAN
Trauma adalah kondisi sensitif-waktu dan
merupakan salah satu tantangan utama.6
Triase pasien trauma penting untuk me-nentukan prioritas penentuan kebutuhan
korban dengan sumber terbatas.7
Sistem penilaian trauma membantu menilai secara kuantitatif berat ringannya cedera, memperkirakan hasil akhir trauma, bahkan
berguna untuk penelitian.13 Pasien cedera
dan risiko berat dapat teridentifikasi melalui
fisiologi abnormal mereka.6 Masalah yang
lebih sulit dalam triase adalah identifikasi pasien dengan cedera anatomis nyata
dengan status fisiologis mendekati normal.7
Hingga sekarang, tidak ada sistem penilaian
trauma standar.3,8 Setiap sistem penilaian
mempunyai keterbatasan. Sistem penilaian anatomis membutuhkan informasi akurat sifat dan derajat setiap cedera, tidak didesain
untuk penggunaan prospektif pada keadaan gawat darurat, karena nilai akurat biasanya tidak dapat diperoleh dalam waktu singkat. Akan tetapi, nilai-nilai ini membantu para peneliti mengelompokkan cedera yang sama untuk perbandingan retrospektif ter-hadap dampak.1,8 Penilaian fisiologis dapat
dilengkapi tanpa informasi cedera penyerta yang detail.1 Kurangnya ketersediaan tenaga
terlatih untuk menilai secara akurat dan
segera juga menghambat praktiknya.1
Penilaian paling praktis untuk penilaian trauma pada kondisi gawat darurat dan paling sederhana adalah GCS dan RTS. Keduanya dapat dikerjakan oleh dokter dan perawat, dan dapat digunakan untuk menentukan tatalaksana dan memantau perubahan klinis.1,4 Namun, sulit menilai GCS
pada pasien terintubasi atau paralisis. Metode kombinasi mengusahakan cara terbaik, te-tapi membutuhkan data yang besar. Untuk tujuan penelitian, pembelajaran dan kontrol kualitas, TRISS dapat diterapkan.1 TRISS dapat
memperkirakan probabilitas kelangsungan hidup dan telah digunakan lebih luas dari pada sistem penilaian lain dan dinilai cukup efektif karena memasukkan penilaian anatomis, fisiologis, usia, dan mekanisme
cedera.2,7,11 ASCOT dikatakan lebih baik
daripada TRISS, namun perhitungannya
kompleks.18 Sistem penilaian trauma
ber-kembang terus. Pengembangan di masa depan diharapkan harus membuat sistem lebih baik. 7
DAfTAr PUSTAKA
1. Kingston R, O’Flanagan SJ. Scoring system in trauma. Irish J Med Sci. 2000; 169(3): 168-72.
2. Okasha SA, Abouelela A, Hashish W. Prediction of outcome of poly traumatized patients using different trauma scoring systems. J Amer Sci. 2011; 7(12): 281-91.
3. Clarkson CA, Clarkson C, Rubiano AM, Borgaonkar M. A comparison of the kampala trauma score with the revised trauma score in a cohort of colombian trauma patients. Panamerican Trauma, Critical Care & Emergency Surg. 2012; 1(3): 146-9.
4. Jin JF, Shao JF, He XJ, Yao MQ. Application of revised trauma evaluation program in emergency treatment of multiple injuries. Chin Med J. 2006; 119(5): 426-9.
5. Rehn M, Perel P, Blackhall K, Lossius HM. Prognostic models for the early care of trauma patients: A systematic review. Scand J Trauma, Resuscitation and Emergency Medicine 2011; 19(17): 1-8.
6. Tirtayasa PMW, Philippi B. Prediction of mortality rate of trauma patients in emergency room at Cipto Mangunkusumo Hospital by several scoring systems. Med J Indones. 2013; 22(4): 227-31.
7. Champion HR. Trauma scoring. Scand J Surg. 2002; 91(1): 12-22.
8. Ozoilo KN. Measurement of the magnitude of injury: A review of the trauma scoring systems. Jos J Med. 2012; 6(2): 19-26.
9. Songer T. Measuring injury severity. University of Pittsburgh [Internet]. [cited 2015 Feb 27]. Available from: http://www.pitt.edu/~epi2670/severity/severity.pdf
10. Pohlman TH. Trauma scoring systems. Medscape Reference [Internet]. 2014 [cited 2015 Feb 27]. Avaiable from: http://emedicine.medscape.com/article/434076-overview#showall
11. Llullaku SS, Hyseni NSh, Bytyçi CI, Rexhepi SK. Evaluation of trauma care using TRISS method: The role of adjusted misclassification rate and adjusted w-statistic. World J Emerg Surg. 2009; 4(2): 1-6.
12. Delbridge TR. Measurements of injury severity. In: Peitzman AB, Rhodes M, Schwab C W, Yealy DM, Fabian TC, editors. The trauma manual. 2nd ed. USA: Lippincott Williams & Wikins; 2002.
p.10-6.
p.555-7.
14. Jennings P. A critical appraisal of revised trauma score. J Emerg Primary Health Care 2004; 2(2): 1-9.
15. Lichtveld RA, Spijkers ATE, Hoogendoorn JM, Panhuizen LF, Werken Chr vd. Triage revised trauma score change between first assessment and arrival at the hospital to predict mortality. Int J Emerg Med. 2008; 1: 21-6.
16. Heydari-Khayat N, Sharifipoor H, Rezaei MA, Mohammadinia N, Darban F. Correlation of revised trauma score with mortality rate of traumatic patients within the first 24 hours of hospitalization. Zahedan J Res Med Sci. 2012; 16(11): 33-6.
17. Kondo Y, Abe T, Kohshi K, Tokuda Y, Cook EF, Kukita I. Revised trauma scoring system to predict in-hospital mortality in the emergency department: Glasgow coma scale, age, and systolic blood pressure score. Critical Care 2011; 15(4): 191: 1-8.
18. Camp LVn, Yates DW. Trauma scoring. In: Soreide E, Grande CM, editors. Prehospital trauma care. 1st ed. USA: Marcel Dekker, Inc; 2001. p.153-65.
19. Trauma scoring systems [Internet]. [cited 2015 Jan 31]. Available from: http://www.trauma.org