Makalah Seminar Nasional Mikrobiologi – Fakultas Biologi, UKSW, Salatiga “Keanekaragaman dan Pemanfaatan Sumberdaya Mikroba Tropika Indonesia”
===========================================================================
102
BACTERIAL DIARRHEA
DAN
PEDIATRIK DENGAN HIV/AIDS POSITIF
Niruri, R. 1, Mahayani, N. P. O. 1, Wati, K. D.K.2 1
Jurusan Farmasi Fakultas Matematika dan Ilmu Pengetahuan Alam Univesitas Udayana 2
Bagian / SMF IKA Fakultas Kedokteran Universitas Udayana / RSUP Sanglah
rasmaya@ yahoo.com
ABSTRAK
Sekitar 41 % anak di RSUP Sanglah Denpasar mengalami diare dalam periode satu tahun sejak status HIV/AIDS ditegakkan. Studi ini dilaksanakan untuk mengidenfitikasi etiologi diare pada pediatrik dengan infeksi HIV di RSUP Sanglah berdasarkan kultur feses dan mengetahui kepekaan bakteri hasil kultur terhadap trimetoprim-sulfamethoxazole(TMS). Dilakukan pemeriksaan feses pada pasien berusia 0-12 tahun yang mengalami diare dan menjalani rawat inap pada rentang waktu 2009-2013. Tiga dari 30 penderita ditemukan hasil positif bakteri, yaitu E. Coli (2 orang) dan Salmonella sp (1 orang). TMS peka/sensitif pada 1 spesimen dengan E.coli.
Kata –kata kunci: bakteri, diare, HIV/AIDS, anak
LATAR BELAKANG
Sekitar 41 % anak di RSUP Sanglah Denpasar mengalami diare dalam periode satu tahun sejak status HIV/AIDS ditegakkan[18]. Terdapat variabilitas jenis patogen pada diare terkait infeksi virus tersebut, dan terjadi peningkatan ketidakpekaan terhadap TMS dalam kasus diare dengan variasi persentase pada letak geografis yang berbeda[1,2,10,13] Studi ini dilaksanakan untuk mengidenfitikasi etiologi diare pada pediatrik dengan infeksi HIV di RSUP Sanglah berdasarkan kultur feses dan mengetahui kepekaan bakteri hasil kultur terhadap TMS.
METODE
Diambil sampel feses pada kasus diare pada penderita HIV/AIDS (DPHD), umur 0-12 tahun, yang dirawat inap pada rentang waktu 2009-2013 di RSUP Sanglah, Denpasar. Data kultur dan kepekaan antimikroba(AM) adalah berdasar hasil pemeriksaan Laboratorium Mikrobiologi RSUP Sanglah.
HASIL DAN DISKUSI
DPHD dapat dikarenakan adanya infeksi (bakteri, parasit, fungi, dan virus) dan non infeksi [15,16]. Pada studi ini diperoleh 30 subyek, dengan tiga diantaranya terdapat
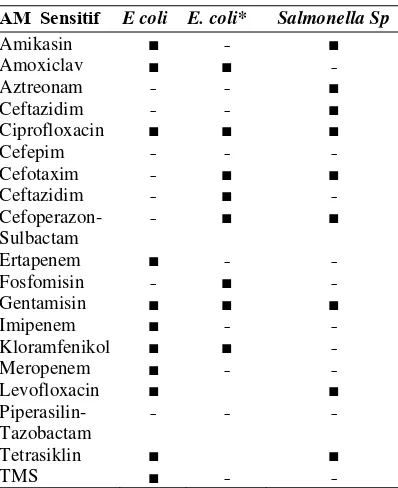
temuan bakteri. Satu salmonella sp. dan satu dari dua E. Coli teridenfikasi ialah resisten TMS(Tabel 1). Pada riset lain, ditemukan resistensi TMS pada hampir semua patogen yang terisolasi ( E.coli, Salmonella sp, dan Shigella sp) pada DPHD anak[10].
Tabel 1. Tiga Bakteri Terindenfikasi Dan Sensitifitasnya Pada AM
AM Sensitif E coli E. coli* Salmonella Sp
Amikasin ■ - ■
Amoxiclav ■ ■ -
Aztreonam - - ■
Ceftazidim - - ■
Ciprofloxacin ■ ■ ■
Cefepim - - -
Cefotaxim - ■ ■
Ceftazidim - ■ -
Cefoperazon-Sulbactam
- ■ ■
Ertapenem ■ - -
Fosfomisin - ■ -
Gentamisin ■ ■ ■
Imipenem ■ - -
Kloramfenikol ■ ■ -
Meropenem ■ - -
Levofloxacin ■ ■
Piperasilin-Tazobactam
- - -
Tetrasiklin ■ ■
Makalah Seminar Nasional Mikrobiologi – Fakultas Biologi, UKSW, Salatiga “Keanekaragaman dan Pemanfaatan Sumberdaya Mikroba Tropika Indonesia”
===========================================================================
103
Keterangan : (*) : Resisten pada TMS
Rendahnya patogen teridentifikasi pada DPHD, juga didapatkan pada penelitian di Thailand 2010. Pada studi tersebut diperoleh bakteri yang terisolasi pada DPHD adalah signifikan lebih rendah (62/350) dibandingkan dengan diare pada pasien non-HIV/AIDS (152/350) [13].
Sedikitnya jumlah yang terisolasi dapat disebabkan pemberian AM. Kaitan yang signifikan antara terapi AM sebelum uji kultur dengan hasil negatif, didapatkan pada berberapa studi dengan penyakit yang berbeda. Negatif kultur terutama terjadi pada paparan AM 4 hari atau lebih [7, 12]. Dilain pihak, pemberian profilaksis AM seperti TMS pada HIV adalah direkomendasikan oleh World Health Organization(WHO) [17]. Profilaksis TMS dapat menurunkan angka kesakitan dan kematian, serta berkontribusi pada pertumbuhan anak dan menurunkan resiko anemia [3,9,11]. Mayoritas subyek riset ini adalah dalam stadium III atau IV. Seluruh 30 pasien telah menerima AM sebelum tes, baik untuk profilakis maupun terapi. Pada anak dengan bakteri teridentifikasi, maka terapi AM disesuaikan dengan hasil kepekaannya.
Faktor lain pada DPHD adalah dapat disebabkan oleh virus itu sendiri. Adanya HIV pada penderita, dapat mengakibatkan enteropati dan menyebabkan atrofi vili parsial dengan malabsorpsi [5]. HIV dapat menyebabkan perubahan pada mikrobular dan meningkatkan permeabilitas intestinal, malabsorpsi, dan diare. Selain itu infeksi HIV pada saluran pencernaan dapat menyebabkan penurunan sekresi Imunoglobin A dan meningkatkan CD8+ Sel T dan lymphoid pada lamina propia. Perubahan ini, dapat mengakibatkan pertumbuhan bakteri yang berlebihan dan memproduksi endotoksin [4, 16,18]. Diare lebih frekuen terjadi pada AIDS dengan CD4 < 200 sel/µl[14]. HIV bisa disupresi dengan Terapi Anti Retroviral (T-ARV), tapi saat mengalami diare sebagian besar pasien belum mendapatkan T-ARV sebab tidak semua subyek dalam kondisi siap menerima T-ARV.
Selain infeksi, terdapat kemungkinan lain sebagai faktor resiko diare seperti malnutrisi-kurang gizi [6]. Sembilan puluh enam persen dari seluruh subyek yang didapat, adalah dengan status gizi kurang atau buruk.
Rendahnya jumlah patogen terisolasi pada DPHD adalah merupakan tantangan dalam menemukan strategi untuk menurunkan jumlah kultur negatif DPHD, dengan tanpa meningkatkan resiko morbiditas dan mortalitas pada penderita virus tersebut.
KESIMPULAN
Dari 30 kasus DPHD pediatrik, yang telah mendapatkan paparan AM sebelum kultur, ditemukan tiga hasil positif bakteri, yaitu E. Coli (dua pasien) dan Salmonella sp (satu anak). TMS sensitif pada satu dari dua E.coli yang terisolasi.
DAFTAR PUSTAKA
[1] Alam S. dan Bhatnagar S.. 2006. Current Status of Anti-Diarrheal and Anti- Secretory Drugs in the Management of Acute Childhood Diarrhea. Indian Journal of Pediatrics. Vol 73.693-696
[2] Carcamo C., et al.2005. Etiologies and Manifestations of Persitant Diarrhea in Adults with HIV-A Infection: A Case-Control Study in Lima Peru. The Journal of Infectious Disease. 191. P. 11-19
[3]Chintu C. Et all. Cotrimoxazole as prophylaxis againts opprtunistic infection in HIV-infected Zambian children (CHAP) : a doublke – blind randomized plasebo – contrlled trial. Lancet. 364. 1865-71
[4] Clayton F, Kotler DP, Kuwada SK, et al.Gp 120-induced Bob/GPR15 activation: apossible cause of human immunodeficiency virus enteropathy. Am. J.pathol. 159:1933-9.
[5] Craig RM, Carlson S, Ehrenpreis E.
Acquired immunodeficiencysyndrome enteropathy: a perspective. Compr Ther. 21:184-188
[6}Kementerian Kesehatan Republik Indonesia (Kemenkes RI) 2011. Panduan Sosialisasi Tatalaksana Diare. Jakarta. Kementerian Kesehatan RI. Hal. 16
Makalah Seminar Nasional Mikrobiologi – Fakultas Biologi, UKSW, Salatiga “Keanekaragaman dan Pemanfaatan Sumberdaya Mikroba Tropika Indonesia”
===========================================================================
104
Diagnosed. Antimicrob. Agents Chemother. 56 (4): 2122-2124
[8]Mahayani N.P.O. dkk. 2013. Angka Kejadian Diare Pada Anak Dengan HIV/AIDS di RSUP Sanglah Denpasar. Jurnal Farmasi Udayana. Vol2. No.4.p. 1-5.
[9] Mulenga V., et al. 2007. Effect of cotrimoxazole on causes of dath, hospital admission and antibiotic use in HIV infected children. AIDS. 21: 77-84.
[10]Mussimee V. 2009. Enteric Bacterial Pathogens in HIV-Infected Childrem with Acute Diarrhea in Mulago Referral and Teaching Hospital, Kampala, Uganda. Journal of the International Association of Physicians in Aids Care (JIAPAC). Vol.8. No.3 185-190
[11]Predergast A. Walker S.a. Mulenga V. 2011. Improved Growth and Anemia HIV-Infected African Children Taking Cotrimoxazole Prophylaxis. Clinical Infectious Dosease. 52. P.953-6
[12]Siddiqui BK. 2009. Impact of prior Antibiotic Use in Culture- Negative Endocarditis: Review of 86 Cases From Southern Pakistan. Int J. Infect. Dis. 13 (5): 606-12
[13]Suthienkul O. 2001. Bacterial Causes Of Aids-Associated Diarrhea In Thailand. Southeast Asian J Trop Med Public Health. Vol.32. No.1:158-170
[14]Treakle A. 2008. Diarrhea and HIV in The US in the post HAART era. US: Department of Internal Medicine. University of Maryland Medical Center.
[15]United nation Development Programe (UNDP). 2012. Reference Guideline for Clinical Management of HIV/ AIDS among Somali Population. UK. Departement for International. P.38-39
[16]Ukarapol N. 2003. Gastrointestinal Manifestation in HIV Infected Children . Chiang Mai Med Bull. 42 (3): 121-130
[17]WHO. 2010. WHO recommendation on the management of diarrhoea and pneumonia in HIV-infected infants and children. Department of Child and Adolescent Health and Development (CAH) and HIV/AIDS. P. 7