BAB 2
TINJAUAN PUSTAKA
1. Fisiologi Tidur 1.1Definisi
Tidur merupakan keadaan seseorang saat berada pada keadaan bawah
sadar yang dapat dibangunkan kembali apabila orang tersebut mengalami
respon terhadap rangsangan dari luar seperti rangsangan sensorik ataupun
rangsangan lainnya (Guyton & Hall, 1997). Selain itu tidur memiliki urutan
siklus yang berulang-ulang selama periode tertentu (Potter & Perry, 2005).
Fisiologi tidur merupakan pengaturan kegiatan tidur oleh adanya
hubungan mekanisme serebral yang secara bergantian untuk mengaktifkan dan
menekan pusat otak agar dapat tidur dan bangun.
Salah satu aktvitas tidur ini diatur oleh sistem pengaktivasi retikularis
yang merupakan sistem yang mengatur seluruh tingkatan kegiatan susunan
saraf pusat termasuk pengaturan kewaspadaan dan tidur. Pusat pengaturan
kewaspadaan dan tidur terletak dalam mesensefalon dan bagian atas pons.
Selain itu, reticular activating system (RAS) dapat memberi rangsangan visual, pendengaran, nyeri dan perabaan juga dapat menerima stimulasi dari
korteks serebri termasuk rangsangan emosi dan proses pikir.
Dalam keadaan sadar, neuron dalam RAS akan melepaskan
katekolamin seperti norepineprin. Demikian juga pada saat tidur, disebabkan
batang otak tengah, yaitu bulbar synchronizing regional (BSR), sedangkan bangun tergantung dari keseimbangan impuls yang diterima di pusat otak dan
system limbik. Dengan demikian, system pada batang otak yang mengatur
siklus atau perubahan dalam tidur adalah RAS dan BSR (Hidayat, 2006).
1.2 Fungsi tidur
Siklus tidur-bangun akan mempengaruhi fungsi fisiologi, respons
perilaku, dan kemampuan seseorang untuk berkonsentrasi membuat keputusan
serta melakukan kegiatan sehari – harinya. (Potter & Perry, 2005). Saat sakit
kebutuhan tidur seseorang penting, hal ini disebabkan karena tidur merupakan
salah satu kebutuhan dasar manusia yang brfungsi untuk memulihkan
kesehatan seseorang (Tarwoto, 2006) agar dapat kembali pada keadaan yang
optimal (Priharjo, 1993). Selain itu tidur berfungsi untuk memulihkan
keseimbangan alami di antara pusat-pusat neuron (Guyton, 2007).
1.3 Tahapan tidur
Tahapan tidur dapat diklasifikasikan menjadi dua bagian yaitu Non Rapid Eye Movement (NREM) dan Rapid Eye Movement (REM). Tidur NREM terdiri dari empat tahapan. Kualitas tidur akan semakin menjadi dalam
mulai dari tahap satu sampai tahap empat. Tidur yang dangkal terjadi pada
tahap satu dan tahap dua, pada tahap ini seseorang akan lebih mudah
terbangun. Sedangkan pada tahap tiga dan empat prroses melibatkan tidur
yang dalam disebut tidur gelombang rendah, dan seseorang sulit terbangun.
Tidur REM merupakan fase terakhir siklus tidur dan terjadi pemulihan
Tahapan tidur memiliki karakteristik tertentu yang dianalisis dengan
bantuan Electroencefalograph (EEG) yang menerima dan merekam gelombang otak, electrooculograph (EOG) yang merekam pergerakan mata dan electromyograph (EMG) yang merekam tonus otot (Lilis, 2001).
Tidur Non Rapid Eye Movement (NREM). Tahapan tidur NREM dibagi menjadi 4 tahap :
Tahap satu NREM merupakan tahap transisi antara bangun dan tidur
dimana seseorang masih sadar dengan lingkungannya, merasa mengantuk,
frekuensi nadi dan nafas sedikit menurun, dan berlangsung selama lima menit.
Kualitas tidur tahap ini sangat ringan, seseorang dapat mudah terbangun
karena stimulasi sensori seperti suara (Potter & Perry, 2003).
Tahap dua merupakan tahap tidur ringan dan proses tubuh terus
menurun yang ditandai dengan penurunan tanda-tanda vital, metabolisme
menurun dan tahap ini berlangsung selama 10-20 menit (Tartowo, 2004). Pada
tahap ini seseorang masih relative mudah untuk terbangun, dan berlangsung
selama 10-20 menit (Potter & Perry, 2003). Selain itu pada tahap ini,
hubungan seseorang dengan lingkungan terputus secara aktif dan hampir
seluruh menusia yang dibangunkan pada tahap ini mengatakan bahwa mereka
benar – benar tertidur (Maas, 2002). Menurut Potter & Perry (2003), 50% total
waktu tidur manusia dewasa normal dihabiskan pada tahap dua NREM.
Tahap tiga yaitu menunjukkan medium deep sleep yang merupakan tahap awal dari tidur yang dalam. Pada tahap ini seseorang akan sulit untuk
mengalami relaksasi penuh, adanya dominasi sistem saraf parasimpatis
(Hidayat, 2006).
Tahap empat merupakan deep sleep yaitu tahap tidur terdalam yang biasanya diperlukan rangsangan lebih kuat untuk membangunkan, sehingga
ketika bangun dari tidur yang dalam, seseorang tidak dapat langsung sadar
sempurna dan memerlukan waktu beberapa saat untuk memulihkan dari rasa
bingung dan disorientasi. Tahap ini mempunyai nilai dan fungsi perbaikan
yang sangat penting untuk penyembuhan fisik kebanyakan hormon
perkembangan manusia diproduksi malam hari dan puncaknya selama tidur
pada tahap ini (White, 2003).
Tidur Rapid Eye Movement (REM). Tahap tidur REM terjadi setelah 90 – 110 menit setelah tertidur, pada tahap ini ditandai dengan
peningkatan denyut nadi, pernafasan dan tekanan darah, otot – otot relaksasi
(Maas, 2002) serta peningkatan sekresi gaster (Potter & Perry, 2003).
Seseorang akan mengalami mimpi selama tidur NREM maupun
REM, tetapi mimpi dari tidur REM lebih nyata dan diyakini penting secara
fungsional untuk konsolidasi memori jangka panjang (Potter & Perry, 2003).
1.4 Mekanisme tidur
Pengaturan mekanisme tidur dan bangun sangat dipengaruhi oleh
aktivitas neurotransmitter seperti sistem serotoninergik, noradrenergik,
kolinergik, histaminergik (Japardi, 2002).
Sistem serotoninergik. Hasil serotoninergik sangat dipengaruhi oleh hasil metabolisme asam amino triptofan. Dengan bertambahnya jumlah
triptofan, maka jumlah serotonin yang terbentuk juga meningkat akan
menyebabkan keadaan mengantuk/ tidur. Bila serotonin dalam triptofan
terhambat pembentukannya, maka terjadi keadaan tidak bisa tidur/ jaga.
Menurut beberapa peneliti lokasi yang terbanyak sistem serotoninergik ini
terletak pada nucleus raphe dorsalis di batang otak, yang mana terdapat hubungan aktivitas serotonis di nucleus raphe dorsalis dengan tidur REM.
Sistem adrenergik. Neuron-neuron yang terbanyak mengandung norepinefrin terletak di badan sel nucleus cereleus di batang otak. Kerusakan sel neuron pada lokus cereleus sangat mempengaruhi penurunan atau hilangnya REM tidur. Obat-obatan yang mempengaruhi peningkatan aktivitas
neuron noradrenergik akan menyebabkan penurunan yang jelas pada tidur
REM dan peningkatan keadaan jaga.
Sistem kolinergik. Menurut Sitaram dkk, (1976) dalam (Japardi, 2002) membuktikan dengan pemberian prostigimin intravena dapat
mempengaruhi episode tidur REM. Stimulasi jalur kolinergik ini,
mengakibatkan aktivitas gambaran EEG seperti dalam kedaan jaga. Gangguan
aktivitas kolinergik sentral yang berhubungan dengan perubahan tidur ini
terlihat pada orang depresi, sehingga terjadi pemendekan latensi tidur REM.
kolinergik dari lokus sereleus maka tampak gangguan pada fase awal dan
penurunan REM.
Sistem histaminergik. Pengaruh histamin sangat sedikit mempengaruhi tidur.
Sistem hormon. Siklus tidur dipengaruhi oleh beberapa hormon seperti Adrenal Corticotropin Hormone (ACTH), Growth Hormon (GH), Tyroid Stimulating Hormon (TSH), Lituenizing Hormon (LH). Hormon-hormon ini masing-masing disekresi secara teratur oleh kelenjar hipofisis
anterior melalui jalur hipotalamus. Sistem ini secara teratur mempengaruhi
pengeluaran neurotransmitter norepinefirn, dopamine, serotonin yang bertugas
mengatur mekanisme tidur dan bangun.
1.5 Faktor yang memepengaruhi tidur
Penyakit. Sakit dapat mempengaruhi kebutuhan tidur seseorang. Banyak penyakit yang memperbesar kebutuhan tidur, misalnya : penyakit yang
disebabkan oleh infeksi (infeksi limfa) akan memerlukan lebih banyak waktu tidur
untuk mengatasi keletihan. Banyak juga keadaan sakit yang menjadikan pasien
kurang tidur, bahkan tidak bisa tidur (Mukhlidah, 2011).
Latihan dan Kelelahan. Keletihan akibat akivitas yang tinggi dapat memerlukan lebih banyak tidur untuk menjaga keseimbangan energi yang telah
dikeluarkan. Hal ini terlihat pada seseorang yang telah melakukan aktivitas dan
mencapai kelelahan. Maka, orang tersebut akan lebih cepat untuk dapat tidur
Stres Psikologis. Kondisi psikologis dapat terjadi pada seseorang akibat ketegangan jiwa. Hal tersebut terlihat ketika seseorang yang memiliki masalah
psikologis mengalami kegelisahan sehingga sulit untuk tidur (Mukhlidah, 2011)
Obat. Gangguan tidur dapat disebabkan oleh penggunaan stimulan yang kronik seperti kafein, amphetamin, nikotin. Ketika tidur, tubuh mulai
memetabolisme alkohol dan hal ini mempengaruhi aktivitas otak. Alkohol bagi
sebagian orang berhasil membuat tidur lebih cepat, namun di saat yang sama,
alkohol membuat tubuh mengalami dehidrasi. Ketika tubuh terbangun untuk
mencari air karena dehidrasi, tubuh tidak dapat kembali tidur tahap REM.
Pecandu alkohol aktif mengalami gangguan tidur yang spesifik, yakni
membutuhkan waktu lebih banyak untuk jatuh tertidur, sering terbangun,
kekurangan tidur yang berkualitas, dan bahkan kelelahan di siang hari. Nikotin
dari rokok bersifat neurostimultan yang justru membangkitkan semangat. Rokok
meningkatkan tekanan darah, mempercepat denyut jantung, dan meningkatkan
aktivitas otak, membuat orang yang mengisapnya justru tak bisa relaks,
mendorong pelakunya tak bisa tidur. Kafein di dalam kopi membuat jantung dan
otak kita menjadi siaga. Akibatnya, kafein menghalangi tubuh untuk melepaskan
sebuah kimia alami tubuh yang dikenal sebagai adenosin merupakan senyawa
kimia yang menimbulkan efek penenang (Mukhlidah, 2011). Selain itu beberapa
golongan obat antihipertensi dapat menimbulkan gangguan tidur (Japardi, 2002)
Lingkungan. Keadaan lingkungan yang aman dan nyaman bagi seseorang juga dapat mempercepat terjadinya proses tidur. Suara yang terlalu
keras, cahaya yang terlalu terang, tempat yang kondusif, suhu, dan kebiasaan
sebelum tidur yang dapat mengganggu konsentrasi tidur tentunya kana
mempengaruhi proses tidur (Mukhlidah, 2011).
Motivasi. Motivasi merupakan suatu dorongan atau keinginan seseorang untuk tidur, yang dapat mempengaruhi proses tidur. Selain itu, adanya keinginan
untuk menahan tidak tidur dapat menimbulkan gangguan proses tidur. (Brandon,
2006).
1.6 Kualitas tidur
Kualitas tidur adalah perasaan segar dan siap mengahadapi hidup baru
setelah bangun tidur. Kualitas tidur bersifat subjektifitas yang hanya dapat dinilai
berdasarkan indikator kondisi tubuh saat bangun tidur (Mukhlidah, 2011). Konsep
ini meliputi beberapa karakteristik seperti waktu yang diperlukan untuk memulai
tidur, frekuensi terbangun pada malam hari, lama tidur, kedalaman tidur dan
ketenangan (Eser, 2007). Kualitas tidur menyangkut pengkajian subjektif yaitu
seberapa menyegarkan dan tenangnya tidur mereka dan pengkajian objektif yang
dapat diketahui dari rekaman poligrafi, gerakan pergelangan tangan, gerakan
kepala dan mata (Mac Arthur, 1997; Nisrina, 2008).
Data subjektif. Dapat dievaluasi dengan persepsi para penderita penyakit tentang parameter tidur diantaranya adalah berapa lama waktu yang dibutuhkan
untuk tertidur, frekuensi terbangun pada malam hari, total waktu tidur di malam
para penderita penyakit saja yang dapat melaporkan apakah mereka mendapatkan
tidur yang baik atau buruk. Jika para penderita penyakit puas dengan kualitas dan
kuantitas tidurnya maka mereka mempunyai tidur yang baik (Potter & Perry,
2005).
Data objektif. Dapat dilihat melalui pengkajian fisik penderita penyakit yaitu dengan mengobservasi lingkaran mata, adanya respon yang lamban,
ketidakmampuan/kelemahan, penurunan konsentrasi. Selain itu, data objektif
kualitas tidur penderita penyakit juga bisa dianalisa melalui pemeriksaan
laboratorium yaitu EEG, EMG, dan EOG sinyal listrik menunjukkan perbedaan
tingkat aktivitas yang berbeda dari otak, otot, dan mata yang berhubungan dengan
tahap tidur yang berbeda (Sleep Research Society, 1993; dikutip dari (Potter &
Perry, 2005).
2. Faktor-faktor gangguan tidur pada hipertensi 2.1 Faktor fisik
Keadaan sakit menjadikan seseorang kurang tidur, bahkan tidak bisa
tidur. Setiap penyakit yang menyebabkan nyeri, ketidaknyamanan fisik, atau
masalah suasana hati, seperti kecemasan atau depresi dapat menyebabkan masalah
tidur. Penderita hipertensi pada umumnya mengalami sakit kepala selain itu
penderita juga mudah lelah, sulit bernafas, sukar tidur (Dalimartha, 2008).
Gejala-gejala tersebut dapat mengganggu tidur seseorang.
klinis yang dialami pasien. Hal ini sejalan dengan Albertie (2006) yang
menyatakan bahwa pusing akan menyebabkan gangguan tidur dan apabila pusing
semakin parah maka akan semakin parah juga tingkat gangguan tidurnya. Selain
itu Rains (2006) juga menambahkan bahwa pusing dapat menyebabkan seseorang
terbangun dari tidurnya sehingga total jam tidur menjadi berkurang.
Batuk. Hal ini pada umumnya berhubungan dengan adanya efek samping dari terapi pengobatan hipertensi dengan menggunakan penghambat renin
angiotensin (ACEI) yang diberikan pada penderita hipertensi.
Sesak nafas atau sulit bernafas. Menurut Boynton (2003), kesulitan bernafas dapat menyebabkan seseorang sering terbangun dari tidurnya di malam
hari. Japardi (2002) menambahkan, kadang-kadang ada kesulitan untuk jatuh
tertidur lagi ketika sudah terbangun akibat kesulitan bernafas dan ini dapat
menyebabkan nyeri kepala dan perasaan tidak enak ketika bangun di pagi hari.
Gelisah. Martin (2000) menyatakan bahwa kesulitan tidur dapat menyebabkan berbagai gangguan tidur dan ia juga menambahkan bahwa orang
yang kesulitan tidur biasanya tidak mendapatkan tidur yang cukup sehingga akan
mempengaruhi aktivitasnya di pagi hari.
Perasaan lelah. Kelelahan dapat menyebabkan gangguan tidur, dimana biasanya seseorang yang kelelahan akan merasa seolah-olah mereka bangun
ketika tidur dan biasanya tidak mendapatkan tidur yang dalam (Shapiro et al,
1993).
(Mansoor, 2002) dan memerlukan waktu yang lama untuk mulai tertidur sehingga
akan berdampak pada total jam tidur yang berkurang dan tidak seperti orang
normal yang biasanya tertidur dalam waktu, 20 menit (Schachter, 2008)
2.2 Faktor lingkungan
Menurut Potter & Perry (2005) keadaan lingkungan dapat mempengaruhi
kemampuan untuk tertidur dan tetap tertidur di antaranya adalah suara/
kebisingan, suhu ruangan, dan pencahayaan. Keadaan lingkungan yang aman dan
nyaman bagi seseorang dapat mempercepat terjadinya proses tidur.
Suara bising. Kebisingan dapat menyebabkan tertundanya tidur dan juga dapat membangunkan seseorang dari tidur (Hanning, 2009). WHO (2004) juga
menyatakan hal yang sama namun WHO menambahkan bahwa sebagian besar
orang tidak mengeluhkan kurang tidur karena kebisingan tetapi memiliki tidur
yang non-restoratif, mengalami kelelahan dan atau sakit kepala pada saat bangun
pagi dan kantuk yang berlebihan di siang hari.
Ventilasi yang baik. Ventilasi yang baik adalah esensial untuk tidur yang tenang (Potter & Perry, 2005). Kelembaban ruangan perlu diatur agar
paru-paru tidak kering karena apabila kelembaban ruangan tidak diatur maka seseorang
tidak akan dapat tidur, walaupun dapat tidur maka seseorang akan terbangun
dengan kerongkongan kering seakan-akan seseorang tersebut menderita radang
amandel (Septiyadi, 2005).
Ruang dan tempat tidur yang nyaman. Ruang tidur merupakan tempat dimana seseorang melepaskan pikiran-pikiran yang penat / lelah setelah seharian
itulah faktor utama dari susahnya tidur (Septiyadi, 2005). Ukuran, kekerasan dan
posisi tempat tidur mempengaruhi kualitas tidur (Potter & Perry, 2005).
Cahaya lampu yang terlalu terang. Menurut Lee (1997), Sorot lampu yang terlalu terang dapat menyebabkan gangguan tidur dan dapat menghambat
sekresi melatonin pada tubuh. Hal ini dapat menyebabkan terjadinya pergeseran
sistem sirkadian, dimana jadwal tidur maju secara bertahap (Sack et al, 2007).
Suhu ruangan. Suhu ruangan yang terlalu panas/ terlalu dingin seringkali menyebabkan seseorang gelisah (Potter & Perry, 2005). Keadaan ini
akan mengganggu tidur seseorang, Lee (1997) juga menyatakan hal serupa, bahwa
seseorang akan mengalami gangguan tidur apabila tidur di ruangan yang terlalu
panas ataupun terlalu dingin.
Bau yang tidak nyaman. Hasil penelitian yang dilakukan oleh Suryani (2004) melaporkan bahwa tidur responden terganggu akibat bau ruangan yang
tidak nyaman. Sementara hal yang sama juga dilaporkan oleh Karota-Bukit (2003)
bahwa 13% responden mengalami gangguan tidur pada tingkat sedang karena bau
yang tidak nyaman.
2.3 Faktor Psikososial
Gangguan tidur dilaporkan oleh 90% individu yang mengalami stres,
perasaan cemas, dan depresi (Chokroverty, 1999; Suryani, 2004). Hal ini terjadi
Stres. Seseorang dapat mengalami stres emosional karena penyakit. Oleh
karena itu emosi seseorang dapat mempengaruhi kemampuan untuk tidur. Stres
emosional menyebabkan seseorang menjadi tegang dan seringkali mengarah frustasi
apabila tidak tidur. Stres juga menyebabkan seseorang mencoba terlalu keras untuk
tertidur, sering terbangun selama siklus tidur, atau terlalu banyak tidur. Stres yang
berlanjut dapat menyebabkan kebiasaan tidur yang buruk (Potter & Perry, 2005). Stres
dapat mengubah pola tidur seseorang dalam beberapa waktu. Selama adanya stres
psikologis, waktu yang dibutuhkan untuk memulai tidur dan tahap tidur NREM ke 1 dan
2 meningkat (Monroe, Simons, dan Thasle, 1992; Lee, 1997; Suryani, 2004).
Cemas. Penderita penyakit yang memiliki resiko terhadap kecemasan adalah mereka yang takut dan khawatir akan penyakitnya, diisolasi dari keluarga
dan kerabat, dan tidak familiar dengan lingkungan (Webster & Thompson, 1986).
Perasaan cemas menyebabkan waktu yang dibutuhkan untuk memulai tidur sangat
lama, tahap tidur NREM ke 4 dan tidur REM menurun, serta pasien lebih sering
terbangun pada malam hari (Karacan et al, 1968, 1978; Closs, 1988; Suryani,
2004).
Depresi. Depresi merupakan suatu penyakit yang berpengaruh kepada efek kejiwaan. Seseorang yang telah terkena depresi akan mengalami gangguan
tidur yang mana ciri khas seseorang yang terkena sindrome tersebut adalah susah
untuk tidur dan selalu murung (Septiyadi, 2005).
3. Kualitas tidur pada penderita hipertensi
Menurut Buysse et al (2000), kualitas tidur dapat dinilai dengan melihat
masa laten tidur, lama waktu tidur, efisiensi kebiasaan tidur, gangguan tidur,
Menurt Javaheri (2008), kualitas tidur yang buruk berhubungan dengan
meningkatnya resiko hipertensi, dan dengan demikian akan meningkatkan resiko
penyakit kardiovaskular. Begitu juga sebaliknya, orang yang menderita hipertensi
akan memiliki resiko mendapatkan kualitas tidur yang buruk (Potter & Perry,
2005).
Penderita hipertensi biasanya memerlukan waktu yang lebih lama untuk
mulai tertidur (Mansoor, 2002) tidak seperti orang normal yang biasanya tertidur
dalam waktu, 20 menit (Schachter, 2008). Selain itu, gejala-gejala yang biasa
dialami penderita hipertensi seperti pusing, sulit bernafas, sukar tidur dan mudah
lelah dapat membangunkan penderita dari tidurnya sehingga penderita tidak
mendapatkan tidur yang cukup yang nantinya akan berdampak pada aktivitas di
keesokan harinya (Potter & Perry, 2005).
4. Hipertensi 4.1Definisi
Hipertensi adalah keadaan dimana seseorang mengalami peningkatan
tekanan darah sistolik dan diastolik yang melebihi batas normal yaitu diatas
140/90 mmHg (Baradero, 2008). Hipertensi diakibatkan oleh peningkatan tekanan
darah yang yang melebihi batas normal (Murwani, 2009) dan terjadi secara terus
menerus (Brashers, 2008) sehingga menyebabkan terjadinya kerusakan suatu
organ target yang lebih berat (Bustan,2007).
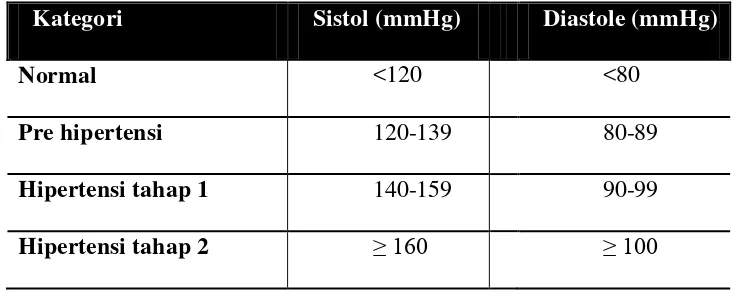
Menurut The Seventh Report Of The Joint National Committee On Prevention, Detection, Evaluation And Treatment Of High Blood Pressure (JNC 7) , tekanan darah dibagi menjadi normal, prehipertensi, hipertensi stage 1, dan
hipertensi stage 2.
Tabel 1. Klasifikasi tekanan darah menurut JNC 7
Kategori Sistol (mmHg) Diastole (mmHg)
Normal <120 <80
Pre hipertensi 120-139 80-89
Hipertensi tahap 1 140-159 90-99
Hipertensi tahap 2 ≥ 160 ≥ 100
4.3 Etiologi
Hipertensi primer. Hipertensi primer juga disebut sebagai hipertensi esensial atau idiopatik (Gray, 2003). Prevalensi penderita yang mengalami
hipertensi primer yaitu sekitar 90% (Baradero, 2008). Sebagian besar penderita
hipertensi primer sulit diketahui penyebab jelasnya (Sheps, 2002) hal ini terjadi
karena penyebab hipertensi primer bersifat multifaktorial (Rubenstein, 2005)
yang mencakup kombinasi (Davey, 2003) dan interaksi (Brashers, 2008) antara
berbagai faktor genetik dan lingkungan.
Hipertensi sekunder. Hipertensi sekunder merupakan jenis hipertensi yang telah diketahui penyebabnya (Gray, 2003). Hipertensi sekunder disebabkan
(Tambayong, 2000). Penyebab hipertensi primer pada umumnya yaitu penyakit
ginjal. sindrom Conn, sindrom Cushing, feokrmositoma, koarktasio aorta, dan
penggunaan obat-obat yang dapat meningkatkan tekanan darah (Sheps, 2002).
Penderita hipertensi sekunder lebih jarang ditemukan (Davey, 2003). Hal ini
dibuktikan dengan sedikitnya prevalensi pada hipertensi sekunder yaitu sekitar
5-10% (Brashers, 2008). Kondisi penderita hipertensi sekunder umumnya dapat
disembuhkan (Sheps, 2002) apabila penyakit yang menjadi faktor penyebab
hipertensi sekunder dapat diatasi dan kondisi tekanan darah penderita hipertensi
sekunder dapat menurun kembali menjadi normal (Tambayong, 2000)
4.4 Faktor risiko
Apabila semakin banyak faktor risiko yang dimiliki seseorang, maka
semakin besar kemungkinan terjadinya hipertensi pada kondisi seseorang yang
normal dan bahkan dapat mengakibatkan kondisi klinis pada penderita hipertensi
menjadi semakin parah. Faktor risiko tersebut dikelompokkan menjadi 2 bagian
(Sheps, 2002) yaitu faktor yang tidak dapat dikendalikan dan faktor yang dapat
dikendalikan.
Adapun faktor risiko hipertensi primer yang tidak dapat dikendalikan dan
dimodifikasi yaitu:
Usia. Penyakit hipertensi bisa terjadi pada segala usia, namun umumnya hipertensi dialami seseorang pada usia 35 tahun atau lebih (Sheps, 2002). Insidens
hipertensi akan semakin meningkat dengan meningkatnya usia seseorang
(Tambayong, 2000). Sebagian besar usia yang lebih lanjut (Baradero, 2008) akan
tekanan darah meningkat (Dalimartha, 2008). Hal ini terjadi karena dipengaruhi
oleh perubahan alami pada jantung, pembuluh darah, dan hormon (Sheps, 2002).
Jenis kelamin. Pada umumnya insidens pada pria lebih tinggi daripada wanita yang mengalami pra-menopause (Tambayong, 2000). Namun pada usia
pertengahan dan lebih tua (Tambayong, 2000) dari usia 55 tahun, ketika sebagian
wanita mengalami saat menopause (Sheps, 2002) maka insidens pada wanita lebih
tinggi dibanding pria (Tambayong, 2000). Hal ini disebabkan karena adanya
pengaruh hormon estrogen (Gray, 2003).
Riwayat penyakit hipertensi. Hipertensi cenderung merupakan penyakit keturunan (Sheps, 2002). Sekitar 70-80% kasus hipertensi primer disebabkan
riwayat hipertensi (Dalimartha, 2008). Beberapa peneliti mengatakan bahwa
kelainan pada gen angiotensin merupakan penyebab hipertensi primer (Gray,
2003).
Sedangkan faktor risiko hipertensi primer yang tidak dapat dikendalikan
dan dimodifikasi (Sheps, 2002) yaitu:
Obesitas. Peningkatan tonus vascular dan garam serta air ginjal adalah penyebab utama hipertensi pada obesitas. Mekanisme yang mendasarinya
termasuk hiperleptinemia, meningkatnya asam lemak bebas (FFA),
hiperinsulinemia, dan insulin resisten, kesemuanya ini akan menyebabkan
stimulasi dari saraf simpatis, meningkatnya tonus vascular, disfungsi endothelial,
dan retensi sodium ginjal. Sebagai tambahan, meningkatnya aktivitas
sintesis jaringan adiposa, mengakibatkan meningkatnya retensi garam dan air
ginjal (Wahba, 2007).
Konsumsi garam berlebihan. Konsumsi natrium yang berlebih menyebabkan konsentrasi natrium didalam cairan ekstraseluler meningkat. Hal ini
menyebabkan terjadinya retensi cairan ekstraseluler dan meningkatknya tekanan
darah. (Sheps, 2002. Pada masyarakat yang mengkonsumsi garam 3 gram atau
kurang, ditemukan tekanan darah rata-rata rendah, sedangkan pada masyarakat
asupan garam sekitar 7 − 8 gram tekanan darah rata -rata lebih tinggi (Depkes,
2006).
Merokok. Tekanan darah akan meningkat sampai 10 mmHg. Tekanan darah akan kembali menurun setalah berhenti menghisap rokok selama 30 menit.
Meningkatnya tekanan darah terjadi segera setelah isapan pertama pada saat
seseorang menghisap rokok. Hanya dalam beberapa derik otak akan merespon
nikotin dalam tubuh dengan memberi rangsangan pada kelenjar adrenal untuk
melepaskan epinefrin. Hormon tersebut akan mengakibatkan penyempitan
pembuluh darah dan memaksa jantung untuk bekerja lebih berat dengan cara
merusak lapisan dalam dinding arteri sehingga pembuluh darah menjadi lebih
rentan terhadap penumpukan lemak. Hal ini tentunya mengakibatkan pembuluh
darah mengalami peyempitan dan mengakibatkan jantung bekerja menjadi lebih
berat. Sedangkan karbonmonoksida pada asap rokok dapat menyebabkan kadar
oksigen dalam darah menurun sehingga jantung juga harus bekerja lebih berat
untuk memasok oksigen yang cukup ke seluruh organ dan jaringan tubuh (Sheps,
Alkohol. Alkohol dapat merangsang pelepasan epinefrin yang mengakibatkan penyempitan pembuluh darah. Selain itu konsumsi alkohol yang
berlebihan juga akan mengakibatkan penumpukan lebih banyak natrium, hal ini
disebabkan karena alkohol dapat menurunkan kadar kalium, kalsium,dan
mangnesium yang berfungi untuk mengatur keseimbangan natriun dalam sel
(Sheps, 2002). Efek konsumsi alkohol terhadap tekanan darah baru nampak
apabila mengkonsumsi alkohol sekitar 2-3 gelas ukuran standar setiap harinya
(Depkes, 2006).
Stres. Pada saat stres jantung bersetak cepat karena pengaruh respon yang terjadi aktivasi sistem saraf simpatis (Ronny, 2010). Hal ini tentunya akan
merangsang kelenjar adrenal untuk melepaskan hormon epinefrin dan kortisol
yang akan memacu jantung memompa darah lebih cepat, sehingga tekanan darah
akan meningkat (Sheps, 2002).
4.5 Manifestasi Klinis
Penderita hipertensi umumnya mengalami berbagai kondisi klinis seperti
sakit kepala , pusing, nokturia, (Corwin, 2009), dispnea, palpitasi, depresi dan
kelelahan (Murwani, 2009). Hasil penelitian menunjukkan bahwa umumnya
penderita hipertensi mengalami gangguan tidur yang disebabkan sulit bernafas
(Dart, 2003). Hal ini telah dibuktikan bahwa sekitar 91% penderita hipertensi
mengalami sulit bernafas saat tidur (Louis, 2005). Selain itu hasil penelitian juga
menunjukkan bahwa sekitar 68% penderita hipertensi mengalami nokturia
penderita hipertensi mengalami sakit kepala sehingga berdampak pada kualitas
tidur yang buruk (Cortelli, 2004)
4.6 Farmakologis Hipertensi
Golongan obat antihipertensi yang banyak digunakan adalah diuretik
tiazid (misalnya bendroflumetiazid), beta‐bloker, (misalnya propanolol, atenolol,)
penghambat angiotensin converting enzymes (misalnya captopril, enalapril),
calcium channel blocker (misalnya amlodipin, nifedipin) dan alphablocker
(misalnya doksasozin).
Diuretik tiazid adalah diuretic dengan potensi menengah yang menurunkan tekanan darah dengan cara menghambat reabsorpsi sodium pada
daerah awal tubulus distal ginjal, meningkatkan ekskresi sodium dan volume urin.
Efek tiazid dapat mengakibatkan peningkatan eksresi urin.
Beta blocker memblok beta‐adrenoseptor. Stimulasi reseptor beta pada otak dan perifer akan memacu penglepasan neurotransmitter yang meningkatkan
aktivitas system saraf simpatis. Penggunaan betablocker pada pasien dengan
riwayat asma dan bronkhospasma harus hati-hati. Efek samping lain adalah
bradikardia, dan tanga‐kaki terasa dingin karena vasokonstriksi akibat blokade
reseptor beta‐2 pada otot polos pembuluh darah perifer. Mimpi buruk kadang
dialami, terutama pada penggunaan beta‐blocker yang larut lipid seperti
propanolol.
Angiotensin converting enzyme inhibitor (ACEi) menghambat secara kompetitif pembentukan angiotensin II. Angitensin II merupakan vaso‐konstriktor
perifer. ACE juga bertanggungjawab terhadap bradikinin, yang mempunyai efek
vasodilatasi. Penghambatan bradikinin akan menghasilkan efek antihipertensi
yang lebih kuat. Batuk kering merupakan efek samping yang dijumpai pada 15%
pasien yang mendapat terapi ACEi.
Calcium channel blockers (CCB) menurunkan influks ion kalsium ke dalam sel miokard, sel‐sel dalam sistem konduksi jantung, dan sel‐sel otot polos
pembuluh darah. Semua hal di atas adalah proses yang bergantung pada ion
kalsium. Terdapat tiga kelas CCB: dihidropiridin (misalnya nifedipin dan
amlodipin); fenilalkalamin (verapamil) dan benzotiazipin (diltiazem).
Dihidropiridin mempunyai sifat vasodilator perifer yang merupakan kerja
antihipertensinya, sedangkan verapamil dan diltiazem mempunyai efek kardiak
dan digunakan untuk menurunkan heart rate dan mencegah angina. Semua CCB
dimetabolisme di hati. Efek samping dari CCB yaitu pusing dan pembengkakan