REFERAT
IDIOPATHIC THROMBOCYTOPENIC PURPURA
(ITP)
Penyusun:Maria Denta
102011101042
Pembimbing:dr. Yuli Hermansyah, Sp. PD
SMF INTERNA RSD DR. SOEBANDI JEMBER FAKULTAS KEDOKTERAN UNIVERSITAS JEMBER
Idiopathic Thrombocytopenic Purpura (ITP) merupakan penyakit yang
paling sering menyebabkan perdarahan pada anak-anak maupun dewasa yang diakibatkan oleh tidak adanya remisi spontan ketika masih anak-anak. Insiden ITP sekitar 100 kasus per 1.000.000 orang per tahunnya. The Platelet Disorder Support Association (PDSA) menyatakan bahwa di Amerika Serikat terdapat sekitar 200.000 orang yang menderita ITP. ITP lebih banyak diderita oleh wanita daripada pria, dan berisiko terjadi peningkatan insiden ITP pada orang yang berusia > 60 tahun.
Tanda khas dari ITP melalui pemeriksaan laboratorium darah lengkap adalah didapatkan hitung trombosit < 150.000 / µl dimana perdarahan yang terjadi pada ITP dapat ringan, sedang, hingga berat dengan manifestasi klinis yang berbeda-beda sesuai hitung trombosit yang dimiliki pasien. ITP selain terjadi pada anak-anak dan dewasa, juga terjadi pada wanita hamil yang baru mengalami trombositopenia pada saat kehamilan.
Insiden morbiditas ITP tergantung dari hitung trombosit yang dimiliki oleh pasien dan terapi yang digunakan oleh pasien. Insiden mortalitas ITP terjadi pada perdarahan berat dan perdarahan intrakranial yang kejadiannya kurang lebih sekitar 1 %.
2.1 Definisi
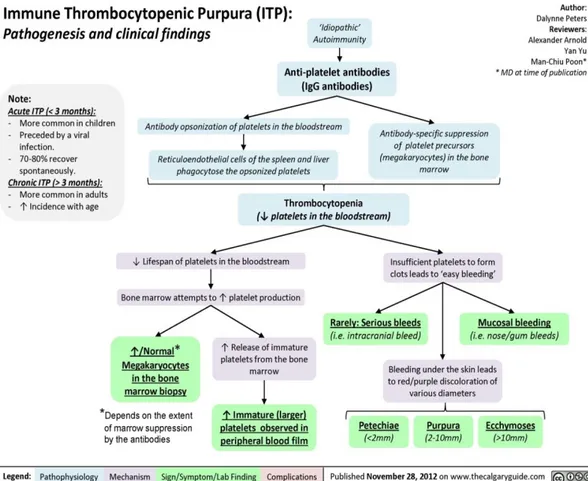
Gangguan autoimun dengan tanda trombositopenia menetap (trombosit perifer < 150.000 / µl) akibat autoantibodi mengikat antigen trombosit sehingga terjadi destruksi prematur trombosit dalam sistem retikuloendotel di limpa.
2.2 Klasifikasi
a. ITP akut: pada anak-anak
b. ITP kronis: pada usia dewasa, termasuk wanita hamil 2.3 Epidemiologi
a. ITP akut
terjadi pada anak-anak usia 2-6 tahun, dengan insiden 3-8 orang per 100.000 anak, sumber yang lain menyatakan insiden terjadi pada rentang usia 2-10 tahun dengan kasus 4 orang per 100.000 anak per tahunnya. Sekitar 75% ITP akut terjadi setelah vaksinasi atau infeksi cacar air atau mononukleosis infeksiosa. Remisi biasanya terjadi, namun 5 – 10 % akan menjadi ITP kronis (ITP > 6 bulan).
b. ITP kronis
ITP kronis didapatkan pada rentang usia 18 - 45 tahun. Rasio antara perempuan dan laki-laki adalah 1 : 1 pada ITP akut, dan 2-3 : 1 pada ITP kronis. ITP refrakter merupakan 25 – 30 % penderita ITP yang gagal diterapi dengan kortikosteroid dosis standar dan splenektomi karena angka trombosit di bawah normal atau ada perdarahan. Penyakit ini ditemui juga pada pasien Systemic Lupus Eritematosus (SLE), Human
Immunodeficiency Virus (HIV), Chronic Lymphositik Leukimia (CLL),
penyakit Hodgkin, atau anemia hemolitik autoimun. c. ITP kronis pada wanita hamil
Muncul pada 1 – 2 orang dari setiap 1000 wanita hamil. Sekitar 3 % terdapat trombositopenia yang ada pada saat melahirkan.
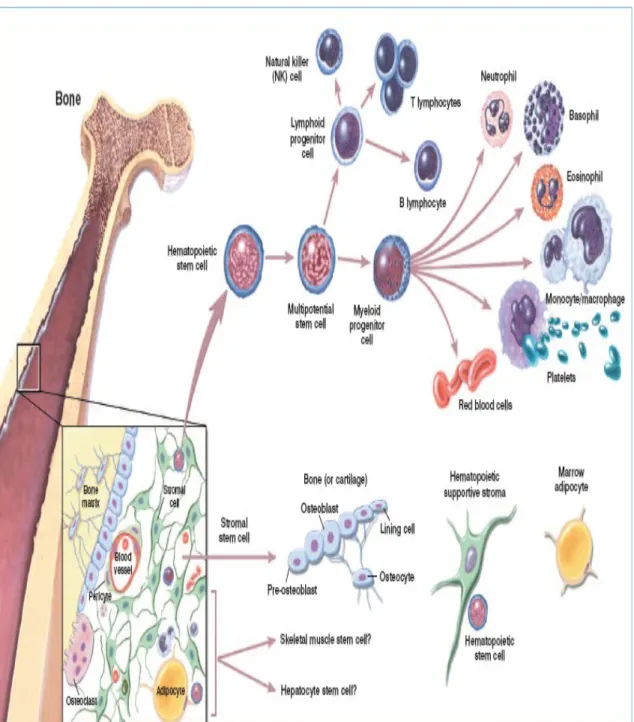
Trombosit merupakan fragmen sel dengan bentuk mirip cakram, tidak berinti, dan berdiameter 2 – 4 mm. Trombosit berasal dari fragmentasi megakariosit poliploid raksasa yang ada di sumsum tulang. Nilai normal hitung trombosit sekitar 200.000 – 400.000 / µl darah. Jangka hidup trombosit di dalam peredaran darah sekitar 7 – 10 hari.
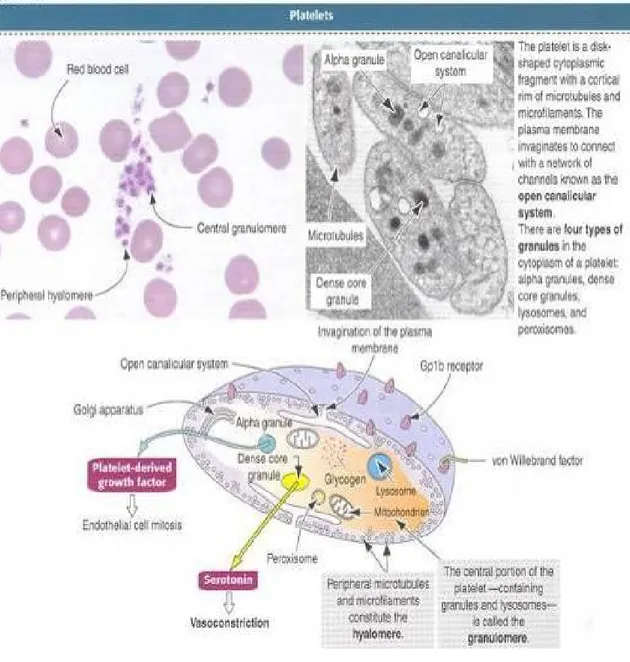
Pada hapusan darah, trombosit sering tampak berkelompok. Setiap trombosit memiliki daerah perifer transparan berwarna biru muda (hialomer) dan daerah pusat padat yang mengandung granul ungu (granulomer). Trombosit memiliki kanalikuli terbuka yang berhubungan dengan invaginasi membran plasma trombosit yang berfungsi untuk memudahkan pembebasan molekul aktif yang tersimpan di dalam trombosit.
Di sekitar tepi trombosit terdapat berkas marginal mikrotubulus yang mempertahankan bentuk trombosit yang lonjong. Pada hialomer terdapat tabung tak teratur yang padat elektrom (sistem tubular padat). Di hialomer, molekul aktin dan miosin menyusun sistem kontraktil untuk menimbulkan pergerakan dan agregasi trombosit. Trombosit memiliki selubung setebal 15 – 20 nm di sel yang kaya glikosaminoglikan dan glikoprotein, terletak di luar plasmalema dan berfungsi untuk adhesi trombosit.
Granulomer sentral memiliki granul berbatas membran dan sedikit mitokondria dan partikel glikogel. Badan padat (granula delta) mengandung ion kalsium, pirofosfat, ADP, dan ATP. Granula delta mengambil dan menyimpan serotonin dari plasma. Granula alfa sedikit lebih besar dan mengandung fibrinogen, platelet derived growth factor , dan protein spesifik trombosit. Granula lambda mengandung enzim lisosom.
Gambar 2.2 Histologi Trombosit
2.5 Fisiologi Trombosit
Mekanisme trombosit dalam mengontrol perdarahan yakni: a. Agregasi primer
Endotel yang diskontinu akibat cedera akan diikuti oleh agregasi trombosit pada kolagen yang terpapar melalui protein pengikat kolagen pada membran trombosit sehingga terbentuk sumbatan trombosit yang menghentikan perdarahan.
Trombosit pada sumbatan tersebut melepaskan glikoprotein adhesif dan ADP yang akan meningkatkan agregasi trombosit sehingga terhadi penambahan ukuran sumbatan trombosit.
c. Koagulasi darah
Selama agregasi trombosit terjadi, faktor dari plasma darah, pembuluh darah yang rusak, dan trombosit memudahkan terjadinya kaskade interaksi 13 protein plasma yang menghasilkan polimer fibrin yang membentuk jalinan serat 3 dimensi yang menjerat sel eritrosit, leukosit, dan trombosit untuk membentuk bekuan darah (trombus)
d. Retraksi bekuan
Bekuan darah yang tadinya menonjol ke dalam lumen pembuluh darah akan berkerut karena adanya interaksi dari aktin dan miosin trombosit serta dari ATP.
e. Penghancuran bekuan
Ketika dilindungi oleh bekuan, dinding pembuluh darah yang rusak mengalami restorasi melalui pembentukan jaringan baru. Bekuan lalu dihancurkan terutama oleh enzim proteolitik plasmin yang dibentuk oleh aktivasi proenzim plasma plasminogen yang diproduksi oleh endotel penghasill aktivator plasminogen. Enzim yang dibebaskan dari granula lambda trombosit juga menghancurkan bekuan.
2.6 Patofisiologi
Pada ITP masa hidup trombosit memendek jadi beberapa jam. Trombosit memiliki Platelet Associated Antigen yang akan merangsang pembentukan autoantibodi IgG di limpa, sumsum tulang, dan jaringan limfoid lain. Trombosit yang diselimuti autoantibodi IgG akan mengalami percepatan pembersihan di limpa dan di hati yang menyebabkan destruksi trombosit secara prematur dari sirkulasi setelah berikatan dengan reseptor Fcγ yang diekspresikan oleh makrofag jaringan dan sistem retikuloendotel di limpa dan sumsung tulang. Limpa merupakan organ utama tempat destruksi trombosit karena 1/3 jumlah darah terjadi pooling dan tempat utama terjadinya sintesis autoantibodi.
Pada sebagian besar pasien akan terjadi kompensasi peningkatan trombosit, tapi pada beberapa pasien produksi trombosit tetap terganggu. Jika antibodi
melekat pada Megakaryocyte Associated Antigen maka akan mempengaruhi trombopoiesis. Massa megakariosit total dan perputaran trombosit meningkat secara sejajar menjadi sekitar 5 x normal.
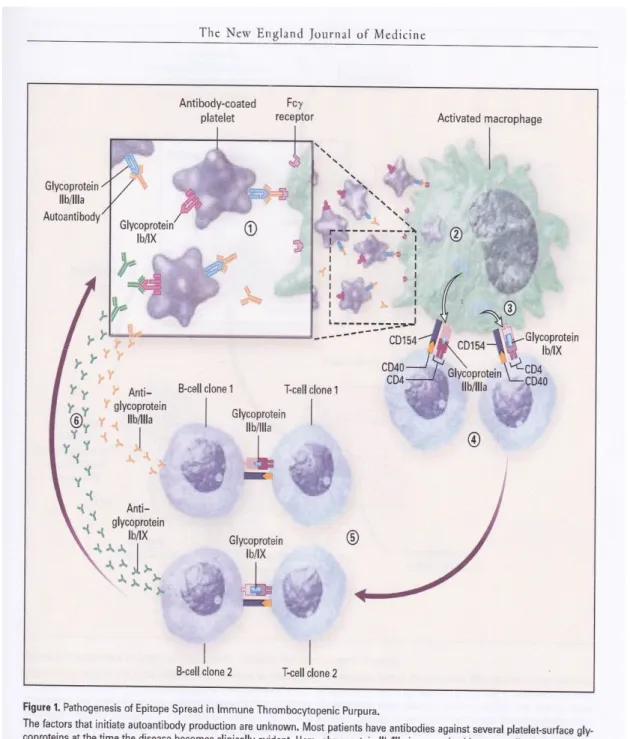
Pada Gambar 2.1 dijelaskan patofisiologi terjadinya ITP:
a. Pada awalnya glikoprotein IIb / IIIa yang dikenali pertama kali oleh autoantibodi sedangkan antibodi yang mengenali glikoprotein Ib / IX belum terbentuk.
b. Trombosit yang diselimuti autoantibodi akan berikatan dengan sel penyaji antigen (makrofag atau dendritik) melalui reseptor Fcg kemudian akan mengalami proses internalisasi dan degradasi.
c. Sel penyaji antigen akan merusak glikoprotein IIb / IIIa dan memproduksi epitop kriptik dari glikoprotein trombosit yang lain.
d. Sel penyaji antigen kemudian akan menjadi teraktivasi
e. Sel penyaji antigen teraktivasi akan mengekspresikan peptida baru pada permukaan sel dengan bantuan kostimulasi (interaksi CD 154 dan CD 40) dan sitokin yang berfungsi memfasilitasi proliferasi inisiasi CD4+ T cell
clone (T-cell clone 1) dan spesifisitas tambahan (T-cell clone 2).
f. Reseptor sel imunoglobulin sel B yang mengenali antigen trombosit
(B-cell clone 2) akan menginduksi proliferasi dan sintesis antibodi
antiglikoprotein Ib / IX dan meningkatkan produksi antibodi antiglikoprotein IIb / IIIa oleh B-cell clone 1.
Gambar 2.4 Patofisiologi ITP (1)
2.7 Manifestasi Klinis
a. Perdarahan pada ITP tidak berat seperti trombositopenia pada kegagalan sumsum tulang karena pada ITP terdapat trombosit muda yang beredar di pembuluh darah.
b. Limpa tidak teraba kecuali ada penyakit penyerta yang menyebabkan splenomegali.
c. Tidak ada demam d. ITP akut:
1) Pada anak-anak
2) Awitan penyakit mendadak
3) Riwayat infeksi sebelum terjadi perdarahan berulang
4) Sering terdapat eksantem (rubella) dan penyakit saluran napas akibat virus Varkcella zooster dan Eipstein barr.
5) Perdarahan ringan e. ITP kronis:
1) Riwayat perdarahan ringan sampai sedang dengan episode perdarahan beberapa hari sampai beberapa minggu, manifestasi perdarahan berupa ekimosis, ptekie, purpura
2) Frekuensi perdarahan berkorelasi dengan jumlah trombosit: i. Hitung trombosit > 50.000 / µl biasanya asimptomatik ii. Hitung trombosit 30.000 - 50.000 / µl terdapat luka memar
atau hematom
iii. Hitung trombosit 10.000 - 30.000 / µl terdapat perdarahan spontan, menoragi (pada perempuan), dan perdarahan memanjang jika ada luka
iv. Hitung trombosit < 10.000 / µl terdapat perdarahan mukosa (epistaksis, perdarahan gastrointestinal dan genitourinaria) dan risiko perdarahan sistim saraf pusat.
v. Perdarahan intrakranial mengenai 1 % dari trombositopenia berat, biasanya terjadi di subarachnoid, sering multipel dan ukuran bervariasi dari ptekie sampai ekstravasasi darah yang luas
3) Remisi spontan jarang terjadi dan remisi tidak lengkap
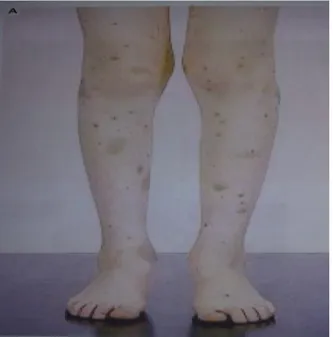
Gambar 2.5 Ptekie dan purpura pada kaki seorang anak dengan ITP
4) Pada ITP wanita hamil, pertama kali terduga ITP saat kehamilan. Diagnosis banding ITP selama kehamilan adalah kehamilan yang menginduksi hipertensi dan kondisi sindrom hemolisis dengan peningkatan enzim liver dan penurunan trombosit (HELLP), hemolisis mikroangiopati, trombositopenia herediter.
2.8 Diagnosis
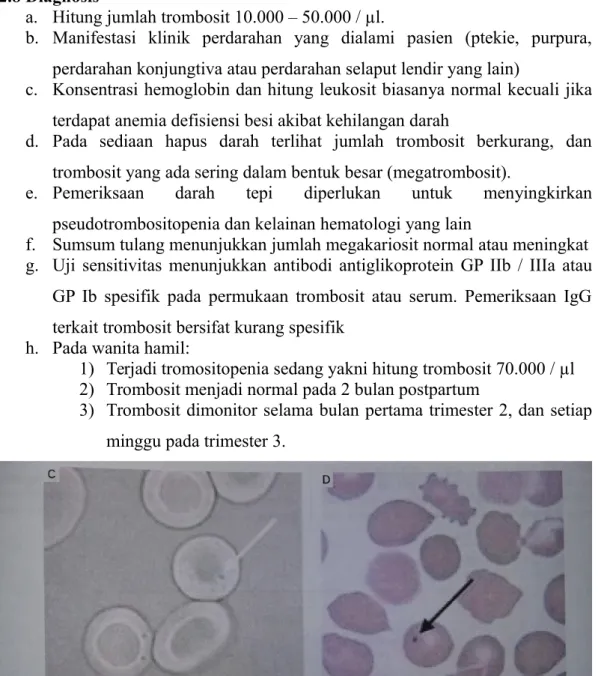
a. Hitung jumlah trombosit 10.000 – 50.000 / µl.
b. Manifestasi klinik perdarahan yang dialami pasien (ptekie, purpura, perdarahan konjungtiva atau perdarahan selaput lendir yang lain)
c. Konsentrasi hemoglobin dan hitung leukosit biasanya normal kecuali jika terdapat anemia defisiensi besi akibat kehilangan darah
d. Pada sediaan hapus darah terlihat jumlah trombosit berkurang, dan trombosit yang ada sering dalam bentuk besar (megatrombosit).
e. Pemeriksaan darah tepi diperlukan untuk menyingkirkan pseudotrombositopenia dan kelainan hematologi yang lain
f. Sumsum tulang menunjukkan jumlah megakariosit normal atau meningkat g. Uji sensitivitas menunjukkan antibodi antiglikoprotein GP IIb / IIIa atau
GP Ib spesifik pada permukaan trombosit atau serum. Pemeriksaan IgG terkait trombosit bersifat kurang spesifik
h. Pada wanita hamil:
1) Terjadi tromositopenia sedang yakni hitung trombosit 70.000 / µl 2) Trombosit menjadi normal pada 2 bulan postpartum
3) Trombosit dimonitor selama bulan pertama trimester 2, dan setiap minggu pada trimester 3.
Gambar 2.6 Setelah spelenektomi, eritrosit terdapat pitting dan badan Howell-Jolly
Kelainan Manifestasi Klinis Pemeriksaan Laboratorium Penurunan Produksi Trombosit a. Kongenital 1)
Thrombocytopenia-Absent Radius (TAR) syndrome
Tidak ada tulang radii sejak lahir
Anomali tulang rangka lainnya
1 dari 3 kasus terdapat kelainan kongenital jantung
Hitung trombosit 15 – 30 /µl
2) Anemia fankoni Perawakan tubuh pendek
Hiperpigmentasi kulit
Hipoplasia ibu jari dan tulang radii Kelainan ginjal Microcephaly Macrophtalmia Pansitopenia karena anemia aplastik 3) Amegakariositik trombositopenia
Tidak ada tulang atau anomali tulang rangka seperti TAR-syndrome Trombositopneia pada periode neonatal b. Didapat 4) Leukimia
Riwayat lelah kronis, demam, penurunan berat badan, pucat, nyeri tulang
Limfadenopaty Splenomegaly Hepatomegaly Peningkatan jumlah leukosit Anemia Pada hapusan darah tepi
terdapat sel blast 5) Anemia aplastik Riwayat kelelahan,
perdaraham atau infeksi berulang
Hasil pemeriksaan fisik nonspesifik
Tidak ada splenomegali
Pansitopenia
Neutropenia ringan
Jumlah retikulosit menurun
Kelainan Manifestasi Klinis Pemeriksaan Laboratorium 6) Neuroblastoma Massa di abdomen
Terdapat sindrom
paraneoplastik
Manifestasi neurologis
Trombositopenia akibat metastasis
7) Defisiensi nutrisi Riwayat nutrisi kurang atau diet ketat
Pucat, lemah, lelah, anemia
Defisit neurologis akibat defisiensi vitamin B12 Anemia megaloblastik Pada hapusan darah tepi terdapat neutrofil hipersegmental Jumlah retikulosit menurun Level vitamin B12 atau folat menurun 8) Obat-obatan Obat kemoterapi Diuretik thiazide Alkohol Estrogen Kloramfenikol Radiasi ion
Riwayat penggunaan obat-obatan atau perubahan dosis
Peningkatan Destruksi Trombosit
a. Imunologis
1) Trombositopenia
alloimun neonatal Ptekie menyeluruh pada beberapa jam pertama setelah lahir
Hitung trombosit pada ibu adalah normal 2) Obat-obatan Sulfonamid Quinidine Quinine Carbamazepine Valproic Acid
Riwayat penggunaan obat-obatan atau perubahan dosis
Kelainan Manifestasi Klinis Pemeriksaan Laboratorium
Heparin
Digoxin
3) HIV Tanda dan gejala sistemik
dari HIV Abnormalitas semua sel Serologi HIV untuk diagnosis pasti
4) Purpura posttransfusi Riwayat transfusi trombosit beberapa jam sebelum terjadinya trombositopenia
Trombositopenia akut
5) Kelainan kolagen dan vaskular Manifestasi sistemik termasuk pembengkakan sendi Anemia kronis Abnormalitas jumlah sel leukosit b. Non-imun 1) Sindrom
hemolitik-uremik Riwayat diare berdarah Pada hapusan
darah tepi terdapat anemia mikroangiopati mikrositik 2) Disseminated Intravascular Coagulation
Tanda dan gejala sepsis Peningkatan waktu protrombin dan partial tromboplastin Pada hapusan darah tepi terdapat anemia mikroangiopati mikrositiik
Kelainan Manifestasi Klinis Pemeriksaan Laboratorium Penurunan level fibrinogen 3) Penyakit jantung sianosis Sianosis
Gagal jantung kongestif
Kompensasi polisitemia Kelainan Kualitatif Trombosit a. Sindrom Wiskott – Aldrich
Pola inheriter terkait kromosom X
Eksim
Infeksi berulang akibat imunodefisiensi Hitung trombosit sebanyak 20.000 – 100.000 / µl Pada hapusan darah tepi, ukuran trombosit sangat kecil b. Sindrom Bernard – Soulier
Pola inheriter autosom dominan
Ekimosis, perdarahan gingival dan saluran pencernaan
Pada hapusan
darah teppi
terdapat
trombosit yang lebih besar dari limfosit
c. Anomali May – Hegglin Pola inheriter autosom dominan Kebanyakan asimtomatik Pada hapusan darah tepi terdapat trombosit raksasa Terdapat Inclusion Bodies (Dohle) di leukosit
d. Sindrom trombosit Gray Perdarahan sedang Pada hapusan
darah tepi
terdapat
Kelainan Manifestasi Klinis Pemeriksaan Laboratorium
pucat dan oval Sequestration
a. Sindrom Kasabach -Merritt
Peningkatan secara cepat
ukuran dari
hemangionedotelioma yang timbul pada periode neonatal
b. Hipersplenisme Riwayat penyakit liver atau hipertensi portal
Pada pemeriksaan fisik terdapat splenomegali Anemia concomitant dan jumlah leukosit abnormal tergantung dari penyakitnya Berhubungan dengan leukimia dan penyakit infiltratif lainnya 2.10 Penatalaksanaan
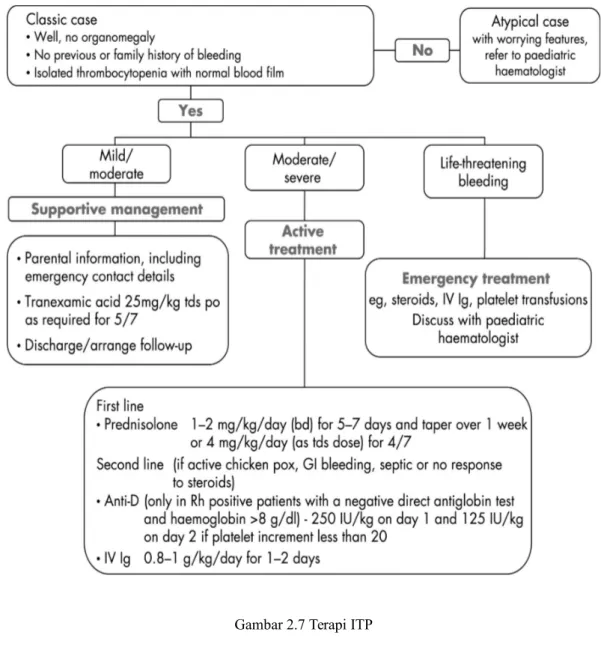
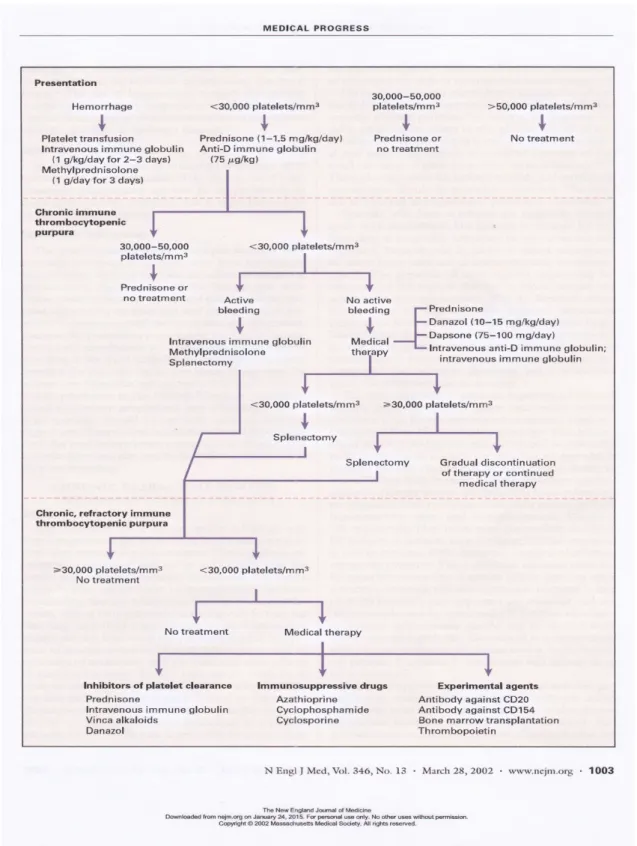
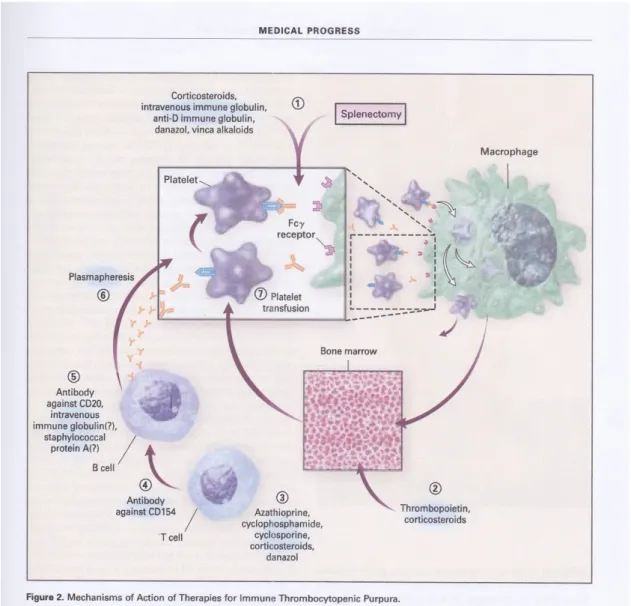
Bertujuan mempertahankan hitung trombosit di atas batas ketika memar spontan atau perdarahan terjadi dengan intervensi minimal. Hitung trombosit > 50.000 / µl tidak memerlukan pengobatan.
Disebut ITP refrakter jika terdapat: 1) ITP menetap > 3 bulan
3) Hitung trombosit < 30.000 / µl b. Umum (dewasa dan anak-anak)
1) Kortikosteroid
Prednisolon 1 mg/kgBB setiap hari, lalu dosis diturunkan perlahan setelah 10 – 14 hari. Pada pasien dengan respon buruk, dosis diturunkan lebih lambat.
Pada keadaan gawat darurat dan terdapat gejala neurologis, perdarahan internal, atau bedah darurat diberikan Metilprednisolon 30 mg/kgBB/hari maksimal 1 gr/hari selama 2 – 3 hari, diberikan intravena selama 20 – 30 menit bersamaan dengan immunoglobulin intravena 1 gr/kgBB/hari selama 2 – 3 hari.
2) Splenektomi
Dianjurkan pada pasien yang tetap mempunyai hitung trombosit < 30.000 / µl setelah terapi kortikosteroid 3 – 6 bulan atau pasien yang membutuhkan kortikosteroid dosis terlalu tinggi untuk mempertahankan hitung trombosit > 30.000 / µl.
3) Imunoglobulin intravena dosis tinggi
Dosis 400 mg/kgBB/hari selama 5 hari atau 1 gr/kgBB/hari selama 2 hari. Dianjurkan pada pasien ITP yang mengalami perdarahan mengancam jiwa, pada ITP refrakter terhadap steroid, saat kehamilan, atau sebelum pembedahan. Imunoglobulin ini bekerja dengan cara menghambat reseptor Fc pada makrofag atau modifikasi produksi antibodi.
4) Obat imunosupresif
Vinkristin, cyclophosphamide, azatioprin atau cyclosporine secara sendiri atau kombinasi. Dianjurkan untuk pasien yang tidak berespon baik terhadap kortikosteroid dan splenektomi.
Dosis Vinkristin 1 atau 2 mg intravena, Vinblastin 5 – 10 mg setiap minggu selama 4 – 6 minggu.
Dosis Azathioprin 2 mg/kgBB maksimal 150 mg/hari P.O, bila 3 bulan tidak ada respon maka obat dihentikan, namun jika ada respon sampai 3 bulan turunkan sampai dosis terkecil.
Dosis cyclophosphamide 50 – 100 mg P.O atau 200 mg/IV/bulan selama 3 bulan.
Dosis 50 – 75 µg/kgBB/hari intravena. Mekanisme kerja anti-D yakni destruksi sel eritrosit rhesus D-positif yang dibersihkan oleh RES di lien dan bersaing dengan autoantibodi yang menyelimuti trombosit melalui Fc reseptor blokade.
6) Danazol
Dosis 200 mg P.O 4 kali sehari selama 6 bulan. Fungsi liver harus diperiksa setiap bulan. Jika respon terjadi, dosis diteruskan sampai dosis maksimal minimal 1 tahun lalu diturunkan 200 mg/hari setiap 4 bulan
7) Transfusi trombosit
Dianjurkan untuk pasien yang mengalami perdarahan akut yang mengancam jiwa. Tambahan transfusi trombosit hanya bertahan selama beberapa jam.
c. Pada wanita hamil
1) Hitung trombosit > 50.000 / µl saat kehamilan tidak memerlukan teapi rutin dan tidak diberikan glukokortikoid dan immunoglobulin intravena sebagai terapi inisial
2) Hitung trombosit 30.000 - 50.000 / µl pada trimester 1 sampai 2 tidak memerlukan terapi rutin inisial
3) Hitung trombosit 10.000 – 30.000 / µl pada trimester 2 atau 3 dan yang memiliki hitung trombosit < 10.000 / µl memerlukan terapi inisial
4) Kortikosteroid dapat mengeksaseberasi diabetes gestasional, kehilangan tulang, hipertensi
5) Splenektomi harus dihindari karena dapat menyebabkan aborsi, kecuali jika dilakukan pada trimester 2 dengan hitung trombosit pasien < 10.000 / µl yang mengalami perdarahan
6) Danazol, cyclophosphamide, vincra alkaloid harus dihindari karena teratogenik
7) Gunakan immunoglobulin intravena untuk maintenance jika hitung trombosit > 30.000 / µl selama kehamilan dan > 50.000 / µl saat menjelang kelahiran untuk mencegah kebutuhan transfusi trombosit
8) Jika hitung trombosit wanita hamil > 50.000 / µl, tidak dianjurkan melahirkan secara cesar, namun apabila hitung trombosit janin diketahui < 20.000 / µl maka dianjurkan melahirkan secara cesar 9) Transfusi trombosit diperlukan sebagai profilaksis pada wanita
hamil dengan hitung trombosit < 10.000 / µl yang akan menjalani operasi cesar atau yang memiliki epistaksis atau perdarahan membran mukosa lainnya dan diduga akan melahirkan secara pervaginam
d. Pada bayi baru lahir dari wanita hamil dengan ITP
1) Hitung trombosit dilakukan 3 – 4 hari setelah dilahirkan
2) Jika hitung trombosit < 20.000 / µl atau 20.000 – 50.000 / µl dianjurkan dilakukan pencitraan kepala walaupun tidak terdapat abnormalitas neurologis
3) Pada bayi baru lahir yang tidak memiliki perdarahan intrakranial dan memiliki hitung trombosit < 20.000 / µl diberikan immunoglobulin intravena
4) Pada bayi baru lahir yang memiliki hitung trombosit > 50.000 / µl tidak dianjurkan diberikan glukokortikoid atau immunoglobulin intravena
5) Jika bayi baru lahir terdapat perdarahan intrakranial dan hitung trombosit < 20.000 / µl, diberikan kombinasi glukokortikoid dan immunoglobulin intravena
2.11 Prognosis
Respon terapi 50 -75 % dengan kortikosteroid. Pasien ITP dewasa sebagian kecil mengalami remisi spontan.
Penyebab mortalitas apabila terjadi perdarahan intrakranial yang terdapat dari 1 % perdarahan berat, insiden mortalitas sekitar 2,2 % untuk pasien berusia > 40 tahun dan sampai 4,7 % untuk pasien berusia > 60 tahun.
Bab 3. Kesimpulan
Idiopathic Thrombocytopenic Purpura (ITP) adalah penyakit dengan ciri
khas penurunan jumlah trombosit di bawah normal yang diakibatkan oleh autoimun tubuh penderita terhadap trombosit sehingga terjadi perdarahan abnormal misalnya purpura kulit dan perdarahan mukosa. ITP diklasifikasikan sebagai ITP akut dan ITP kronis dengan insiden ITP akut sebanyak 3-8 orang
anak-anak berusia 2-10 tahun yang akan sembuh sendiri (self limiting disease) sementara 5-10 % -nya akan berlanjut menjadi ITP kronis (>6 bulan).
ITP terjadi karena trombosit diselimuti oleh autoantibodi IgG sehingga mengalami percepatan pembersihan di limpa dan di hati yang menyebabkan destruksi trombosit secara prematur dari sirkulasi setelah berikatan dengan reseptor Fcγ yang diekspresikan oleh makrofag jaringan dan sistem retikuloendotel di limpa dan sumsung tulang. Masa hidup trombosit akan memendek dari 7-10 hari menjadi beberapa jam saja.
Tanda klinis ITP adalah hitung trombosit < 150.000 / µl, terdapat perdarahan ptekie, purpura, perdarahan mukosa, dan dapat terjadi perdarahan intrakranial jika < 10.000 / µl. Penatalaksanaan ITP menyesuaikan tanda klinis masing-masing pasien yakni kortikosteroid, splenektomi, imunoglobulin intravena, obat imunosupresif, dan transfusi trombosit.
Daftar Pustaka
Baxter, US. Patients and Caregivers: Immune Thrombocytopenic Purpura (ITP). 2014.
Chu, YW. Korb, J. Sakamoto, KM. Idiopathic Thrombocytopenic Purpura.
Cines, DB. Blanchette, VS. Immune Thrombocytopenic Purpura. New England
Journal Medicine. 2002: 346 (13).
Cines, DB. Bussel, JB. How I Treat Idiopathic Thrombocytopenic Purpura. Blood
Journal. 2005: 106 (7).
Eroschenko, V P. Atlas Histologi diFiore dengan Korelasi Fungsional. Alih bahasa, Brahm U. Pendit ; editor edisi bahasa Indonesia, Didiek Dharmawan, Nella Yesdelita. Ed. 11. Jakarta: EGC, 2010.
Goerge, JN. Woolf, SH. Raskob, GE. Et al. Idiopathic Thrombocytopenic Purpura A Practive Guideline Developed by Explicit Methods for The American Society of Hematology. Blood. 1996: 88 (July 1).
Hoffbrand, AV. Kapita Selekta Hematologi / AV. Hoffbrand, JE. Pettit, H. Moss ; alih bahasa, Lyana Setiawan ; editor edisi bahasa Indonesia, Dewi Asih Mahanani. Ed.4. Jakarta: EGC, 2005.
Junquiera, L C. Histologi Dasar Teks dan Atlas. Alih bahasa, Jan Tambayong ; editor edisi bahasa Indonesia, Frans Dany. Ed. 10. Jakarta: EGC, 2007. Maggs B. Idiopathic Thrombocytopenic Purpura. Arch dis Child. 2000: 83. Michael, AS. Idiopathic Thrombocytopenic Purpura. Medscape Reference. 2013. Perhimpunan Dokter Spesialis Penyakit Dalam Indonesia. Buku Ajar Ilmu
Penyakit Dalam. Editor: Aru W. Sudoyo, Bambang Setiyohadi, Idrus Alwi,
et al. Jakarta: Interna Publishing, 2009.
Raval, H. Low Platelets Count Idiopathic Thrombocytopenic Purpura Hoemopathy Treatment and Homeopath. www.articleseen.com diakses 24 Januari 2015.