BAB II
TINJAUAN PUSTAKA 2.1 DRPs
2.1.1 Defenisi DRPs
DRPs adalah kejadian yang tidak diinginkan pasien terkait terapi obat, dan secara nyata maupun potensial berpengaruh pada outcome yang diinginkan pada apsien. Suatu kejadian dapat disebut DRPs apabila terdapat dua kondisi, yaitu: (a) adanya kejadian tidak diinginkan yang dialami pasien, kejadian ini dapat berupa keluhan medis, gejala, diagnose penyakit, ketidakmampuan (disability) yang merupakan efek dari kondisi psikologis, fisiologis, sosiokultur atau ekonomi; dan (b) adanya hubungan antara kejadian tersebut dengan terapi obat (Strand, et al., 1990).
2.1.2 Klasifikasi DRPs
Strand, et al., (1990) mengklasifikasikan DRPs menjadi 8 kategori besar: a. Pasien mempunyai kondisi medis yang membutuhkan terapi obat pasien tidak
mendapatkan obat untuk indikasi tersebut.
b. Pasien mempunyai kondisi medis dan menerima obat yang mempunyai indikasi medis valid.
c. Pasien mempunyai kondisi medis tetapi mendapatkan obat yang tidak aman, tidak paling efektif, dan kontraindikasi dengan pasien tersebut.
d. Pasien mempunyai kondisi medis dan mendapatkan obat yang benar tetapi dosis obat tersebut kurang.
f. Pasien mempunyai kondisi medis akibat dari reaksi obat yang merugikan. g. Pasien mempunyai kondisi medis akibat interaksi obat- obat, obat – makanan,
obat – hasil laboratorium.
h. Pasien mempunyai kondisi medis tetapi tidak mendapatkan obat yang diresepkan.
Adapun kasus masing- masing kategori DRPs yang mungkin terjadi dapat dilihat pada Tabel 2.1.
Tabel 2.1 Jenis – jenis DRPs dan penyebab yang mungkin terjadi
DRPs Kemungkinan kasus pada DRPs
Butuh terapi obat tambahan a. Pasien dengan kondisi terbaru membutuhkan terapi obat yang baru
b. Pasien dengan kronik membutuhkan lanjutan terapi obat
c. Pasien dengan kondisi kesehatan yang membutuhkan kombinasi farmakoterapi untuk mencapai efek sinergis atau potensiasi
d. Pasien dengan risiko pengembangan kondisi kesehatan baru dapat dicegah dengan penggunaan obat profilaksis
Terapi obat yang tidak perlu a. Pasien yang mendapatkan obat yang tidak tepat indikasi
b. Pasien yang mengalami toksisitas karena obat atau hasil pengobatan
c. Penobatan pada pasien pengkonsumsi obat, alkohol dan rokok
d. Pasien dalam kondisi pengobatan yang lebih baik diobati tanpa terapi obat
e. Pasien dengan multiple drugs untuk kondisi di mana hanya single drugs therapy dapat digunakan
Tabel 2.1 ( Lanjutan)
Obat tidak tepat a. Pasien di mana oabatnya tidak efektif b. Pasien alergi
c. Pasien dengan faktor risiko pada kontaindikasi penggunaan obat
d. Pasien menerima obat yang efektif tetapi ada obat lain yang lebih murah
e. Pasien menerima obat efektif tetapi tidak aman f. Pasien mengalami infeksi resisten terhadap obat
yang diberikan
Dosis terlalu rendah a. Pasien sulit disembuhkan dengan terapi obat yang digunakan
b. Pasien menerima kombinasi produk yang tidak perlu pada hal single drug dapat memberikan pengobatan tepat
c. Pasien alergi
d. Dosis yang digunkan terlalu rendah
e. Konsentrasi obat dalam serum pasien di bawah range terapeutik yang diharapkan
f. Waktu pemberian antibiotik profilaksis (preoperasi) terlalu cepat diberikan
g. Dosis dan fleksibilitas tidak cukup untuk pasien h. Terapi obat berubah sebelum terapetik
percobaan cukup untuk pasien i. Pemberian obat terlalu cepat
Reaksi obat merugikan a. Obat yang digunakan merupakan risiko yang berbahaya bagi pasien
b. Ketersediaan obat menyebabkan interaksi dengan obat lain atau makanan pasien
c. Efek obat dapat diubah oleh substansi makanan pasien
d. Efek dari obat diubah inhibitor enzyme atau induktor obat lain
e. Efek obat diubah dengan pemindahan obat dari bindingsite oleh obat lain
f. Hasil laboratorium berubah karena gangguan obat lain
Dosis obat terlalu tinggi a. Dosis terlalu tinggi
b. Konsentrasi obat dalam serum pasien di atas rangeterapi obat yang diharapkan
c. Dosis obat meningkat terlalu cepat
d. Obat, dosis, rute, perubahan formulasi yang tidak tepat
Tabel 2.1 (Lanjutan)
Ketidakpatuhan Pasien a. Pasien tidak menerima aturan penggunaan obat yang tepat (penulisan, obat, pemberian, penggunaan)
b. Pasien tidak menuruti (tidak patuh) terhadap pengobatan yang diberikan
c. Pasien tidak mengambil obat yang diresepkan karena harganya mahal
d. Pasien tidak menggunakan beberapa obat yang diresepkan karena kurang mengerti
e. Pasien tidak mengambil beberapa obat yang diresepkan secara konsisten karena merasa sudah sehat
2.2 COPD
2.2.1 Definisi COPD
Menurut WHO (2010)yang dituangkan dalam Panduan Global Initiative for Chronic Obstructive Lung Disease (GOLD), COPD didefenisikan sebagai penyakit yang memberikan oleh adanya obstruksisaluran pernafasan yang tidak reversibel. Sumbatan aliran udara ini umumnya bersifat progresif dan berkaitan dengan respon inflamasi abnormal paru-paru terhadap partikel atau gas yang berbahaya. Dua gangguan yang terjadi pada COPD adalah bronkitis kronis atau emfisema.
2.2.2 Etiologi
Menurut PDPI (2011) beberapa faktor risiko utama berkembangnya penyakit ini, yang dibedakan menjadi faktor memberi paparan lingkungan dan faktor host. Beberapa faktor paparan lingkungan antara lain adalah :
a. Merokok
mengalami COPD, kematian akibat COPD terkait dengan banyaknya rokok yang dihisap, umur mulai merokok, dan status merokok yang terakhir saat COPD berkembang.
b. Pekerjaan
Para pekerja tambang emas atau batu bara, industri gelas dan keramik yang terpapar debu silika, atau pekerja yang terpapar debu katun dan debu gandum,
toluene diisosianat, dan asbes, mempunyai risiko yang lebih besar daripada yang bekerja di tempat selain yang disebutkan di atas.
c. Polusi udara
Pasien yang mempunyai disfungsi paru akan semakin memburuk gejalanya dengan adanya polusi udara. Polusi ini bisa berasal dari luar rumah seperti asap pabrik, asap kendaraan bermotor, maupun polusi dari dalam rumah misalnya asap dapur.
d.Infeksi
Kolonisasi bakteri pada saluran pernafasan secara kronis merupakan suatu pemicu inflamasi neurotofilik pada saluran nafas, terlepas dari paparan rokok. Adanya kolonisasi bakteri menyebabkan peningkatan kejadian inflamasi yang dapat diukur peningkatan jumlah sputum, peningkatan frekuensi eksaserbasi, dan percepatan penurunan fungsi paru, yang semua ini meningkatkan risiko kejadian COPD.Sedangkan faktor risiko yang berasal dari host/pasiennya antara lain adalah:
a. Usia
disebabkan gangguan genetik berupa defisiensi α1-antitripsin. Namun kejadian ini hanya dialami <1% pasien COPD
b. Jenis kelamin
Laki-laki lebih berisiko terkena COPD daripada wanita, mungkin ini terkait dengan kebiasaan merokok pada pria. Namun ada kecendrungan peningkatan prevalensi COPD pada wanita karena meningkatnya jumlah wanita yang merokok.
c. Adanya gangguan fungsi paru yang sudah terjadi
Adanya gangguan fungsi paru merupakan faktor risiko terjadinya COPD misalnya defisiensi Immunoglobulin A (IgA/ hypogammaglubulin) atau infeksi pada masa kanak-kanak seperti TBC dan bronkiektasis. Orang yang pertumbuhan parunya tidak normal karena lahir dengan berat badan rendah, memiliki risiko lebih besar untuk mengalami COPD.
2.2.3 Patologi
Perubahan patologi yang khas pada penderita COPD Nampak pada permukaan epitel saluran napas besar berupa infiltrasi sel–sel radang sebagai fungsi hipersekresi mucus; di saluran napas kecil terjadi fibrosis, di parenkim paru terjadi emfisema, serta di pembuluh darah pulmonal berupa infilterasi sel– sel radang pada dinding pembuluh darah pulmonal (PDPI, 2011).
menyebabkan air trappingdan hambatan aliran udara yang progresif. Inflamasi dan perubahan struktur pada saluran napas ini akan berlanjut sesuai dengan derajat penyakit meskipun telah berhenti merokok (PDPI, 2011).
2.2.4 Patogenesis
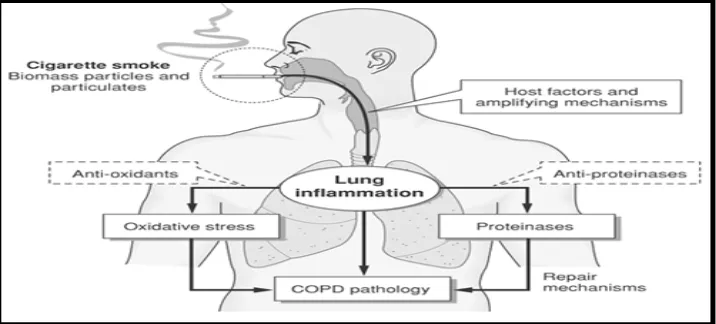
Inflamasi yang terjadi pada saluran pernapasan pasien COPD merupakan respons inflamasi saluran pernapasan terhadap iritan kronik seperti asap rokok dan pertikel terinhalasi lainnya.. Mekanisme ini secara bersamaan menimbulkan karakteristik perubahan patologi pada COPD, seperti yang terlihat pada Gambar 2.1.
Gambar 2.1. Patogenesis COPD (PDPI, 2010).
membelah menjadi tipe yang lain) dengan peningkatan jumlah sel goblet dan pembesaran kelenjar submukosa akibat iritasi asap rokok dan zat terinhalasi lainnya. Beberapa mediator dan protease akan merangsang hipersekresi mukus. Sejumlah protease berasal dari sel inflamasi dan sel epitel jumlahnya meningkat pada pasien COPD. Protease memerantai kerusakkan dan elastin, komponen jaringan konektif utama, yang merupakan bagian penting terjadinya empisema dan bersifat ireversibel (PDPI, 2011).
2.3 Klasifikasi
Berdasarkan Gold (2010) klasifikasi COPD terdiri dari beberapa jenis ( Tabel 2.2.)
Tabel 2.2 Klasifikasi COPD
Derajat Gambaran klinis Nilai faal paru Derajat 1: COPD
ringan
gejala batuk kronik dan sputum ada tetapi tidak sering
VEP1 (volume ekspirasi
paksa pertama)/KVP (kapasitas vital paksa) < 70%.
VEP1≥ 80% prediksi
Derajat 2: COPD sedang
Gejala sesak mulai dirasakan saat aktivitas dan kadang ditemukan gejala batuk dan produksi sputum.
VEP1/ KVP < 70%.
50% < VEP1<80%
prediksi Derajat 3: COPD
berat
gejala sesak lebih berat, penurunan aktivitas, rasa lelah dan serangan eksaserbasi semakin sering
VEP1/ KVP < 70%.
30%< VEP1<50%
prediksi Derajat 4: COPD
sangat berat
adanya tanda – tanda gagal napas dan kualitas hidup memburuk
VEP1/ KVP <70%.
VEP1 <30% prediksi
atau VEP1<50%
(Sumber :Persatuan Dokter Paru Indonesia, 2011)
2.4 Diagnosis
Tabel 2.3 Diagnosis pada pasien COPD
Gejala Keterangan
Sesak Progresif (sesak bertambah berat seiring
berjalannya waktu)
Persisten (Sepanjang hari)
Pasien mengeluh berupa perlu berusaha untuk bernapas seperti merasa berat, terengah - engah Batuk kronik Hilang timbul dan mungkin tidak berdahak
Batuk kronik berdahak Setiap batuk kronik berdahak dapat mengindikasi COPD
Riwayat terpajan faktor risiko
Asap rokok Debu
Bahan kimia di tempat kerja
(Sumber : Persatuan Dokter Paru Indonesia, 2011)
2.5 Pengelolaan COPD
Menurut Gold (2011), tujuan pngobatan COPD mencakup beberapa komponen yaitu:
a. Mengurangi gejala
b. Mencegah progresivitas penyakit c. Meningkatkan toleransi latihan d. Meningkatkan status kesehatan e. Mencegah dan menangani komplikasi f. Mencegah dan menangani eksaserbasi 2.5.1 Edukasi
Agar edukasi dapat diterima dengan mudah dan dapat dilaksanakan ditentukan skala prioritas bahan edukasi sebagai berikut:
a. Berhenti merokok, disampaikan pertama kali kepada pasien pada waktu diagnosis COPD ditegakkan.
b. Penggunaan obat – obatan c. Penggunaan oksigen.
d. Mengenal dan mengatasi efek samping obat atau terapi oksigen. e. Penilaian dini eksaserbasi akut dan pengelolaannya.
f. Mendeteksi dan menghindari pencetus eksaserbasi.
g. Menyesuaikan kebiasaan hidup dengan keterbatasan aktivitas ( Riyanto, 2006). 2.5.2 Pelaksanaan Pengobatan
a. Bronkodilator : Diberikan tunggal atau kombinasi dari ketiga jenis bronkodilator dan disesuaikan dengan klasifikasi derajat berat penyakit. Macam – macam bronkodilator :
i. Golongan antikolinergik : Digunakan pada derajat ringan sampai berat, disamping sebagai bronkodilator juga mengurangi sekresi mukus.
ii. Golongan agonis β-2 : Bentuk inhaler digunakan untuk mengatasi sesak, peningkatan jumlah penggunaan dapat sebagai monitor timbulnya eksaserbasi. iii. Kombinasi antikolinergik dan agonis β-2 : Kombinasi kedua golongan obat ini
akan memperkuat efek bronkodilatasi, karena keduanya mempunyai tempat kerja yang berbeda
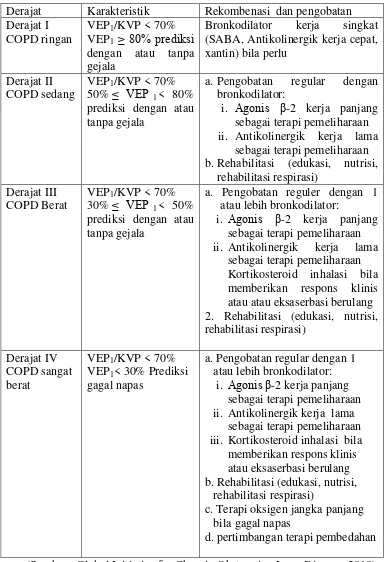
Adapun cara menilai derajat dan rekombinasi pengobatan COPD dapat dilihat pada Tabel 2.4.
Tabel 2.4 Derajat dan rekombinasi pengobatan COPD
Derajat Karakteristik Rekombenasi dan pengobatan Derajat I
COPD ringan
VEP1/KVP < 70%
VEP1 ≥ 80% prediksi
dengan atau tanpa gejala
Bronkodilator kerja singkat (SABA, Antikolinergik kerja cepat, xantin) bila perlu
Derajat II COPD sedang
VEP1/KVP < 70%
50% ≤ VEP 1< 80%
prediksi dengan atau tanpa gejala
a. Pengobatan regular dengan bronkodilator:
i. Agonis β-2 kerja panjang sebagai terapi pemeliharaan
ii. Antikolinergik kerja lama sebagai terapi pemeliharaan b.Rehabilitasi (edukasi, nutrisi,
rehabilitasi respirasi) Derajat III
COPD Berat
VEP1/KVP < 70%
30% ≤ VEP 1< 50%
prediksi dengan atau tanpa gejala
a. Pengobatan reguler dengan 1 atau lebih bronkodilator:
i. Agonis β-2 kerja panjang
sebagai terapi pemeliharaan
ii. Antikolinergik kerja lama sebagai terapi pemeliharaan
Kortikosteroid inhalasi bila memberikan respons klinis atau atau eksaserbasi berulang 2. Rehabilitasi (edukasi, nutrisi, rehabilitasi respirasi)
a. Pengobatan regular dengan 1 atau lebih bronkodilator:
i. Agonis β-2 kerja panjang sebagai terapi pemeliharaan ii. Antikolinergik kerja lama
sebagai terapi pemeliharaan iii. Kortikosteroid inhalasi bila memberikan respons klinis atau eksaserbasi berulang b. Rehabilitasi (edukasi, nutrisi,
rehabilitasi respirasi)
c. Terapi oksigen jangka panjang bila gagal napas
2.6 Rekam Medis
Rekam medis adalah berkas yang berisikan catatan, dan dokumen tentang identitas pasien, pemeriksaan, pengobatan, tindakan dan pelayanan lain kepada pasien pada saran pelayanan kesehatan, untuk itu rekam medis harus dijaga dan dipelihara dengan baik. Rekam medis untuk pasien rawat inap sekurang – kurangnya harus membuat dan menangani:
a. identitas pasien b. anamnesis c. riwayat penyakit
d. hasil pemeriksaan laboratorium e. diagnosis
f. persetujuan tindakan medis (informed consent)
g. tindakan/pengobatan h. catatan perawat
i. catatan observasi klinis dan hasil pengobatan, dan j. resume akhir dan evaluasi pengobatan