UNIVERSITAS INDONESIA
SKOR PREDIKSI
MAJOR ADVERSE CARDIAC EVENTS
TUJUH HARI PADA PASIEN SINDROM KORONER AKUT
TESIS
DEDE MOESWIR 1206326970
FAKULTAS KEDOKTERAN UNIVERSITAS INDONESIA PROGRAM PENDIDIKAN DOKTER SUBSPESIALIS
PROGRAM STUDI ILMU PENYAKIT DALAM JAKARTA
UNIVERSITAS INDONESIA
SKOR PREDIKSI
MAJOR ADVERSE CARDIAC EVENTS
TUJUH HARI PADA PASIEN SINDROM KORONER AKUT
TESIS
Diajukan sebagai salah satu syarat untuk memperoleh gelar Subpesialis Ilmu Penyakit Dalam
DEDE MOESWIR 1206326970
FAKULTAS KEDOKTERAN UNIVERSITAS INDONESIA PROGRAM PENDIDIKAN DOKTER SUBSPESIALIS
PROGRAM STUDI ILMU PENYAKIT DALAM KEKHUSUSAN KARDIOVASKULAR
JAKARTA JULI 2014
ii
HALAMAN PERNYATAAN ORISINALITAS
Tesis ini adalah hasil karya saya sendiri, dan semua sumber baik yang dikutip maupun dirujuk
telah saya nyatakan dengan benar
Nama : Dede Moeswir
NPM : 1206326970
Tanda tangan :
HALAMAN PENGESAHAN
Tesis ini diajukan oleh:
Nama : dr. Dede Moeswir, SpPD
NPM : 1206326970
Program Studi : Pendidikan Dokter Subpesialis Ilmu Penyakit Dalam Judul Tesis : Skor prediksi Major Adverse Cardiac Events
Tujuh Hari pada Pasien Sindrom Koroner Akut
Telah berhasil dipertahankan di hadapan Dewan Penguji dan diterima sebagai bagian persyaratan yang diperlukan untuk memperoleh gelar Konsultan Kardiovaskular pada Program Studi Pendidikan Dokter Subspesialis Ilmu Penyakit Dalam, Fakultas Kedokteran, Universitas Indonesia.
Ditetapkan di : Jakarta Tanggal : 7 Juli 2014
iv
UCAPAN TERIMA KASIH
Puji dan syukur saya panjatkan kehadiran Allah SWT, karena telah memberikan kekuatan, kesehatan, bimbingan dan perlindungan sehingga saya dapat menyelesaikan tesis ini.
Penelitian ini disusun sebagai salah satu syarat untuk menyelesaikan Program Pendidikan Dokter Subpesialis dengan kekhususan Kardiovaskular, Departemen Ilmu Penyakit Dalam, Fakultas Kedokteran Universitas Indonesia, Rumah Sakit Umum Pusat Nasional Dr. Cipto Mangunkusumo, Jakarta.
Pada kesempatan ini perkenankan penulis menyampaikan rasa hormat, penghargaan dan terima kasih yang sebesar-besarnya kepada:
• Prof. Dr. dr. MK Tadjudin, SpAnd, selaku Dekan FK UIN Syarif Hidayatullah yang memberikan izin dan mendorong penulis untuk mengikuti Program Pendidikan Dokter Subpesialis bidang Kardiovaskular di Departemen Ilmu Penyakit Dalam FKUI/RSCM.
• Dr. dr. Imam Subekti, SpPD-KEMD, FINASIM, selaku Ketua Departemen Ilmu Penyakit Dalam FKUI/RSCM atas kesempatan yang diberikan kepada penulis untuk dapat mengikuti pendidikan Program Pendidikan Dokter Subpesialis di Departemen Ilmu Penyakit Dalam.
• Dr. E. Mudjaddid, SpPD–Kpsi, FINASIM, selaku Ketua Program Studi Pendidikan Dokter Subpesialis Departemen Ilmu Penyakit Dalam FKUI/RSCM yang senantiasa memberikan bimbingan dan dorongan agar penulis dapat segera menyelesaikan pendidikan.
• Prof. Dr. Lukman Hakim Makmun, SpPD-KKV, KGer, FINASIM, selaku Ketua Divisi Kardiologi Departemen Ilmu Penyakit Dalam FKUI/RSCM terdahulu, yang senantiasa memberikan bimbingan dan berbagi ilmu kepada penulis selama mengikuti penddikan.
• Prof. Dr. dr. Idrus Alwi, SpPD-KKV, FACC, FESC, FAPSIC, FINASIM, sebagai Ketua Divisi Kardiologi Departemen Ilmu Penyakit Dalam FKUI/RSCM dan pembimbing penelitian, atas kesempatan yang diberikan
vi
kepada penulis untuk dapat mengikuti Program Pendidikan Dokter Subpesialis di Departemen Ilmu Penyakit Dalam dan atas bimbingan, pengarahan, masukan, nasehat dan senantiasa mencurahkan ilmunya kepada penulis selama mengikuti Program Pendidikan Dokter Subpesialis Ilmu Penyakit Dalam kekhususan Kardiovaskular ini.
• Dr. Dono Antono, SpPD-KKV, FICA, selaku staf Divisi Kardiologi Departemen Ilmu Penyakit Dalam FKUI/RSCM, yang banyak memberikan pengarahan dan masukan baik yang berhubungan dengan penelitian maupun berbagi ilmu kepada penulis selama mengikuti pendidikan.
• Dr. Ika Presetya Wijaya,SpPD-KKV, selaku pembimbing penelitian dan staf Divisi Kardiovaskular Departemen Ilmu Penyakit Dalam FKUI/RSCM, yang banyak banyak memberikan pengarahan dan masukan baik yang berhubungan dengan penelitian maupun berbagi ilmu kepada penulis selama mengikuti pendidikan.
• Dr. Sally Aman Nasution, SpPD-KKV, FINASIM, sebagai Ketua Program Pendidikan Dokter Subpesialis bidang Kardiovaskular Departemen Ilmu Penyakit Dalam FKUI/RSCM dan pembimbing penelitian, yang banyak banyak memberikan pengarahan, masukan dan berbagi ilmu kepada penulis selama mengikuti pendidikan terutama sewaktu stase di ICCU.
• Dr. dr. Murdani Abdullah, SpPD-KGEH, yang telah bersedia meluangkan waktu untuk memberikan bimbingan metode penelitian dan statistik mengenai penelitian ini.
• Prof. dr. Nurhay Abdurahman, SpPD-KKV, FINASIM, Prof. Dr. dr. Yahya Kisyanto, SpPD-KKV, FACC, FINASIM, Prof. Dr. dr. Teguh Santoso Sukamto, SpPD-KKV, FACC, FESC, FINASIM, Prof. dr. Hanafi B Trisnohadi, SpPD-KKV, FINASIM, Prof. dr. Dasnan Ismail, SpPD-KKV, Prof. dr. Daulat Manurung, SpPD-KKV, FINASIM, Prof. dr. Sjahruddin Harun, SpPD-KKV sebagai guru besar emeritus Divisi Kardiologi Departemen Ilmu Penyakit Dalam FKUI/RSCM, yang senantiasa memberikan bimbingan dan berbagi ilmu kepada penulis selama mengikuti pendidikan.
• Dr. Marulam M. Panggabean, SpPD-KKV, SpJP, FINASIM, Dr. dr. Muhammad Yamin, SpJP (K), FACC, FSCAI, FIHA, selaku staf Divisi
Kardiologi Departemen Ilmu Penyakit Dalam FKUI/RSCM, yang senantiasa memberikan bimbingan dan berbagi ilmu selama mengikuti pendidikan.
• Dr. Eka Ginanjar, SpPD, Dr. Muhadi, SpPD, Dr. Lusiana, SpPD, dr. Simon Salim, SpPD, Dr. Rachmat Hamonangan, SpPD, Dr. Wawan Kurniawan, SpPD, Dr. Birry Karim, SpPD, selaku staf Divisi Kardiologi Departemen Ilmu Penyakit Dalam FKUI/RSCM, yang senantiasa memberikan dukungan dan semangat selama mengikuti pendidikan
• Dr. dr. Jusuf Rachmat, SpB, SpBTK(K), MARS, selaku Kepala Unit Pelayanan Jantung Terpadu (PJT) RSCM yang memberikan bimbingan selama pendidikan dan memberikan saran dan kesempatan melakukan penelitian di PJT RSCM.
• Kepada Utami Susilowati, SKM, dr Ayu Kusuma Fitriastuti, dr Ilva Hidayati dan dr Irma Ayu Wulandari yang membantu pengumpulan sampel dan analisa statistik terima kasih atas bantuannya dalam pelaksanaan penelitian yang saya lakukan ini.
• Sejawat para senior dalam Program Pendidikan Dokter Subpesialis bidang kardiovaskular Departemen Ilmu Penyakit Dalam FKUI/RSCM; dr. Andreas Ari, KKV, dr. Rahmat Isnanta, KKV, dr. Indra Manulang, SpPD-KKV, dr. Dedi Wihanda, SpPD, dr. Didi Kurniadi, SpPD, dr. Azri Nurizal, SpPD dan dr. Roni Yuliwansyah, SpPD, yang telah ikut aktif memberikan ilmunya kepada penulis.
• Teman sejawat seangkatan dan para peserta Program Pendidikan Dokter Subpesialis bidang kardiovaskular Departemen Ilmu Penyakit Dalam FKUI/RSCM yang tidak dapat disebutkan satu-persatu yang selalu membantu, memberi semangat dan berbagi ilmu selama pendidikan maupun penelitian. • Kawan-kawan paramedis yang bertugas di Poliklinik Divisi Kardiologi
Departemen Ilmu Penyakit Dalam dan di Pelayanan Jantung Terpadu FKUI/RSCM yang telah banyak membantu dalam masa pendidikan dan penelitian.
• Staf administrasi Divisi Kardiologi Departemen Ilmu Penyakit Dalam FKUI/RSCM, Bu Mumun, Mbak Ella, Mbak Kiki dan Mbak Sari yang telah banyak membantu kelancaran dalam pendidikan.
viii
• Semua pasien yang telah bersedia ikut berpartisipasi dalam penelitian ini. • Kedua orang tua saya Moesri Moenir dan Farida Bustaman, yang senantiasa
mendo’akan dan memberikan semangat dalam hidup dan menjalankan pendidikan, sehingga penulis bisa menyelesaikan pendidikan dan penelitian ini. • Mertua saya, Ramli Munaf (alm) dan Murni Bustami, yang senantiasa
memberikan dukungan selama pendidikan.
• Istri saya Jenny Rahmalita, yang selalu mendukung, memberi dorongan dan semangat sehingga penulis berhasil menyelesaikan pendidikan dan penelitian ini.
• Anak penulis, Mirza Rabbani Moeswir sumber inspirasi dan pendorong semangat utama penulis yang selalu mengingatkan untuk terus belajar dan menyelesaikan pendidikan dan penelitian ini.
• Kepada adik-adik Armelia Moesri, Rakhmad Hidayat, M. Arief Budiman dan para adik ipar atas segala kasih sayang, bantuan, dukungan, semangat dan doa yang tidak ternilai selama ini.
• Serta semua pihak yang tidak dapat penulis sebutkan satu per satu, yang telah memberikan bantuan, kerja sama dan perhatian sehingga penulis bisa menyelesaikan pendidikan dan penelitian ini.
Semoga Allah SWT senantiasa memberikan berkat dan rahmatnya kepada kita semuanya. Saya menyadari bahwa hasil penelitian ini masih banyak kekurangannya, namun besar harapan penulis semoga penelitian ini dapat bermanfaat bagi dunia pendidikan, dunia medis dan bagi masyarakat umum.
Jakarta, Juli 2014
HALAMAN PERNYATAAN PERSETUJUAN PUBLIKASI
TUGAS AKHIR UNTUK KEPENTINGAN AKADEMIS
Sebagai sivitas akademik Universitas Indonesia, saya yang bertanda tangan di bawah ini:
Nama : dr. Dede Moeswir NPM : 1206326970
Program Studi : Pendidikan Dokter Subpesialis Departemen : Ilmu Penyakit Dalam
Fakultas : Kedokteran Jenis Karya : Tesis
demi pengembangan ilmu pengetahuan, menyetujui untuk memberikan kepada Universitas Indonesia Hak Bebas Royalti Nonekslusif (Non Exlusive Royalty-Free Right) atas karya ilmiah saya yang berjudul:
SKOR PREDIKSI
MAJOR ADVERSE CARDIAC EVENTS
TUJUH HARI PADA PASIEN SINDROM KORONER AKUT
beserta perangkat yang ada (jika diperlukan). Dengan Hak Bebas Royalti Nonekslusif ini Universitas Indonesia berhak menyimpan, mengalih media/formatkan, mengelola dalam bentuk data (data base), merawat dan memublikasikan tugas akhir saya selama tetap mencantumkan nama saya sebagai penulis/pencipta dan sebagai pemilik Hak Cipta.
Demikian pernyataan ini saya buat dengan sebenarnya.
Dibuat di : Jakarta Pada tanggal : 7 Juli 2014
Yang menyatakan,
Universitas Indonesia
x
ABSTRAK
Nama : Dede Moeswir
Program Studi : Program Pendidikan Dokter Subpesialis Ilmu Penyakit Dalam Judul :Skor prediksi Major Adverse Cardiac Events
Tujuh Hari pada Pasien Sindrom Koroner Akut Latar Belakang
Major Adverse Cardiac Events (MACE) merupakan penyebab utama meningkatnya
morbiditas dan mortalitas pada pasien sindrom koroner akut (SKA). Skor prediksi MACE merupakan model yang dapat memprediksi prognosis untuk terjadinya MACE berdasarkan faktor risiko yang dimiliki oleh pasien SKA.
Tujuan
Untuk membuat skor prediksi sederhana, mudah dikalkulasi dan aplikatif, yang mampu mengidentifikasi pasien SKA dengan risiko terjadinya MACE.
Metode
Dilakukan penelitian kohort retrospektif pada 1002 subyek pasien SKA yang dirawat di
intensive coronary care unit RSCM dalam periode waktu Januari 2010 - Desember 2013.
Dilakukan evaluasi terhadap faktor risiko jenis kelamin, usia, riwayat keluarga penyakit jantung koroner, diabetes, hemoglobin, leukosit, kreatinin, asam urat, enzim jantung, tekanan darah sistolik, denyut jantung, henti jantung, deviasi segmen ST dan kelas killip. Hasil
Major Adverse Cardiac Events didapatkan pada 112 subyek (9,21%), faktor prediktor jenis kelamin wanita, leukosit, kreatinin, asam urat, enzim jantung, tekanan darah sistolik, denyut jantung, henti jantung dan kelas killip pada analisis multivariat mempergunakan regresi logistik didapatkan berhubungan bermakna dengan MACE dengan RR (95% IK) masing-masing 2.66 (1.35-5.25), 2.06 (1.02-4.16), 2.84 (1.43-5.66), 3.79 (1.90-7.54), 3.26 (1.51-7.05), 3.48 (1.57-7.70), 2.46 (1.20-5.01), 42.04 (18.90-93.51), dan 6.31 (3.19-12.50) serta didapatkan akurasi prediksi yang baik dengan nilai area under curve 0,95, 95% IK, 0,93-0,97.
Kesimpulan
Pada pasien SKA didapatkan probabilitas MACE sebesar 3,6% bagi yang memiliki skor total 0-6 dan 83,5% bagi yang memiliki skor > 6 berdasarkan faktor-faktor prediktor jenis kelamin wanita (skor 1), leukositosis (skor 1), peningkatan kreatinin (skor 1), hiperurisemia (skor 2), peningkatan enzim jantung (skor 1), hipotensi (skor 2), takikardi (skor 1), henti jantung (skor 5) dan kelas killip III-IV (skor 3).
Kata kunci : Major Adverse Cardiac Events, sindrom koroner akut, faktor prediktor, skor prediksi
ABSTRACT
Name : Dede Moeswir
Study Program : Program Pendidikan Dokter Subpesialis Ilmu Penyakit Dalam Title : Prediction Score Major Adverse Cardiac Events
Seven Days in Acute Coronary Syndrome Patients Background
Major Adverse Cardiac Events (MACE) have been known as the cause of increasing morbidity and mortality among acute coronary syndrome (ACS) patients. Prediction score have been used as prognostic to prediction MACE based on risk factor in ACS patients.
Aim
To develop a simple risk score, easily calculated and applicability that can identifies ACS patients with risk for MACE.
Methods
A cohort retrospective study involving 1002 ACS patients in intensive coronary care unit RSCM from January 2010 through December 2013. Sex, age, family history, diabetes, hemoglobin, leucocyte, creatinine, uric acid, cardiac enzyme, systolic blood pressure, heart rate, cardiac arrest, deviation ST segment and killip class as risk factor for MACE was assessed.
Results
Major Adverse Cardiac Events was found in 112 (9,21%) of ACS patients, predictor factor woman, leucocyte, creatinine, uric acid, cardiac enzyme, systolic blood pressure, heart rate, cardiac arrest and killip class in multivariate logistic regression analysis were associated with MACE in ACS patients with (RR 95% CI) 2.66 (1.35-5.25), 2.06 (1.02-4.16), 2.84 (1.43-5.66), 3.79 (1.90-7.54), 3.26 (1.51-7.05), 3.48 (1.57-7.70), 2.46 (1.20-5.01), 42.04 (18.90-93.51), and 6.31 (3.19-12.50) respectively, and the best predictive accuracy for MACE was obtained by area under curve 0,95, 95% CI, 0,93-0,97.
Conclusions
In ACS patients we found probability MACE was 3,6% in patients with total score 0-6 and 83,5% for who have total score > 6 based on predictor factor woman (score 1), leukocytosis (score 1), elevated creatinine level (score 1), hyperuricemia (score 2), elevated cardiac enzyme (score 1), hypotension (score 2), tachycardia (score 1), cardiac arrest (score 5) and killip class III-IV (score 3).
Key words : Major Adverse Cardiac Events, acute coronary syndrome, predictor factor, prediction score
Universitas Indonesia
xii
DAFTAR ISI
HALAMAN JUDUL ... i
LEMBAR PERYATAAN ORISINALITAS ... ii
LEMBAR PENGESAHAN ... iii
UCAPAN TERIMA KASIH ... v
LEMBAR PERNYATAAN PERSETUJUAN PUBLIKASI ... ix
ABSTRAK ... x
ABSTRACT ... xi
DAFTAR ISI ... xii
DAFTAR GAMBAR ... xv
DAFTAR TABEL ... xvii
DAFTAR LAMPIRAN ... xviii
DAFTAR SINGKATAN ... ix BAB 1 PENDAHULUAN ... 1 1.1 Latar Belakang ... 1 1.2 Identifikasi Masalah ... 5 1.3 Pertanyaan Penelitian ... 5 1.4 Tujuan Penelitian ... 6 1.4.1 Tujuan Umum ... 6 1.4.2 Tujuan Khusus ... 6 1.5 Manfaat Penelitian ... 6 1.5.1 Manfaat Ilmiah ... 6 1.5.2 Manfaat Aplikatif ... 6
BAB 2 TINJAUAN PUSTAKA ... 7
2.1 Sindrom Koroner Akut ... 7
2.1.1 Patofisiologi Sindrom Koroner Akut ... 8
2.1.2 Disrupsi Plak Vulnerabel ... 8
2.1.3 Trombosis ... 9
2.2 Major Adverse Cardiac Events Pada Sindrom Koroner Akut ... 10
2.2.1 Major Adverse Cardiac Events ... 10
2.2.2 Kematian Kardiovaskular, non kardiovaskular dan sebab lain ... 11
2.2.3 Infark Miokard Berulang ... 12
2.2.4 Stroke ... .13
2.2.5 Revaskularisasi Intervensi Koroner Perkutan berulang .. ... .13
2.3 Faktor Prediktor Independen terjadinya Major Adverse Cardiac Events ……14
2.3.1 Usia dan Jenis Kelamin ... 14
2.3.2 Riwayat Keluarga Penyakit Jantung Koroner ... 15
2.3.3 Diabetes ... 16
2.3.4 Nilai hemoglobin ... 17
2.3.5 Hitung Leukosit ... 18
2.3.6 Nilai Kreatinin ... 19
2.3.8 Enzim Jantung ... 21
2.3.9 Tekanan Darah Sistolik ... 23
2.3.10 Denyut Jantung ... 24
2.3.11 Henti Jantung ... 26
2.3.12 Deviasi segmen ST ... 26
2.3.13 Kelas killip ... 28
2.4 Kerangka Teori ... 30
BAB 3 KERANGKA KONSEP DAN DEFINISI OPERASIONAL ... 31
3.1 Kerangka Konsep ... 31
3.2 Variabel Penelitian ... 31
3.3 Definisi Operasional ... 32
BAB 4 METODE PENELITIAN ... 37
4.1 Disain Penelitian ... 37
4.2 Tempat dan Waktu Penelitian ... 37
4.3 Populasi dan Subjek Penelitian ... 37
4.4 Perkiraan Besar Sampel ... 37
4.5 Teknik Pemilihan Sampel ... 38
4.6 Kriteria Inklusi dan Eksklusi Subjek Penelitian ... 38
4.6.1 Kriteria Inklusi ... 38
4.6.2 Kriteria Eksklusi ... 38
4.7 Cara Kerja Penelitian ... 38
4.8 Alur Penelitian ... 39
4.9 Pengolahan dan Analisis Data ... 40
4.10 Etika Penelitian ... 40
BAB 5 HASIL PENELITIAN ... 41
5.1 Karakteristik Subyek Penelitian ... 41
5.2 Analisis Bivariat ... 42
5.3 Analisis Multivariat ... 43
5.3.1 Model persamaan probabilitas ... 45
5.3.2 Skor prediksi Major Adverse Cardiac Events ... 46
5.4 Kualitas Skor Prediksi (Kalibrasi, Kemampuan Diskriminasi, Validasi dan R Square) ... 48
BAB 6 PEMBAHASAN ... 51
6.1 Karakteristik Subyek Penelitian ... 51
6.2 Proporsi Terjadinya Major Adverse Cardiac Events ... 51
6.3 Faktor-Faktor Prediktor Terjadinya Major Adverse Cardiac Events Pada Pasien Sindrom Koroner Akut ... 52
6.3.1 Usia ... 52
6.3.2 Jenis Kelamin ... 53
6.3.3 Riwayat Keluarga Penyakit Jantung Koroner ... 53
6.3.4 Diabetes ... 54
6.3.5 Nilai Hemoglobin ... 54
6.3.6 Hitung Leukosit ... 55
Universitas Indonesia
xiv
6.3.8 Nilai Asam Urat ... 56
6.3.9 Enzim Jantung ... 56
6.3.10 Tekanan Darah Sistolik ... 57
6.3.11 Denyut Jantung ... 57
6.3.12 Henti Jantung ... 58
6.3.13 Deviasi Segmen ST ... 58
6.3.14 Kelas Killip ... 59
6.4 Skor Prediksi Major Adverse Cardiac Events pada Sindrom Koroner Akut .. 59
6.5 Validasi Hasil Penelitian ... 60
6.6 Kelebihan Penelitian ... 61
6.7 Kekurangan Penelitian ... 62
BAB 7 KESIMPULAN DAN SARAN ... 63
7.1 Kesimpulan ... 63
7.2 Saran ... 63
DAFTAR GAMBAR
Gambar 2.1 Garis waktu aterogenesis arteri normal hingga terjadinya sindrom koroner akut...7 Gambar 2.2 Representasi skematik hasil luaran fissuring plak aterosklerotik ...10 Gambar 2.3 Kurva Kaplan-Meier untuk kesintasan major adverse cardiac events 1 tahun populasi diabetes ...16 Gambar 2.4 Kurva Kaplan-Meier kesintasan event-free berdasarkan adanya
anemia... 17 Gambar 2.5 Perbedaan signifikan dalam all cause mortality berdasarkan kategori jumlah hitung leukosit yang dinilai dengan kurva Kaplan-Meier ...18 Gambar 2.6 Kurva kesintasan Kaplan meier pasien sindrom koroner akut berdasarkan kategori laju filtrasi glomerulus...19 Gambar 2.7 Kesintasan pasien pasca sindrom koroner akut berdasarkan konsentrasi serum asam urat ...21 Gambar 2.8 Kurva Kaplan-Meier insidensi kumulatif major adverse cardiac events 30 bulan berdasarkan nilai troponin...22 Gambar 2.9 Hubungan antara nilai CKMB dengan mortalitas 30 hari dan 6 bulan..23 Gambar 2.10 Estimasi probabilitas mortalitas di rumah sakit berdasarkan tekanan darah sistolik...24 Gambar 2.11 Kurva kesintasan Kaplan Meier pada pasien dengan denyut jantung yang berbeda...25 Gambar 2.12 Kurva kesintasan Kaplan Meier berdasarkan kategori depresi ST segmen...27 Gambar 2.13 Mortalitas 5 tahun pada pasien dengan atau tanpa elevasi ST segmen saat masuk rumah sakit...28 Gambar 2.14 Prediksi mortalitas di rumah sakit berdasarkan kelas Killip pada pasien dengan sindrom koroner akut...29
Universitas Indonesia
xvi
Gambar 5.1 Probabilitas terjadinya Major Adverse Cardiac Events…...48 Gambar 5.2 Kurva receiver operating characteristic skor prediksi Major Adverse Cardiac Events...........49 Gambar 5.3 Sensitivitas dan spesifisitas skor prediksi………..…...50
DAFTAR TABEL
Tabel 5.1 Karakteristik dasar subyek...42
Tabel 5.2 Hasil analisa bivariat Major Adverse Cardiac Events...43
Tabel 5.3 Hasil analisa multivariat Major Adverse Cardiac Events...44
Tabel 5.4 Skor prediksi Major Adverse Cardiac Events......46
Tabel 5.5 Skor kategori variabel untuk prediksi Major Adverse Cardiac Events...47
Tabel 5.6 Probabilitas terjadinya Major Adverse Cardiac Events berdasarkan skor Total……….........48
Universitas Indonesia
xviii
DAFTAR LAMPIRAN
Lampiran 1. Formulir Penelitian
Lampiran 2. Surat Keterangan Lolos Kaji Etik Lampiran 3. Persetujuan Ijin Penelitian
DAFTAR SINGKATAN
APTS : Angina Pektoris Tidak Stabil
AUC : Area Under Curve
CI : Confidence Interval
CKMB : Creatine Kinase-MB
DALYs : Disability Adjusted Life Years Lost
GRACE : Global Registry of Acute Coronary Events
HR : Hazard Ratio
hs CRP : high sensitive C Reactive Protein hs TnT : high sensitive Troponin T
IK : Interval Kepercayaan
IMA : Infark Miokard Akut
ICAM : Intercellular adhesion molecule LFG : Laju Filtrasi Glomerulus MACE : Major Adverse Cardiac Events
OR : Odds Ratio
PJK : Penyakit Jantung Koroner RISKESDAS : Riset Kesehatan Dasar
ROC : Receiver Operating Characteristic
ROS : Reactive Oxygen Species
SKA : Sindrom Koroner Akut
SKRT : Survei Kesehatan Rumah Tangga TDS : Tekanan Darah Sistolik
TIMI : Thrombolysis in Myocardial Infarction
Universitas Indonesia 1
BAB 1
PENDAHULUAN
1.1Latar BelakangPenyakit kardiovaskular merupakan penyebab kematian utama terbesar di dunia, pada tahun 2004 penyakit kardiovaskular merupakan penyebab 17 juta kematian yang merupakan 30% dari seluruh penyebab kematian dan juga merupakan penyebab 151 juta
Disability Adjusted Life Years Lost (DALYs) yang merupakan 14% dari seluruh
penyebab DALYs setiap tahunnya. World Health Organization (WHO) memproyeksi mortalitas kardiovaskular global akan meningkat dari 17 juta pada tahun 2004 menjadi 23,4 juta pada tahun 2030, dengan 4 penyebab utama kematian global yaitu penyakit jantung iskemik, penyakit serebrovaskular, penyakit paru obstruktif kronik, dan infeksi saluran napas bawah.1
Data Survei Kesehatan Rumah Tangga (SKRT) 2001 menunjukkan proporsi penyakit kardiovaskular sebagai penyebab kematian semakin meningkat dari 5,9% pada tahun 1975, 9,1% pada tahun 1986, 19% pada tahun 1995 dan menempati urutan pertama sebagai penyebab kematian kelompok usia lebih dari 35 tahun pada tahun 2001 sebanyak 26,3% kematian.2 Berdasarkan data Riset Kesehatan Dasar (RISKESDAS) 2007, prevalensi penyakit kardiovaskular di Indonesia adalah 7,2%, dengan mortalitas pada semua kelompok umur karena penyakit kardiovaskular sebanyak 5,1%.3
Terjadinya Major Adverse Cardiac Events (MACE) yang terdiri dari kematian kardiovaskular dan nonkardiovaskular, infark miokard berulang, stroke serta revaskularisasi intervensi koroner perkutan berulang di rumah sakit berkisar 8-10% pada pasien dengan sindrom koroner akut (SKA), 4 sedangkan menurut data dari intensive
coronary care unit (ICCU) Rumah Sakit dr. Cipto Mangunkusomo (RSCM) didapati
angka mortalitas pasien SKA selama perawatan di rumah sakit tahun 2010 sebesar 12,1%.5 Komplikasi MACE yang terjadi pada pasien SKA dipengaruhi oleh beberapa faktor risiko diantaranya usia, jenis kelamin, riwayat keluarga penyakit jantung koroner, diabetes, nilai hemoglobin, hitung leukosit, nilai kreatinin, nilai asam urat, nilai petanda enzim jantung, tekanan darah sistolik, denyut jantung, henti jantung, deviasi segmen ST, dan kelas killip. Pada pasien SKA secara global saat ini laju mortalitas telah mengalami penurunan namun masih banyak ditemukan kematian pada masa 48 jam pertama fase
perawatan akut dengan median waktu mortalitas 72 jam dimana hampir 22% kematian terjadi dalam 24 jam pertama fase perawatan akut, sehingga dibutuhkan penilaian prediksi awal akan terjadinya komplikasi MACE pada pasien SKA agar laju MACE dapat dikurangi.6,7
Stratifikasi awal pasien SKA dengan risiko terjadinya MACE sangat penting dievaluasi untuk menentukan siapa yang termasuk dalam kelompok risiko tinggi yang membutuhkan tindakan pencegahan berbasis strategi invasif awal atau kelompok yang hanya membutuhkan strategi konservatif inisial. Stratifikasi awal yang dilakukan meliputi identifikasi faktor risiko demografi individual dan karakteristik klinis disertai faktor-faktor multipel lainnya yang dinilai secara simultan untuk meningkatkan kemampuan akurasi penilaian risiko sehingga bisa menurunkan laju angka MACE pada pasien SKA.
Pada pasien SKA dengan risiko tinggi untuk terjadinya MACE membutuhkan penatalaksanaan terapi yang lebih agresif, namun ternyata sebagian besar MACE terjadi pada individu dengan risiko intermediate sehingga dibutuhkan penilaian risiko yang akurat agar dapat membantu menurunkan insidensi MACE melalui pencapaian target terapi yang sesuai dengan risiko yang dimiliki oleh pasien SKA dan skor prediksi merupakan representasi bentuk stratifikasi awal risiko yang mudah, sederhana dan akurat pada pasien dengan SKA yang menjalani fase perawatan akut.7,8,9
Annika dkk,10 pada studinya mendapatkan usia merupakan prediktor independen untuk terjadinya MACE pada pasien SKA, dimana didapatkan pada usia > 65 risiko untuk terjadinya MACE meningkat 3 kali. Boonchu dkk11, pada studinya melaporkan jenis kelamin wanita merupakan faktor prediktor independen untuk terjadinya MACE pada pasien SKA dengan peningkatan risiko 2 kali dibandingkan pria.Choongki dkk,12 pada studinya melaporkan pasien SKA yang memiliki riwayat keluarga penyakit jantung koroner merupakan prediktor independen untuk terjadinya MACE dengan peningkatan risiko 2 kali. Carolina dkk,13 pada studinya mendapatkan diabetes merupakan faktor prediktor independen untuk terjadinya MACE pada pasien SKA, dimana pasien dengan diabetes berisiko 3 kali dibandingkan pasien tanpa riwayat diabetes.
Pierre dkk,14 pada studinya menyebutkan kadar hemoglobin secara independen dapat memprediksi terjadinya MACE dan mampu memperbaiki performa prognostik pada pasien SKA, didapatkan hasil kadar hemoglobin yang rendah merupakan prediktor independen MACE dengan meningkatkan risiko 3 kali pada pasien SKA. Julio dkk,15
Universitas Indonesia
pada studinya mendapatkan peningkatan hitung leukosit signifikan berhubungan dengan meningkatnya risiko 2 kali MACE pada pasien SKA dan hitung leukosit merupakan prediktor independen untuk terjadinya MACE.
Nilai Laju Filtrasi Glomerular (LFG) saat masuk rumah sakit merupakan prediktor independen yang kuat untuk terjadinya MACE di rumah sakit pada pasien SKA. Farsad dkk,16 melaporkan adanya nilai LFG yang rendah pada pasien SKA yang
mengalami komplikasi MACE (41,7±25,1 ml/menit/1,73m2) dibandingkan pasien SKA yang tidak mengalami komplikasi MACE (68,2±33,8 ml/menit/1,73m2) serta didapati peningkatan risiko mortalitas 2 kali setiap penurunan LFG 10 ml/menit/1,73 m2. Sunao dkk,17 pada studinya melaporkan pasien dengan kadar asam urat >399 µmol/L memiliki risiko MACE 30 hari >3 kali dibandingkan pasien dengan kadar asam urat < 274 µmol/L.
Milena dkk,6 pada studinya mendapatkan kematian dengan syok kardiogenik dan
henti jantung sering terjadi dalam 30 hari pertama perawatan dimana setengah kejadian kematian terjadi dalam 48 jam pertama, dan Christopher dkk,7 pada studinya mendapatkan peningkatan risiko MACE 9 kali pada pasien SKA yang mengalami henti jantung pada fase inisial. Christopher dkk, pada studinya juga mendapatkan beberapa faktor yang memiliki peranan prediktor independen untuk terjadinya MACE pada pasien SKA diantaranya kelas killip, tekanan darah, denyut jantung, usia, nilai kreatinin, henti jantung, perubahan segmen ST dan peningkatan penanda enzim jantung.
Pada model multivariabel, kelas killip merupakan prediktor yang paling kuat dengan peningkatan 2 kali risiko terhadap kematian pada setiap peningkatan kelas killip. Usia juga memiliki nilai prognostik yang signifikan dengan 1,7 kali risiko setiap peningkatan usia 10 tahun. Tekanan darah sistolik (TDS) memiliki peningkatan risiko 1,4 kali setiap mengalami penurunan tekanan darah 20 mmHg. Peningkatan penanda enzim jantung pada fase inisial 1 mg/dL akan meningkatkan 1,2 kali risiko terjadinya MACE. Ditemukannya deviasi segmen ST pada fase inisial akan diikuti peningkatan 2,4 kali risiko terjadinya MACE, dan setiap peningkatan denyut jantung 30 denyut setiap menit akan meningkatkan risiko 1,3 kali terjadinya MACE.7
Berbagai faktor risiko yang dikemukakan diatas telah terbukti mempunyai nilai prediktor independen, sehingga determinasi faktor risiko yang akurat menjadi fokus utama evaluasi awal pasien SKA. Stratifikasi awal risiko merupakan hal yang sangat penting untuk mengidentifikasi kelompok pasien yang memiliki risiko tinggi,
menentukan derajat perawatan (level of care), memperkirakan lama rawat inap, menentukan manajemen terapi dengan strategi optimal medikamentosa atau dengan strategi invasif berbasis intervensi koroner perkutan, membuat keputusan yang sesuai kebutuhan untuk transfer ke pusat pelayanan tersier, dan pada akhirnya dapat memperbaiki hasil luaran pasien yang mengalami SKA.
Pada saat ini ada beberapa skor prediksi yang sering digunakan untuk memprediksi terjadinya MACE pada pasien SKA diantaranya skor TIMI (Thrombolisis in Myocardial Infarction) dan skor GRACE (Global Registry of Acute Coronary Events). Pada skor TIMI populasi penelitian hanya pada pasien angina pektoris tidak stabil (APTS) dan infark miokard tanpa ST elevasi, dan pada skor TIMI ini juga beberapa variabel prediktor independen yang kuat untuk memprediksi terjadinya MACE pada pasien SKA tidak digunakan seperti jenis kelamin, denyut jantung, tekanan darah sistolik, serum kreatinin dan henti jantung, serta skor TIMI ini hanya memiliki discriminative power dengan c-statistic 0,65 yang mengindikasikan lemahnya kekuatan prediktor skor TIMI ini.
Pada skor GRACE walaupun memiliki discriminative power dengan c-statistic
0,83 yang cukup kuat dalam memprediksi terjadinya MACE pada pasien SKA namun beberapa variabel prediktor independen yang kuat tidak digunakan, skor GRACE ini juga dalam operasionalnya membutuhkan calculating tools handheld device system sehingga tidak mudah dan sederhana.18 Pada pasien SKA dengan profil yang kompleksdibutuhkan alat stratifikasi awal estimasi risiko terjadinya MACE pada pasien SKA seperti skor GRACE dengan penambahan beberapa variabel prediktor independen yang kuat seperti jenis kelamin, riwayat keluarga penyakit jantung koroner, diabetes, nilai hemoglobin, jumlah leukosit dan kadar asam urat, skor prediksi yang berupa nomogram ini merupakan integrasi dari berbagai model multivariabel faktor risiko independen yang dianalisis multivariat secara simultan sehinga lebih akurat, informatif, mudah, sederhana dan memiliki keseimbangan antara kelengkapan dengan keakuratannya.
Pada pasien SKA stratifikasi awal risiko merupakan bagian integral dari manajemen terapi pasien. Identifikasi pasien yang berisiko tinggi dengan skor prediksi menjadi sangat penting untuk dapat memprediksi respon pasien SKA dan meningkatkan kewaspadaan sekaligus mengurangi tindakan serta perawatan yang berlebihan terhadap pasien dengan risiko rendah sehingga lebih cost effectiveness. Adanya perbedaan
Universitas Indonesia
karakteristik, populasi yang besar dan heterogenitas antara pasien SKA di Indonesia dengan populasi di negara maju yang dapat mempengaruhi prognosis pasien SKA sehingga perlu dilakukan penelitian mengenai skor prediksi terjadinya MACE pada pasien SKA berdasarkan karakteristik pasien SKA di Indonesia.
Studi ini didedikasikan untuk menghasilkan suatu skor prediksi yang sederhana, mudah digunakan, lengkap dan akurat dalam stratifikasi awal risiko pasien SKA yang dapat meningkatkan prediksibilitas MACE, sehingga memudahkan para klinisi dalam menentukan strategi penatalaksanaan yang optimal dengan tujuan akhir dapat menurunkan angka morbiditas dan mortalitas pada pasien SKA.
1.2. Identifikasi Masalah
Dari uraian di atas dapat diidentifikasi beberapa masalah, yaitu:
1. Terjadinya MACE merupakan masalah penting yang menjadi penyebab meningkatnya morbiditas dan mortalitas pasien SKA sehingga perlu diidentifikasi dan ditatalaksana dengan baik.
2. Pasien SKA terutama yang memiliki risiko untuk terjadinya MACE perlu dikenali lebih awal sehingga dapat diberikan penatalaksanaan revaskularisasi dini yang lebih agresif.
3. Skor prediksi MACE pada pasien SKA yang dapat membantu mengidentifikasi dan menstratifikasi pasien SKA yang memiliki risiko tinggi untuk terjadinya MACE belum tersedia dan dikenal secara luas di Indonesia ini.
4. Saat ini belum ada data proporsi MACE dan faktor-faktor prediktor yang mempengaruhi terjadinya MACE pada pasien SKA di Indonesia.
1.3 Pertanyaan Penelitian
Berdasarkan identifikasi masalah diatas, penulis merumuskan masalah penelitian yang dirangkum dalam 3 pertanyaan penelitian berikut ini
1. Berapakah proporsi MACE 7 hari pada pasien SKA selama perawatan di ICCU RSCM?
2. Apakah faktor-faktor usia, jenis kelamin, riwayat keluarga penyakit jantung koroner, diabetes, nilai hemoglobin, hitung leukosit, nilai kreatinin, nilai asam urat, nilai petanda enzim jantung, tekanan darah sistolik, denyut jantung, henti jantung, deviasi segmen ST dan kelas killip mempunyai nilai prediksi untuk terjadinya MACE 7 hari pada pasien SKA selama perawatan di ICCU RSCM?
3. Bagaimana model skor prediksi yang dapat direkomendasikan untuk memprediksi terjadinya MACE 7 hari selama perawatan di ICCU RSCM pada pasien SKA berdasarkan faktor-faktor usia, jenis kelamin, riwayat keluarga penyakit jantung koroner, diabetes, nilai hemoglobin, hitung leukosit, nilai kreatinin, nilai asam urat, nilai petanda enzim jantung, tekanan darah sistolik, denyut jantung, henti jantung, deviasi segmen ST dan kelas killip.
1.4 Tujuan Penelitian 1.4.1 Tujuan Umum
Menentukan model skor prediksi terjadinya MACE 7 hari selama perawatan di ICCU RSCM.
1.4.2 Tujuan Khusus
1. Menentukan proporsi MACE 7 hari pada pasien SKA selama perawatan di ICCU RSCM.
2. Menentukan kemampuan variabel faktor-faktor usia, jenis kelamin, riwayat keluarga penyakit jantung koroner, diabetes, nilai hemoglobin, hitung leukosit, nilai kreatinin, nilai asam urat, nilai petanda enzim jantung, tekanan darah sistolik, denyut jantung, henti jantung, deviasi segmen ST dan kelas killip dalam memprediksi terjadinya MACE 7 hari pada pasien SKA selama perawatan di ICCU RSCM.
1.5Manfaat Penelitian 1.5.1 Manfaat Ilmiah
Dengan diketahuinya data faktor-faktor risiko terjadinya MACE 7 hari selama perawatan di rumah sakit pada pasien SKA dapat digunakan menjadi acuan penelitian lanjutan. 1.5.1 Manfaat Aplikatif
Dengan mengetahui faktor-faktor prediktor terjadinya MACE 7 hari selama perawatan di rumah sakit pada pasien SKA diharapkan akan meningkatkan kemampuan identifikasi dan stratifikasi awal pasien SKA yang berisiko terjadinya MACE 7 hari selama perawatan di rumah sakit sehingga dapat meningkatkan kewaspadaan terhadap risiko terjadinya MACE serta mampu memberikan penatalaksanaan yang lebih optimal, tepat guna dan cost effective pada pasien SKA.
Universitas Indonesia 7
BAB 2
TINJAUAN PUSTAKA
2.1. Sindrom Koroner Akut2.1.1 Patofisiologi Sindrom Koroner Akut
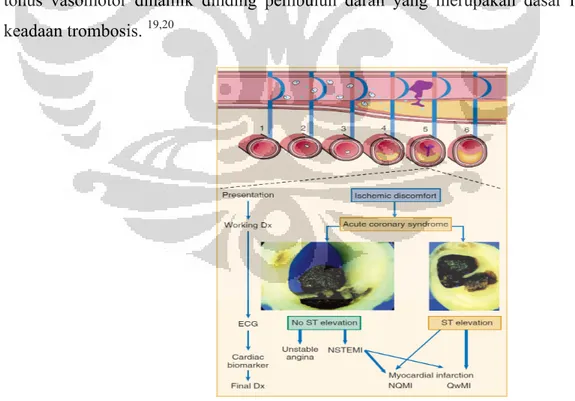
Sindrom koroner akut merupakan kondisi mengancam nyawa yang dapat terjadi pada pasien dengan penyakit jantung koroner setiap saat. Sindrom ini merupakan bentuk
continuum mulai dari bentuk APTS sampai terjadinya infark miokard akut (IMA), yang
merupakan kondisi dari nekrosis irreversibel dari otot jantung. Sindrom koroner akut merupakan hasil dari disrupsi plak aterosklerotik yang diikuti agregasi platelet dan pembentukan trombus intrakoroner.
Bentuk dari SKA bergantung kepada derajat obstruksi koroner, trombus oklusi parsial berhubungan dengan sindrom APTS dan infark miokard tanpa elevasi dan trombus oklusi total berhubungan dengan iskemia berat dan terjadinya nekrosis luas yang bermanifestasi sebagai infark miokard dengan ST elevasi. Kejadian trombus pada SKA merupakan interaksi antara plak aterosklerotik, endotelium lumen, sirkulasi platelet dan tonus vasomotor dinamik dinding pembuluh darah yang merupakan dasar mekanisme keadaan trombosis. 19,20
Kejadian SKA bermula dari adanya aterogenesis pada arteri normal, diikuti inisiasi lesi dan akumulasi dari lipid ekstra selular pada intima, berevolusi menjadi derajat
fibrofatty dan terjadi progresi lesi dengan ekspresi prokoagulan dan melemahnya fibrous cap. Sindrom koroner akut terjadi ketika plak vulnerable mengalami disrupsi dari fibrous cap, disrupsi plak ini merupakan stimulus terjadinya trombogenesis. Resorpsi trombus akan diikuti akumulasi kolagen dan pertumbuhan sel otot polos. Pada saat terjadi disrupsi dari plak vulnerable, pasien akan mengalami keluhan iskemik hasil dari reduksi aliran ke arteri koroner. Reduksi aliran bisa disebabkan oleh trombus oklusi total atau trombus oklusi subtotal. Pasien dengan keluhan iskemik bisa dengan atau tanpa elevasi Segmen ST pada gambaran elektrokardiogram. Pasien tanpa disertai elevasi Segmen STdapat mengalami APTS sampai infark miokard tanpa ST elevasi, dimana hal yang membedakan berdasar ada atau tidak adanya peningkatan petanda serum jantung seperti CKMB atau troponin jantung yang terdeteksi pada darah. Spektrum presentasi klinis mulai dari APTS, infark miokard tanpa ST elevasi sampai infark miokard dengan ST elevasi dikenal sebagai sindrom koroner akut. 20,21
2.1.2 Disrupsi Plak Vulnerable
Selama evolusi alami dari plak aterosklerotik (terutama plak lipid-laden), dapat terjadi transisi tiba-tiba dan mengalami katastropik yang ditandai oleh disrupsi plak. Disrupsi plak memaparkan substansi yang mempromosikan aktivasi platelet dan agregasi, generasi trombin, dan pada akhirnya pembentukan trombus. Hasil resultan trombus menginterupsi aliran darah dan mengarah kepada ketidakseimbangan antara suplai dan kebutuhan oksigen, dan bila ketidakseimbangan ini berat serta persisten akan menyebabkan nekrosis miokardial.22
Plak aterosklerotik berhubungan dengan oklusi trombotik total dari arteri koroner epikardial, berlokasi pada pembuluh darah terkait infark yang secara umum lebih kompleks dan irreguler dibandingkan pembuluh darah yang tidak berhubungan dengan infark. Komposisi trombus bervariasi pada derajat yang berbeda, terdiri dari white trombi
yang mengandung platelet, fibrin atau keduanya dan red thrombi yang mengandung eritrosit, fibrin, platelet dan leukosit. Disrupsi plak mengekspresikan substansi trombogenik yang mungkin memproduksi trombus ekstensif pada arteri terkait infark. Jaringan kolateral yang adekuat dapat mencegah terjadinya nekrosis miokardial dan menghasilkan episode tanpa gejala klinis dari oklusi koroner. Terjadinya trombus oklusif
Universitas Indonesia
total maupun parsial mengarah kepada cedera dinding ventrikel pada miokardial dan lokasinya bergantung kepada arteri koroner yang terlibat. 23
2.1.3 Trombosis
Pembentukan trombus memiliki peranan utama pada terjadinya SKA, kombinasi faktor intrinsik dan ekstrinsik memiliki peranan pada terjadinya ruptur dari fibrous cap dengan terpaparnya komponen sentral dari plak terhadap sirkulasi darah yang kemudian membentuk trombosis. Agregasi dan aktivasi platelet memiliki peranan esensial pada hemostasis normal dan kejadian sindrom koroner akut.Setelah terjadinya cederaterhadap dinding pembuluh darah (seperti pada ruptur plak), platelet terlibat dalam respon inisial tubuh (hemostasis primer). Hemostasis primer yang efektif membutuhkan tiga kejadian utama yaitu platelet adherence, aktivasi platelet dan agregasi platelet. 24
Sistim kaskadekoagulasi juga memiliki peranan penting pada hemostasis normal (hemostasis sekunder) dan SKA. Sistem koagulasi melibatkan beberapa plasma protein yang terlibat dalam serial reaksi yang berujung pada produksi trombin, yang merubah fibrinogen menjadi fibrin. Fibrin yang diproduksi melalui sistem ini penting untuk menguatkan sumbatan hemostasis primer yang dibentuk oleh platelet. Beberapa faktor lokal dan sistemik dijumpai pada saat terjadinya ruptur plak yang mungkin mempengaruhi derajat dan durasi dari deposisi trombus setelah cedera dinding pembuluh darah. Interaksi dari beberapa faktor ini menimbulkan manifestasi patologik dan klinis yang berbeda-beda pada SKA. Pada faktor lokal terdapat derajat dari cedera dinding pembuluh darah, derajat stenosis dan trombosis residual. 25
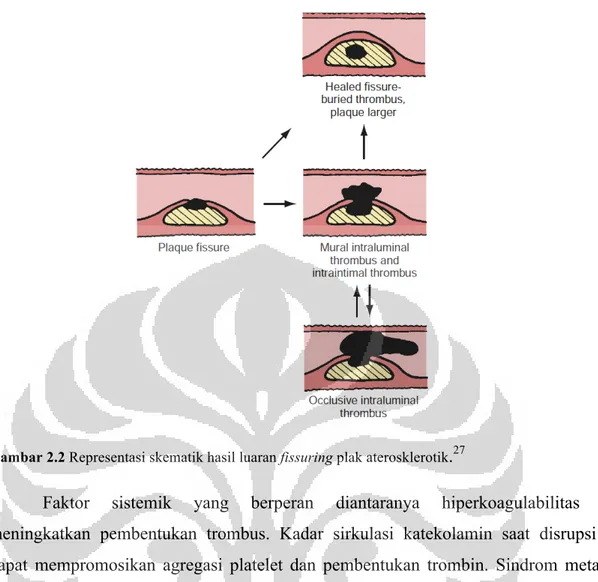
Pada plak awal fisura, fisura terselubungi dan bersama trombus membentuk jaringan fibrotik yang berkontribusi terhadap terjadinya penyakit arteri koroner. Kemudian fisura tersebut masuk ke intraintima dan intraluminal bersama trombus dan menyebabkan reduksi arteri koroner secara parsial maupun transien seperti yang terjadi pada APTS. Selanjutnya fisura dapat menyebabkan trombosis oklusif yang dapat terkikis dan menyebabkan infark miokard atau kematian mendadak terutama bila terdapat aliran kolateral. 26
Gambar 2.2 Representasi skematik hasil luaran fissuring plak aterosklerotik.27
Faktor sistemik yang berperan diantaranya hiperkoagulabilitas yang meningkatkan pembentukan trombus. Kadar sirkulasi katekolamin saat disrupsi plak dapat mempromosikan agregasi platelet dan pembentukan trombin. Sindrom metabolik termasuk diabetes, hipertensi, dan obesitas dapat meningkatkan trombogenisitas melalui mediasi induksi inflamasi. Hiperkolesterolemia akan meningkatkan reaktivasi platelet pada sisi kerusakan vaskular dan hiperkoagulabilitas.28 Peningkatan kadar dan aktivitas protein hemostasis seperti fibrinogen dan faktor VII didapati pada usia lanjut, obesitas, hiperlipidemia, diabetes, merokok yang keseluruhannya merupakan faktor yang berhubungan dengan peningkatan risiko infark miokard. Setelah terjadinya ruptur plak dan terbentuknya trombus akan membuat hasil luaran klinis yang berbeda-beda, yang dipengaruhi oleh ruptur plak, adanya kolateral, keparahan cedera pembuluh darah dan derajat stenosis.29
2.2 Major Adverse Cardiac Events Pada Sindrom Koroner Akut 2.2.1 Major Adverse Cardiac Events
Angka mortalitas jangka pendek pada pasien dengan SKA yang mendapat terapi reperfusi farmakologik agresif berdasarkan studi randomisasi berkisar 6,5-7,5%, dimana
Universitas Indonesia
berdasarkan data observasional didapati hasil angka mortalitas pasien dengan SKA pada komunitas berkisar 15-20%. Major adverse cardiac events merupakan hasil end point
yang terdiri dari kematian oleh sebab apapun, infark miokard berulang, tindakan intervensi perkutaneus koroner ulang dikarenakan adanya gejala nyeri dada berulang dan stroke yang dialami pasien setelah mengalami SKA.30
Berdasarkan definisi standar untuk end point events pada studi kardiovaskular menurut standardized data collection for cardiovascular trials, dibuat sebuah kesepakatan mengenai definisi kematian kardiovaskular dan non kardiovaskular juga yang disebabkan oleh hal yang tidak dapat ditentukan, infark miokardial, stroke, dan tindakan intervensi kardiologi.31,32
2.2.2 Kematian kardiovaskular, non kardiovaskular dan sebab lain
Kematian kardiovaskular termasuk hasil dari infark miokard akut, sudden cardiac death, kematian sehubungan dengan gagal jantung, stroke dan dengan penyebab kardiovaskular lainnya. Kematian sehubungan dengan infark miokard akut menunjukkan kematian oleh berbagai mekanisme (aritmia, gagal jantung, low output) dalam 30 hari setelah infark miokard akut sehubungan dengan konsekuensi dari infark miokard, seperti gagal jantung kronik, cardiac output yang tidak adekuat, atau aritmia yang fatal. Kematian yang disebabkan oleh prosedur terapi terhadap infark miokard (intervensi koroner perkutaneus, operasi jantung pintas koroner atau terapi komplikasi dari infark miokard) juga harus dimasukkan di dalam kriteria kematian kardiovaskular.
Sudden cardiac death merujuk kepada kematian yang terjadi tidak diharapkan bukan merupakan ikutan dari infark miokard akut, termasuk kematian yang disaksikan dan mendadak tanpa gejala baru atau perburukan gejala, kematian yang disaksikan dalam 60 menit dari awitan gejala baru kardiak atau perburukan gejala kecuali gejala diduga infark miokard akut kemudian kematian yang disaksikan karena sehubungan dengan identifikasi aritmia (terlihat pada elektrokardiografi, monitor atau tidak disaksikan namun ditemukan tinjauan implantable cardioverter defibrillator), kematian setelah resusitasi yang gagal dari henti jantung, kematian sehubungan dengan sindrom pasca henti jantung, kematian yang tidak disaksikan tanpa penyebab kematian lainnya.7,31,32
Kematian sehubungan dengan gagal jantung atau syok kardiogenik, kematian yang terjadi pada perburukan gejala dan atau tanda klinis dari gagal jantung tanpa ada
bukti penyebab kematian lainnya dan tidak diikuti oleh infark miokard akut, kematian mendadak yang terjadi selama perawatan karena perburukan gagal jantung seperti kematian pada gagal jantung progresif atau syok kardiogenik karena implantasi
mechanical assist device. Kematian sehubungan dengan stroke menunjukkan kematian yang terjadi dalam waktu tiga puluh hari setelah stroke atau disebabkan oleh komplikasi dari stroke. Kematian sehubungan dengan penyebab kardiovaskular lainnya sehubungan dengan kematian kardiovaskular yang tidak termasuk dalam kategori di atas (seperti aritmia yang tidak berhubungan dengan sudden cardiac death, emboli paru, intervensi kardiovaskular selain yang berhubungan dengan infark miokard, ruptur aneurisma aorta, atau penyakit arteri perifer).
Kematian non kardiovaskular didefinisikan sebagai kematian yang tidak berhubungan dengan penyebab kardiovaskular. Penyebab kematian non kardiovaskular terdiri dari penyebab bukan keganasan (paru, ginjal, gastrointestinal, hepatobilier, pankreas, infeksi termasuk sepsis, non infeksius, perdarahan bukan intrakranial, gagal sistem organ non kardiovaskular (gagal hati), pembedahan non kardiovaskular, trauma, bunuh diri, overdosis obat), kematian yang disebabkan oleh perdarahan gastrointestinal juga merupakan kematian non kardiovaskular. Penyebab kematian non kardiovaskular yang disebabkan oleh keganasan merupakan kematian yang disebabkan secara langsung oleh kanker, kematian yang disebabkan oleh komplikasi dari kanker (infeksi, komplikas dari pembedahan, kemoterapi, radioterapi), kematian yang disebabkan oleh penghentian terapi disebabkan oleh prognosis yang buruk sehubungan dengan kanker. Kematian yang disebabkan oleh penyebab yang tidak dapat ditentukan menunjukan kematian yang tidak disebutkan oleh kategori yang diatas dari penyebab kematian kardiovaskular maupun non kardiovaskular. Ketidakmampuan untuk mengklasifikasi penyebab kematian yang mungkin disebabkan oleh kurangnya informasi atau ketika tidak cukupnya data informasi yang menunjang atau penilaian detail dari penyebab kematian merupakan bagian dari kematian dari sebab yang tidak dapat ditentukan. 31,32
2.2.3 Infark miokard berulang
Terminologi infark miokard harus digunakan ketika ditemukan bukti nekrosis miokardial pada keadaan klinis yang konsisten dengan kejadian iskemia miokardial. Diagnosis infark miokard membutuhkan kombinasi dari adanya nekrosis miokardial (perubahan pada
Universitas Indonesia
petanda kardiak atau ditemukan patologikal post mortem) dan adanya informasi pendukung berdasarkan presentasi klinis, perubahan elektrokardiografi atau hasil dari pencitraan miokardial atau arteri koroner.26
Beberapa subtipe miokardial infark sering dilaporkan pada investigasi klinis yang didefinisikan sebagai infark miokard spontan, infark miokard sehubungan dengan intervensi koroner perkutan, infark miokard karena operasi pintas jantung koroner, dan infark miokard silent. Gabungan dari informasi klinis, elektrokardiografi dan petanda biokimia, harus dipertimbangkan untuk mendeterminasi apakah infark miokard terjadi atau tidak secara spesifik dengan analisis yang teliti. Keputusan diagnosis infark miokard harus diambil pada saat terjadi kejadian klinis berdasarkan keadaan klinis. Diagnosis infark miokard mungkin harus diputuskan pada kejadian dimana karakteristik dari infark miokard tidak menunjukkan definisi yang sempurna berdasarkan hasil petanda biokimia ataupun elektrokardiografi yang tersedia.31,32
2.2.4 Stroke
Stroke didefinisikan sebagai episode akut dari disfungsi neurologikal yang disebabkan oleh sistem saraf fokal maupun global, spinal cord atau cedera vaskular retinal. Klasifikasi stroke terdiri dari stroke iskemik yang didefinisikan sebagai episode akut dari serebral fokal, spinal atau disfungsi retinal yang disebabkan oleh infark jaringan sistem saraf pusat. Stroke hemoragik didefinisikan sebagai episode akut serebral fokal atau global atau disfungsi spinal yang disebabkan oleh intraventrikular perdarahan subaraknoid. Stroke undetermined didefinisikan sebagai stroke dengan informasi yang tidak adekuat untuk kategorisasi stroke iskemik maupun hemoragik. 31,32
2.2.5 Revaskularisasi intervensi koroner perkutan berulang
Prosedur revaskularisasi koroner merupakan prosedur yang menggunakan kateter untuk memperbaiki aliran darah miokardial. Peralatan kateterisasi (balloon catheter, cutting balloons, atherectomy devices, lasers, bare metal stent, dan drug-eluting stents) digunakan untuk memperbaiki aliran darah miokardial dengan meningkatkan area luminal pada daerah lesi koroner yang mengalami obstruksi, tindakan intervensi koroner perkutan ini dilakukan pada lesi culprit maupun pada lesi lainnya sehingga pasien bebas dari keluhan angina dan dapat menurunkan angka morbiditas dan mortalitas. Tindakan
prosedur intervensi koroner perkutan ulang harus dilakukan pada pasien dengan indikasi perburukan gejala angina selama perawatan.31,32
2.3. Faktor prediktor independen terjadinya Major Adverse Cardiac Events
2.3.1. Usia dan Jenis Kelamin
Usia lanjut merupakan prediktor mortalitas yang kuat pada pasien dengan SKA, Annika dkk,10 melaporkan pada studinya pasien dengan usia lebih muda (<55 tahun) lebih sering disertai obesitas, perokok dan memiliki riwayat keluarga dengan PJK dimana pasien usia lanjut sering disertai hipertensi dan diabetes. Pasien usia lanjut juga jarang disertai nyeri dada tipikal namun sering disertai kelas killip yang lebih tinggi (kelas killip 3-4), dan pasien usia lanjut secara angiografi sering dijumpai stenosis left main dan three vessel
disease. Komplikasi gagal jantung, edema paru atau syok meningkat sesuai dengan usia,
lebih dari 40% pasien SKA ≥ 85 tahun disertai dengan gagal jantung dan syok kardiogenik saat dirawat dirumah sakit. Kejadian iskemia dan infark berulang juga lebih sering dijumpai pada usia lanjut, fungsi sistolik ventrikel kiri juga mengalami penurunan bermakna pada pasien SKA usia lanjut. Secara keseluruhan mortalitas di rumah sakit meningkat 1 % pada pasien usia lebih muda (<55 tahun) sampai 17% pada pasien usia lanjut (≥ 85 tahun).10,18
Berdasarkan analisa multivariat didapatkan risiko mortalitas setelah di sesuaikan dengan jenis kelamin, riwayat infark miokard, hipertensi, diabetes, angina kronik, riwayat revaskularisasi dan riwayat gagal jantung didapatkan pada usia < 55 tahun OR 1,00, 95%CI,1,00; usia 55-64 OR 1,83, 95% CI,1,25-2,67; usia 65-74 OR 3,54, 95% CI,2,36-5,30; usia 75-84 OR 5,97, 95% CI, 4,13-8,63; usia ≥ 85 OR 13,47, 95% CI, 8,63-21,03. Adanya perbedaan bentuk faktor risiko pada pasien SKA usia lebih muda dibandingkan yang dengan usia lanjut merefleksikan variasi yang berhubungan dengan usia. Pasien SKA dengan usia lebih muda mendapatkan penatalaksaan dengan implementasi yang lebih baik dimana usia lanjut sering kurang optimal digunakan walaupun indikasi untuk terapi reperfusi cukup memenuhi standar indikasi bahkan pada pasien usia lanjut yang tanpa kontraindikasi. Walaupun pasien SKA usia lanjut sering disertai penyakit arteri koroner yang berat dan ekstensif namun utilisasi antikoagulan dan antiplatelet menurun pada usia lanjut karena diprediksi bisa menyebabkan terjadinya peningkatan risiko perdarahan sehingga pasien SKA usia lanjut lebih jarang yang
Universitas Indonesia
menjalani angiografi koroner dan prosedur revaskularisasi.Pasien usia lanjut sering tidak mendapatkan penatalaksanaan yang optimal yang seharusnya seperti pada pasien dengan usia lebih muda dan hal ini mempengaruhi laju mortalitas di rumah sakit pada pasien SKA dengan usia lanjut.10
Berdasarkan jenis kelamin wanita mengalami kejadian kardiovaskular 6 sampai 10 tahun lebih lanjut dibandingkan pria. Kematian akibat kejadian kardiovaskular menurun pada pria namun relatif menetap pada wanita, berdasarkan faktor risiko kardiovaskular, wanita memiliki faktor risiko yang lebih banyak menderita diabetes dan hipertensi. Wanita sering disertai gejala atipikal seperti nyeri abdominal, mual, muntah, lemah dan sesak nafas. Boonchu dkk,11 pada studinya melaporkan mortalitas di rumah sakit signifikan lebih tinggi pada wanita dibandingkan pria, komplikasi gagal jantung, aritmia serta perdarahan juga signifikan lebih tinggi pada wanita. Berdasarkan analisa
multiple logistic regression total mortalitas pada wanita memiliki OR 1,90, 95% CI, 1,60-2,26 sedangkan pada pria OR 1,03, 95% CI,0,80-1,33. Total mortalitas di rumah sakit 24% pada wanita dibandingkan 14% pada pria, dan jenis kelamin wanita merupakan prediktor mortalitas yang signifikan pada pasien SKA, hal ini mungkin dipengaruhi oleh kondisi komorbiditas, gejala angina yang atipikal, onset presentasi gejala yang terlambat, gambaran elektrokardiografi yang tidak spesifik.
2.3.2. Riwayat Keluarga Penyakit Jantung Koroner
Riwayat keluarga dengan penyakit jantung koroner (PJK) merupakan prediktor untuk terjadinya MACE pada pasien SKA. Choongki dkk,12 pada studinya melaporkan berdasarkan analisis multivariat didapati adjusted HR MACE pada pasien SKA 1,41, 95%CI, 1,09-1,82, p=0,009. Nilai implikasi prognostik ini lebih signifikan pada pasien wanita, pasien dengan riwayat keluarga PJK memiliki usia relatif muda dan lebih dominan pria, berdasar analisis kesintasan yang menggunakan model regresi multivariat didapatkan hubungan antara pasien SKA dengan riwayat keluarga PJK dengan hasil luaran yang buruk, juga didapatkan hubungan riwayat keluarga PJK dengan skor kalsium arteri koroner. MACE pada pasien wanita dengan riwayat keluarga PJK lebih tinggi berdasarkan beberapa mekanisme seperti efek hormonal pada metabolisme lipid, resistensi insulin dan faktor trombogenik.
2.3.3. Diabetes
Diabetes merupakan faktor prognosis independen untuk terjadinya MACE pada pasien SKA, dimana pasien diabetes memiliki risiko dua kali lebih besar dibandingkan pasien bukan diabetes. Pasien dengan diabetes memiliki penyakit arteri koroner yang lebih lanjut, berat, serius disertai dengan komorbiditas lainnya, dan sering didapati kurang terkontrolnya kadar gula darah yang memiliki peranan penting untuk terjadinya MACE pada pasien SKA.
Carolina dkk,13 pada studinya melaporkan MACE 30 hari sebanyak 7,2%, riwayat diabetes merupakan prediktor independen untuk MACE dengan OR 2,61, 95% CI, 1,11-6,10, P=0,027.
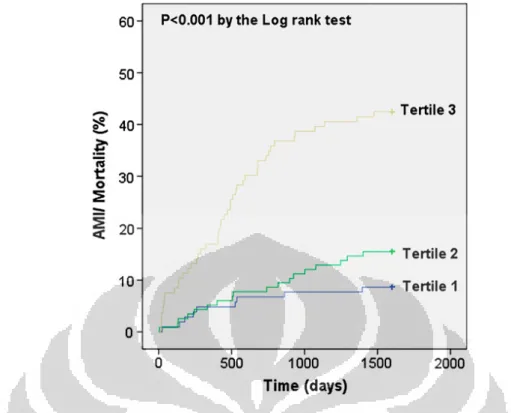
Gambar 2.3 Kurva Kaplan-Meier untuk kesintasan major adverse cardiac events 1 tahun populasi diabetes.13
Diabetes merupakan prediktor independen untuk terjadinya MACE disebabkan karena pasien diabetes lebih rentan, lebih sering ditemui komorbiditas, laju filtrasi glomerulus yang lebih rendah dan sering disertai penyakit arteri koroner yang signifikan. Pada pasien hiperglikemia dapat terjadi kerusakan vaskular yang diinduksi oleh toksisitas keadaan hiperglikemi, adanya gangguan pembentukan kolateral pembuluh darah, disfungsi endotel, peningkatan aktivitas platelet, penurunan cadangan vasodilator dan fibrinolisis, peningkatan agregasi platelet dan neuropati autonomik yang potensial menyebabkan aritmia ventrikular serta didapati penyakit arteri koroner yang luas dan
Universitas Indonesia
merata. Pembuluh darah yang relatif kecil juga disertai kondisi komorbid, termasuk penurunan fungsi ginjal, hipertensi, obesitas, penyakit stroke, dan vaskular. 33
2.3.4. Nilai Hemoglobin
Anemia berkorelasi independen dengan kesintasan pada pasien SKA, Pierre dkk,14 pada studinya mendapatkan dari 1064 sampel pasien SKA 29% pasien mengalami anemia. Pada pasien SKA dengan anemia saat masuk rumah sakit disertai dengan usia yang lebih lanjut, jenis kelamin wanita, riwayat penyakit arteri koroner, hipertensi, diabetes dan kelas killip yang lebih tinggi. Denyut jantung didapati lebih tinggi, tekanan darah sistolik lebih rendah dan sering disertai penurunan laju filtrasi glomerulus pada pasien SKA dengan anemia.
Sabatine dkk,34 pada studinya melaporkan pasien SKA dengan kadar hemoglobin yang rendah (≤ 12,1 g/dl) memiliki insidensi MACE yang lebih besar dibandingkan yang memiliki kadar hemoglobin normal (12 vs 3,8%, p=0,04), hasil ini mengindikasikan efek ambang batas kadar hemoglobin dengan relative risk 3,06, 95% CI, 1,13-8,28, p=0,02. Pasien dengan kadar hemoglobin rendah juga disertai adanya kenaikan kadar serum kreatinin dan peningkatan denyut jantung. Sebagai faktor risiko kadar hemoglobin yang rendah meningkatkan iskemia dengan adanya peningkatan ketidakseimbangan suplai dan kebutuhan oksigen.
Gambar 2.4 Kurva kesintasan Kaplan-Meier event-free berdasarkan adanya anemia.14
Anemia merupakan prediktor independen untuk terjadinya MACE pada pasien SKA dengan HR 3,008, 95%Cl, 2,137-4,234, (p<0,0001). Anemia menyebabkan
penurunan penghantaran oksigen terhadap miokard yang mengalami injury berhubungan dengan peningkatan ukuran infark, aritmia, dan hipotensi sehingga menyebabkan disfungsi miokard yang progresif yang akhirnya meningkatkan risiko terjadinya MACE pada pasien SKA dengan anemia.14
2.3.5. Hitung Leukosit
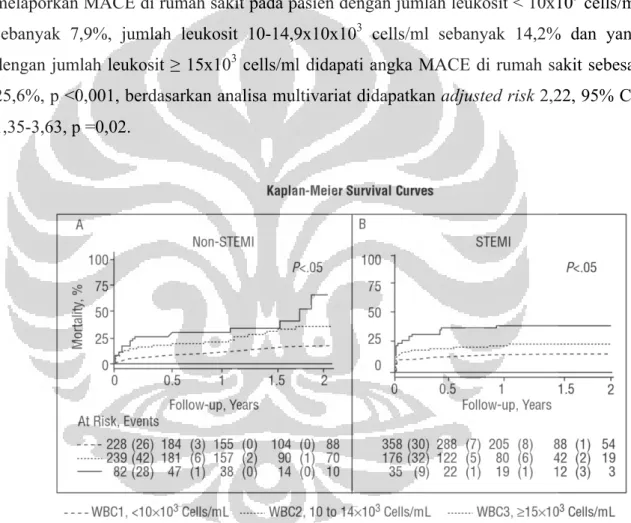
Peningkatan jumlah hitung leukosit yang merupakan indikator inflamasi sistemik merupakan prediktor terjadinya MACE pada pasien SKA. Julio dkk,15 pada studinya melaporkan MACE di rumah sakit pada pasien dengan jumlah leukosit < 10x103 cells/ml
sebanyak 7,9%, jumlah leukosit 10-14,9x10x103 cells/ml sebanyak 14,2% dan yang
dengan jumlah leukosit ≥ 15x103 cells/ml didapati angka MACE di rumah sakit sebesar 25,6%, p <0,001, berdasarkan analisa multivariat didapatkan adjusted risk 2,22, 95% Cl, 1,35-3,63, p =0,02.
Gambar 2.5 Perbedaan signifikan dalam all cause mortality berdasarkan kategori jumlah hitung leukosit yang dinilai dengan kurva Kaplan-Meier.15
Hubungan antara peningkatan jumlah hitung leukosit dengan risiko terjadinya MACE pada pasien SKA berdasarkan mekanisme adanya perubahan pada mikrosirkulasi, keadaan hiperkoagulasi, fenomena no-reflow, kardiotoksisitas tidak langsung yang dimediasi oleh sitokin proinflamatori, promosi dari injuri iskemia reperfusi dan perluasan dari infark miokard akut.
Universitas Indonesia
Respon leukosit yang terjadi pada pasien SKA merupakan bagian utama dari respon pemulihan inflamasi yang diinisiasi untuk menggantikan jaringan nekrotik dengan jaringan parut, sehingga daerah nekrosis yang lebih luas akan lebih meningkatkan respon leukosit baik secara lokal maupun sistemik.
2.3.7. Nilai Kreatinin
Risiko terjadinya MACE pada pasien SKA meningkat pada pasien yang disertai peningkatan nilai kreatinin sehingga nilai kreatinin dapat dijadikan prediktor independen untuk terjadinya MACE di rumah sakit pada pasien SKA. Junichi dkk,16 pada studinya
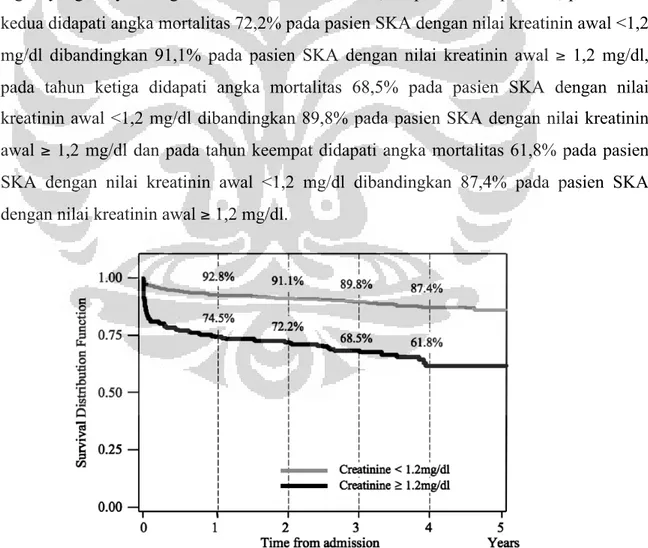
melaporkan berdasarkan kurva kesintasan menurut nilai kreatinin didapati pada pasien SKA yang mengalami peningkatan nilai kreatinin pada saat admisi ≥ 1,2 mg/dl
mengalami mortalitas 75,5% dibandingkan pasien SKA dengan nilai kreatinin < 1,2 mg/dl yang hanya mengalami mortalitas sebesar 92,8% pada tahun pertama, pada tahun kedua didapati angka mortalitas 72,2% pada pasien SKA dengan nilai kreatinin awal <1,2 mg/dl dibandingkan 91,1% pada pasien SKA dengan nilai kreatinin awal ≥ 1,2 mg/dl,
pada tahun ketiga didapati angka mortalitas 68,5% pada pasien SKA dengan nilai kreatinin awal <1,2 mg/dl dibandingkan 89,8% pada pasien SKA dengan nilai kreatinin awal ≥ 1,2 mg/dl dan pada tahun keempat didapati angka mortalitas 61,8% pada pasien
SKA dengan nilai kreatinin awal <1,2 mg/dl dibandingkan 87,4% pada pasien SKA dengan nilai kreatinin awal ≥ 1,2 mg/dl.
Gambar 2.6 Kurva kesintasan Kaplan meier pasien sindrom koroner akut berdasarkan kategori nilai serum kreatinin.16
Angka mortalitas total didapati 17,8% pada pasien SKA yang dengan nilai kreatinin admisi ≥ 1,2 mg/dl dibandingkan 7,7% pada pasien SKA yang dengan nilai
kreatinin < 1,2 mg/dl, dan berdasarkan analisa regresi multivariat didapatkan nilai prediktif dari konsentrasi serum kreatinin saat admisi dengan adjusted HR 1,43, 95% IK, 1,03-1,99, p<0,03. Pada pasien dengan peningkatan nilai kraetinin didapati usia lebih tua, killip kelas lebih tinggi, hipertensi, penyakit multi pembuluh darah dan memiliki riwayat infark miokard, namun efek peningkatan konsentrasi serum kreatinin terhadap mortalitas independen terhadap faktor risiko ini berdasarkan model multivariat.
Konsentrasi serum kreatinin berkorelasi dengan stress oksidatif, disfungsi endotel dan aterosklerosis yang lebih progresif sehingga berkontribusi terhadap risiko kardiovaskular yang lebih tinggi. Peningkatan nilai kreatinin merefleksikan mekanisme patofisiologi klinis berupa penurunan curah jantung yang menyebabkan penurunan aliran darah ginjal, volume overload kronik dan disfungsi diastolik ventrikel kiri, hal ini diduga memiliki peranan utama pada terjadinya MACE pada pasien SKA yang disertai peningkatan nilai kreatinin.
2.3.7. Nilai Asam Urat
Konsentrasi asam urat berkorelasi dengan klasifikasi Killip yang diduga berhubungan positif dengan derajat disfungsi ventrikel kiri sehingga hiperurisemia berhubungan dengan laju mortalitas pada pasien dengan SKA. Pasien yang disertai MACE jangka pendek memiliki konsentrasi asam urat yang tinggi, Sunao dkk,17 pada studinya melaporkan pasien dengan kadar asam urat >399 µmol/L memiliki risiko MACE 30 hari >3 kali dibandingkan pasien dengan kadar asam urat < 274 µmol/L. Pada pasien dengan kadar asam urat >399 µmol/L didapati angka MACE 30 hari 14%, OR 2,830, 95%Cl, 1,521 - 5,267 (p<0,001), dan berdasarkan analisis multivariat didapatkan variabel asam urat (per µmol/L ) memiliki OR 1,004, 95%Cl, 1,002-1,006, p<0,0001.
Konsentrasi asam urat yang tinggi saat masuk rumah sakit berkorelasi kuat dengan MACE pada pasien SKA. Penambahan kelas killip terhadap konsentrasi serum asam urat dapat meningkatkan kekuatan nilai prognostik. Konsentrasi serum asam urat berkorelasi signifikan dengan jenis kelamin laki-laki, indeks massa tubuh, konsentrasi kreatinin serum dan hipertensi. Konsentrasi serum asam urat dipengaruhi oleh klasifikasi
Universitas Indonesia
kelas killip, dimana hal ini disebabkan oleh karena adanya penurunan cardiac output
pada pasien SKA.
Gambar 2.7 Kesintasan pasien pasca sindrom koroner akut berdasarkan konsentrasi serum asam urat <274 µmol/L (garis tipis), 274-333 µmol/L (garis putus pendek), 333-399 µmol/L (garis putus panjang dan > 399 µμmol/L (garis tebal) .17
Pasien SKA yang mengalami infark pada miokard menyebabkan hipoperfusi jaringan dan hipoksia yang akan memicu aktivasi xanthine oxidase dan produksi stress oksidatif dimana xanthine oxidase dan stress oksidatif direfleksikan oleh konsentrasi serum asam urat. Asam urat bukan hanya sebagai petanda evaluasi namun juga sebagai petanda kausatif mortalitas pada pasien dengan SKA.
2.3.8. Enzim Jantung (Creatin Kinase MB dan Troponin T)
Troponin meningkatkan akurasi diagnosis awal pasien dengan SKA dan membantu identifikasi pasien yang memiliki risiko tinggi untuk terjadinya MACE. Nilai troponin berkorelasi signifikan dengan peningkatan usia dan adanya faktor risiko utama kardiovaskular. Donald dkk,35 pada studinya melaporkan pasien SKA dengan nilai high sensitive troponin T (hs TnT) 15-2070 ng/L memiliki risiko 6 kali untuk terjadinya MACE dibandingkan yang memiliki nilai hsTnT <7 ng/L (unadjusted RR 6,11, 95%Cl, 2,98-12,50).
Gambar 2.8 Kurva Kaplan-Meier insidensi kumulatif major adverse cardiac events 30 bulan berdasarkan nilai troponin.35
Pasien dengan peningkatan nilai troponin yang persisten memiliki 3 kali risiko untuk terjadinya MACE dibanding yang memiliki nilai troponin rendah (unadjusted RR 3,39, 95%Cl, 2,02-5,68, p<0,001). Nilai troponin merupakan prediktor terjadinya MACE pada pasien SKA tanpa melihat ada atau tidaknya disfungsi ventrikel kiri. Peningkatan nilai troponin pada pasien SKA yang diduga berhubungan dengan tingginya gabungan beban risiko penyakit kardiovaskular (hipertensi, diabetes melitus dan gangguan fungsi sistolik ventrikel kiri), juga berkorelasi kuat dengan penurunan fungsi ginjal menyebabkan gangguan bersihan troponin pada sirkulasi, hal ini merupakan indikator prognostik untuk terjadinya MACE pada pasien SKA.
Creatine Kinase-MB (CKMB) merupakan petanda diagnostik dan prognostik enzim jantung pada infark miokard akut, nilai CKMB pada saat masuk rumah sakit memiliki korelasi positif dengan laju mortalitas pada pasien SKA. John dkk,36 pada studinya mendapatkan pasien dengan nilai CKMB yang lebih tinggi sering disertai usia lebih lanjut, laki-laki dan perokok. Pasien ini sering disertai tekanan darah sistolik yang lebih rendah pada saat masuk, dan sering disertai deviasi ST segmen. Risiko mortalitas 30 hari tertinggi dimulai pada pasien dengan kategori nilai CKMB diatas batas normal.