HBA1C TINGGI SEBAGAI FAKTOR RISIKO
NEUROPATI DIABETIK PERIFER DI RUMAH SAKIT
UMUM PUSAT SANGLAH DENPASAR
SRI YENNI TRISNAWATI, GS
PROGRAM PASCASARJANA
UNIVERSITAS UDAYANA
i
HBA1C TINGGI SEBAGAI FAKTOR RISIKO
NEUROPATI DIABETIK PERIFER DI RUMAH SAKIT
UMUM PUSAT SANGLAH DENPASAR
SRI YENNI TRISNAWATI, GS NIM 101468202
PROGRAM MAGISTER
PROGRAM STUDI ILMU BIOMEDIK
PROGRAM PASCASARJANA
UNIVERSITAS UDAYANA
DENPASAR
ii
Tesis untuk Memperoleh Gelar Magister
pada Program Magister, Program Studi Ilmu Biomedik Program Pascasarjana Universitas Udayana
SRI YENNI TRISNAWATI, GS NIM 101468202
PROGRAM MAGISTER
PROGRAM STUDI ILMU BIOMEDIK
PROGRAM PASCASARJANA
UNIVERSITAS UDAYANA
DENPASAR
iii
PADA TANGGAL 2 OKTOBER 2014
Pembimbing I, Pembimbing II,
Dr. dr. Thomas Eko Purwata, Sp.S(K) dr. IGN. Purna Putra, Sp.S(K) NIP.195404201982111001 NIP.195403301983031001
Mengetahui,
Plt. Ketua Program Studi Neurologi FK UNUD/RSUP Sanglah Denpasar,
Dr. dr. A.A.A. Putri Laksmidewi, Sp.S(K) NIP 196304031988032003
Ketua Program Studi Ilmu Biomedik Program Pascasarjana
Universitas Udayana,
Prof. Dr. dr. Wimpie Pangkahila, Sp.And, FAACS NIP 194612131971071001
Direktur Program Pascasarjana Universitas Udayana,
iv
Panitia Penguji Tesis Berdasarkan SK Rektor Universitas Udayana No: 3592/UNI4.4/HK/2014
Tertanggal: 30 September 2014
Penguji :
1. Dr. dr. Thomas Eko Purwata, SpS (K) 2. dr. IGN Purna Putra, SpS (K)
3. dr. AABN Nuartha, Sp.S(K)
vi
Ida Sang Hyang Widhi Wasa/Tuhan Yang Maha Esa, karena atas asung wara nugraha-Nya maka tesis ini dapat diselesaikan sebagai persyaratan untuk mendapatkan gelar dokter spesialis saraf.
Pada kesempatan ini perkenankanlah penulis mengucapkan terimakasih yang sebesar-besarnya kepada berbagai pihak yang telah berperan sehingga penulis dapat menempuh Pendidikan Dokter Spesialis I sampai tersusunnya karya akhir ini.
Kepada Dr. dr. Thomas Eko Purwata, Sp.S(K) dan dr. I.G.N. Purna Putra, Sp.S(K) selaku pembimbing Tesis yang dengan penuh perhatian dan kesabaran telah memberikan dorongan, semangat, bimbingan, dan saran selama penulis mengikuti pendidikan, khususnya dalam menyelesaikan tesis ini. Kepada dr. I Putu Eka Widyadharma, M.Sc, Sp.S selaku pembimbing akademik dan pembimbing statistik yang telah banyak memberikan perbaikan dalam penyusunan tesis ini.
vii
Ucapan terima kasih yang sebesar-besarnya juga penulis ucapkan kepada Direktur Program Pascasarjana Universitas Udayana, Prof. Dr. dr. A.A. Raka Sudewi, Sp.S(K) dan Ketua Program Studi Ilmu Biomedik Program Pascasarjana Universitas Udayana, Prof. Dr. dr. Wimpie Pangkahila, Sp.And, FAACS atas izin dan kesempatan yang diberikan kepada penulis untuk mengikuti program Magister Program Studi Ilmu Biomedik Program Pascasarjana Universitas Udayana.
viii
penguji, dr. A.A.B.N. Nuartha, Sp.S(K), Dr. dr. D.P.G. Purwa Samatra, Sp.S(K), dr. I Made Oka Adnyana, Sp.S(K), Dr. dr. Thomas Eko Purwata, Sp.S(K), dr. I.G.N. Purna Putra, Sp.S(K), Dr. dr. A.A.A. Putri Laksmidewi, Sp.S(K), dr. Anna M.G. Sinardja, Sp.S(K) yang telah membantu, memberi dorongan semangat, saran, dan koreksi dari tahap praproposal, ujian proposal, seminar hasil penelitian, ujian hasil penelitian hingga ujian akhir tesis.
Terimakasih penulis ucapkan kepada Kepala Bagian/SMF Ilmu Penyakit Saraf FK UNUD/RSUP Sanglah dr. A.A.B.N. Nuartha, Sp.S(K) dan Dr. dr. D.P.G. Purwa Samatra, Sp.S(K) selaku Kepala Bagian/SMF Ilmu Penyakit Saraf FK UNUD/RSUP Sanglah saat penulis diterima sebagai PPDS Neurologi atas kesempatan untuk menyelesaikan tesis ini.
Kepada Plt. Ketua Program Studi Pendidikan Dokter Spesialis I Ilmu Penyakit Saraf FK UNUD/RSUP Sanglah, Dr. dr. A.A.A. Putri Laksmidewi, Sp.S(K) dan dr. I Made Oka Adnyana, Sp.S(K) selaku Ketua Program Studi Pendidikan Dokter Spesialis I Ilmu Penyakit Saraf FK UNUD/RSUP Sanglah pada saat penulis diterima, atas kesempatan dan fasilitas yang diberikan kepada penulis untuk mengikuti dan menyelesaikan Pendidikan Dokter Spesialis I Ilmu Penyakit Saraf FK UNUD/RSUP Sanglah.
ix
Eko Purwata, Sp.S(K), Dr. dr. A.A.A. Putri Laksmidewi, Sp.S(K), dr. Anna M.G. Sinardja, Sp.S(K), dr. A.A.A. Meidiary, Sp.S, dr. I.B. Kusuma Putra, Sp.S, dr. I Komang Arimbawa, Sp.S, dr. Desak Ketut Indrasari Utami, Sp.S, dr. Putu Eka Widyadharma, M.Sc, Sp.S, dr. Kumara Tini, Sp.S, FINS, dr. Ketut Widyastuti, Sp.S, dr. Ni Made Susilawathi, Sp.S, dr. I.A Sri Indrayani, Sp.S, dr. Ni Putu Witari, Sp.S yang telah memberikan segala arahan, dorongan, bimbingan, dan saran selama penulis mengikuti pendidikan ini.
Terima kasih penulis tujukan kepada semua teman sejawat PPDS Neurologi FK UNUD/RSUP Sanglah Denpasar atas kerjasama, dorongan semangat, dan pengertian teman-teman selama mengikuti pendidikan ini, khususnya dr. Yoanes Gondowardaja, Sp.S, dr. I Made Domy Astika, Sp.S, dr. Ni Md. Yuli Artini, Sp.S, dr. Ernesta P. Ginting, Sp.S, dr. Khristi Handayani, dr. Octavianus. Terimakasih kepada teman-teman seperjuangan penulis dr. Widyantara, dr. I.A Sri Wijayanti, dr. Agus Antara, dr. Bhaskoro, dr. Darsana atas kerjasama dan dorongan selama penulis mengikuti pendidikan dan membantu pelaksanaan penelitian ini.
x
disertai penghargaan kepada seluruh pasien DM dan keluarganya atas bantuan dan kerjasamanya selama melaksanakan penelitian ini.
xi
melimpahkan karunia-NYA kepada semua pihak yang telah membantu pelaksanaan dan penyelesaian tesis ini.
Denpasar, 30 September 2014
xiii
Neuropati merupakan komplikasi tersering yang berhubungan dengan Diabetes Melitus (DM) dan Neuropati Diabetik Perifer (NDP) merupakan bentuk paling umum dari Neuropati Diabetik (ND) yang berhubungan dengan morbiditas dan disabilitas yang signifikan menurunkan kualitas hidup. Prevalensi NDP diperkirakan bervariasi, secara umum diketahui bahwa setidaknya 50% pasien dengan diabetes terkena NDP. NDP juga sering terlihat pada penderita DM yang memiliki masalah dengan tidak terkontrolnya glukosa darah yang salah satunya dapat dinilai dari kadar Glycocylated Haemoglobin (HbA1c). Tujuan penelitian ini untuk mengetahui DM tipe 2 dengan kadar HbA1c tinggi sebagai faktor risiko NDP di RSUP Sanglah.
Penelitian ini merupakan penelitian kasus kontrol terhadap 86 penderita DM tipe 2 yang menjalani pengobatan di poliklinik Diabetes dan Saraf RSUP Sanglah selama bulan April hingga Agustus 2014. Subyek yang memenuhi kriteria eligibilitas dikelompokkan sebagai kasus dan kontrol masing-masing berjumlah 43 orang. NDP diperiksa dengan menggunakan MDNS. Seluruh data dianalisis dengan analisis statistik. Data karakteristik dianalisis secara deskriptif.Analisis bivariat untuk uji hipotesis variabel bebas dan variabel tergantung berskala nominal dengan metode Chi-Square.Tingkat hubungan antar variabel dinilai dengan Odds Ratio dan tingkat kemaknaan dengan α = 5%. faktor risiko NDP di RSUP Sanglah.
xiv
Neuropathy is a common complication of DM (Diabetes Melitus). Diabetic Peripheral Neuropathy (DPN), the most common type of it, is confined to disability and morbidity of DM patient. This condition is decreasing patient’s Quality of Life significantly. Prevalence of DPN is vary, approximately 50% of DM patient suffer from DPN, especially those with uncontrolled blood glycemic index. This condition determined from the HbA1C level in blood. This study is aim to know that DM Type 2 with a high HbA1C level is a risk factor of DPN at Sanglah General Hospital.
This was a case control study enrolled for 86 patients with DM type 2 that came to Diabetic Outpatient Ward and Neurology Outpatient Ward during April unto August 2014. Eligible subjects were grouped as a case and a control one, in which there was 43 subjects for each group. DPN was evaluated by MDNS. Characteristic data analyzed with descriptive method. Chi square, one of bivariate analyze method, was held to test the independent nominal variable and dependent one. Level of relationship between both variables was tested with Odds Ratio with level of significance is α = 5%.
The result revealed that DPN in DM type 2 patient with high HbA1c level occurred in greater number in men (51,2%). The average age is 56 years old. The most stage of DPN found was stage 2 (53,5%). In bivariate test, there was a significant relationship between high level HbA1C in DM type 2 and DPN with OR 4,82 (CI 95%; 1,931-12,041).
The study conclude that DM type 2 with a high level of HbA1C is a risk factor of DPN at Sanglah General Hospital.
xv
PRASYARAT GELAR ……… ii
LEMBAR PENGESAHAN ……….… iii
LEMBAR PANITIA PENGUJI TESIS... iv
SURAT PERNYATAAN BEBAS PLAGIAT... v
UCAPAN TERIMA KASIH ……… vi
DAFTAR SINGKATAN ……… xix
DAFTAR LAMPIRAN ……… xx
2.1 Tinjauan Umum Diabetes Melitus………...….. 7
2.2 Glycocylated Haemoglobin (HbA1c)…………...…... 9
2.3 Neuropati Diabetik …..…..…………...……….…... 10
2.3.1 Definisi... 11
2.3.2 Klasifikasi Neuropati Diabetik... 11
2.4 Neuropati Diabetik Perifer...………... 13
2.4.1 Patofisiologi NDP... 14
2.4.2 Gejala Klinis NDP... 23
2.4.3 Histopatologi... 33
2.5 Hubungan Hiperglikemi dengan NDP …………...…… 35
BAB III KERANGKA BERPIKIR, KONSEP DANHIPOTESIS PENELITIAN... 39
3.1 Kerangka Berpikir ... 39
3.2 Kerangka Konsep ... 41
3.3 Hipotesis Penelitian ... 42
BAB IV METODE PENELITIAN... 43
4.1 Rancangan Penelitian ... 43
4.2 Tempat dan Waktu Penelitian ... 44
4.3 Ruang Lingkup Penelitian ... 44
xvi
4.4.3.3 Kriteria Eksklusi Kasus dan Kontrol 45
4.4.4 Besar Sampel ... 46
4.4.5 Teknik Pengambilan sampel ... 46
4.5 Variabel Penelitian... 47
4.6 Definisi Operasional Variabel... 47
4.7 Alat Pengumpulan Data ... 51
4.8 Prosedur Penelitian ... 51
4.9 Pengolahan dan Analisis Data ... 54
BAB V HASIL PENELITIAN ... 55
5.1 Karakteristik Subjek Penelitian ... 55
5.2 Analisis Bivariat Kadar HbA1c Tinggi dengan NDP pada Penderita DM Tipe 2... 57
5.3 Analisis Bivariat Faktor-faktor Lain yang Berpengaruh Terhadap Kejadian NDP pada Penderita DM Tipe 2……….. 58
5.4 Faktor Risiko Independen Terhadap NDP... 61
BAB VI PEMBAHASAN ………... 63
6.1 Karakteristik Subjek Penelitian ... 63
6.2 Hubungan antara Kadar HbA1c dengan NDP pada Penderita DM Tipe 2... 66
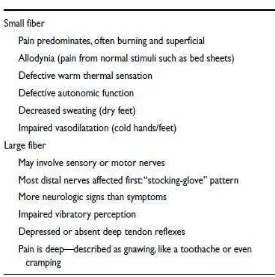
xviii Gejala Klinis Small dan Large Fibre Diabetic
xix
cAFT : Cardiovascular Autonomic F unction DAG : Diacylglycerol
DM : Diabetes Mellitus
DPN : Sensorimotor Diabetic Peripheral Neuropathy GFAT : Glutamine Fructose-6 Phosphateamidotransferase IGT : gangguan toleransi glukosa
GLA : Gamma-Linolenic Acid
KAD : Ketoasidosis Diabetik-Koma Diabetik KHONK : Koma Hiperosmolar Non-Ketotik MAP kinase : Mitogen Activated Protein Kinase
MRI : Magnetic Resonance Imaging
MDNS : Michigan Diabetic Neuropathy Score
NADPH : Nicotinamide Adenine Dinucleotide Phosphate Hydrogen ND : Neuropati Diabetik
NDP : Neuropati Diabetik Perifer NND : Nyeri Neuropati Diabetik NGF : Nerve Growth Factor NO : Nitric Oxide
xx Lampiran 1
Lampiran 2 Lampiran 3 Lampiran 4 Lampiran 5 Lampiran 6 Lampiran 7
Keterangan Kelaikan Etik……….... Penjelasan dan Form Persetujuan Penelitian.……... Kuisioner Penelitian...…………..… MDNS………... Surat Ijin dari RSUP Sanglah Denpasar... Data Subjek Penelitian... Analisis Statistik ...
1 BAB I PENDAHULUAN
1.1 Latar Belakang Masalah
Neuropati merupakan komplikasi tersering yang berhubungan dengan Diabetes Melitus (DM) dan Sensorimotor Diabetic Peripheral Neuropathy atau Neuropati Diabetik Perifer (NDP) merupakan bentuk paling umum dari Neuropati Diabetik (ND) yang berhubungan dengan morbiditas dan disabilitas yang signifikan menurunkan kualitas hidup.
Jumlah penderita DM di dunia dari tahun ke tahun terus mengalami peningkatan, hal ini sangat terkait dengan jumlah populasi penduduk yang meningkat, angka harapan hidup bertambah, urbanisasi yang mengubah pola hidup tradisional ke pola hidup modern, prevalensi obesitas yang meningkat, dan kegiatan fisik yang cenderung berkurang. DM perlu diamati karena sifat penyakit yang kronik progresif, jumlah penderita semakin meningkat dan banyak dampak negatif yang ditimbulkan (Lopez, 2011).
yang berusia di atas 20 tahun sebesar 133 juta jiwa, maka pada tahun 2003 diperkirakan terdapat penderita DM di daerah urban sejumlah 8,2 juta dan di daerah rural sejumlah 5,5 juta. Selanjutnya berdasarkan pola pertambahan penduduk diperkirakan pada tahun 2030 akan terdapat 194 juta penduduk yang berusia di atas 20 tahun. Dari 194 juta penduduk yang berusia diatas 20 tahun, diperkirakan terdapat penderita DM sebesar 12 juta untuk daerah perkotaan, dan 8,1 juta di daerah pedesaan (PERKENI, 2011).
NDP merupakan ND yang paling sering ditemukan, yang bermanifestasi progresif lambat, simetris dengan pola gloves and stocking. Prevalensi NDP diperkirakan bervariasi berdasarkan kriteria yang digunakan dalam mendiagnosis NDP, secara umum diketahui bahwa setidaknya 50% pasien dengan diabetes terkena NDP. Konsensus San Antonio merekomendasikan bahwa diagnosis ND paling sedikit memenuhi satu dari lima kategori yang diukur yaitu skor gejala, skor pemeriksaan fisik, quantitative sensory testing (QST), cardiovascular autonomic function (cAFT) dan elektrodiagnostik. Berdasarkan uraian diatas, maka deteksi dini NDP sangat penting pada pasien dengan diabetes karena pencegahan bisa menurunkan morbiditas dan mortalitas, tetapi tidak ada baku emas untuk mendiagnosis polineuropati (Dobretsov dkk, 2007).
yang memiliki masalah dengan tidak terkontrolnya glukosa darah yang salah satunya dapat dinilai dari kadar Glycocylated Haemoglobin (HbA1c) (Tesfaye, 2004).
Penelitian-penelitian pada penderita DM tipe 1 dan DM tipe 2 memperlihatkan bahwa buruknya kontrol glukosa darah yang dapat dinilai dari tingginya nilai HbA1c, walaupun belum ada korelasi yang berlangsung antara beratnya peninggian HbA1c dengan beratnya ND (Kolegium, 2009).
Tomic dkk. (2003) melakukan penelitian obesitas sebagai faktor risiko untuk komplikasi mikrovaskular dan neuropati pada penderita diabetes, didapatkan hasil bahwa obesitas sendiri atau kombinasi dengan kualitas dari kontrol metabolik (HbA1c), tekanan darah sistolik dan diastolik dan kolesterol LDL sebagai faktor risiko komplikasi mikrovaskular dan neuropati.
Tamer dkk. (2006) dalam penelitiannya mendapatkan adanya hubungan yang signifikan antara level HbA1c, durasi menderita DM, merokok, jenis kelamin laki-laki, dan penggunaan insulin dengan ND pada pasien DM. Dalam penelitian ini tidak didapatkan adanya hubungan antara umur, hipertensi, hiperkolesterolemia, dan hipertrigliseridemia dengan terjadinya ND.
termasuk ND. Hal ini memperkirakan bahwa terdapat faktor lain yang juga ikut berperan selain kontrol glukosa darah dan durasi penyakit (Tesfaye, 2004).
Keparahan dan durasi hiperglikemia memainkan peranan penting dalam patogenesis ND. Tetapi pada praktek klinis didapatkan bahwa penderita DM dengan nyeri neuropati atau berkembangnya neuropati berbeda pada orang-orang yang memiliki nilai HbA1c dan durasi menderita DM yang hampir mirip. Dari hal ini, diperoleh suatu gagasan bahwa hiperglikemia saja tidak cukup untuk perkembangan proses neuropati (Erdoğan, 2012).
Erdoğan (2012), pada penelitiannya mendapatkan adanya perbedaan eksitabilitas
yang signifikan pada dua kelompok diabetes yang memiliki nilai gula darah yang sama. Hasil ini memperkirakan bahwa hiperglikemia tidak cukup berperan dalam perkembangan NDP. Respon personal dari masing-masing pasien terhadap hiperglikemia dan fungsi saluran ion diperkirakan juga memainkan peranan penting dalam perkembangan NDP.
Berdasarkan uraian diatas maka dapat disimpulkan bahwa hingga saat ini masih terdapat pendapat bahwa nilai HbA1c normal atau rendah masih memiliki risiko untuk terjadinya NDP pada penderita DM tipe 2. Sehingga penelitian ini mencoba mencari DM tipe 2 dengan kadar HbA1c tinggi sebagai faktor risiko NDP di RSUP Sanglah.
1.2 Rumusan Masalah
Apakah DM tipe 2 dengan kadar HbA1c tinggi sebagai faktor risiko NDP di RSUP Sanglah?
1.3 Tujuan Penelitian
Untuk mengetahui DM tipe 2 dengan kadar HbA1c tinggi sebagai faktor risiko NDP pada penderita DM tipe 2 di RSUP Sanglah.
1.4Manfaat Penelitian 1.4.1 Manfaat ilmiah
1.4.2 Manfaat praktis
7 BAB II
KAJIAN PUSTAKA
2.1 Tinjauan Umum Diabetes Melitus
Diabetes Melitus (DM) merupakan suatu kelompok penyakit metabolik dengan karakteristik hiperglikemia yang terjadi karena kelainan sekresi insulin, kerja insulin atau keduanya. DM merupakan penyakit kronis yang membutuhkan pelayanan kesehatan dan edukasi pada pasien untuk mencegah terjadinya komplikasi akut dan menurunkan risiko komplikasi jangka panjang. Hiperglikemia kronis yang terjadi pada penderita DM berkaitan dengan kerusakan jangka panjang, disfungsi, dan kegagalan dari berbagai fungsi organ terutama mata, ginjal, sistem saraf, jantung, dan pembuluh darah (ADA, 2012).
Berbagai keluhan dapat ditemukan pada penderita diabetes. Kecurigaan adanya DM perlu dipikirkan apabila terdapat keluhan klasik seperti poliuria, polidipsia, polifagia, dan penurunan berat badan yang tidak dapat dijelaskan sebabnya. Dapat pula disertai keluhan lain yang berupa lemah badan, kesemutan, gatal, mata kabur, dan disfungsi ereksi pada pria, serta pruritus vulva pada wanita. Diagnosis DM dapat ditegakkan melalui tiga cara, yaitu (PERKENI, 2011):
1. Jika keluhan klasik ditemukan, maka pemeriksaan glukosa plasma sewaktu >200 mg/dL sudah cukup untuk menegakkan diagnosis DM.
3. Tes toleransi glukosa oral (TTGO). Meskipun TTGO dengan beban 75 gram glukosa lebih sensitif dan spesifik dibanding dengan pemeriksaan glukosa plasma puasa, namun pemeriksaan ini memiliki keterbatasan tersendiri. TTGO sulit untuk dilakukan berulang-ulang dan dalam praktek sangat jarang dilakukan karena membutuhkan persiapan khusus.
Penderita DM bila tidak dikelola dengan baik akan berpotensi mengalami penyulit, baik penyulit yang bersifat akut maupun kronik. Menurut PERKENI, 2011, penyulit akut DM dapat berupa:
a. Hipoglikemia, diagnosis ditegakkan apabila terdapat gejala klinis seperti lapar, gemetar, keringat dingin, pusing, gelisah, hingga koma dan disertai kadar glukosa darah <30-60 mg/dL.
b. Ketoasidosis Diabetik (KAD), merupakan komplikasi akut diabetes yang ditandai dengan peningkatan glukosa darah yang tinggi (300-600 mg/dL), disertai dengan adanya tanda dan gejala asidosis dan plasma keton (+) kuat. Osmolaritas plasma meningkat (300-320 mOs/mL) dan terjadi peningkatan anion gap.
c. Status Hiperglikemi Hiperosmolar (SHH), pada keadaan ini terjadi peningkatan glukosa darah sangat tinggi (600-1200 mg/dL), tanpa tanda dan gejala asidosis, osmolaritas plasma sangat meningkat (330-380 mOs/mL), plasma keton (+/-), anion gap normal atau sedikit meningkat.
Penyulit kronik dapat berupa:
2. Mikroangiopati, dapat berupa retinopati diabetik, nefropati diabetik. 3. Neuropati
Untuk dapat mencegah terjadinya penyulit kronik, diperlukan pengendalian DM yang baik yang merupakan sasaran terapi. Diabetes terkendali baik, apabila kadar glukosa darah mencapai kadar yang diharapkan serta kadar lipid dan HbA1c juga mencapai kadar yang diharapkan, demikian pula status gizi dan tekanan darah (Cheung dkk, 2009; PERKENI, 2011).
2.2 Glycocylated Haemoglobin (HbA1c)
HbA1c telah digunakan dalam monitor kontrol gula darah pada penderita DM selama tiga dekade. HbA1c didefinisikan sebagai hemoglobin yang terglikosilasi secara ireversibel pada satu atau kedua N-terminal valines dari rantai beta. Definisi ini tidak mengekslusi hemoglobin yang terglikasi pada tempat lain, seperti rantai alpha atau beta (Ginis dkk, 2012).
HbA1c terbentuk melalui jalur non enzimatik akibat dari hemoglobin yang normal terpapar oleh kadar glukosa yang tingi dalam plasma. Keluaran produksi dari produk-produk glikasi pada awalnya bersifat akut dan reversibel yang dipengaruhi oleh hiperglikemia. Produk glikasi tersebut dibentuk di intraselular dan ekstraselular membentuk suatu gugus kombinasi glukosa dan asam amino. Gugus ini merupakan hasil reaksi non enzimatik, yaitu proses penambahan rantai nukleofilik membentuk gugus “shiff base adduct”. Kemudian gugus adduct ini mencapai keseimbangan
bentuk yang lebih stabil daripada produk awalnya. Hal ini akan mencapai keseimbangan dalam periode beberapa minggu. Salah satu jenis protein terglikasi yang dimaksud adalah HbA1c (Sultanpur dkk, 2010; Murugan dkk, 2010).
Saat molekul hemoglobin terglikosilasi, yaitu suatu penumpukan dari hemoglobin terglikasi dalam sel darah merah, dapat merefleksikan kadar rata-rata dari glukosa dimana sel tersebut nantinya dikeluarkan dalam siklus hidupnya. Penilaian HbA1c dapat menilai efektifitas terapi dengan memonitoring regulasi glukosa darah dalam jangka panjang (Sultanpur dkk, 2010).
HbA1c pertama kali dikenal pada tahun 1960 sebagai bentuk glikosilasi dari hemoglobin dan pada tahun 1970, HbA1c pertama kali diajukan sebagai indikator dari toleransi glukosa dan regulasi glukosa pada DM. Sejak tahun 1980-an, HbA1c telah diterima sebagai indek rata-rata kadar glukosa pada pasien DM, ukuran risiko dari perkembangan komplikasi DM, dan sebagai ukuran dari kualitas terapi DM. Tes hemoglobin terglikosilasi, yang disebut juga HbA1c merupakan cara yang digunakan untuk menilai efek perubahan terapi 8 hingga 12 minggu sebelumnya. Tes ini tidak dapat dipergunakan untuk menilai hasil pengobatan jangka pendek. Pemeriksaan HbA1c dianjurkan dilakukan setiap 3 bulan atau minimal 2 kali dalam setahun (PERKENI, 2011., Herman dan Cohen, 2012).
2.3 Neuropati Diabetik
ND pertama kali diperkenalkan oleh Rollo tahun 1798 yang menggambarkan ND sebagai adanya nyeri dan parestesi pada tungkai bawah penderita DM, dimana diagnosis ini ditegakkan setelah mengeksklusi berbagai kondisi lainnya, seperti trauma atau adanya tekanan pada jaringan saraf, defisiensi vitamin B1, B6, B12, E, dan Niasin, alkohol, infeksi (Lyme disease, varicella zoster, Epstein-Barr, Hepatitis C, dan HIV/AIDS), penyakit autoimun (Systemic lupus erythematosus, Rheumatoid arthritis dan Guillain-Barre syndrome), inherited disorder (Charcot Marie-Tooth disease dan Amyloid polyneuropathy), tumor, dan paparan zat beracun (Guerrero dkk, 2012).
2.3.1 Definisi
ND merupakan komplikasi tersering pada DM tipe I dan tipe II ND merupakan suatu kerusakan saraf akibat adanya gangguan metabolisme kadar glukosa darah (Hoogwerf, 2005). Menurut Boulton dkk (2005), ND merupakan kondisi disfungsi saraf perifer yang disebabkan oleh DM bukan karena penyebab lain.
2.3.2 Klasifikasi Neuropati Diabetik
ND dapat diklasifikasi sebagai berikut (Kolegium, 2009):
1. Neuropati perifer yang menyebabkan nyeri atau kehilangan rasa pada jari-jari kaki, kaki, tungkai, tangan, dan lengan.
mempengaruhi saraf-saraf yang mengurus jantung dan tekanan darah, saluran pencernaan, traktus urinarius, organ seks, kelenjar keringat, dan mata.
3. Neuropati proksimal menyebabkan nyeri di paha, panggul, atau pada bokong dan bisa menyebabkan kelemahan pada tungkai.
4. Neuropati fokal menyebabkan kelemahan mendadak dari suatu saraf atau kumpulan saraf yang menyebabkan kelemahan otot atau rasa nyeri dan setiap saraf di badan dapat terkena dan bisa mengenai mata, otot muka, telinga, pelvis, panggul bawah, paha, dan abdomen.
Tabel 2.1
Klasifikasi Neuropati Diabetika (Bhadada dkk, 2001)
______________________________________________________________ A. Diffuse
1. Distal symmetric sensori-motor polyneuropathy
2. Autonomic neuropathy
a. Sudomotor
b. Cardiovascular
c. Gastrointestinal
d. Genitourinary
3. Symmetric proximal lower limb motor neuropathy
(amyotrophy)
B. Focal
1. Cranial neuropathy
2. Radiculopathy/plexopathy
3. Entrapment neuropathy
2.4. Neuropati Diabetik Perifer (NDP)
Neuropati merupakan komplikasi mikrovaskuler tersering yang berhubungan dengan Diabetes dan NDP merupakan bentuk paling umum dari ND. Kelainan ini ditandai oleh nyeri, parestesi, dan berkurangnya gejala sensorik, yang dapat mengenai lebih dari 50% penderita diabetes dengan adanya peningkatan insiden kasus baru sebesar 2% tiap tahunnya. Walaupun prevalensi NDP diperkirakan bervariasi berdasarkan kriteria yang digunakan dalam mendiagnosis NDP, secara umum diketahui bahwa setidaknya 50% pasien dengan diabetes terkena NDP dan sekitar 30-50% pasien dengan prediabetes juga memiliki gejala neuropati (Kaur, 2013).
Keparahan NDP tergantung dari lamanya menderita DM dan level kontrol glukosa darah. Individu dengan NDP memiliki keluhan awal berupa hilangnya sensasi pada bagian distal kaki, dimana 80% berikutnya akan menimbulkan rasa tebal dan tidak sensitif pada kaki tanpa rasa nyeri. Saat hilangnya sensasi ini mencapai pertengahan betis maka penderita akan mulai merasakan hilangnya sensorik dibagian distal ujung-ujung jari tangan (Tesfaye dkk, 2010).
pula pada penelitian kohort dengan 8757 pasien DM berusia 18-70 tahun, diperoleh 33% dari populasi dengan neuropati dan terjadi peningkatan sebesar 50% pada subjek dengan umur yang lebih lanjut. Peningkatan pasien NDP berhubungan dengan lamanya menderita DM, didapatkan pula bahwa NDP juga terjadi pada 10-18% saat diagnosis awal dimana pasien dengan gangguan toleransi glukosa yang dikenal sebagai prediabetes. Skrining prospektif pada pasien denngan oral glucose tolerance test menghasilkan 30-50% pasien dengan “idiopathic” painful sensory neuropathy dengan IGT yang memiliki gejala hampir sama dengan NDP awal dengan predominan gangguan gejala dan tanda sensorik (Feldman dan Vincent, 2004).
2.4.1 Patofisiologi NDP
Gejala dan tanda NDP berdasarkan perubahan patologis pada sistem saraf penderita DM, didapatkan hilangnya serabut saraf besar dan kecil bermielin, kejadian remielinisasi segmental, dan degenerasi aksonal. Perubahan pada struktur serabut saraf terjadi pararel dengan perubahan pada pembuluh darah sekitarnya, seperti menebalnya dinding pembuluh darah kapiler, hiperplasi endotel yang berperan dalam menurunkan tekanan oksigen dan hipoksia, dan penyempitan kapiler yang meliputi serabut saraf kecil bermielin dan serabut saraf C yang tidak bermielin (Kaur, 2013).
utama dalam metabolisme glukosa untuk terjadinya NDP, yaitu (Feldman dan Vincent, 2004):
1. Peningkatan aktivitas jalur polyol yang menimbulkan akumulasi sorbitol dan fruktosa, NADP (P)- Redox imbalance, dan perubahan pada sinyal transduksi. 2. Glikasi protein non enzimatik yang membentuk “advanced glycation end
products” (AGEs)
3. Aktivasi protein Kinase C (PKC) yang menginisiasi respon kaskade stres. 4. Peningkatan Hexosamine pathway flux.
Walaupun secara inisial mekanisme tersebut terlihat berbeda, beberapa bukti penelitian memperkirakan bahwa defek ini saling berhubungan dan secara kolektif bertanggung jawab untuk terjadinya dan perburukan NDP. Berikut akan dijelaskan masing-masing jalur untuk terjadinya NDP, yaitu:
a. Jalur Polyol
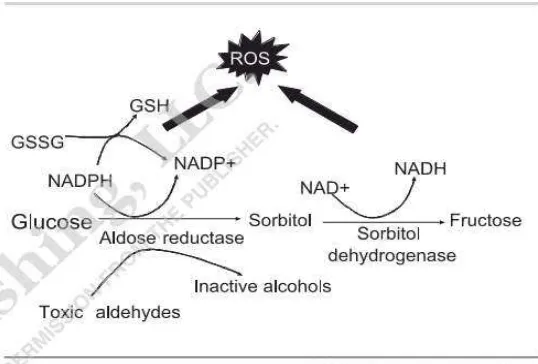
jalur polyol, akan menyebabkan akumulasi sorbitol yang nantinya akan menimbulkan stres osmotik yang mengubah potensial antioksidan dalam sel, dan nantinya akan meningkatkan akumulasi ROS. Pengeluaran produksi fruktosa pada jalur polyol juga menimbulkan pembentukan nonenzymatic glycation / glycoxidation yang dapat meningkatkan ROS yang memediasi kerusakan selular protein dan lipid (Feldman dan Vincent, 2004).
Gambar 2.1
Jalur Polyol (Feldman dan Vincent, 2004)
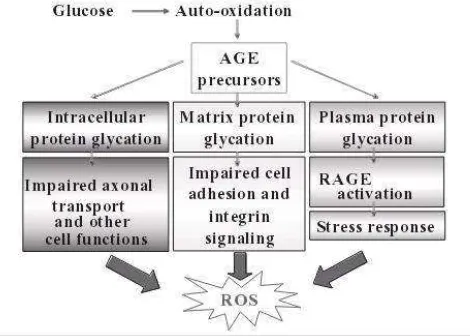
b. Jalur AGE
mengalami perbaikan yang baru menjadi produk glycation awal tipe amadori yang lebih stabil. Reaksi ini bersifat reversibel dan tidak ada bukti yang menggambarkan bahwa produk-produk awal ini berhubungan dengan komplikasi diabetes. Dikatakan pula bahwa beberapa produk glycation awal ini berjalan lambat, yang merupakan reaksi kimiawi dari serial komplek menjadi AGEs. Karena AGEs ini bersifat ireversibel, AGEs ini tidak akan kembali menjadi normal walau hiperglikemia telah dikoreksi tetapi dikatakan bahwa AGEs ini akan terakumulasi dalam perjalanan waktu. Bentuk AGEs di dalam sel akan menimbulkan intra dan ekstraselular cross linking dari agregasi protein dengan protein yang menghasilkan struktur-struktur tersier yang merusak fungsi sel tersebut. Hiperglikemia dan tingginya aliran polyol akan meningkatkan proses ini. AGEs dapat menimbulkan kerusakan neuronal spesifik dengan menghambat transport aksonal yang menimbulkan degenerasi akson. Proses ini berhubungan dengan formasi AGE yang memerlukan transisi metal yang menghasilkan makin banyak formasi AGE (Singh, 2001; Feldman dan Vincent, 2004).
dan memelihara translokasi dari NF-KB dari sitoplasma ke nukleus pada beberapa tipe sel termasuk monosit sirkulasi dan sel endotel (Casellini dan Vinik, 2006).
Reseptor RAGE terdiri dari 2 NF-KB yang berikatan dengan regio promotornya sehingga aktivitasi RAGE menimbulkan translokasi NF-KB yang menghasilkan amplifikasi RAGE dan menimbulkan lingkaran keusakan dan oksidatif stres berkelanjutan (Feldman dan Vincent, 2004).
Gambar 2.2
Jalur AGE (Feldman dan Vincent, 2004)
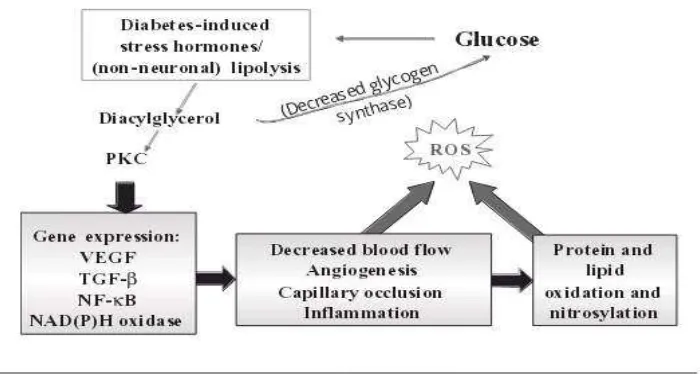
c. Jalur PKC
untuk stres dengan meningkatkan osmolaritas intrasel, seperti mengakumulasi nonpertubing organic osmolytes, seperti sorbitol, mioinositol, dan taurine. Proses ini menurunkan taurine dan mio-inositol. Penurunan dari taurine akan mengurangi ketahanan antioksidan, sedangkan penurunan mio-inositol mempengaruhi sinyal intraselular phosphoinositide, penurunan aktivitas PKC (Rajbhandari dan Piya, 2005).
Peningkatan aktivitas jalur polyol mengaktivasi PKC sebagai stimulasi osmotik dari stress-activated protein kinase. Aktivasi PKC hampir mendekati suatu status redox sel. Pengikatan antioksidan terhadap dopamin katalitik dari aktivitas inhibisi PKC, saat PKC berinteraksi dengan prooksidan, dimana proses ini menjadi teraktivasi. Aktivasi PKC akan menimbulkan aktivasi MAP-kinase dan faktor-faktor transkripsi phosphorylasi yang akan meningkatkan ekspresi gen dan multiple stress-related gen (C-jun kinase dan Heat shock protein) yang nantinya akan merusak sel. Walaupun aktivitas PKC lebih baik terjadi pada retina, ginjal, dan mikrovaskular dibanding saraf, dalam pathogenesis NDP dipercaya sebagai hasil dari efek pada aliran darah vaskular (Kaur, 2013).
Gambar 2.3
Jalur PKC (Feldman dan Vincent, 2004)
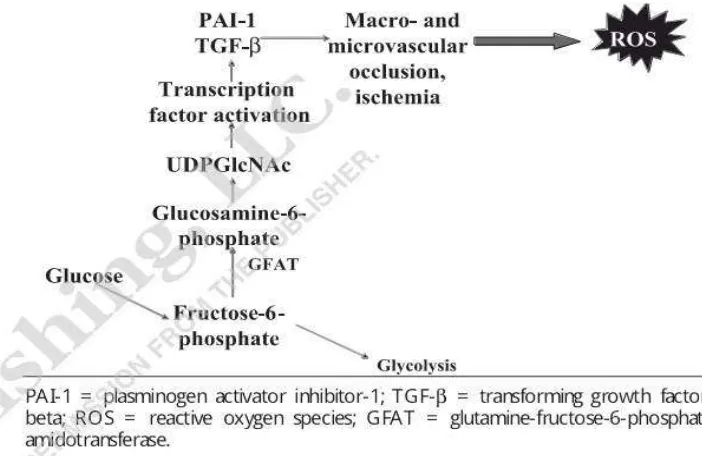
d. Jalur Hexosamine
menimbulkan oklusi mikrovaskular dan memproduksi ROS (Feldman dan Vincent, 2004).
Jalur hexosamine berperan penting dalam DM tipe 2 melalui 2 mekanisme mayor. Nilai batas enzyme glutamine fructose-6 phosphateamidotransferase (GFAT) secara spesifik meningkat secara spontan pada otot binatang tikus dengan DM. Overekspresi dari GFAT ini menyebabkan resistensi insulin dan hiperinsulinemia. Sebagai tambahan, aktivasi dari jalur hexosamine yang menginduksi stres oksidatif melalui generasi dari hidrogen peroksidasi intrasel. Beberapa jalur hexosamine disupresi dengan terapi antioksidan (Kaur, 2013).
Gambar 2.4
e. Stres Oksidatif
Masing-masing dari keempat jalur diatas memiliki kontribusi untuk pembentukan formasi ROS. Reaksi-reaksi ini terjadi melalui jalur polyol yang meningkatkan stres oksidatif dengan menurunkan kofaktor yang berperan dalam ketahanan antioksidan. Melalui produk ROS dari formasi AGEs akan meningkatkan stres oksidatif. Aktivasi PKC menghasilkan penurunan aliran darah, angiogenesis, oklusi kapiler, inflamasi, dan ROS. Jalur hexosamine menimbulkan oklusi makro dan mikrovaskular, iskhemia, dan ROS. Pada neuron yang normal, produk ROS dikontrol, radikal bebas dari superoxide dan hidrogen peroksidase penting dalam fungsi sel normal. Superoxide diproduksi oleh rantai transfer elektron mithocondrial saat nicotinamide adenine dinucleotide (NADH) dioksidasi menjadi NAD+ (Kaur, 2013).
keluaran superoxide dan hidrogen peroksidase bersifat mematikan atau menimbulkan kerusakan pada saraf-saraf (Feldman dan Vincent, 2004).
Peningkatan aktivitas pada jalur-jalur ini menimbulkan disfungsi endotel yang nantinya akan menimbulkan perubahan mikroangiopati dan selanjutnya akan menimbulkan hipoksia jaringan. Hasil selanjutnya pada kerusakan struktur saraf dan neuropati reversibel atau penurunan kecepatan hantar saraf (Tesfaye, 2004).
2.4.2 Gejala Klinis NDP
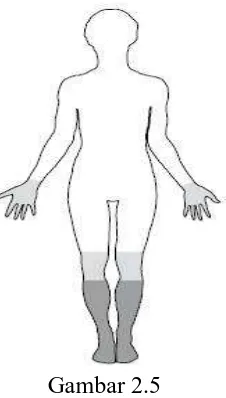
Gambar 2.5
Distribusi Stocking and Glove pada Neuropati Diabetik Perifer (Tanenberg, 2009).
Gejala nyeri seperti rasa terbakar, kesemutan dan parestesi terlihat awal pada 30% pasien. Penting diingat bahwa gejala-gejala tersebut tidak sebagai indikator yang reliabel terhadap keparahan atau beratnya kerusakan saraf. Pasien dengan gejala nyeri yang berat memiliki defisit sensorik yang lebih sedikit dibandingkan pasien dengan gejala tanpa nyeri yang memiliki keluhan rasa tebal pada kaki (Llewelyn, 2003).
Diagnosis NDP biasanya tergantung dari gejala subjektif. Ekslusi penyebab neuropati diabetik seperti alkoholisme, defisiensi vitamin B12, endokrinopati, vaskulitis, paparan logam berat, penggunaan obat-obatan, dan keganasan merupakan hal penting karena penyebab-penyebab ini 10% terjadi pada kasus-kasus neuropati pada penderita DM. Saat gejala tanpa tanda, keparahan dan gejala nyeri dapat dinilai dengan visual analogue scale atau numerical rating scale (0, tidak nyeri; 10 nyeri paling hebat) (Dobretsov dkk, 2007).
Tabel 2.2
Deteksi awal NDP sangat penting untuk mendapatkan pengobatan lebih awal dan sebagai pencegahan untuk kerusakan selanjutnya. Pada praktek klinisnya, deteksi awal dimulai dengan anamnesis riwayat penyakit dan evaluasi gejala sensorik dan motorik. Pemeriksaan fisik meliputi inspeksi pada kaki, evaluasi reflek pergelangan kaki dan lutut, pemeriksaan sensorik meliputi pemeriksaan vibrasi, rasa raba, dan pin prick sensation. Sistem skoring klinis dapat digunakan untuk menilai derajat keparahan neuropati dengan menggunakan gejala dasar, reflek, dan skor sensorik, seperti Toronto Clinical Scoring System (Tesfaye, 2004).
Tabel 2.3
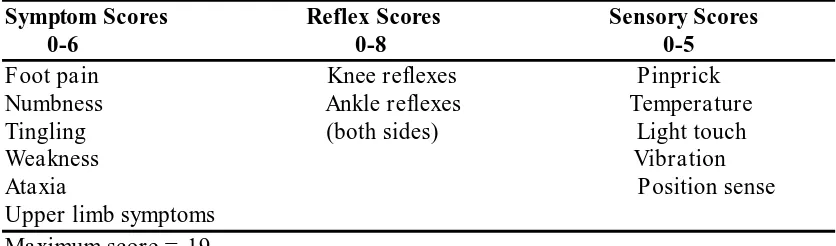
Toronto Clinical Scoring System (Tesfaye, 2004).
Symptom Scores Reflex Scores Sensory Scores 0-6 0-8 0-5 Foot pain Knee reflexes Pinprick Numbness Ankle reflexes Temperature Tingling (both sides) Light touch Weakness Vibration Ataxia Position sense Upper limb symptoms
Maximum score = 19
0-6 = no neuropathy; 6-8 = mild neuropathy: 9-11 = moderate neuropathy
≥ 12 = severe neuropathy
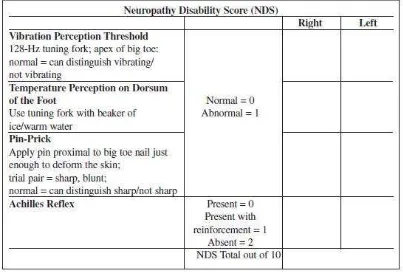
yaitu Neuropathy Disability Score (NDS). Penilaian ini sangat mudah dikerjakan dan hanya memerlukan waktu 1 hingga 2 menit. Skor maksimal untuk defisit neuropati adalah 10 yang mengindikasikan hilangnya seluruh modalitas sensorik dan tidak adanya reflek (Boulton, 2005).
Tabel 2.4
The Modified Neuropathy Disability Score (Boulton, 2005)
memiliki prediksi yang tinggi terjadinya neuropati diabetika dan berkorelasi dengan NDS, seperti tes vibrasi, fungsi otonom dan konduksi saraf (Feldman,1994).
Tabel 2.5
Stadium NDP Berdasarkan MDNS (Feldman, 1994)
Stadium 0 : Skor MDNS < 6, dan gambaran pemeriksaan hantaran saraf abnormal < 2, atau tidak ada neuropati.
Stadium 1 : Skor MDNS <12, dan 2 abnormalitas pemeriksaan hantaran saraf (neuropati ringan).
Stadium 2 : Skor MDNS < 29, dan 3-4 abnormalitas dari pemeriksaan hantaran saraf (neuropati sedang).
Stadium 3 : Skor MDNS < 46, dan 5 atau lebih abnormalitas hantaran saraf (neuropati berat).
Alat lainnya yang mudah dikerjakan untuk skrining adalah Semmes-Weinstein monofilament (SWMF). Pemeriksaan ini menggunakan monofilamen yang terdiri dari filamen nilon yang dapat menilai tekanan persepsi saat dilakukan tekanan yang gentle. SWMF merupakan suatu tes yang mudah digunakan sebagai skrining dalam mengidentifikasi pasien NDP. Pemeriksaan ini dikatakan abnormal bila pasien tidak dapat merasakan 5,07/10 g SWMF pada lebih dari 4 tempat dari 10 tempat yang diperiksa (Boulton, 2005).
QST ini makin sering digunakan untuk mengenal kehilangan sensasi dan iritabilitas pada saraf yang berlebihan (Kolegium, 2009)
Pemeriksaan elektrodiagnostik merupakan pemeriksaan yang sensitif, spesifik, dan tervalidasi dalam menegakkan diagnosis polineuropati. Evaluasi elektrodiagnostik pada umunya meliputi pemeriksaan konduksi saraf atau pemeriksaan kecepatan hantar saraf dan Electro Myo Graphy (EMG) jarum. Dalam mendiagnosis polineuropati, pemeriksaan kecepatan hantar saraf dapat memberikan informasi yang penting. Pemeriksaan kecepatan hantar saraf ini tidak invasif, terstandarisasi, dan merupakan pemeriksaan yang sensitif untuk pemeriksaan fungsional jaringan saraf sensoris dan motoris (Dobretsov dkk, 2007).
somatosensorik. Quantitative sensory testing memperlihatkan adanya penurunan persepsi vibrasi dan termal (Tesfaye, 2004).
Pemeriksaan kecepatan hantar saraf motorik memperlihatkan hal yang serupa pada jaringan saraf sensorik, walaupun saraf motorik jarang telibat. Reduksi pada kecepatan hantar saraf juga terlihat serupa pada jaringan sensorik. Latensi distal motorik terlihat adanya sedikit pemanjangan, terutama pada ekstremitas bawah. Demielinisasi segmental yang ditandai dengan adanya blok konduksi dan atau temporal dispersion terjadi kurang dari 10% pasien NDP. Pemeriksaan F-Wave memperlihatkan perlambatan difus saraf motorik. Parameter F-Wave standar dari latensi minimal dan kronodispersi merupakan parameter yang paling sensitif dan bernilai pada pasien dengan subclinical peripheral neuropathy (Tesfaye, 2004).
Secara umum, derajat abnormalitas konduksi saraf motorik dan sensorik secara proporsional berhubungan dengan derajat keparahan dari penyakit dan buruknya kontrol gula darah pasien. Pemeriksaan konduksi saraf peronealis dan medianus biasanya berkorelasi dengan derajat keparahan status klinis (Tesfaye, 2004).
memperlihatkan adanya penurunan jitter dan densitas fiber yang konsisten dengan kerusakan aksonal (Moscu dan Pereanu, 2010)
Pemeriksaan penunjang, seperti pemeriksaan laboratorium yang harus diperiksa untuk menyingkirkan kausa-kausa lain dari neuropati, dimana semua hasil laboratorium harus normal kecuali gula darah dan HbA1c pada diabetes yang tidak terkontrol dengan baik atau yang belum diketahui (undiagnosed diabetes). Pemeriksaan laboratorium yang perlu dilakukan seperti: eritrosit, leukosit, dan hitung jenis, elektrolit, gula darah puasa dan HbA1c, vitamin B-12 dan kadar asam folat, thyroid-stimulating hormone dan tiroksin, Laju Endap Darah (Kolegium, 2009).
Pemeriksaan Imajing juga dilakukan untuk menyingkirkan kausa neuropati lainnya, seperti MRI servikal, torakal, dan/ atau lumbal untuk menyingkirkan kausa sekunder dari neuropati, CT mielogram adalah suatu pemeriksaan alternatif untuk menyingkirkan lesi kompresi dan keadaan patologis lain di kanalis spinalis pada radikulopleksopati lumbosakral dan neuropati torakoabdominal. MRI kepala dapat dilakukan untuk menyingkirkan aneurisma intrakranial, lesi kompresi dan infark pada kelumpuhan nervus okulomotorius (Tesfaye dkk, 2010).
Penilaian keparahan pada NDP dinilai dengan pemeriksaan kwantitatif dan obyektif sebagai kriteria minimal dalam diagnosis NDP . Jika nilai kecepatan hantar saraf tidak dapat dinilai, sebaiknya dilakukan konfirmasi diagnosis NDP hanya diagnosis posible atau probable. Stadium NDP berdasarkan Derajat keparahan menurut Dyck adalah (Tesyafe dkk, 2010):
2. Stadium1a: Kecepatan hantar saraf abnormal tanpa ada gejala dan tanda
3. Stadium 1b: Kecepatan hantar saraf abnormal seperti pada grade 1a dengan tanda neurologis tipikal untuk NDP tipikal tanpa gejala neuropati
4. Stadium 2a : Kecepatan hantar saraf abnormal dengan atau tanpa tanda dan dengan gejala neuropati tipikal
5. Stadium 2b: Kecepatan hantar saraf abnormal, seperti grade 1a, dengan derajat kelemahan ankle dorsofleksi sedang (50%) dengan atau tanpa tanda neuropati. Definisi kriteria minimal NDP , yaitu (Tesfaye dkk, 2010):
1. Possible NDP. Adanya tanda atau gejala dari NDP, meliputi beberapa gejala, seperti penurunan sensasi, adanya gejala positif neuropati sensorik (contoh: asleep numbness, prickling atau stabbing, rasa terbakar atau aching pain) yang predominan pada jari-jari kaki, kaki, atau tungkai; atau tanda adanya penurunan sensasi yang simetris pada bagian distal atau penurunan atau tidak adanya reflek pergelangan kaki.
2. Probable NDP. Terlihat adanya kombinasi dari tanda dan gejala dari neuropati meliputi dua atau lebih gejala-gejala neuropati seperti penurunan sensasi bagian distal, atau penurunan atau tidak adanya reflek pergelangan kaki.
4. Subclinical NDP. Tidak terlihat adanya tanda dan gejala neuropati yang dikonfirmasi dengan adanya abnormalitas dari kecepatan hantar saraf atau pemeriksaan Small fiber neuropathy yang telah tervalidasi
2.4.3 Histopatologi
Biopsi kulit/saraf terutama untuk penelitian (research). Biopsi saraf suralis pada saat ini jarang dilakukan lagi, karena dianggap prosedur yang invasif dan tidak menyenangkan bagi pasien dan mahal serta adanya masalah bila dilakukan berulang kali dan juga karena tidak ada patokan untuk prediksi dari abnormalitas yang ditemukan. Pada saat ini juga ditemukan cara pemeriksaan baru seperti Skin Punch Biopsy dan Immunohistochemical Staining dari saraf perifer, namun belum diketahui hasilnya secara pasti (Tesfaye dkk, 2010).
Gambar 2.6
Biopsi Nervus Suralis pada Pasien Diabetes dengan dan Tanpa NDP (Tesfaye, 2004)
Gambar 2.7
Gambar 2.8
Abnormalitas Mikrovaskular Pembuluh Darah Epineural pada Penderita Diabetes dengan dan tanpa NDP (Tesfaye, 2004).
2.5 Hubungan Hiperglikemi dengan NDP
Hiperglikemi yang berkepanjangan merupakan dasar terjadinya perkembangan ND. Hal ini terlihat dari hasil penelitian prospektif randomisasi yang dilakukan oleh Diabetes Control and Complications Trial (DCCT) yaitu adanya penurunan yang signifikan dari perkembangan dan progresifitas dari klinis neuropati, kecepatan hantar saraf motorik, dan disfungsi otonom pada pasien diabetes tipe 1 dengan kontrol gula darah yang optimal (Tesfaye, 2004).
dan sorbitol secara osmotik aktif menimbulkan peningkatan konsentrasi air pada jaringan saraf. Kedepannya akan terjadi oksidasi atau reduksi sel dengan penurunan kadar nicotinamide-adenine dinucleotide phosphate (NADPH) dan gluthatione. Proses ini akan menimbulkan kaskade seperti penurunan aktivitas membran Na-K ATPase, akumulasi sodium intra aksonal yang menyebabkan penurunan kecepatan hantar saraf dan perubahan struktural dari jaringan saraf. Kadar mioinositol menurun karena peningkatan dari glukosa dan sorbitol untuk uptake mioinositol pada jaringan dan sel-sel. Penurunan NADPH yaitu suatu kofaktor untuk enzyme nitric oxide synthase, penurunan formasi nitric oxide menimbulkan vasodilatasi yang menyebabkan kegagalan suply darah ke jaringan saraf (Feldman dan Vincent, 2004).
Radikal Bebas dapat merusak jaringan saraf melalui efek toksik langsung atau mungkin disebabkan oleh penghambatan produksi Nitric Oxide (NO) oleh endotel, yang pada akhirnya menurunkan aliran darah ke jaringan saraf. Pada jaringan pasien Diabetes, generasi radikal bebas dapat dibentuk melalui proses non enzymatic glycation dan jalur polyol, dimana kemampuan untuk menetralisir radikal bebas akan menurun karena penggunaan NADPH sehingga meningkatkan aktivitas aldose reductase (Head, 2006).
Kadar gamma-linolenic acid (GLA) pada jaringan saraf akan menurun akibat dari defisiensi insulin dan hiperglikemia menghambat aktivitas d-6-desaturase enzyme. GLA merupakan prekusor prostanoid meliputi prostasiklin yaitu suatu vasodilator yang poten. Defisiensi dari GLA ini akan menimbulkan penurunan aliran darah saraf penderita diabetes (Feldman dan Vincent, 2004).
Endoneural pembuluh darah tersumbat karena adanya hiperplasia dan pembengkakan pada sel endotel, penebalan dinding pembuluh darah dengan debris dari degenerative pericytes seperti suatu basement membrane material, dan oklusi lumen kapiler oleh fibrin atau agregasi platelet. Beberapa defek lainnya pada produksi NO, peningkatan “quenching” NO oleh AGE pada dinding pembuluh darah,
defisiensi prostasiklin, dan peningkatan produksi endothelin-1 yaitu suatu peptida vasokonstriktor poten bertanggung jawab dalam peningkatan vasokonstriksi yang dapat menimbulkan iskhemia jaringan saraf (Feldman dan Vincent, 2024).
sirkulasi menurun pada pasien DM. Pengobatan dengan NGF dapat meningkatkan fungsi jaringan saraf perifer. Insulin like growth factor dan neurotrophin -3 juga dapat membantu dalam regenerasi jaringan saraf (Bhadada dkk, 2001).
Gambar 2.9
39 BAB III
KERANGKA BERPIKIR, KONSEP DAN HIPOTESIS
3.1 Kerangka Berpikir
HbA1c tinggi (≥ 7%) merupakan salah satu parameter untuk menilai tidak
terkontrolnya DM tipe 2 yang akan menimbulkan kondisi hiperglikemia kronik. Kondisi ini akan menstimulasi 4 jalur, baik secara langsung maupun tidak langsung, yaitu melalui: formasi glycation end product (interaksi AGE-RAGE), jalur hiperaktivitas polyol, stres oksidatif, dan aktivasi protein kinase C (PKC). Peningkatan aktivitas jalur-jalur ini akan menurunkan pembentukan NO dan meniadakan efek NO yang berakibat terjadinya disfungsi endotel. Disfungsi endotel selanjutnya akan menimbulkan keadaan mikroangiopati yang menimbulkan hipoksia saraf. Kondisi mikroangiopati juga diperberat oleh DM itu sendiri yang menimbulkan rigiditas Red Blood Cell (RBC), peningkatan koagulabilitas, dan peningkatan reaktivitas platelet. Hasil akhirnya akan menimbulkan kerusakan struktural yang berdampak menurunkan kecepatan hantar saraf (KHS) dan sebagai penyebab terjadinya NDP.
3.2 Konsep
Atas dasar rumusan masalah dan kerangka berpikir maka disusun suatu konsep penelitian sebagai berikut:
Gambar 3.2 Konsep penelitian
Keterangan: = dikendalikan pada tahap analisis data
= dikendalikan pada tahap rancangan penelitian = variabel yang akan diteliti
HbA1c ≥ 7%
Neuropati Diabetik Perifer (NDP) Usia
Obesitas Lama menderita DM
Jenis Pengobatan DM
DM tipe 2
Infeksi Keganasan
Penyakit hati kronik Penyakit ginjal kronik Dislipidemia
Toksik
Berdasarkan rumusan masalah dan kajian pustaka, maka disusunlah konsep penelitian sebagai berikut:
1. Neuropati Diabetik Perifer (NDP) dapat terjadi pada penderita DM tipe 2. Perlu diketahui faktor-faktor yang mempengaruhi NDP pada penderita DM. DM tipe 2 dengan kadar HbA1c yang tinggi merupakan faktor risiko NDP pada penderita DM tipe 2.
2. Beberapa faktor lainnya juga berperan dalam proses terjadinya NDP pada penderita DM, antara lain usia, obesitas, lama menderita DM, dan jenis pengobatan DM selanjutnya dikendalikan pada tahap analisis data. Faktor risiko lainnya yaitu: infeksi, keganasan, penyakit hati kronik, penyakit ginjal kronik, toksik, penggunaan alkohol, obat-obatan, dan neuropati jebakan dikendalikan pada tahap rancangan penelitian.
3.3 Hipotesis Penelitian
43 BAB IV
METODE PENELITIAN
4.1 Rancangan Penelitian
Penelitian ini menggunakan rancangan penelitian kasus kontrol untuk mengetahui DM tipe 2 dengan kadar HbA1c tinggi sebagai faktor risiko Neuropati Diabetik Perifer (NDP) di RSUP Sanglah.
Gambar 4.1
Skema Rancangan Penelitian Kasus-Kontrol
Gambar 4.1
Skema Rancangan Penelitian Kasus-Kontrol
DMtipe 2 NDP (+)
(Kasus)
NDP (-) (Kontrol) HbA1c Tinggi
HbA1c Normal
HbA1c Normal
HbA1c Tinggi
Keterangan:
4.2 Tempat dan Waktu Penelitian
Penelitian dilakukan di poliklinik Saraf dan poliklinik Diabetes RSUP Sanglah. Penelitian dimulai dari April hingga Agustus 2014, mulai dari persiapan, pengumpulan data hingga penelitian selesai.
4.3 Ruang Lingkup Penelitian
Ruang lingkup penelitian ini adalah penelitian terhadap faktor risiko dalam lingkup neurologi, khususnya bidang saraf tepi.
4.4 Populasi dan Sampel Penelitian 4.4.1 Populasi target
Populasi target penelitian ini adalah seluruh penderita DM tipe 2 yang
mendapatkan pelayanan kesehatan di RSUP Sanglah.
4.4.2 Populasi terjangkau
Populasi terjangkau penelitian ini adalah penderita DM tipe 2 yang
menjalani pengobatan di poliklinik Saraf dan poliklinik Diabetes RSUP Sanglah Denpasar antara periode April - Agustus2014.
4.4.3 Kriteria sampel
Semua penderita DM tipe 2 yang menjalani pengobatan di poliklinik Saraf dan poliklinik Diabetes RSUP Sanglah Denpasar dan memenuhi kriteria inklusi dan eksklusi.
4.4.3.1 Kriteria kasus
1. Penderita yang telah terbukti menderita DM tipe 2 dan NDP. 2. Penderita berusia 20-65 tahun.
3. Penderita kooperatif dan bersedia diikutsertakan dalam penelitian dengan menandatangani surat persetujuan bersedia sebagai sampel penelitian (informed consent).
4.4.3.2 Kriteria kontrol
Kriteria inklusi pada kelompok kontrol dalam penelitian ini adalah: 1. Penderita DM tipe 2 tanpa NDP.
2. Penderita berusia 20-65 tahun.
3. Penderita kooperatif dan bersedia diikutsertakan dalam penelitian ini dengan menandatangani surat persetujuan bersedia sebagai sampel penelitian (informed consent).
4.4.3.3 Kriteria eksklusi kasus dan kontrol
Kriteria eksklusi pada kelompok kasus dan kontrol dalam penelitian ini adalah:
1. Penderita dengan riwayat penyakit ginjal kronis, penyakit hati kronis, dislipidemia.
2. Penderita dengan infeksi HIV,Morbus Hansen.
3. Penderita dengan keganasan yang dapat menyebabkan neuropati
4. Penderita neuropati yang sedang mengkonsumsi obat-obatan seperti anti retroviral, obat-obat kemoterapi, dan estrogen.
5. Penderita dengan riwayat paparan toksin termasuk penggunaan alkohol, pestisida, merkuri, organofosfat, dan timbal.
4.4.4 Besar sampel
Penghitungan besar sampel (n) pada penelitian ini ditetapkan berdasarkan rumus (Dahlan, 2009):
n1 = n2= (Zα2PQ + ZP1Q1 +P2Q2)² (P1-P2)²
α : kesalahan tipe I, ditetapkan 5% sehingga Zα = 1,96
: kesalahan tipe II, ditetapkan 10% sehingga Z= 1,28
P : proporsi total = ½ (P1+P2)
P2 : proporsi pada kelompok yang sudah diketahui nilainya
P1 : proporsi pada kelompok yang nilainya merupakan judgement peneliti
Q1 : 1- P1 Q2 : 1- P2
Proporsi NDP pada penderita DM dengan kadar HbA1c tinggi adalah 0,38 (Purwata, 2010). Besar sampel berdasarkan rumus diatas didapatkan n1 = n2 = 42,78. Jadi jumlah sampel masing-masing kelompok yaitu kelompok kasus dan kelompok kontrol adalah 43 orang sehingga sampel keseluruhan berjumlah 86 orang.
4.4.5 Teknik pengambilan sampel
4.5 Variabel Penelitian
1. Variabel tergantung adalah NDP.
2. Variabel bebas adalah DM tipe 2 dengan kadar HbA1c tinggi.
3. Variabel kendali adalah usia, obesitas, lamanya menderita DM dan jenis pengobatan DM.
4.6.1 Definisi Operasional Variabel
1. Diabetes Melitus tipe 2 adalah suatu kelompok penyakit metabolik dengan karakteristik hiperglikemia yang terjadi karena kelainan sekresi insulin, kerja insulin atau kedua-duanya. Diagnosis DM dapat ditegakkan jika ada keluhan klasik, yaitu: poliuri, polidipsi, penurunan berat badan, dan pemeriksaan glukosa plasma sewaktu >200 mg/dL atau adanya gejala klasik disertai pemeriksaan glukosa darah puasa ≥126 mg/dL (PERKENI,2011). Data didapatkan dari rekam medis pasien. Dikelompokkan menjadi ya dan tidak sesuai skala nominal dikotomi
2. Neuropati Diabetik Perifer ditegakkan dengan pemeriksaan MDNS (Lampiran 4). Data disajikan berskala nominal dikotomi:
a. Ya: MDNS memenuhi kriteria stadium 1, 2, 3
b. Tidak: MDNS memenuhi kriteria stadium 0 (Feldman,1994). 3. HbA1c merupakan bentuk glikosilasi dari hemoglobin yang dapat
konsentrasi glukosa plasma yang proporsional dalam waktu 4 minggu hingga tiga bulan (PERKENI,2011). HbA1c diperiksa menggunakan metode Turbidimetri, alat automatic autoanalyzer (Cobas Integra 400 Plus analyzer dari Roche). Data disajikan berskala kategorikal nominal dikotomi, menjadi:
a. Normal: HbA1c <7% b. Tinggi : HbA1c ≥ 7%
4. Umur adalah umur penderita pada saat dilakukan wawancara sesuai dengan yang tercatat pada Kartu Tanda Penduduk (KTP). Data disajikan berskala numerik.
5. Umur sampel yang dipilih adalah memenuhi kriteria inklusi 20-65 tahun dengan pertimbangan sebagian besar pasien DM tipe 2 berumur > 20 tahun dan menghindari sampel pasien DM tipe 1 yang biasanya berumur < 20 tahun dan bila umur pasien < 20 tahun, lamanya menderita sakit belum cukup untuk menimbulkan gejala-gejala NDP. Sedangkan bila umur pasien > 65 tahun kemungkinan pasien sudah menderita beberapa penyakit lain yang akan berperan sebagai perancu (confounding factor).
6. Jenis kelamin adalah jenis kelamin penderita berdasarkan yang tercatat pada KTP, yaitu laki-laki dan perempuan. Data berskala kategorikal nominal dikotomi.
7. Obesitas dihitung berdasarkan Indeks massa tubuh yang dapat dihitung dengan rumus : IMT = Berat Badan (kilogram)/Tinggi Badan (meter2) (PERKENI, 2011). Data disajikan berskala nominal dikotomi.
b. Tidak Obesitas : IMT < 25,0
8. Lama menderita DM adalah waktu dalam hitungan tahun sejak penderita didiagnosis menderita DM yang diketahui dari rekam medis atau keterangan keluarga hingga saat ini. Data disajikan berskala nominal dikotomi dan dibagi menjadi:
a. Lama menderita DM < 5 tahun
b. Lama menderita DM ≥ 5 tahun(Wheeler dkk, 2007)
9. Jenis pengobatan DM adalah nama obat anti diabetik yang digunakan saat ini. Data disajikan berskala nominal dikotomi dan dibagi menjadi:
a. Insulin
b. Oral anti diabetik (OAD)
10. Penyakit ginjal kronis didefinisikan sebagai penderita yang sudah terdiagnosis gagal ginjal kronis (GGK) atau diduga GGK; mengalami abnormalitas struktural atau fungsional ginjal yang menetap dalam minimal 3 bulan dan dimanifestasikan oleh kerusakan ginjal, yang terdeteksi sebagai ekskresi albumin urin abnormal atau nilai GFR di bawah 60 ml/menit/1,73m2 (Bakris dan Bomback, 2011). Data diperoleh dari wawancara, pemeriksaan penunjang, dan catatan medis.
11.Penyakit hati kronis didefinisikan sebagai suatu kondisi medis yang ditandai dengan pengrusakan jaringan hati yang bertahap seiring dengan perjalanan penyakit, yang dapat menyebabkan fibrosis dan sirosis hati. Data diperoleh dari klinis dan catatan medis.
utama adalah kenaikan kadar kolesterol total > 200mgdL dan atau kolesterol LDL > 130 mg/dL dan atau penurunan HDL < 35 mg/dL dan atau kenaikan trigliserida > 200 mg/dL (Soegondo dan Gustaviani, 2006). Data diperoleh dari wawancara, pemeriksaan penunjang, dan catatan medis.
13. Penderita HIV adalah penderita dengan gejala klinis infeksi HIV dan hasil pemeriksaan serologis HIV menunjukkan hasil positif. Pemeriksaan HIV dilakukan dengan rapid test dan penderita dinyatakan menderita HIV bila didapatkan hasil reaktif pada pemeriksaan rapid test tersebut (Depkes, 2009). Data diperoleh dari wawancara, pemeriksaan penunjang, dan catatan medis.
14. Morbus Hansen adalah penyakit infeksi kronis yang disebabkan oleh Mycobacterium leprae, pertama kali menyerang saraf tepi yang ditandai dengan hipestesi atau anestesi, setelah itu menyerang kulit yang ditandai oleh gambaran makula hipopigmentasi yang kurang atau tidak rasa, dan organ-organ tubuh lain kecuali susunan saraf pusat. Data diperoleh dari klinis dan catatan medis.
15. Neuropati karena keganasan adalah penderita dengan keganasan yang dapat menyebabkan neuropati ditentukan berdasarkan anamnesis, heteroanamnesis, dan catatan medis.
17. Neuropati karena paparan toksin adalah penderita dengan riwayat paparan toksin termasuk paparan bahan- bahan yang mengandung pestisida, merkuri, organofosfat, dan timbal. Data diperoleh dari anamnesis.
18. Neuropati jebakan, seperti CTS, CRS ditentukan berdasarkan klinis dan catatan medis.
19. Peminum alkohol adalah subyek yang minum minuman mengandung alkohol >1 gelas/hari untuk perempuan dan >2 gelas/hari untuk laki-laki secara regular selama lebih dari 1 tahun terakhir (Van Horn dkk., 2010). Data diperoleh dari wawancara dari pasien dan keluarga.
20. Individu DM tipe 2 tanpa neuropati diabetik perifer yang dimaksud dalam penelitian ini adalah individu yang menderita DM tipe 2 tapi tidak mempunyai tanda, gejala, dan pemeriksaan yang menunjukkan neuropati diabetik perifer.
4.7 Alat Pengumpul Data
Kadar HbA1c diperiksa memakai metode Turbidimetri, alat automatic autoanalyzer (Cobas Integra 400 Plus analyzer dari Roche). Pemeriksaan HbA1c yang digunakan adalah HbA1c dalam 3 bulan terakhir.
4.8 Prosedur Penelitian
Penderita DM yang memenuhi kriteria inklusi dan eksklusi, selanjutnya
bersedia menjadi responden dengan menandatangani informed consent, maka
Keterangan:
HbA1c: Glycosylated Hemoglobin
MDNS: Michigan Diabetic Neuropathy Score
NDP: Neuropati Diabetik Perifer
Gambar 4.2
Bagan Alur Penelitian
Populasi target: penderita DM tipe 2
Populasi terjangkau: penderita DM tipe 2 yang rawat jalan di poliklinik Saraf dan poliklinik Diabetes RSUP Sanglah
Kriteria inklusi dan eksklusi
MDNS
NDP (+) NDP (-)
HbA1c normal HbA1c tinggi HbA1c normal HbA1c tinggi
Analisis Data
4.9 Pengolahan dan Analisis Data
Analisis dan penyajian data yang digunakan adalah sebagai berikut:
1. Analisis deskriptif untuk melihat sebaran usia, jenis kelamin, tingkat pendidikan, pekerjaan, obesitas, lama menderita DM, jenis pengobatan DM, dan stadium NDP pada kelompok kasus dan kontrol.
2. Uji normalitas pada data yang berskala numerik meliputi usia.
3. Analisis bivariat untuk uji hipotesis variabel bebas dan variabel tergantung berskala nominal dengan metode Chi-Square. Tingkat kemaknaan dengan p dan hubungan antar variabel dinilai dengan Odds Ratio (OR) dengan confidence interval (CI) 95%.
4. Analisis multivariat regresi logistik untuk mencari faktor independen.
55
Pada penelitian ini didapatkan sebanyak 86 orang penderita DM tipe 2 yang
diperiksa di Poliklinik Saraf dan Poliklinik Diabetes RSUP Sanglah Denpasar
mulai bulan Juni sampai dengan Agustus 2014. Penelitian ini menggunakan
rancangan studi potong lintang kasus kontrol untuk mengetahui kadar HbA1c
sebagai faktor risiko NDP dengan uji Chi-Square sebagai uji hipotesis.
5.1 Karakteristik Subyek Penelitian
Total 86 orang dijadikan sampel dalam penelitian yang memenuhi kriteria inklusi dan ekslusi. Subjek penelitian dibagi menjadi dua kelompok yaitu kasus dan kontrol. Kelompok kasus adalah 43 pasien DM dengan NDP dan kelompok kontrol adalah 43 pasien DM tanpa NDP. Seluruh subjek penelitian telah menandatangani informed consent. Subjek penelitian kemudian dilakukan pemeriksaan MDNS dan HbA1c. Karakteristik subjek penelitian meliputi umur, jenis kelamin, pendidikan, pekerjaan, obesitas, lama menderita DM, jenis pengobatan anti diabetik, dan stadium NDP.
kontrol diperoleh rerata umur 51,60 (SD±8,56) tahun, dimana umur terendah 33 tahun dan tertinggi 65 tahun dengan tingkat kepercayaan 95% berada diantara 48,9 sampai 54,2 tahun.
Pada penelitian ini diperoleh subjek penelitian terdiri dari 44 laki-laki dan 42 perempuan. Persentase laki-laki pada kelompok kasus dan kontrol sebesar 51,2%. Seluruh subjek menjalani pendidikan formal mulai dari tingkat SD hingga perguruan tinggi dengan persentase tertinggi adalah tingkat pendidikan SMA pada kelompok kasus sebesar 34,9% dan pada kelompok kontrol sebesar 46,5%. Latar belakang pekerjaan subjek penelitian bervariasi, yaitu pegawai negeri sipil, pegawai swasta, wiraswasta, buruh/tani. Subjek penelitian terbanyak tidak bekerja yang terdiri dari pensiunan dan ibu rumah tangga dengan persentase kelompok kasus 37,2% dan kelompok kontrol 27,9%. Penderita DM dengan NDP dibagi menjadi 3 stadium dan pada penelitian ini didapatkan persentase terbanyak menderita DM dengan NDP stadium 2 sebesar 53,5%.
Tabel 5.2
Analisis Bivariat Kadar HbA1c dengan NDP pada Penderita DM Tipe 2
NDP (+) NDP (-) OR P
n (%) n (%) IK 95%
Kadar HbA1c Normal Tinggi
12 (27,9%) 31 (72,1%)
28(65,1%) 15(34,9%)
4,82
(1,931-12,041) 0,001*
__________________________________________________________________ *bermakna secara statistik
Penderita DM tipe 2 dengan kadar HbA1c tinggi yang mengalami NDP didapatkan sebanyak 31 orang (72,1%) dan tanpa NDP sebanyak 15 orang (34,9%) dengan OR 4,82; IK 95% (1,931-12,041). Pada penelitian ini diperoleh bahwa DM tipe 2 dengan kadar HbA1c tinggi secara signifikan meningkatkan risiko 4,82 kali untuk terjadinya NDP dibandingkan DM dengan kadar HbA1c normal.
5.3 Analisis Bivariat Faktor-faktor Lain yang Berpengaruh Terhadap Kejadian NDP pada Penderita DM Tipe 2
ditetapkan pada nilai probabilitas (p) < 0,05. Hasil analisis disajikan pada tabel 5.3 berikut.
Tabel 5.3
Analisis Bivariat Faktor-faktor Lain dengan NDP pada Penderita DM tipe 2
NDP (+) NDP (-) OR P
meningkatkan risiko 3,89 kali untuk terjadinya NDP dibandingkan penderita DM tipe 2 dengan umur <54 tahun.
Pengukuran berat badan dan tinggi badan dilakukan pada subjek penelitian untuk mendapatkan nilai BMI sebagai penentu obesitas. Penderita DM dengan obesitas yang menderita NDP sebanyak 15 orang (48,4%) dan tanpa NDP sebanyak 16 orang (51,6%) dengan OR 1,1; IK 95% (0,458-2,669). Secara klinis didapatkan bahwa obesitas meningkatkan risiko 1,1 kali untuk terjadinya NDP dibandingkan dengan penderita DM tipe 2 tanpa obesitas tetapi tidak terdapat hubungan bermakna secara statistik antara obesitas dengan NDP.
Lama menderita DM merupakan salah satu faktor risiko terjadinya NDP. Pada penelitian ini didapatkan 48 orang (55,8%) menderita DM ≥5 tahun, 31 orang (64,6%) diantaranya menderita NDP dan 17 orang (35,4%) tanpa NDP dengan OR 3,95; IK 95% (1,599-9,76). Pada penelitian ini diperoleh bahwa lama menderita DM ≥5 tahun secara statistik meningkatkan risiko 3,95 kali untuk
terjadinya NDP dibanding lama menderita DM <5 tahun.
5.4 Faktor Risiko Independen Terhadap NDP
Faktor risiko independen terhadap kejadian NDP pada penderita DM tipe 2 diketahui dengan melakukan analisis multivariat dengan metode regresi logistik. Metode ini digunakan karena variabel terikatnya merupakan variabel nominal dengan desain kasus kontrol tidak berpasangan. Sedangkan kerangka konsep etiologik diterapkan karena penelitian ini bertujuan untuk memperoleh hubungan murni antara suatu variabel bebas dengan variabel terikat, dalam hal ini DM tipe 2 dengan kadar HbA1c dengan NDP. Analisis multivariat disajikan pada tabel 5.4 berikut.
Tabel 5.4
Analisis Multivariat Regresi Logistik
Variabel Koefisien p OR (IK 95%)
Langkah 1 HbA1c tinggi 2,059 0,000 7,84 (2,50-24,54) Umur ≥54 tahun 1,739 0,002 5,69 (1,87-17,29)
Lama menderita DM ≥5 tahun
1,766 0,002 5,85 (1,90-17,95)
Konstanta -3,059 0,000