7 BAB II
KAJIAN PUSTAKA
2.1 Anatomi Permukaan Okular
Permukaan mata terdiri dari kornea, konjungtiva dan lapisan air mata yang membentuk suatu unit fungsional. Konjungtiva adalah membran mukosa transparan yang menutup sklera, dibentuk dari epitel nonkeratin skuamosa berlapis dan lamina propria dengan ketebalan epitel bervariasi dari margo palpebra sampai limbus. Konjungtiva dibagi menjadi tiga bagian yaitu konjungtiva palpebral, forniks dan bulbar. Sel lain yang berada dalam lapisan epitelial antara lain sel epitel, sel goblet, melanosit, sel langerhans, dan limfosit (Knop, et al., 2007 ; Gillan, 2008).
Integritas permukaan okular sangat dipengaruhi oleh adanya musin dalam lapisan air mata. Lapisan musin pada lapisan air mata melapisi mikroplika sel epitel kornea superfisial dan membentuk jaringan dengan permukaan konjungtiva. Fungsi musin antara lain merubah epitel kornea dari hidrofobik ke hidrofilik, stabilisasi lapisan air mata, sebagai pelembab saat kelopak mata bergesekan dengan bola mata, dan melindungi permukaan luar mata dari berbagai patogen, bahan kimia dan toksin (American Academy of Ophthalmology, 2014-2015).
Musin disekresi oleh sel goblet konjungtiva. Sel goblet berfungsi mensintesis, menyimpan dan mengeluarkan musin yaitu kompeks glikoprotein dengan berat molekul tinggi dan secara spesifik mengekspresikan MUC5AC yang
merupakan gel pembentuk musin. Produksi musin oleh sel goblet konjungtiva adalah 2-3 µL/hari (American Academy of Ophthalmology, 2014-2015).
Kemampuan sel goblet sebagai penghasil utama musin tergantung pada jumlah sel goblet yang fungsional pada konjungtiva serta kemampuan mensintesis musin. Bagian konjungtiva dengan densitas sel goblet tertinggi yaitu inferonasal konjungtiva bulbi, konjungtiva palpebra, bagian temporal konjungtiva bulbi, sedangkan bagian dimana sel goblet sedikit atau bahkan tidak ada adalah permukaan okular yang terpapar dan corneo-scleral junction. Masing-masing sel goblet berukuran 25µ x 25µ. Kepadatan sel goblet konjungtiva antara 1000-56.000 sel/mm2 (Shatos, et al., 2003). Kepadatan sel goblet sesuai dengan gradasi Nelson pada konjungtiva normal atau gradasi 0 yaitu >500 sel/mm2; gradasi 1 yaitu 350-500 sel/mm2 ; gradasi 2 yaitu 100-350 sel/mm2 ; gradasi 3 yaitu <100 sel/mm2 atau tidak tampak sel goblet. Penelitian lain menyatakan bahwa jumlah sel goblet 100-300 sel/mm2 masih dalam batas normal (Singh, et al., 2005).
Kepadatan sel goblet bervariasi dan dapat berubah oleh faktor-faktor eksternal yang menyebabkan peningkatan maupun penurunan jumlah sel. Gravitasi akuous ke sakus konjungtiva bawah, pembentukan danau lakrimal dan akumulasi air mata pada kantus medial mengakibatkan hidrasi maksimal forniks nasal bawah dan konjungtiva nasal palpebra inferior sehingga kepadatan sel goblet maksimal. Jenis kelamin tidak mempengaruhi kepadatan sel goblet (Pepperl, et al., 2006).
Perubahan inti sel goblet tampak pada orang normal pengguna lensa kontak, dimana penelitian terbaru menyatakan bahwa pemakaian lensa kontak
lunak selama beberapa tahun menyebabkan penurunan kepadatan sel goblet. Kondisi yang menyebabkan hilangnya sel goblet adalah trauma kimia, Stevens-Johnson syndrome, hipovitaminosis A, ocular pemphigoid, Sjogren’s syndrome. Pengobatan dengan antiglaukoma topikal juga menyebabkan penurunan kepadatan sel goblet. Kepadatan sel goblet konjungtiva dapat menjadi indikator yang lebih baik untuk integritas permukaan okular (Pepperl, et al., 2006).
2.2 Fungsi dan Komposisi Air Mata
Air mata berfungsi membersihkan, melumasi, dan memelihara permukaan okular, serta memberikan perlindungan fisik dan kekebalan tubuh terhadap infeksi dan trauma mekanik. Lebih dari 98% total lapisan air mata adalah air dengan ketebalan rata-rata bervariasi antara 4,0–9,0 µm (Lemp, 2008).
Air mata terdiri dari tiga lapisan, yaitu lapisan lipid superfisial setebal 0,1 µm diproduksi terutama oleh kelenjar meibom dan memiliki kontribusi penting untuk mencegah penguapan air mata. Lapisan tengah yaitu air atau akuous dengan tebal 6–7 µm diproduksi oleh kelenjar lakrimal dan aksesori, bertanggung jawab untuk membawa faktor pertumbuhan penting untuk epitel dan membasuh sisa-sisa epitel, unsur-unsur racun dan benda asing. Musin di bagian dalam setebal 0,02– 0,05 µm berasal dari sel-sel goblet konjungtiva serta sel-sel epitel konjungtiva dan kornea (Laqua, 2004 ; American Academy of Ophthalmology, 2014-2015).
Air mata terdiri dari elektrolit (natrium, kalium, kalsium, magnesium, klorida,bikarbonat), protein, vitamin, asam amino, glukosa, musin dan lipid. Komposisi air mata menyerupai serum. Kalium, natrium, dan klorida terdapat
dalam konsentrasi lebih tinggi dalam air mata daripada plasma. Derajat keasaman (pH) rata-rata air mata adalah 7,35. Dalam keadaan normal, cairan mata bersifat isotonik (American Academy of Ophthalmology, 2014-2015).
2.3 Glaukoma
Glaukoma merupakan sekumpulan penyakit yang memiliki karakteristik neuropati optik dengan kelainan lapang pandang yang khas dimana peningkatan tekanan intra okular (TIO) merupakan faktor risiko utamanya. Tekanan intra okular tinggi apabila terukur dua standar deviasi (SD) di atas TIO rata-rata pada populasi normal, di atas 21mmHg. Tekanan intra okular normal pada populasi adalah 10-21 mmHg (American Academy of Ophthalmology, 2014-2015).
Tekanan intra okular, perfusi okular, dan produksi air mata diregulasi oleh sistem saraf autonom. Gangguan pada sistem saraf autonom mengakibatkan gangguan pada TIO dan produksi air mata basal. Aqueous tear-deficient dry eye (ADDE), adalah mekanisme yang mungkin mendasari terjadinya penurunan produksi air mata basal pada pasien glaukoma (Sitompul, et al., 2011).
2.3.1 Dinamika Humor Akuos
Aliran keluar humor akuos dapat melalui dua jalur, jalur konvensional (jalur trabekular) dan jalur uveosklera. Jalur konvensional humor akuos melewati trabecular meshwork (TM), melewati dinding bagian dalam kanalis Schlemm menuju lumennya, dan akhirnya menuju saluran pengumpul, vena akuos, dan keluar melalui sistem vena episklera. Sedangkan untuk jalur non konvensional, sekitar 10-20% humor akuos melewati uveal meshwork (UM), bagian anterior
dari otot siliaris menuju ruang suprakoroid dan akhirnya keluar melalui sklera. Humor akuos diproduksi dengan laju rata-rata 2,0 – 2,5 µL/menit (American Academy of Ophthalmology, 2014-2015 ; Riyanto, et al., 2007).
2.3.2 Pemeriksaan Glaukoma
Pemeriksaan klinis yang dilakukan adalah pemeriksaan tajam penglihatan pasien, pengukuran TIO penderita dengan beberapa alat yang tersedia, evaluasi kemungkinan ada penyebab primer dari peningkatan TIO serta penyulit yang mungkin ada, serta evaluasi papil saraf optik (Philippin, et al., 2012 ; American Academy of Ophthalmology, 2014-2015).
2.3.3 Klasifikasi Glaukoma
Glaukoma diklasifikasikan sebagai glaukoma sudut terbuka, sudut tertutup dan glaukoma developmental (glaukoma kongenital primer dan glaukoma terkait sindrom) yang selanjutnya dibedakan menjadi glaukoma primer atau sekunder. Glaukoma diklasifikasikan sebagai glaukoma primer apabila tidak ada penyakit mendasari yang teridentifikasi yang dapat mengakibatkan hambatan aliran keluar humor akuos, dan diklasifikasikan sebagai sekunder apabila adanya abnormalitas yang diduga berperan dalam hambatan keluar humor akuos. Peningkatan resistensi pada TM terjadi pada glaukoma sudut terbuka primer (primary open angle glaucoma/POAG) sehingga menyebabkan hambatan aliran keluar humor akuos. Lokasi resistensi pada TM belum diketahui secara pasti, namun diperkirakan terdapat pada juxtacanalicular dari TM. Aposisi iris perifer ke arah TM terjadi pada glaukoma sudut tertutup primer (primary angle closure
glaucoma/PACG) sehingga mengakibatkan hambatan aliran ke luar humor akuos (American Academy of Ophthalmology, 2014-2015).
2.3.4 Penatalaksanaan Glaukoma
Tujuan terapi glaukoma adalah melindungi lapang pandangan pasien dan mencegah penurunan fungsi visual dengan fokus melalui tiga target terapi, yaitu: tekanan intraokular, fasilitas pembuangan (outflow) dan sel ganglion retina (Riyanto, et al., 2007).
Target tekanan intraokular dapat didefinisikan sebagai suatu perkiraan rata-rata tekanan intraokular yang diperoleh dengan terapi yang diharapkan dapat mencegah kerusakan lebih lanjut. Penurunan TIO pada tingkatan yang tepat akan mengurangi resiko kerusakan visus. Target yang ditentukan tergantung pada beberapa faktor, yaitu TIO awal, derajat kerusakan, harapan hidup pasien, umur pasien dan riwayat kesehatan pasien. Pasien glaukoma dengan kerusakan ringan (penggaungan papil saraf optik tanpa gangguan lapang pandangan), target TIO permulaan adalah 20%-30% lebih rendah dari TIO awal. Pasien dengan kerusakan lebih lanjut, target tekanannya dapat diturunkan menjadi 40% atau lebih dari tekanan awal (American Academy of Ophthalmology, 2014-2015).
Penatalaksanaan pasien dengan glaukoma terdiri dari pengobatan medikamentosa dan pembedahan. The European Glaucoma Society (EGS), menyebutkan bahwa penatalaksanaan awal dari glaukoma adalah menurunkan tekanan intraokular dengan terapi farmakologikal. Terdapat dua mekanisme primer untuk menurunkan tekanan intraokular. Pertama adalah menurunkan produksi humor akuos dengan beta bloker (timolol, betaxolol, carteolol,
metipranolol) dan karbonik anhidrase inhibitor (brinzolamid, dorzolamid). Kedua adalah meningkatkan aliran keluar humor akuos melalui jalur trabekular dan uveoskleral menggunakan derivat prostaglandin (latanoprost, travoprost), obat-obatan simpatomimetik dan kolinergik/parasimpatomimetik (pilokarpin) (Sitompul, dkk., 2011).
Pembedahan dilakukan apabila pengobatan dengan obat-obatan tidak memberikan hasil yang diinginkan dan progresifitas glaukoma terus berlangsung. Pembedahan merupakan terapi primer pada glaukoma kongenital (infantil) dan glaukoma yang disebabkan blok pada pupil (American Academy of Ophthalmology, 2014-2015).
Terapi medikamentosa topikal merupakan terapi lini pertama yang menjadi pilihan. Suatu penelitian menemukan prostaglandin analog secara umum digunakan dalam menurunkan TIO dan variasi diurnal. Pemilihan prostaglandin analog untuk terapi dini karena efikasi yang tinggi dalam menurunkan TIO dan waktu kerja yang lama (Abelson, et al., 2014).
2.4 Latanoprost
Latanoprost merupakan salah satu obat anti glaukoma terkait prostaglandin yang memiliki efek yang kuat dalam menurunkan tekanan intraokular dengan meningkatkan aliran keluar melalui jalur uveosklera. Penelitian jangka panjang menunjukkan pemakaian latanoprost 0,005% satu kali sehari menunjukkan penurunan tekanan intraokular yang sama efektifnya dengan β-adrenergik antagonis. Latanoprost dapat ditoleransi dengan baik secara lokal serta memiliki
efek samping minimal secara sistemik dibandingkan dengan timolol. Latanoprost menjadi pilihan utama karena dosis pemberian sekali sehari dan efikasi yang baik dalam menurunkan TIO (Aquino, et al., 1999 ; Darhad, et al.,2007).
2.4.1 Mekanisme Kerja Latanoprost
Latanoprost merupakan suatu prostaglandin F2-alpha isopropil ester prodrug (17-phenyl substituted PGF2-alpha), yang dihidrolisasi cepat oleh esterase di kornea menjadi asam latanoprost aktif, kemudian mengalami metabolisme pertama di hepar, sebelum dieksresi melalui urin dan feses. Metabolit utama yang terdeteksi pada urin dan feses adalah bentuk 1,2-dinor dari asam latanoprost dan fraksi polar lainnya yang kemudian ditemukan adalah metabolit 1,2,3,4-tetranor dari asam latanoprost. Ketika latanoprost diaplikasikan secara topikal pada mata, kornea akan menghantarkan latanoprost dengan lambat ke segmen anterior. Konsentrasi maksimum ditemukan pada iris setelah satu jam aplikasi, diikuti bilik mata depan dan korpus siliaris. Eliminasi paruh waktu pada jaringan ini sekitar 3-4 jam, walaupun sisa bahan masih dapat dijumpai dalam 24 jam. Analisa menunjukkan latanoprost tidak mencapai segmen posterior bola mata, hanya terdeteksi pada jaringan anterior (Russo, et al., 2008).
Data imunohistokimia menunjukkan penurunan TIO dengan PGF2-alpha topikal terkait dengan reduksi kolagen dalam jalur uveoscleral outflow. Korpus siliaris berisi beberapa reseptor prostaglandin (terutama reseptor FP dan EP2), yang jika aktif merangsang second messenger cascade untuk sintesis metalloproteinase. Respon korpus siliaris terhadap latanoprost adalah terjadi pengurangan kolagen I, III, IV, fibronectin, laminin dan hyaluronan, serta
peningkatan metalloproteinase 2 dan 3. Penemuan ini menjelaskan peranan latanoprost dalam merubah matrix ekstraselular dalam memudahkan aliran keluar humor akuos melalui serat muskulus siliaris (Russo, et al., 2008).
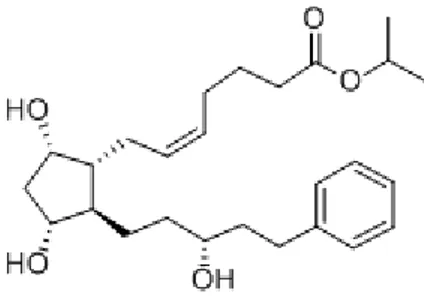
Gambar 2.1. Struktur kimia latanoprost (ChemicalBook, 2010).
Sharif et al. (2003), menyebutkan prostaglandin analog menstimulasi reseptor FP prostaglandin pada sel trabekular manusia sehingga meningkatkan matrix metalloproteinase dalam meshwork dan merubah matriks ekstraseluler. Penelitian oleh Lim et al. (2008), meneliti efek prostaglandin analog pada dinamika akuos dan menemukan bahwa prostaglandin analog menurunkan TIO dengan meningkatkan aliran keluar melalui trabekular meshwork dan jalur uveoskleral (Sharif, et al.,2003 ; Lim, et al., 2008).
2.4.2 Efikasi Latanoprost
Eviden klinis pada tahun pertama pemakaian latanoprost menunjukkan pemakaian satu kali sehari adalah paling efektif dibandingkan pemakaian dua kali sehari. Belum diketahui secara pasti alasan pemberian satu kali sehari, namun diduga terkait penurunan regulasi dari reseptor subsensitivitas yang berakibat terhadap penurunan efek (Linden, et al., 1998).
Pemakaian tetes mata latanoprost 0,005% topikal dosis tunggal, dapat menurunkan TIO maksimal dalam 8-12 jam dan TIO tetap rendah tanpa diterapi dalam 24 jam. Latanoprost diberikan satu kali sehari pada malam hari menyebabkan penurunan TIO konstan. Terapi jangka panjang latanoprost tidak memberikan efek klinis secara signifikan pada permeabilitas blood-aqueous barrier (Quaranta, et al., 2006).
Penelitian terdahulu memberikan hasil pemakaian latanoprost 0.005% satu kali sehari pada malam hari secara statistik menunjukkan hasil yang signifikan lebih efektif dibandingkan dengan pemakaian timolol 0,5% dua kali sehari dalam menurunkan tekanan intra okular diurnal setelah 6 minggu terapi dan kemudian sama efektifnya setelah pemakaian setelah 12 minggu (Aquino, et al., 1999). 2.4.3 Efek Samping Latanoprost
Secara umum, latanoprost dapat ditoleransi dengan baik terkait efek samping yang minimal terhadap sistemik jika dibandingkan dengan dengan timolol. Efek samping okular terbanyak akibat pemakaian latanoprost adalah hiperemi konjungtiva, yang biasanya terjadi dalam 2 hari sejak terapi dimulai dan berkurang dari waktu ke waktu (Russo, et al., 2008).
Pemakaian latanoprost dikaitkan dengan hiperpigmentasi yang terjadi pada bulu mata, kelopak mata, dan iris. Hiperpigmentasi pada bulu mata dan kelopak mata bersifat reversibel, sedangkan hiperpigmentasi pada iris bersifat menetap. Efek samping ini biasanya bersifat ringan dan terjadi sekitar 10% dari seluruh pasien yang diterapi dengan latanoprost lebih dari 3 tahun. Namun penelitian lain
menyebutkan hiperpigmentasi iris dapat terjadi dalam 24 bulan pemakaian latanoprost (Uisitalo, et al., 2010).
Pemakaian latanoprost dapat mengakibatkan perubahan permukaan okular dari waktu ke waktu hingga menimbulkan ocular surface disease (OSD). Antiglaukoma topikal dilaporkan dapat meningkatkan jumlah fibroblas dan sel inflamasi pada substansia propria konjungtiva dan merangsang metaplasia epitel. Konsentrasi tinggi dari makrofag, limfosit, sel mast dan fibroblas serta penurunan kepadatan sel goblet adalah efek samping yang pernah dilaporkan pada pemakaian antiglaukoma topikal. Mekanisme OSD pada pemakaian antiglaukoma topikal belum diketahui secara pasti dan masih menjadi perdebatan. Penelitian terdahulu menyatakan bahwa latanoprost tidak secara langsung memicu terjadinya inflamasi yang mengakibatkan adesi molekul abatu antigen kelas II. Toksisitas akibat pemakaian latanoprost dikaitkan dengan kemasan komersil latanoprost yang mengandung bahan pengawet Benzalkonium klorida (Faria, et al., 2013).
Benzalkonium klorida adalah suatu cationic surface-acting agent yang berasal dari kelompok quaternary ammonium, yang dapat merusak membran sel bakteri bahkan memicu kematian sel. Formula BAK untuk konsumen terdapat dalam sediaan solution. Konsentrasi maksimum BAK adalah 0,1% dimana pada konsentrasi tersebut BAK tidak menyebabkan iritasi primer. Benzalkonium klorida merupakan bahan pengawet yang banyak digunakan pada obat topikal glaukoma, dengan rentang konsentrasi sekitar 0,004% sampai 0,01%. Benzalkonium klorida mengandung surfaktan yang dapat memecah lapisan lemak air mata sehingga meningkatkan penetrasi obat (Kahook, et al., 2008).
Aktivitas biosidal terbesar BAK dihubungkan dengan C12 dodecyl dan C14 myristyl dari derivat alkil. Mekanisme dari bakterisidal atau mikrobisidal berhubungan kuat dengan gangguan dari interaksi intermolekular. Hal ini dapat menyebabkan disosiasi dari cellular membran lipid bilayer, dimana hal ini mengendalikan permeabilitas seluler dan meningkatkan kebocoran dari isi sel. Kompleks biomolekular yang lain dalam sel bakteri juga mengalami disosiasi. Larutan BAK adalah agen fast-acting biosidal, aktif melawan bakteri, virus, jamur dan protozoa, namun spora bakteri diperkirakan resisten. Larutan bersifat bakteriostatik atau bakterisidal tergantung dari konsentrasinya. Bakteri gram positif secara umum lebih peka dibandingkan dengan bakteri gram negatif. Aktivitas dari larutan ini tidak dipengaruhi oleh pH tetapi meningkat efeknya pada temperatur yang tinggi dan pemakaian yang lama (Kahook, et al., 2008).
Benzalkonium klorida berperan penting dalam menimbulkan efek samping seperti hiperemi konjungtiva, mengurangi pergantian air mata, mengurangi tear film break-up time (BUT), dan infiltrasi pada kornea akibat sel inflamasi. Penelitian pada kelinci menunjukkan BAK disimpan di jaringan dan dapat bertahan hingga 168 jam setelah aplikasi 1 tetes BAK 0,01%, dengan waktu paruh sekitar 20 jam pada epitel kornea dan jaringan konjungtiva (Russo, et al., 2008).
Pemakaian BAK jangka panjang dapat menyebabkan efek toksik secara langsung dan tidak langsung pada permukaan okular. Pemakaian BAK dapat menyebabkan ketidakstabilan lapisan air mata, metaplasia skuamosa konjungtiva, apoptosis, kerusakan barier epitel kornea, dan hilangnya sel goblet konjungtiva. Mekanisme terjadinya efek tersebut belum diketahui secara pasti, diduga keterlibatan reaksi immunoinflammatory dengan melepaskan sitokin proinflammatory, apoptosis, stres oksidatif yang berinteraksi secara langsung dengan lapisan lipid air mata (Mastropasqua, et al., 2013).
Penelitian oleh Costa dan rekan menunjukkan pasien glaukoma merupakan kelompok terbesar yang membutuhkan air mata buatan dibandingkan dengan kelompok lainnya, dimana terapi dengan golongan prostaglandin analog adalah yang tersering. Latanoprost (Xalatan®; Pfizer) mengandung 0.02% BAK (merupakan obat komersil dengan kandungan BAK tertinggi). Penelitian oleh Costa juga menunjukkan bahwa jenis kelamin perempuan, pemakaian obat anti glaukoma jangka panjang dengan dua atau lebih terapi kombinasi meningkatkan kebutuhan terhadap air mata buatan (Costa, et al.,2013).
2.5 Sitologi Impresi
Morfologi permukaan okular dapat diinvestigasi melalui sitologi impresi konjungtiva. Prosedur sitologi impresi pertama kali dikenalkan oleh Larmande dan Timsit untuk mendiagnosis neoplasia skuamosa permukaan okular pada tahun 1954. Egbert et al. (1977), mendokumentasikan penggunaan sitologi impresi
konjungtiva untuk memeriksa gangguan permukaan okular dan kepadatan sel goblet (Schober, et al., 2006).
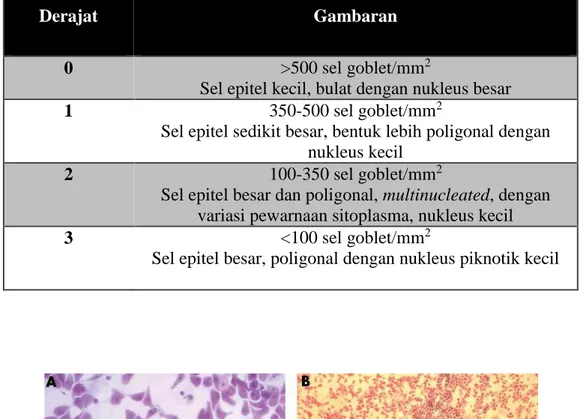
Tabel 2.1. Kriteria Sitologi Impresi Nelson. Derajat ≥ 2 dinyatakan abnormal (Singh, et al., 2005).
Derajat Gambaran
0 >500 sel goblet/mm2
Sel epitel kecil, bulat dengan nukleus besar
1 350-500 sel goblet/mm2
Sel epitel sedikit besar, bentuk lebih poligonal dengan nukleus kecil
2 100-350 sel goblet/mm2
Sel epitel besar dan poligonal, multinucleated, dengan variasi pewarnaan sitoplasma, nukleus kecil
3 <100 sel goblet/mm2
Sel epitel besar, poligonal dengan nukleus piknotik kecil
Gambar 2.3. Gambaran sitologi impresi. A) Sitologi impresi permukaan kornea normal. B) Sitologi impresi zona transisi normal dari kornea ke limbus (Singh, et al., 2005).
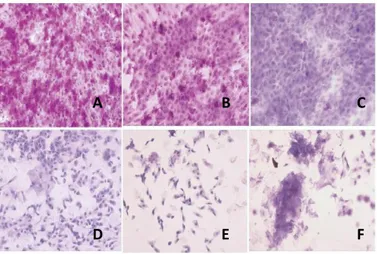
Gambar 2.4. Gambaran hasil sitologi impresi (pewarnaan PAS dan hematoksilin, pembesaran 100x) pada pasien dengan dry eye syndrome. A) Derajat 0, normal. B) Derajat 1, kehilangan sel goblet awal. C) Derajat 2, kehilangan sel goblet total. D) Derajat 3, keratinisasi awal. E) Derajat 4, keratinisasi sedang. F) Derajat 5, keratinisasi berat (Kim, et al., 2009).
Teknik sitologi impresi menggunakan sepotong kertas saring Millipore yang ditekan secara ringan pada area tertentu dari permukaan konjungtiva (atau dalam kasus yang jarang terjadi, kornea) untuk mengangkat 1-3 lapis sel-sel epitel permukaan, selanjutnya lakukan fiksasi dan pewarnaan dengan H&E atau PAS atau Papanicolaou untuk menunjukkan sel-sel goblet dan sel epitel. Kertas saring Millipore memiliki keuntungan metode menjadi cepat, mudah diterapkan dan mudah ditransportasikan dengan alat mekanis yang stabil (Singh, et al., 2005).
2.6 Air Mata Buatan
Preparat air mata buatan membentuk lapisan yang menutup permukaan kornea untuk melembabkan dan melindungi dari kekeringan. Bahan aktif yang terkandung dalam air mata buatan antara lain polyvinyl alcohol, selulosa,
A B C
metilselulosa dan derivatnya (hydroxypropyl cellulose, hyroxyethylcellulose, hydroxypropyl methyl-cellulose/HPMC, dan carboxymethylcellulose). Bahan lain yang juga sering digunakan seperti gliserin, polysorbate 80, polyethylene glycol (PEG)-400, dextran 70, povidone, dan propylene glycol. Kekentalan air mata buatan bervariasi tergantung pada konsentrasi wetting agent. Semakin parah dry eye, maka semakin tinggi viskositas air mata buatan yang diperlukan (American Academy of Ophthalmology, 2014-2015).
Penelitian oleh Demiryay et al., menunjukkan terjadi peningkatan sel goblet konjungtiva pada pasien yang diterapi dengan air mata buatan topikal (pada penelitian tersebut menggunakan kombinasi HPMC dan Dextran 70). Hydroxypropyl methyl-cellulose dikatakan mampu melapisi dan melindungi permukaan epitel serta mengembalikan fungsi proteksi dari musin (Pflugfelder, et al., 2007 ; Demiryay, et al., 2013).
Beberapa prinsip dapat digunakan sebagai panduan dalam pemilihan preparat air mata buatan. Secara umum air mata buatan yang lebih kental sebaikmya digunakan saat keparahan dry eye meningkat. Suatu penelitian mungkin diperlukan untuk menilai keterlibatan titrasi dan frekuensi penggunaan sesuai dengan aktivitas pasien sehari-hari. Produk tanpa bahan pengawet disarankan jika dibutuhkan pemakaian yang lebih sering, contohnya pada dry eye yang berat. Namun, produk tanpa bahan pengawet memiliki resiko terkontaminasi bakteri sehingga harus diganti dalam beberapa jam penggunaan, walaupun vial masih tertutup baik setelah dibuka (American Academy of Ophthalmology, 2014-2015).
Air mata buatan yang umumnya tersedia di pasaran mengandung sistem polimer hidrofilik (contoh : HPMC dan dextran). Hydroxypropyl methylcellulose merupakan hydrogels yang membuat air mata buatan menjadi lebih kental dan bertahan pada permukaan okuli dalam jangka waktu yang lebih lama (Srividya, et al., 2000).
Nama lain dari HPMC adalah hypromellose, methocel, metolose, pharmacoat. Secara luas digunakan sebagai suatu eksipien dalam sediaan topikal dan oral. Dibandingkan dengan metilselulose, HPMC menghasilkan cairan lebih jernih, dan digunakan sebagai zat pengemulsi, agen pensuspensi, dan agen penstabil di dalam sediaan salep dan gel. Sifat merekat dari HPMC apabila sediaan menggunakan bahan pelarut organik. Hydroxypropyl methylcellulose diakui sebagai bahan tidak beracun dan non iritasi (Amna, 2012).
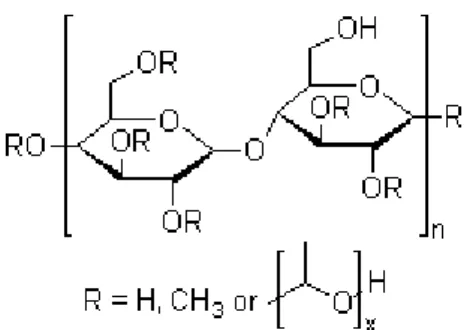
Gambar 2.5. Struktur kimia HPMC (Khairunnisya, 2011).
Dextran merupakan polisakarida yang memiliki rantai cabang monosakarida yaitu glukosa. Dextran dibentuk dari aktivitas bakteri yang membentuk plak yaitu suatu lapisan kasar dan lengket pada area gigi akibat banyaknya konsentrasi sukrosa yang mengakibatkan kerusakan gigi. Cairan
Dextran sintetik komersial digunakan untuk operasi atau pengobatan darurat terhadap shock, untuk meningkatkan volume plasma darah dalam sirkulasi darah. Dextran digunakan pada tetes mata sebagai pelumas yang menjaga kelembaban permukaan bola mata (Medscape, 2013).