TINJAUAN PUSTAKA
2.1. Skabies
2.1.1. Definisi
Skabies adalah suatu penyakit yang disebabkan oleh penetrasi tungau parasit obligat S. scabiei varian hominis, yaitu suatu arthropoda dari orde Acarina, ke dalam epidermis.13-15 Skabies telah diketahui manusia sejak zaman dahulu dengan Aristotle (384 sampai 322 SM), orang pertama yang mengidentifikasi tungau skabies, mendeskripsikannya sebagai “lice in the flesh” dan menggunakan istilah “akari”. Pada tahun 1687, Bonomo dan Cestoni secara akurat mendeskripsikan penyebab skabies pada sebuah surat. Mereka menjelaskan tentang sifat parasit, penularan, kemungkinan penyembuhan, dan gambaran mikroskopis dari tungau dan telur S. Scabiei, yang diyakini menjadi yang pertama disebutkan pada teori parasit dari penyakit infeksi. Dua abad kemudian, penyebab skabies ditetapkan dengan publikasi dari suatu risalah oleh Hebra.1,16
2.1.2. Epidemiologi
dan di sekolah juga ikut berperan terhadap timbulnya skabies.Insidensi pada pria dan wanita adalah sama.16
Perbedaan etnis dalam epidemiologi skabies paling mungkin berhubungan dengan perbedaan pada faktor kepadatan penduduk yang berlebihan, perumahan, sosial ekonomi dan perilaku dibandingkan dengan asal ras.16,17 Faktor predisposisi yang paling sering adalah kepadatan penduduk, imigrasi, kebersihan yang buruk, status gizi yang buruk, tunawisma, demensia, dan kontak seksual.16 Penularan penyakit ini terjadi melalui kontak langsung kulit ke kulit atau dari barang yang dipakai secara bersama – sama.16
atau skabies berkrusta. Bentuk infeksi skabies hiperkeratotik ini pertama kali dijelaskan pada pasien kusta di Norwegia. Pasien – pasien yang mendapat glukokortikoid sistemik atau topikal yang poten, resipien transplantasi organ, retardasi mental atau lumpuh, individu yang terinfeksi human immunodeficiency virus (HIV) atau human T-lymphotropic virus-1, dan individu dengan berbagai keganasan hematologi berisiko tinggi mengalami skabies berkrusta.18
2.1.3. Etiologi
Skabies disebabkan oleh S. scabiei yang termasuk famili Sarcoptidae
scabiei dapat bertahan selama 3 hari3 dan akan mati pada suhu 500C selama 10 menit.5,25,26
Siklus hidup S. scabiei dimulai dengan perkawinan tungau jantan dan betina.16 Setelah kopulasi, tungau jantan mati dan tungau betina mulai meletakkan telurnya pada terowongan di kulit dan menetap selama 4 sampai 6 minggu. Tungau betina memproduksi 1 sampai 3 telur per hari sampai mencapai jumlah 40 yang akan menetas setelah 3-4 hari kemudian.16,17 Larva berubah menjadi suatu
protonymph yang setelah 2-5 hari berubah menjadi tritonymph, larva ini nantinya menembus atap terowongan dan mencapai permukaan kulit.16 Setelah 5-6 hari, larva berubah menjadi tungau jantan dan betina dewasa. Secara keseluruhan, tungau dewasa yang matur berkembang dalam 10-14 hari.17 Populasi tungau mencapai 25 dewasa setelah 50 hari dan sampai 500 tungau dalam 100 hari.16 Namun rata – rata pada seorang host normal adalah 10-12 tungau. Pada umumnya setelah 3 bulan, jumlah tungau berkurang dengan cepat.16
*Dikutip dari kepustakaan no 17
Gambar 2.1. (A) Potongan mikroskopis tungau Sarcoptes scabiei
menunjukkan kedelapan kaki dan alat untuk menggigit. (B) Kerokan kulit setelah diberi potasium hidroksida 10% menunjukkan telur, nymph, dan
scybalae (faecal pellet). (C) Potongan histologi (pewarnaan hematoksilin dan esoin) menunjukkan sebuah terowongan dengan tungau skabies pada bagian atas epidermis.
A
B
Penyakit ini ditularkan melalui kontak langsung kulit ke kulit yang menyebabkan seringnya terjadi transmisi diantara anggota keluarga.16 Berbagi tempat tidur dengan orang yang terinfestasi tungau, dengan atau tanpa kontak seksual dapat menyebabkan infestasi. Namun, hanya dengan berpegangan tangan juga dapat mentransmisikan tungau.4
Peranan fomite, yaitu semua benda atau bahan yang dapat membawa organisme yang infeksius dan memindahkannya dari satu individu ke individu lain,27 masih kontroversial.16 Beberapa penulis mengklaim bahwa hal ini kemungkinan karena tungau dapat bertahan hidup lebih dari 3 hari diluar tubuh manusia.16 Beberapa studi telah membuktikan keberadaan tungau hidup pada tilam, pakaian, gorden, lantai, perabotan, dan kain – kain yang digunakan untuk tempat tidur di rumah pasien skabies dan rumah jompo.16,18,27 Tetapi untuk beberapa penulis, penularan melalui fomite jarang terjadi, namun dapat terjadi pada kasus skabies berkrusta.16
Transmisis seksual juga dapat terjadi karena terjadinya kontak yang erat yang memungkinkan terjadinya transmisi tungau.16,17
2.1.5. Gambaran klinis
Skabies dapat dicurigai bila pada pasien terdapat satu atau lebih tanda dari gejala – gejala berikut ini :4
2. Timbulnya gejala biasanya memakan waktu 4 sampai 6 minggu jika pasien tidak pernah terserang skabies. Timbulnya gejala lambat dan terkadang pasien tidak dapat memastikan waktu tepatnya. Pada pasien yang mengalami reinfestasi, gejala muncul kembali dengan cepat (dalam beberapa jam), tergantung pada status imunologi host.4
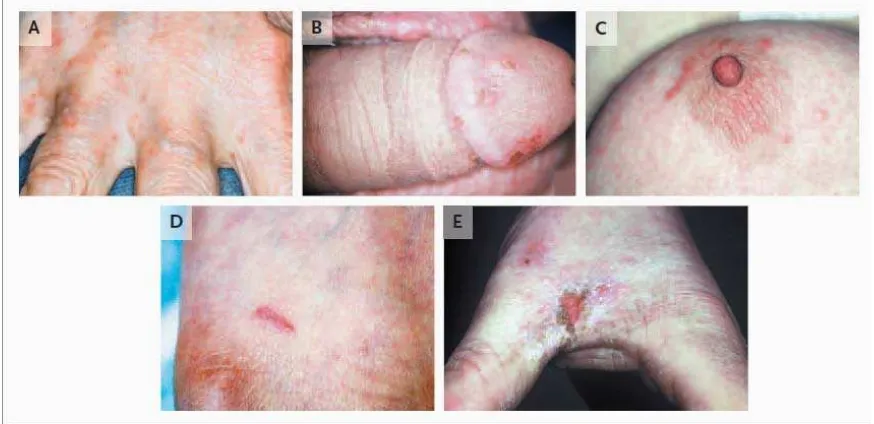
3. Erupsi kulit:, meskipun lesi diatas leher jarang dijumpai, pada daerah yang beriklim lebih hangat dapat terjadi, terutama pada orang – orang yang selalu terbaring di tempat tidur dan anak – anak. Pada pasien-pasien khusus tersebut, lipatan retroaurikular sering menjadi tempat persembunyian tungau. Lesi yang dapat diobservasi bervariasi. Lesi yang paling khas adalah terowongan, berkelok atau papul linear sampai sepanjang 1 cm dengan vesikel pada ujungnya. Namun pada iklim tropis yang panas lebih sering ditemukan papul eritematosa. Lesi-lesi lainnya termasuk: papul, skuama, vesikel, bula, krusta, pustul, nodul dan ekskoriasi.4 Tempat predileksi: lipatan aksila anterior, puting susu dan areolae pada wanita, umbilicus, siku, bagian volar pergelangan tangan, sela – sela jari, paha, bokong, penis, skrotum, dan pergelangan kaki.16,17,28 Pada bayi, skabies biasanya menyerang aksila, kepala wajah, daerah popok, kadang-kadang telapak tangan dan telapak kaki, dan lesinya berupa vesikel, pustul, dan nodul.17
*
*Dikutip dari kepustakaan no. 15
2.1.6. Bentuk – bentuk skabies
2.1.6.1 Skabies pada orang bersih (scabies of cultivated)
2.1.6.2
. Bentuk ini ditandai dengan lesi berupa papul dan terowongan yang sedikit jumlahnya sehingga sangat sukar ditemukan.29
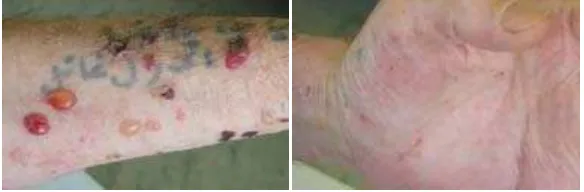
Skabies nodular. Berupa nodul – nodul berwarna ungu, gatal, dapat menetap beberapa minggu sampai beberapa bulan setelah pengobatan.15,16,30 Skabies nodular kemungkinan menunjukkan suatu bentuk respon cell-mediated immune terhadap antigen tungau, kemungkinan diinduksi oleh garukan.16,30 Paling sering ditemukan pada sela paha, aksila dan pada genitalia pria.15,16 Lesi skabies nodular secara klinis dan histologi dapat menyerupai
langerhans’cell histiocytosis, insect bite reaction,
Langerhans’cell histiocytosis, lymphoma atau urtikaria pigmentosa.30 Terapi dapat diberikan ivermectin oral30, pimekrolimus topikal.31
*Dikutip dari kepustakaan no 31
2.1.6.3 Skabies bulosa. Meskipun lesi vesikular sering ditemukan pada bayi dan anak – anak, lesi berupa bula jarang ditemukan pada skabies. Skabies bulosa dapat dijumpai pada bayi, anak – anak, orang tua, dan terkadang pada orang dewasa yang mendapat terapi imunosupresi. Pada komunitas dimana skabies bukan merupakan penyakit endemis sehingga kurang dicurigai, skabies bulosa dapat disalahdiagnosiskan dengan pemfigoid bulosa, insect bite, linear IgA dermatosis, epidermolysis bullosa atau chronic bullous disease of childhood (CBDC).32
*Dikutip dari kepustakaan no 33
2.1.6.4 Scabies incognito
2.1.6.5
. Disebabkan pemakaian kortikosteroid topikal dan oral.16 Terdapat hubungan dengan hipereosinofilia disebabkan terjadinya sedikit penurunan imunitas.16
Skabies pada bayi dan anak – anak
2.1.6.6
. Lesi berupa vesikel, pustul, dan nodul terutama tersebar pada tangan, kaki dan lipatan tubuh. Pruritus dapat menjadi sangat berat sehingga pasien dapat menjadi pemarah dan tidak mau makan.15,16 Pada pemeriksaan histologi dapat dijumpai infiltrat sel langerhans yang padat, berpotensi untuk terjadinya kesalahan diagnosis sebagai langerhans cell histiocytosis.16
Skabies pada orang tua. Sering disalahdiagnosiskan dengan pruritus senilis, sehingga pasien diterapi dengan kortikosteroid poten untuk jangka waktu yang lama yang dapat menyebabkan skabies berkrusta. Gambaran klinis lainnya yaitu skabies bulosa yang dapat menyerupai pemfigoid bulosa.16
Gambar 2.4. Gambaran klinis skabies bulosa
2.1.6.7 Skabies pada skalp. Dapat berhubungan atau bersamaan dengan dermatitis seboroik atau dermatomiositis pada skalp. Sering mengenai orang tua, anak – anak, bayi, pasien – pasien imunokompromais dan pasien dengan skabies berkrusta.15,16
2.1.6.8 Skabies berkrusta. Skabies berkrusta atau skabies Norwegia meskipun parah namun jarang ditemukan, infeksi disebabkan oleh infestasi masif dengan S. scabiei varian hominis. Skabies berkrusta merupakan suatu bentuk fulminan dan sangat infeksius, disebabkan kegagalan respon imun host untuk mengatur proliferasi tungau skabies di kulit, sehingga menyebabkan hiperinfestasi.34 Skabies berkrusta dapat ditemukan pada pasien leukemia, infeksi HIV, sindrom Down, kusta tipe lepromatosa dan diabetes.34 Secara klinis berupa plak hiperkeratotik, skuama, berwarna abu – abu, tebal atau plak berkrusta pada tangan, kaki, lutut, siku, badan, skalp, nail bed
dan terkadang seluruh tubuh.16 Skabies berkrusta menyebabkan tingginya mortalitas yang berhubungan dengan sepsis sekunder.16
Gambar 2.5. Gambaran klinis skabies berkrusta
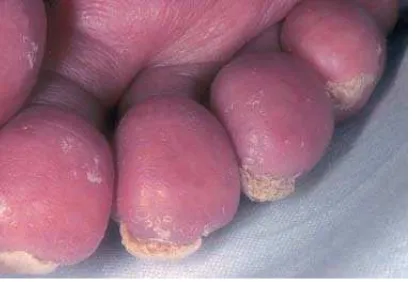
kuku yang menetap bahkan setelah pengobatan berhasil.16 Bentuk ini dapat mengenai beberapa kuku jari tangan dan/atau kuku jari kaki, terjadi penebalan kuku, kuku jadi tampak memutih dengan atau tanpa deformitas nail plate dan/atau subungual hornydebris.16
Gambar 2.6. Gambaran klinis skabies subungual
*Dikutip dari kepustakaan no 35
2.1.7. Pemeriksaan penunjang
1. Kerokan kulit
Diagnosis pasti skabies ditegakkan berdasarkan pengidentifikasian tungau, telur, fragmen cangkang telur, atau fecal pellet tungau dari kerokan kulit. Metode ini memberikan spesifisitas yang sangat baik namun memiliki sensitivitas yang rendah karena dipengaruhi beberapa faktor seperti presentasi klinis, jumlah lokasi sampel yang diambil dan/atau pengulangan kerokan, dan pengalaman orang yang mengambil sampel.1
Aturan yang paling penting dalam pemilihan tempat untuk melakukan kerokan kulit adalah menghindari lesi ekskoriasi karena tungau biasanya terangkat oleh garukan36,37 dan pada lesi dengan infeksi sekunder terdapat pus yang bersifat akarisidal sehingga tungau tidak ditemukan pada lesi tersebut.37 Idealnya, bahan diperoleh dari papul yang baru terbentuk atau terowongan. Papul yang terbaik adalah berbentuk lonjong tanpa tanda – tanda di permukaan seperti titik coklat kecil atau krusta.36
Dalam melakukan kerokan kulit, penggunaan minyak mineral memberikan hasil yang lebih unggul dan dipilih dibandingkan larutan potasium hidroksida atau air karena alasan berikut :36
1. Tungau menempel pada minyak dan dapat lebih mudah diambil. Tungau akan tetap hidup dan motil, bukannya terpecah – pecah pada suatu kerokan yang kering.
2. Skuama dari kulit bercampur dengan minyak mineral dan lebih banyak bahan yang tersedia untuk pemeriksaan mikroskopis.
bahkan jika tungau atau telur tidak ditemukan.
Apabila daerah yang tepat telah dipilih, teteskan satu tetes minyak mineral pada skalpel steril. Biarkan minyak mineral mengalir pada papul atau daerah lain yang akan dikerok. Berikutnya, lakukan pengerokan sekitar 6 atau 7 kali untuk mengangkat atap papul, akan terlihat bintik – bintik kecil darah dalam minyak.36 Kemudian, dengan skalpel, pindahkan minyak dan bahan kerokan ke gelas objek.36 Hal tersebut dapat dilakukan secara lembut dengan menggunakan ujung kayu dari aplikator. Tambahkan satu atau dua tetes lagi minyak mineral dan aduk campuran untuk mendapatkan distribusi bahan kerokan yang merata dalam minyak. Letakkan kaca penutup pada gelas objek dengan hati – hati untuk menghindari gelembung udara dan memeriksa untuk tungau, telur dan fecal pellet.36 Pertama, periksa dibawah mikroskop dengan pembesaran paling rendah, melihat seluruh kaca objek, tetap mengingat bahwa ukuran tungau bervariasi tergantung pada jenis kelamin dan maturitas. Ukuran terbesar sampai terkecil yaitu betina, jantan, nimfa, larva dan telur. Berikut ini adalah ukuran rata – rata dari bentuk – bentuk S. scabiei.36
Tabel 2.1. Ukuran Rata – Rata dari Bentuk – Bentuk S. scabiei
Stadium Panjang (dalam mikron) Lebar (dalam mikron)
Betina 388 271
*Dikutip dari kepustakaan no 36
skabies dapat didiagnosis dengan menemukan fecal pellet yang khas (skibala), yang berwarna coklat kekuningan.36
2. Tes tinta pada terowongan
Tes ini memungkinkan untuk mendeteksi terowongan. Sapukan bagian bawah cartridge pena yang penuh dengan tinta berwarna hitam atau biru ke atas papul yang dicurigai, kemudian bersihkan dengan kapas alkohol untuk menghapus tinta dari permukaan lesi. Tes dikatakan positif jika terbentuk garis menyerupai bentuk zig-zag berwarna gelap.4
3. Shave biopsy
Dilakukan dengan mengangkat papul atau terowongan dengan jari telunjuk dan ibu jari. Potong bagian atas papul atau seluruh terowongan menggunakan skalpel no.15 yang dipegang sejajar terhadap kulit dengan gerakan yang halus. Karena biopsi yang dilakukan sangat superfisial, tidak perlu dilakukan anestesi. Tempatkan spesimen pada slide mikroskop, letakkan kaca penutup di atasnya. Spesimen dapat dibersihkan dengan beberapa tetes potasium hidroksida 15-20%. Panaskan slide dengan hati – hati (60- 800C) selama 2-5 menit. Periksa dengan menggunakan mikroskop cahaya.4
4. Superficial cyanoacrylate biopsy (SCAB)
Dilakukan dengan menentukan lesi non ekskoriasi yang paling sugestif.
Rambut disekitar lesi tersebut harus dibersihkan seperlunya. Kemudian kulit
kulit dengan gerakan yang cepat. Prosedur diulangi dengan cara yang sama pada
daerah lainnya yang dicurigai. Kemudian slide diperiksa dengan mikroskop
biasa.38
5. Plester perekat
Teknik ini menggunakan plester perekat transparan yang dipotong sesuai ukuran slide mikroskop (25 x 50 mm). Plester ditekan kuat pada lesi, kemudian tarik dengan cepat. Letakkan plester pada slide dan simpan pada suhu 10-14oC sampai saatnya dibacakan. Slide diperiksa 3 jam kemudian. Slide diamati dengan pembesaran 40x. Jika diduga ditemukan tungau, pembesaran ditingkatkan menjadi 100x.9,39
6. Polymerase chain reaction (PCR)
Pemeriksaan PCR ini bertujuan untuk mendeteksi deoxyribonucleic acid
7. Pemeriksaan dermoskopi
Teknik standar untuk mendiagnosis skabies melibatkan pengidentifikasian tungau, telur atau eksreta dengan pemeriksaan mikroskopis yang diperoleh dari kerokan kulit, namun metode ini dapat menimbulkan ketidaknyamanan dan rasa takut, terutama pada pasien yang berusia lebih muda. Oleh karena hasil pemeriksaan pada umumnya tergantung pada daerah yang dikerok, terkadang diperlukan tes yang berulang untuk suatu diagnosis pasti. Untuk alasan ini, kerokan kulit tidak diterima dengan baik oleh pasien yang mungkin tidak kooperatif atau bahkan menolak pemeriksaan.8
Pemeriksaan dermoskopi adalah suatu teknik nonivasiv yang memungkinkan dilakukannya observasi kulit in vivo yang diperbesar dan cepat dengan visualisasi morfologi yang sering tidak terlihat dengan mata telanjang. Dermoskopi telah meningkatkan keakuratan diagnostik lesi kulit berpigmen, dan baru – baru ini evaluasi kelainan kulit yang tidak berpigmen. Dermoskopi biasanya dilakukan sesuai dengan teknik mikroskop epiluminescence dengan pengaplikasian cairan (minyak, alkohol atau air) pada kulit untuk menghilangkan pantulan cahaya.40 Namun, baru – baru ini, metode ini telah digantikan dengan sistim baru yang menggunakan cahaya terpolarisasi, bukannya cairan, dengan hasil yang sebanding. Selama beberapa tahun terakhir, dermoskopi telah terbukti bermanfaat pada berbagai kelainan kulit termasuk infestasi ektoparasit, abnormalitas rambut dan kuku, psoriasis dan lain – lain.40
yang sesuai dengan bagian anterior S. scabiei (delta wing sign/jet with contrail).8 Pemeriksaan dermoskopi memberikan beberapa keunggulan dibandingkan teknik kerokan kulit tradisional. Pertama, tidak invasiv dan diterima dengan baik oleh pasien, terutama oleh anak – anak dan pasien yang lebih sensitif yang mungkin memiliki hasil pemeriksaan kerokan kulit berulang negatif, karena tidak menyebabkan ketidaknyamanan fisik atau psikologis. Kedua, dermoskopi mudah dan cepat untuk dilakukan, memungkinkan pemeriksaan seluruh permukaan kulit yang biasanya dalam beberapa menit dan secara signifikan memakan waktu yang lebih pendek dari pemeriksaan mikroskopis ex vivo. Ketiga, dermoskopi bermanfaat untuk pemeriksaan tanpa menimbulkan trauma pada anggota kelurga yang asimtomatis, yang kemungkinan menolak pemeriksaan kerokan kulit. Keempat, karena dermoskopi merupakan teknik non invasiv, dapat meminimalisir risiko infeksi yang tidak disengaja dari agen – agen yang dapat ditransmisikan dari darah seperti human immunodeficiency virus (HIV). Kelima, dermoskopi telah bermanfaat dalam mendiagnosis skabies melalui teknik teledermatologi.8
Gambar 2.7. Tampak tungau S. scabiei di ujung terowongan dengan pembesaran 200x
*Dikutip dari kepustakaan no 8
Gambar 2.8 Dermoskopi merk Handyscope
*Dikutip dari kepustakaan no 41
2.1.8. Diagnosis banding
Tabel 2.2. Diagnosis Banding Skabies
Paling menyerupai 1. Dermatitis atopi
2. Reaksi gigitan serangga 3. Dermatitis kontak 4. Dermatitis herpetiformis 5. Dyshidrotic eczema
Sering dianggap
1. Psoriasis, terutama pada skabies berkrusta 2. Pemfigoid bulosa, bila terdapat vesikel dan bula 3. Erupsi obat
Komplikasi yang paling sering terjadi adalah impetigenisasi sekunder
dan biasanya memberikan respon yang baik pada pemberian antibiotik topikal
atau oral. Dapat terjadi lymphangitis dan septikemia terutama pada skabies
berkrusta, post-streptococcal glomerulonephritis yang berasal dari pioderma yang
dipicu skabies yang disebabkan oleh streptococcus pyogenes.13 Komplikasi
lainnya termasuk hiperpigmentasi pasca inflamasi dan atau hipopigmentasi dan
prurigo nodularis.17
2.1.10. Penatalaksanaan
Penatalaksanaan secara umum
Pada pasien dianjurkan untuk menjaga kebersihan dengan mandi secara
teratur setiap hari. Semua pakaian, seprei, dan handuk yang telah digunakan harus
dicuci secara teratur dan bila perlu direndam dengan air panas. Demikian pula
halnya dengan anggota keluarga yang berisiko tinggi untuk tertular, terutama bayi
dan anak – anak, juga harus dijaga kebersihannya dan untuk sementara waktu
menghindari terjadinya kontak langsung. Selain itu juga ditekankan untuk
mengobati semua anggota keluarga secara bersamaan dan obat yang digunakan
jumlahnya harus dibatasi untuk menghindari over treatment atau efek keracunan.42
Penatalaksanaan secara khusus
Pengobatan ideal untuk skabies haruslah efektif melawan tungau dewasa
dan telur, mudah digunakan, tidak toksik, tidak menyebabkan iritasi, aman untuk
Skabies pada bayi merupakan suatu masalah yang memerlukan penatalaksanaan yang tepat karena dapat menjadi luas. Penting untuk mengobati ibu dan bayi tersebut sendiri.19 Terdapat beberapa macam obat skabies, antara lain :
Topikal
1. Permetrin 5%
Permetrin 5% merupakan pyrethroid sintetis dan insektisida poten yang
kemungkinan pengobatan topikal paling efektif untuk skabies dan memiliki
toksisitas yang rendah pada mamalia. Obat ini diabsorbsi kulit dalam jumlah kecil
dan dimetabolisme oleh esterase pada kulit yang akhirnya diekskresikan kembali
pada urin. Faktor utama yang membatasi absorpsi sistemik adalah penetrasi
lambat melalui kulit yang tidak tergantung pada dosis yang digunakan.15
Mekanisme kerjanya adalah dengan mengganggu fungsi voltage-gated sodium
channel dari arthropoda, menyebabkan depolarisasi yang lama dari membran sel
saraf dan mengganggu transmisi neuron.15,43 Permetrin tersedia dalam bentuk
krim 5% yang digunakan sepanjang malam atau sedikitnya selama 8-12 jam,
setelah itu harus dibersihkan dan pemakaiannya diulang 1 minggu kemudian.
Krim ini harus digunakan di seluruh tubuh, termasuk kepala pada bayi. Permetrin
5% dapat diberikan pada wanita hamil dengan lama pemakaian yang diperpendek
sampai 2 jam dan secara luas digunakan pada anak – anak.15
Permetrin 5% ditoleransi dengan baik dengan efek samping minimal dan
dapat diterima secara kosmetik. Beberapa pasien pernah mengalami iritasi, rasa
ekskoriasi dan pruritus disebabkan infeksi skabies.15
2. Sulfur presipitatum 2-10% dalam petrolatum
Sulfur presipitatum 2-10% dalam petrolatum merupakan modalitas
pengobatan skabies yang tertua, yang bila kontak dengan jaringan hidup akan
membentuk hidrogen sulfida dan asam pentationat yang bersifat germisid dan
fungisid.15,42 Obat ini aman digunakan pada wanita hamil, bayi, dan anak – anak
dengan konsentrasi 2-4% (anak), 6-8% (wanita), dan 10% (pria).42 Selain itu juga
efektif untuk pengobatan skabies berkrusta dan pasien yang sulit disembuhkan
dengan pengobatan lain. Ointment ini digunakan pada seluruh permukaan tubuh
selama 2 sampai 3 malam berturut – turut.15 Kekurangannya adalah kotor, bau,
mewarnai pakaian dan dapat menyebabkan dermatitis kontak iritan.15
3. Lindane (gamma benzen heksaklorida 1%)
Lindane bekerja pada sistim saraf pusat tungau, menimbulkan rangsangan,
konvulsi dan kematian. Obat ini diserap oleh membran mukosa, seperti paru –
paru dan mukosa intestinal, dan didistribusikan ke seluruh bagian tubuh dengan
konsentrasi tertinggi pada jaringan yang banyak mengandung lemak dan kulit.
Lindane dimetabolisme dan diekskresikan melalui urin dan feses. Pemberiannya
cukup sekali dengan lama pemakaian 6 jam, setelah itu harus dibersihkan dengan
sabun dan air, beberapa penulis merekomendasikan pengulangan pemberian 1
minggu kemudian. Obat ini tersedia dalam bentuk krim 1%, losion 1% atau sampo
bervariasi dari 10 hingga 90% tergantung pada pelarut yang digunakan dengan
waktu paruh 21-26 jam. Pemakaian obat ini harus dihindari pada kulit yang
mengalami inflamasi, ekskoriasi, skabies berkrusta, anak – anak yang sakit, bayi
dan wanita menyusui.15
Kekurangan dari obat ini dapat menyebabkan toksisitas sistim saraf pusat,
seperti konvulsi dan kematian yang dilaporkan terjadi pada anak – anak atau bayi
dengan paparan berlebihan atau perubahan sawar kulit yang akan meningkatkan
penyerapannya. Juga terdapat laporan mengenai pasien usia tua yang meninggal
setelah menggunakan lindane pada daerah kepala. Jika obat ini tertelan dapat
menyebabkan keracunan karena diserap oleh mukosa, menyebabkan gejala
neurologi, termasuk konvulsi; kelopak mata berkedut; gelisah; pusing; sakit
kepala; mual; muntah; lemah; tremor; disorientasi; kegagalan pernafasan; koma
dan kematian. Dermatitis kontak iritan ulcerative dari pemakaian obat ini pernah
dilaporkan.4 United State Food and Drug Administration (FDA)
merekomendasikan lindane sebagai terapi lini kedua untuk skabies terutama pada
anak – anak dan orang tua. Obat ini dilarang di California.15
4. Benzil benzoat 10-25%
Benzil benzoat 10-25% merupakan suatu ester dari asam benzoat dan
benzil alkohol yang diperoleh dari balsam Peru dan Tolu, yang neurotoksik
terhadap tungau. Obat ini digunakan sebagai emulsi 25%, 3 kali dalam 24 jam
dengan lama pemakaian 24 jam, tanpa dibersihkan terlebih dahulu.15 Pada anak –
anak, dosisnya dapat diturunkan sampai 12,5%. Obat ini sangat efektif jika
ini adalah dapat terjadi dermatitis kontak alergi. Produk ini tidak aman digunakan
pada wanita hamil dan menyusui, bayi dan anak – anak berusia dibawah 2 tahun
karena hubungannya dengan efek samping neurologi yang berat pada anak – anak.
Beberapa penelitian menemukan bahwa obat ini efektif dalam menangani skabies
berkrusta yang resisten terhadap permetrin dan dalam kombinasi dengan
ivermectin pada pasien yang mengalami relaps setelah pengobatan dengan
ivermectin dosis tunggal.15
5. Monosulfiram 5 – 25%
Obat ini secara kimia berhubungan dengan antabuse, dan untuk alasan ini,
minuman beralkohol harus dihindari selama pengobatan karena akan menghambat
aldehyde dehydrogenase di hati dan setelah mengkonsumsi etanol, acetaldehyde
berakumulasi menimbulkan efek samping yang tidak diinginkan termasuk
kemerahan, mual, muntah dan takikardi yang disebut sebagai reaksi disulfiram.
Obat ini digunakan diseluruh tubuh setelah mandi, 1 kali sehari untuk 2 atau 3 hari
berturut – turut. Sabun yang mengandung monosulfiram pernah digunakan pada
masa lampau sebagai pencegahan di komunitas yang terinfeksi.15
6. Krotamiton 10% (Crotonyl-N-ethyl-o-toluidine)
Obat ini digunakan setelah mandi dan berganti pakaian dalam sediaan
krim atau losion 10%, 2 kali sehari selama 5 hari berturut – turut,15, bersifat
skabisid namun tidak mempunyai efektivitas yang tinggi terhadap skabies, tidak
anak – anak.42 Efek samping berupa iritasi bila digunakan dalam jangka waktu
lama.42
7. Malathion 0,5%
Malathion 0,5% merupakan suatu insektisida organofosfat yang
menghambat enzim acethylcholinesterase secara irreversible. Obat ini sering
digunakan untuk mengobati pedikulosis, namun sedikit informasi mengenai
manfaatnya pada skabies.15 Malathion tidak boleh digunakan pada bayi, keamanannya pada ibu menyusui dan anak – anak berusia kurang dari 6 tahun belum dapat dipastikan. Untuk pemberian pada ibu hamil, obat ini termasuk dalam kategori B.44
8. Esdepallethrin 0,63%
Esdepallethrin 0,63% merupakan pyrethroid sintetis yang menargetkan
sodium channel pada akson. Obat ini tersedia dalam bentuk aerosol dan dapat
digunakan pada anak yang berumur diatas 2 tahun.15
9. Ivermectin 1%
Terdapat satu penelitian yang dipublikasikan mengenai pemakaian
ivermectin topikal 400 mcg/kg/dosis dalam 10 ml propylene glycol yang
digunakaan pada daerah fleksura, pinggang, genital, tangan dan kaki. Pasien tidak
Ivermectin
Ivermectin adalah suatu agen antibiotik oral macrocycliclactone
semisintetis. Ivermectin berikatan secara selektif pada reseptor di sinaps motor
perifer, menghambat transmisi kimia dari asam γ aminobutirat (GABA)-gated
chloride channels yang berada di sistim saraf pusat. Hal tersebut merangsang
pelepasan GABA pada ujung saraf endoparasit, meningkatkan afinitas GABA
pada reseptor di sinaps dan menyebabkan gangguan impuls saraf, menimbulkan
paralisis dan kematian parasit.15
Ivermectin mudah diserap pada perut yang kosong, dimetabolisme di hati
dan sebagian besar diekskresi melalui feses. Puncaknya sekitar 4 sampai 5 jam
setelah dimakan dan memiliki waktu paruh 36 jam. Konsentrasi tertinggi
ditemukan pada sebum, keringat dan sisik pada dahi, delapan jam setelah dosis
pertama. Obat ini relatif aman untuk dikonsumsi.15 Efek samping yang dapat
terjadi termasuk demam, sakit kepala, menggigil, arthralgia, ruam kulit,
eosinofilia dan anoreksia. Sebagian besar gejala – gejala tersebut diduga lebih
kepada akibat dari kematian parasit dibandingkan reaksi obat. Efek samping
lainnya yang lebih serius adalah ataksia, tremor, mydriasis, depresi dan pada
kasus yang berat dapat terjadi koma dan kematian.15
Ivermectin diberikan secara oral 200 mcg/kg pada sebagian besar pasien
sebagai dosis tunggal, sebaiknya pada malam hari ketika tungau bergerak aktif di
tubuh. Ivermectin memiliki waktu paruh plasma 36 jam setelah digunakan secara
oral, dan diyakini bahwa tungau mendapat makanan dengan memakan keratinosit
sehingga menjadi efektif terhadap tungau fertil yang membentuk terowongan,
karena diyakini bahwa ivermectin tidak memiliki efek ovisidal dan telur menetas
setiap 6-7 hari, maka direkomendasikan untuk mengulangi pengobatan 2 atau 3
kali dengan interval 1 atau 2 minggu.15
Ivermectin telah berhasil digunakan untuk mengeradikasi skabies pada
keadaan epidemis dan endemis pada institusi seperti rumah jompo dan penjara.
Karena ivermectin mudah digunakan, beberapa klinisi menggunakannya sebagai
pengobatan lini pertama untuk kasus skabies pada rumah jompo dan institusi,
meskipun terdapat satu laporan yang mengajukan bahwa ivermectin dapat
menyebabkan kematian pada orang tua.15
Ivermectin oral menawarkan beberapa keuntungan melebihi skabisida
topikal standar, seperti efikasi yang tinggi, penggunaannya mudah dan cepat,
terhindar dari iritasi akibat pengobatan topikal, terhindar dari perlunya untuk
menjamin pemakaian yang tepat dan mudah ditoleransi.15
Agar pengobatan skabies memberikan hasil yang memuaskan, terdapat
beberapa hal yang perlu diperhatikaan yaitu :45
1. Cara pemakaian obat yang salah dapat menyebabkan kegagalan
pengobatan. Oleh karena itu penderita perlu dijelaskan mengenai cara
pemakaian obat yang benar.
2. Gatal biasanya masih menetap, meskipun parasit telah hilang, karena
hipersensitivitas terhadap tungau dan produknya tidak segera hilang.
Penderita perlu diberitahu mengenai hal tersebut untuk menghindarkan
ke seluruh badan seorang penderita dewasa.
3. Mengingat masa inkubasi yang lama, semua orang yang kontak dengan
penderita perlu diobati meskipun tidak didapatkan gejala. Hal ini perlu
dilakukan untuk menghindarkan terjadinya reinfeksi.
4. Kegagalan juga dapat terjadi karena penetrasi obat terganggu seperti pada
lesi yang berkrusta atau dengan infeksi sekunder. Pada keadaan ini
penderita perlu diberikan antibiotika.
2.1.11. Prognosis
Prognosis skabies adalah baik dengan diagnosis dan pengobatan yang
tepat, kecuali pada pasien imunokompromais.17 Jika dibiarkan tanpa pengobatan,
kondisi ini dapat menetap sampai bertahun – tahun.13 Persentase terjadinya
reinfestasi sangat tinggi, terutama jika pasien kembali ke lingkungannya, dimana
eradikasi belum dilakukan dengan benar.17 Pada individu imunokompeten jumlah
2.2. Kerangka Teori
- Tes tinta pada terowongan - Shave biopsy
- Superficial cyanoacrylate biopsy (SCAB) - Plester perekat
- Polymerase chain reaction (PCR) - Gatal terutama pada malam hari
- Gejala klinis yang sama pada kontak personal pada waktu yang sama
- Gejala klinis :
Orang yang diduga menderita skabies
Pemeriksaan dermoskopi Pemeriksaan kerokan kulit
Sensitivitas Spesifisitas
Positive predictive value Negative predictive value
Positive likelihood ratio Negative likelihood ratio