Anamnesis
• Informasi tentang diagnostik
• Informasi tentang derajat penyakit
• Informasi tentang etiologi
Informasi diagnostik
• DRA+karditis+gagal jantung :
1. Artritis berpindah-pindah
2. Demam
3. Sesak nafas
4. Berdebar-debar 5. Edema (+/-)
• Endokarditis infektif :
1. Demam ringan lama
• Saat timbul sianosis :
1. Sianosis berat saat lahir : AP, AT, sindroma hipoplasia jantung kiri 2. Sianosis hr 1-2 : TGV
3. Sianosis >minggu 1 : TF
• Riwayat mulai terdengar bising jantung:
1. Sejak lahir : SP, SA, VSD kecil, PDA 2. Usia 2-4 minggu : PDA
• Riwayat waktu terjadi gagal jantung :
Informasi derajat kelainan
• Gangguan hemodinamik ∞ derajat kelainan
jantung:
1. Gangguan pertumbuhan 2. Sianosis
3. Berkurangnya toleransi latihan 4. Ispa berulang
Informasi etiologi
• Riwayat keluarga :
1. Saudara kandung/ortu : PJB
2. Penyakit tertentu dlm keluarga : DM, hipertensi, penyakit jantung
3. Riwayat kehamilan : obat, radiasi, penyakit infeksi, riwayat perdarahan trimester I
Informasi interaksi kel jantung anak dg keluarga
• Status sosioekonomi keluarga
• Persepsi keluarga tentang penyakit anak
• Penting untuk tata-laksana penyakit anak :
Pemeriksaan fisik
• Pola pertumbuhan anak : TB, PB, BB, LLA
• Keadaan umum : inspeksi :
1. Dismorfik wajah
2. Kesan penampakan sakit 3. Kesadaran
4. Status gizi
5. Pucat, sianosis, ikterus
• Kel bawaan/sindroma tertentu
Sindroma PJB tersering
Down (Trisoma 21) Trisomi 17-18 & 13-15 Turner (XO)
Turner lelaki (XO) & mosaik Rubella
Defek septum AV, VSD VSD
Koarktasio aorta Stenosis pulmonal
Kulit & mukosa :
Sianosis
1. Sianosis tepi/perifer : ujung jari, daun telinga, ujung hidung
2. Sianosis sentral : saturasi O2 rendah : mukosa bibir, lidah, konjungtiva
Pucat : anemia berat
Kulit gelap, ikterus
• Nadi
1. Diraba pada 4 arteri : a radialis D/S, a brachialis (neonatus) & a femoralis D/S atau a dorsalis pedis
2. Denyut : dinilai :
a. Kecepatan : takikardia & bradikardia b. Irama : aritmia, disritmia
c. Amplitudo nadi :
• Tekanan darah
1. Diukur pada 4 ekstremitas (1 ektremitas jika nadi 4 ekstremitas sama)
2. Manset sesuai
3. Posisi : berbaring telentang/duduk 4. Nilai normal tergantung usia anak
Umur Lebar manset
Usia Tek sistolik Tek diastolik
Pemeriksaan jantung
• Inspeksi :
1. Asimetris/kelainan bentuk dada 2. Pembonjolan dada kiri
3. Dada membulat
4. Pembonjolan dada difus 5. Iktus cordis
6. Pulsasi epigastrium
Pectus ekscavatum
Palpasi
Perkusi
• Menentukan pembesaran & kontur jantung
Auskultasi
• Stetoskop :
1. Diafragma : bunyi & bising nada tinggi 2. Sungkup : bunyi &
bising nada rendah 3. Ukuran stetoskop
Bunyi jantung
• Berhubungan dengan
1. pembukaan & penutupan katub jantung 2. Kontraksi otot jantung
3. Percepatan atau perlambatan aliran darah
• Suara jantung I : penutupan katub mitral & tricuspid
• Suara jantung II : penutupan katub aorta & pulmonal
• Suara jantung III : apex jantung : vibrasi dinding
ventrikel saat arus darah ke ventrikel terlalu banyak
Bising jantung
• Karena arus turbulensia
• Dibagi berdasarkan waktu terdengarnya 1. Bising sistolik
2. Bising diastolik
PENYAKIT JANTUNG BAWAAN
Tujuan Instruksional umum
• Mampu memahami mengenai PJB dan melakukan deteksi dini serta
Tujuan instruksional khusus
• Mampu menyebutkan definisi PJB
• Mampu menjabarkan hemodinamika yang terjadi pada PJB
• Mampu melakukan anamnesa pada PJB
• Mampu melakukan pemeriksaan fisik pada PJB
• Mampu menyusun program tatalaksana pada PJB
Definisi PJB
• Defek anatomis pada bagian-bagian jantung yang terjadi selama proses organogenesis intrauterine
Epidemiologi
• Insiden PJB diseluruh dunia relatif sama dan tetap
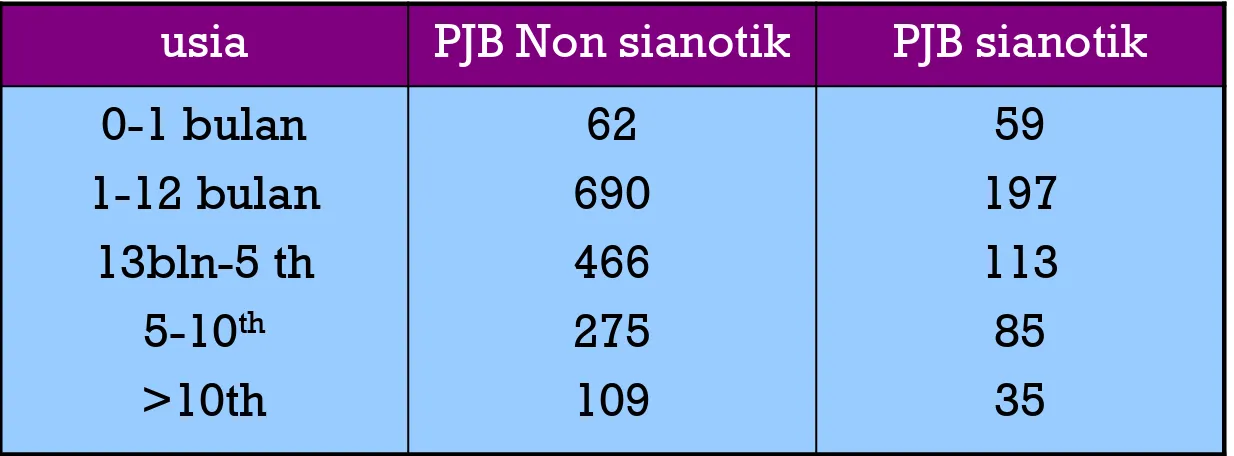
Tabel 1. distribusi usia saat diagnostik PJB ditegakkan (n=2091)
usia PJB Non sianotik PJB sianotik
Etiologi
• Eksogen : (3%) - Obat maternal
- Penyakit maternal - Pajanan sinar X
• Endogen :
- Penyakit genetik (10%) - Sindroma tertentu
• Multifaktorial (90%)
Definisi
• Defek anatomis pada jantung yang tidak menyebabkan gejala atau tanda sianosis
• Macam kelainan :
Pembagian PJB Non-sianotik
• Berdasarkan ada/tidak adanya pirau :
Hemodinamik - VSD
• Hanya berdampak pada VSD sedang-besar
• Pirau bermakna dari ventrikel kiri ke ventrikel kanan
• Bising jantung mulai terdengar setelah usia 2–6 minggu (setelah tahanan paru menurun)
• Semakin kecil VSD semakin keras suara bising jantung
Kemungkinan yang terjadi pada
VSD besar
• Defek mengecil
• Defek menutup
• Stenosis infundibular : pirau berkurang
• Defek tetap besar : aliran darah ke paru
meningkat, perubahan vaskuler paru (gr I _ VI), tekanan ventrikel kanan melebihi VS,
Gambaran klinis
• Tergantung : besar defek & derajat pirau
• Defek kecil : 1. Asimptomatis
2. Suara jantung normal
Defek sedang
1. Gejala mulai masa bayi 2. Sesak saat minum
3. Bb sulit naik, kurus
4. Jika mengalami radang paru lama sembuh 5. Gagal jantung pada usia 3 bulan
6. Dispnea, takipnea, retraksi ICS
Defek besar
1. Gejala mulai masa neonatus 2. Dispnea bermakna dalam mg I 3. Gagal jantung pada mg VI
4. Diawali infeksi paru-paru 5. Dispnea saat istirahat
6. Suara jantung normal
Defek besar dengan Sindroma Essenmenger (hipertensi pulmonal):
1. Dada menonjol ok pembesaran VD 2. Pada tahap awal tampak “lebih
baik”
3. Pada tahap lanjut terjadi pirau
kanan ke kiri : sianotik, pneumonia berulang, gg pertumbuhan berat, jari tabuh
4. Suara jantung 1 normal, suara 2 mengeras
5. Bising jantung ejeksi sistolik 6. Hepatomegali ok bendungan
Gambaran Radiologis
• Merupakan refleksi besarnya pirau kiri ke kanan
• Bergantung pada ukuran defek,
• Defek kecil :
1. bentuk & ukuran jantung normal
2. Vaskularisasi paru normal atau sedikit meningkat
• Defek sedang :
1. Kardiomegali, konus pulmonalis menonjol 2. Peningkatan vaskularisasi paru
• Defek besar :
1. Kardiomegali nyata, konus pulmonalis menonjol
2. Pembuluh darah hilus membesar 3. Vaskularisasi paru meningkat
Defek besar + hipertensi pulmonal :
Konus pulmonalis sangat menonjol
Vaskularisasi paru
EKG
• Defek sedang : Peningkatan aktivitas VS & VD, tetapi aktivitas VS lebih
meningkat
• Defek besar : hipertrofi biventrikel
Ekokardiografi
• Perlu untuk menentukan besar dan letak defek
Prinsip dasar Terapi medis
• Memaksimalkan performa jantung
• Asupan oksigen
• Asupan nutrisi
Penatalaksanaan
• Medis :
1. Defek kecil : tidak perlu, kecuali profilaksis antibiotika jika terjadi endokarditis infektif pre operasi rongga mulut, digestif dan UG
• Pembedahan : indikasi :
1. Jika usia 3-4 tahun defek belum menutup
Prognosis
• Defek kecil : kemungkinan menutup spontan pada usia 1 tahun
• Setelah 2 tahun belum menutup kecil kemungkinan menutup spontan
Definisi
• Defek anatonis yang terdapat pada antara AD & AS
• Berdasarkan anatomi dibagi menjadi : 1. ASD primum
ASD Sekundum
• Defek di fossa ovalis ukuran kecil s/d besar
Gambaran klinis
• Mayoritas asimptomatis
• Pirau besar : 1. Dispnea
2. Infeksi paru berulang
3. Gg pertumbuhan ringan 4. Suara jantung 1 mengeras
Radiologi
• Defek bermakna : AD menonjol,
EKG
• Pola RBBB : beban volume VD
• Deviasi sumbu QRS ke kanan
• Blok AV derajat I
Penatalaksanaan
• Terapi definitif : pembedahan
• Prognosis : secara umum baik
ASD Primum
• Celah pada bagian bawah septum atrium
• Celah pada daun katub mitral
• Menyebabkan pirau kiri ke kanan
Gambaran klinis
• BB kurang
• Prekordium menonjol ok pembesaran ventrikel kanan
• Kardiomegali ok pembesaran VD & VS
• Suara jantung I normal/mengeras, suara jantung II melebar
• Bising ejeksi sistolik pada pulmonal ok stenosis pulmonal
Radiologis
• Pembesaran VD dengan atau tanpa dilatasi AD
• Konus pulmonalis menonjol
• Peningkatan
vaskularisasi paru pada hilus & perifer
Penatalaksanaan
• Tindakan pembedahan jika pembesaran jantung terjadi progresif
Definisi
• PJB dengan
manifestasi klinis sianosis (warna kebiruan pada
mukosa karena ada >5g/dL hemoglobin tereduksi dalam
Angka kejadian
• Lebih sedikit dibanding dengan PJB non-sianotik (rasio 1:4)
• Morbiditas & mortalitas lebih tinggi
• 65% di diagnosis <2 tahun
• 17% antara usia 2-5 tahun
Klasifikasi
• Dari gambaran radiologis :
1. PJB sianotik dengan vaskularisasi paru menurun (oligemia paru) : TF, AP, AT, anomali ebstein
2. PJB sianotik dengan vaskularisasi paru meningkat (pletora paru)
• Dari gambaran EKG :
1. Deviasi sumbu QRS ke kanan & hipertrofi ventrikel kanan (mayoritas)
Angka kejadian
• PJB Sianotik terbanyak
Hemodinamik
• Penentu derajat penyakit : stenosis pulmonal (ringan-atresia)
• Stenosis pulmonal bersifat progresif
Hasil akhir dari hemodinamik :
• Hipoksia : kompensasi : 1. Polisitemia
Manifestasi klinis
• Mencerminkan derajat hipoksia :
1. BBL belum sianotik, baru sianotik setelah tumbuh 2. Jari tabuh usia >6 bulan
3. Serangan sianotik : sesak nafas mendadak, nafas cepat dan dalam, sianosis bertambah, lemas dapat disertai kejang atau sinkop) bila berat dapat koma bahkan kematian 4. Dada menonjol karena pelebaran ventrikel kanan
Radiologis
• Jantung tidak membesar
• Arkus aorta disebelah kanan
• Apeks jantung kecil dan terangkat
• Konus pulmonalis cekung
• Vaskularisasi paru menurun
Komplikasi
• CVA usia < 5 tahun, setelah serangan sianotik, atau dehidrasi
• Abses otak usia >5 tahun
• Endokarditis infektif akibat infeksi di berbagai tempat(tonsil, gigi, kulit, nasopharynx)
• Anemia relatif
• Trombosis paru
Penatalaksanaan
• Medikamentosa :
• Serangan sianotik :
1. Posisi knee-chest position 2. O2 masker
3. Morfin sulfat 0,1-0,2mg/kg/sc/im 4. Sodium bicarbonat 1mEq/kg/iv 5. Transfusi darah jika Hb <15g/dl 6. Propanolol 0,1mg/kg/iv
• Rumatan propanolol untuk penderita yang belum bisa dioperasi
• Hygiene sanitasi gigi-mulut
• Cegah dehidrasi
Pendahuluan
• Penyakit peradangan akut yang dapat menyertai faringitis akibat Streptococcus beta-haemolyticus grup A
• Tidak pernah menyertai infeksi kuman lain atau infeksi streptococcus ditempat lain
• Penyebab terpenting penyakit jantung dapatan
• Angka kejadiannya stabil diberbagai dunia
Risk factors
• Family history. Some people may carry a gene or genes that make them more likely to develop rheumatic fever.
• Age
• Poor socioeconomic status
Patogenesis
Manifestasi klinis
• Artritis : paling sering
• Carditis : paling serius
• Chorea : paling aneh
Manifestasi mayor (capoches)
• Karditis
1. ± 50% penderita
2. Penyebab mortalitas
tersering selama stadium akut
3. Terjadi miokarditis, endokarditis (MI, AI) 4. Merupakan keadaan
Artritis
• 70% kasus
• Tidak spesifik, banyak DD
• Nyeri hebat, bengkak, erithema, demam
• Mengenai sendi besar : lutut, siku, pergelangan tangan
Chorea sydenham
• 15% kasus
• Keterlibatan SSP ; ganggial basalis & nucleus caudatus
• Masa timbul ≥ 3 bulan
• Gerakan tidak bertujuan, inkoordinasi
muscular, emosi labil (muka, ekstremitas)
SYDENHAM CHOREA
Erithema marginatum
• Ruam kulit khas
• 5% kasus
• Tidak gatal, makular, tepi erithema menjalar, diameter 2,5cm
• Tersering : batang tubuh, ekstremitas
Nodul subcutan
• ≤ 5% kasus
• Lokasi : permukaan ekstensor sendi siku, ruas jari, lutut,
persendian kaki, kepala, columna vertebralis
Manifestasi minor
• Demam remiten, <39◦C, kembali normal dlm 2-3mg
• Nyeri abdominal karena distensi hati (RF dengan gagal jantung)
• Anoreksia, nousea (RF dengan gagal jantung kongestif
Pemeriksaan penunjang dx
Uji radang jaringan akut Uji bakteriologis & serologis radiologis EKG Echocardiografi
Reaktan fase akut Diff count, LED, PCR
Indikator radang nonspesifik jaringan
Menegakkan diagnosis DRA Biakan usap tenggorok
Serologis : membuktikan infeksi streptococus sebelumnya +/- ASTO Titer (80-85% (+))
Menentukan CTR Pemeriksaan serial Gambaran :
1. Kardiomegali 2. Gagal jantung
Awal & serial : diagnosis & monitor tatalaksana karditis DRA
Gambaran :
1. PR interval memanjang (28-40%) 2. Disritmia krn AV blok
Prinsip Penatalaksanaan
• Tirah baring
• Eradikasi streptokokus
• Pencegahan sekunder
• Pengobatan simptomatis
• Pengobatan karditis
Pedoman tirah baring DRA
Status karditis penatalaksanaan
Karditis (-) 2 minggu & bertahap rawat jalan selama 2 minggu dg salisilat
Karditis tanpa kardiomegali 4 minggu & bertahap rawat jalan selama 4 minggu
Karditis dg kardiomegali 6 minggu & bertahap rawat jalan selama 6 minggu
Karditis dg gagal jantung ketat selama gejala gagal
Pengobatan medikamentosa karditis
• Karditis tanpa gagal jantung : aspirin
Obat antiradang pada DRA
Manifestasi klinis pengobatan
Atralgia Artritis
Karditis
Hanya analgesik (asetaminofen) Salisilat 100mg/kg/hr 2 minggu & 25mg/kg/hr selama 4-6 minggu
Prednison 2mg/kg/hr selama 2 minggu & diturunkan bertahap 2 minggu
Pengobatan chorea
• Ringan : tirah baring
• Berat :
1. fenobarbital 15-30mg/6-8jam
Prognosis
• Morbiditas tergantung derajat keterlibatan jantung
• Mortalitas pada karditis berat
Definisi
• Ductus arteriosus yang tetap terbuka setelah bayi lahir
• 7% dari PJB
• Sering dijumpai : bayi prematur
• BBL < 1500 gram : 40%
• BBL < 1000 gram : 80%
Manifestasi klinis
• DAP kecil :
1. Asimptomatis
2. Getaran bising di ICS II kiri sternum
3. Bising kontinu persisten di subclavis kiri
• DAP sedang :
1. Gejala ringan mulai timbul pada usia 2-5 bulan 2. Sulit makan, URI, mudah lelah
3. RR meningkat, getaran bising di ICS I-II parasternal kiri
4. Bising kontinu ICS II-III parasternal kiri menjalar kesekitarnya
5. Radiologis : cardiomegali (Ventrikel kiri), vaskularisasi paru meningkat & pd hilus membesar
• DAP besar :
1. Gejala berat sejak minggu pertama lahir 2. Sulit minum, BB sulit bertambah
3. Dyspnea, takipnea, hiperhidrosis saat minum 4. Getaran bising tidak teraba
5. Auskultasi : bising kontinu atau hanya bising sistolik, tidak menjalar
6. Sering gagal jantung
7. Sering mengalami hipertensi pulmonal
8. Radiologis : pembesaran ventrikel kanan & kiri, a pulmonalis & cabangnya
• DAP besar & hipertensi pulmonal :
1. Pada DAP besar yang tidak di operasi
2. Terjadi pada usia < 1 tahun, sering pada usia 2 atau 3 tahun
3. Progresif, ireversibel
Penatalaksanaan
• Terapi medikamentosa :
1. Indometasin iv atau po 0,2mg/kg 3x selang 12 jam : Hanya efektif pada bayi prematur usia < 1 minggu : Dapat menutup ductus ± 70%
2. Terapi gagal jantung : digitalisasi
• Terapi pembedahan : indikasi :
1. DAP pada bayi yang tidak berespon dengan indometasin 2. DAP dengan keluhan
GAGAL JANTUNG
Definisi
• Keadaan ketidakmampuan jantung sebagai
pompa darah untuk memenuhi secara adekwat
Penyebab
• Primer : otot jantung
• Beban jantung berlebihan
• Kombinasi ke dua penyebab diatas
Preload----kontraktilitas----afterload
Hasil dari DC
Penurunan Cardiac output
Ketersediaan oksigen di jaringan kurang
Gagal jantung
Cardiac output Turun (1)
Perfusi ginjal turun (2)
Merangsang sekresi renin (3)
Angiotensin I (AI)
Angiotensin II (AII) (4)
Vasokonstriksi arteri poten Venokonstriktor lemah (5)
Merangsang sekresi aldosteron Merangsang sekresi ADH (5)
Retensi Natrium Ekskresi Kalium Peningkatan afterload (6)
Penyebab gagal jantung neonatus
Disfungsi miokardium :
asfiksia, sepsis, hipoglikemia, miokarditis Beban tekanan :
stenosis aorta berat, koarktasio aorta sindroma hipoplasia jantung kiri
Penyebab gagal jantung bayi
Kelainan miokardium :Penyebab gagal jantung anak
Demam rematik/PJR Miokarditis virus Endokarditis Sekunder :
Mekanisme kompensasi
• Meningkatkan preload
• Meningkatkan kontraktilitas miokardium dg
peningkatan katekolamin
• Hipertrofi miokardium dg/tanpa dilatasi ruang
jantung
Manifestasi klinis tergantung :
• Usia
• Etiologi
• Ruang jantung yg terlibat
Anamnesa
Bayi :
1. Tidak kuat minum 2. Nafas cepat
3. Banyak keringat 4. Bb sulit naik
5. Sering mengalami
Pemeriksaan fisik
• Gangguan pertumbuhan
• Takikardia (>150x/m saat istirahat)
• Takipnea (>50x/m saat istirahat)
• Palpasi : prekordial : aktivitas meningkat
• Auskultasi : bising jantung (+/-) tgt kelainan strukturalnya
• Irama gallop : terutama neonatus
• Bendungan vena sistemik : tek vena juguler & refluks hepato-juguler meningkat
• Hepatomegali (>2cm bac)
Thoraks foto
• Kardiomegali
EKG : tergantung penyakit dasar
• Frekuensi QRS cepat
• Disritmia
Pemeriksaan penunjang
• Hb, Hct
• Analisis gas darah
• Serum elektrolit (Na, K, Ca, Cl)
• Kadar gula darah
Prinsip pengobatan
• Pengobatan kondisi gagal jantung
• Pengobatan penyakit dasar (CHD)
• Pengobatan faktor pencetus (anemia, infeksi,
Pengobatan umum
• Bedrest posisi setengah duduk
• Maintenance suhu & kelembaban : neonatus • Oksigen
• Pemberian cairan & diet : 1. cairan tanpa Na
Tabel : dasar pengobatan gagal jantung