REFERAT REFERAT DIFTERI DIFTERI
Diajukan untuk Memenuhi Sebagian Persyaratan Kepaniteraan Klinik Bagian Diajukan untuk Memenuhi Sebagian Persyaratan Kepaniteraan Klinik Bagian Ilmu Penyakit Dalam Fakultas Kedokteran dan Ilmu Kesehatan Universitas Ilmu Penyakit Dalam Fakultas Kedokteran dan Ilmu Kesehatan Universitas
Muhammadiyah Yogyakarta Muhammadiyah Yogyakarta
Disusun oleh : Disusun oleh :
Asri Auliana Anggraeni Asri Auliana Anggraeni
20174011046 20174011046
Diajukan kepada : Diajukan kepada :
dr. Hj. Arlyn Yuanita, Sp.PD, M.Kes dr. Hj. Arlyn Yuanita, Sp.PD, M.Kes
BAGIAN ILMU PENYAKIT DALAM BAGIAN ILMU PENYAKIT DALAM RSUD KRT SETJONEGORO WONOSOBO RSUD KRT SETJONEGORO WONOSOBO
FAKULTAS KEDOKTERAN DAN ILMU KESEHATAN FAKULTAS KEDOKTERAN DAN ILMU KESEHATAN UNIVERSITAS MUHAMMADIYAH YOGYAKARTA UNIVERSITAS MUHAMMADIYAH YOGYAKARTA
2018 2018
LEMBAR PENGESAHAN LEMBAR PENGESAHAN REFERAT REFERAT DIFTERI DIFTERI
Telah dipresentasikan pada tanggal : Telah dipresentasikan pada tanggal :
Maret 2018 Maret 2018
Oleh : Oleh :
Asri Auliana Anggraeni Asri Auliana Anggraeni
20174011046 20174011046
Disetujui oleh : Disetujui oleh :
Dosen Pembimbing Kepaniteraan Klinik Dosen Pembimbing Kepaniteraan Klinik
Bagian Ilmu Penyakit Dalam Bagian Ilmu Penyakit Dalam RSUD KRT Setjonegoro, Wonosobo RSUD KRT Setjonegoro, Wonosobo
dr. Hj. Arlyn Yuanita, Sp.PD, M.Kes dr. Hj. Arlyn Yuanita, Sp.PD, M.Kes
iii
KATA PENGANTAR
Assalamu’alaikum wr. wb.
Segala puji syukur bagi Alllah SWT, atas karunia dan nikmat-Nya yang telah diberikan. Alhamdulilah, dengan penuh mengucap rasa syukur, penulis dapat menyelesaikanReferat “Difteri” ini.
Penulis mengucapkan terima kasih kepada :
1. dr. Hj. Arlyn Yuanita, Sp.Pd., M.Kes selaku pembimbing Kepaniteraan Klinik bagian Ilmu Penyakit Dalam sekaligus pembimbing Referat di RSUD KRT Setjonegoro, Wonosobo yang telah berkenan memberikan bantuan, pengarahan, dan bimbingan dari awal sampai selesainya penulisan
Referat ini.
2. dr. Suprapto, Sp.Pd. dan dr. Widhi P. S., Sp.Pd selaku pembimbing Kepaniteraan Klinik bagian Ilmu Penyakit Dalam di RSUD KRT Setjonegoro yang telah berkenan memberikan bantuan, pengarahan, dan bimbingan dari awal sampai selesainya Kepaniteraan Klinik bagian Ilmu
Penyakit Dalam.
3. Seluruh perawat, tenaga medis lainnya dan staf di Bangsal Cempaka, Flamboyan dan Poli Penyakit Dalam yang telah berkenan membantu berjalannya Kepaniteraan Klinik bagian Ilmu Penyakit Dalam.
Semoga pengalaman dalam membuat Referat ini dapat memberikan hikmah bagi semua pihak. Mengingat penyusunan Referat ini masih jauh dari kata sempurna, penulis mengharapkan kritik dan saran yang dapat menjadi masukan berharga sehingga menjadi acuan untuk penulisan Referat selanjutnya.
Wonosobo, Maret 2018
DAFTAR ISI
REFERAT ... i
LEMBAR PENGESAHAN ... ii
KATA PENGANTAR ... iii
DAFTAR ISI ... iv DAFTAR GAMBAR ... v DAFTAR TABEL ... vi BAB 1 ... 1 PENDAHULUAN ... 1 BAB II ... 3 TINJAUAN PUSTAKA ... 3 A. DEFINISI 3 B. EPIDEMIOLOGI 3 C. ETIOLOGI 4 D. PATOGENESIS 5 E. GEJALA DAN TANDA 7 F. DIAGNOSIS 11 G. DIFFERENTIAL DIAGNOSIS 12 H. PENATALAKSANAAN 13 I. KOMPLIKASI 17 J. PROGNOSIS 19 K. PENCEGAHAN 20 BAB III ... 21 KESIMPULAN ... 21 DAFTAR PUSTAKA ... 23
v
DAFTAR GAMBAR
Gambar 1. Membrane berwarna putih kelabu yang menutupi dinding tonsil 9
DAFTAR TABEL
Tabel 1. Dosis ADS menurut Lokasi Membran dan Lama Sakit 15
1 BAB 1
PENDAHULUAN
Difteri adalah salah satu penyakit yang sangat menular, dapat dicegah dengan imunisasi, dan disebabkan oleh bakteri gram positif Corynebacterium diptheriae strain toksin.Penyakit ini ditandai dengan adanya peradangan pada tempat infeksi, terutama pada selaput mukosa faring, laring, tonsil, hidung dan juga pada kulit.
Manusia adalah satu-satunya reservoir Corynebacterium diptheriae. Penularan terjadi secara droplet (percikan ludah) dari batuk, bersin, muntah, melalui alat makan, atau kontak langsung dari lesi di kulit. Tanda dan gejala berupa infeksi saluran pernafasan akut (ISPA) bagian atas, adanya nyeri tenggorok, nyeri menelan, demam tidak tinggi (kurang dari 38,5o C), dan ditemui adanya pseudomembrane putih/keabu-abuan/kehitaman di tonsil, faring, atau laring yang tak mudah lepas, serta berdarah apabila diangkat. Sebanyak 94 % kasus Difteri mengenai tonsil dan faring.
Pada keadaan lebih berat dapat ditandai dengan kesulitan menelan, sesak nafas, stridor dan pembengkakan leher yang tampak seperti leher sapi (bullneck ). Kematian biasanya terjadi karena obstruksi/sumbatan jalan nafas, kerusakan otot jantung, serta kelainan susunan saraf pusat dan ginjal.
Apabila tidak diobati dan penderita tidak mempunyai kekebalan, angka kematian adalah sekitar 50 %, sedangkan dengan terapi angka kematiannya sekitar 10%, (CDC Manual for the Surveilans of Vaccine Preventable Diseases, 2017).
Angka kematian Difteri rata rata 5 – 10% pada anak usia kurang 5 tahun dan 20% pada dewasa (diatas 40 tahun) (CDC Atlanta, 2016).
Penyakit Difteri tersebar di seluruh dunia. Pada tahun 2014, tercatat sebanyak 7347 kasus dan 7217 kasus di antaranya (98%) berasal dari negara-negara anggota WHO South East Asian Region (SEAR). Jumlah kasus Difteri di Indonesia, dilaporkan sebanyak 775 kasus pada tahun 2013 (19% dari total kasus SEAR), selanjutnya jumlah kasus menurun menjadi 430 pada tahun 2014 (6% dari total kasus SEAR).
Jumlah kasus Difteri di Indonesia sedikit meningkat pada tahun 2016 jika dibandingkan dengan tahun 2015 (529 kasus pada tahun 2015 dan 591 pada tahun 2016). Demikian pula jumlah Kabupaten/Kota yang terdampak pada tahun 2016 mengalami peningkatan jika dibandingkan dengan jumlah Kabupaten/ Kota pada tahun 2015. Tahun 2015 sebanyak 89 Kabupaten/ Kota dan pada tahun 2016 menjadi 100 Kabupaten/ Kota.
Sejak vaksin toxoid Difteri diperkenalkan pada tahun 1940an, maka secara global pada periode tahun 1980 – 2000 total kasus Difteri menurun lebih dari 90%. Imunisasi DPT di Indonesia dimulai sejak tahun 1976 dan diberikan 3 kali, yaitu pada bayi usia 2, 3, dan 4 bulan. Selanjutnya Imunisasi lanjutan DT dimasukkan kedalam program Bulan Imunisasi. Anak Sekolah (BIAS) pada tahun 1984. Untuk semakin meningkatkan perlindungan terhadap penyakit Difteri, imunisasi lanjutan DPT-HB-Hib mulai dimasukkan ke dalam program imunisasi rutin pada usia 18 bulan sejak tahun 2014, dan imunisasi Td menggantikan imunisasi TT pada anak
3 BAB II
TINJAUAN PUSTAKA
A. DEFINISI
Difteri adalah suatu penyakit infeksi akut yang terjadi secara local pada mukosa atau kulit, yang disebabkan oleh basil Gram positif Cornybacterium diphtheria dan Cornybacterium ulcerans yang ditandai oleh terbentuknya eksudat berberbentuk membrane padatempat infeksi dan diikuti gejala umum yang ditimbulkan eksotoksin yang diproduksi oleh basil ini (Setiati S, 2016)
B. EPIDEMIOLOGI
Difteri tersebar luas ke seluruh dunia. Angka kejadian menurun secara nyata setelah perang dunia kedua, setelah penggunaan toksoid difteria. Demikian pula terdapat penurunan mortalitas yang berkisar 5-10%. Delapan puluh persen kasus terjadi di bawah umur 15 tahun, meskipun demikian dalam suatu keadaan wabah, angka kejadian menurut umur tergantung sta tus imunitas populasi setempat. (Richard E. Behrman, 2015)
Difteri jarang terjadi di negara-negara maju seperti Amerika Serikat dan Eropa, karena telah mewajibkan imunisasi pada anak-anak selama beberapa dekade. Namun, difteri masih sering ditemukan pada negara-negara berkembang di mana tingkat imunisasinya masih rendah. Faktor sosial ekonomi, pemukiman yang padat, nutrisi yang jelek, terbatasnya fasilitas
kesehatan, merupakan faktor penting terjadinya penyakit ini. Orang-orang yang berada pada risiko tertular difteri meliputi: (Abdul Latief, 2013)
Anak-anak dan orang dewasa yang tidak mendapatkan imunisasi terbaru Orang yang hidup dalam kondisi tempat tingal penuh sesak atau tidak
sehat
Orang yang memiliki gangguan sistem kekebalan
Siapapun yang bepergian ke tempat atau daerah endemik difteri
C. ETIOLOGI
Corynebacterium diphtheria merupakan kuman batang Gram-positif, tidak bergerak, pleomorfik, tidak berkapsul, tidak membentuk spora, mati pada pemanasan 600C, tahan dalam keadaan kering dan beku. Dengan pewarnaan,
kuman bisa tampak dalam susunan palisade, bentuk L atau V, atau merupakan kelompok dengan formasi mirip dengan huruf cina. Kuman tumbuh secara aerob, bisa dalam media sederhana, tetapi lebih banyak pada media yang mengandung K-tellurit atau media Loeffler . Pada membrane mukosa manusia Corynebacterium diphtheria dapat hidup bersama-sama dengan kuman diphtheroid saprofit yang mempunyai morfologi serupa, sehingga untuk membedakan kadang diperlukan pemeriksaan khusus dengan cara fermentasi glikogen, kanji, glukosa, maltose dan sukrosa. (Abdul Latief, 2013)
Secara umum dikenal 3 tipe utama C. diphtheria yaitu tipe gravis, intermedius dan mitis, namun dipandang dari sudut antigenisitas sebenarnya basil ini merupakan spesies yang bersifat heterogen dan mempunyai banyak
5
tipe serologik. Hal ini mungkin bisa menerangkan mengapa pada seorang pasien bisa terdapat kolonisasi lebih dari satu jenis C. diphtheria. Ciri khas C.
diphtheria adalah kemampuan memproduksi eksotoksin baik in vivo dan in vitro. (Abdul Latief, 2013)
D. PATOGENESIS
Kuman Corynebacterum diphteriae masuk melalui mukosa atau kulit, melekat serta berkembang biak pada permukaan mukosa saluran napas bagian atas dan mulai memproduksi toksin yang merembes ke sekeliling, selanjutnya menyebar ke seluruh tubuh melalui pembuluh limfe dan pembuluh darah. Efek toksin pada jaringan tubuh manusia adalah hambatan pembentukan protein dalam sel. Pembentukan protein dalam sel dimulai dari penggabungan 2 asam amino yang telah diikat 2 transfer RNA yang mendapati kedudukan P dan A dalam ribosom. Bila rangkaian asam amino ini akan ditambah dengan asam amino lain untuk membentuk polipeptida sesuai dengan cetakan biru RNA, diperlukan proses translokasi. Translokasi ini merupakan pindahnya gabungan transfer RNA + dipeptida dari kedudukan A ke kedudukan P. Proses translokasi ini memerlukan enzim translokase yang aktif. (FKUI, 2010)
Toksin difteri mula-mula menempel pada membran sel dengan bantuan fragmen B dan selanjutnya fragmen A akan masuk, mengakibatkan inaktivasi enzim translokase yang menyebabkan proses translokasi tidak berjalan sehingga tidak terbentuk rangkaian polipeptida yang diperlukan, akibatnya sel akan mati. Nekrosis tampak jelas di daerah kolonisasi kuman. Sebagai respon, terjadi inflamasi lokal bersama-sama dengan dengan jaringan nekrotik,
membentuk bercak eksudat yang semula mudah dilepas. Produksi toksin
semakin banyak, daerah infeksi semakin melebar dan terbentuklah eksudat
fibrin.Terbentuklah suatu membran yang melekat erat berwarna kelabu
kehitaman, tergantung dari jumlah darah yang terkandung. Bila dipaksa
melepaskan membran akan terjadi perdarahan. Selanjutnya membran akan
terlepas sendiri pada masa penyembuhan. (Fajriyah, 2014)
Pada pseudomembran kadang-kadang dapat terjadi infeksi sekunder
dengan bakteri (misalnya Streptococcus pyogenes). Gangguan pernapasan atau
sufokasi bisa terjadi dengan perluasan penyakit ke dalam laring atau cabang
trakeo-bronkus. Toksin yang diedarkan dalam tubuh bisa mengakibatkan
kerusakan pada setiap organ, terutama jantung, saraf dan ginjal. Antitoksin
difteri hanya berpengaruh pada toksin yang bebas atau yang terabsorbsi pada
sel, tetapi tidak menetralisasi apabila toksin telah melakukan penetrasi ke
dalam sel. Setelah toksin terfiksasi dalam sel, terdapat masa laten yang
bervariasi sebelum timbulnya manifestasi klinis. Miokarditis biasanya terjadi
dalam 10 - 14 hari, manifestasi saraf pada umumnya terjadi setelah 3 - 7
minggu. Kelainan patologik yang mencolok adalah nekrosis toksik dan
degenerasi hialin pada bermacam-macam organ dan jaringan. Pada jantung
tampak edema, kongesti, infiltrasi sel mononuclear pada serat otot dan sistem
konduksi. Apabila pasien tetap hidup, terjadi regenerasi otot dan fibrosis
interstitial. Pada saraf tampak neuritis toksik dengan degenerasi lemak pada
selaput myelin. Nekrosis hati bisa disertai gejala hipoglikemik, kadang-kadang
7
E. GEJALA DAN TANDA
Tergantung pada berbagai faktor, maka manifestasi penyakit ini bisa bervariasi dari tanpa gejala sampai keadaan/penyakit yang hipertoksik serta fatal. Sebagai faktor primer adalah imunitas pejamu terhadap toksin difteria, virulensi serta toksigenitas C. diphtheria (kemampuan kuman membentuk
toksin), dan lokasi penyakit secara anatomis. Faktor lain termasuk umur, penyakit sistemik penyerta dan penyakit pada daerah nasofaring yang sudah ada
sebelumnya. Difteria mempunyai masa tunas 2-6 hari. Pasien pada umumnya datang untuk berobat setelah beberapa hari menderita keluhan sistemik. Demam jarang melebihi 38,90C dan keluhan serta gejala lain tergantung pada lokalisasi penyakit difteria. (Fajriyah, 2014)
Pasien dengan difteri pada umunya datang dengan keluhan-keluhan berikut : (Setiati S, 2016)
Demam (jarang > 39⁰ celcius) (50-85%) dan kadang-kadang menggigil Malaise
Sakit tenggorokan (85-90%) Sakit kepala
Limfadenopati saluran pernapasan dan pembentukan pseudomembran (sekitar 50%)
Suara serak, disfagia (26-40%)
1. Difteri Tractus Respiratorius
Fokus infeksi primer yang sering yaitu terdapat pada tonsil atau pharynx kemudian hidung dan larynx. Setelah 2-4 hari masa inkubasi, tanda dan gejala lokal dari peradangan muncul. Infeksi dari nares anterior lebih sering terjadi pada bayi, menyebabkan sekret serosanguinis, purulen dan rhinitis erosiva dengan pembentukan membran. Ulkus dangkal dari nares eksternal dan bibir atas merupakan tanda khas. Pada difteria tonsilar dan pharyngeal, sakit tenggorokan merupakan gejala yang pertama kali muncul, separuh dari pasien memiliki gejala demam, dan sebagian lagi mengeluhkan disfagia, suara serak, malaise atau sakit kepala. Injeksi pharyngeal ringan diikuti dengan pembentukan membran tonsilar baik uni maupun bilateral yang bisa meluas ke uvula (bisa mengakibatkan paralisis yang dimediasi oleh toksin), palatum molle, oropharynx posterior , hypopharynx, atau area glotis. (Buescher, 2011)
2. Difteri Hidung
Difteria hidung pada awalnya menyerupai common cold , dengan gejala pilek ringan tanpa atau disertai gejala sistemik ringan. Sekret hidung berangsur menjadi serosanguinus dan kemudian mukopurulen, menyebabkan lecet pada nares dan bibis atas. Pada pemeriksaan tampak membran putih pada daerah septum nasi. Absorbsi toksin sangat lambat dan gejala sistemik yang timbul tidak nyata sehingga diagnosis lambat dibuat. (Abdul Latief, 2013)
9
3. Difteri Tonsil Faring
Gejala difteria tonsil-faring adalah anoreksia, malaise, demam ringan dan nyeri menelan. Dalam 1-2 hari kemudian timbul membran yang melekat, berwarna putih-kelabu dapat menutup tonsil dan dinding faring, meluas ke uvula dan palatum molle atau ke bawah ke laring dan trakea. Usaha melepaskan membran akan mengakibatkan pendarahan. Dapat terjadi limfadenitis servikalis dan submandibular, bila limfadenitis terjadi bersamaan dengan edema jaringan lunak leher yang luas, timbul bullneck . Selanjutnya, gejala tergantung dari derajat penetrasi toksin dan luas membran. (Abdul Latief, 2013)
Pada kasus berat, dapat terjadi kegagalan pernafasan atau sirkulasi. Dapat terjadi paralisis palatum molle baik uni maupun bilateral, disertai kesukaran menelan dan regurgitasi. Stupor, koma, kematian bisa terjadi dalam 1 minggu sampai 10 hari. Pada kasus sedang, penyembuhan terjadi berangsung-angsur dan bisa disertai penyulit miokarditis atau neuritis. Pada
kasus ringan membran akan terlepas dalam 7-10 hari dan biasanya terjadi penyembuhan sempurna. (Abdul Latief, 2013)
Gambar 2. Pseudomembrans dan Bull Neck 4. Difteri Laring
Difteria laring biasanya merupakan perluasan difteri faring. Pada difteri primer gejala toksik kurang nyata, oleh karena mukosa laring mempunyai daya serap toksin yang rendah dibandingkan mukosa faring sehingga gejala obstruksi saluran nafas atas lebih mencolok. Gejala klinis difteri laring sukar untuk dibedakan dengan tipe infectius croups yang lain, seperti nafas bunyi, stridor yang progresif, suara parau dan batuk kering. Pada obstruksi laring yang berat terdapat retraksi suprasternal, interkostal dan supraklavikular. Bila terjadi pelepasan membran yang menutup jalan nafas bisa terjadi kematian mendadak. (Richard E. Behrman, 2015)
5. Difteri Kulit, Vulvovaginal, Konjungtiva dan Telinga
Difteria kulit, difteria vulvovaginal, difteria konjungtiva dan difteria telinga merupakan tipe difteria yang tidak lazim (unusual ). Difteria kulit berupa tukak di kulit, tepi jelas dan terdapat membran pada dasarnya. Kelainan cenderung menahun. Difteria pada mata dengan lesi pada konjungtiva berupa kemerahan, edema dan membran pada konjungtiva
11
palpebra. Pada telinga berupa otitis eksterna dengan sekret purulen dan berbau. (Richard E. Behrman, 2015)
F. DIAGNOSIS
Dari anamnesis dapat kita tanyakan adanya kontak pasien dengan penderita difteri. Lalu pasien akan mengatakan keluhan suara serak, stridor, bahkan ada tanda obstruksi jalan nafas. Keluhan demam yang tidak terlalu
tinggi biasanya terjadi. (Indah, 2017)
Pada pemeriksaan fisik dari rongga mulut adanya infeksi pada tonsil, faring, dan adanya rhinitis. Ditemukan juga adanya limfadenitis servikal dan edema jaringan lunak leher (bullneck). Yang khas pada difteri adalah ditemukan membrane pada tempat infeksi yang berwarna putih keabu-abuan dan mudah berdarah ketika diangkat. Pemeriksaan laboratorium, hitung leukosit darah tepi akan meningkat. Terkadang ditemukannya anemia. (Indah, 2017)
Untuk menegakan diagnosis infeksi C. diphtheria, adlah dengan mengisolasi C.diphtheriae baik dalammedia kultur atau mengidentifikasi toksinnya. Diagnosa awal cepat (presumtive diagnosis) dapat dilakukan dengan pewarnaan gram dimana akan ditemukan bakteri untuk identifikasi cepat. Diagnosa definitif dan identifikasi basil C. diphtheria dengan kultur melaluimedia tellurite atau Loeffler dengan sampel yang diambil dari pseudomembran di orofaring hidung, tonsil kriptus, atau ulserasi, di rongga mulut. Pemeriksaan toksin bertujuan untuk menentukan adanya produksi toksin oleh C. diphtheria (Setiati S, 2016)
G. DIFFERENTIAL DIAGNOSIS
1. Difteria nasal anterior
a. Korpus alienum pada hidung b. Common cold
c. Sinusitis
2. Difteri fausal
a. Tonsilofaringitis : ditemukan demam yang tinggi dan keluhan nyeri menelan, pembesaran tonsil,membrane mudah lepasdan tidak menimbulkan perdarahan
b. Mononucleosis infeksiosa : ditemukan limfadenopati generalisata, splenomegaly ada nya sel mononuclear yang abnormal pada daerah tepi c. Kandidiasis mulut
d. Herpes zoster pada palatum
3. Difteri laring
a. Laringotrakeobronkitis
b. Croup spasmodic/nonspasmodik c. Aspirasi benda asing
d. Abses retrofaringeal
13
H. PENATALAKSANAAN
Tujuan pengobatan penderita difteria adalah menginaktivasi toksin yang belum terikat secepatnya, mencegah dan mengusahakan agar penyulit yang terjadi minimal, mengeliminasi C. diptheriae untuk mencegah penularan serta mengobati infeksi penyerta dan penyulit difteria. (IDAI, 2010)
1. Perawatan Umum
Pasien diisolasi sampai masa akut terlampaui dan biakan hapusan tenggorok negatif 2 kali berturut-turut. Pada umumnya pasien tetap diisolasi selama 2 - 3 minggu. (FKUI, 2010)
a. Istirahat tirah baring selama kurang lebih 2 - 3 minggu atau lebih lama bila terjadi miokrditis
b. Oksigen bila sesak nafas
c. Pemberian cairan serta diet makanan lunak yang mudah dicerna dengan kalori tinggi
d. Khusus pada difteria laring dijaga agar nafas tetap bebas serta dijaga kelembaban udara dengan menggunakan humidifier.
e. Trakeostomi pada kasus dengan obstruksi saluran nafas berat
f. Prednisone 1 – 1,5 mg/kgbb/hari, peroral, tiap 6 – 8 jam pada kasus berat selama 14 hari.
2. Perawatan Khusus
Antitoksin harus diberikan segera setelah dibuat diagnosis difteria. Dengan pemberian antitoksin pada hari pertama, angka kematian pada penderita kurang dari 1%. Namun dengan penundaan lebih dari hari ke-6 menyebabkan angka kematian ini bisa meningkat sampai 30%. (IDAI, 2010)
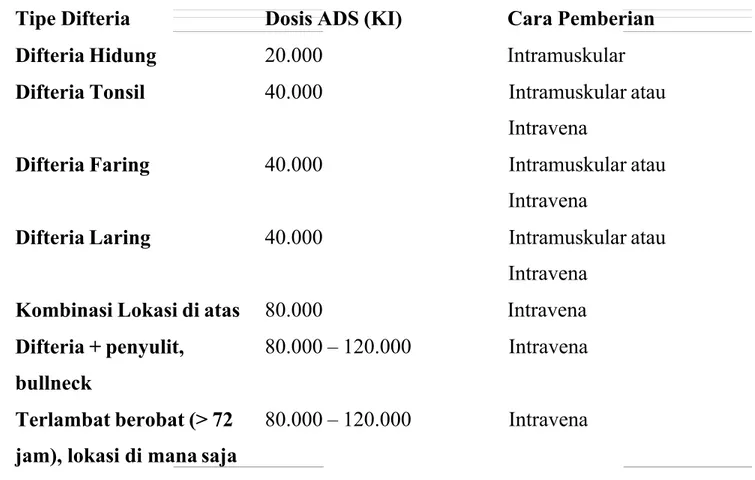
Sebelum pemberian ADS harus dilakukan uji kulit atau uji mata terlebih dahulu, oleh karena pemberian ADS dapat terjadi reaksi anafilaktik, sehingga harus disediakan larutan adrenalin 1:1000 dalam semprit. Uji kulit dilakukan dengan penyuntikan 0,1 mL ADS dakam larutan garam fisiologis 1:1000 secara intrakutan. Hasil positif bila dala m 20 menit trejadi indurasi > 10 mm. Uji mata dilakukan dengan meneteskan 1 tetes larutan serum 1:10 dalam garam fisiologis. Pada mata yang lain diteteskan garam fisiologis. Hasil positif bila dalam 20 menit tampak gejala hiperemis pada konjungtiva bulbi dan lakrimasi. Bila uji kulit atau mata positif, ADS diberikan dengan cara desensitisasi (Besredka). Bila uji hipersensitivitas tersebut di atas negatif, ADS harus diberikan sekaligus secara intravena. Dosis ADS ditentukan secara empiris berdasarkan berat penyakit dan lama sakit, tidak tergantung pada berat badan pasien, berkisar antara 20.000 – 120.000 KI. Pemberian ADS intravena dalam larutan garam fisiologis atau 100 ml glukosa 5% dalam 1-2 jam. Pengamatan terhadap kemungkinan efek samping obat / reaksi sakal dilakukan selama pemberian antitoksin dan selama 2 jam berikutnya. Demikian pula perlu dimonitor terjadinya reaksi
15
Tabel 1. Dosis ADS menurut Lokasi Membran dan Lama Sakit
b. Antibiotik
Antibiotik diberikan bukan sebagai pengganti antitoksin, melainkan untuk membunuh bakteri dan menghentikan produksi toksin. Pengobatan untuk difteria digunakan eritromisin (40-50 mg/kgBB/hari, dosis terbagi setiap 6 jam PO atau IV, maksimum 2 gram per hari), Penisilin V Oral 125-250 mg, 4 kali sehari, kristal aqueous pensilin G (100.000 – 150.000 U/kg/hari, dosis terbagi setiap 6 jam IV atau IM), atau Penisilin prokain (25.000-50.000 IU/kgBB/hari, dosis terbagi setiap 12 jam IM). Terapi diberikan untuk 14 hari. Beberapa pasien dengan difteria kutaneus sembuh dengan terapi 7-10 hari. Eliminasi bakteri harus dibuktikan dengan setidaknya hasil 2 kultur yang negatif dari hidung dan tenggorokan (atau kulit) yang diambil 24 jam setelah terapi selesai. Tipe Difteria Dosis ADS (KI) Cara Pemberian
Difteria Hidung 20.000 Intramuskular Difteria Tonsil 40.000 Intramuskular atau
Intravena
Difteria Faring 40.000 Intramuskular atau Intravena
Difteria Laring 40.000 Intramuskular atau Intravena
Kombinasi Lokasi di atas 80.000 Intravena Difteria + penyulit,
bullneck
80.000 – 120.000 Intravena
Terlambat berobat (> 72 jam), lokasi di mana saja
Terapi dengan eritromisin diulang apabila hasil kultur didapatkan C. diphteriae. (Buescher, 2011)
c. Kortikosteroid
Belum terdapat persamaan pendapat mengenai kegunaan obat ini pada difteria. Dianjurkan pemberian kortikosteroid pada kasus difteria
yang disertai gejala.
- Obstruksi saluran nafas bagian atas (dapat disertai atau tidak bullneck)
- Bila terdapat penyulit miokarditis. Pemberian kortikosteroid untuk mencegah miokarditis ternyata tidak terbukti.
Prednison 2 mg/kgBB/hari selama 2 minggu kemudian diturunkan dosisnya bertahap. (IDAI, 2010)
d. Penatalaksanaan Komplikasi
Pengobatan terutama ditujukan untuk menjaga agar hemodinamika tetap baik. Penyulit yang disebabkan oleh toksin umumnya reversibel. Bila tampak kegelisahan, iritabilitas serta gangguan pernafasan yang progresif merupakan indikasi tindakan trakeostomi. (Buescher, 2011)
e. Penatalaksanaan kontak
Pada anak yang kontak dengan pasien sebaiknya diisolasi sampai tindakan berikut terlaksana, yaitu biakan hidung dan tenggorok serta gejala klinis diikuti setiap hari sampai masa tunas terlampaui, pemeriksaan serologi dan observasi harian. Anak yang telah mendapat
17
f. Penatalaksanaan Karier
Karier adalah mereka yang tidak menunjukkan keluhan, mempunyai uji Schick negatif tetapi mengandung basil difteria dalam nasofaringnya. Pengobatan yang dapat diberikan adalah penisilin 100 mg/kgBB/hari oral/suntikan, atau eritromisin 40 mg/kgBB/hari selama satu minggu. Mungkin diperlukan tindakan tonsilektomi / adenoidektomi. (Widia, 2017)
Tabel 2. Pengobatan terhadap kontak difteria
Biakan Uji Schick Tindakan
(-) (-) Bebas isolasi: anak yang telah mendapat imunisasi dasar diberikan booster toksoid difteria
(+) (-) Pengobatan karier: penisilin 100 mg/kgBB/hari oral/suntikan, atau eritromisin 40 mg/kgBB/hari selama 1 minggu
(+) (+) Penisilin 100 mg/kgBB/hari oral/suntikan, atau eritromisin 40 mg/kgBB + ADS 20.000 KI
(-) (+) Toksoid difteria (imunisasi aktif), sesuaikan dengan status imunisasi
I. KOMPLIKASI
Komplikasi difteria dapat terjadi sebagai akibat inflamasi lokal atau akibat aktivitas eksotoksin, maka penyulit difteria dapat dikelompokkan dalam obstruksi jalan nafas, dampak eksotoksin terutama ke otot jantung, saraf dan ginjal, serta infeksi sekunder oleh bakteri lain. (Abdul Latief, 2013)
1. Obtruksi jalan nafas
Disebabkan oleh tertutupnya jalan nafas oleh membran difteria atau oleh karena edema pada tonsil, faring, daerah submandibular dan servikal. (Abdul Latief, 2013)
2. Dampak toksin
Dampak toksin dapat bermanifestasi pada jantung berupa miokarditis yang dapat terjadi baik pada difteria ringan maupun berat dan biasanya terjadi pada pasien yang terlambat mendapatkan pengobatan
antitoksin. (Abdul Latief, 2013)
Pada umumnya penyulit miokarditis terjadi pada minggu ke-2, tetapi bisa lebih dini pada minggu pertama atau lebih lambat pada minggu ke-6. Manifestasi miokarditis dapat berupa takikardia, suara jantung redup, terdengar bising jantung, atau aritmia. Bisa juga terjadi gagal jantung. Kelainan pemeriksaan elektrokardiogram dapat berupa elevasi segmen ST, perpanjangan interval PR, dan heart block. (Abdul Latief, 2013)
Penyulit pada saraf biasanya terjadi lambat, bersifat bilateral, terutama mengenai saraf motorik dan sembuh sempurna. Bila terjadi kelumpuhan pada palatum molle pada minggu ke-3, suara menjadi sengau, terjadi regurgitasi nasal, kesukaran menelan. Paralisis otot mata biasanya terjadi pada minggu ke-5, meskipun dapat terjadi antara minggu ke-5 dan ke-7. (Abdul Latief, 2013)
Paralisis ekstremitas bersifat bilateral dan simetris disertai hilangnya deep tendon reflexes, peningkatan kadar protein dalam likuor serebrospinal.
19
Paralisis diafragma dapat terjadi pada minggu ke-5 dan ke -7 sebagai akibat neuritis saraf frenikus. Hal ini dapat menyebabkan kematian apabila tidak dibantu dengan ventilator mekanik. Bila terjadi kelumpuhan pada pusat vasomotor dapat terjadi hipotensi dan gagal jantung. (Abdul Latief, 2013)
3. Infeksi sekunder bakteri
Setelah era penggunaan antibiotik secara luas, penyulit sekunder bakteri sudah sangat jarang terjadi. (Abdul Latief, 2013)
J. PROGNOSIS
Prognosis difteria setelah ditemukannya ADS dan antibiotik lebih baik daripada sebelumnya. Keadaan demikian telah terjadi di negara lain. Di Indonesia, pada daerah kantong yang belum terjamah imunisasi masih dijumpai kasus difteria berat dengan prognosis buruk. (FKUI-RSCM, 2014)
Kematian mendadak pada kasus difteria dapat disebabkan oleh karena: (Fadlyana Eddy, 2013)
obstruksi jalan nafas mendadak diakibatkan oleh terlepasnya membrana difteria
adanya miokarditis dan gagal jantung
paralisis diafragma sebagai akibat neuritis nervus nefrikus.
Anak yang pernah menderita miokarditis atau neuritis sebagai penyulit difteria, pada umumnya akan sembuh sempurna tanpa gejala sisa; walaupun demikian pernah dilaporkan kelainan jantung yang menetap. (Julitasari Sundoro, 2014)
K. PENCEGAHAN
Pencegahan yang paling baik adalah dengan vaksinasi sesuai dengan anjuran Inisiatif global Pertusis (dibentuk pada 2001) yaitu kelompok kerja yang mempunyai tugas menjalankan imunisasi global dan pencegahan penyakit pada bayi, remaja, dan dewasa untuk difteri, pertusis dan tetanus. Bentuk toksoid difteri ada 4 macam yaitu : DTaP, Tdap, DT, dan Td. Untuk vaksinasi pada anak digunakan DTaP dan dewasa digunakan Tdap. Vaksin ini merupakan difteri dalam bentuk toksoid yang dikombinasikan dengan pertusis dan vaksin tetanus. DTaP diberikan pada umur 2 bulan, 4 bulan, 6 bulan, 15-18 bulan, dan 4-6 tahun. DT adalah vaksin difteri dan tetanus diberikan anak-anak remaja dan orang dewasa diberikan sebagai booster setiap 10 tahun atau ketika telah terjadi paparan. D huruf kecil menunjukkan kekuatan toksoid difteri (2,0-2,5 unit Lf), diberikan pada usia diatas 7 tahun. Td diberikan pada remaja berusia 11 atau 12 tahun. (Setiati S, 2016)
Pada orang yang kontak erat dengan penderita difteri terutama yang tidak pernah tidak sempurna mendapat imunisasi aktif, dianjurkan pemberian booster dan melengkapi pemberian vaksin. Selanjutnya diberi kemoprofilaksis berupa penisilin procain 600.000 unit intramuskuler/hari atau Eritromicin 40 mg/kg/BBhari selama 7-10 hari. Bila pengawasan tidak bisa dilakukan, diberikan antitoksin 10.000 unit intramuskular, kemudian 2 minggu setelah pengobatan, dilakukan kultur untuk memastikan eradikasi C dyphtheriae.
21 BAB III KESIMPULAN
Difteri merupakan penyakit yang harus di diagnosa dan di terapi dengan segera, oleh karena itu bayi diwajibkan di vaksinasi. Dan ini telah terbukti dalam mengurangi insidensi penyakit tersebut, walaupun difteri sudah jarang di berbagai tempat di dunia tetapi masih terdapat beberapa kasus yang terkena pada anak yang kadang dengan tanda dan gejala yang tidak khas. (Richard E. Behrman, 2015)
Penyebab dari penyakit difteri adalahC diphtheriae yang merupakan kuman gram (+), ireguler, tidak bergerak, tidak berspora, bersifat leomorfik dan memperlihatkan bentuk seperti tulisan China. Masa inkubasi kuman 2-5 hari, dengan gejala klinis berupa sakit tenggorokan ringan, panas badan 38,90C. (Richard E. Behrman, 2015)
Penyakit ini diklasifikasikan menurut lokasi membran yaitu difteri nasal, difteri tonsil dan faring, difteri laring, difteri kulit, difteri vulvovaginal, difteri konjungtiva, dan difteri telinga, akan tetapi yang paling terseringa adalah difteri tonsil faring. (Abdul Latief, 2013)
Diagnosis dini difteri sangat penting karena keterlambatan pemberian antitoksin sangat mempengaruhi prognosa penderita. Diagnosa pasti dari penyakit ini adalah isolasi C. Diphtheriae dengan bahan pemeriksaan membran bagian dalam (kultur). (Abdul Latief, 2013)
Dasar dari terapi adalah menetralisir toksin bebas dan eradikasi C. diphtheriae dengan antibiotik. Antibiotik penisilin dan eritromisin sangat efektif untuk kebanyakan strain C. diphtheriae. (FKUI, 2010)
Prognosis umumnya tergantung dari umur, virulensi kuman, lokasi dan penyebaran membran, status imunisasi, kecepatan pengobatan, ketepatan diagnosis,
23
DAFTAR PUSTAKA
Abdul Latief, e. a. (2013). Buku Ajar Infeksi & Pediatri Tropis. Jakarta: Sagung Seto.
Buescher, E. (2011). Nelson Textbook of Pediatrics 19 th Edition. Philadelphia: Elsevier Saunders.
Fadlyana Eddy, e. a. (2013). Imunogenisitas dan Keamanan vaksin Tetanus Difteri (Td) pada Remaja sebagai salah satu upaya mencegah Reemerging Disease di Indonesia. Sari Pedatri, 15.
Fajriyah, I. (2014). Hubungan Pengetahuan Ibu Dan Dukungan Keluarga Dengan Status Imunisasi TD Pada Sub Pin Difteri. Jurnal Berkala Epidemiologi. FKUI. (2010). Farmakologi dan Terapi Edisi 4. Jakarta: FKUI.
FKUI-RSCM, D. I. (2014). Current Evidences in Pediatric Emergencies Management. Jakarta: Fakultas Kedokteran Universitas.
IDAI. (2010). Difteria pada Buku Ajar Infeksi & Pediatri Tropis. Jakarta: Badan Penerbit.
Indah, P. (2017). Difteri Pada Anak. Palu: Fakultas Kedokteran Universitas Tadulako.
Julitasari Sundoro, e. a. (2014). Protektivitas, Reaksi Lokal, dan Reaksi Sistemik setelah Imunisasi dengan Vaksin Td pada Anak Sekolah Dasar. 46.
Richard E. Behrman, e. a. (2015). Ilmu Kesehatan Anak Edisi 6. Jakarta: Elsevier. Setiati S, A. I. (2016). Buku Ajar Ilmu Penyakit Dalam jilid VI. Jakarta.