BAB 2
TINJAUAN PUSTAKA
2.1. Pneumonia Nosokomial
Infeksi nosokomial atau disebut juga infeksi rumah sakit, adalah infeksi yang terjadi di rumah sakit oleh kuman yang berasal dari rumah sakit.24 Infeksi yang terjadi dan diperoleh penderita selama dirawat di rumah sakit yang disebut infeksi nosokomial, telah menjadi masalah yang besar di pelayanan penderita di rumah sakit di seluruh dunia, juga di Indonesia. Karena pentingnya masalah ini, maka semua rumah sakit harus dilengkapi fasilitas laboratorium yang bertanggung jawab mendukung aktifitas yang berhubungan pada surveilans, kontrol dan pencegahan infeksi nasokomial.25
Mikroba atau bakteri adalah organisme hidup yang berukuran sangat kecil yang tidak dapat dilihat oleh mata telanjang, untuk melihatnya diperlukan alat mikroskop cahaya. Berjuta-juta bakteri hidup di sekitar lingkungan manusia namun sebagian bakteri ini tidak berbahaya bagi manusia, bahkan beberapa bakteri hidup dalam tubuh manusia berperan penting melindungi tubuh dari serangan organisme luar dan juga berperan dalam proses membantu pencernaan, membuat vitamin yang diperlukan oleh tubuh, kelompok bakteri ini dinamakan flora normal. Namun ada sebagian bakteri lain yang bersifat patogen artinya bakteri ini dapat menimbulkan penyakit infeksi bahkan penyebab infeksi yang serius pada manusia dan bakteri inilah yang perlu mendapatkan perhatian kita di bidang kesehatan. Untuk menghambat dan menghentikan perkembangan biakan bakteri yang patogen ini diperlukan antibiotik/antimikroba.26
Pemilihan antibiotik empiris dapat dibantu dengan pemeriksaan pewarnaan sampel dari saluran napas untuk memandu terapi. Pewarnaan Gram dilakukan pada sampel protected specimen brush, bronchoalvolar lavage, atau endotracheal aspirate. Keterbatasannya adalah sampel tersebut memelukan pemeriksaan invasif. Kualitas sampel saluran napas bawah penting untuk penilaian mikro-organisme yang berperan sebagai etiologi HAP. Adanya sel epitel >1% pada sampel saluran bronkus menunjukkan kontaminasi dari orofaring. Telah disepakati bahwa pada penanganan VAP, pemeriksaan mikrobiologi bermanfaat dan bila ditemukan kuman intrasel dan pewarnaan Gram yang positif sangat membantu untuk pemilihan antibiotik empiris yang akan diberikan. Untuk membantu menentukan apakah suatu mikro-oraganisme merupakan kolonisasi atau penyebab infeksi, perlu dilakukan pemeriksaan kultur kuatitatif, baik dengan colony-forming unit (CFU)/ml atau semi-kuantitatif dengan penilaian pertumbuhan kuman.27
2.1.1.Rumah Sakit
Rumah sakit merupakan suatu tempat dimana orang yang sakit dirawat dan ditempatkan dalam jarak yang sangat dekat. Di tempat ini penderita mendapatkan terapi dan perawatan untuk dapat sembuh. Rumah sakit selain untuk mencari kesembuhan, juga merupakan depot bagi berbagai macam penyakit yang berasal dari penderita maupun pengunjung yang berstatus karier. Kuman penyakit ini dapat hidup dan berkembang di lingkungan rumah sakit seperti : udara, air, lantai, makanan, dan benda-benda medis maupun non medis.22
Infeksi nosokomial merupakan ancaman yang besar untuk keselamatan nyawa penderita di rumah sakit. Diperkirakan pada tahun 2002 terdapat 1,7 juta penderita
pneumonia nosokomial atau setiap 4,5 per 100 kasus rawat inap, dengan 99000 kasus kematian yang disebabkan atau dihubungkan dengan infeksi nosokomial sebagai penyebab kematian nomor enam di Amerika, data yang sama dengan di Eropa. Biaya kesehatan di Amerika Serikat yang dikeluarkan adalah 5-10 miliar dolar pertahunnya.28
2.1.2. Unit Perawatan Intensif
Unit perawatan intensif adalah suatu tempat atau unit tersendiri di dalam rumah sakit memiliki staf khusus, peralatan khusus yang ditujukan untuk menanggulangi penderita gawat karena penyakit, trauma atau komplikasi-komplikasi. Infeksi nosokomial dan kematian di unit perawatan intensif prevalensinya lebih tinggi dibanding tempat lainnya di rumah sakit. Penyakit yang mendasari, gangguan mekanisme pertahanan tubuh, alat invasif, pengobatan imunosupresif, penggunaan antibiotik, dan kolonisasi dengan kuman yang resisten, menyebabkan penderita rentan terhadap infeksi nosokomial.29
2.2. Teknik Bronkoskopi Serat Optik Lentur
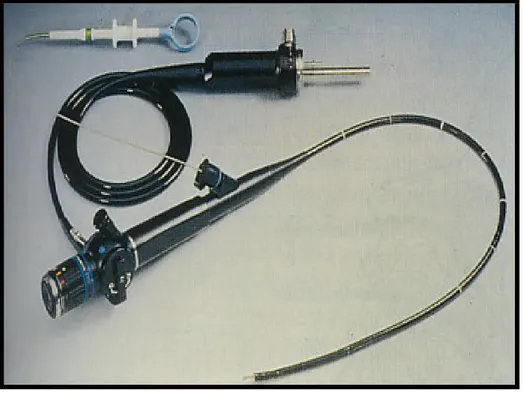
Bronkoskopi serat optik lentur (BSOL) juga dikenal sebagai Fiber Optic Bronchoscopy (FOB), sangat membantu dalam menegakkan diagnosis pada kelainan yang dijumpai di paru-paru dan berkembang sebagai suatu prosedur diagnostik invasif paru-paru.30,31
FOB berupa tabung tipis panjang dengan diameter 5-6 mm, merupakan saluran untuk tempat penyisipan peralatan tambahan yang digunakan untuk mendapatkan sampel dahak ataupun jaringan. Biasanya 55 cm dari total panjang tabung FOB mengandung serat optik yang memancarkan cahaya. Ujung distal FOB memiliki sumber cahaya yang dapat memperbesar
Gambar 1. Bronkoskopi Serat Optik Lentur (BSOL)34
Tabungnya sangat fleksibel sehingga memungkinkan operator untuk melihat sudut 160o
-180o keatas dan 100o-130o ke bawah. Hal ini memungkinkan bronchoscopist FOB untuk melihat
ke segmen yang lebih kecil dan segmen sub cabang bronkus ke atas dan ke bawah dari bronkus utama, dan juga ke depan belakang (anterior dan superior).32,33
Ada tiga cara untuk melakukan FOB, yaitu melalui hidung (trans nasal), mulut (trans
oral) atau melalui endotracheal tube (ETT). Elastisitas FOB memungkinkan bronkoskop
melewati hidung, tenggorokan posterior, pita suara, trakea, karina membagi bronkus utama kanan dan kiri. Kemudian FOB masuk ke bronkus dan segmen yang lebih kecil kanan dan kiri paru. Karina dan semua segmen pada trakeobronkial divisualisasikan pada layar video bronkoskopi. Karina dinilai ketajamannya. Subsegmen paru dinilai posisi, tekstur, warna, ukuran dan patency. Mukosa bronkial juga diperiksa apakah ada infiltrasi, peradangan dan sekresi.34,35,36
Bronchoalveolar lavage (BAL) adalah tindakan bilasan dengan larutan garam fisiologis dalam jumlah yang cukup besar untuk menguras material bronkus dan alveolar guna tujuan diagnostik penyakit paru. Cara kerjanya adalah setelah dipelajari seluruh percabangan bronkus kanan dan kiri, ujung bronkoskop ditujukan ke salah satu segmen lobus medius (kanan) atau lingula (kiri) dan disumbatkan pada bronkus segmen tersebut, kemudian cairan steril garam fisologis 0,9% dengan suhu 370C diinstilasikan sebanyak 20-50 ml kemudian dengan hati-hati cairan tersebut dihisap kembali dengan kecepatan 5 ml/detik dan ulangi tindakan tersebut sampai cairan sebanyak 100-300 ml. Sampel yang didapat dilakukan pemeriksaan mikrobiologi dan sitologi.12
2.3. Teknik Selang Kateter
Selang kateter penghisap (suction) yang akan digunakan untuk membersihkan jalan napas biasanya mempunyai bentuk dan ukuran yang berbeda, idealnya selang kateter penghisap yang baik adalah efektif menghisap sekret dan risiko trauma jaringan yang minimal. Diameter selang kateter penghisap bagian luar tidak boleh melebihi setengah dari diameter bagian dalam lumen endotracheal tube, diameter yang lebih besar akan menimbulkan atelektasis sedangkan selang kateter yang terlalu kecil kurang efektif untuk menghisap sekret yang kental. Yang penting diingat adalah setiap kita melakukan penghisapan, bukan sekretnya saja yang dihisap, tapi oksigen di paru juga dihisap dan alveoli juga bisa collaps.37
Setiap melakukan penghisapan melalui artificial airway harus steril untuk mencegah kontaminasi kuman dan dianjurkan memakai sarung tangan yang steril.
Karakter penghisapan (suction) harus digunakan satu kali proses penghisapan misalnya setelah selesai penghisapan endotracheal tube dapat dipakai sekalian untuk penghisapan nasofaring dan urofaring dan sesudah itu harus dibuang atau disterilkan kembali, ingat jangan sekali-sekali memakai selang kateter penghisap untuk beberapa penderita. Sebelum penghisapan, penderita harus diberi oksigen yang adekuat (pre oksigenasi), sebab oksigen akan menurun selama proses penghisapan. Setelah pre oksigenasi yang cukup, masukkan selang keteter penghisap ke dalam saluran napas sampai ujungnya menotok tanpa hisap, kemudian tarik selang kateter penghisap sedikit, lakukan penghisapan dan pemutaran perlahan dan sambil menarik keluar untuk mencegah kerusakan jaringan dan memudahkan penghisap sekret.37
Gambar 2. Selang Kateter Penghisap (Suction)38
2.4. Definisi
Pneumonia nosokomial (HAP) adalah pneumonia yang terjadi setelah 48 jam dirawat di rumah sakit dan disingkirkan semua infeksi yang inkubasinya terjadi sebelum masuk rumah sakit.15
Ventilator-associated pneumonia (VAP) didefinisikan sebagai pneumonia nosokomial yang terjadi setelah 48 jam pada penderita dengan bantuan ventilasi mekanik baik itu melalui pipa endotrakea maupun pipa trakeostomi.39,40
2.5. Epidemiologi
Pneumonia nosokomial diperkirakan terjadi pada 5-10 penderita dari 1000 penderita yang dirawat inap di rumah sakit dan akan meningkat 6-20 kali pada penderita yang menggunakan ventilasi mekanik.15,41,42
Pada pasien dengan ventilasi mekanik, insiden VAP meningkat seiring dengan lamanya ventilasi. Risiko dari VAP adalah yang tertinggi pada awal rawatan di rumah sakit dan diperkirakan 3% setiap hari selama 5 hari pertama dari ventilasi, 2% setiap hari diantara hari ke 6 sampai hari ke 10, dan 1% setiap hari setelah hari ke 10. Sejak ventilasi mekanik yang digunakan dalam jangka pendek, diperkirakan setengah dari semua episode VAP terjadi dalam 5 hari pertama.39,43 Di Amerika Serikat diperkirakan terjadi VAP diantara 9% sampai 27%.40
Pada sebuah laporan dari penelitian kohort multisenter internasional yang dilakukan oleh Alberti dan kawan-kawan tahun 2002 selama lebih dari satu tahun periode, termasuk di dalamnya 8352 penderita (dari 28 unit yang berpartisipasi) yang dirawat lebih dari 24 jam di unit perawatan intensif (UPI). Angka insiden secara kasar dari infeksi didapat di UPI adalah 18,9%. Pada penelitian terhadap penderita-penderita trauma kepala, insiden VAP berkisar 28% sampai 40%, ini menunjukkan tingginya kejadian insiden infeksi paru.43
Ada berbagai mekanisme yang menyebabkan suatu populasi kuman menjadi resisten terhadap antibiotik. Mekanisme tersebut antara lain adalah :
1. Mikroorganisme memproduksi enzim yang merusak daya kerja obat.
2. Terjadinya perubahan permeabilitas kuman terhadap obat tertentu.
3. Terjadinya perubahan pada tempat atau lokus tertentu di dalam sel sekelompok mikroorganisme tertentu yang menjadi target dari obat.
4. Terjadinya perubahan pada metabolic pathway yang menjadi target obat.
5. Terjadi perubahan enzimatik sehingga kuman meskipun masih dapat hidup dengan baik, tetapi kurang sensitif terhadap antibiotik.44
Ada beberapa bakteri yang sangat penting penyebab VAP, karena perlawanan yang penting terhadap antibiotik yang umum digunakan. Pseudomonas aeruginosa meningkat secara klinis karena resisten terhadap berbagai antimikroba serta memiliki kemampuan untuk mengembangkan tingkat Multi Drug Resistance (MDR) yang tinggi termasuk Penisilin dan Sefalosporin generasi pertama dan kedua, Tetrasiklin, Kloramfenikol dan Makrolid. Multi Drug-Resistance Pseudomonas aeruginosa (MDRPA) merupakan resistensi Pseudomonas aeruginosa terhadap paling sedikitnya 3 macam obat dari golongan obat berikut : β-laktam, Aminoglikosida, Carbapenem, Fluoroquinon.45
Bakteri ini disebut sebagai bakteri multi drug resistance (MDR), antara lain : 1. Pseudomonas aeruginosa adalah yang paling umum MDR bakteri gram
negative penyebab VAP.
2. Klebsiella pneumonia. 3. Serratia marcescens.
4. Enterobacter. 5. Escherichia coli 6. Citrobacter. 7. Stenotrophomonas maltophilia. 8. Acinetobacter. 9. Burkholderia cepacia.
10. Methicillin-resistent staphylococcus aureus merupakan penyebab peningkatan VAP. Sebanyak 50% dari staphylococcus aureus mengisolasikan dalam pengaturan perawatan intensif yang tahan terhadap methicillin. 11. Staphylococcus aureus. 12. Streptococcus pneumonia. 13. Hemophilus influenza. 14. Proteus species. 15. Legionella pneumophila 16. Candida species 17. Aspergillus fumigates 18. Adenovirus 19. Influenza 20. Parainfluenza
Tabel 1. Etiologi VAP dengan Menggunakan Bronkoskopi pada 24 Penelitian (total 2490 kuman patogen)17 Patogen Frekuensi (%) 1. Pseudomonas aeruginosa 24,4 2. Staphylococcus aureus 20,4 3. Enterobacteriaceae 14,1 4. Haemophilus species 9,8 5. Streptococcus species 8,0 6. Acinetobacter species 7,9 7. Streptococcus pneumonia 4,1 8. Neisseria species 2,6 9. Stenotrophomonas maltophilia 1,7 10. Coagulase-negative staphylococci 1,4 11. Anaerob 0,9 12. Jamur 0,9 13. Lain-lain 3,8
Serangan VAP dapat dibagi ke dalam dua tipe yaitu tipe awal dan tipe lambat. Tipe awal dari VAP terjadi 48 jam sampai 96 jam dan dihubungkan dengan organisme yang sensitif terhadap antibiotik, sedangkan tipe lambat dari VAP terjadi lebih dari 96 jam setelah intubasi dan dihubungkan dengan organisme-organisme yang resisten terhadap antibiotik.47
2.7. Patogenesis
Pneumonia nosokomial memerlukan organisme masuk ke dalam saluran pernapasan bagian bawah dalam jumlah yang besar atau dalam jumlah kecil, tetapi tingkat virulensinya lebih tinggi, yang mana dapat mengatasi host’s mechanical (epitel bersilia dan mukus) dan komponen humoral (antibodi dan komplemen) serta pertahanan seluler (leukosit, polimorfonuklear, makrofag dan limfosit serta sitokin-sitokin). Aspirasi dari patogen di orofaring ataupun masuknya bakteri akibat bocornya sekitar pipa endotrakea adalah rute utama masuknya bakteri ke trakea pada penderita dengan ventilasi mekanik. Sebagai tambahan, koloni bakteri di pipa endotrakea dapat terjadi embolisasi dalam alveoli setelah tindakan penghisapan atau bronkoskopi. Inhalasi patogen dari aerosol yang terkontaminasi lebih jarang terjadi. Penyebaran secara hematogen dari kateter intravaskular yang terinfeksi atau translokasi adalah rute yang jarang dari patogenesis VAP. Kolonisasi bakteri di dalam lambung dan sinus-sinus telah diperkirakan sebagai sarana yang potensial untuk bakteri membentuk kolonisasi di orofaring dan trakea. Mikroorganisme yang sering mencapai paru dan menyebabkan infeksi paru, yang terbanyak disebabkan bakteri gram negatif dan beberapa kokus gram positif juga telah menunjukkan peningkatan kejadian.43
Gambar 3. Skema Patogenesis VAP49
Faktor penjamu
Pemberian awal antibiotik
Strategi invasif Kolonisasi saluran cerna Obat-obatan yang berpengaruh
terhadap pengosongan lambung dan pH
Air yang terkontaminasi, obat-obatan cair,
alat dan bahan terapi pernapasan Aspirasi
Inhalasi Bronkiolitis
Infeksi transtoraks
Bakteremia primer Bronkopneumonia Translokasi gastrointestinal fokal/multifocal
Bakteremia sekunder Bronkopneumonia berat Systemic inflammatory
response syndrome
Disfungsi organ nonpulmoner Abses paru
Mekanisme pertahanan saluran napas bagian bawah & sistemik penjamu
2.8. Faktor Risiko dan Predisposisi Timbulnya VAP 2.8.1. Faktor Risiko VAP
Tabel 2. Faktor-faktor risiko berkaitan dengan VAP di beberapa penelitian analisis multivariat43,50
Faktor penjamu Faktor intervensi
Usia > 60 tahun. COPD / penyakit paru. ARDS.
Koma / penurunan kesadaran. Serum albumin 2,2 g/dl. Luka bakar.
Trauma kepala. Gagal organ.
Kolonisasi lambung dan pH. Kolonisasi saluran napas atas. Sinusitis.
Keparahan penyakit. Aspirasi volume lambung.
Posisi kepala telentang. Relaksan otot.
Intubasi .
Ventilasi mekanik 2 hari.
Positive end-expiratory pressure.
Monitor tekanan intrakranial. Reintubasi.
Perubahan sirkuit ventilator. Pipa nasogastrik.
Transpor keluar dari UPI.
Terapi antibiotik atau tampa antibiotik. Obat antagonis reseptor H2.
2.8.2. Predisposisi Timbulnya VAP 1. Aspirasi dari sekret orofaring.
2. Balon pipa endotrakea (Endotracheal Tube Cuff). 3. Pipa endotrakea sebagai reservoir.
4. Pemakaian pipa oral atau nasal. 5. Penurunan kesadaran.
6. Aspirasi dari isi lambung. 7. Refluks.
8. Pencegahan stress ulcer. 9. Posisi tidur.51,52
2.9. Menegakkan Diagnosis 2.9.1. Manifestasi Klinis
Kriteria klinis yang ada kurang bagus, spesivisitinya rendah tetapi ada peningkatan penggunaan klinikal skor untuk diagnosis VAP. Guideline terakhir yang di publikasikan adalah guideline dari Health and Science Policy Committee of the American College of Chest Physicians. Guideline tersebut menyebutkan bahwa episode VAP seharusnya dicurigai pada pasien yang menerima ventilasi mekanik, jika dua atau lebih gejala klinis berikut dijumpai:
2. Leukositosis atau leukopenia.
3. Sekresi trakea purulen.
4. Penurunan PaO2.
Seperti sebuah komplemen, radiologis dapat membantu menunjukkan keparahan pneumonia (multilobular atau tidak) dan adanya komplikasi seperti emfisema atau kavitas.43
Pada awal tahun 1990, Pugin dan kawan-kawan mengembangkan Clinical Pulmonary Infection Score (CPIS) untuk mendiagnosis VAP. Walau itu termasuk data radiologi dan mikrobiologi, itu dapat digunakan bila dicurigai VAP. CPIS meningkatkan spesivisiti dari foto dada dalam mendiagnosis VAP. Mereka menemukan bahwa CPIS lebih dari enam dikaitkan dengan kemungkinan tinggi pneumonia dengan sensitiviti 93% dan spesivisiti 100%.43,47
Tabel 3. Clinical Pulmonary Infection Score (CPIS)43,53,54
Komponen Nilai Skor
Suhu (oC) ≤ 36,5 – ≥ 38,4 0 ≥ 38,5 – ≤ 38,9 1 ≤ 36,0 – ≥ 39,0 2 Leukosit per mm3 ≥ 4000 – ≤ 11000 0 < 4000 – >11000 1 50% band forms +1
Sekret Trakea Tidak dijumpai sekret 0
Sekret purulen 2
Oksigenasi : > 240 atau terdapat ARDS 0
PaO2/FiO2(mmHg) ≤ 240 atau tidak ada ARDS 2
Foto toraks Tidak ada infiltrat 0
Bercak atau infiltrat difus 1
Infiltrat terlokalisir 2
Kultur dari aspirasi trakea Kultur bakteri patogen jarang atau tidak menerangi kuantitas atau tidak ada petumbuhan 0
Kultur bakteri patogen sedang atau kuantitas berat 1
Kultur bakteri patogen sama, terlihat Gram stain +1
2.9.2. Gambaran Radiologis
Gambaran radiologis pneumonia nosokomial dapat ditegakkan atas dasar foto toraks terdapat infiltrat baru atau progresif. Perubahan radiologis secara progresif berupa pneumonia multilobar atau kaviti dari infiltrate baru.15
Pada penelitian kohort prospektif dari 129 penderita yang berkembang infiltrat di paru dan berhubungan dengan penderita pembedahan yang dirawat di UPI untuk menentukan prediktor dan hasil akhir dari infiltrat di paru. Penyebab yang paling sering infiltrat di paru adalah pneumonia (30% dari infiltrat di .paru), edema paru (29%), acute lung injury (15%) dan atelektasis (13%). Skor CPIS yang lebih dari 6 menyingkirkan acute lung injury, edema paru, atau atelektasis sebagai penyebab infiltrat di paru.43
Beberapa peneliti membuktikan bahwa pemeriksaan foto toraks berulang memiliki akurasi diagnostik lebih dari 68% yang umumnya disertai air bronchogram.
Torres dan kawan-kawan, menyatakan bahwa diagnosis VAP meliputi tanda-tanda infiltrat baru atau progresif pada foto toraks disertai gejala demam, leukositosis maupun leukopeni dan sekret purulen. Gambaran foto toraks disertai dua dari tiga kriteria gejala tersebut memberikan sensitiviti 69% dan spesivisiti 75%.14,17,55
2.9.3. Pemeriksaan Mikrobiologi
Tingginya mortaliti VAP membutuhkan terapi antibiotik yang tepat dan cepat, sehingga diperlukan informasi kuman patogen penyebab VAP dan resistensinya dengan menggunakan teknik pengambilan sampel yang tepat. Pengambilan sampel dapat dilakukan dengan metode non invasif dan invasif. Metode non invasif yang sering dilakukan adalah endotracheal aspirate sedangkan protected specimen brush (PSB) dan bronchoalveolar lavage (BAL) merupakan metode invasif.8,9
Blot dan kawan-kawan, mengusulkan tiga keputusan untuk diagnosis dini dan penatalaksanaan terhadap tersangka VAP berdasarkan pada plugged telescoping catheter (PTC), blind atau fiberopticallly guided, dan endotracheal aspirate (EA) gram stain analisis:
1. EA gram stain negatif : VAP sangat jarang. Tidak diperlukan pengobatan antibiotik empiris untuk pneumonia sampai hasil kultur telah keluar.
2. PTC gram stain positif, VAP sangat sering. Pengobatan antibiotik empiris adalah pilihan berdasarkan hasil pewarnaan gram dari PTC dan atau EA serta data epidemiologi. Ketika hasil kultur keluar, pengobatan antibiotik dapat diteruskan, diganti ataupun dihentikan.
3. EA gram stain positif dan PCT gram stain negatif, tidak ada prediksi yang memuaskan, sebelum hasil kultur keluar. Keputusan dimulai dengan pengobatan empiris dan tergantung pada kondisi penderita serta keparahan sepsis.43
Untuk diagnostik akurat, direkomendasikan penggunaan dari diagnostik invasif dengan menggunakan bronkoskopi. Dua metode invasif yaitu: Protected specimen brush (PSB) dan Bronchoalveolar lavage (BAL). Kuantitas kultur dengan PSB dan BAL, diharapkan hasil yang didapat untuk menegakkan diagnosis yang akurat sehingga dapat diberikan antibiotik yang optimal.48,51,52,56
Tabel 4. Perbandingan Sensitiviti dan Spesivisiti EA, PSB dan BAL untuk Diagnosis VAP8 EA PSB BAL Sensitiviti (%) 38-100 33-100 42-93 Spesivisiti(%) 14-100 50-100 45-100 2.10. Penatalaksanaan
Dalam pemilihan terapi empiris untuk penderita yang baru menerima antibiotik, sebuah usaha sebaiknya dibuat untuk menggunakan agen dari kelas antibiotik yang berbeda, karena terapi antibiotik sebelumnya dapat menjadi prediposisi untuk resistensi dan terapi yang tidak memadai jika kelas yang sama digunakan lagi. Terapi antibiotik
inisial sebaiknya diberikan secepatnya, karena penundaan pemberian antibiotik dapat meningkatkan mortaliti pada penderita VAP.43
Gambar 4. Strategi Manajemen Untuk Penderita Dengan Sangkaan HAP/VAP46
Dugaan untuk HAP/VAP
Pengambilan sampel dari saluran napas bawah untuk pemeriksaan biakan (kuantitatif/semi kuantitatif) dan mikroskopis
Kecuali jika dugaan pneumonia secara klinis dan mikroskopis negatif, pemberian antibiotik dapat
dimulai berdasarkan terapi empiris dan data mikrobiologi lokal
Pada hari kedua dan ketiga pemeriksaan kultur dan taksir respon klinis (temperatur, leukosit,
foto toraks, oksigenasi, sputum purulen, perubahan hemodinamik dan fungsi organ
2.10.1. Rekomendasi Terapi Antibiotik
Kriteria utama dan rekomendasi untuk terapi antibiotik yang optimal ;
1. Terapi empiris untuk penderita dengan VAP menggunakan dosis antibiotik yang optimal untuk mendapatkan efikasi yang maksimal (Level I). Terapi awal dapat diberikan pada semua penderita secara intravena dan ditukar secara oral bila penderita sudah memberikan respon klinis yang baik dan berfungsinya traktus intestinal. Antibiotik seperti kuinolon dan linezolid bisa diubah ke terapi oral pada penderita (Level II).
Tidak
Kultur (-) Kultur (+) Kultur (-) Kultur (+)
Ya Cari kuman patogen lainnya, komplikasi, diagnosis, atau infeksi ditempat lain
Dosis antibiotik tidak perlu ditambahkan, jika
memungkinkan. Pengobatan yang selektif pada penderita
selama 7-8 hari dan dinilai kembali Pertimbangkan untuk stop antibiotik Sesuaikan terapi antibiotik, cari patogen lainnya, komplikasi, diagnosis
atau infeksi ditempat lain
2. Antibiotik aerosol tidak terbukti memiliki angka keberhasilan untuk VAP (Level I). Bagaimanapun dipertimbangkan sebagai terapi tambahan pada penderita dengan MDR gram negatif, dimana tidak respon terhadap terapi sistemik (Level III)
3. Kombinasi terapi bisa digunakan jika penderita infeksi menyerupai patogen MDR (Level II). Tidak ada data pendekatan mana yang lebih baik dibandingkan monoterapi, kecuali untuk merubah inisial terapi empiris yang tepat (Level I).
4. Jika penderita menerima terapi kombinasi dengan aminoglikosida, bisa dihentikan setelah 5-7 hari jika penderita ada perbaikan (Level III).
5. Monoterapi yang tepat untuk kuman bisa digunakan untuk penderita VAP, selama tidak resisten (Level I). Penderita yang menerima terapi kombinasi pada awalnya, hingga hasil dari kultur traktus respiratorius bawah diketahui dan dikonfirmasi monoterapi bisa digunakan (Level II).
6. Jika penderita menerima antibiotik awal yang cocok dapat diusahakan untuk memperpendek dari durasi pengobatan, biasanya 14-21 hari menjadi periode lebih pendek menjadi 7 hari, asalkan penyebabnya bukan Pseudomonas aeroginosa, dan respon klinis penderita baik dengan perbaikan (Level I).46,50
Tabel 5. Terapi antibiotik empiris inisial pada penderita dengan tidak diketahui faktor risiko pada multidrug resisten patogen dan onset awal hospital acquired
pneumonia pada semua infeksi berat dan bukan infeksi yang lain43
Potensial Patogen Antibiotik yang Direkomendasi
Streptococcus pneumonia Cephalosporin generasi II/III Haemophilus influenza (cefotaxime, ceftriaxone)
aureus Quinolone generasi III/IV
Antibiotik- sensitive enterik (levofloxacin, moxifloxacin) Gram –negatif bacilli atau
Escherichia coli β-Lactam, β-lactamase inhibitor Klebsiella pneumoniae (ampicillin/sulbactam)
Enterobacter species Serratia marcescens
___________________________________________________________
Tabel 6. Terapi antibiotik empiris inisial pada penderita dengan faktor risiko pada
multidrug resisten patogen dengan onset awal dan lambat VAP pada semua
infeksi berat 43,46
Potensial MDR patogen Terapi Antibiotik Kombinasi
Pseudomonas aeruginosa Anti-pseudomonal generasi III/IV
Cephalosporin (cefepime,ceptazidime) atau
Klebsiella pneumoniae (ESBL) Carbepenem (anti-pseudomonal) Acinetobacter species (imipenem, meropenem)
atau
β-Lactam, β-lactamase inhibitor (pipercillin-tazobactam)
plus
Fluoroquinolone generasi II/III
(Ciprofloxacin atau Levofloxacin dosis tinggi)
atau
Aminoglikosida
(amikasin, gentamicin, tobramycin) plus
Staphylococcus aureus Linezolid atau Vancomycin resisten-methicillin
Tabel 7. Dosis inisial intravena terapi antibiotik empiris untuk penderita dewasa dengan onset penyakit lanjut atau faktor risiko untuk MDR46
Antibiotik Dosis Antipseudomonal cephalosporin Cefepime Ceftazidimine Carbepenems Imipenem Meropenem
β- lactam / β- lactamase inhibitor Piperacillin-tazobactam Aminoglycosida Gentamycin Tobramycin Amikacin Antipseudomonal quinolone Levofloxacin 1-2 g setiap 8-12 jam 2 g setiap 8 jam
500 mg setiap 6 jam atau 1 g setiap 8 jam 1 g setiap 8 jam 4,5 g setiap 6 jam 7 mg /kg per hari 7 mg/kg per hari 20 mg/kg per hari 750 mg setiap hari
Ciprofloxacin Vancomycin Linezolid 400 mg setiap 8 jam 15 mg/kg setiap 12 jam 600 mg setiap 12 jam 2.11. Pencegahan
Pencegahan terhadap VAP dibagi menjadi dua kategori yaitu strategi farmakologi yang bertujuan untuk menurunkan kolonisasi saluran cerna terhadap kuman patogen serta strategi non farmakologi yang bertujuan untuk menurunkan kejadian aspirasi.57
Tabel 8. Strategi non farmakologi52
Strategi non farmakologi Tingkat
Merubah dari nasogastrik atau ETT bila secara klinis memungkinkan. Menghindari dari intubasi ulang yang tidak diperlukan.
Menghindari distensi yang berlebihan dari lambung. Pemberian nutrisi yang adekuat.
Menggunakan alat pengisapan yang sekali pakai. Posisi setengah berbaring dari penderita.
Oral (non-nasal) intubasi.
Pemeliharaan yang adekuat terhadap tekanan balon ETT. Perubahan posisi. C C B C A B D C
Cuci tangan sebelum kontak dengan penderita. Fisioterapi paru.
Menggunakan kontrol program untuk mengatasi infeksi. Menggunakan sarung tangan dan baju kamar operasi.. Penjadwalan pengaliran pada sirkuit ventilator.
Perubahan rutin dari sirkuit ventilator.
Pergantian rutin dari alat pengisapan dan kateter. Pengisapan dari subglotik yang berkesinambungan.
B B A C B C A B A
Tabel 9. Strategi farmakologi52
Strategi Farmakologi Tingkat
Menghindari dari pemberian antibiotik yang tidak diperlukan.
Antibiotik untuk mengatasi demam yang menyebabkan neutropenia. Terapi antibiotik kombinasi.
Pembatasan dari pencegahan Stress ulcer yang berisiko pada penderita. Obat kumur Chlorhexidine.
Koloni granulosit yang merangsang untuk demam neutropenik Rotasi dari kelas antibiotik.
Vaksinasi Streptokokus pneumoniae, Haemophilus influenzae tipe b strain dan virus influenza.
Seleksi dari makanan yang bisa terkontaminasi . Profilaksis immunoglobulin.
Keasaman buatan dari makanan enteral.
C D U B B D C D A
Profilaksis antibiotik parenteral untuk pasien koma. Profilaksis dengan antibiotik aeorosol.
D U B B
2.12. Kerangka Konseptual
Penderita yang membutuhkan ventilasi mekanik karena gagal napas
Intubasi endotracheal tube dan
menggunakan ventilator invasif
1. Aspirasi organisme patogen 2. Inhalasi organisme patogen
Kolonisasi terjadi 24 jam pertama
Infeksi berkembang setelah 48 jam
Pengambilan sampel
Endotracheal aspirate Bronchoalveolar lavage
dengan cara selang kateter dengan cara bronkoskopi serat optik lentur