BAB II
TINJAUAN PUSTAKA
2.1 Uraian Tumbuhan
Uraian tumbuhan meliputi sistematika tumbuhan, sinonim tumbuhan, nama daerah, nama asing, daerah tumbuh, morfologi tumbuhan, kandungan kimia dan kegunaan dari tumbuhan.
2.1.1 Sistematika tumbuhan
Dalam taksonomi tumbuhan, katuk diklasifikasikan sebagai berikut (Tjiptrosoepomo, 2007):
Kingdom : Plantae
Divisi : Spermatophyta
Sub divisi : Angiospermae Kelas : Dicotyledoneae Ordo : Euphorbiales
Family : Euphorbiaceae Genus : Sauropus
Spesies : Sauropus androgynus Merr. 2.1.2 Sinonim tumbuhan
Sinonim: Sauropus albicus BI.
Sauropus indicus Wight.
Sauropus sumatranus Meq. (Balitbangkes, 2001)
Simani (Minangkabau), Cekop Manis atau Memata (Melayu), Katuk
(Sunda), Karekur (Madura), Kebing atau katukan (Jawa), Kayu manis (Bali) (Rukmana dan Harahap, 2003; Ferdianto, 2011).
2.1.4 Habitat tumbuhan
Tumbuhan katuk mempunyai daya adaptasi yang luas terhadap lingkungan didaerah tropis, dapat tumbuh dan berproduksi dengan baik di daerah dataran
rendah sampai dataran tinggi yang memiliki ketinggian antara 5–1.300 m di atas permukaan laut. Tumbuhan katuk masih dapat tumbuh di daerah yang memiliki
ketinggian lebih dari 1.300 m di atas permukaan laut, tetapi dengan pertumbuhan yang agak lambat dan ukuran daun kecil-kecil sehingga produksi tanaman cenderung rendah. Lingkungan yang paling ideal untuk membudidayakan
tanaman katuk adalah daerah yang mempunyai suhu udara berkisar antara 21– 320C dan curah hujan antara 750–2.500 mm/tahun (Rukmana dan Harahap, 2003).
2.1.5 Morfologi tumbuhan
Katuk merupakan tanaman perdu dengan ketinggian antara 2,5–5 m. Tumbuhan katuk berakar tunggang yang berwarna putih kotor, menyebar ke
segala arah dan dapat mencapai kedalaman antara 30-50 cm. Batang tumbuhan katuk tumbuh tegak, berkayu, bulat berwarna hijau ketika muda dan setelah tua berwarna kelabu keputih-putihan atau cokelat kehijauan (Balitbangkes, 2001;
Rukmana dan Harahap, 2003).
Daun tumbuhan katuk merupakan daun tunggal, bertangkai dengan
panjang tangkai daun 3-5 mm. Helaian daun berbentuk bundar memanjang atau bundar telur sampai lonjong dengan panjang helaian 2-4 cm dan lebar 1,5-2,5 cm. Ujung dan pangkal daun meruncing dengan tepi daun yang rata. Permukaan atas
berambut. Tulang daun jelas menonjol pada permukaan bawah daun (Depkes RI,
1989).
Bunga tumbuhan katuk merupakan bunga majemuk, berbentuk payung dan
tumbuh di ketiak daun, berukuran kecil berwarna merah gelap sampai kekuning-kuningan. Mahkota bunga berbentuk bulat telur dengan warna merah muda hingga ungu. Putik bunga berkepala tiga dan jumlah benang sari satu atau lebih dengan
panjang tangkai sari 5–10 mm. Bakal buah menumpang dengan warna ungu. Kelopak bunga yang keras dan berwarna putih kemerah-merahan. Buah tumbuhan
berbentuk bulat, beruang tiga dengan diameter ± 1,5 mm, berwarna hijau keputih-putihan. Bentuk biji bulat, keras dan berwarna putih (Balitbangkes, 2001; Rukmana dan Harahap, 2003).
2.1.6 Kandungan kimia
Daun katuk mengandung flavonoida, alkaloida, glikosida, tanin dan steroida. Kandungan nutrisi katuk antara lain: protein, lemak, vitamin (vitamin K,
vitamin A, vitamin B, dan vitamin C) dan mineral (kalsium) (Simbolon, 2011; Anonim, 2010).
2.1.7 Kegunaan
Daun katuk dimanfaatkan untuk memperbanyak air susu ibu (ASI), obat jerawat, juga berkhasiat sebagai obat demam, darah kotor obat bisul, dan obat
borok (Rukmana dan Harahap, 2003; Ferdianto, 2011).
2.2 Ekstraksi
Ekstraksi adalah kegiatan penarikan kandungan kimia yang dapat larut
aktif yang terdapat dalam berbagai simplisia dapat digolongkan ke dalam
golongan minyak atsiri, alkaloid, flavonoid dan lain-lain (Ditjen POM, 2000). Beberapa metode ekstraksi dengan menggunakan pelarut, yaitu (Ditjen
POM, 2000): a. Cara dingin 1. Maserasi
Maserasi adalah proses penyarian simplisia dengan cara perendaman menggunakan pelarut dengan sesekali pengadukan pada temperatur kamar.
Maserasi yang dilakukan pengadukan secara terus-menerus disebut maserasi kinetik sedangkan yang dilakukan pengulangan panambahan pelarut setelah dilakukan penyaringan terhadap maserat pertama dan seterusnya disebut
remaserasi. 2. Perkolasi
Perkolasi adalah proses penyarian simplisia dengan pelarut yang selalu
baru sampai terjadi penyarian sempurna yang umumnya dilakukan pada temperatur kamar. Proses perkolasi terdiri dari tahap pelembaman bahan, tahap
perendaman antara, tahap perkolasi sebenarnya (penetesan/penampungan ekstrak) terus-menerus sampai diperoleh perkolat yang jumlahnya 1-5 kali bahan.
Refluks adalah proses penyarian simplisia dengan menggunakan alat pada
temperatur titik didihnya, selama waktu tertentu dan jumlah pelarut terbatas yang relatif konstan dengan adanya pendingin balik.
2. Digesti
Digesti adalah proses penyarian dengan pengadukan kontinu pada temperatur 40-50°C.
3. Sokletasi
Sokletasi adalah proses penyarian dengan menggunakan pelarut yang
selalu baru, dilakukan dengan menggunakan alat soklet sehingga menjadi ekstraksi kontinu dengan pelarut relatif konstan dengan adanya pendingin balik. 4. Infundasi
Infundasi adalah proses penyarian dengan menggunakan pelarut air pada temperatur 90°C selama 15 menit.
5. Dekoktasi
Dekoktasi adalah proses penyarian dengan menggunakan pelarut air pada temperatur 90°C selama 30 menit.
2.3 Salep
Salep adalah sediaan setengah padat yang mudah dioleskan dan digunakan sebagai obat luar. Bahan obatnya larut atau terdispersi homogen dalam dasar salep
yang cocok (Ditjen POM, 1979). Fungsi salep adalah:
a. Pembawa (“vehicle”) substansi obat untuk pengobatan kulit.
c. Pelindung (“protective”) untuk mencegah kontak permukaan kulit dengan
larutan berair dan rangsang terhadap kulit. (Anief, 1986).
Salep dapat mengandung obat atau tidak mengandung obat, yang
disebutkan terakhir biasanya dikatakan sebagai “dasar salep” dan digunakan sebagai pembawa dalam penyiapan salep yang mengandung obat (Ansel, 1989).
Dasar salep digolongkan ke dalam 4 kelompok besar: dasar salep
hidrokarbon, dasar salep absorpsi, dasar salep yang dapat dicuci dengan air, dan dasar salep yang larut dalam air (Ansel, 1989).
1. Dasar salep hidrokarbon: bersifat lemak dan sukar dicuci dengan air. Misalnya adalah parafin, vaselin, minyak nabati.
2. Dasar salep serap (absorpsi)
Dasar salep dapat menyerap air dalam jumlah terbatas. Misalnya adalah: Adeps lanae, lanolin, lilin (cera). 3. Dasar salep yang dapat dicuci dengan air
Dasar salep yang merupakan emulsi minyak dalam air, misalnya salep hidrofilik, vanishing cream.
4. Dasar salep yang dapat larut dalam air, yaitu dasar salep yang mengandung komponen larut dalam air. Misalnya adalah: polietilenglikol (Jas, 2007; Ditjen POM, 1979).
Kualitas dasar salep adalah:
a. stabil, selama masih dipakai mengobati. Maka salep harus bebas dari
b. Lunak, yaitu semua zat dalam keadaan halus dan seluruh produk
menjadi lunak dan homogen, sebab salep digunakan untuk kulit yang teriritasi dan inflamasi.
c. Mudah dipakai, umumnya salep tipe emulsi adalah yang paling mudah
dipakai dan dihilangkan dari kulit.
d. Dasar salep yang cocok, yaitu dasar salep yang kompatibel secara
fisika dan kimia dengan obat yang dikandungnya. Dasar salep tidak boleh merusak atau menghambat aksi terapi dari obat yang mampu
melepas obatnya pada daerah yang diobati.
e. Terdistribusi merata, obat harus terdistribusi merata melalui dasar
salep padat atau cair pada pengobatan (Anief, 2007).
Faktor-faktor yang mempengaruhi efek absorpsi obat dalam salep oleh kulit adalah:
1. Segi fisiologi: keadaan kulit, luas daerah pemakaian, banyaknya
pemakaian, letak pemakaian dan lama pemakaian. 2. Keadaan hidrasi pada stratum corneum.
3. Temperatur kulit.
4. Adanya pelarut yang dapat campur atau melarut dalam stratum corneum. 5. Konsentrasi obat (Anief, 1986).
2.4 Krim
Krim didefinisikan sebagai “cairan kental atau emulsi setengah padat baik bertipe air dalam minyak atau minyak dalam air” yang mengandung satu atau
mengandung air tidak kurang dari 60%. Krim biasanya digunakan sebagai
emolien atau pemakaian obat pada kulit (Syamsuni, 2006).
Istilah krim secara luas digunakan dalam farmasi dan industri kosmetik,
dan banyak produk dalam perdagangan disebut krim tetapi tidak sesuai dengan definisi. Kebanyakan hasil produksi yang nampaknya seperti krim tetapi tidak mempunyai dasar dengan jenis emulsi, biasanya disebut krim.
Banyak dokter dan pasien lebih suka pada krim daripada salep, untuk satu hal, umunya mudah menyebar rata dan dalam hal krim dari emulsi jenis minyak
dalam air lebih mudah dibersihkan daripada kebanyakan salep (Ansel, 1989). Sediaan krim memiliki konsistensi relatif cair yang diformulasikan sebagai emulsi air dalam minyak (A/M) atau minyak dalam air (M/A). Tipe A/M mudah
kering dan rusak. Zat pengemulsi sama dengan emulgator.
Krim dapat dipergunakan sebagai vehikulum (bahan pengisi) zat berkhasiat, antara lain antibiotika, antiseptika, kemoterapetika, analgetika,
laksatif, vitamin, dan lain-lain (Jas, 2007).
2.5 Kulit
Kulit merupakan suatu organ besar yang berlapis-lapis, dimana pada orang
dewasa beratnya kira-kira delapan pon, tidak termasuk lemak. Kulit menutupi permukaan lebih dari 20.000 cm2 dan mempunyai bermacam–macam fungsi dan
kegunaan. Kulit berfungsi sebagai pembatas terhadap serangan fisika dan kimia (Lachman, dkk., 1994).
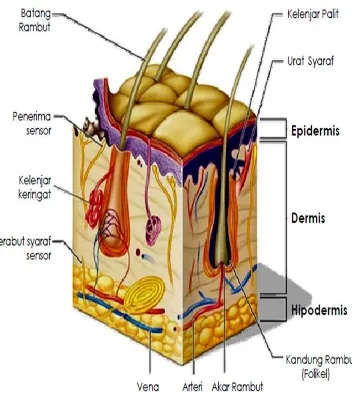
Kulit dibentuk dari tumpukan tiga lapisan berbeda yang berturutan dari
jaringan dibawah kulit yang berlemak atau yang disebut hipodermis. Kulit
mempunyai aneksa, kelenjar keringat, dan kelenjar sebum (glandula sebaceous) yang berasal dari lapisan hipodermis atau dermis (Aiache, dkk., 1993).
Epidermis merupakan lapisan epitel, tebal rata-rata 200 μm, dengan sel-sel yang berdiferensiasi bertahap dari bagian yang lebih dalam menuju ke permukaan dengan proses keratinisasi. Epidermis dibedakan atas 2 bagian: lapisan malfigi
yang hidup, menempel pada dermis, dan lapisan tanduk yang tersusun atas sekumpulan sel-sel mati yang mengalami keratinisasi (Aiache, dkk., 1993). Sel-sel
epidermis ini disebut keratinosit. Ketebalan epidermis berbeda-beda pada berbagai bagian tubuh, yang paling tebal 1 milimeter, misalnya pada telapak kaki dan telapak tangan, dan lapisan yang tipis berukuran 0,1 milimeter terdapat pada
kelopak mata, pipi, dahi, dan perut (Tranggono dan Latifah, 2007).
Stratum corneum merupakan sawar kulit pokok terhadap kehilangan air.
Lapisan sel mati berkeratin sangat hidrofil dan mengembang bila tercelup air, hal
ini menjaga permukaan kulit tetap halus dan lentur. Hilangnya stratum corneum akan menyebabkan penguapan, kekurangan komponen sel, dan penetrasi substansi
asing (Anief, 1997).
Dermis merupakan jaringan penyangga berserat dengan ketebalan rata-rata 3-5 mm, peranan utamanya adalah sebagai pemberi nutrisi pada epidermis.
Berdasarkan tinjauan kualitatif dan susunan ruang serabut kolagen dan elastin, dermis terdiri atas dua lapisan anatomik yaitu lapisan papiler jaringan kendor yang
μm. Hipodermis dan jaringan penyangga kendor, mengandung sejumlah kelenjar
lemak juga mengandung glomelurus kelenjar keringat (Aiache, dkk., 1993).
Gambar 2.1 Struktur kulit (Tortora, 1986)
2.6 Luka
Luka adalah hilang atau rusaknya sebagian jaringan tubuh yang dapat
disebabkan oleh trauma benda tajam atau tumpul, perubahan suhu, zat kimia, ledakan, sengatan listrik, atau gigitan hewan. Ketika luka timbul, akan muncul beberapa efek, yaitu: hilangnya seluruh atau sebagian fungsi organ, perdarahan
dan pembekuan darah, kontaminasi bakteri, kematian sel (Sinaga, 2009).
Luka sering digambarkan berdasarkan bagaimana terjadinya luka dan
menunjukkan derajat luka.
1. Berdasarkan tingkat kontaminasi
a. Clean Wounds (Luka bersih), yaitu luka bedah tak terinfeksi, tidak terjadi proses peradangan (inflamasi). Luka bersih biasanya menghasilkan luka yang tertutup. Kemungkinan terjadinya infeksi luka sekitar 1% - 5%.
b. Clean-contamined Wounds (Luka bersih terkontaminasi), merupakan luka pembedahan dimana saluran respirasi, pencernaan, genital atau perkemihan
dalamkondisi terkontrol, kontaminasi tidak selalu terjadi, kemungkinan timbulnya infeksiluka adalah 3% - 11%.
c. Contamined Wounds (Luka terkontaminasi), termasuk luka terbuka, fresh,
luka akibat kecelakaan dan operasi dengan kerusakan besar dengan teknik aseptik atau kontaminasi dari saluran cerna; pada kategori ini juga termasuk insisi akut, inflamasi nonpurulen. Kemungkinan infeksi luka 10% - 17%.
d. Dirty or Infected Wounds (Luka kotor atau infeksi), yaitu terdapatnya mikroorganisme pada luka.
2. Berdasarkan kedalaman dan luasnya luka
a. Stadium I : Luka “Superfisial” (Non-Blanching Erithema) : yaitu luka yang terjadi pada lapisan epidermis kulit.
b. Stadium II : Luka “Partial Thickness” : yaitu hilangnya lapisan kulit pada lapisan epidermis dan bagian atas dari dermis, adanya tanda klinis seperti
lubang yang dangkal.
c. Stadium III : Luka “Full Thickness” : yaitu hilangnya kulit keseluruhan meliputi kerusakan atau nekrosis jaringan subkutan yang dapat meluas
sampai pada lapisan epidermis, dermis dan fasia tetapi tidak mengenai otot.
Luka timbul secara klinis sebagai suatu lubang yang dalam dengan atau tanpa merusak jaringan sekitarnya.
d. Stadium IV : Luka “Full Thickness” yang telah mencapai lapisan otot, tendon dan tulang dengan adanya kerusakan yang luas.
3. Berdasarkan waktu penyembuhan luka
a. Luka akut: luka dengan masa penyembuhan sesuai dengan konsep penyembuhan yang telah disepakati. Kriteria luka akut adalah luka baru,
mendadak dan penyembuhannya sesuai dengan waktu yang diperkirakan, contoh: luka sayat, luka bakar, luka tusuk.
b. Luka kronis: luka yang mengalami kegagalan dalam penyembuhan, dapat
terjadi karena faktor endogen dan eksogen. Pada luka kronik gagal sembuh pada waktu yang diperkirakan, tidak berespon baik terhadap terapi dan punya tendensi timbul kembali, contoh: ulkus dekubitus, ulkus diabetik,
ulkus venous dan lain-lain (Prabakti, 2005).
2.6.2 Mekanisme terjadinya luka:
1. Luka insisi (Incised wounds), terjadi karena teriris oleh instrumen yang tajam. Misalnya yang terjadi akibat pembedahan. Luka bersih (aseptik) biasanya tertutup oleh sutura setelah seluruh pembuluh darah yang luka
diikat.
2. Luka memar (Contusion Wound), terjadi akibat benturan oleh suatu
tekanan dan dikarakteristikkan oleh cedera pada jaringan lunak, perdarahan dan bengkak.
3. Luka lecet (Abraded Wound), terjadi akibat kulit bergesekan dengan
4. Luka tusuk (Punctured Wound), terjadi akibat adanya benda, seperti peluru
atau pisau yang masuk kedalam kulit dengan diameter yang kecil.
5. Luka gores (Lacerated Wound), terjadi akibat benda yang tajam seperti
oleh kaca atau oleh kawat.
6. Luka tembus (Penetrating Wound), yaitu luka yang menembus organ tubuh biasanya pada bagian awal luka masuk diameternya kecil tetapi pada
bagian ujung biasanya luka akan melebar. 7. Luka Bakar (Combustio).
8. Luka gigitan hewan, disebabkan karena adanya gigitan dari hewan liar atau hewan piaraan. Hewan liar yang biasanya mengigit adalah hewan yang ganas dan pemakan daging, yaitu dalam usaha untuk membela diri.
Luka gigitan dapat hanya berupa luka tusuk kecil atau luka compang camping luas yang berat (Jasmi, 2011).
2.6.3 Penyembuhan luka
Penyembuhan luka dipengaruhi oleh berbagai faktor, dan infeksi adalah sebab yang paling penting dari penghambatan penyembuhan luka, karena infeksi
mengakibatkan inflamasi dan dapat menyebabkan cidera jaringan. Rangsangan eksogen dan endogen dapat menimbulkan kerusakan sel selanjutnya memicu reaksi vaskuler kompleks pada jaringan ikat yang ada pembuluh darahnya.
Reaksi inflamasi berguna sebagai proteksi terhadap jaringan yang mengalami kerusakan untuk tidak mengalami infeksi meluas tak terkendali.
Proses inflamasi sangat berhubungan erat dengan penyembuhan luka dan tanpa adanya inflamasi tidak akan terjadi proses penyembuhan luka, luka akan tetap menjadi sumber nyeri sehingga proses inflamasi dan penyembuhan luka akan
1. Prinsip Penyembuhan Luka
Ada beberapa prinsip dalam penyembuhan luka yaitu: (1) Kemampuan tubuh untuk menangani trauma jaringan dipengaruhi oleh luasnya kerusakan dan
keadaan umum kesehatan tiap orang, (2) Respon tubuh pada luka lebih efektif jika nutrisi yang tepat tetap dijaga, (3) Respon tubuh secara sistemik pada trauma,(4) Aliran darah ke dan dari jaringan yang luka, (5) Keutuhan kulit dan mukosa
membran disiapkan sebagai garis pertama untuk mempertahankan diri dari mikroorganisme, dan (6) Penyembuhan normal ditingkatkan ketika luka bebas
dari benda asing tubuh termasuk bakteri (Ismail, 2005). 2. Fase Penyembuhan Luka
Fase yang terjadi pada saat terjadinya luka dibagi tiga:
a. Fase inflamasi
Fase ini berlangsung sejak terjadinya luka sampai hari kelima. Pembuluh darah yang terputus pada luka akan menyebabkan perdarahan dan tubuh akan
menghentikannya dengan vasokonstriksi, pengerutan ujung pembuluh darah yang terputus, dan reaksi hemostasis (Syamsuhidayat dan Jong, 1997).
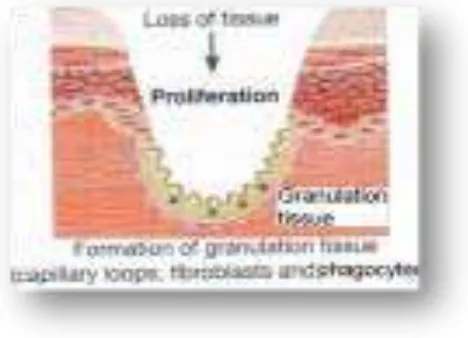
Fase proliferasi disebut fase fibroplasia karena yang terjadi adalah proses
proliferasi fibroblast. Fase ini berlangsung sampai minggu ketiga. Pada fase proliferasi luka dipenuhi sel radang, fibroplasia dan kolagen membentuk jaringan
berwarna kemerahan dengan permukaan berbenjol halus yang disebut granulasi. Epitel tepi luka yang terdiri dari sel basal terlepas dari dasar dan mengisi permukaan luka, tempatnya diisi sel baru dari proses mitosis, proses migrasi
terjadi kearah yang lebih rendah atau datar. Proses fibroplasia akan berhenti dan mulailah proses pematangan (Syamsuhidayat dan jong, 1997).
Gambar 2.3 Fase proliferasi c. Fase Penyudahan (Remodelling)
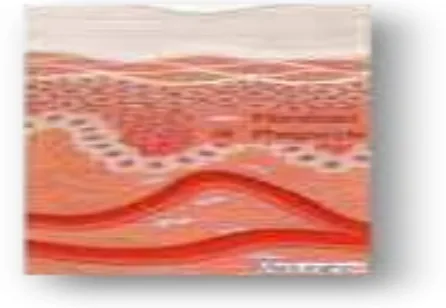
Fase penyudahan disebut fase maturasi. Pada fase ini terjadi proses
pematangan yang terdiri dari penyerapan kembali jaringan yang berlebih, pengerutan karena gaya gravitasi, dan berakhir dengan terbentuk jaringan yang
baru. Fase ini berakhir bila semua tanda radang sudah hilang. Selama proses ini dihasilkan jaringan parut yang pucat, tipis, dan mudah digerakkan dari dasar, udem dan sel radang diserap, sel muda menjadi matang, kapiler baru menutup dan
fase, luka kulit mampu menahan regangan 80% dari kulit normal. Fase ini
berlangsung 3–6 bulan (Syamsuhidayat dan jong, 1997).
Gambar 2.4 Fase remodelling
Penyembuhan luka merupakan suatu proses pergantian jaringan yang mati atau rusak dengan jaringan baru oleh tubuh dengan jalan regenerasi. Luka
dikatakan sembuh apabila permukaannya dapat bersatu kembali dan didaptkan kekuatan jaringan yang mencapai normal. Setiap kejadian luka, mekanisme tubuh akan berupaya mengembalikan komponen-komponen jaringan yang rusak tersebut
dengan membentuk struktur baru,dan fungsional sama dengan sebelumnya. Proses penyembuhan tidak terbatas pada proses regenerasi yang bersifat lokal tetapi
sangat dipengaruhi oleh faktor endogen seperti umur, nutrisi, imunologi, dan kondisi metabolik.
2.7 Kloramfenikol
Kloramfenikol diisolasi pertama kali pada tahun 1947 dari Streptomyces venezuelae karena ternyata kloramfenikol mempunyai daya antimikroba yang
tranferase yang berperan sebagai katalisator membentuk ikatan-ikatan peptida
pada proses sintesis protein sel (Anonim, 2006).
Dipasaran terdapat sekitar 13 merek dagang sediaan kloramfenikol dalam