BAB 2
TINJAUAN PUSTAKA
2.1 Pasien Kompromis Medis
Pasien kompromis medis adalah pasien dengan penyakit sistemik yang harus
dikompromikan terlebih dahulu sebelum dilakukan tindakan medis yang
menyebabkan keterbatasan melakukan aktivitas normal sehari-hari (Harris dan
Garcia-Godoy, 2004; Lockhart, 2013). Oleh karena itu, setiap pasien kompromis
medis sebaiknya memiliki evaluasi riwayat medis dan gigi sejak kunjungan pertama
perawatan untuk membantu kontrol status kesehatan pasien (Lockhart, 2013).
National Center for Health Statistics melaporkan bahwa 15% dari populasi
orang dewasa berusia ≥65 tahun mengalami penyakit sistemik yang kronis. Penyakit
paling umum yang dilaporkan adalah penyakit jantung, DM, dan hipertensi (cit.
Bhateja, 2012). Kondisi kompromis medis dikategorikan ke dalam 8 kelompok yaitu:
(1) gangguan kardiovaskuler, (2) gangguan perdarahan, (3) gangguan pernafasan, (4)
gangguan endokrin, (5) gangguan sistem imun, (6) gangguan neurologi, (7) gangguan
pencernaan, dan (8) gangguan ginjal. Umumnya, gangguan kardiovaskuler yang
sering terjadi adalah penyakit jantung dan gangguan endokrin yang sering terjadi
adalah diabetes (Broderick, 2009).
2.1.1 Penyakit Jantung Koroner
Jantung adalah organ tubuh yang sangat baik bertindak sebagai pompa ganda
yaitu menerima darah yang kaya oksigen dari paru-paru, mengalirkannya ke seluruh
ke paru-paru, hal ini merupakan sistem tertutup. Jantung pada orang dewasa sehat
berisi 5 liter darah (Broderick, 2009). Tinggi rendahnya tekanan darah dapat memberi
petunjuk baik tidaknya kerja jantung serta besar kecilnya tahanan pembuluh darah
dan aliran darah di jaringan sehingga peningkatan volume darah atau denyut jantung
akan memiliki pengaruh yang kuat terhadap tekanan darah (WHO, 2011).
Penyakit jantung koroner (PJK) merupakan salah satu penyakit yang banyak
diderita oleh jutaan orang dan menjadi penyebab kematian utama di beberapa negara
termasuk Indonesia. Sampai saat ini penyebab pasti PJK belum diketahui, namun ada
beberapa faktor risiko yang diduga sangat berpengaruh terhadap timbulnya PJK ini
(Joewono, 2003; Fauci et al., 2008). Faktor risiko yang menyebabkan terjadinya PJK
yaitu: (1) faktor perilaku, seperti kebiasaan merokok, kurangnya aktivitas fisik, dan
diet tidak sehat; (2) faktor metabolik, seperti kadar lemak berlebihan (kolesterol),
tekanan darah meningkat (hipertensi), kadar gula darah (KGD) meningkat (diabetes),
dan berat badan berlebihan (obesitas) (Fauci et al., 2008; WHO, 2011); serta (3)
faktor lain, seperti status pendidikan dan ekonomi rendah, usia lanjut, jenis kelamin,
dan faktor psikologis (stres dan depresi) (WHO, 2011).
Faktor risiko yang paling sering dijumpai pada PJK adalah hipertensi.
Hipertensi merupakan suatu keadaan ketika tekanan darah di pembuluh darah
meningkat secara kronis. Hal ini dapat terjadi karena jantung bekerja lebih keras
memompa darah untuk memenuhi kebutuhan oksigen dan nutrisi tubuh. Jika
dibiarkan, penyakit ini dapat mengganggu fungsi organ lain, terutama organ vital
seperti jantung. Kriteria hipertensi merujuk pada kriteria diagnosis Joint National
mmHg atau tekanan darah diastolik ≥90 mmHg (cit. Kemenkes, 2013). Klasifikasi derajat tekanan darah oleh JNC VII terlihat pada Tabel 2.1 (Department Health Human Services USA, 2003).
Tabel 2.1 Klasifikasi tekanan darah untuk dewasa menurut JNC VII
No. Klasifikasi
2. Prehipertensi 120–139 atau 80–89
3. Hipertensi Derajat 1 140–159 atau 90–99
4. Hipertensi Derajat 2 ≥160 atau ≥100
Sumber: Department Health Human Services USA, 2004. The Seventh Report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure. NIH Publication. Online version: 12.
2.1.2 Patofisiologi Penyakit Jantung Koroner
Proses awal PJK adalah aterosklerosis. Aterosklerosis adalah proses menebal
dan mengerasnya dinding pembuluh darah selama bertahun-tahun disebabkan oleh
lemak dan kolesterol yang disimpan dalam lumen pembuluh darah sehingga
permukaan bagian dalam pembuluh darah menjadi tidak teratur dan lumen menjadi
sempit menyebabkan pembuluh darah menjadi kurang lentur dan darah sulit mengalir
melalui pembuluh darah. Pembentukan aterosklerosis diawali dengan sirkulasi
monosit menempel pada endotel. Penempelan ini diperantarai oleh beberapa molekul
adhesi pada permukaan sel endotel yaitu intercellular adhesion molecule-1
(ICAM-1), endotelial leucocyte adhesion molecule (ECAM-1) dan vaskular cell adhesion
molecule-1 (VCAM-1). Molekul adhesi ini diatur oleh sejumlah faktor yaitu produk
kadar kolesterol low-density lipoprotein (LDL) yang tinggi dan radikal bebas maka
endotel menjadi permeabel terhadap limfosit dan monosit. Sel-sel ini bermigrasi ke
dinding pembuluh darah sehingga menarik partikel kolesterol LDL. Partikel-partikel
ini diselubungi monosit yang berubah menjadi makrofag. Sel otot polos bermigrasi ke
dalam situs dari lapisan yang lebih dalam dari dinding pembuluh darah sehingga
terbentuk penutup fibrosa yang terdiri atas otot polos dan kolagen. Pada saat yang
sama, makrofag yang terlibat dalam reaksi awal mulai mati, sehingga pembentukan
inti nekrotik ditutupi oleh fibrous cap. Lesi ini (plak ateromatosa) membesar akibat
sel dan lipid yang terakumulasi serta plak mulai menggembung ke lumen pembuluh
darah. Saat proses berlanjut, terdapat penipisan fibrous cap disertai dengan fisura
permukaan endotel plak yang dapat pecah. Dengan pecahnya plak, pecahan lemak
dan debris sel dilepaskan ke dalam lumen pembuluh darah dan terpapar zat
trombogenik pada permukaan endotel sehingga terjadi pembentukan trombus. Jika
trombus cukup besar lalu pembuluh darah koroner yang tersumbat akan
menyebabkan serangan jantung dan jika pembuluh darah otak yang tersumbat akan
menyebabkan stroke (WHO, 2011).
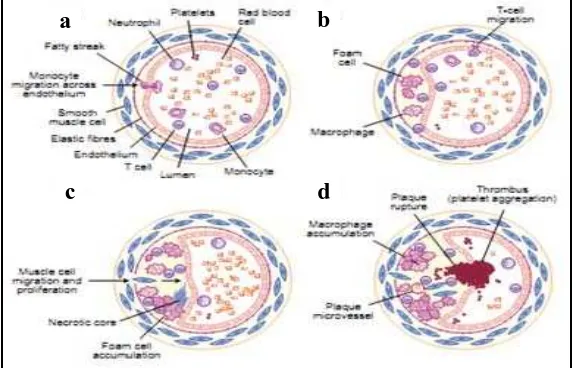
Tahapan mekanisme terjadinya aterosklerosis yaitu (Joewono, 2003):
a. Fatty streak merupakan awal proses aterosklerosis yang dimulai sejak masa
kanak-kanak dan berawal dari lapisan/timbunan kaya lemak. Lesi ini terdiri atas
makrofag dan sel otot polos yang mengandung lemak yaitu kolesterol dan kolesterol
oleat yang berwarna kekuningan, sehingga disebut fatty streak. Fatty streak ini
mula-mula tampak pada dinding aorta yang jumlahnya semakin banyak pada usia 8–18
b. Fibrous plaque merupakan lanjutan dari fatty streak yaitu terjadi proliferasi
sel, penumpukan lemak lebih lanjut, dan terbentuknya jaringan ikat serta bagian
dalam yang terdiri atas campuran lemak dan sel debris sebagai akibat proses nekrosis.
Lesi yang semakin matang ini tampak pada usia sekitar 25 tahun. Apabila lesi ini
semakin berkembang maka diameter lumen akan semakin sempit dan akan
mengganggu aliran darah. Pada fase ini terjadi proliferasi sel otot polos yang akan
membentuk fibrous cap dan menutup timbunan lemak ekstraseluler dan sel debris.
c. Advance (complicated) lesion merupakan lesi lanjutan fibrous plaque yang
mendapat vaskularisasi baik dari lumen maupun dari tunika media. Pada lesi yang
telah lanjut (advance), jaringan nekrosis yang merupakan inti lesi semakin membesar
dan sering mengalami perkapuran. Fibrous cap menjadi semakin tipis dan pecah
sehingga lesi ini akan mengalami ulserasi, perdarahan, dan trombosis yang dapat
menyebabkan terjadinya oklusi aliran darah (Gambar 2.1).
Gambar 2.1 Tahap perkembangan plak aterosklerosis. (a) Fatty
streak; (b) Fibrous plaque; (c) Complicated plaque; dan (d) Rupture plaque (WHO, 2011).
a b
2.1.3 Diabetes Melitus Tipe 2
DM menjadi yang paling dikenal dari semua kondisi yang mempengaruhi
sistem endokrin. DM adalah penyakit gangguan metabolik, terutama metabolisme
karbohidrat, lemak, dan protein yang terjadi akibat gangguan sekresi insulin dan
gangguan fungsi insulin yang ditandai dengan peningkatan KGD (hiperglikemia)
sehingga menyebabkan gangguan fungsi jangka panjang dan kerusakan sejumlah
organ tubuh terutama mata, ginjal, jantung, saraf, dan pembuluh darah (Inzucchi et
al., 2005; Broderick, 2009).
DM dibagi menjadi 2 kategori utama berdasarkan sekresi insulin yaitu DM
tipe 1 atau insulin dependent diabetes mellitus (IDDM) dan DM tipe 2 atau
noninsulin dependent diabetes mellitus (NIDDM). Pada DM tipe 1 disebut juga DM
tergantung insulin dan dapat timbul pada usia muda (anak-anak atau remaja),
sedangkan pada DM tipe 2 selain kekurangan insulin, juga terjadi resistensi insulin
yaitu insulin tidak dapat mengatur KGD untuk keperluan tubuh secara optimal
sehingga ikut berperan terhadap meningkatnya KGD. DM tipe 2 lebih umum terjadi,
sekitar 90% dari keseluruhan penderita diabetes seluruh dunia (Inzucchi et al., 2005;
Broderick, 2009). DM tipe 2 ditandai dengan tiga kelainan utama yaitu: (1) resistensi
perifer terhadap insulin terutama di otot, (2) terganggunya sekresi insulin di pankreas,
dan (3) meningkatnya produksi glukosa oleh hati. Bukti kuat yang membedakan jenis
DM tipe 2 ini dengan DM lainnya adalah resistensi insulin merupakan gangguan awal
2.1.4 Patofisiologi Diabetes Melitus Tipe 2
Insulin adalah hormon yang diproduksi sel beta pankreas berfungsi
meningkatkan konsentrasi KGD agar glukosa dapat beredar melalui aliran darah dan
masuk ke jaringan untuk dimanfaatkan oleh sel-sel menurunkan konsentrasi KGD.
Penurunan produksi insulin dan pengurangan fungsi insulin akan merubah
metabolisme glukosa menyebabkan hiperglikemia, namun sebaliknya peningkatan
kadar insulin dapat menyebabkan KGD rendah (hipoglikemia). Insulin adalah
hormon utama penurun KGD. Jika fungsi insulin normal seperti pada pasien non DM,
peningkatan KGD yang dihasilkan sekresi hormon pengatur secara cepat dinormalkan
melalui sekresi insulin endogenus. Namun, jika sekresi insulin terganggu seperti pada
penderita DM, peningkatan KGD dalam merespons pelepasan sekresi hormon
pengatur akan tetap tinggi. Gangguan, baik dari produksi maupun aksi insulin dapat
meyebabkan gangguan metabolisme glukosa yang bermula dari hambatan dalam
utilisasi glukosa yang diikuti adanya peningkatan KGD. Pada DM tipe 2, gangguan
metabolisme glukosa disebabkan oleh 2 faktor utama yaitu tidak adekuatnya sekresi
(defisiensi) insulin dan kurang sensitifnya jaringan tubuh (resistensi) terhadap insulin
disertai faktor lingkungan (Broderick, 2009; Manaf, 2010).
Mekanisme terjadinya penyakit DM tipe 2 diawali gangguan kinerja fase 1
(inadekuat sekresi insulin) yang memberi dampak negatif terhadap kinerja fase 2
(dekompensasi insulin) sehingga mengakibatkan KGD tinggi. Hiperglikemia tidak
hanya terjadi akibat defisiensi insulin saja, namun rendahnya resistensi terhadap
insulin terjadi pada waktu bersamaan. Pengaruh lingkungan seperti gaya hidup atau
metabolisme glukosa akan berlanjut pada gangguan metabolisme lemak dan protein
serta proses kerusakan berbagai jaringan tubuh (Manaf, 2010).
Perkumpulan Endokrinologi Indonesia (PERKENI) membagi alur diagnosis
DM berdasarkan ada tidaknya (1) gejala khas DM seperti poliuria, polidipsia,
polifagia, dan penurunan berat badan tanpa sebab jelas, (2) gejala tidak khas DM
seperti kesemutan, luka sulit sembuh, gatal, mata kabur, disfungsi ereksi, dan pruritus
vulva, ditegakkan melalui cara pada Tabel 2.2 (cit. Purnamasari, 2010).
Tabel 2.2 Kriteria diagnosis DM menurut PERKENI
No Kriteria
1 Gejala klasik DM + glukosa plasma sewaktu ≥200 mg/dL (11,1 mmol/L)
Glukosa plasma sewaktu merupakan hasil pemeriksaan sesaat pada suatu hari tanpa memperhatikan waktu makan terakhir
2 Gejala klasik DM + glukosa plasma puasa ≥126 mg/dL (7,0 mmol/L) Puasa diartikan pasien tidak mendapat kalori tambahan 8 jam
3 Glukosa plasma 2 jam pada Tes Toleransi Glukosa Oral (TTGO) ≥200 mg/dL TTGO dilakukan dengan standar WHO menggunakan beban glukosa setara dengan 75 gram glukosa bebas air yang dilarutkan dalam air dengan kriteria: <140 mg/dL = normal; 140–199 mg/dL = toleransi glukosa terganggu; ≥200 mg/dL = diabetes
4 HbA1c ≥6,5% (*)
Sumber: Purnamasari D, 2010. Diagnosis dan klasifikasi diabetes melitus. Dalam: Sudoyo AW, Setiyohadi B, Alwi I, Simadibrata M, Setiati S, eds. Buku Ajar Ilmu Penyakit Dalam. ed 5. Jakarta: Interna Publishing. 1881. (*) cit. Setiawan M, 2011. Pre-diabetes dan peran HbA1c dalam skrining dan diagnosis awal Diabetes mellitus. J Saintika Med; 7(14): 60.
Pemeriksaan lain untuk diagnosis DM adalah pemeriksaan glycosilated
haemoglobin assay (HbA1c). HbA1c adalah spesifik hemoglobin terglikasi yang
terbentuk karena adanya penambahan glukosa dalam asam amino. Konsentrasi
HbA1c tergantung pada konsentrasi glukosa darah dan masa hidup eritrosit, biasanya
dinyatakan sebagai persentase dari total hemoglobin. HbA1c merupakan pemeriksaan
terhadap risiko komplikasi diabetes (Setiawan, 2011). Menurut International Expert
Committe tahun 2009 bahwa diagnosis DM dapat ditegakkan jika nilai HbA1c ≥6,5%
(cit. Setiawan, 2011).
2.2 Status Oral Higiene 2.2.1 Oral Higiene
Kamus Mosby mendefinisikan oral higiene sebagai keadaan atau tindakan
mempertahankan jaringan dan struktur dari mulut. Kebersihan rongga mulut termasuk
menyikat gigi dan lidah untuk menghilangkan sisa-sisa makanan, bakteri, dan plak;
pemijatan gingiva dengan sikat gigi dan benang gigi, penyemprotan air untuk
merangsang sirkulasi dan menghilangkan benda-benda asing; serta pembersihan gigi
tiruan dan memastikan gigi tiruan tersebut tepat digunakan untuk mencegah iritasi.
Pasien yang tidak mampu bergerak atau yang tidak sadar perlu dibantu dalam
memelihara kesehatan rongga mulutnya termasuk perawatan melembabkan bibir,
membersihkan pipi bagian dalam, palatum, dan lidah (Mosby’s dict, 2006). Menurut
American Dental Hygienist Association bahwa pemeliharaan oral higiene adalah
tindakan membersihkan rongga mulut, gigi, dan gingiva bertujuan untuk (1)
mencegah penyakit pada mulut, gigi, dan jaringan pendukungnya; (2) mencegah
penyakit yang penularannya melalui mulut; (3) meningkatkan pertahanan tubuh
terhadap infeksi baik di jaringan rongga mulut maupun infeksi sistemik; dan (4)
mempertahankan fungsi rongga mulut terhadap proses asupan makanan. Oral higiene
buruk dapat menyuburkan perkembangan bakteri di rongga mulut. Bakteri dan
eksotoksin, endotoksin, dan enzim proteolitik yang mempengaruhi respons imun
tubuh (cit. Gurenlian, 2007).
Plak gigi adalah lapisan kumpulan bakteri pada permukaan gigi yang tidak
dibersihkan. Lapisan plak gigi ini merupakan endapan pelikel saliva yang membentuk
koloni bakteri dan melekat erat sehingga tidak dapat dibersihkan hanya dengan
berkumur-kumur, tetapi harus dengan aksi mekanis. Proses pembentukan plak yaitu
(1) diawali pembentukan pelikel saliva yaitu lapisan bening dan tipis pada permukaan
gigi yang segera terbentuk setelah menyikat gigi; (2) setelah 3–8 jam, terjadi
kolonisasi bakteri gram positif; (3) setelah 24 jam, terbentuk lapisan plak yang
terdeteksi secara klinis; (4) setelah 3 hari, jumlah bakteri gram positif dan bakteri
anaerob meningkat; serta (5) setelah 7 hari, terjadi penurunan persentase bakteri gram
positif yang merupakan fase akhir pematangan plak (Hinrichs, 2012).
Kalkulus adalah endapan plak bakteri terkalsifikasi yang terbentuk dan
melekat erat pada permukaan gigi atau benda padat lainnya di dalam mulut seperti
pada restorasi dan gigi tiruan. Adanya kalkulus menyebabkan efektifitas oral higiene
menjadi buruk dan sukar dihilangkan, sehingga kontrol terhadap inflamasi penyakit
periodontal merupakan hal yang penting. Pembentukan kalkulus diawali oleh
akumulasi plak yang mengeras akibat endapan garam mineral, dimulai 1–14 hari
sejak pembentukan plak. Telah dilaporkan bahwa kalsifikasi dapat terjadi dalam 4–8
jam dan waktu pembentukan kalkulus mencapai jumlah maksimal adalah 10 minggu
hingga 6 bulan. Umumnya kalsifikasi terjadi 50% dalam 2 hari dan 60–90% dalam 12
2.2.2 Pengukuran Oral Higiene
Pengukuran oral higiene merupakan evaluasi klinis dari adanya plak bakteri,
kalkulus, dan stain. Pengumpulan data selama pengukuran ini membantu dokter gigi
dalam perkembangan rencana perawatan oral higiene pasien, penerapan strategi
edukasi terhadap pasien, dan evaluasi terhadap hasil instruksi pemeliharaan oral
higiene pasien (Perry dan Beemsterboer, 2007). Salah satu indikator yang biasa
digunakan untuk menentukan status oral higiene adalah Oral Hygiene Index yang
dikembangkan oleh Greene dan Vermilion pada tahun 1960 dan tahun 1964
dimodifikasi menjadi Oral Hygiene Index Simplified (OHI-S). OHI-S terdiri atas dua
komponen yakni Debris Index (DI) dan Calculus Index (CI) (Harris dan
Garcia-Godoy, 2004; Perry dan Beemsterboer, 2007).
DI adalah skor yang diperoleh dari endapan lunak pada permukaan gigi yang
berisi plak bakteri, materia alba, dan sisa-sisa makanan. CI adalah skor yang
diperoleh dari endapan keras massa anorganik pada permukaan gigi yang terbentuk
akibat tercampurnya kalsium karbonat dan fosfat dengan sisa-sisa makanan,
mikroorganisme, dan sel epitel yang terlepas. Nilai skor DI dan CI mempunyai
rentangan skor 0-3 dengan kriteria masing-masing seperti yang tertera pada Tabel 2.4.
Masing-masing skor dijumlahkan lalu dibagi jumlah gigi yang diperiksa dan total
skor OHI-S diperoleh dari penjumlahan skor debris dan kalkulus. Kategori skor
OHI-S yaitu 0,1-1,2 adalah baik; 1,3-3,0 adalah cukup baik; 3,1-6,0 adalah buruk
(John, 2003; Perry dan Beemsterboer, 2007). Pemeriksaan dilakukan pada 6 gigi
gigi Insisivus 1 atas kanan dan gigi Insisivus 1 bawah kiri (11, 31), dan permukaan
lingual gigi Molar 1 bawah kiri dan kanan (36, 46) (Harris dan Garcia-Gordoy, 2004).
Tabel 2.3 Kriteria klasifikasi debris dan kalkulus
Skor Kriteria
Debris Kalkulus
0 Tidak dijumpai debris atau stein Tidak ada kalkulus 1 Debris lunak menutupi tidak lebih
dari 1/3 permukaan gigi, atau adanya stein ekstrinsik tanpa debris lain pada daerah tersebut
Kalkulus supragingiva menutupi tidak lebih dari 1/3 permukaan gigi
2 Debris lunak menutupi lebih dari 1/3, tetapi tidak lebih dari 2/3 dari permukaan gigi
Kalkulus supragingiva menutupi lebih dari 1/3, tetapi tidak lebih dari 2/3 permukaan gigi atau adanya kalkulus subgingiva berupa flek di sekeliling leher gigi
3 Debris lunak menutupi lebih dari 2/3 permukaan gigi
Kalkulus supragingiva menutupi lebih dari 2/3 permukaan gigi atau adanya kalkulus subgingiva berupa pita yang tidak terputus di sekeliling leher gigi
Sumber: John J, 2003. Textbook of preventive and community dentistry. 1st ed. New Delhi: CBS Publishers & Distributors. 113; Perry DA, Beemsterboer PL, 2007. Periodontology for the dental hygienist. 3rd ed. St Louis: Saunders Elsevier. 47.
2.3 Status Periodontal 2.3.1 Penyakit Periodontal
Penyakit periodontal adalah penyakit infeksi kronis yang diawali akumulasi
bakteri sehingga menyebabkan peradangan dan kerusakan jaringan pendukung gigi
yaitu gingiva, ligamen periodontal, sementum, dan tulang alveolar (Genco dan
Williams, 2010). Penyakit periodontal umumnya disebabkan bakteri yang ditemukan
pada gigi dan bakteri gram negatif telah diidentifikasi sebagai bakteri patogen utama.
Porphyromonas gingivalis, Aggregatibacter actinomycetemcomitans, Fusobacterium
nucleatum, dan Bacteroides forsythus adalah bakteri gram negatif yang paling sering
Secara garis besar, penyakit periodontal dibedakan atas gingivitis yang
bersifat reversibel dan periodontitis yang bersifat ireversibel karena adanya migrasi
epitel penyatu ke arah apikal dan kehilangan tulang (Genco dan Williams, 2010).
Gingivitis merupakan hasil penumpukan plak bakteri pada permukaan gigi yang
berkembang akibat proses inflamasi di sekitar gingiva. Secara umum, gambaran
klinis gingivitis ditandai dengan gingiva berwarna kemerahan dan membengkak,
adanya perdarahan, perubahan kontur dari gingiva, dan adanya plak atau kalkulus
tanpa kehilangan puncak tulang alveolar secara radiografik. Periodontitis
didefinisikan sebagai penyakit inflamasi jaringan pendukung gigi yang disebabkan
sekelompok bakteri spesifik sehingga menghasilkan kerusakan ligamen periodontal
dan tulang alveolar berkelanjutan dengan bertambahnya kedalaman saku, dengan atau
tanpa resesi. Periodontitis berkembang sebagai akibat lanjutan dari gingivitis yang
tidak dirawat, biasanya disertai dengan pembentukan saku periodontal serta
perubahan kepadatan dan ketinggian tulang alveolar. Tanda-tanda klinis peradangan,
seperti perubahan warna, kontur, konsistensi, dan perdarahan pada saat pemeriksaan
dengan prob periodontal, menjadi indikator positif terhadap terjadinya kehilangan
perlekatan (Hinrichs dan Novak, 2012).
2.3.2 Patofisiologi Penyakit Periodontal
Penyakit periodontal dianggap sebagai penyakit infeksi yang disebabkan oleh
bakteri yang mengkolonisasi saku periodontal. Bakteri dan produknya memicu
pelepasan sitokin proinflamasi dan enzim-enzim yang tidak teregulasi sehingga
matrix metallo proteinase (MMP) dan sitokin proinflamasi pada cairan sulkus gingiva
dan saliva merupakan penanda respons imun tubuh terhadap produk bakteri yaitu
lipopolisakarida (LPS). LPS mengaktifkan berbagai mediator biologis seperti
interleukin-1 beta (IL-1β), interleukin-8 (IL-8), prostaglandin E2 (PGE2), tumor
necrosis factor alpha (TNF-α), dan MMP pada endotelium vaskuler dan otot polos
(Preshaw dan Taylor, 2012).
Menurut Page dan Schroeder bahwa tahapan mekanisme terjadinya penyakit
periodontal adalah (cit. Preshaw dan Taylor, 2012):
1. Tahap awal, terjadi dalam 2–4 hari akumulasi plak. Adanya peningkatan
permeabilitas vaskular secara perlahan dan terjadi vasodilatasi, cairan sulkus gingiva
mengalir ke luar, lalu migrasi lekosit dan netrofil menuju sulkus gingiva sampai
melewati epitel penyatu melalui jaringan ikat gingiva (Gambar 2.2).
2. Tahap dini, terjadi setelah 1 minggu akumulasi plak dan terlihat tanda awal
gingivitis. Gingiva berwarna kemerahan karena adanya proliferasi kapiler, degenerasi
jaringan fibroblas, kerusakan serabut kolagen yang menghasilkan daerah penipisan
jaringan ikat kolagen, lalu terjadi proliferasi sel-sel basal dari epitel menuju daerah
kolagen yang menipis sehingga menyebabkan pembengkakan jaringan gingiva
(Gambar 2.2).
3. Tahap menetap, terlihat sebagai gingivitis kronis. Terjadi infiltrasi sel
radang yang menebal (sel plasma, limfosit, dan netrofil), sel radang pada jaringan ikat
menumpuk, pelepasan MMP dan kandungan lisosom dari netrofil meningkat, serabut
kolagen semakin menipis dan terjadi proliferasi sel epitel, lalu terbentuk saku yang
4. Tahap lanjut, merupakan tahap transisi gingivitis menjadi periodontitis.
Adanya jumlah netrofil yang berlebih di dalam saku epitel, infiltrasi sel radang yang
semakin menebal pada jaringan ikat terutama sel plasma, migrasi apikal dari epitel
penyatu untuk mempertahankan batas epitel utuh, kerusakan kolagen yang
berkelanjutan sehingga memperluas daerah penipisan serabut jaringan ikat kolagen,
lalu saku semakin dalam dan menyebabkan resorpsi osteoklas pada tulang alveolar
(Gambar 2.2).
Gambar 2.2 Proses penyakit periodontal. (a) Gingiva sehat; (b) Tahap dini; (c) Tahap menetap; dan (d) Periodontitis (Scannapieco, 2004).
2.3.3 Faktor Risiko Penyakit Periodontal
Beberapa faktor-faktor risiko yang dapat mempengaruhi keparahan penyakit
periodontal yaitu:
a b
a. Usia. Beberapa penelitian menyatakan bahwa tingkat keparahan penyakit
periodontal akan meningkat sejalan dengan pertambahan usia. Penyakit periodontal
lebih banyak dijumpai pada orangtua, meskipun kondisi ini lebih sering dihubungkan
sebagai kerusakan jaringan kumulatif selama hidup (proses penuaan) (Pintauli dan
Hamada, 2012). Meskipun beberapa penelitian klinis menyatakan penuaan tidak
berhubungan dengan keparahan penyakit periodontal, namun proses penyembuhan
alami jaringan periodonsium pada usia lanjut berjalan lebih lambat sehingga efek
kehilangan perlekatan tulang lebih cepat terjadi (Burt dan Eklund, 2005).
b. Jenis Kelamin. Hasil survei menunjukkan bahwa laki-laki memiliki
kesehatan periodontal yang lebih buruk dibandingkan wanita. Wanita biasanya
terlihat lebih baik dalam hal perilaku oral higiene dan kunjungan ke dokter gigi
daripada laki-laki, hal ini terlihat dari lebih sering terjadinya gingivitis dan kerusakan
jaringan periodontal pada laki-laki dibandingkan wanita (Burt dan Eklund, 2005).
c. Oral higiene. Beberapa ahli menyatakan bahwa penyakit periodontal
berhubungan kuat dengan kondisi oral higiene yang buruk. Loe et al. melaporkan
bahwa pada individu yang memiliki gingiva sehat akan segera mengalami gingivitis
apabila tidak melakukan pembersihan rongga mulut selama 2–3 minggu. Peradangan
akan hilang dalam waktu 1 minggu apabila dilakukan pemeliharaan kebersihan
rongga mulut. Hal ini menunjukkan pentingnya kontrol plak agar tidak terjadi
kerusakan pada jaringan periodontal (cit. Pintauli dan Hamada, 2012). Terdapat
penelitian bahwa gingivitis telah menurun selama beberapa tahun terakhir di Amerika
Serikat karena penduduknya menjadikan oral higiene sebagai bagian rutinitas
d. Kebiasaan Merokok. Hasil penelitian telah menjelaskan bahwa kebiasaan
merokok sudah jelas merupakan faktor risiko penyakit periodontal. Kebiasaan
merokok pertama kali diidentifikasi sebagai faktor risiko penyakit periodontal pada
analisis data National Health and Nutrition Examination Survey I (NHANES I) tahun
1971–1974 di Amerika Serikat, dan terus meningkat sejak saat itu. Merokok
menyebabkan kontriksi pembuluh darah pada gingiva, menghapus efek fungsi lekosit
dan fibroblas akibat penetrasi substansi sitotoksik rokok, menekan kadar serum
antibodi terhadap bakteri periodontal tertentu seperti produksi IgG, dan menurunkan
absorpsi kalsium intestinal yang mempengaruhi fungsi osteoblas tulang alveolar (Burt
dan Eklund, 2005).
e. Penyakit Sistemik. Hubungan penyakit periodontal dan penyakit sistemik
berdasarkan kemampuan bakteri plak subgingiva dan produknya mendapatkan akses
sirkulasi sistemik melalui ulserasi epitel dari saku periodontal. Celah saku periodontal
yang mengandung bakteri gram negatif secara potensial menjadi benih dari bakteri
dan produknya masuk sistem peredaran darah. Beberapa tahun terakhir, penelitian
telah menunjukkan hubungan periodontitis dengan penyakit jantung dan DM.
Meskipun belum ditetapkan secara pasti, namun mekanisme secara biologi yang
menjelaskan beberapa hubungan yang lebih luas telah dipelajari (Gurenlian, 2007).
2.3.4 Pengukuran Penyakit Periodontal
Pengukuran periodontal merupakan evaluasi klinis periodonsium, mencari
tanda-tanda inflamasi, dan kerusakan jaringan periodontal. Pemeriksaan klinis
diagnosa, rencana perawatan, dan mengawasi efek pengobatan yang telah dilakukan.
Prosedur klinis yang umum dilakukan meliputi pengukuran kedalaman prob
periodontal dan level perlekatan klinis, penilaian perdarahan gingiva dan
keparahannya, identifikasi dan pengukuran furkasi, pengujian mobiliti, dan mengenali
adanya migrasi patologi. Pengukuran ini sebaiknya mengikuti urutan yang telah
ditetapkan dan dikombinasikan dengan pengukuran lain seperti riwayat medis dan
radiografi untuk mendapatkan hasil yang lengkap dan berkesinambungan (Perry dan
Beemsterboer, 2007).
Indikator yang sering digunakan untuk mengukur penyakit periodontal adalah
Periodontal Index (PI) oleh Russel (1956) dan Periodontal Disease Index (PDI) oleh
Ramfjord (1959). Kedua indeks ini mengukur inflamasi gingiva dan kerusakan
jaringan periodontal sampai kehilangan tulang pendukung gigi. PDI adalah
modifikasi dari PI yang menggabungkan evaluasi status gingiva dengan level
perlekatan (Perry dan Beemsterboer, 2007).
Tabel 2.4 Periodontal Disease Index (PDI) oleh Ramfjord
Skor Kriteria
Gingivitis
0 Tidak ada tanda-tanda peradangan
1 Perubahan peradangan gingiva ringan sampai sedang tapi belum mengelilingi gigi 2 Gingivitis ringan sampai sedang yang sudah mengelilingi gigi
3 Gingivitis parah ditandai dengan warna kemerahan, pembengkakan, mudah berdarah dan adanya ulserasi
Penyakit Periodontal
4 Kedalaman poket pada 2 atau lebih permukaan gigi diukur tidak lebih 3 mm dari apikal ke batas sementoenamel (CEJ)
5 Kedalaman poket pada 2 atau lebih permukaan gigi diukur 3–6 mm dari apikal ke batas sementoenamel (CEJ)
6 Kedalaman poket pada 2 atau lebih permukaan gigi diukur lebih 6 mm dari apikal ke batas sementoenamel (CEJ)
Hanya 6 gigi yang diperiksa yaitu gigi Molar 1 atas kanan dan bawah kiri (16,
36), Insisivus 1 atas kiri dan bawah kanan (21, 41), Premolar 1 atas kiri dan bawah
kanan (24, 44). Skor PDI dijumlahkan lalu dibagi jumlah gigi yang diperiksa sesuai
kriteria yang terlihat pada Tabel 2.5 (Perry dan Beemsterboer, 2007). Penentuan
kriteria diagnosis periodontitis berdasarkan adanya minimal satu gigi yang
mengalami periodontitis atau memperoleh skor ≥4 (Tu et al., 2013).
2.3.5 Penyakit Periodontal pada Pasien Penyakit Jantung Koroner
Penyakit periodontal dapat meningkatkan kejadian bakteremia. Jaringan
periodontal yang terinflamasi bertindak sebagai penyedia endotoksin (LPS) dari
bakteri dan produknya. Endotoksin masuk ke dalam sirkulasi sistemik menyebabkan
bakteremia dan merangsang kerusakan pada endotel pembuluh darah. Akibatnya
susunan epitel dalam saku periodontal menjadi rusak dan terjadi translokasi langsung
bakteri dan bakteremia. Bakteri dan produknya merusak sel endotel pembuluh darah
dengan merangsang sitokin proinflamasi dan faktor pertumbuhan jaringan hingga
menyebabkan proliferasi otot polos dinding pembuluh darah dan mengaktifkan
platelet yang berpotensi terjadinya tromboembolik yang menyebabkan penyumbatan
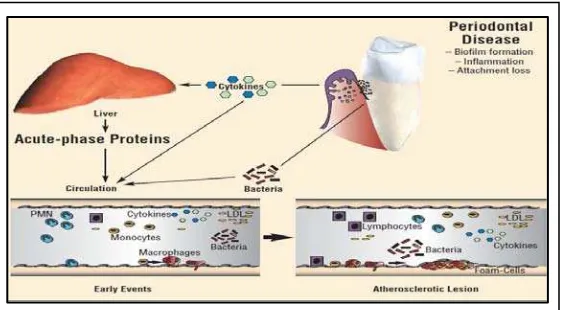
pembuluh darah, lalu terjadi iskemi dan memicu serangan jantung (Gambar 2.3).
de Stefano et al. dan Beck et al. menyatakan penyakit periodontal dapat menjadi
risiko independen bagi keadaan sistemik khususnya penyakit jantung. Proses
patologis yang mendasari penyakit ini adalah aterosklerosis yang terjadi akibat
adanya penimbunan fibrolipid atau plak ateromatosa pada dinding dalam pembuluh
merupakan indikator risiko yang cukup kuat terhadap jumlah kematian dan penyakit
jantung serta menyarankan oral higiene dijadikan sebagai indikator gaya hidup yang
mempengaruhi higiene diri keseluruhan dan perawatan kesehatan umum (Mealey dan
Klokkevold, 2012; Preshaw dan Taylor, 2012).
Gambar 2.3 Hubungan penyakit periodontal dengan penyakit jantung (Dave et al., 2004).
2.3.6 Penyakit Periodontal pada Pasien Diabetes Melitus Tipe 2
Penyakit DM tipe 2 merupakan faktor risiko penyakit periodontal dan
sebaliknya penyakit periodontal adalah predisposisi dan akan memperburuk kondisi
penyakit DM tipe 2. Penyakit DM tipe 2 sering dihubungkan dengan peningkatan
inflamasi gingiva akibat penumpukan plak bakteri yang juga berkaitan dengan
kontrol glikemik. Penderita DM tipe 2 dengan kontrol glikemik buruk akan
mengalami gingivitis, jika dibiarkan akan berkembang menjadi periodontitis dan
lebih parah dapat menyebabkan kehilangan perlekatan tulang alveolar (Genco dan
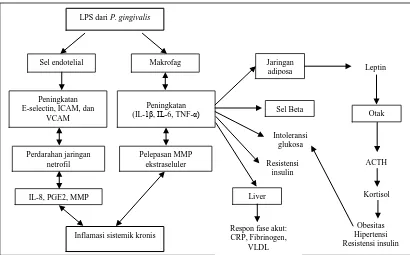
Williams, 2010). P. gingivalis merupakan bakteri yang memiliki peranan yang kuat
endotel dan menjadi penanda untuk aktivasi monosit dan makrofag sehingga
meningkatkan terjadinya komplikasi pada vaskularisasi. Peningkatan sirkulasi dari
penanda inflamasi seperti CRP, IL-1β, IL-6, dan TNF-α bertanggung jawab terhadap
memburuknya resistensi insulin sehingga memperburuk reaksi imun terhadap
kerusakan jaringan periodontal. Meningkatnya kedalaman saku dan infeksi
permukaan akar, adanya invasi bakteri ke jaringan periodontal, kehilangan tulang
alveolar, serta reaksi imun lokal dan sistemik berdampak buruk pada DM tipe 2
(Gambar 2.4). Hubungan antara diabetes dan penyakit periodontal disebabkan adanya
gangguan resistensi, perubahan vaskular, perubahan mikroflora, dan metabolisme
kolagen sehingga mendukung insiden dan tingkat keparahan periodontitis pada pasien
diabetes. Hal ini membuktikan DM tipe 2 dan periodontitis saling memperburuk satu
sama lain (Schulze dan Busse, 2008).
Gambar 2.4 Hubungan penyakit periodontal dengan inflamasi sistemik dan diabetes
(Bascones-Martinez et al., 2011). LPS dari P. gingivalis
2.4 Perilaku Kesehatan
Perilaku kesehatan merupakan aktivitas seseorang baik dapat diamati maupun
tidak yang berkaitan dengan pemeliharaan dan peningkatan kesehatan mencakup
pencegahan atau perlindungan diri dari penyakit dan masalah kesehatan, dan mencari
penyembuhan jika sakit atau terkena masalah kesehatan (Notoatmodjo, 2010).
Perilaku kesehatan dibagi dalam 2 kelompok yaitu (Notoatmodjo, 2010):
1. Perilaku sehat adalah perilaku seseorang yang sehat dan meningkatkan
kesehatannya. Perilaku sehat mencakup perilaku dalam mencegah atau menghindari
penyakit dan penyebab penyakit. Contohnya makan makanan dengan gizi seimbang,
olah raga secara teratur, serta menyikat gigi setelah makan dan sebelum tidur.
2. Perilaku sakit adalah perilaku seseorang yang sakit atau telah terkena
masalah kesehatan untuk memperoleh penyembuhan atau pemecahan masalah
kesehatannya, disebut juga perilaku pencarian pelayanan kesehatan. Perilaku ini
mencakup tindakan-tindakan yang diambil seseorang bila terkena masalah kesehatan
untuk memperoleh kesembuhan melalui sarana pelayanan kesehatan, seperti
puskesmas dan rumah sakit.
Faktor utama terbentuknya perilaku kesehatan yaitu: (1) faktor predisposisi,
terdiri dari pengetahuan, sikap, kepercayaan, keyakinan, nilai-nilai, usia, pendidikan,
pekerjaan, dan status ekonomi keluarga, (2) faktor pendukung, terdiri dari lingkungan
fisik, sarana dan prasarana kesehatan, dan program kesehatan, serta (3) faktor
pendorong, terdiri dari sikap dan perbuatan petugas kesehatan (Budiharto, 2009).
Kegeles menyatakan ada 4 faktor utama agar seseorang mau melakukan pemeliharaan
(2) percaya bahwa penyakit gigi dan mulut dapat dicegah; (3) pandangan bahwa
penyakit gigi dan mulut dapat berakibat fatal; serta (4) mampu menjangkau dan
memanfaatkan fasilitas kesehatan (cit. Budiharto, 2009).
2.5 Pemeliharaan Kesehatan Gigi dan Mulut
Menurut WHO, kesehatan rongga mulut adalah suatu keadaan seseorang
terbebas dari rasa nyeri mulut dan wajah, kanker mulut dan tenggorokan, infeksi dan
luka di mulut, penyakit gingiva dan periodontal, karies gigi, kehilangan gigi, dan
penyakit lainnya serta gangguan yang dapat membatasi kemampuan seseorang dalam
menggigit, mengunyah, tersenyum, berbicara, dan kesehatan psikososial yang
merupakan hal penting terhadap kesehatan umum dan kualitas hidup (WHO, 2012).
Pemeliharaan kesehatan rongga mulut untuk pasien rawat inap, terutama
pasien kompromis medis dapat mengurangi risiko infeksi rongga mulut dan sistemik
(Huskinson dan Lloyd, 2009). Tindakan pemeliharaan kesehatan mulut antara lain
memilih sikat gigi, menggunakan pasta gigi, melakukan kontrol plak, menyikat gigi,
mencari upaya menyembuhkan bila ada keluhan seperti gingiva mudah berdarah,
gatal pada gingiva, ngilu atau sakit pada gigi, dan teknik menyikat gigi (Budiharto,
2009). Pemeliharaan kesehatan mulut sehari-hari merupakan hal penting mencegah
dan mengendalikan plak bakteri penyebab penyakit di rongga mulut meliputi
menyikat gigi, pemakaian benang gigi, berkumur-kumur, dan pembersihan lidah
(Perry dan Potter, 2006). British Dental Association merekomendasikan pemeliharaan
kesehatan rongga mulut harus dilakukan setidaknya dua kali sehari untuk mencegah
2.5.1 Menyikat Gigi
Menyikat gigi dapat membersihkan gigi dari sisa-sisa makanan, plak dan
bakteri, memijat gingiva, serta mengurangi ketidaknyamanan terhadap bau dan rasa
yang tidak enak di rongga mulut (Perry dan Potter, 2006). Menyikat gigi
menggunakan sikat gigi secara manual maupun elektrik bertujuan untuk: (1)
mencegah terjadinya pembentukan plak; (2) membersihkan sisa-sisa makanan, debris
atau stein; (3) merangsang jaringan gingiva; dan (4) melapisi permukaan gigi dengan
fluor. Umumnya, dokter gigi selalu menganjurkan pasien menyikat giginya segera
setelah makan. American Dental Association memodifikasi pernyataan bahwa pasien
harus menyikat gigi secara teratur dengan lama menyikat gigi 2-3 menit, minimal dua
kali sehari yaitu setelah sarapan pagi dan sebelum tidur malam (cit. Pintauli dan
Hamada, 2012; Perry, 2012).
Pasta gigi digunakan sebagai alat bantu berfungsi membersihkan, memoles
permukaan gigi, dan membuat nafas menjadi segar. Saat ini, banyak ditemukan
berbagai macam merek pasta gigi dengan berbagai warna dan rasa, tersedia dalam
bentuk tepung, pasta atau gel dan dijual untuk kebutuhan terapeutik atau kosmetik.
Pasta gigi terapeutik harus mampu mengurangi penyakit gigi seperti karies, gingivitis,
kalkulus atau sensitif, sedangkan pasta gigi kosmetik digunakan untuk
menghilangkan stein ekstrinsik akibat makanan, teh, atau kopi pada permukaan gigi
Gambar 2.5 Cara menyikat gigi (Perry, 2012).
2.5.2 Pemakaian Benang Gigi
Menyikat gigi hanya membersihkan permukaan bukal, lingual, dan oklusal
sedangkan daerah proksimal dan interdental hampir tidak tersentuh. Padahal daerah
tersebut cenderung mudah mengalami karies dan sering dijumpai lesi gingiva dan
periodontal. Pemakaian pembersih interdental seperti benang gigi dan tusuk gigi
dapat menyingkirkan sisa-sisa makanan, plak, dan kalkulus yang menumpuk pada
interdental gigi (Perry dan Potter, 2006; Pintauli dan Hamada, 2012). Pemakaian
benang gigi efektif untuk (1) menghilangkan plak dan debris yang melekat pada gigi,
gingiva, dan interproksimal gigi; (2) mencegah lesi karies pada interproksimal gigi;
(3) mengurangi perdarahan gingiva; dan (4) sebagai alat bantu untuk aplikasi bahan
polis pada interproksimal gigi (Harris dan Garcia-Godoy, 2004).
2.5.3 Berkumur-kumur
Berkumur-kumur dapat menyingkirkan sisa-sisa makanan yang tertinggal dan
sisa pasta gigi yang berlebih. Penelitian Bauroth et al. menyatakan berkumur 2 kali
sehari dengan obat kumur yang mengandung minyak esensial sama efektifnya dengan
pemakaian benang gigi untuk mengurangi plak (cit. Perry dan Potter, 2006). Schiott
menyatakan penggunaan obat kumur setiap hari secara terus menerus dapat
mengurangi bakteri dalam saliva sebanyak 30-50% dan dalam plak sebanyak 55-97%.
Obat kumur anti plak dengan kandungan aktifnya minyak esensial yang terdiri atas
thymol, eucaliptol, dan menthol dapat mencegah atau membunuh kuman penyebab
halitosis sampai 95% dan menurunkan plak sampai 50% (cit. Pintauli dan Hamada,
2012; Boyle et al., 2014).
Gambar 2.7 Cara berkumur-kumur (Oral Health, 2014).
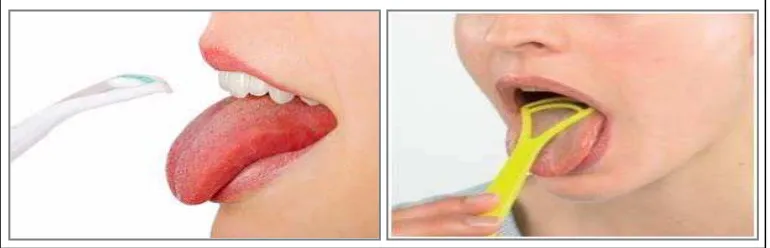
2.5.4 Pembersihan Lidah
Perkembangan terbaru memelihara kesehatan rongga mulut yaitu menyikat
lidah dengan perangkat yang telah tersedia di pasaran bertujuan untuk mengurangi
debris, plak, dan sejumlah bakteri yang menumpuk pada papila lidah (Huskinson dan
menghilangkan debris dalam mulut pasien yang menerima perawatan intensif.
Pembersih lidah digunakan dengan menempatkan di bagian tengah lidah dan
menariknya perlahan-lahan ke arah depan dengan sedikit tekanan pada permukaan
lidah (cit. Huskinson dan Lloyd, 2009; Pintauli dan Hamada, 2012).
2.6Kerangka Teori
Diabetes melitus Penyakit Jantung
Perilaku Pemeliharaan Kesehatan Gigi dan Mulut
Pemakaian benang gigi
Menyikat gigi Berkumur-kumur Pembersihan lidah
2.7Kerangka Konsep
2.8 Hipotesis Penelitian
1. Tidak ada hubungan perilaku pemeliharaan kesehatan gigi dan mulut
dengan status oral higiene pasien kompromis medis rawat inap di rumah sakit.
2. Tidak ada hubungan perilaku pemeliharaan kesehatan gigi dan mulut
dengan status periodontal pasien kompromis medis rawat inap di rumah sakit.
3. Tidak ada hubungan perilaku pemeliharaan kesehatan gigi dan mulut
dengan status oral higiene pasien non kompromis medis rawat inap di rumah sakit.
4. Tidak ada hubungan perilaku pemeliharaan kesehatan gigi dan mulut