BAB 2
TINJAUAN PUSTAKA
2.1. Pengertian dan Tujuan Keselamatan Pasien di Rumah Sakit
Menurut The national patient safety (2003), keselamatan pasien adalah proses yang dijalankan oleh organisasi yang bertujuan membuat layanan kepada pasien menjadi lebih aman. Proses tersebut mencakup pengkajian risiko, identifikasi dan pengelolaan risiko pasien, pelaporan dan analisa insiden, dan kemampuan belajar dari suatu kejadian, menindaklanjuti suatu kejadian, dan menerapkan solusi untuk meminimalkan risiko berulangnya kejadian serupa.
Keselamatan Pasien Rumah Sakit (KPRS) adalah suatu sistem dimana RS membuat asuhan pasien lebih aman.(KKP-RS PERSI 2005). Sedangkan menurut penjelasan UU 44/2009 tentang Rumah Sakit pasal 43 yang dimaksud dengan keselamatan pasien (patient safety) adalah proses dalam suatu Rumah Sakit yang memberikan pelayanan pasien yang lebih aman.
Untuk menghindarkan kesalahpahaman akan pengertian dan yang menjadi ranah keselamatan pasien, maka yang perlu kita garis bawahi adalah bahwa yang termasuk ke dalam keselamatan pasien adalah segala kesalahan yang terjadi di rumah sakit yang dilakukan oleh semua profesi yang menangani pasien secara langsung dalam memberikan asuhannya. Termasuk di dalamnya asesmen risiko, identifikasi, dan manajemen risiko terhadap pasien, pelaporan dan analisis insiden, kemampuan untuk belajar dan menindaklanjuti insiden, dan menerapkan solusi untuk mengurangi serta meminimalisir timbulnya risiko.
Adapun tujuan dari keselamatan pasien di rumah sakit adalah agar terciptanya budaya keselamatan pasien di rumah sakit, meningkatnya akuntabilitas rumah sakit terhadap pasien dan masyarakat, menurunnya Kejadian Tidak Diharapkan (KTD) di rumah sakit dan terlaksananya program – program pencegahan sehingga tidak terjadi pengulangan kejadian tidak diharapkan (Depkes RI,2008)
2.2. Insiden Keselamatan Pasien dan Jenisnya
Insiden Keselamatan Pasien (IKP) atauPatient Safety Incident adalah setiap kejadian atau situasi yang dapat mengakibatkan atau berpotensi mengakibatkan harm yaitu seperti penyakit, cedera, cacat, atau bahkan kematian yang tidak seharusnya terjadi.
situasi ini termasuk yang perlu untuk dilaporkan contohnya ruangan ICU yang sangat sibuk tetapi jumlah personil selalu kurang (understaffed), penempatan defibrilator di IGD ternyata diketahui bahwa alat tersebut rusak, walaupun belum diperlukan, 2) Kejadian Nyaris Cidera – KNC (A near Miss) adalah terjadinya insiden yang belum sampai terpapar atau terkena pasien, contohnya unit transfusi darah sudah terpasang pada pasien yang salah tetapi kesalahan tersebut segera diketahui sebelum transfusi dimulai sehingga tidak terjadi hal yang tidak diinginkan, 3) Kejadian Tidak Cidera – KTC (A No Harm Incident) adalah suatu insiden yang sudah terpapar ke pasien tetapi tidak timbul cidera, contohnya darah transfusi yang salah sudah dialirkan tetapi tidak timbul gejala inkompatibiltas, 4) Kejadian Tidak Diharapkan – KTD (A Harmful incident/adverse event) adalah insiden yang mengakibatkan cidera pada pasien,
contohnya transfusi yang salah mengakibatkan pasien meninggal karena reaksi hemolysis.
Setiap insiden dilaporkan secara internal kepada TKPRS (Tim Keselamatan Pasien Rumah Sakit) dalam waktu paling lambat 2x24 jam sesuai format laporan yang ada. TKPRS melakukan analisis dan memberikan rekomendasi serta solusi atas insiden yang dilaporkan. TKPRS melaporkan hasil kegiatannya kepada rumah sakit. Rumah sakit harus melaporkan insiden, analisis, rekomendasi dan solusi Kejadian Tidak Diharapkan (KTD) secara tertulis kepada Komite Nasional Keselamatan Pasien Rumah Sakit. Komite Nasional Keselamatan Pasien Rumah Sakit melakukan pengkajian dan memberikan umpan balik (feedback) dan solusi atas laporan secara nasional (Permenkes 1691/Menkes/Per/VIII/2011).
2.3. Pelaksanaan Keselamatan Pasien Rumah Sakit 2.3.1. Tim Keselamatan Pasien Rumah Sakit ( TKPRS)
Menurut Permenkes Nomor 1691/Menkes/Per/VIII/2011 bahwa rumah sakit dan tenaga kesehatan yang bekerja di rumah sakit wajib melaksanakan program dengan mengacu pada kebijakan nasional Komite Nasional Keselamatan Pasien Rumah Sakit. Setiap rumah sakit wajib membetuk Tim Keselamatan Pasien Rumah Sakit (TKPRS) yang ditetapkan oleh kepala rumah sakit sebagai pelaksana kegiatan keselamatan pasien. TKPRS yang dimaksud bertanggungjawab kepada kepala rumah sakit. Keanggotaan TKPRS terdiri dari manajemen rumah sakit dan unsur dari profesi kesehatan di rumah sakit. TKPRS melaksanakan tugasnya sebagai berikut :
2) Menyusun kebijakan dan prosedur terkait dengan program keselamatan pasien rumah sakit
3) Menjalankan peran untuk melakukan motivasi, edukasi, konsultasi, pamantauan (monitoring) dan penilaian (evaluasi) tentang terapan (implementasi) program keselamatan pasien rumah sakit
4) Bekerjasama dengan bagian pendidikan dan pelatihan rumah sakit untuk melakukan pelatihan internal keselamatan pasien rumah sakit
5) Melakukan pencatatan, pelaporan insiden, analisa insiden serta mengembangkan solusi untuk pembelajaran
6) Memberikan masukan dan pertimbangan kepada kepala rumah sakit dalam rangka pengambilan kebijakan keselamatan pasien rumah sakit, dan
7) Membuat laporan kegiatan kepada kepala rumah sakit (DepKes RI, 2008). 2.3.2. Standar Keselamatan Pasien Rumah Sakit
Setiap rumah sakit wajib menerapkan Standar Keselamatan Pasien Rumah Sakit. Standar ini diusun merujuk pada “Hospital Patient Safety Standards” yang dikeluarkan oleh “Joint Comission on Accreditation of Health Organizations, Illionis, USA, tahun 2002 dan di Indonesia sudah dijadikan Permenkes
1691/Menkes/Per/VIII/2011 tentang keselamatan pasien rumah sakit. Dalam penerapannya, standar ini akan dinilai menggunankan Instrumen Akreditasi Rumah Sakit.Adapun standar tersebut adalah sebagai berikut :
1) Hak Pasien
3) Keselamatan pasien dalam kesinambungan pelayanan
4) Penggunaaan metode peningkatan kinerja untuk melakukan evaluasi dan program peningkatan keselamatan pasien
5) Peran kepemimpinan dalam meningkatkan keselamatan pasien 6) Mendidik staf tentang keselamatan pasien
7) Komunikasi merupakan kunci bagi staf untuk mencapai keselamatan pasien Standar keselamatan pasien di atas jika diurai satu per satu maka akan lebih jelas maksud dan tujuannya.
1) Standar I : Hak Pasien Standar :
Pasien dan keluarga mempunyai hak untuk mendapatkan informasi tentang rencana dan hasil pelayanan termasuk kemungkinan terjadinya Kejadian Tidak Diharapkan.
Kriteria :
a. Harus ada dokter penanggungjawab pelayanan
b. Dokter penanggungjawab pelayanan wajib membuat rencana pelayanan c. Dokter penanggungjawab pelayanan wajib memberikan penjelasan secara
2) Standar II : Mendidik pasien dan keluarga Standar :
Rumah Sakit harus mendidik pasien dan keluarganya tentang kewajiban dan tanggungjawab pasien dalam asuhan pasien
Kriteria :
Keselamatan dalam pemberian pelayanan dapat ditingkatkan dengan keterlibatan pasien yang merupakan partner dalam proses pelayanan. Karena itu, di rumah sakit harus ada sistem dan mekanisme mendidik pasien dan keluarga tentang kewajiban dan tanggungjawab pasien dalam asuhan pasien. Dengan pendidikan tersebut diharapkan pasien dan keluarga dapat :
a. Memberikan informasi yang benar, jelas, lengkap dan jujur b. Mengetahui kewajiban dan tanggungjawab pasien dan keluarga c. Mengajukan pertanyaan – pertanyaan untuk hal yang tidak dimengerti d. Memahami dan menerima konsekuensi pelayanan
e. Memenuhi instruksi dan menghormati peraturan rumah sakit f. Memperlihatkan sikap menghormati dan tenggang rasa g. Memenuhi kewajiban finansial yang disepakati
3) Standar III : Keselamatan Pasien dan kesinambungan pelayanan Standar :
Kriteria :
a. Terdapat koordinasi pelayanan secara menyeluruh mulai dari saat pasien masuk, pemeriksaan, diagnosis, perencanaan pelayanan, tindakan pengobatan, rujukan dan saat pasien keluar dari rumah sakit.
b. Terdapat koordinasi pelayanan yang disesuaikan dengan kebutuhan pasien dan kelayakan sumber daya secara berkesinambungan sehingga pada seluruh tahap pelayanan transisi antar unit pelayanan dapat berjalan baik dan lancar.
c. Terdapat koordinasi pelayanan yang mencakup peningkatan komunikasi untuk memfasilitasi dukungan keluarga, pelayanan keperawatan, pelayanan sosial, konsultasi dan rujukan, pelayanan kesehatan primer dan tindak lanjut lainnya
d. Terdapat komunikasi dan transfer informasi antar profesi kesehatan sehingga dapat tercapainya proses koordinasi tanpa hambatan, aman, dan efektif.
4) Standar IV : Penggunaan metode peningkatan kinerja untuk melakukan evaluasi dan program peningkatan keselamatan pasien
Standar :
Kriteria :
a. Setiap rumah sakit harus melakukan proses perancangan (design) yang baik, mengacu pada visi, misi, dan tujuan rumah sakit, kebutuhan pasien, petugas pelayanan kesehatan, kaidah klinis terkini, praktik bisnis yang sehat, dan faktor – faktor lain yang berpotensi risiko bagi pasien sesuai dengan “Tujuh Langkah Menuju Keselamatan Pasien Rumah sakit”
b. Setiap rumah sakit harus melakukan pengumpulan data kinerja yang antara lain terkait dengan : pelaporan insiden, akreditasi, manajemen risiko, utilisasi, mutu pelayanan, keuangan.
c. Setiap rumah sakit harus melakukan evaluasi terkait dengan semua Kejadian Tidak Diharapkan, dan secara proaktif melakukan evaluasi satu proses kasus risiko tinggi.
d. Setiap rumah sakit harus menggunakan semua data dan informasi hasil analisis untuk menentukan perubahan sistem yang diperlukan, agar kinerja dan keselamatan pasien terjamin.
5) Standar V : Peran kepemimpinan dalam meningkatkan keselamatan pasien Standar :
b. Pimpinan menjamin berlangsungnya program proaktif untuk identifikasi risiko keselamatan pasien dan program menekan atau mengurangi Kejadian Tidak Diharapkan
c. Pimpinan mendorong dan menumbuhkan komunikasi dan koordinasi antar unit dan individu berkaitan dengan pengambilan keputusan tentang keselamatan pasien.
d. Pimpinan mengalokasikan sumber daya yang adekuat untuk mengukur, mengkaji dan meningkatkan kinerja rumah sakit serta meningkatkan keselamatan pasien.
e. Pimpinan mengukur dan mengkaji efektifitas kontribusinya dalam meningkatkan kinerja rumah sakit dan keselamatan pasien
Kriteria :
a. Terdapat tim antar disiplin untuk mengelola program keselamatan pasien. b. Tersedia program proaktif untuk identifikasi risiko keselamatan dan
program meminimalkan insiden, yang mencakup jenis-jenis Kejadian yang memerlukan perhatian, mulai “Kejadian Nyaris Cedera” (NearMiss) sampai dengan “Kejadian Tidak Diharapkan” (AdverseEvent)
d. Tersedia prosedur “cepat tanggap” terhadap insiden, termasuk asuhan kepada pasien yang terkena musibah, membatasi risiko pada orang lain dan penyampaian informasi yang benar dan jelas untuk keperluan analisis e. Tersedia mekanisme pelaporan internal dan eksternal berkaitan dengan
insiden termasuk penyediaan informasi yang benar dan jelas tentang Analisis Akar Masalah (RCA) “Kejadian Nyaris Cedera” (NearMiss)dan “Kejadian Sentinel” pada saat program keselamatan pasien mulai dilaksanakan.
f. Tersedia mekanisme untuk menangani berbagai jenis insiden, misalnya menangani “Kejadian Sentinel” (SentinelEvent) atau kegiatan proaktif untuk memperkecil risiko, termasuk mekanisme untuk mendukung staf dalam kaitan dengan “Kejadian Sentinel”
g. Terdapat kolaborasi dan komunikasi terbuka secara sukarela antar unit dan antar pengelola pelayanan di dalam rumah sakit dengan pendekatan antar disiplin.
h. Tersedia sumber daya dan sistem informasi yang dibutuhkan dalam kegiatan perbaikan kinerja rumah sakit dan perbaikan keselamatan pasien, termasuk evaluasi berkala terhadap kecukupan sumber daya tersebut i. Tersedia sasaran terukur, dan pengumpulan informasi menggunakan
6) Standar VI : Mendidik staf tentang keselamatan pasien Standar :
a. Rumah sakit memiliki proses pendidikan, pelatihan dan orientasi untuk setiap jabatan mencakup keterkaitan jabatan dengan keselamatan pasien secara jelas.
b. Rumah sakit menyelenggarakan pendidikan dan pelatihan yang berkelanjutan untuk meningkatkan dan memelihara kompetensi staf serta mendukung pendekatan interdisiplin dalam pelayanan pasien.
Kriteria :
a. Setiap rumah sakit harus memiliki program pendidikan, pelatihan serta orientasi bagi staf baru yang memuat topik keselamatan pasien sesuai dengan tugasnya masing – masing.
b. Setiap rumah sakit harus mengintegrasikan topik keselamatan pasien dalam setiap kegiatan in – service training dan memberi pedoman yang jelas tentang pelaporan insiden.
c. Setiap rumah sakit harus menyelenggarakan pelatihan tentang kerjasama kelompok (teamwork) guna mendukung pendekatan interdisiplin dan kolaboratif dalam rangka melayani pasien.
Standar :
a. Rumah sakit merencanakan dan merancang proses manajemen informasi keselamatan pasien untuk memenuhi kebutuhan informasi internal dan eksternal.
b. Transmisi data dan informasi harus tepat waktu dan akurat Kriteria :
a. Perlu disediakan anggaran untuk merencanakan dan merancang proses manajemen untuk memperoleh data dan informasi tentang hal – hal terkait dengan keselamatan pasien.
b. Tersedia mekanisme identifikasi masalah dan kendala komunikasi untuk merevisi manajemen informasi yang ada
2.3.3. Tujuh Langkah Menuju Keselamatan Pasien Rumah Sakit
Mengacu kepada standar keselamatan pasien di atas, maka rumah sakit harus merancang proses baru atau memperbaiki proses yang ada, memonitoring dan mengevaluasi kinerja melalui pengumpulan data, menganalisa secara intensif Kejadian Tidak Diharapkan, dan melakukan perubahan untuk meningkatkan kinerja serta Keselamatan pasien.
atas maka perlu ada kejelasan perihal tujuh langkah keselamatan pasien rumah sakit tersebut.
Uraian Tujuh Langkah Menuju Keselamatan Pasien Rumah Sakit adalah sebagai berikut :
1) Bangun Kesadaran Akan Nilai Keselamatan Pasien
Ciptakan kepemimpinan dan budaya yang terbuka dan adil. Langkah penerapan :
a. Bagi Rumah Sakit
Pastikan rumah sakit memiliki kebijakan yang menjabarkan apa yang harus dilakukan staf segera setelah terjadi insiden, bagaimana langkah – langkah pengumpulan fakta harus dilakukan dan dukungan apa yang harus diberikan kepada staf, pasien dan keluarga.
i. Pastikan rumah sakit memiliki kebijakan yang menjabarkan peran dan akuntabilitas individual bilamana ada insiden
ii. Tumbuhkan budaya pelaporan dan belajar dari insiden yang terjadi di rumah sakit
iii. Lakukan asesment dengan menggunakan survei penilaian keselamatan pasien
b. Bagi Unit/ Tim
ii. Demonstrasikan kepada tim anda ukuran – ukuran yang dipakai di rumah sakit anda untuk memastikan semua laporan dibuat secara terbuka dan terjadi proses pembelajaran serta pelaksanaan tindakan/solusi yang tepat.
2) Pimpin dan Dukung Staf Anda
Bangunlah komitmen dan fokus yang kuat dan jelas tentang Keselamatan Pasien di rumah sakit anda.
Langkah penerapan : a. Untuk Rumah Sakit
i. Pastikan ada anggota Direksi atau Pimpinan yang bertanggungjawab atas keselamatan
ii. Identifikasi di tiap bagian rumah sakit, orang – orang yang dapat diandalkan untuk menjadi “penggerak” keselamatan pasien
iii. Prioritaskan keselamatan pasien dalam agenda rapat direksi/pimpinan maupun rapat – rapat manajemen rumah sakit
iv. Masukkan keselamatan pasien dalam semua program latihan staf rumah sakit anda dan pastikan pelatihan ini diikuti dan diukur efektifitasnya
b. Untuk Unit/Tim
ii. Jelaskan kepada tim anda relevansi dan pentingnya serta manfaat bagi mereka dengan menjalankan gerakan Keselamatan Pasien iii. Tumbuhkan sikap kesatria yang menghargai pelaporan insiden 3) Integrasikan Aktivitas Pengelolaan Risiko
Kembangkan sistem dan proses pengelolaan risiko, serta lakukan identifikasi dan assesmen hal yang paling potensial bermasalah.
Langkah Penerapan : a. Untuk Rumah sakit
i. Telaah kembali struktur dan proses yang ada dalam manajemen risiko klinis dan non klinis, serta pastikan hal tersebut mencakup dan terintegrasi dengan keselamatan pasien kembangkan indikator –indikator kinerja bagi sistem pengelolaan risiko yang dapat dimonitor oleh direksi/pimpinan rumah sakit
ii. Gunakan informasi yang benar dan jelas yang diperoleh dari sistem pelaporan insiden dan asesmen risiko untuk dapat secara proaktif meningkatkan kepedulian terhadap pasien
b. Untuk Unit/Tim
ii. Pastikan ada penilaian risiko pada individu pasien dalam proses asesmen risiko rumah sakit
iii. Lakukan proses asesmen risiko secara teratur, untuk menentukan akseptibilitas setiap risiko dan ambillah langkah – langkah yang tepat untuk memperkecil risiko tersebut
iv. Pastikan penilaian risiko tersebut disampaikan sebagai masukan ke proses asesmen dan pencatatan risiko rumah sakit 4) Kembangkan sistem pelaporan
Pastikan staf dengan mudah dapat melaporkan kejadian/insiden, serta rumah sakit mengatur pelaporan kepada Komite Keselamatan Pasien Rumah Sakit (KKPRS) Langkah penerapan :
a. Untuk rumah sakit
Lengkapi rencana implementasi sistem pelaporan insiden ke dalam maupun ke luar, yang harus dilaporkan ke KKPRS – PERSI
b. Untuk Unit/Tim
Berikan semangat kepada rekan sekerja untuk secara aktif melaporkan setiap insiden yang terjadi dan insiden yang telah dicegah tetapi tetap terjadi juga, karena mengandung bahan pelajaran yang penting
5) Libatkan dan berkomunikasi dengan pasien
Langkah penerapan : a. Untuk rumah sakit
i. Pastikan rumah sakit memiliki kebijakan yang secara jelas menjabarkan cara – cara komunikasi terbuka selama proses asuhan tentang insiden dengan para pasien dan keluarganya ii. Pastikan pasien dan keluarga mereka mendapat informasi yang
benar dan jelas bilamana terjadi insiden
iii. Berikan dukungan, pelatihan dan dorongan semangat kepada staf agar selalu terbuka kepada pasien dan keluarganya
b. Untuk Unit/Tim
i. Pastikan tim menghargai dan mendukung keterlibatan pasien dan keluarganya bilamana telah terjadi insiden
ii. Prioritaskan pemberitahuan kepada pasien dan keluarga bilamana terjadi insiden dan segera berikan kepada mereka informasi yang jelas dan benar secara tepat
iii. Pastikan segera setelah kejadian tim menunjukkan empati kepada pasien dan keluarganya
6) Belajar dan berbagi pengalaman tentang keselamatan pasien
Langkah penerapan : a. Untuk rumah sakit
i. Pastikan staf yang terkait telah terlatih untuk melakukan kajian insiden secara tepat, yang dapat digunakan untuk mengidentifikasi penyebab
ii. Kembangkan kebijakan yang menjabarkan dengan jelas kriteria pelaksanaan Analisis Akar Masalah (Root cause Analysis/RCA)yang mencakup insiden yang terjadi dan
minimum satu kali per tahun melakukan Failure Modes and Effects Analysis (FMEA) untuk proses risiko tinggi.
b. Untuk Unit/Tim
i. Diskusikan dalam tim tentang pengalaman dari hasil analisis insiden
ii. Identifikasi unit atau bagian lain yang mungkin terkena dampak di masa depan dan bagilah pengalaman tersebut secara lebih luas
7) Cegah cedera melalui implementasi sistem keselamatan pasien
Langkah penerapan : a. Untuk Rumah Sakit
i. Gunakan informasi yang benar dan jelas yang diperoleh dari sistem pelaporan, asesmen risiko, kajian insiden, dan audit serta analisis untuk menentukan solusi setempat
ii. Solusi tersebut dapat mencakup penjabaran ulang sistem (struktur dan proses), penyesuaian pelatihan staf dan/atau kegiatan klinis termasuk pengguanaan instrumen yang menjamin keselamatan pasien
iii. Lakukan asesmen risiko untuk setiap perubahan yang direncanakan
iv. Sosialisasikan solusi yang dikembangkan oleh KKPRS – PERSI
v. Beri umpan balik kepada staf tentang setiap tindakan yang diambil atas insiden yang dilaporkan
b. Untuk Unit/Tim
i. Libatkan tim dalam mengembangkan berbagai cara untuk membuat asuhan pasien menjadi lebih baik dan lebih aman ii. Telaah kembali perubahan – perubahan yang dibuat tim dan
pastikan pelaksanaannya
Tujuh langkah keselamatan pasien rumah sakit merupakan panduan yang komprehensif untuk menuju keselamatan pasien, sehingga tujuh langkah tersebut secara menyeluruh harus dilaksanakan oleh setiap rumah sakit. Dalam pelaksanaan tujuh langkah tersebut tidak harus berurutan dan tidak harus serentak. Pilihlah langkah – langkah yang paling strategis dan paling mudah dilaksanakan di rumah sakit. Bila langkah – langkah ini berhasil maka kembangkan langkah – langkah yang belum dilaksanakan. Bila tujuh langkah ini telah dilaksanakan dengan baik, maka rumah sakit dapat menambah metode – metode lainnya (DepKes RI, 2008).
2.3.4. Sasaran Keselamatan Pasien
Sasaran Keselamatan Pasien merupakan syarat untuk diterapkan di semua rumah sakit yang diakreditasi oleh Komisi Akreditasi Rumah Sakit. Penyusunan sasaran ini mengacu kepada Nine Life-Saving Patient Safety Solutions dari World Health Organization (WHO) Patient Safety (2007) yang digunakan juga oleh Komite
Keselamatan Pasien Rumah Sakit PERSI (KKP-RS, PERSI), dan dari Joint Comission International (JCI). Maksud dari Sasaran Keselamatan Pasien adalah
1) Sasaran I : Ketepatan Identifikasi Pasien Standar SKP I :
Rumah sakit mengembangkan pendekatan untuk memperbaiki/ meningkatkan ketelitian identifikasi pasien.
Maksud dan tujuan sasaran I :
prosedur juga menjelaskan penggunaan dua identitas berbeda dilokasi yang berbeda dirumah sakit, seperti di pelayanan rawat jalan, unit gawat darurat, atau ruang operasi termasuk identifikasi pada pasien koma tanpa identitas. Suatu proses kolaboratif digunakan untuk mengembangkan kebijakan dan/ atau prosedur agar dapat memastikan semua kemungkinan situasi untuk dapat diidentifikasi.
Elemen Penilaian Sasaran I :
a. Pasien diidentifikasi menggunakan dua identitas pasien misalnya nama dan tanggal lahir pasien. Tidak boleh menggunakan nomor kamar atau lokasi pasien.
b. Pasien diidentifikasi sebelum pemberian obat, darah, atau produk darah. c. Pasien diidentifikasi sebelum mengambil darah dan spesimen lain untuk
pemeriksaan klinis.
d. Pasien diidentifikasi sebelum pemberian pengobatan dan tindakan/ prosedur.
e. Kebijakan dan prosedur mengarahkan pelaksanaan identifikasi yang konsisten pada semua situasi dan lokasi.
2) Sasaran II : Peningkatan Komunikasi Yang Efektif Standar SKP II :
Maksud dan Tujuan Sasaran II :
Komunikasi efektif, yang tepat waktu, akurat, lengkap, jelas, dan yang dipahami oleh pasien, akan mengurangi kesalahan, dan menghasilkan peningkatan keselamatan pasien. Komunikasi dapat berbentuk elektronik, lisan, atau tertulis. Komunikasi yang mudah terjadi kesalahan kebanyakan terjadi pada saat perintah diberikan secara lisan atau melalui telepon. Komunikasi yang mudah terjadi kesalahan yang lain adalah pelaporan kembali hasil pemeriksaan kritis, seperti melaporkan hasil laporan laboratorium klinik cito melalui telepon ke unit pelayanan. Rumah sakit secara kolaboratif mengembangkan suatu kebijakan dan atau prosedur untuk perintah lisan dan telepon termasuk : mencatat (atau memasukkan ke komputer) perintah yang lengkap atau hasil pemeriksaan oleh penerima perintah, kemudian penerima perintah membacakan kembali (read back) perintah atau hasil pemeriksaan, dan mengkonfirmasi bahwa apa yang sudah dituliskan dan dibaca ulang adalah akurat. Kebijakan dan atau prosedur pengidentifikasian juga menjelaskan bahwa diperbolehkan tidak melakukan pembacaan kembali (read back) bila tidak memungkinkan seperti di kamar operasi dan situasi gawat darurat di Instalasi GawatDarurat atau Intensive Care Unit.
Elemen Penilaian Sasaran II :
a. Perintah lengkap lisan dan telepon atau hasil pemeriksaan dibacakan kembali secara lengkap oleh penerima perintah.
b. Perintah atau pemeriksaan dikonfirmasi oleh pemberi perintah atau yang menyampaikan hasil pemeriksaan.
c. Kebijakan dan prosedur mengarahkan pelaksanaan verifikasi keakuratan komunikasi lisan atau melalui telepon secara konsisten.
3) Sasaran III : Peningkatan Keamanan Obat Yang Perlu Diwaspadai (High – Alert).
Standar SKP III :
Rumah Sakit mengembangkan suatu pendekatan untuk memperbaiki keamanan obat – obat yang perlu diwaspadai (High – Alert).
Maksud dan Tujuan Sasaran III :
Bila obat – obatan menjadi bagian dari rencana pengobatan pasien manajemen harus berperan secar kritis untuk memastikan keselamatan pasien. Obat – obatan yang perlu diwaspadai (High Alert Medications) adalah obat yang sering menyebabkan terjadi kesalahan - kesalahan serius (Sentinel Event), obat yang berisiko tinggi menyebabkan dampak yang tidak diinginkan (adverse outcome) seperti obat – obat yang terlihat mirip dan kedengarannya mirip
lebih pekat dari 0,9%, dan magnesium sulfat sama dengan 50% atau lebih pekat). Kesalahan ini bisa terjadi bila perawat tidak mendapatkan orientasi dengan baik diunit pelayanan pasien, atau bila perawat kontrak tidak diorientasikan terlebih dahulu sebelum ditugaskan, atau pada keadaan gawat darurat. Cara yang paling efektif untuk mengurangi atau mengeliminasi kejadian tersebut adalah dengan meningkatkan proses pengelolaan obat – obat yang perlu diwaspadai termasuk memindahkan elektrolit konsentrat dari unit pelayanan pasien ke farmasi. Rumah sakit secara kolaboratif mengembangkan suatu kebijakan dan/ atau prosedur untuk membuat daftar obat – obat yang perlu diwaspadai berdasarkan data yang ada dirumah sakit. Kebijakan dan/ atau prosedur juga mengidentifikasi area mana saja yang membutuhkan elektrolit konsentrat, seperti di Instalasi Gawat Darurat atau kamar operasi, serta pemberian label secara benar pada elektrolit yang benar dan bagaimana penyimpanannya di area tersebut sehingga membatasi akses, untuk mencegah pemberian yang tidak sengaja/ kurang hati – hati.
Elemen Penilaian Sasaran III :
a. Kebijakan dan/ atau prosedur dikembangkan agar memuat proses identifikasi, menetapkan lokasi, pemberian label, dan penyimpanan elektrolit konsentrat. b. Implementasi kebijakan dan prosedur
d. Elektrolit konsentrat yang disimpan pada unit pelayanan pasien harus diberi label yang jelas, dan disimpan pada area yang dibatasi ketat (restricted). 4) Sasaran IV : Kepastian Tepat – Lokasi, Tepat – Prosedur, Tepat – Pasien
Operasi.
Standar SKP IV :
Rumah sakit mengembangkan suatu pendekatan untuk memastikan tepat - lokasi, tepat – prosedur, tepat – pasien operasi.
Maksud dan Tujuan Sasaran IV :
Commitions Universal Protocol for Preventing Wrong Site, Wrong
Procedure, Wrong Persont Surgary. Penandaan lokasi operasi perlu
melibatkan pasien dan dilakukan atas satu tanda yang dapat dikenali. Tanda itu harus digunakan secara konsisten di rumah sakit dan harus dibuat oleh operator/ orang melakukan tindakan, dilaksanakan saat pasien terjaga dan sadar jika memungkinkan, dan harus terlihat sampai saat akan disayat. Penandaan lokasi operasi dilakukan pada semua kasus termasuk sisi (laterality), multiple struktur (jari tangan, jari kaki lesi), atau multiple level
(tulang belakang).
Maksud proses verifikasi praoperatif adalah untuk :
a) Memverifikasi lokasi, prosedur, dan pasien yang benar
b) Memastikan bahwa semua dokumen, foto (imaging), hasil pemeriksaan yang relevan yang tersedia, diberi label dengan baik dan dipampang. c) Verifikasi ketersediaan peralatan khusus dan/ atau inplant – inplant yang
dibutuhkan.
Elemen Penilaian Sasaran IV :
a. Rumah sakit menggunakan suatu tanda yang jelas dan dimengerti untuk identifikasi lokasi operasi dan melibatkan pasien didalam proses penandaan.
b. Rumah sakit menggunakan suatu checklist atau proses lain untuk memverifikasi saat praoperasi tepat – lokasi, tepat – prosedur, tepat – pasien operasi dan semua dokumen serta peralatan yang diperlukan tersedia tepat dan fungsional.
c. Tim operasi yang lengkap menerapkan dan mencatat prosedur “sebelum insisi” (time out). Tepat sebelum dimulainya suatu prosedur/ tindakan pembedahan.
d. Kebijakan dan prosedur dikembangkan untuk mendukung proses yang seragam untuk memastikan tepat – lokasi, tepat – prosedur, tepat – pasien, termasuk prosedur medis dan dental yang dilaksanakan diluar kamar operasi.
5) Sasaran V : Pengurangan Risiko Infeksi Terkait Pelayanan Kesehatan Standar SKP V :
Rumah sakit mengembangkan suatu pendekatan untuk mengurangi risiko infeksi yang terkait pelayanan kesehatan.
Maksud dan Tujuan Sasaran V :
infeksi yang berhubungan dengan pelayanan kesehatan merupakan keprihatinan besar bagi pasien maupun para profesional pelayanan kesehatan. Infeksi biasanya dijumpai dalam semua bentuk pelayanan kesehatan termasuk infeksi saluran kemih, infeksi pada aliran darah (bloodstream infections) dan pneumonia (sering kali dihubungkan dengan ventilasi mekanis). Pusat dari eliminasi infeksi ini maupun infeksi – infeksi lain adalah Cuci Tangan (hand hygiene yang tepat). Pedoman hand hygiene bisa dibaca dikepustakan WHO
dan berbagai organisasi Nasional maupun Internasional. Rumah sakit mempunyai proses kolaboratif untuk mengembangkan kebijakan dan atau prosedur yang menyesuaikan atau mengadopsi petunjuk hand hygiene yang diterima secara umum dan untuk implementasi sebagai petunjuk di rumah sakit.
Elemen Penilaian Sasaran V :
a. Rumah sakit mengadopsi dan mengadaptasi pedoman hand hygiene terbaru yang diterbitkan dan sudah diterima secara umum (antara lain dari WHO Patient Safety).
b. Rumah sakit menerapkan hand hygiene yang efektif
6) Sasaran VI : Pengurangan Risiko Pasien Jatuh
Standar SKP VI : Rumah sakit mengembangkan suatu pendekatan untuk mengurangi risiko pasien dari cedera karena jatuh.
Maksud dan Tujuan Sasaran VI :
Jumlah kasus jatuh cukup bermakna sebagai penyebab cedera bagi pasien rawat inap. Dalam konteks populasi atau masyarakat yang dilayani, pelayanan yang disediakan fasilitasnya, rumah sakit perlu mengevaluasi risiko pasien jatuh dan mengambil tindakan untuk mengurangi risiko cedera bila pasien jatuh. Evaluasi bisa termasuk riwayat jatuh, obat dan telaah terhadap konsumsi obat, gaya jalan dan keseimbangan, serta alat bantu yang digunakan oleh pasien. Program tersebut harus diterapkan oleh rumah sakit.
Elemen Penilaian Sasaran VI :
Rumah sakit merupakan proses assesmen awal atas pasien terhadap risiko jatuh dan melakukan asessment ulang pasien bila diindikasikan terjadi perubahan kondisi atau pengobatan, dan lain – lain.
a. Langkah – langkah diterapkan untuk mengurangi risiko jatuh bagi mereka yang pada hasil asessment berisiko jatuh
b. Langkah – langkah dimonitor hasilnya, baik keberhasilan pengurangan cedera akibat jatuh dan dampak dari kejadian yang tidak diharapkan.
2.4. Kewajiban dan Hak Rumah Sakit
Bedasarkan Undang – Undang RI no. 44 tahun 2009, rumah sakit memiliki kewajiban sebagai berikut :
1) Memberikan informasi yang benar tentang pelayanan rumah sakit kepada masyarakat
2) Memberi pelayanan kesehatan yang aman, bermutu, antidiskriminasi dan efektif dengan mengutamakan kepentingan pasien sesuai dengan standar pelayanan rumah sakit
3) Memberikan pelayanan gawat darurat kepada pasien sesuai dengan kemampuan pelayanannya
4) Berperan aktif dalam memberikan pelayanan kesehatan pada bencana, sesuai dengan kemampuan pelayanannya
5) Menyediakan sarana dan pelayanan bagi masyarakat tidak mampu atau miskin 6) Melaksanakan fungsi sosial antara lain dengan memberikan fasilitas pelayanan pasien tidak mampu/miskin, pelayanan gawat darurat tanpa uang muka, ambulan gratis, pelayanan korban bencana dan kejadian luar biasa atau bakti sosial bagi misi kemanusiaan
7) Membuat, melaksanakan dan menjaga standar mutu pelayanan kesehatan di rumah sakit sebagai acuan dalam melayani pasien
9) Menyediakan sarana dan prasarana umum yang layak antara lain sarana ibadah, parkir, ruang tunggu, sarana untuk orang cacat, wanita menyusui, anak – anak, lanjut usia.
10)Melaksanakan sistem rujukan
11)Menolak keinginan pasien yang bertentangan dengan standar profesi dan etika serta peraturan perundang – undangan
12)Memberikan informasi yang benar, jelas dan jujur mengenai hak dan kewajiban pasien
13)Menghormati dan melindungi hak – hak pasien 14)Melaksanakan etika rumah sakit
15)Memiliki sistem pencegahan kecelakaan dan penanggulangan bencana
16)Melaksanakan program pemerintah di bidang kesehatan baik secara regional maupun nasional
17)Membuat daftar tenaga medis yang melakukan praktik kedokteran atau kedokteran gigi dan tenaga kesehatan lainnya.
18)Menyusun dan melaksanakan peraturan internal rumah sakit (hospital by laws).
19)Melindungi dan memberikan bantuan hukum bagi semua petugas rumah sakit dalam melaksanakan tugas.
Apabila kewajiban tersebut tidak dapat dijalankan secara baik, maka rumah sakit akan mendapatkan konsekuensi berupa :
1) Teguran lisan 2) Teguran tertulis
3) Denda dan pencabutan izin rumah sakit
Dalam Undang – undang ini juga diatur beberapa hal yang menjadi hak rumah sakit (Pasal 30 UU No. 44 Tahun 2009) sebagai berikut :
1) Menentukan jumlah, jenis dan kualifikasi sumber daya manusia sesuai dengan klasifikasi rumah sakit
2) Menerima imbalan jasa pelayanan serta menentukan remunerasi, insentif dan penghargaan sesuai dengan ketentuan peraturan perundang –undangan
3) Melakukan kerjasama dengan pihak lain dalam rangka mengembangkan pelayanan
4) Menerima bantuan dari pihak lin sesuai dengan ketentuan peraturan perundang – undangan
5) Mendapatkan insentif pajak bagi rumah sakit publik dan rumah sakit pendidikan
2.5. Peran Perawat dalam Keselamatan Pasien (Patient Safety)
Berdasarkan Keputusan Menteri Kesehatan Nomor
di dalam maupun di luar negeri sesuai dengan ketentuan peraturan perundang undangan yang berlaku.
Taylor C. Lillis C. Lemone (1989) mendefinisikan perawat adalah seseorang yang berperan dalam merawat atau memelihara, membantu dengan melindungi seseorang karena sakit, luka dan proses penuaan.
Menurut ICN (International Council of Nursing) tahun 1965, perawat adalah seseorang yang telah menyelesaikan pendidikan keperawatan yang memenuhi syarat serta berwenang di negeri bersangkutan untuk memberikan pelayanan keperawatan yang bertanggung jawab untuk meningkatkan kesehatan, pencegahan penyakit dan pelayanan penderita sakit.
Peran Perawat merupakan tingkah laku yang diharapkan oleh orang lain terhadap seseorang sesuai dengan kedudukan dalam sistem, dimana dapat dipengaruhi oleh keadaan sosial baik dari profesi perawat maupun dari luar profesi keperawatan yang bersifat konstan.
2.6. Landasan Teori
Rumah sakit sebagai sistem terdiri dari input, proses dan output/outcome. Untuk ketiganya saling berpengaruh, terjadi saling interaksi dan interdependensi yang kuat. Mutu pelayanan yang berorientasi keselamatan pasien dapat dipandang sebagai output/outcome, sedang SDM (Sumber Daya Manusia) dalam hal ini perawat sebagai
input. Perawat sebagai tenaga kesehatan yang bertugas di garis depan pelayanan
sangat dibutuhkan dukungannya dalam penerapan sistem keselamatan pasien di rumah sakit.
Konsep James Reason (1990) seperti yang dikutip dari Vincent C., Taylor Adam (2003) bahwa error lebih banyak disebabkan oleh kegagalan sistem dibandingkan dengan kelalaian individu. Kegagalan sistem ini yang dikenal dengan latent error, termasuk didalamnya adalah tidak adekuatnya komunikasi, staffing dan
kepemimpinan yang lemah serta lingkungan kerja yang penuh stress.
Direktur dari Agency for Healthcare Research and Quality (2004) menyatakan bahwa untuk membangun keselamatan pasien, harus ada lingkungan atau budaya yang memungkinkan para profesi di rumah sakit untuk berbagi informasi mengenai masalah – masalah keselamatan pasien kemudian melakukan tindakan untuk perbaikan (Hamdani, 2007).
Ada dua teori yang dapat menerangkan terjadinya Insiden Keselamatan Pasien (IKP), yaitu sebagai berikut :
1) The Swiss Cheese Model (Model Keju Swiss)
Kedua teori tersebut pada hakekatnya memberi penjelasan bahwa IKP terjadi karena adanya multiple faktor yang saling berpengaruh dan berinteraksi antara petugas pemberi layanan langsung dengan sistem, kebijakan, prosedur dan tata regulasi yang dibangun.
Gambar berikut di bawah ini mengilustrasikan kedua model penyebab terjadinya IKP :
Gambar 2.1. The Swiss Cheese Model (Model Keju Swiss)
Keterangan :
a. Tujuan penerapan Keselamatan Pasien adalah untuk mencegah atau menurunkan Insiden Keselamatan Pasien
b. Terjadinya IKP dapat dipengaruhi ujung tajam dan ujung tumpul, active error dan latent error.
c. Ujung tajam/ active error : petugas pemberi layanan kesehatan di garis depan rumah sakit, dalam penelitian adalah perawat yang bertugas di unit kerja pelayanan pasien di rumah sakit
d. Ujung tumpul/latent error : kebijakan, prosedur, peraturan – regulasi sistem.
Dalam penerapan sistem keselamatan pasien rumah sakit tidak boleh terfokus pada sistem mikro, tetapi harus terintegrasi dalam sistem mikro ke sistem makro (oganisasi dan lingkungan) dalam bentuk adanya dukungan sistem dan kebijakan/strategi, sehingga akan ada penyusunan kebijakan dan infrastruktur pada level institusi dan adanya sikap profesional dan fokus kepada pasien pada level individu/tenaga kasehatan (Unyainah, 2006)
Menurut Ripley (1985) dalam Purwanto (2012) implementasi kebijakandapat dilihat dari dua perspektif sebagaimana ia jelaskan : “Implementation studies have two major foci : “compliance and “what’s” happenning? Perspektif pertama
pemerintah, atau program). Berbeda dengan perspektif pertama, perspektif kedua tidak hanya memahami implementasi dari aspek kepatuhan para implementer kebijakan dalam mengikuti standart operating procedure (SOP) semata – mata.Mengikuti pendapat Ripley (1985) tersebut maka ukuran keberhasilan implementasi tidak hanya dilihat dari segi kepatuhan para implementer dalam mengikuti SOP namun demikian juga diukur dari keberhasilan mereka dalam merealisasikan tujuan – tujuan kebijakan yang wujud nyatanya berupa munculnya dampak kebijakan (Purwanto, 2012)
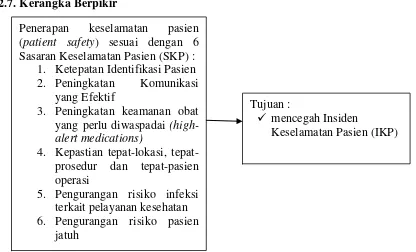
2.7. Kerangka Berpikir
Gambar 2.3. Skema Kerangka Berpikir Penelitian
Dari skema kerangka berpikir di atas kita dapat melihat bahwa pemerintah telah membuat kebijakan yang dituangkan dalam Undang – Undang nomor 44 tahun 2009 tentang rumah sakit. Dalam kebijakan ini dijelaskan beberapa hal yang menjadikewajiban dan hak rumah sakit. Di dalam salah satu pasalnya dijelaskan bahwa rumah sakit mempunyai kewajiban untuk memberikan pelayanan kesehatan yang aman, bermutu danterstandar untuk mencapai keselamatan pasien yang terjamin.
Selanjutnya berdasarkan Peraturan Menteri Kesehatan RI Nomor 1691/Menkes/Per/VIII/2011 tentang Keselamatan Pasien di Rumah Sakit dijelaskan bahwa setiap rumah sakit yang ada di Indonesia wajib untuk menerapkan keselamatan pasien (patient safety) dan membentuk Tim Keselamatan Pasien Rumah Sakit
Penerapan keselamatan pasien (patient safety) sesuai dengan 6 Sasaran Keselamatan Pasien (SKP) :
1. Ketepatan Identifikasi Pasien 2. Peningkatan Komunikasi
yang Efektif
3. Peningkatan keamanan obat yang perlu diwaspadai (high-alert medications)
4. Kepastian lokasi, tepat-prosedur dan tepat-pasien operasi
5. Pengurangan risiko infeksi terkait pelayanan kesehatan 6. Pengurangan risiko pasien
jatuh
Tujuan :
mencegah Insiden
(TKPRS) yang bertugas untuk melaporkan setiap insiden yang terjadi di rumah sakit kepada Komite Keselamatan Pasien Rumah Sakit (KKPRS) yang berskala nasional.