PANDUAN PELAYANAN PASIEN RISIKO TINGGI DENGAN BHD RUMAH SAKIT UMUM DAERAH DEMANG SEPULAU RAYA
TAHUN 2015
NOMOR 441/ARS.PP/LTD.11/B.001/2015
BAB I PENDAHULUAN
I.1 LATAR BELAKANG
Resusitasi jantung paru adalah serangkaian usaha penyelamatan hidup pada henti jantung. Walaupun pendekatan yang dilakukan dapat berbeda-beda, tergantung penyelamat, korban dan keadaan sekitar, tantangan mendasar tetap ada, yaitu bagaimana melakukan RJP yang lebih dini, lebih cepat dan lebih efektif. Untuk menjawabnya, pengenalan akan adanya henti jantung dan tindakan segera yang harus dilakukan menjadi prioritas dari tulisan ini.(1)
Henti jantung menjadi penyebab utama kematian di beberapa negara. Terjadi baik di luar rumah sakit maupun di dalam rumah sakit. Diperkirakan sekitar 350.000 orang meninggal per tahunnya akibat henti jantung di Amerika dan Kanada. Perkiraan ini tidak termasuk mereka yang diperkirakan meninggal akibat henti jantung dan tidak sempat diresusitasi. Walaupun usaha untuk melakukan resusitasi tidak selalu berhasil, lebih banyak nyawa yang hilang akibat tidak dilakukannya resusitasi.(1,2)
Sebagian besar korban henti jantung adalah orang dewasa, tetapi ribuan bayi dan anak juga mengalaminya setiap tahun. Henti jantung akan tetap menjadi penyebab utama kematian yang prematur, dan perbaikan kecil dalam usaha penyelamatannya akan menjadi ribuan nyawa yang dapat diselamatkan setiap tahun. (1,2)
Bantuan hidup dasar boleh dilakukan oleh orang awam dan juga orang yang terlatih dalam bidang kesihatan. Ini bermaksud bahwa RJP boleh dilakukan dan dipelajari dokter, perawat, para medis dan juga orang awam. (1,2)
Menurut American Heart Association, rantai kehidupan mempunyai hubungan erat dengan tindakan resusitasi jantung paru, kerana penderita yang diberikan RJP, mempunyai kesempatan yang amat besar untuk dapat hidup kembali. (1)
Tujuan penulisan makalah ini adalah untuk mengetahui definisi, indikasi, dan algoritma resusitasi jantung paru. Selain itu, makalah ini juga dapat memberi informasi yang lengkap tentang pembaharuan untuk RJP pada tahun 2010 dibandingkan dengan pada tahun 2005 berdasarkan American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care.
TINJAUAN PUSTAKA
II.1. DEFINISI
Resusitasi Jantung Paru (RJP) atau Cardiopulmonary Resuscitation (CPR) adalah suatu
tindakan darurat sebagai suatu usaha untuk mengembalikan keadaan henti nafas atau henti
jantung (kematian klinis) ke fungsi optimal, guna mencegah kematian biologis. Kematian klinis
ditandai dengan hilangnya nadi arteri carotis dan arteri femoralis, terhentinya denyut jantung dan
pembuluh darah atau pernafasan dan terjadinya penurunan atau kehilangan kesadaran. Kematian
biologis dimana kerusakan otak tak dapat diperbaiki lagi, dapat terjadi dalam 4 menit setelah
kematian klinis. Oleh Karena itu, berhasil atau tidaknya tindakan RJP tergantung cepatnya
dilakukan tindakan dan tepatnya teknik yang dilakukan.3
II.2. INDIKASI A. Henti Napas
Henti napas primer (respiratory arrest) dapat disebabkan oleh banyak hal, misalnya
serangan stroke, keracunan obat, tenggelam, inhalasi asap/uap/gas, obstruksi jalan napas
oleh benda asing, tesengat listrik, tersambar petir, serangan infark jantung, radang
epiglotis, tercekik (suffocation), trauma dan lain-lainnya(4).
Pada awal henti napas, jantung masih berdenyut, masih teraba nadi, pemberian O2 ke otak
dan organ vital lainnya masih cukup sampai beberapa menit. Kalau henti napas mendapat
pertolongan segera maka pasien akan teselamatkan hidupnya dan sebaliknya kalau
terlambat akan berakibat henti jantung(3,4).
Henti jantung primer (cardiac arrest) ialah ketidak sanggupan curah jantung untuk
memberi kebutuhan oksigen ke otak dan organ vital lainnya secara mendadak dan dapat
balik normal, kalau dilakukan tindakan yang tepat atau akan menyebabkan kematian atau
kerusakan otak. Henti jantung terminal akibat usia lanjut atau penyakit kronis tentu tidak
termasuk henti jantung(3,4).
Sebagian besar henti jantung disebabkan oleh fibrilasi ventrikel atau takikardi tanpa denyut
(80-90%), kemudian disusul oleh ventrikel asistol (+10%) dan terakhir oleh disosiasi
elektro-mekanik (+5%). Dua jenis henti jantung yang terakhir lebih sulit ditanggulangi
karena akibat gangguan pacemaker jantung. Fibirilasi ventrikel terjadi karena koordinasi
aktivitas jantung menghilang.
Henti jantung ditandai oleh denyut nadi besar tak teraba (karotis femoralis, radialis)
disertai kebiruan (sianosis) atau pucat sekali, pernapasan berhenti atau satu-satu (gasping,
apnu), dilatasi pupil tak bereaksi terhadap rangsang cahaya dan pasien tidak sadar(3,4).
Pengiriman O2 ke otak tergantung pada curah jantung, kadar hemoglobin (Hb), saturasi Hb
terhadap O2 dan fungsi pernapasan. Iskemi melebih 3-4 menit pada suhu normal akan
menyebabkan kortek serebri rusak menetap, walaupun setelah itu dapat membuat jantung
berdenyut kembali(3,4).
II.3. FASE RJP
Resusitasi jantung paru dibagi menjadi 3 fase diantaranya(3):
1. FASE I :
Tunjangan Hidup Dasar (Basic Life Support) yaitu prosedur pertolongan darurat
mengatasi obstruksi jalan nafas, henti nafas dan henti jantung, dan bagaimana melakukan
RJP secara benar.
C (circulation) : mengadakan sirkulasi buatan dengan kompresi jantung paru. A (airway) : menjaga jalan nafas tetap terbuka.
B (breathing) : ventilasi paru dan oksigenisasi yang adekuat. 2. FASE II :
Tunjangan hidup lanjutan (Advance Life Support); yaitu tunjangan hidup dasar ditambah
dengan :
D (drugs) : pemberian obat-obatan termasuk cairan.
E (EKG) : diagnosis elektrokardiografis secepat mungkin setelah dimulai PJL, untuk
mengetahui apakah ada fibrilasi ventrikel, asistole atau agonal ventricular complexes.
F (fibrillation treatment) : tindakan untuk mengatasi fibrilasi ventrikel.
3. FASE III :
Tunjangan hidup terus-menerus (Prolonged Life Support).
G (Gauge) : Pengukuran dan pemeriksaan untuk monitoring penderita secara terus menerus, dinilai, dicari penyebabnya dan kemudian mengobatinya.
H (Head) : tindakan resusitasi untuk menyelamatkan otak dan sistim saraf dari kerusakan lebih lanjut akibat terjadinya henti jantung, sehingga dapat dicegah terjadinya kelainan
neurologic yang permanen.
H (Hipotermi) : Segera dilakukan bila tidak ada perbaikan fungsi susunan saraf pusat
yaitu pada suhu antara 30° — 32°C.
H (Humanization) : Harus diingat bahwa korban yang ditolong adalah manusia yang
mempunyai perasaan, karena itu semua tindakan hendaknya berdasarkan
perikemanusiaan.
I (Intensive care) : perawatan intensif di ICU, yaitu : tunjangan ventilasi : trakheostomi,
pernafasan dikontrol terus menerus, sonde lambung, pengukuran pH, pCO2 bila
II.4. PEMBAHARUAN PADA BLS GUIDELINES 2010
Terdapat beberapa pembaharuan pada BLS 2010, berbanding dengan 2005. Beberapa perubahan yang telah dilakukan adalah seperti berikut:(1,2,5,6)
1. Mengenali sudden cardiac arrest (SCA) dari menganalisa respon dan pernafasan. (ie korban tidak bernafas)
2. “Look,listen and feel” tidak digunakan dalam algortima BLS
3. Hands-only chest compression CPR digalakkan pada sesiapa yang tidak terlatih 4. Urutan ABC diubah ke urutan CAB, chest compression sebelum breathing.
5. Health care providers memberi chest compression yang efektif sehingga terdapat sirkulasi spontan.
6. Lebih terfokus kepada kualiti CPR.
7. Kurangkan penekanan untuk memeriksa nadi untuk health care providers. 8. Algoritma BLS yang lebih mudah diperkenalkan.
9. Rekomendasi untuk mempunyai pasukan yang serentak mengandali chest compression, airway management,rescue breathing, rhythm detection dan shock.
Untuk mengenali terjadinya SCA (sudden cardiac arrest) adalah hal yang tidak mudah. Jika terjadi kekeliruan dan keterlambatan untuk bertindak dan memulakan CPR, ini akan mengurangi survival rate korban tersebut. Chest compression merupakan antara tindakan yang sangat penting dalam CPR kerana perfusi tergantung kepada kompresi. Oleh kerana itu, chest compression merupakan tindakan yang terpenting jika terdapat korban yang mempunyai SCA.
Prinsip utama dalam resusitasi: memperkuat rantai harapan hidup (chain of survival).
Keberhasilan resusitasi membutuhkan integrasi koordinasi jalur chain of survival. Jalur ini meliputi:
Pengenalan segera akan henti jantung dan aktivasi sistem respons darurat (emergency response system)
RJP dini dengan penekanan pada kompresi dada
Defibrilasi cepat
Post-cardiac arrest care (perawatan pasca henti jantung) yang terintegrasi’
Sistem gawat darurat yang secara efektif menerapkan jalur ini dapat meningkatkan harapan hidup pasien dengan henti jantung VF (ventricle fibrillation) hingga 50%. Pada sebagian besar sistem gawat darurat angkanya masih lebih rendah, menandakan bahwa masih ada ruang untuk perbaikan dengan evaluasi ulang dari jalur ini.
Penyelamat dapat memiliki berbagai pengalaman, pelatihan dan kemampuan. Begitu pula dengan status korban dan keadaan sekitar kejadian. Tantangannya adalah bagaimana meningkatkan RJP yang lebih dini dan lebih efektif bagi setiap korban.
Chain of survival(1,2,5,6)
Kerangka kerja RJP: interaksi antara penyelamat dan korban
RJP secara tradisional menggabungkan antara kompresi dada dan nafas buatan dengan tujuan untuk meningkatkan sirkulasi dan oksigenasi. Karakteristik penyelamat dan korban dapat mempengaruhi penerapannya.
Penyelamat
Setiap orang dapat menjadi penyelamat bagi korban henti jantung. Kemampuan RJP dan penerapannya tergantung dari hasil pelatihan, pengalaman dan kepercayaan diri si penyelamat.
Kompresi dada adalah dasar RJP. Setiap penyelamat, tanpa memandang hasil pelatihan,
harus melakukan kompresi dada pada semua korban henti jantung. Karena pentingnya,
kompresi dada harus menjadi tindakan RJP yang pertama kali dilakukan terhadap semua korban tanpa memandang usianya. Penyelamat yang memiliki kemampuan sebaiknya juga melakukan ventilasi. Beberapa penyelamat yang sangat terlatih harus saling berkoordinasi dan melakukan kompresi dada serta nafas buatan secara tim.
Terdapat 3 pola strategi RJP yang dapat diterapkan pada penolong sesuai dengan keadaannya, yaitu: untuk penolong non petugas kesehatan yang tidak terlatih, mereka dapat
melakukan strategi “Hands only CPR” (hanya kompresi dada). Kompresi dada sebaiknya dilakukan hingga petugas kesehatan hadir atau alat defibrilasi otomatis tersedia.
Kedua, untuk penolong non petugas kesehatan yang terlatih, mereka dapat melakukan strategi RJP kompresi dada dan dilanjutkan dengan ventilasi dengan perbandingan 30 : 2. RJP sebaiknya dilakukan hingga petugas kesehatan hadir atau alat defibrilasi otomatis tersedia.
Ketiga, untuk petugas kesehatan, lakukan RJP kompresi dada sebanyak satu siklus yang dilanjutkan dengan ventilasi dengan perbandingan 30 : 2.
Korban
Sebagian besar henti jantung dialami orang dewasa secara tiba-tiba setelah suatu sebab primer; karenanya sirkulasi yang dihasilkan dari kompresi dada menjadi yang terpenting. Sebaliknya, henti jantung pada anak-anak sebagian besar karena asfiksia yang memerlukan baik ventilasi dan kompresi untuk hasil yang optimal. Karenanya, bantuan nafas lebih penting bagi anak-anak dibandingkan orang dewasa.
AHA 2010 dalam panduannya memberikan 2 jenis algoritma BLS bagi korban dewasa yaitu algoritma sederhana untuk penolong non petugas kesehatan dan khusus untuk petugas kesehatan.
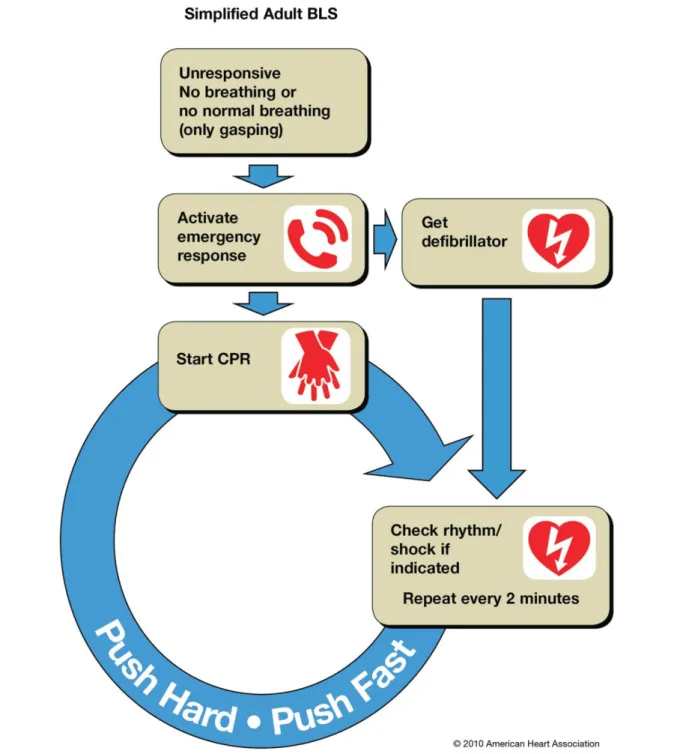
Gambar 1. Algoritma RJP sederhana
Ketika menemui korban henti jantung dewasa yang bersifat mendadak, seorang penolong pertama kali harus mengenali henti jantung itu dari unresponsiveness dan tidak adanya pernafasan normal. Setelah mengenali, penolong harus segera mengaktifkan sistem respons gawat darurat, mengambil defibrilator/AED, jika ada, dan memulai RJP dengan kompresi dada. Jika AED tidak tersedia, penolong harus memulai RJP langsung. Jika ada penolong lain, penolong pertama harus memerintahkan dia untuk mengaktifkan sistem respons gawat darurat dan mengambil AED/defibrilator sambil dia langsung memulai RJP.
Ketika AED/defibrilator datang, pasang pad, jika memungkinkan, tanpa memotong kompresi dada yang sedang dilakukan, dan nyalakan AED. AED akan menganalisis ritme dan menunjukkan apakah akan melakukan kejutan (defibrilasi) atau melanjutkan RJP.
Jika AED/defibrilator tidak tersedia, lanjutkan RJP tanpa interupsi hingga ditangani oleh penolong yang lebih berpengalaman/ahli.
Pengenalan dan aktivasi respons gawat darurat
Seorang korban henti jantung biasanya tidak bereaksi. Tidak bernafas atau bernafas tetapi tidak normal. Deteksi nadi saja biasanya tidak dapat diandalkan, walaupun dilakukan oleh penolong yang terlatih, dan membutuhkan waktu tambahan. Karenanya, penolong harus memulai RJP segera setelah mendapati bahwa korban tidak bereaksi dan tidak bernafas atau bernafas secara tidak normal (terengah-engah). Petunjuk “look, listen and feel for
breathing” tidak lagi direkomendasikan. Petugas evakuasi harus membantu assessment dan
memulai RJP.
Kompresi dada
Memulai dengan segera kompresi dada adalah aspek mendasar dalam resusitasi. RJP memperbaiki kesempatan korban untuk hidup dengan menyediakan sirkulasi bagi jantung dan otak. Penolong harus melakukan kompresi dada untuk semua korban henti jantung, tanpa memandang tingkat kemampuannya, karakteristik korban dan lingkungan sekitar. Penolong harus fokus pada memberikan RJP yang berkualitas baik:
Melakukan kompresi dada dalam kecepatan yang cukup (setidaknya 100/menit)
Melakukakan kompresi dada pada kedalaman yang cukup (dewasa: setidaknya 2 inchi/5 cm, bayi dan anak-anak: setidaknya sepertiga diameter anteroposterior (AP) dada atau sekitar 1,5 inchi/4 cm pada bayi dan sekitar 2 inchi/5 cm pada anak-anak).
Menunggu dada mengembang sempurna setelah setiap kompresi Meminimalisir interupsi selama kompresi
Menghindari ventilasi yang berlebihan.
Jika ada lebih dari satu penolong, mereka harus bergantian melakukan kompresi setiap 2 menit.
Membuka jalan nafas (dengan head tilt, chin lift atau jaw thrust) yang diikuti nafas bantuan dapat meningkatkan oksigenasi dan ventilasi. Tetapi manuver ini dapat menjadi sulit dan mengakibatkan tertundanya kompresi dada, terutama pada penolong yang sendirian dan tidak terlatih. Karenanya, penolong yang sendirian dan tidak terlatih hanya melakukan kompresi dada saja tanpa ventilasi. Ventilasi harus diberikan jika korban cenderung disebabkan oleh asfiksia (contohnya pada bayi, anak-anak atau korban tenggelam).
Begitu alat bantu nafas tersedia, penolong harus memberikan ventilasi dalam kecepatan yang tetap 1 nafas setiap 6-8 detik (8-10 nafas/menit) dan kompresi dada tetap diberikan tanpa terputus.
Defibrilasi
Kesempatan korban untuk selamat menurun seiring jeda waktu antara henti jantung dan defibrilasi. Karenanya defibrilasi tetap menjadi dasar tatalaksana untuk fibrilasi ventrikel (VF ventricular fibrillation) dan pulseless ventricular tachycardia. Strategi bersama antara masyarakat dan rumah sakit harus ditujukan untuk mengurangi jeda waktu ini.
Satu penentu defibrilasi yang berhasil adalah efektifitas kompresi dada. Defiibrilasi lebih berhasil jika interupsi pada kompresi dada sedikit.
2. Untuk penolong yang terlatih atau petugas kesehatan
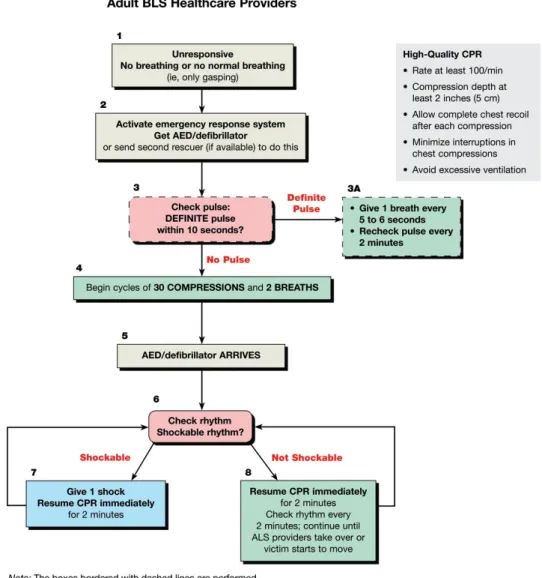
Lakukan RJP kompresi dada sebanyak satu siklus yang dilanjutkan dengan ventilasi dengan perbandingan 30 : 2. Lakukan hal tersebut hingga advanced airway tersedia, kemudian lakukan kompresi dada tanpa terputus sebanyak 100 kali/menit dan ventilasi setiap 6-8 detik/kali (8-10 nafas/menit). Untuk petugas kesehatan penting untuk mengadaptasi urutan langkah sesuai dengan penyebab paling mungkin yang terjadi pada saat itu. Contohnya, jika melihat seseorang yang tiba-tiba jatuh, maka petugas kesehatan dapat berasumsi bahwa korban mengalami fibrilasi ventrikel, setelah petugas kesehatan mengkonfirmasi bahwa korban tidak merespon dan tidak bernapas atau hanya sesak terengah-engah, maka petugas sebaiknya mengaktifasi sistem respon darurat untuk memanggil bantuan, mencari dan menggunakan AED (Automated External Defibrilator), dan melakukan RJP. Namun jika petugas menemukan korban tenggelam atau henti nafas maka petugas sebaiknya melakukan RJP konvensional (A-B-C) sebanyak 5 siklus (sekitar 2 menit) sebelum mengaktivasi sistem respon darurat. Sama halnya dalam bayi baru lahir, penyebab arrestkebanyakan adalah pada sistem pernafasan maka RJP sebaiknya dilakukan dengan siklus A-B-C kecuali terdapat penyebab jantung yang diketahui. , Berikut algoritmanya:
Gambar 2. Algoritma RJP khusus
Prinsip dasar langkah-langkah algoritma tetap sama dengan yang sederhana.
Pengenalan dini.
Jika melihat seorang yang tiba-tiba jatuh atau tidak responsive maka petugas kesehatan harus mengamankan tempat kejadian dan memeriksa respon korban. Tepukan pada pundak dan teriakkan nama korban sembari melihat apakah korban tidak bernafas atau terengah-engah. Lihat apakah korban merespon dengan jawaban, erangan atau gerakan. Korban yang tidak responsif serta tidak ada nafas atau hanya terengah-engah maka petugas kesehatan dapat mengasumsi bahwa korban mengalami henti jantung.
Petugas sebaiknya mengaktivasi sistem respon darurat yang dalam hal ini berarti menghubungi institusi yang mempunyai fasilitas/layanan gawat darurat, contohnya menghubungi rumah sakit, polisi, atau instansi terkait.
Hal yang perlu diperhatikan adalah pada AHA 2010 ini ada dua hal yang tidak dianjurkan setelah memeriksa korban tidak responsif yaitu :
Memeriksa ada tidaknya nafas pada korban dengan “look, feel, listen”. Sulitnya menilai nafas yang adekuat pada korban merupakan alasan dasar hal tersebut tidak dianjurkan. Nafas yang terengah dapat disalah artikan sebagai nafas yang adekuat oleh professional maupun bukan. Contohnya pada korban dengan sindroma koroner akut sering kali terdapat nafas terengah yang dapat disalah artikan sebagai pernafasan yang adekuat. Maka tidak dianjurkan memeriksa pernafasan dengan “look, feel, listen” dan direkomendasikan untuk menganggap pernafasan terengah sebagai tidak ada pernafasan.
Memeriksa denyut nadi pasien. Untuk petugas kesehatan, pemeriksaan nadi korban sebaiknya tidak lebih dari 10 detik jika lebih dari waktu tersebut tidak didapatkan denyut nadi yang definitive maka petugas sebaiknya memulai RJP.
Kedua hal tersebut tidak lagi dianjurkan bertujuan untuk meminimalisir waktu untuk memulai RJP.
Resusitasi Jantung Paru dini
Seperti yang telah disebutkan, mulai RJP dengan algoritma “C-A-B” . Lakukan kompresi dada sebanyak 30 kompresi (sekitar 18 detik). Kriteria penting untuk mendapatkan kompresi yang berkualitas adalah :
• Frekuensi kompresi setidaknya 100 kali/menit.
• Kedalaman kompresi untuk dewasa minimal 2 inchi (5 cm), sedangkan untuk bayi minimal sepertiga dari diameter anterior-posterior dada atau sekitar 1 ½ inchi (4 cm) dan untuk anak sekitar 2 inchi (5 cm).
• Lokasi kompresi berada pada tengah dada korban (setengah bawah sternum). Petugas berlutut jika korban terbaring di bawah, atau berdiri disamping korban jika korban berada
diinginkan sehingga dan papan kayu untuk mendapatkan kompresi yang efektif selama tidak memakan waktu).
• Menunggu recoil dada yang sempurna dalam sela kompresi.
• Meminimalisir interupsi dalam sela kompresi.
• Menghindari ventilasi berlebihan.
Jika ada 2 orang maka sebaiknya pemberi kompresi dada bergantian setiap 2 menit.
Airway dan Breathing
Kriteria penting pada Airway dan Breathing adalah :
• Airway. Korban dengan tidak ada/tidak dicurgai cedera tulang belakang maka bebaskan jalan nafas melalui head tilt– chin lift. Namun jika korban dicurigai cedera tulang belakang maka bebaskan jalan nafas melalui jaw thrust.
• Breathing. Berikan ventilasi sebanyak 2 kali. Pemberian ventilasi dengan jarak 1 detik diantara ventilasi. Perhatikan kenaikan dada korban untuk memastikan volume tidal yang masuk adekuat.
Untuk pemberian mulut ke mulut langkahnya sebagai berikut :
• Pastikan hidung korban terpencet rapat
• Ambil nafas seperti biasa (jangan terelalu dalam)
• Buat keadaan mulut ke mulut yang serapat mungkin
• Berikan satu ventilasi tiap satu detik
• Kembali ke langkah ambil nafas hingga berikan nafas kedua selama satu detik.
Jika tidak memungkinkan untuk memberikan pernafasan melalui mulut korban dapat dilakukan pernafasan mulut ke hidung korban. Untuk pemberian melalui bag mask pastikan menggunakan bag mask dewasa dengan volume 1-2 L agar dapat memeberikan ventilasi yang memenuhi volume tidal sekitar 600 ml. Setelah terpasang advance airway maka
ventilasi dilakukan dengan frekuensi 6 – 8 detik/ventilasi atau sekitar 8-10 nafas/menit dan kompresi dada dapat dilakukan tanpa interupsi.
Jika pasien mempunyai denyut nadi namun membutuhkan pernapasan bantuan, ventilasi dilakukan dengan kecepatan 5-6 detik/nafas atau sekitar 10-12 nafas/menit dan memeriksa denyut nadi kembali setiap 2 menit. Untuk satu siklus perbandingan kompresi dan ventilasi adalah 30 : 2, setelah terdapat advance airway kompresi dilakukan terus menerus dengan kecepatan 100 kali/menit dan ventilasi tiap 6-8 detik/kali.
RJP terus dilakukan hingga alat defibrilasi otomatis datang, pasien bangun, atau petugas ahli datang. Bila harus terjadi interupsi, petugas kesehatan sebaiknya tidak memakan lebih dari 10 detik, kecuali untuk pemasangan alat defirbilasi otomatis atau pemasangan advance airway.
Alat defibrilasi otomatis
Penggunaanya sebaiknya segera dilakukan setelah alat tersedia/datang ke tempat kejadian. Pergunakan program/panduan yang telah ada, kenali apakah ritme tersebut dapat diterapi kejut atau tidak, jika iya lakukan terapi kejut sebanyak 1 kali dan lanjutkan RJP selama 2 menit dan periksa ritme kembali. Namun jika ritme tidak dapat diterapi kejut lanjutkan RJP selama 2 menit dan periksa kembali ritme. Lakukan terus langkah tersebut hingga petugas ACLS (Advanced Cardiac Life Support ) datang, atau korban mulai bergerak.
Posisi mantap
Lebih dikenal dengan recovery posisition, dipergunakan pada korban tidak responsive yang memiliki pernafasan dan sirkulasi yang baik. Tidak ada posisi baku yang menjadi standar, namun posisi yang stabil dan hamper lateral menjadi prinsip ditambah menaruh tangan yang berada lebih bawah ke kepala sembari mengarahkan kepala menuju tangan dan menekuk kedua kaki menunjukan banyak manfaat.
Komponen Dewasa Anak-Anak Bayi Pengenalan Tidak responsif,
tidak bernafas atau tersedak (gasping) Tidak responsif, tidak bernafas atau tersedak (gasping) Tidak responsif, tidak bernafas atau tersedak (gasping) Nadi tidak teraba
dalam 10 detik
Nadi tidak teraba dalam 10 detik
Nadi tidak teraba dalam 10 detik
Urutan RJP CAB CAB CAB
Kecepatan kompresi
100/menit 100/menit 100/menit
Kedalaman kompresi
2 inchi (5cm) 1/3 AP, sekitar 2 inchi (5cm) 1/3 AP, sekitar 1,5 inchi (4 cm) Interupsi kompresi Minimalisir interupsi hingga < 10 detik Minimalisir interupsi hingga < 10 detik Minimalisir interupsi hingga < 10 detik
Jalan nafas Head tilt-chin lift-jaw thrust
Head tilt-chin lift-jaw thrust
Head tilt-chin lift-jaw thrust Rasion kompresi:ventilasi 30:2 (1 atau 2 penyelamat) 30:2 (satu), 15:2 (2 penyelamat) 30:2 (satu), 15:2 (dua penyelamat) Jika penyelamat tidak terlatih
Kompresi saja Kompresi saja Kompresi saja
Ventilasi jika mungkin 1 nafas setiap 6-8 detik, tanpa menyesuaikan dengan kompresi, 1 detik setiap nafas, hingga dada mengembang 1 nafas setiap 6-8 detik, tanpa menyesuaikan dengan kompresi, 1 detik setiap nafas, hingga dada mengembang 1 nafas setiap 6-8 detik, tanpa menyesuaikan dengan kompresi, 1 detik setiap nafas, hingga dada mengembang
Defibrilasi Gunakan AED sesegera mungkin, minimalisir interupsi kompresi, lanjutkan kompresi setelah setiap kejutan Gunakan AED sesegera mungkin, minimalisir interupsi kompresi, lanjutkan kompresi setelah setiap kejutan Gunakan AED sesegera mungkin, minimalisir interupsi kompresi, lanjutkan kompresi setelah setiap kejutan
11.5BANTUAN HIDUP LANJUT
Terdiri atas Bantuan hidup dasar ditambah langkah-langkah:
D (Drugs): Pemberian obat-obatan.
Obat-obat tersebut dibagi menjadi 2 golongan:
1. Penting:
a. adrenalin : Mekanisme kerja merangsang reseptor alfa dan beta, dosis yang
diberikan 0,5 – 1 mg iv diulang setelh 5 menit sesuai kebutuhan dan yang
perlu diperhatikan dapat meningkatkan pemakaian O2 myocard, takiaritmi,
fibrilasi ventrikel(4).
b. Natrium Bicarbonat: Penting untuk melawan metabolik asidosis, diberikan iv
dengan dosis awal : 1 mEq/kgBB, baik berupa bolus ataupun dalam infus
setelah selama periode 10 menit. Dapat juga diberikan intrakardial, begitu
sirkulasi spontan yang efektif tercapai, pemberian harus dihentikan karena
bisa terjadi metabolik alkalosis, takhiaritmia dan hiperosmolalitas. Bila belum
ada sirkulasi yang efektif maka ulangi lagi pemberian dengan dosis yang
sama(3).
c. Sulfat Atropin: Mengurangi tonus vagus memudahkan konduksi
atrioventrikuler dan mempercepat denyut jantung pada keadaan sinus
bradikardi. Paling berguna dalam mencegah “arrest” pada keadaan sinus
bradikardi sekunder karena infark miokard, terutama bila ada hipotensi. Dosis
yang dianjurkan ½ mg, diberikan iv. Sebagai bolus dan diulang dalam interval
5 menit sampai tercapai denyut nadi > 60 /menit, dosis total tidak boleh
melebihi 2 mg kecuali pada blok atrioventrikuler derajat 3 yang membutuhkan
dosis lebih besar.
d. Lidokain: Meninggikan ambang fibrilasi dan mempunyai efek antiaritmia
diastole. Pada dosis terapeutik biasa, tidak ada perubahan bermakna dari
kontraktilitas miokard, tekanan arteri sistemik, atau periode refrakter absolut.
Obat ini terutama efektif menekan iritabilitas sehingga mencegah kembalinya
fibrilasi ventrikel setelah defibrilasi yang berhasil, juga efektif mengontrol
denyut ventrikel prematur yang mutlti fokal dan episode takhikardi ventrikel.
Dosis 50-100 mg diberikan iv sebagai bolus, pelan-pelan dan bisa diulang bila
perlu. Dapat dilanjutkan dengan infus kontinu 1-3 mg.menit, biasanya tidak
lebih dari 4 mg.menit, berupa lidocaine 500 ml dextrose 5 % larutan (1
mg/ml) (3).
2. Berguna:
a. Isoproterenol: Merupakan obat pilihan untuk pengobatan segera (bradikardi
hebat karena complete heart block). Ia diberikan dalam infus dengan jumlah 2
sampai 20 mg/menit (1-10 ml larutan dari 1 mg dalam 500 ml dectrose 5 %),
dan diatur untuk meninggikan denyut jantung sampai kira-kira 60 kali/menit.
Juga berguna untuk sinus bradikardi berat yang tidak berhasil diatasi dengan
Atropine(3).
b. Propanolol: Suatu beta adrenergic blocker yang efek anti aritmianya terbukti
berguna untuk kasus-kasus takhikardi ventrikel yang berulang atau fibrilasi
ventrikel berulang dimana ritme jantung tidak dapat diatasi dengan Lidocaine.
Dosis umumnya adalah 1 mg iv, dapat diulang sampai total 3 mg, dengan
pengawasan yang ketat(3).
c. Kortikosteroid: Sekaranfg lebih disukai kortikosteroid sintetis (5 mg/kgBB
methyl prednisolon sodium succinate atau 1 mg/kgBB dexamethasone fosfat)
untuk pengobatan syok kardiogenik atau shock lung akibat henti jantung. Bila
ada kecurigaan edema otak setelah henti jantung, 60-100 mg methyl
komplikasi paru seperti pneumonia post aspirasi, maka digunakan
dexamethason fosfat 4-8 mg tiap 6 jam(3).
E (EKG): Diagnosis elektrokardigrafis untuk mengetahui adanya fibrilasi ventrikel dan
monitoring.
F: (Fibrilation Treatment)
Gambaran EKG pada Ventrikel Fibrilasi ini menunjukan gelombang listrik tidak teratur baik
amplitudo maupun frekuensinya.
Terapi
definitifnya adalah syok electric (DC-Shock) dan belum ada satu obatpun yang dapat
Tindakan defibrilasi untuk mengatasi fibrilasi ventrikel. Elektroda dipasang sebelah kiri
putting susu kiri dan di sebelah kanan sternum atas.
11.6BANTUAN HIDUP TERUS-MENERUS (3)
G (Gauge) : Tindakan selanjutnya adalah melakukan monitoring terus-menerus terutama system pernapasan, kardiovaskuler dan system saraf.
H (Head) : tindakan resusitasi untuk menyelamatkan otak dan sistim saraf dari kerusakan lebih lanjut, sehingga dapat dicegah terjadinya kelainan neurologic yang permanen.
H (Hipotermi) : Segera dilakukan bila tidak ada perbaikan fungsi susunan saraf pusat
yaitu pada suhu antara 30° — 32°C.
H (Humanization) : Harus diingat bahwa korban yang ditolong adalah manusia yang
mempunyai perasaan, karena itu semua tindakan hendaknya berdasarkan
perikemanusiaan.
I (Intensive care) : perawatan intensif di ICU, yaitu : tunjangan ventilasi : trakheostomi,
pernafasan dikontrol terus menerus, sonde lambung, pengukuran pH, pCO2 bila
diperlukan, dan tunjangan sirkulasi, mengendalikan kejang.
Keputusan untuk mengakhiri resusitasi
Keputusan untuk memulai dan mengakhiri usaha resusitasi adalah masalah medis,
tergantung pada pertimbangan penafsiran status serebral dan kardiovaskuler penderita.
Kriteria terbaik adanya sirkulasi serebral dan adekuat adalah reaksi pupil, tingkat kesadaran,
gerakan dan pernafasan spontan dan refleks. Keadaan tidak sadar yang dalam tanpa
pernafasan spontan dan pupil tetap dilatasi 15-30 menit, biasanya menandakan kematian
serebral dan usaha-usaha resusitasi selanjutnya biasanya sia-sia. Kematian jantung sangat
memungkinkan terjadi bila tidak ada aktivitas elektrokardiografi ventrikuler secara
berturut-turut selama 10 menit atau lebih sesudah RJP yang tepat termasuk terapi obat(3).
BAB III KESIMPULAN
Resusitasi Jantung Paru (RJP) atau Cardiopulmonary Resuscitation (CPR) adalah suatu tindakan darurat sebagai suatu usaha untuk mengembalikan keadaan henti nafas atau henti jantung (kematian klinis) ke fungsi optimal, guna mencegah kematian biologis
Peran RJP ini sangatlah besar, seperti pada orang-orang yang mengalami henti jantung tiba-tiba. Henti jantung menjadi penyebab utama kematian di beberapa negara. Terjadi baik di luar rumah sakit maupun di dalam rumah sakit. Diperkirakan sekitar 350.000 orang meninggal per tahunnya akibat henti jantung di Amerika dan Kanada. Perkiraan ini tidak termasuk mereka yang diperkirakan meninggal akibat henti jantung dan tidak sempat diresusitasi. Walaupun usaha untuk melakukan resusitasi tidak selalu berhasil, lebih banyak nyawa yang hilang akibat tidak dilakukannya resusitasi. Bantuan hidup dasar boleh dilakukan oleh orang awam dan juga orang yang terlatih dalam bidang kesihatan. Ini bermaksud bahwa RJP boleh dilakukan dan dipelajari dokter, perawat, para medis dan juga orang awam.
Oleh karena itu sangatlah penting untuk mengetahui dan memahami serta mampu melaksanakan bantuan hidup dasar ini. Pedoman pelaksanaan RJP yang dipakai adalah pedoman yang dikeluarkan oleh Amerikan Heart Assosiation. Amerikan Heart Assosiation merevisi pedoman RJP setiap lima tahun, dengan revisi terbaru pada tahun 2010. AHA merevisi dari A-B-C ke A-B-C-A-B, dan memberikan 2 algoritma bantuan hidup dasar yakni simple algoritma untuk masyarakat awam dalam bentuk sederhana agar mudah dipahami dan algoritma khusus untuk petugas kesehatan.