Penyakit Infeksi tropis akibat infeksi cacing
Nama Etiologi Manifestasi Klinis Jenis Diagnosa Terapi
Penyakit Cacing Tambang ( ankilostomiasi s, nekatoriasis, unseriasis) Necator americanus, Ancylostoma duodenale15 - Pruritus kulit (ground itch) - Dermatitis, makulopapula, vesikel - Batuk darah - Kembung, flatus,diare - Anemia 15 Tidak memiliki jenis Pemeriksaan laboratorium :
- Ditemukannya telur cacing tambang dalam tinja, sputum
- Anemia hipokrom mikrositer - Eosinofilia 15
Umum : Pemberian nutrisi yang baik, Suplemen Fe Spesifik :
1. Albendazol dosis
tunggal 400 mg
2. Mebendazol 100 mg, 2
x/ hari selama 3 hari
3. Tetrakloretilen 0,12
ml/kg BB dlm perut kosong maks 5 ml + 30 g MgSO4
4. Befanium hidroksinaftat
5 g 2 x/ hari selama 3 hari
5. Pirantel pamoat 10 mg/
kg BB / hr
6. Heksilresorsinol 1 gr
setelah pasien dipuasakan + 30 g MgSO4, diulang 3 jam kemudian4 Strongyloidiasi s Strongyloides stercoralis dan S. fulleborni 25 - Batuk (ronki kering) - Nyeri epigastrium - Anoreksia, mual, muntah - Meteorismus - Diare diselingi konstipasi - Malaise - Urtikaria/ dermatitis, gatal25 Tidak memiliki jenis
- larva cacing pada tinja / sputum dengan metode pelat agar
- pemeriksaan serologis : EIA8
- Obat pertama :
Tiabendazole 25 mg/ kgBB 2x sehari setelah makan, selama 2-3 hari
- Obat alternatif :
1. Albendazole : 2x400mg selama 3-7 hari, diulang 1 minggu
2. Ivermectin : 200 mg/ kgBB 3. cambendazole : 3x 500 mg/ hari selama 14 hari 9
Ascariasis Ascaris lumbricoides 15 - Batuk, batuk darah, pneumonitis ascaris - Sindrom Loeffler (demam, sesak napas, eosinofilia, terlihat iniltrat pada foto rontgen thoraks) - Mual, nafsu Tidak memiliki jenis (lihat lampiran siklus hidupnya) Pemeriksaan laboratorium : - Ditemukan eosinofilia pada fase pulmonal
- Adanya telur cacing pada tinja 15
1. Piperazin
a. BB 0-15 kg 1 g sekali sehari selama 2 hari
b. BB 15-25 kg 2 g sekali sehari selama 2 hari
c. BB 25-50 kg 3 g sekali sehari selama 2 hari
d. BB >50 kg 3 ½ g sekali sehari selama 2 hari
makan , diare/konstipasi. - Gejala alergik ( urtikaria, gatal-gatal) 15
setelah pasien dipuasakan + 30 g MgSO4, diulang 3 jam
kemudian 3. Pirantel pamoat 10 mg/ kg BB, maks 1 g 4. Levamisol 150 mg 5. Albendazol 400 mg 6. Mebendazol 100 mg, 2 x
/ hari selama 3 hari 4 Filariasis Wucheria bancrofti atau Brugia malayi15 - Demam, sakit kepala, muntah-muntah, nafsu makan ,lesu - Peradangan (limfangitis,limfad enitis,funikulitis,e pididimitis&orkitis ) - Obstruksi (varises saluran limfe) 25 Tidak memiliki jenis (lihat lampiran siklus hiduonya) - Pemeriksaan parasit
- Pemeriksaan darah tepi (leukositosis dengan eosinofilia 10-30%)
- Pemeriksaan serologi (antigen W.bancrofti)
- Pencitraan limfoskintigrafi (abnormalitas system limfatik) - USG Dopler skrotum pria &
payudara wanita (cacing dewasa yang bergerak aktif)
- Pemeriksaan darah yang terbaik hanya dilakukan malam hari 25
Pengobatan infeksi : - Dietilcarbamazine (DEC) 6mg/kgBB/hari selama 12 hari (WHO). Pengobatan penyakit : - operasi (limfangioplasti, prosedur jembatan limfe, transposisi flap omentum, eksisi radikal dan graft kulit, anastomosis pembuluh limfe tepi ke dalam, bedah
mikrolimfatik) 25 Schistosomiasis S. mansoni, S. hematobium, S. japonicum 25 - Masa tunas biologis : urtikaria/ edema angioneurotik, hemoptisis - Stadium akut (4-6 minggu setelah terinfeksi) : demam, keringat banyak, menggigil, batuk, limfadenopati generalisata, hepatosplenomega li. - Stadium kronik ( 6 bulan-beberapa tahun) : diare, nyeri perut, BAB berdarah, disuri, proteinuria 25 - Schistosomiasis vesikalis - Schistosomiasis intestinalis 25 (lihat lampiran siklus hidupsnya)
- Telur dalam sedimen tinja dan urin (
S. hematobium) jam 09.00-14.00
- Uji serologis ( 6-8 minggu dari paparan) :
a. Enzyme linked immune sorbent
assay ( ELISA)
b. Radioimmunoassay (RIA)
c. Indirect immunofluorescence test
(IFAT)
d. Gel precipitation techniques (GPT) e. Indirect haemagghttination test
(IHA)
f. Latex agglutination test (LAT) g.Circumoval precipitin test (COPT) h. Cercarienhullen reactions (CHR) i. Complement fixation test (CFT) j. Tes Western Blot
k. Fascon assay screening test (FAST) l. Immunoblot
m. Kolonoskopi/esofagoskopi, EKG S. mansoni dan S. japonicum 25
1. Praziquantel 2 x 20 mg /kgBB/hari (S. haematobium dan S. mansoni), 3 x per hari (S. japonicum)
2. Oxamniquine S. mansoni 12-15 mg/kg/hari
- Tindakan bedah untuk polip, splenektomi 25
Cutaneus larva migrant Ancylostoma braziliense, Ancylostoma caninum27 - Pruritus - Erupsi 18 Tidak memiliki jenis
- Anamnesis (riwayat bepergian) - Pengambilan darah tepi
eosinophilia
- X-ray dada infiltrate ke paru 27
Umum : terapi sistemik (oral),
agen Antihelmentics, terapi topikal
1. Oral
a. Tiobendazol oral :
50mg/kgBB/hari selama 2 hari b. Albendazole 400 mg selama 3 hari
2. Topikal
a.Semprotan kloretil pada lesi sampai beku / liquid nitrogen, Triclor Acetyl Acid (TCAA) 40%, ethyl chloride spray, carbon dioxide 60-70%. b. Benadryl atau krim anti-gatal (misalnya atau lotion kalamin Cortizone). 19,27
Taeniasis Genus
Taenia25
- Proglotid dalam tinja +,
- Rasa tidak enak pada lambung - Mual,
- Badan lemah, BB dan nafsu makan - Sakit kepala, pusing, - Konstipasi, diare, pruritus ani - Eosinofilia 25 - Taenia saginata - Taenia saginata asiatica - Taenia solium 25 (lihat lampiran siklus hidupnya)
- Pengeluaran proglotid secara aktif dari feses T. saginata
- Telur di tinja dengan hapusan
perianal menggunakan cellophane tape - Pemeriksaan skoleks setelah
pengobatan
- Proglotid gravid dengan pengecatan
camin/ teknik lactophenol 25 T. saginata T. solium Skoleks Tanpa rostellum Dengan rostellum Proglotid gravid Percabang an lateral uterus >16 Percabang an lateral uterus <12 Proglotid matur - Ovarium dengan 2 lobus - Sfingter vagina + - Ovarium dengan 2 lobus + 1 lobus tambahan - Sfingter vagina -1. Prazikuantel (Biltricide, cesol) 10 mg/kgBB + MgSO4 2 jam kemudian 2. Niclosamide (nicloside,
Yomesan (bayer) 2 g/ kali pada pagi hari saat perut kosong (dikunyah) 3. Albendazol (Albenza)
400 mg peroral 2x/ hari selama 8-30 hari
4. Mebendazol 600-1200 mg/ hari selama 3-5 hari 25
Penyakit akibat infeksi virus
Nama Etiologi Manifestasi klinis Jenis /
Grade
Diagnosa Terapi
Influenza Virus influenza
(orthomyxovirus)25
- Demam >38°C, menggigil
- Sakit kepala, sakit otot - Batuk, pilek - Sakit tenggorokan, suara serak 25 Influenza A, B, C 25
- Isolasi virus (hari pertama sakit) usap tenggorokan, usap hidung - Serologis uji fiksasi
komplemen/ inhibisi
hemaglutinasi ( titer sebanyak 4 x)
- Antibodi fluoresen tipe A 25
Oseltamivir 2x75 mg/ hari selama 5 hari 25
Avian Influenza Virus influenza
(orthomyxovirus)
tipe A (H5N1) 25
- Batuk, pilek, demam >38°C - Sefalgia, nyeri tenggorokan, mialgia, malaise - Diare, konjungtivitis, pneumonia, ARDS - Leukopenia, limfopenia, trombositopenia, ureum dan kreatinin 25
Tidak memiliki jenis
- Kultur dan identifikasi virus H5N1 - Uji Real Time Nested PCR untuk
H5
- Uji serologi :
1. imunofluorescence (IFA) test : antigen + menggunakan Ab monoclonal influenza A H5N1 2. uji netralisasi : titer Ab 4 x 3. uji penapisan :
a. rapid test deteksi influenza A b. HI test darah kuda untuk deteksi
H5N1
c. Enzyme Immunoassay (ELISA) deteksi H5N1
Umum : bed rest, imun,
pengobatan antiviral, perawatan respirasi, antiinflamasi,
imunomodulators. 25
Antiviral 48 jam pertama : a. Penghambat M2 (Amantadin, rimantidin 2x / hari 100 mg atau 5 mg/kgBB selama 3-5 hari) b. Penghambat neuramidase (WHO) (zanamivir, oseltamivir 2x75 mg selama 1 minggu) 11
- Hematologi ( leukopeni, limfositopeni, trombositopeni) - Kimia ( albumin, SGOT/ SGPT,
ureum& kreatinin, keratin kinase - Radiologi foto thoraks PA dan
lateral 25
a. Suspek Oseltamivir 2x75 mg/hari, simptomatik dan antibiotic
b. probable : Oseltamivir 2x75 mg/ hari selama 5 hari, steroid, antibiotik spektrum luas 4 Mumps Paramyxovirus 17 1. Pada tahap awal
(1-2 hari) : demam 38.5 – 40 °C, sakit kepala, nyeri otot,anoreksia, kaku rahang 2. Pembengkakan
kelenjar parotis 3 hari kemudian 3. Pembengkakan kelenjar submandibula, sublingual. 4 Tidak memiliki jenis
- Anamnesis ( kontak dengan penderita Mumps 2-3 minggu sebelumnya.
- Pemeriksaan Laboratorium (leukopenia, limfositosis relatif, kadar amylase 1 minggu kemudian dan normal dalam 2 minggu) - Pemeriksaan serum darah
Complement fixation antibodies (CF), Hemaglutination inhibitor antibodies (HI), Virus neutralizing antibodies (NT). 4
- Bed rest
- Diet makanan cair dan lunak - Antipiretik dan analgesik ( paracetamol)
- Kortikosteroid selama 2-4 hari & 20 ml convalescent
gammaglobulin mencegah orkitis. 17
Infeksi CMV Cytomegalovirus
17 Gejala umum :- Malaise, demam, sakit
tenggorokan,anoreksia, sakit perut dengan edema faring Pada neonatus - Hepatosplenomegali, iktertus, purpura, mikrosefali, kalsifikasi serebral dan korioretinitis Kelainan congenital : Clubfoot, tuli, strabismus, lengkung palatum yang tinggi 17
Tidak memiliki jenis
Isolasi virus dari urin, darah,
saliva/sputum atau bahan biopsi 17 a. Ganciclovir (D H P G – dihydroxy – 2 propoxy methyl –
guarine) menghambat sintesis DNA
Dosis intravena: 5 - 7,5 mg per kg berat badan
Dosis oral: untuk dewasa: 3 x 1 gr atau 6 x 500 mg.
b. Foscarnet (Fosfonoformate) Dosis intravena: 60 – 90 mg/kg BB/hari
c. Imunoglobulin yang
mengandung titer antibodi anti CMV yang tinggi
d. Valaciclovir terapi profilaksis.26
DHF Virus dengue yang
dibawa nyamuk
Aedes aegptii dan Aedes albopictus 17
Demam akut >40°C selama 2-7 hari, nyeri otot dan sendi,
- Anoreksia, malaise - Nyeri punggung, tulang, sendi
DHF 1 gejala di atas + uji bending +
DHF I DHF II DHF III DHF IV
25
- Anamnesis : riwayat keluarga - Darah :
1. Leukosit: hari ke 3 limfositosis relative (>45% dari total leukosit) dan limfosit plasma biru >15% total leukosit pada fase syok
2. Trombositopenia hari 3-8 (<100.000/ul)
- Umum : bedrest, diet makanan lunak, medikamentosa bersifat simtomatis (antipiretik golongan asetaminofen, eukinin atau dipiron), antibiotik bila infeksi sekunder 6,15
- Kasus Sindrom Syok Dengue : a. cairan kristaloid 10-20
DHF II gejala di atas + perdarahan spontan (purpura, petekie, hematemesis, ekimosis, melena, epitaksis) DHF III gejala di atas + kegagalan sirkulasi DHF IV syok berat + tekanan darah dan nadi tidak terukur 17
3. hematokrit ≥ 20% pada hari ke 3 4. IgM terdeteksi hari ke 3-5
5. IgG terdeteksi pada hr ke 14 (infeksi primer), hari ke 2 (infeksi sekunder)
- Radiologis posisi lateral dekubitus kanan, ada Efusi Pleura 15
nl/kgBB, bila renjatan teratasi ( TD siastolik 100mmHg dan nadi 100x/ menit) dikurangi jadi 7ml/kgBB/jam dan dikurangi sampai 3 ml/kgBB/jam. Bila renjatan tidak teratasi , cairan kristaloid menjadi 20-30ml/kgBB
b. oksigen 2-4 liter/menit
c. NaCl/ ringer laktat bila renjatan teratasi 6
(lihat lampiran)
HIV-AIDS Virus HIV
(Human Immunodeficiency Virus) 4 Infeksi oportunistik : Cytomegalovirus (CMV) selain hati, limpa,kelenjar getah bening Retinitis ( fungsi penglihatan ) Ensefalopati HIV
Herpes simplek, ulkus kronik, bronchitis, pneumonitis, esofagitis
Isosporiasis,dengan diare kronik (lebih dari 1 bulan)
Kandidiasis bronkus, trakea atau paru, esophagus Leukoensefalopati multifokal progresif Limfoma Burkit, Limfoma imunoblastik,
Limfoma primer pada otak Mikobakterium avium kompleks, Mikobakterium tuberculosis Pneumonia Tidak memiliki jenis
Pemeriksaan terhadap antibody HIV :
- Teknik ELISA
- Dot-blot immunobinding assay Deteksi virus HIV :
- Isolasi dan biakan virus - Deteksi antigen
- Deteksi materi genetik dalam darah pasien 17
A. Terapi antiretroviral (ARV) - Nucleoside reverse transcriptase inhibitor a. Stavudin : >60 kg : 2 x 40 mg <60 kg : 2 x 30 mg b. Lamivudin : 2 x 150 mg <50 kg : 2 mg/kg, 2x/hari c. Zidovudin : 2 x 300 mg atau 2 x 250 mg d. Didanosin : >60 kg : 2 x 200 mg atau 1 x 400 mg <60 kg : 2 x 125 mg, atau 1 x 250 mg - Nucleotide reverse transcriptase inhibitor - Non-nucleoside reverse transcriptase inhibitor a. Nevirapin : 1 x 200 mg selama 14 hari dilanjutkan 2 x 200 mg b. Efavirenz : 1 x 600 mg di malam hari - Inhibitor protease Nelvinafir : 2 x 1250 mg 25
B. Terapi pengobatan penyakit penyerta
Pneumocystis carinii, pneumonia rekuren Sarkoma Kaposi Septicemia Salmonella rekuren Toksoplasmosis otak Wasting syndrome25
C. Terapi suportif makanan yang mempunyai nilai gizi yang lebih baik, dukungan psikososial, dukungan agama, tidur yang cukup, menjaga kebersihan 4 Chikungunya Virus Chikungunya 17 - Demam tinggi >40°C 2-5 hari, menggigil - Sakit kepala, punggung, sendi - Mual, muntah
- Nyeri mata, timbulnya rash/ ruam kulit 2-3 hari
17
Tidak memiliki jenis
- Pemeriksaan titer antibody 4 kali lipat
- Isolasi virus
- Deteksi virus dengan PCR 17
- Bed rest, minum banyak air -.Analgetika (Paracetamol) 17
LAMPIRAN Tatalaksana DBD I
Algoritma Syok Dengue Dengan Pendarahan
DBD derajat III/IV - Epistaksis tidak terkendali
Pendaharan spontan, massif -Perdarahan otak - Hematemesis Oksigen 2-4 liter/menit
- RL 20 ml/kgBB/jam : 30-120 menit - Darah perifer lengkap
- Analisa gas darah - Hemostasis
TD , nadi , diuresis TD sistolik (>100 mmHg) Cairan Koloid (plasma ckpander) :
10-20 ml/kgBB/hari tetesan cepat
Max 1-1,5 L/24 jam RL 10 ml/kgBB/jam (60’-120’)
RL 4-6 jam/kolf
?? 4 jam/kolf, bila masuk 1 liter koloid ?? 6 jam/kolf, bila masuk 1,5 liter koloid Bila perlu beri inotropik (+)
(Dopamin/Dobutamin/Epinephrin)
KID (=DIC) positif KID (=DIC) negatif
- Heparinisasi - Transfusi Komponen darah
- Transfusi komponen darah - PRC (Hb < 10 g %)
?? FFP - Hb,Ht, Trombo tiap 4-6 jam
?? PRC (Hb < 10 g%) - TC. (Trom. <100.000)
?? TC (Trom. < 100.000) - Ulang hemostasis 24 jam
- Hb, Ht, Trombo tiap 4-6 jam kemudian (bila masih
- Ulang hemotasis 24 jam pendarahan)
kemudian Syok Dengue
Algoritma Syok Dengue Tanpa Pendarahan TANPA PERDARAHAN SPONTAN
Dbd Std III/IV/Syok - Oksigen 2-4 liter/menit
- Periksa darah perifer lengkap - Analisa gas darah
- Hemostasis
- TD ,Nadi , Diuresis TD sistolik (100 mmHg) - Cairan koloid (plasma ekpander)
10-20 ml/kgBB/hari tetesan cepat max : -500 ml/2 jam
RL 10 ml/kgBB/jam (60’-120’) 1-1,5 liter/24 jam
-RL 4-6 jam/kolf TD, nadi (normal), Diuresis
- Bila perlu vasopresor
(Dopamin/Dobutamin/Epinephrin)
- Hb, Ht, Tromb. Tiap 6 jam (pasca syok) Infus RL 4 jam/kolf
TD, Nadi (normal), dieresis - RL 4 jam/kolf
- Hb, Ht, Tromb tiap 6 jam (pasca syok)
Catatan : 1 kolf RL = Ringer Laktat 500 ml Keterangan :
FFP = Fresh Frozen Plasma PRC = Packed Red Cell TC = Thrombocyte concentrate
Penyakit Infeksi Tropis akibat Protozoa dan Spirochetal
Nama Etiologi Manifestasi klinis Jenis Diagnosa Terapi
Infeksi Protozoa Malaria Plasmodium - Plasmodium vivax, - Plasmodium falciparum, - Plasmodium malariae, - Plasmodium - DIDERITA ( dingin menggigil, demam 40°,berkeringat, ikterus, anemia) 15 - Plasmodium vivax malaria tertiana - Plasmodium falciparum malaria
- Anamnesis (tempat tinggal endemic malairia,riwayat bepergian ke daerah malaria) - Pemeriksaan tetes darah (adanya
parasit malaria) - Tes antigen P-F test
- Pemberian golongan Artemisinin, pengobatan ACT (Artemisinin base Combination Therapy)
- Obat non-ACT
Klorokuin Difosfat/Sulfat 25mg basa/kg BB, Sulfadoksin-Pirimetamin (SP) , Kina Sulfat 3x10 mg BB selama 7hari 15,25
ovale 15 tropika - Plasmodium malariae - Plasmodium ovale 25 - Tes Serologi - Pemeriksaan PCR (polymerase chain reaction)
- Ditemukan cincin plasmodium
15,25
1. 80 mg Arthemether dan 480 mg
lumefantrine / 2x pada saat
ditegakkan diagnosis awal,
kemudian diikuti pada jam ke 8,24, dan 48
2. Artesunat dan Meflokuin
Dosis : 4 mg/kgBB/hari artesunat dan 25 mg/kgBB/hari, diberikan 15 mg/kgBB pada hari keduan, dan 10 mg/kgBB pada hari ketiga30 Amebiasis Entamoeba
histolytica 25
- Carrier tidak ada gejala klinis
- Amebiasis intestinal ringan nyeri perut ringan, diare ringan (4-5 x/ hari, tinja berbau busuk)
- Amebiasis intestinal sedang tinja disertai lendir dan darah, demam, malaise
- Disentri Ameba Berat diare disertai darah (15 x/ hari), demam (40°C-40,5°C), mual, anemia - Disentri Ameba Kronik serangan ringan, neurasthenia 25 - Carrier - Amebiasis intestinal ringan - Amebiasis intestinal sedang - Disentri Ameba Berat - Disentri Ameba Kronik 25
- Pemeriksaan tinja sedikit leukosit, trofozoit +
- Endoskopi
- USG membedakan dengan neoplasma
- Foto kolon dengan barium enema - Pemeriksaan uji serologi:
a. Enzyme linked immune sorbent
assay ( ELISA)
b. Indirect immunofluorescence
test (IFAT)
c. Gel precipitation techniques
(GPT)
d. Latex agglutination test (LAT) 25
A. Carrier obat amebisid luminal:
1. Iodoquinol 3x 650 mg sehari selama 20 hari
2. Paromomycin 3x 500 mg sehari selama 10 hari
3. Diloksanit furoat 3x 500 mg sehari selama 10 hari
4. Diyodohidroksilin 3x600 mg sehari selama 10 hari
B. Disentri ameba ringan-sedang :
Metronidazole 750 mg per oral/ intravena 3x/ hari selama 5-10 kali + amebisid luminal, seperti :
a.Tinidazol 2 g/ hari selama 2-3 hari b.Ornidazol 2 g/ hari selama 3 hari
C. Disentri ameba berat
Obat amebisid + transfuse darah + transfuse cairan elektolit
Emetin 1 mg/kgBB/hari selama 3- 5 hari
D. Disentri Ameba Kronik
a. Metronidazole 750 mg per oral/ intravena 3x/ hari selama 5-10 kali + emetin
b. Klorokindifosfat 1 g/hari selama 1-2 hari,
c. Pungsi abses apabila > 5 cm 25 Leishmania sis Leishmania : -. Leishmania donovani -. Leishmania tropica -. Leishmania braziliensis2 Leishmaniasis visceral : a. Demam menjadi intermitten b. Splenomegali, limfadenopati - Leishmania donovani leishmaniasis visceral atau kala azar - Leishmania tropica Leishmaniasis visceral :
1. Menemukan parasit dalam sediaan darah langsung, biopsy hati, limpa, kelenjar limfe dan pungsi sumsum tulang
2. Pembiakan dalam medium
Leishmaniasis visceral :
1. Natrium antimonium glukonat, etilstibamin, diamidin, pentamidin, amfoterisin B dan stilbamidin 2. Bed rest dan makanan yang
c. Anemia dan leucopenia d. Disentri e. Anoreksia dan kakeksia f. Dengan infeksi sekunder kankrum oris dan noma Leishmaniasis kulit: a. Hyperplasia sel RE di porte d’entrée b. Macula,papul,ul kus parut yang kecil c. Ditambah infeksi sekunder Leishmaniasis mukokutis : a. Hyperplasia sel RE di porte d’entrée b. Macula,papul,ul kus secret + parasit granuloma c. Nekrosis d. Dengan infeksi sekunder destruksi tulang rawan pada hidung dan telinga 28 leishmaniasis kulit atau oriental sore - Leishmania braziliensis leishmaniasis mukokutis atau Espundia 2 NNN
3. Inokulasi bahan pada binatang percobaan 4. Reaksi imunologi
a. Uji aglutinasi langsung (Direct Agglutination Test)
b. ELISA mendeteksi antigen
c. Western blot deteksi antigen
d. Polymerase Chain Reaction
Leishmaniasis mukokutis dan tropica :
1. Menemukan parasit dalam sediaan apus/ sediaan biopsy dari tepi ulkus 2. Pembiakan dalam
medium NNN 3. Reaksi imunologi 28
mengandung kadar protein tinggi dan vitamin
3. Transfusi darah bila anemia berat dan pendarahan mukosa
Leishmaniasis kulit
1. Salep yang mengandung paromomisin
2. Alopurinol
3. Luka multipel neostibosan
Leishmaniasis mukokutis :
1. Terapi IV dengan etilstibamin 2. Natrium antimonium tartrat dan
stibofen 3. Amfoterisin B
4. Antibiotik infeksi sekunder 2,28
Toxoplamos is
Toxoplasma gondii 3
Infeksi akut pada pasien
imunokompeten :
Demam, malaise, keringat malam, nyeri otot, sakit tenggorokan, eritema makulopapular, hepatomegali,
Tidak memiliki jenis
Biopsi otak atau sumsum tulang adanya takizoit toksoplasma Tes serologi :
a. Tes warna Sabin Feldman dan tes hemaglutinasi tidak langsung ( IHA ) untuk deteksi antibody IgG b. Tes anti fluoresen tidak
Piremetamin teratogenik
Dosis : 50 – 75 mg/hari untuk dewasa selama 3 hari, dikurangi menjadi 25 mg/ hari.
Kombinasi dengan asam folinik untuk mencegah trombositopenia dan leukopenia. Dosis : 2- 4 mg/hari
splenomegali, korioretinitis unilateral
Infeksi akut pada pasien imunokompromais : Ensefalitis, meningoensefalitis, miokarditis, pneumonitis Infeksi kongenital : Strabismus, korioretinitis, ensefalitis, mikrosefalus, hidrosefalus, retardasi psikomotor, kejang, anemia, ikterus, hipotermia, trombositopenia, diare, pneumonitis, kalsifikasi serebral 25
langsung ( IFA ) dan tes ELISA untuk deteksi antibody IgG dan IgM CT Scan otak gambaran
cincin multipel pada ganglia basal dan corticomedullary junction
MRI
Polymerase Chain Reaction (PCR)1
Kombinasi dengan sulfonamide 50 – 100 mg/kgBB/hari selama beberapa minggu atau bulan.
Spiramisin profilaktik
Dosis : 100 mg/kgBB/hari selama 30-45 hari
Klindamisin bukan untuk bayi dan
wanita hamil.
Dosis : 450 mg 3 kali per hari 25
Giardiasis Giardia intestinalis (Giardia lamblia, Giardia duodenalis).25
- Mual yang hilang-timbul
- Bersendawa
- Pengeluaran gas yang meningkat (flatulensi) - Rasa tidak enak di
perut
- Tinja yang sangat
banyak dan berbau busuk
- Diare. 25
Tidak memiliki jenis
1. Pemeriksaan laboratorium terhadap tinja segar ditemukan trofozoit dan kista 2. Enterotest atau
duodeno-jejunal junction parasit 3. Pemeriksaan antigen
G.lamblia 25
Tinidazol dosis tunggal 2 gram pada
orang dewasa atau 30-35 mg/kg pada anak
Metronidazol
Dosis dewasa : 3 x 250 mg sehari selama 7 hari
Dosis anak : 3 x 2 mg/kg selama 7 hari
Kuinakrin per-oral (melalui
mulut)menimbulkan gangguan saluran pencernaan
Dosis dewasa : 3 x 100 mg/hari Dosis anak : 3 x 2 mg/kg selama 7 hari
Kuinakrin + paramomisin ibu
hamil
Furazolidon bentuk sirup,
efektivitas
Dosis dewasa : 4 x 100 mg/hari Dosis anak : 4 x 1,25 mg/kg selama 7 hari 25
asis a. Trichomo nas tenax b. Trichomo nas hominis c. Trichomo nas vaginalis25 - Infeksi saluran pernapasan - Odinofagia dan erosi esophagus - Empiema, infeksi bronkus paru Trichomonas hominis - Dianggap infeksi penyerta Trichomonas vaginalis - Deskuamasi sel epitel vagina - Leucorrhoea atau fluor albus - Colpitis macularis (strawberry cervix) dan eritema pada vagina dan vulva - Vaginitis, petechiae, pruritus vagina/ vulva - Disuria,dispareunia Uretritis
Pada pria uretritis, prostatitis, prostate-vesikulitis,balanoprosta titis,epididimitis, dan infertilities 25 as tenax di bagian mulut b. Trichomon as hominis di usus besar c. Trichomon as vaginalis 25 Trichomonas hominis 1. Pemeriksaan langsung sediaan basah (eksudat dari rongga mulut atau saluran pernapasan) 2. Kultur parasit 3. Teknik PCR
b. Trichomonas vaginalis
1. Adanya parasit T.vaginalis dalam secret
vagina,uretra,prostat,urin 2. Pembiakan secret vagina
dalam medium yang sesuai (in pouch system)
a. Medium cair : medium Diamond / medium thioglycolate b. Medium padat : modified Columbia agar 3. PCR-ELISA 25
- Metronidazol dan nitromidazol
b. Trichomonas homini
- Metronidazol, furazolidon
c. Trichomonas vaginalis
Prinsip : membersihkan mukosa vagina - Metronidazol 2 x 500 mg/ hari selama 5-7 hari atau dosis tunggal 2 g.
- Acidifying doushes ( 2 sendok makan cuka putih per liter air ) atau acidifying gels atau foams 2 kali seminggu pada vagina 25
Penyakit Spirochetal
Yaws Treponema
perteneu 29 Fase awal (3-6
bulan) : muncul papula, jaringan lunak seperti tumor (granuloma setelah luka sembuh) di muka, lengan, tungkai. Nyeri tulang, lesi tulang
Fase lanjut (5 tahun) : hyperkeratosis
Tidak memiliki jenis
- Pemeriksaan mikroskopik langsung FA dari eksudat lesi primer/sekunder. - Test serologis nontrepanomal : VDRL (Venereal Disease Research Laboratory), RPR (Rapid Plasma Reagen) reaktif di stadium awal penyakit menjadi non reaktif beberapa tahun kemudian. - Test serologis trepanomal: FTA-ABS (Fluorescent
Trepanomal Antibody – Absorbed), MHA-TP (Microhemagglutination assay for antibody to T. pallidum)
- Penisilin :
a. >10 tahun injeksi dosis tunggal benzathine penicillin G (Bicillin) 1,2 juta unit IM
b. < 10 tahun 0,6 juta unit
- Untuk yang alergi penicillin, diberikan erythromycin, tetracycline, doxycycline29
plantar, hidung,
tulang, palmar. 29 biasanya tetap reaktif seumur hidup.
29 . Leptospirosi s Leptospira interrogans - L. icterohaemorh agiae tikus - L. canicola anjing - L. Pomona sapi dan babi 15 Demam >39°,menggigil,sakit kepala,meningismus,a noreksia,mialgia,conju ctival,suffusion,mual, muntah,nyeri abdomen,ikterus,hepat omegali,ruam kulit,fotopobia 15 Tidak memiliki jenis
Anamnesis (pekerjaan, demam, sakit kepala frontal)
Pemeriksaan fisik (demam,
bradikardi, hepatomegali, nyeri tekan otot, ruam pada kulit, dll)
Pem. Lab
- Darah (leukositosis, neutrofilia dan LED yang tinggi)
- Urin (proteinuria, leukositoria, sedimen sel thorak) 23
Antibiotic (penisilin G 1,5 juta unit setiap 6 jam selama 5-7 hari, streptomisin, tetrasiklin kloramfenikol, eritromisin, siprofloksasin) 23
Penyakit Infeksi Tropis akibat Kokus gram positif
Nama Etiologi Manifestasi klinis Jenis Diagnosa Terapi
Infeksi Staphylococcal Tymphanoscler osis Belum diketah ui pasti 12
- Plak putih pada membran timpani - Gangguan pendengaran – tuli konduktif 12 1.Myringosc lerosis mengen ai membran timpani 2.Intratymp
Pada pemeriksaan otoskopi gambaran semisirkuler atau seperti sepatu kuda yang berwarna putih pada membrane timpani
Audiometri, dapat menentukan
- Rekonstruksi osikular a. Stapedektomi
anic tympanosc lerosis mengenai telinga tengah lain.12
derajat dan tipe gangguan pendengaran Timpanometri CT Scan menegakkan diagnosis12 Infeksi superficial termasuk folliculitis, hidradenitis supuratif, karbunkel. Staphyl ococcus aureus22 Folikulitis Superfisialis
- Rasa gatal dan rasa terbakar daerah rambut
- Makula eritematosa disertai papula atau pustule
- Pertumbuhan rambut tidak terganggu Karbunkel
- Nyeri pada daerah
lesi, malaise
- Lesi infiltrate kecil nodus-nodus eritematosa kerucut pecah
- Bintik putih pada tempat rambut keluar
- Bergerombol
Hidradenitis Supurativa
- Gatal dan nyeri - Timbul nodus merah
- Abses multipel sekret sinus dan fistel 22 Tidak memiliki jenis Folikulitis Superfisialis : 1. Pemeriksaan kulit
2. Pemeriksaan bakteriologis dari sekret lesi (dengan pewarnaan gram) Karbunkel : 1. Pemeriksaan kulit 2. Pemeriksaan darah : leukositosis 3. Pemeriksaan bakteriologis dari sekret lesi
Hidradenitis Supurativa
1. Pemeriksaan kulit
2. Pemeriksaan darah dan uji resistensi
3. Biopsi kelenjar 22
Folikulitis Superfisialis
1. Menjaga kebersihan umum 2. Makanan tinggi protein dan kalori 3. Antibiotik :
a. Eritromisin ( 3 x 250 mg selama 7-14 hari) b.Penisilin ( 600.000-1,5 juta IU
intramuskular selama 7-14 hari) c. Topikal : Kemicetin 2 %
Karbunkel :
Umum :
a. Usaha untuk mengatasi faktor predisposisi seperti obesitas, DM, hiperhidrosis
b. Menjaga kebersihan luka Khusus :
1. Topikal : salep iktiol 10%
2. Lesi matang, diinsisi dan aspirasi, drainase lalu dikompres
3. Eritromisin 4 x 250 mg selama 7 -14 hari 4. Penisilin 600.000 IU selama 5 -1 0 hari
Hidradenitis Supurativa
Umum : Hilangkan predisposisi seperti : 1. Trauma pencabutan rambut ketiak 2. Penggunaan obat perontok rambut 3. Penggunaan deodorant
4. Memakai baju terlalu sempit 5. Hiperhidrosis
Khusus :
1. Antibiotik :
a. Eritromisin 1-2 g/hari selama 7-10 hari b. Sefalosporin 1-1,5 g/hari selama 7-10
hari
c. Penisilin 1,2-1,8 juta unit selama 7-14 hari
d. Prednison 40-60 mg/hari e. Amoksilin 4 x 500 mg per hari
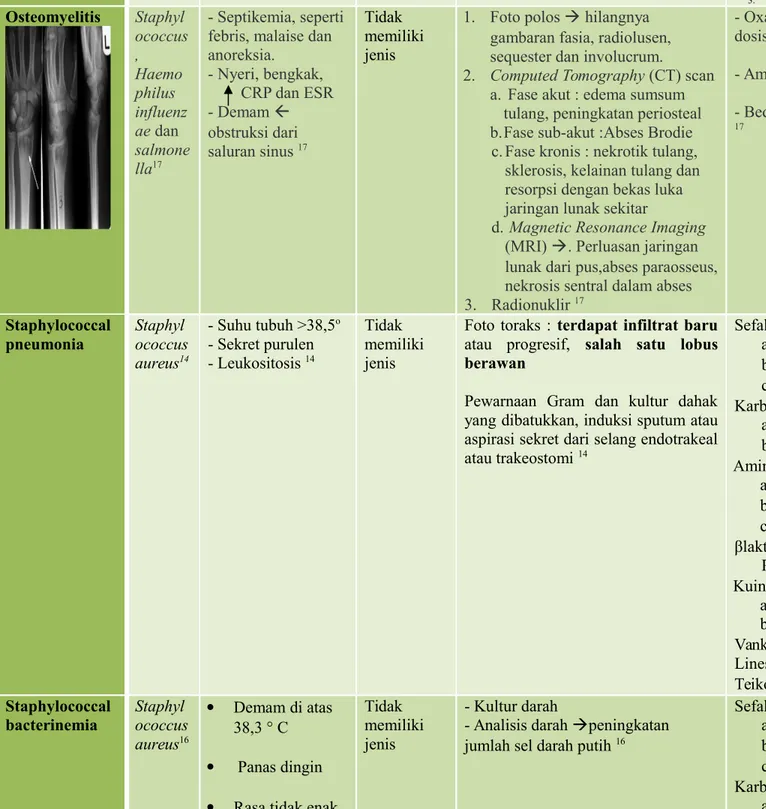
3. Insisi dan drainase jika terbentuk abses 22 Osteomyelitis Staphyl ococcus , Haemo philus influenz ae dan salmone lla17 - Septikemia, seperti febris, malaise dan anoreksia. - Nyeri, bengkak, CRP dan ESR - Demam obstruksi dari saluran sinus 17 Tidak memiliki jenis
1. Foto polos hilangnya gambaran fasia, radiolusen, sequester dan involucrum. 2. Computed Tomography (CT) scan
a. Fase akut : edema sumsum tulang, peningkatan periosteal b.Fase sub-akut :Abses Brodie c. Fase kronis : nekrotik tulang,
sklerosis, kelainan tulang dan resorpsi dengan bekas luka jaringan lunak sekitar
d. Magnetic Resonance Imaging (MRI) . Perluasan jaringan lunak dari pus,abses paraosseus, nekrosis sentral dalam abses 3. Radionuklir 17
- Oxacillin, nafcillin, cefazolin , atau vankomisin dosis tinggi.
- Aminoglikosida, atau sebuah fluorokuinolon - Bedah (drainase dan mengeluarkan tulang mati)
17 Staphylococcal pneumonia Staphyl ococcus aureus14 - Suhu tubuh >38,5o - Sekret purulen - Leukositosis 14 Tidak memiliki jenis
Foto toraks : terdapat infiltrat baru atau progresif, salah satu lobus
berawan
Pewarnaan Gram dan kultur dahak yang dibatukkan, induksi sputum atau aspirasi sekret dari selang endotrakeal atau trakeostomi 14
Sefalosporin G3 nonpseudomonal a. Sefepim 1-2 gr setiap 8-12 jam b. Seftasidim 2 gr setiap 8 jam c. Sefpirom 1 gr setiap 8 jam Karbapenem
a. Meropenem 1 gr setiap 8 jam b. Imipenem 500 mg setiap 6 jam Aminoglikosida
a. Gentamisin 7 mg/kgBB/hr b. Tobramisin 7 mg/kgBB/hr c. Amikasin 20 mg/kgBB/hr βlaktam / penghambat β laktamase
Piperasilin-tasobaktam 4,5 g tiap 6 jam Kuinolon antipseudomonal
a. Levofloksasin 750 mg/hari b. Siprofloksasin 400 mg/ 8 jam Vankomisin 15 mg/kgBB/12 jam
Linesolid 600 mg setiap 12 jam Teikoplanin400 mg / hari 14,16 Staphylococcal bacterinemia Staphyl ococcus aureus16 Demam di atas 38,3 ° C Panas dingin
Rasa tidak enak
Tidak memiliki jenis
- Kultur darah
- Analisis darah peningkatan jumlah sel darah putih 16
Sefalosporin G3 nonpseudomonal a. Sefepim 1-2 gr setiap 8-12 jam b. Seftasidim 2 gr setiap 8 jam c. Sefpirom 1 gr setiap 8 jam Karbapenem
Sakit perut Mual dan Muntah Diare Kegelisahan Sesak napas Kebingungan 16
b. Imipenem 500 mg setiap 6 jam Aminoglikosida
a. Gentamisin 7 mg/kgBB/hr b. Tobramisin 7 mg/kgBB/hr c. Amikasin 20 mg/kgBB/hr βlaktam / penghambat β laktamase
Piperasilin-tasobaktam 4,5 gr setiap 6 jam Kuinolon antipseudomonal
a. Levofloksasin 750 mg/hari b. Siprofloksasin 400 mg/ 8 jam Vankomisin 15 mg/kgBB/12 jam
Linesolid 600 mg setiap 12 jam Teikoplanin400 mg / hari 16 Infeksi Streptococcal Demam rematik streptoco ccus β hemolitik us grup A 21 Kardiak : - Murmur - Gagal jantung kongestif - Perikarditis Non kardiak : - Poliartritis - Khorea Sydenham kedutan di luar kesadaran - Erithema marginatum - Nodul subkutan - Nyeri perut, epistaksis, demam > 39 °C, - Tromboemboli - Anemia hemolitik kardiak - Aritmia atrium 21 Tidak memiliki jenis
- Pada pemeriksaan fisikgangguan bunyi jantung atau takikardia (jantung berdetak > 100x/menit) diluar terjadinya demam
- Pemeriksaan darah rutin - ASTO
- CRP
- Kultur ulasan tenggorokan - Echocardiografi 21
1. Tirah baring dan mobilisasi (kembali ke
aktivitas normal) secara bertahap
2. Pemberantasan terhadap kuman
streptokokkus dengan pemberian antibiotic penisilin atau eritromisin. Untuk profilaksis atau pencegahan dapat diberikan antibiotic penisilin benzatin atau sulfadiazine
3. Antiinflamasi (antiperadangan).
Antiperadangan seperti salisilat dapat dipakai pada demam reumatik tanpa karditis (peradangan pada jantung) 21
Penyakit Infeksi Tropis akibat Basil gram negative
Nama Etiologi Manifestasi klinis Jenis Diagnosa Terapi
Infeksi saluran kemih Pseudomonas,Pr oteus, Klebsiella, Escherichia Coli, Enterobacter, Staphylococcus epidemidis, enterococci 17 1. Nyeri dan
rasa panas saat berkemih 2. Spasme pada area kandung kemih dan suprapubis 3. Hematuria 4. Nyeri punggung, panggul dan pinggang 5. Demam, menggigil 6. Malaise, pusing 7. Mual dan muntah 17 Tidak memiliki jenis 1. Urinalisis
a. Leukosuria: positif bila > 5 leukosit/ lapang pandang besar (LPB) sedimen air kemih
b. Hematuria: positif bila terdapat 5-10 eritrosit/LPB sedimen air kemih.
2. Mikroskopis
3. Biakan bakteri
4. Hitung koloni: 100.000
koloni per milliliter urin dari specimen.
5. Tes dipstick multistrip : a. WBC (tes esterase
lekosit) piuria
b. Griess pengurangan nitrat urin normal menjadi nitrit).
6. Tes Penyakit Menular
Seksual (PMS) : uretritia akut
7. Urogram intravena
(IVU), sistoskopi, Pielografi (IVP), dan ultrasonografi infeksi traktus urinarius, adanya batu, massa renal /abses, hiperplasie prostate, infeksi resisten. 17
1. Agens antibacterial
2. Terapi Infeksi Saluran Kemih (ISK) pada usia
lanjut dapat dibedakan atas:
1. Terapi antibiotika dosis tunggal
2. Terapi antibiotika konvensional: 5-14 hari
3. Terapi antibiotika jangka lama: 4-6 minggu
4. Terapi dosis rendah untuk supresi
3. Sulfisoxazole (gastrisin), trimethoprim/
sulfamethoxazole (TMP/SMZ, bactrim, septra),
4. Ampicillin atau amoksisilin
5. Pyridium, analgesic untuk mengurangi
ketidaknyamanan akibat infeksi. 25
Demam typhoid
Salmonella
typhis25 - dalam minggu pertama :
- tipoid - pratipoid 18
-Pemeriksaan rutin
(leukopenia,leu
-bedrest & diet
demam, nyeri kepala, pusing, nyeri otot, anoreksia, mual, muntah, obstipasi/diare, batuk dan epistaksis. - Dalam minggu kedua : demam, bradikardi relatif , lidah tifoid (kotor di tengah,merah di tepi dan ujung dan tremor), hepatomegali splenomegali, meteorismus, samnolen-koma 25 kositosis,anemia ringan,trombositopenia,aneosin ofilia,SGOT & SGPT meningkat)
- Uji Widal naik sampai 4 kali lipat
- Uji typhidot (mendeteksi antibody IgM & IgG) - Uji IgM Dipstick
- Kultur darah minggu ke 2 - Kultur feses minggu ke 3 10
Tiamfenikol 4x500mg/hari , kotrimoksazol , ampisilin dan amoksisilin,azitromizin)
-Kombinasi antimikroba (kortikosteroid)
-Pada wanita hamil (ampisilin,amoksisilin & setriakson)
25 Disentri bacilli Shigella -. S. dysentriae -. S. flexneri -. S. bondii -. S. sonnei 25
- Muntah dan diare - Suhu badan subnormal - Dehidrasi - Renjatan septic - Sakit perut di sebelah kiri dan tenesmus
- Adanya lendir dan darah dalam tinja25
Tidak memiliki jenis
-. Rectal swab
-. Polymerase chain reaction -. Immunoassay
-. Sigmoidoskopi 17,25
Prinsip : istirahat, mencegah atau memperbaiki dehidrasi, pada kasus berat pemberian antibiotika :
1. Ampisilin 4 x 500 mg/hari selama 5
hari
2. Trimetoprimsulfametoksazol 2 x 960
mg/ hari selama 3 – 5 hari
3. Siprofloksasin 2 x 500 mg/hari
selama 3 hari
4. Azitromisin 1 g dosis tunggal
5. Sefiksim 400 mg/ hari selama 5 hari
6. Asam nalidiksik 3 x 1 g/ hari 25
Kolera Vibrio cholerae25 - Diare yang encer
tanpa tenesmus - Tinja menjadi cairan putih keruh - Muntah tanpa mual - Kejang otot 2 biotipe : Klasik El tor Tiap biotipe dibagi 2 serotipe : Inabawa dan Ogawa25 Bakteriologis manifestasi klinis Bakteriologis
- Rectal swab + diawetkan
dalam pepton alkali koloni yang oksidase-positif berwarna kuning25
- Rehidrasi, koreksi gangguan elektrolit dan
bikarbonat
- Terapi anti microbial 24,25
Terapi Lini pertama Alternatif Dewas a -Tetrasiklin 500 mg per oral 4x/hari selama 3 -Siprofloksasin 1000 mg per oral dosis tunggal
(fibrilasi, fasikulasi kejang klonik) - Dehidrasi berat 25 hari -Doksisiklin 300 mg per oral dosis tunggal
4x/hari selama 3 hari
-Trimetoprimsulfametoksasole ( 5 mg/kg trimetroprom + 25 mg/kg sulfametoksasol) per oral 2x/hari selama 3 hari -Furazolidon 100 mg per oral 4x/hari selama 3 hari
Anak -Tetrasiklin 12,5 mg per oral 4x/hari selama 3 hari -Doksisiklin 6mg/kg per oral dosis tunggal
-Eritromisin 10 mg/kg per oral 3x/hari selama 3 hari
-Trimetoprimsulfametoksasole ( 5 mg/kg trimetroprom + 25 mg/kg sulfametoksasol) per oral 2x/hari selama 3 hari -Furazolidon 1,25 mg/kg per oral 4x/hari selama 3 hari
Pertusis Bordetella pertussis13 Stadium kataral : 1-2 minggu Lakrimasi, batuk ringan pada malam hari, panas diagnosis belum dapat ditegakkan Stadium paroksismal : 2-4 minggu Batuk khas : 5-10 kali batuk kuat selama ekspirasi diikuti usaha inspirasi
“whoop” (udara
dihisap secara kuat melalui glottis yang sempit). Mukanya Tidak memiliki jenis
a. Pertusis dapat didiagnosis selama stadium paroksismal b. Leukositosis
(20.000-50.000/mm3 darah) dengan
limfositosis
c. Foto thoraks infiltrate perihiler, atelaktasis atau empiema.
d. Apus nasofaring yang dibiak pada media Bordet-Gengou. “Direct fluorescent antibody staining “
e. Diagnosis serologis : penentuan antibody toksin pertusis dari sepasang serum
f. ELISA terhadap
Drug of choice :
Eritromisin : 50 mg/ kgBB/hari selama 14 hari dapat mengeliminasi organism pertusis dari nasofaring dalam 3-4 hari
Suportif : Menghindarkan faktor-faktor yang
menimbulkan serangan batuk, mengatur hidrasi dan nutrisi
a. Oksigen diberikan pada distress pernapasan akut/kronik
b. Penghisapan lendir terutamapada bayi dengan pneumonia dan distress pernapasan
c. Betametason dan salbutamol (albuterol) dapat mengurangi batuk paroksismal yang berat
merah atau sianosis, mata menonjol, lidah menjulur, lakrimasi, Petekia pada kepala dan leher atau pendarahan konjungtiva Emesis Apatis, berat badan Stadium Konvalesens : 1-2 minggu Episode paroksimal Batuk menetap beberapa bulan Ronki difus 13 “filamentous hemoaglutinin (FHA)” dan toksin pertusis (TP) :
- IgM-FHA dan IgM-TP serum tidak bernilai dalam penentuan seropositif respon imun primer, disebabkan oleh penyakit atau vaksinasi13 Plague (pes) Yersina pestis, vektor berupa kutu 20 Demam dan menggigil, tachycardia,kelenj ar limfe membesar. - Vesikel kecil / krusta pada tempat gigitan - Sakit kepala, keluhan gastrointestinal, anoreksia, muntah, lemah, delirium, tremor dan gelisah20 Tidak memiliki jenis
Biakan organisme dari darah,
sputum, kelenjar limfe 20 Streptomycin, chloramphenicol dan tetracycline 20 Chancr oid H aemophilus. Ducreyi 7 - Lesi multiple daerah genital, - Papul vesiko-pustul ulkus, dikelilingi halo yang eritematosa dan ulserasi, Ulkus Mole Folikulari Dwarf chancroid Transient chancroid (Chancre Pemeriksaan sediaan
hapus bahan dari tepi ulkus, dengan pewarnaan gram, giemsa.
Biakan kumanH. Ducreyi di media Chocolate Agar + darah kelinci defibrinasi
Medikamentosa
1. Sulfonamida (sulfatiazol, sulfadiazine, atau sulfadimidin)
Dosis pertama 2-4 gram, lalu 1 gram/ 4 jam selama 10-14 hari
2. Kotrimoksazol 2x2 tablet selama 10 hari 3. Kanamisin
tertutup jaringan nekrotik - Disuria, dispareunia, sekret vagina, nyeri defekasi, atau perdarahanrektal. - Malaise dan demam ringan7 mou valant) Papular Chancroid (ulkus mole elevatum Giant Chancroid Phagedenic chancroid Tipe serpiginosa 7 Teknik imunofluoresens menemukan antibodi Biopsi neutrophil,
fibrin, eritrosit, jaringan nekrotik, thrombosis.7
Disuntikkan 1.m. 2 x 500 mg selama 6-14 hari. 4. Tetrasiklin dan oksitetrasiklin
Dosis 4 x 500 mg/ hari selama 10-20 har 5. Eritromisin
Dosis 4 x 500 mg sehari, selama seminggu.. 6. Kuinolon Dosis tunggal 400 mg.
7. Seftriaksone Dosis tunggal 250 mg 8. Siprofloksasin
500 mg 2 x 1 3 hari
Menurut (WHO), penggunaan eritromisin
sebagai lini pertama. Pilihan lain 500mg dari ciprofloxacin diberikan 2x/hari selama 3 hari atau dosis-tunggal 1 gazythromycin.
Non-medikamentosa :
Drainase, dorsumsisi preputium 7
DAFTAR PUSTAKA
1. Becker, Joseph U, 2010, Toxoplasmosis in Emergency Medicine(online), http://emedicine.medscape.com/article/787505-overview diakses pada 30 September 2011
2. Center for Disease Control and Prevention, 2010,Leishmaniasis (online), http://www.cdc.gov/parasites/leishmaniasis/, diakses pada 30 September 2011
3. Center for Disease Control and Prevention, 2010, Toxoplasmosis (Toxoplasma Infection) (online), http://www.cdc.gov/parasites/toxoplasmosis/, diakses pada 30 September 2011
4. Chin,James,2000, Manual Pemberantasan Penyakit Menular (online),
http://www.scribd.com/doc/8621108/Manual-Pemberantasan-Penyakit-Menular-DepKes diakses pada 1 Oktober 2011
5. Cunha, John P, 2008, Toxoplasmosis (Toxo) (online), http://www.medicinenet.com/toxoplasmosis/article.htm diakses pada 30 September 2011
6. Departemen Kesehatan Republik Indonesia,2007,Tatalaksana DBD (online),www.depkes.go.id/downloads/Tata%20Laksana %20DBD.pdf diakses pada 1 Oktober 2011
7. Djuanda,Adhi,2009, Ilmu Penyakit Kulit Dan Kelamin., Balai penerbit FK UI, Jakarta.
8. Dugdale,David C, 2010, Strongyloidiasis (online), http://www.nlm.nih.gov/medlineplus/ency/article/000630.htm , diakses pada 30 September 2011
9. Farthing, Profess, 2004, WGO Practice Guideline Management of Strongyloidiasis (online),
http://www.worldgastroenterology.org/assets/downloads/en/pdf/guidelines/15_management_strongyloidiasis_en.pdf, diakses pada 12 Oktober 2011
10. Garna, Harry. Azhali M.S, dkk,1993,Ilmu Kesehatan Anak Penyakit Infeksi Tropik, h: 80-86.FK Unpad, Bandung, Indonesia. 11. Goodman & Gilman, 2005, The pharmacological Basis of Therapeutics, McGraw Hill, New York.
12. Hildmann H, dkk,2008, Treatment of Thymphanosclerosis (online), http://www.ncbi.nlm.nih.gov/pubmed/18483716, diakses pada 12 Oktober 2011
13. Kaneshiro,Neil K,2009,Pertussis (online), http://www.nlm.nih.gov/medlineplus/ency/article/001561.htm,diakses pada 11 Oktober 2011
14. Kollef,Marin H,2005, Staphylococcus Aureus Pneumonia : A “Superbug” Infection in Community and Hospital Settings (online), http://chestjournal.chestpubs.org/content/128/3/1093.full, diakses pada 11 Oktober 2011
15. Mansjoer, Arif, dkk, 2009, Kapita Selekta Kedokteran, ed III, jilid I, Media Aesculapius, FK UI, Jakarta
16. Naber,Dr Christoph K,2011,Staphylococcus Aureus Bacteremia:Epidemiology,Pathophysiology and Management Strategies (online), http://cid.oxfordjournals.org/content/48/Supplement_4/S231.full, diakses pada 11 Oktober 2011
17. Nasronudin,Dr,dkk. 2007. Penyakit Infeksi di Indonesia Solusi Kini & Mendatang, Airlangga University Press, Surabaya. 18. Nelson, WB Saunders, 2004,Textbook of Pediatrics, 17th edition, Chapter 180, h: 908-912,1079, USA.
19. Prawitasari, Adhe, 2011, Terapi Sistemik dan Topikal Pada Cutaneous Larva Migrans Pada Anak (online), http://www.fkumyecase.net/wiki/index.php?
page=TERAPI+SISTEMIK+DAN+TOPIKAL+PADA+CUTANEOUS+LARVA+MIGRANS+PADA+ANAK diakses pada 1 Oktober 2011
20. Robbins,dkk,2007, Buku Ajar Patologi (online),edisi 7, EGC,Jakarta.
21. Siregar,Abdullah Afif,2008, Demam Rematik Dan Penyakit Jantung Rematik Permasalahan Indonesia (online), http://repository.usu.ac.id/bitstream/123456789/750/1/08E00203.pdf, diakses pada 11 Oktober 2011
22. Siregar,Prof Dr R.S,2004, Atlas Berwarna Saripati Penyakit Kulit.Edisi 2,EGC,Jakarta
23. Staf Pengajar parasitologi FKUI, 2009,Parasitologi Kedokteran,ed 4, Balai Penerbit FKUI, Jakarta
24. Staf pengajar Ilmu Kesehatan Anak FKUI,1997, Buku Kuliah Ilmu Kesehatan Anak,jilid 2,h 564-566,FKUI, Jakarta, Indonesia. 25. Sudoyo, Aru W, dkk,2009,Buku Ajar Ilmu Penyakit Dalam, ed V, jilid III, Interna Publishing, Jakarta.
26. Sulistia Gan Gunawan,2009, Farmakologi dan Terapi, Balai Penerbit FKUI, Jakarta.
27. Walger,Dr, 2006, Diagnosis : Cutaneous Larva Migrans (online),
http://journals.lww.com/em-news/Fulltext/2006/06000/Diagnosis__Cutaneous_Larva_Migrans.27.aspx diakses pada 30 September 2011
28. World Health Organization, 2010, Leishmaniasis (online), http://www.who.int/topics/leishmaniasis/en/, diakses pada 1 Oktober 2011 29. World Health Organization, 2010, Yaws : A Forgotten Disease (online),
http://www.who.int/neglected_diseases/diseases/yaws/en/index.html , diakses pada 1 Oktober 2011 30. Zein, Umar, 2005, Penanganan Terkini Malaria Falciparum, (online),
HEMATOLOGI NAMA PENYAKIT ETIOLOGI MANIFESTASI KLINIK PEMERIKSAN PENUNJANG DIAGNOSIS TERAPI Anemia Defisiensi Fe -- ↓ masukan Fe - Kebutuhan besi ↑: prematuritas, anak dalam masa pertumbuhan, & kehamilan - Gangguan absorbsi Fe: gastrektomi, tropical sprue, kolitis kronik - Kehilangan Fe akibat perda-rahan menahun: divertikulosis, hemoroid, in-feksi cacing tambang, men-orrhagia, hematuria, hemo-ptoe, tukak peptik, pemaka-ian salisilat/NSAID, kanker lambung, kanker kolon - Faktor nutrisi: ↓ vitamin C, ↓ daging (11). - Gejala umum anemia: Badan lemah, lesu, cepat lelah, mata berkunang-kunang, telinga berdenging, pucat pada konjungtiva & jaringan dibawah kuku
Gejala Khas : koilonychia, atrofi papil lidah, stomatitis angularis, atrofi mukosa gaster, pica, splenomegali (2). Lab: Hb↓, mikrositik hipokromik (MCV <80 fl, MCH <27 Pg, MCHC <31%), RDW ↑(anisositosis) jumlah retikulosit apusan darah tepi (poikilositosis) (2).
- Fe serum <50 mg/dl - TIBC >350 mg/dl - saturasi transferin <15% - Feritin serum <20 mg/l
Biopsi/ aspirasi sumsum tulang untuk
memperkirakan simpanan
besi→Hemosiderin (pengecatan sumsum tulang dengan biru prusia untuk melihat cadangan besi secara langsung),
Serum transferin reseptor protein (TRP) normalnya <30 g/dL. Pada ADB > 100 g/dL (11). - Terapi kausal - Sulfas ferosus (oral) 200 mg 3x/hari (1 jam sebelum makan), jika ada gangguan
gastrointestinal dosis diturunkan menjadi 100 mg 3x/hari selama 3-6 bulan setelah kadar hemoglobin normal - Preparat besi lainnya : Fe-gluconate (5 tablet/ hari) Fe-fumarate (3 tablet/hari) - Iron Dextran (IM / IV) - Iron Sorbitol (IM) (11). - Transfusi sel darah merah Anemia akut, ketidakstabilan kardiovaskular dan kehilangan darah berlebih (2). Anemia Defisiensi Asam Folat/ vitamin - ↓ asupan vitamin dan asam folat - Malabsorbsi - Defek enzim kongenital (jarang) - Kebutuhan asam folat ↑: Kehamilan, bayi, keganasan, hemolisis, - Defisiensi vitamin : Lemah, nyeri kepala ringan, vertigo,tinitus, palpitasi, angina,pucat, Kulit sedikit kekuningan, nyeri lidah,anoreksia, diare, nadi↑, biasanya ada bising sistolik, gangguan neurologis (Parestesia pada Lab: HB↓, Hct↓, retikulosit↓, trombosit, makrositik normokromik (MCV > 100 fl, MCH >34 pg, MCHC normal), RDW↑, apusan darah tepi→ jumlah neutrofil lobus(hipersegme - Pemeriksaan sumsum tulang (biopsi/aspirasi) - Serum vitamin ↓ (pada defisiensi B12 namun serum folat normal/meningkat) - Serum asam - Terapi kausal - Vitamin 1000 ug IM tiap minggu sampai 8 minggu kemudian suntukan dilanjutkan tiap bulan dari sisa kehidupan
dermatitis eksfoliatif - Obat-obatan : antagonis purin, antagonis pirimid-in, prokarbazin, hidroksi-urea, acyclovir, zidofudin dll - Nitrous Oxide Idiopatik (11). ekstremitas,kelemahan, dan ataksia) - Defisiensi asam folat:
Diare, cheilosis dan glos-sitis, tidak ada gangguan neurologik (7,11). n),Bilrubin total dan Indirect↑, LDH↑,↓ vitamin : dapat dikoreksi dengan pemberian vitamin tetapi tidak oleh tetrahidrofolat (THF) begitupun sebaliknya pada ↓ asam folat (4).
folat↓ (pada defisiensi asam folat dan B12 normal/perbatasan) - Analisis
gastric (konfir-masi achlorhydria) - Uji schilling
(gangguan absorbsi vit. dengan faktor intrinsik
ELISSA (Ab sel parietal) (4).
- Asam folat (oral) 1 mg/hari (6).
Anemia pada
Penyakit kronis - Terjadi 1-2 bulan setelah terjadinya penyakit kronik Tuberkulosis, abses paru, endokarditis bakteri subakut, infeksi kronis, HIV, sarkoma, limfoma, enteritis regional, penyakit kolagen dan artritis reumatoid, penyakit endokrin, penyakit ginjal kronik, penyakit hati, osteomielitis, kolitis ulseratif (11). - Asimptomati k
Konjungtiva pucat tanpa kelainan yang khas (11).
Lab: HB↓, Hct, retikulosit normal/↓, MCV, MCH,MCHC dalam batas normal→ Normositik normokromik (70%) / Mikrositik hipokromik (30%), RDW normal (11). - Anemia sedang - Pemeriksaan sumsum tulang→selularitas normal - TIBC ↓,Fe
serum↓, Feritin serum↑
- LED↑
- CRP↑
Periksa haptoglobin, bilirubin, LDH, dan tes coombs (11). - Terapi penyakit dasar - Pada beberapa kasus anemia asimptomatik perlu transfusi - Preparat besi - Eritropoieti n :
hasil efektif untuk anemia pada gagal ginjal dan anemia sekunder (6,11).
Anemia Aplastik - Didapat - Anemia aplastik sekunder akibat radiasi, obat-obatan dan bahan kimia - Virus
(EBV, HIV, HAV, HBV/HCV) - Penyakit imun - PNH - Kehamila n - Idiopatik - Diwarisk an - Anemia Fanconi - Diskerato sis kongenital - Anemia aplastik familial - Trombosi topenia amegakariositik - preleuke mia - Perdarahan (memar, epistaksis, menorhagia, perdarahan gusi) - Pusing - Lemah - pucat - Dispnea - Jantung berdebar-debar - Rentan →Infeksi (demam) (4,11). Pemeriksaan darah tepi menunjukkan : - Pansito penia (anemia, neutropenia & trombositopenia) - Anemi a normokrom normositer - Retikul ositopenia (kegagalan sumsum tulang) - LED - Faal hemostasis - Pemeri ksaan Virus - Pemeri ksaan radiologis - Nuclea r MRI - Radion uclide Bone Marrow Imaging (11). - Pemeriksaan sumsum tulang Lihat tabel 1 (11). - Terapi Suportif (Antibiotik, Transfusi produk darah) - Terapi Definitif - Transplanta si sum-sum tulang - ATG / CSA, metilprednisolon, G/GM-CSF - Terapi
sitokin (1 & IL-3)
- siklofosfam id (9).
- Sindrom Shwachman-diamond , dll (9). - >30 tahun , pria(4). Anemia hemolitik intrinsik (intracorpuscular) Herediter - Kelainan membran sitoskeleton (sferositosis) - Kelainan enzim / metabolik (defisiensi G6PD) - Kelainan sintesis globin (thalassemia, Hb-pathy/sickle cell anemia, HbC, HbE) (5). - Gejala anemia : Pucat, takikardi, tanda gagal jantung - Riwayat ikterus → bervariasi - Splenomegali → derajat bervariasi - Abnormalitas
kerangka (berat dan tahap lanjut) - Tanda fisik bergantung kompensasi sumsum tulang - Recurrent, semakin pucat - Herediter:
onset sejak bayi muda, riwayat keluarga (10). Lab : - MDT: abnormalitas morfologi sel, retikulositosis - Hiperbili rubinemia indirek - Kadar haptoglobin, LDH serum - Pemerik saan Coomb’s direk biasanya (+) pada kasus anemia hemolitik imun (11). - Fragilitas osmotik (resistensi ↓), autohemolisis → defek pada membran - Elektroforesis Hb, uji kerapuhan osmotik (resistensi↑), pemeriksaan HbF & Hb →Thalasemia & Hb pathy (11). - Terapi sesuai penyebab anemia Anemia hemolitik ekstrinsik (ekstracorpuscular ) Anemia hemolitik imun - Anemia hemolitik aloimun (eritroblastosis fetalis, transfusi) - Autoimmun Hemolytic Anemia (SLE) - Drug-Induced - Infeksi virus Anemia hemolitik non-imun - Mekanikal (penggunaan katup jantung buatan) - anemia hemolitik mikroangiopati (TTP, KID) - Paparan kimia - Parasit malaria (5,9).
Anemia hemolitik imun
- Anemia hemolitik
aloimun
- Anemia neonatus, ikterus gravis neonatorum, dan edema menyeluruh janin→ eritroblastosis fetalis (5). - syok, kelainan pembekuan, gagal ginjal (keparahan respons klinis sangat bervariasi) → transfusi
- Autoimmun Hemolytic
- tipe hangat : gejala timbul perlahan, ikterus, demam disertai nyeri abdomen dan anemia berat (11).
- tipe dingin : terjadi aglutinasi pada suhu dingin, sianosis akral, & fenomena Raynaud (9).
Anemia hemolitik non-imun
- Malaria : menggigil dan demam periodik (11). Anemia hemolitik imun - Anemia hemolitik aloimun - Rx transfusi hemolitik ↑IgM & ↑IgG - Hemoli
tik pada bayi baru lahir ↑IgG - Autoim mun Hemolytic - SLE &obat ↑IgG Anemia hemolitik non-imun Retikulositosis - Kadar haptoglobin, LDH2, SGOT serum (9,10,11). - Periksa darh lengkap - Morfologi darah tepi - Pemeriksaan Coomb’s direk biasanya (+) pada kasus anemia hemolitik imun - Anemia hemolitik
non-imun - TTP → Pemeriksaan Coomb’s direk (-) - Tes koagulasi - Uji serologi Malaria → Fragilitas osmotik↑, adanya parasit pada pulasan darah tebal/ adanya sekuens parasit pada analisis DNA (9,10,11).
Terapi sesuai penyebab anemia
Thalassemia- heterozigot (minor)
Defek pada gen (mutasi, delesi) menyebabkan kelainan sintesis rantai -globin - Tampilan klinis normal - Anemia hemolitik ringan (asimptomatik). - Hepatomegali & splenomegali - Kadar HB terentang 10 -13 g% , - Leukos it ↓ - mikros itik hipokromik - Ras, riwayat keluarga, usia awal penyakit, dan pertumbuhan - Elektroforesis hemoglobin→Hb ↑ - Manajemen seumur hidup - Transfusi - Kelator besi - Transplanta si sumsum tulang
(autosomal resesif inherited)
ditemukan pada sedikit penderita
- Morfol
ogi darah tepi poikilositosis, sel target, berinti, basofilik, elipsosit, dan ↑ eritrosit stippled dan leukosit imatur - (MCV <80 fl, MCH <27 Pg, MCHC <31%) (9,10). (antara 3,5 – 8% ) atau dapat turun sampai kisaran normal bila terdapat komplikasi dengan anemia defisiensi besi, HbF (1-5% ) - Distribusi HbF intraselular - Analisis struktural Hb varian (4, 9,10). - Sumsum tulang menunjukkan hiperplasia eritroid ringan-sedang dengan eritropoiesis yang sedikit tidak efektif (9,10).
- Terapi gen
Thalassemia- homozigot (mayor)
Mutasi delesi pada gen globin atau mutasi yang menyebabkan kelainan pemprosesan mRNA yang diturunkan secara herediter menyebabkan penurunan sintesis rantai -globin (9). - Pada umur 6-12 bulan, bayi tampak pucat, iritabel, anoreksia, demam dan pembesaran abdomen - Bila tidak dilakukan
hipertransfusi akan terjadi
hepatosplenomegali, ikterus,
-Perubahan tulang yang nyata (hiperplasia eritroid yang ekstrim), penonjolan tulang frontal dan parietal (11).
- Kadar Hb 3 atau 4 g% - Eritrosit mikrositik hipokromik , sangat poikilositosis, sel target, sel teardrop, elipsosit, fragmen eritrosit, mikrosferosit,↑ eritrosit stippled & eritrosit berinti. - Leukos it↓ - (MCV 50-60 fl) - Retikulo sit 1%- 8% - Serum fe ↑ - TIBC normal/↑ - Saturas i transferin 80%/ lebih - Ferritin serum biasanya↑ (6,9,10,11). - Ras, riwayat keluarga, usia awal penyakit, dan pertumbuhan
- Pemeriksaan Hb melalui pewarnaan cresyl blue dan elektroforesis Hb di temukan
- HbF
- Hb sedikit↑ - HbA ↓/tidak
ada sama sekali - Distribusi HbF intraselular - Sintesis rantai globin - Analisis struktural Hb varian - SGOT↑, Alp↑, GGT↑(9,10,11). - Transfusi teratur 3-4 minggu dengan mempertahankan kadar Hb minimum 100 g/L (“hipertransfusi”) atau bahkan 120 g/L(“supertransfusi”) - Kelator besi →Deferioksamin subkutan - Splenekto mi (dipertimbangkan) - Transplanta si sumsum tulang alogenik (4).
Hemofilia - Ganggua n X-linked recessive, 30% kasus di sebabkan oleh mutasi spontan akibat lingkungan endogen maupun eksogen. - Ada dua macam hemofilia yang diturunkan secara X-linked recessive : 1. Hemofilia A (↓/disfungsi F VIIIc) 2. Hemofilia B (↓/disfungsi F IX) - Hemofilia C diturunkan secara autosomal recessive (↓ F XI) (11).
Lihat tabel 2 dibawah - Analisi s genetika →DNA Probe - Jumlah trombosit normal - Masa perdarahan normal - Masa protrombin normal - Masa tromboplastin parsial memanjang - APTT abnormal - PT normal - Pemeri ksaan faktor VIII dan IX - Anamnesis - Riwayat keluarga - Dx antenatal Lihat tabel 3 dibawah
1.Kriopresipitat faktor antihemofili (AHF) untuk menghindari kecacatan fisik (terutama sendi) 2. RICE Rest Immobilization Compression Elevation 3. Obat- obatan suportif - Kortikosteroid - Analgetika 4. Rehabilitasi medik - latihan pasif/aktif - terapi dingin dan panas
- penggunaan ortosis - terapi psikososial - terapi rekreasi dan edukasi (11). Koagulasi Intravaskular Diseminata Disebabkan oleh pembentukan trombin di kompartemen vaskular -Keadaan yang berkaitan dengan KID : 1. Penyulit obstetri 2. Hemolisis intravaskular 3. Septikemia 4. Viremia (varisela) 5. Leukemia 6. Asidosis/ alkalosis 7 . Luka bakar 8. Trauma mekanis berat & nekrosis jaringan 9. Gangguan vaskular (11).
- Tanda umum Perdarahan ( biasanya dari 3 tempat yang tidak berkaitan), demam, hipotensi, asidosis, hipoksia, proteinuria, hematuria - Tanda spesifik Petekie, purpura, gangren. - Mikrotrombu s - Disfungsi organ akhir (9). - Hipofi brinogenemia - PT abnormal - PTT abnormal - Waktu trombin abnormal - Hitung trombosit abnormal - Faktor V dan VIII abnormal - Produk penguraian Fibrin + - Leukos itosis - Tromb ositopenia - Retikul ositosis (9). - Dx Laboratorium harus mempertimbangkan - Pengaktifan
koagulasi →trombin & fibrin
- Kemungkinan konsumsi faktor-faktor koagulasi→ F VIII dan V
- Pengaktifan sekunder jalur fibrinolitik→ bagian-bagian FDP dan D-Dimer ↑ didalam darah - Manifestasi klinis dan laboratorium inheren dari sindrom klinis yang memicu KID (9).
- Segera terapi kausal - Terapi
suportif yang agresif, mengatasi
hipovolemia & hipoksemia
- Terapi KID berdasarkan usia, penyebab, lokasi dan beratnya perdarahan/ trombosis - Jika perdarahan & menjalani tindakan invasif→ Kriopresipitat dan plasma beku segar/ trombosit konsetrat - Jika ada tanda trombosis ( nekrosis kulit, iskemia akral/ tromboemboli vena) →Heparin (9,11) Purpura Trombositopenia Imun - Akut→(
anak) Post infeksi virus rubela, varisela, rubeola, dan infeksi saluran
- PTI akut : - Riwayat infeksi - Perdarahan -Lab : -Pemeriksaan apusan darah tepi→ ↓ trombosit dan megatrombosit
- Anamnesis - Pemeriksaan fisik - Hitung darah lengkap
- Terapi penyakit yang mendasari - Observasi
nafas (5). - ITP akut sembuh sendiri, remisi spontan terjadi pada 90% kasus, - Kronik → (dewasa) timbul secara tersebdiri/ berkaitan dengan suatu penyakit seperti limfoma, SLE - Awitan pendarahan tidak menentu serta memiliki perjalanan klinis yang flukuatif remisi spontan jarang terjadi (6,9).
biasanya ringan (perdarahan kedalam kulit, spontan/ setelah trauma ringan) (5,6). - PTI kronik : - Riwayat perdarahan ringan – sedang berupa ekimosis, peteki, purpura (5). - Trombositopenia < 50.000/ mL - Monoclonal Antigen-Capture Assay →Mengukur trombosit yang berkaitan dengan antibodi - Pemeriksaan sumsum tulang :↑ jumlah megakariosit dan megakariosit imatur (11). - Jumlah trombosit > 50.000/mL : Asimptomatik 30.000- 50.000/mL :
luka memar/ hematom
10.000-30.000/mL :
Perdarahan spontan, menorrhagia, perdarahan memanjang bila ada luka
<10.000/mL :
perdarahan mukosa (epistaksis, perdarahan gastrointestinal, genitourinari, & risiko perdarahan sistem saraf pusat) (11). - uji penapisan koagulasi
APTT, PPT, TT, fibrinogen normal (11).
tanpa terapi yang spesifik diindikasikan pada mayoritas anak - Hindari pemakaian obat-obatan penghambat trombosit(Aspirin) - Hindari aktivitas fisik berlebihan - Terapi awal PTI standar Prednison IgIV (immunoglobulin intravena) Splenektomi (9). LLA Leukemia Limfoblastik akut - Herediter: sindrom Down, sindrom Fanconi, Sindrom Bloom, Ataksia telangiektasia, pengaktifan onkogenik - Didapat: Obat (klorambusil, melfalan, siklofosfamid)
Zat kimia (benzen) Radiasi
Virus (EBV dan
HTLV-I-Jamaika, Jepang) Onkogen ( abl, C-sis, C-myo) (7). Asimptomatik / memiliki gejala berupa - kegagalan fungsi sumsum tulang - Anemia : pucat,
lethargi, sesak nafas, sakit kepala, angina - Infeksi : infeksi pyogenik minor → septikemia - Trombositopenia: Perdarahan gusi, hematuria, ekhimosis, petekiae, diperberat oleh demam dan infeksi - Infiltrasi hepatospleno-megali dan/ limfadenopati - sindroma mediastinal superior - sakit tulang/ persendian - pembesaran & sakit
pada skrotum - Keterlibatan sistim Syaraf Pusat (7,11) Lab : - Darah rutin anemia,hiperleukos itosis (AL > 100.000/mmk) dan trombositopenia, netropenia (5). - Morfolo gi darah tepi: - Kesan eritrosit : anemia normositik-normokromik - Kesan leukosit : limfoblast + - Kesan trombosit : jumlah menurun - Morfolo gi sumsum tulang :Hiperseluler, eritropoesis & trombopoesis ↓, didominasi sel limfoblas - Sitokimia membedakan LLA dan LMA. Pada LLA pewarnaan sudan black dan mieloperoksidase negatif. TdT yang diekspresikan limfoblas positif. - Imunofenotip : - Sel prekusor B (CD10, CD19, CD79A, CD22) - Sel B (Kappa/lambda, CD19,CD20) - Sel T (CD1a, CD2,CD3,CD8) - Sitogenetik - Biologi molekuler - Parameter koagulasi - Kimia darah - Golongan darah ABO dan Rh Foto toraks atau computed
tomography(11). Kemoterapi - Induksi Remisi (prednison, vinkristin, daunorubisin, dan L-asparginase) - Terapi intensifikasi/ konsolidasi - Profilaksis SSP (metotreksat) Pemeliharaan jangka panjang (10,11). LLK Leukemia Limfositik Kronik - Kemungkinan disebabkan oleh retrovirus - Onkogen - Abnormalitas kromosom (trisomi Asimptomatik / memiliki gejala berupa limfadenopati generalisata, BB↓, kelelahan, ↓ nafsu makan,↓ kemampuan latihan/olahraga, demam, Lab : - Darah rutin Leukosit 10.000/ L sampai - Darah rutin menunjukkan lekositosis - Gambaran darah tepi
tampak limfositosis dengan gambaran limfosit kecil matur dan smudge
- LLK
stadium dini yang stabil : Klorambusil secara kontinu/ intermiten