PERSATUAN AHLI BEDAH
UMUM INDONESIA
PANDUAN PELAYANAN BEDAH UMUM
MENGHADAPI PANDEMI COVID
–
19
DI INDONESIA
Penyusun:
Bidang Ilmiah PP PABIDR. Dr. Sahudi,SpB(K)KL, FINACS DR. Dr. I Wayan Sudarsa, SpB(K)Onk, FINACS
KATA PENGANTAR
Puji syukur ke hadirat Allah Subhanahu Wa Ta’ ala atas limpahan berkat dan karunia- Nya sehingga rekomendasi kesiapsiagaan untuk Dokter Spesialis Bedah Umum dalam menghadapi COVID-19 ini berhasil diselesaikan.
Rekomendasi ini sangat penting dibuat pada saat kasus COVID-19 telah dinyatakan sebagai pandemik dunia oleh WHO. Rekomendasi dibuat dengan tujuan meminimalisir terjangkitnya teman sejawat Dokter Spesialis Bedah Umum serta kesiapannya dalam menghadapi COVID-19. Kami harapkan teman sejawat Dokter Spesialis Bedah Umum dapat meningkatkan ilmu dan teknologi untuk meningkatkan derajat kesehatan masyarakat dengan tetap menjaga kesehatan dan keamanan diri sendiri.
Rekomendasi ini meliputi bagaimana seorang Dokter Spesialis Bedah Umum melakukan pemeriksaan sehari-hari di poliklinik, pemeriksaan pasien Bedah Umum di ruang rawat inap, pelaksanaan tindakan operasi emergensi, protokol Dokter Spesialis Bedah Umum. bila mendapatkan kecurigaan COVID-19, dan protokol pengambilan swab nasofaring dan orofaring pada pasien dengan kecurigaan COVID-19. Rekomendasi ini merupakan pedoman internal yang dapat berubah sewaktu-waktu karena perkembangan dan bukti-bukti keilmuan yang terus bertambah mengenai COVID-19 yang ditujukan khusus untuk anggota PABI. Sebagai bagian dari upaya kesiapsiagaan dalam upaya menghadapi hal tersebut.
Kami menyadari masih terdapat kekurangan dalam rekomendasi ini sehingga saran dan masukkan dari seluruh anggota PABI kami harapkan untuk menyempurnakannya. Semoga dengan diterbitkannya rekomendasi ini dapat bermanfaat bagi seluruh Dokter Spesialis Bedah Umum di seluruh tingkat pelayanan.
Jakarta, 16 April 2020 Ketua Umum PP-PABI
Dr. Djoni Darmadjaja, SpB, MARS, FINACS
BAB I PENDAHULUAN
Coronavirus Disease-19 (COVID-19) adalah penyakit yang disebabkan oleh virus Severe Acute Respiratory Syndrome Coronavirus 2 (SARS-CoV-2) Virus ini termasuk famili coronaviridae dengan struktur mencakup materi genetik, mantel pelindung (capsid) yang terbuat dari protein, dan mantel tambahan yang mengelilingi capsid yang disebut envelope yang tersusun dari lemak. Struktur virus SARS-CoV-2 mirip virus lain dalam hal tidak punya mesin replikasi, sehingga untuk memperbanyak dirinya harus menempel dan menembus sel inang, untuk selanjutnya memanfaatkan mesin sel inang untuk mereplikasi materi genetiknya sendiri. Konteks ini yang kemudian dipahami sebagai kaskade virus SARS-CoV-2 dalam menginfeksi struktur sel manusia, dimulai dari lengkapnya mutasi evolusi yang memungkinkan virus mampu menempel ke reseptor tertentu pada sel manusia sebagai inangnya.1-3
Di Dunia, kasus pertama Covid-19 terjadi pada Desember 2019 di Wuhan, provinsi Hubei, China. Pada tanggal 12 Maret 2020 WHO telah mengumumkan bahwa COVID-19 sebagai kasus pandemik, dan sampai tanggal 13 April 2020, penyakit ini telah tersebar ke lebih dari 200 negara/wilayah/daerah dengan total jumlah kasus 1.922.195 dan total kematian 119.560 (Case Fatality Rate–CFR 6,22 %).
Di Indonesia, kasus COVID-19 pertama kali dilaporkan tanggal 2 Maret 2020 dengan jumlah dua kasus yang kemudian terus berkembang hingga data 13 April 2020 menunjukkan kasus terkonfirmasi berjumlah 4.557 dengan total kasus kematian 399 (CFR 8.7%). Dan Indonesia sendiri telah menetapkan penyakit COVID-19 sebagai Bencana Nasional sejak 14 maret 2020.3
Fakta diatas cukup untuk menggambarkan tingkat keparahan dan kompleksitas wabah. Prediksi awal penyebaran virus COVID-19 adalah dari hewan ke manusia, tetapi saat ini diyakini terjadi penyebaran partikel virus dari orang ke orang, terutama melalui percikan atau tetesan [droplet] penderita yang batuk atau bersin pada jarak 1-2 meter. Sangat mungkin juga seseorang tertular virus COVID-19 setelah menyentuh permukaan suatu objek yang terkontaminasi partikel virus.1-3
Saat seseorang terinfeksi virus COVID-19 terdapat beberapa kemungkinan yang bisa terjadi, mulai dari tidak bergejala (situasi ini cukup riskan mengingat tanpa disadari seseorang dapat menjadi sumber penularan bagi orang di dekatnya), atau muncul gejala mirip flu seperti pilek, batuk, dan demam, atau beberapa hari kemudian gejala memberat yang ditandai dengan sesak napas akibat infeksi pada paru (pneumonia). Biasanya, seseorang dianggap paling menular saat mereka paling bergejala (paling sakit), namun telah ada laporan penyebaran virus COVID-19 dari pasien yang terinfeksi tanpa gejala.
Pasien dengan penyakit COVID-19 dengan atau tanpa gejala, bisa jadi datang ke tempat pelayanan Ahli Bedah, baik di IGD dalam kasus gawat darurat, poliklinik rawat jalan, ruang perawatan, atau di Kamar Operasi. Banyak prosedur pemeriksaan untuk diagnostik, maupun tindakan yang dilakukan seorang Ahli Bedah, yang bersifat kontak langsung atau berhubungan dengan jarak dekat dengan pasien. Hal ini menyebabkan seorang Dokter Spesialis Bedah menjadi tenaga medis yang mempunyai risiko tinggi tertular COVID-19.
Mengingat sampai saat ini pengobatan untuk COVID-19 belum ditemukan, maka langkah pencegahan menjadi sangat penting, baik untuk tujuan agar tidak tertular ataupun mencegah transmisi virus lebih lanjut dari satu orang ke orang lain.
Mengingat semua hal diatas, maka dirasa sangat perlu untuk membuat Panduan Pelayanan untuk para Ahli Bedah dalam menghadapi Pandemi Covid-19.
BAB II
DEFINISI OPERASIONAL
2.1 Orang Tanpa Gejala (OTG) 5
a. Orang yang tidak bergejala dan memiliki risiko tertular dari orang positif COVID-19. b. Orang tanpa gejala merupakan kontak erat dengan kasus positif COVID-19.
Gambar 2.1 Alur Tata Kelola Kasus OTG
Dikutip dari : GTTP 5
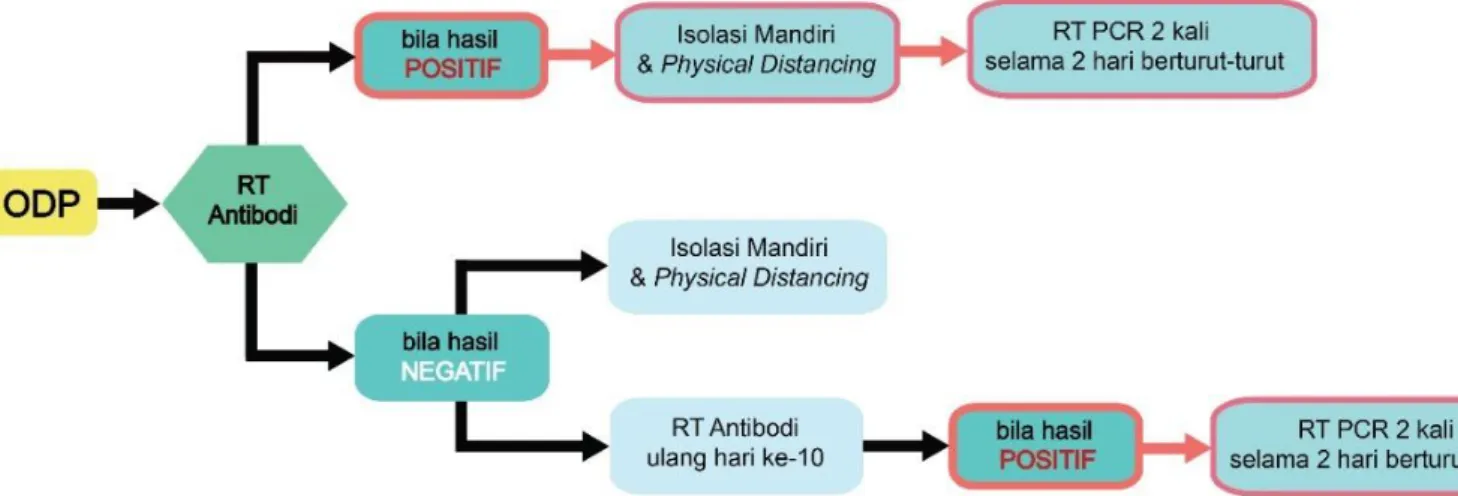
2.2 Orang Dalam Pemantauan (ODP) 5
a. Orang yang mengalami demam (≥38°C) atau riwayat demam; atau gejala gangguan sistem pernapasan seperti pilek/sakit tenggorok/batuk DAN pada 14 hari terakhir Orang Tanpa
Gejala (OTG) Antibodi ke I Rapid Test
Bila Ditemukan Positif COVID-19
Rapid Test Antibodi ke 2 (hr ke 10)
Rapid Test PCR 2 Kali dalam 2 hari Berturut-Turut Isolasi Mandiri dan Physical Distancing Rapid Test PCR 2x dalam 2 hari Berturut-Turut Bila Ditemukan Positif COVID-19 Bila Ditemukan Negative COVID-19 Isolasi Mandiri dan Physical Distancing
sebelum timbul gejala memiliki riwayat perjalanan atau tinggal di negara/wilayah yang melaporkan transmisi lokal.
b. Orang yang mengalami gejala gangguan sistem pernapasan seperti pilek/sakit tenggorok/batuk DAN pada 14 hari terakhir sebelum timbul gejala memiliki riwayat kontak dengan kasus konfirmasi atau probabel COVID-19.
Gambar 2.2 Alur Tata Kelola Kasus ODP
Dikutip dari: GTTP 5
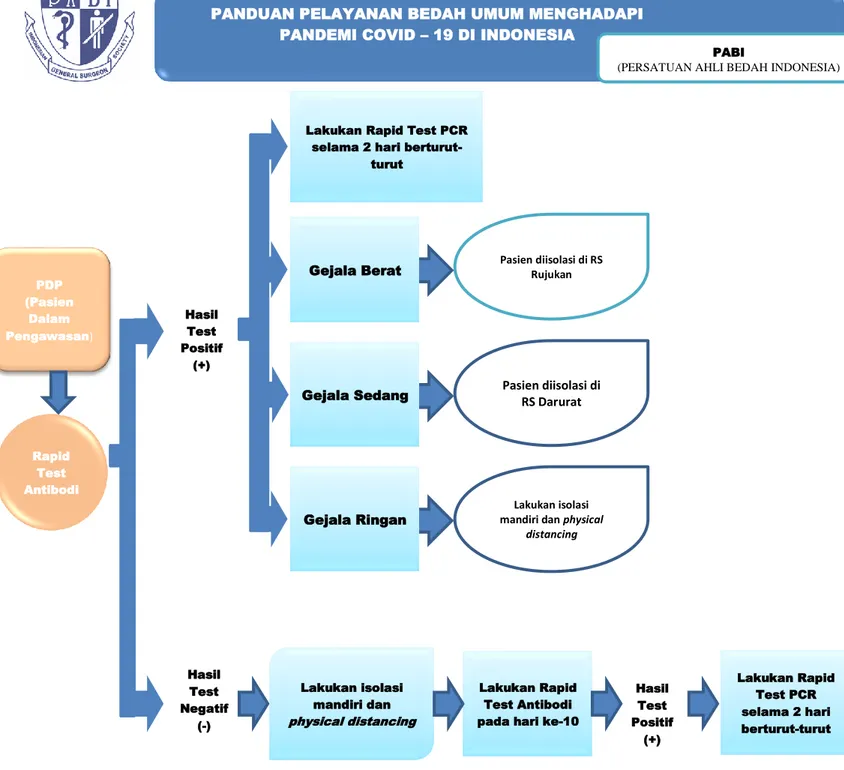
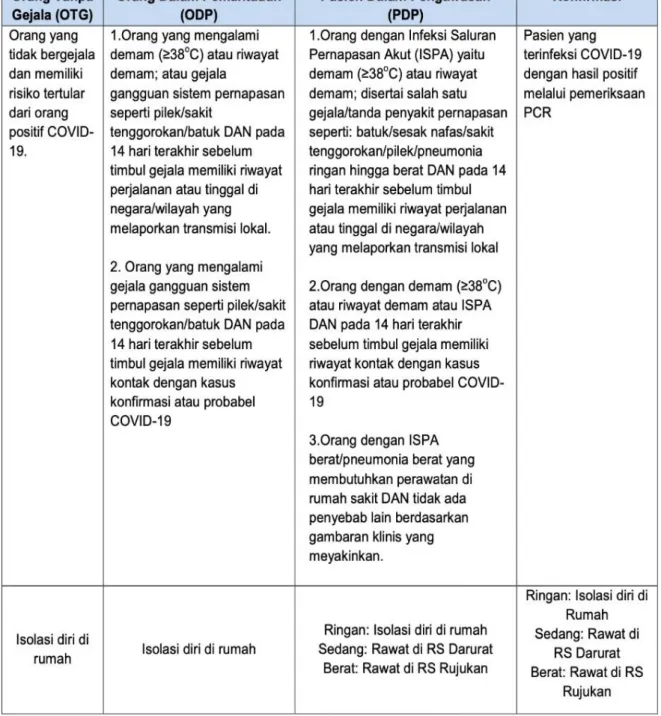
2.3 Pasien Dalam Pengawasan (PDP) 5
a. Orang dengan Infeksi Saluran Pernapasan Akut (ISPA) yaitu demam (≥38°C) atau riwayat demam; disertai salah satu gejala/tanda penyakit pernapasan seperti: batuk/sesak nafas/sakit tenggorok/pilek/pneumonia ringan hingga berat DAN pada 14 hari terakhir sebelum timbul gejala memiliki riwayat perjalanan atau tinggal di negara/wilayah yang melaporkan transmisi lokal;
b. Orang dengan demam (≥38°C) atau riwayat demam atau ISPA DAN pada 14 hari terakhir sebelum timbul gejala memiliki riwayat kontak dengan kasus konfirmasi atau probabel COVID-19;
c. Orang dengan ISPA berat/pneumonia berat*** yang membutuhkan perawatan di rumah sakit DAN tidak ada penyebab lain berdasarkan gambaran klinis yang meyakinkan.
Gambar 2.3 Alur Tata Kelola Kasus PDP Dikutip dari: GTPP5 Hasil Test Positif (+) Hasil Test Negatif (-) Hasil Test Positif (+) PDP (Pasien Dalam Pengawasan) Rapid Test Antibodi
Lakukan Rapid Test PCR selama 2 hari
berturut-turut
Gejala Sedang
Gejala Ringan Gejala Berat
Lakukan isolasi mandiri dan physical
distancing Pasien diisolasi di RS Rujukan Pasien diisolasi di RS Darurat Lakukan isolasi mandiri dan physical distancing Lakukan Rapid Test Antibodi pada hari ke-10
Lakukan Rapid Test PCR selama 2 hari berturut-turut
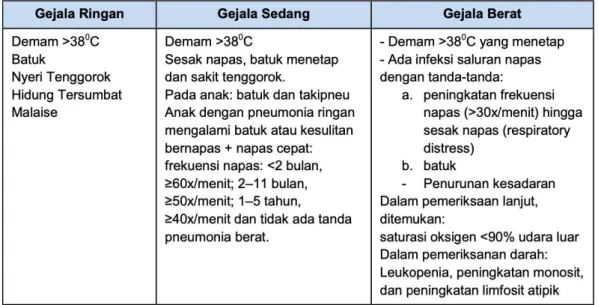
Tabel 2.1 Penjelasan Gejala Infeksi COVID-19
Dikutip dari: GTPP5
Dapat dipertimbangkan gejala anosmia/hiposmia pada penderita COVID-19.6
Tabel 2.2 Negara yang Melaporkan Transmisi Lokal (per 24 Maret 2020)
Dikutip dari: WHO7
No Negara Jumlah 1 China 81.416 2 Italia 59.138 3 Amerika 31.573 4 Spanyol 28.572 5 Jerman 24.774 6 Iran 23.049 7 Perancis 15.821 8 Korea 8.961 9 Switzerland 6.971 10 Inggris 5.687 11 Belanda 4.204 12 Austria 3.631 13 Belgia 3.401 14 Norwegia 2.132 15 Swedia 1.906 16 Australia 1.709 17 Portugis 1.600 18 Denmark 1.395 19 Kanada 1.384 20 Malaysia 1.306 21 Turki 1.236 22 Czechia 1.165 23 Jepang 1.089 24 Israel 1.071 25 Irlandia 906 26 Luxemburg 798 27 Pakistan 784 28 Thailand 721 29 Conveyance 712 30 Poland 634 31 Chile 632 32 Finlandia 626 33 Brazil 621 34 Indonesia 579 35 Iceland 568 36 Saudi Arabia 562 37 Ecuador 532 38 Greence 495 39 Qatar 494 40 Singapura 455 41 Rusia 438 42 India 434 43 Romania 433 44 Slovenia 414 45 Filipina 396 46 Bahrain 329 47 Egypt 327 48 Estonia 326 49 Peru 318 50 Afrika 274 No Negara Jumlah 51 Libanon 267 52 Irak 266 53 Meksiko 251 54 Panama 245 55 Kroasia 235 56 Argentina 225 57 Serbia 219 58 Algeria 210 59 UAE 198 60 Kolombia 196 61 Armenia 190 62 Kuwait 189 63 Slovakia 185 64 Bulgaria 185 65 Hungaria 167 66 San Marino 151 67 Lithuania 143 68 Latvia 139 69 Uruguay 135 70 Morocco 134 71 Vietnam 118 72 Costa Rica 117 73 Foroe Islands 115 74 North Maced 114 75 Andorra 113 76 Jordan 112 77 New Zealand 102 78 Cyprus 95 79 Srilangka 94 80 Moldova 94 81 Malta 90 82 Albania 89 83 Tunisia 89 84 Brunei 88 85 Kamboja 86 86 Belarus 76 87 Burkina faso 75 88 Dominican R 72 89 Venezuela 70 90 Senegal 67 91 Oman 66 92 Azerbaijan 65 93 Reunion 64 94 Kazakhstan 60 95 Palestina 59 96 Guadeloupe 56 97 Georgia 54 98 Ukraine 47 99 Liechtenstein 46 100 Uzbekistan 45
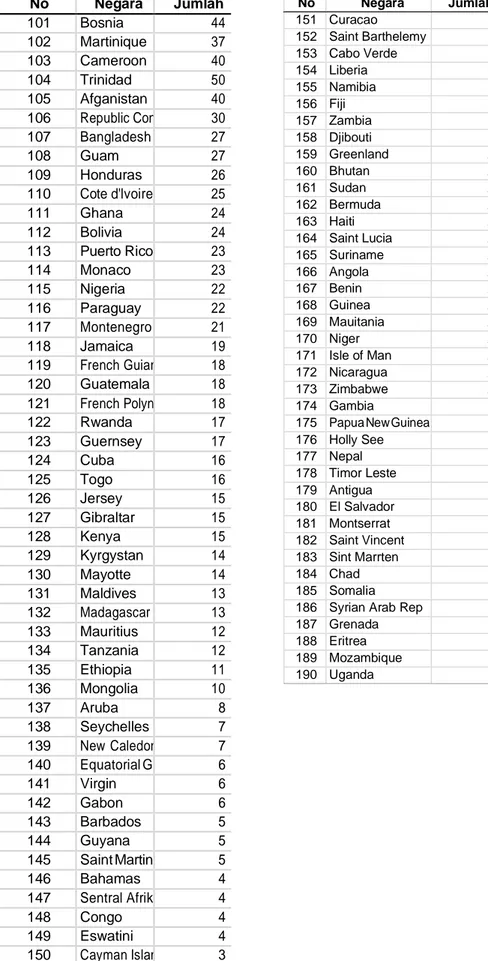
Tabel 2.2 Lanjutan. Negara yang Melaporkan Transmisi Lokal (per 24 Maret 2020)
Dikutip dari: WHO7
No Negara Jumlah 101 Bosnia 44 102 Martinique 37 103 Cameroon 40 104 Trinidad 50 105 Afganistan 40 106 Republic Con 30 107 Bangladesh 27 108 Guam 27 109 Honduras 26 110 Cote d'lvoire 25 111 Ghana 24 112 Bolivia 24 113 Puerto Rico 23 114 Monaco 23 115 Nigeria 22 116 Paraguay 22 117 Montenegro 21 118 Jamaica 19 119 French Guian 18 120 Guatemala 18 121 French Polyn 18 122 Rwanda 17 123 Guernsey 17 124 Cuba 16 125 Togo 16 126 Jersey 15 127 Gibraltar 15 128 Kenya 15 129 Kyrgystan 14 130 Mayotte 14 131 Maldives 13 132 Madagascar 13 133 Mauritius 12 134 Tanzania 12 135 Ethiopia 11 136 Mongolia 10 137 Aruba 8 138 Seychelles 7 139 New Caledon 7 140 Equatorial G 6 141 Virgin 6 142 Gabon 6 143 Barbados 5 144 Guyana 5 145 Saint Martin 5 146 Bahamas 4 147 Sentral Afrik 4 148 Congo 4 149 Eswatini 4 150 Cayman Islan 3 No Negara Jumlah 151 Curacao 3 152 Saint Barthelemy 3 153 Cabo Verde 3 154 Liberia 3 155 Namibia 3 156 Fiji 3 157 Zambia 3 158 Djibouti 3 159 Greenland 2 160 Bhutan 2 161 Sudan 2 162 Bermuda 2 163 Haiti 2 164 Saint Lucia 2 165 Suriname 2 166 Angola 2 167 Benin 2 168 Guinea 2 169 Mauitania 2 170 Niger 2 171 Isle of Man 2 172 Nicaragua 2 173 Zimbabwe 2 174 Gambia 1
175 Papua New Guinea 1
176 Holly See 1 177 Nepal 1 178 Timor Leste 1 179 Antigua 1 180 El Salvador 1 181 Montserrat 1 182 Saint Vincent 1 183 Sint Marrten 1 184 Chad 1 185 Somalia 1
186 Syrian Arab Rep 1
187 Grenada 1
188 Eritrea 1
189 Mozambique 1
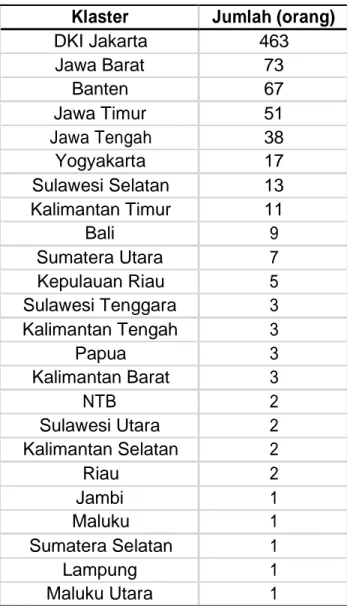
Tabel 2.3 Provinsi di Indonesia yang Melaporkan Transmisi Lokal
Dikutip dari: Kemenkes8
Klaster Jumlah (orang)
DKI Jakarta 463 Jawa Barat 73 Banten 67 Jawa Timur 51 Jawa Tengah 38 Yogyakarta 17 Sulawesi Selatan 13 Kalimantan Timur 11 Bali 9 Sumatera Utara 7 Kepulauan Riau 5 Sulawesi Tenggara 3 Kalimantan Tengah 3 Papua 3 Kalimantan Barat 3 NTB 2 Sulawesi Utara 2 Kalimantan Selatan 2 Riau 2 Jambi 1 Maluku 1 Sumatera Selatan 1 Lampung 1 Maluku Utara 1
Ket.: Data diambil per 25 Maret 2020; Data dapat berubah sewaktu-waktu
2.4 Konfirmasi 5
Pasien yang terinfeksi COVID-19 dengan hasil pemeriksaan tes positif melalui pemeriksaan PCR.
2.5 Komorbiditas 5
Penyakit penyerta (komorbid) yang menggambarkan kondisi bahwa ada penyakit lain yang dialami selain dari penyakit utamanya (misalnya, penyakit diabetes, hipertensi, keganasan).
2.6 Probabel9
Pasien dalam pengawasan yang diperiksa untuk COVID-19 tetapi inkonklusif (tidak dapat disimpulkan).
2.7 Kontak Erat9
Seseorang yang melakukan kontak fisik atau berada dalam ruangan atau berkunjung (dalam radius 1 meter dengan kasus pasien dalam pengawasan, probabel, atau konfirmasi) dalam 2 hari sebelum kasus timbul gejala dan hingga 14 hari setelah kasus timbul gejala. Kontak erat dikategorikan menjadi 2, yaitu:
a. Kontak erat risiko rendah
Bila kontak dengan kasus pasien dalam pengawasan. b. Kontak erat risiko tinggi
Bila kontak dengan kasus konfirmasi atau probabel.
2.8 Yang dilakukan pada saat isolasi diri adalah :
1. Tinggal di rumah, dan jangan pergi atau bekerja, serta ke ruang publik.
2. Gunakan kamar terpisah di rumah dari anggota keluarga lainnya. Jaga jarak setidaknya 1 meter dari anggota keluarga lain
3. Gunakan selalu masker selama masa isolasi diri.
4. Lakukan pengukuran suhu harian dan observasi gejala klinis seperti batuk atau kesulitan
bernapas.
5. Hindari pemakaian bersama peralatan makan (piring, sendok, garpu, gelas), dan perlengkapan mandi (handuk, sikat gigi, gayung), serta linen/seprai.
6. Terapkan Perilaku Hidup Bersih dan Sehat (PHBS) dengan mengonsumsi makanan bergizi, melakukan kebersihan tangan rutin, mencuci tangan dengan sabun dan air mengalir serta keringkan, lakukan etika batuk/bersin.
7. Berada di ruang terbuka dan berjemur di bawah sinar matahari setiap pagi. 8. Jaga kebersihan rumah dengan cairan disinfektan.
9. Hubungi segera fasilitas pelayanan kesehatan jika sakit memburuk (seperti sesak napas) untuk dirawat lebih lanjut.
Tabel 2.4 Klasifikasi Kasus COVID-19 untuk Petugas Medis
BAB III
ALAT PERLINDUNGAN DIRI
Alat pelindung diri (APD) adalah perangkat alat yang dirancang sebagai penghalang terhadap penetrasi zat, partikel padat, cair, atau udara untuk melindungi pemakainya dari cedera atau penyebaran infeksi atau penyakit. Apabila digunakan dengan benar, APD bertindak sebagai penghalang antara bahan infeksius (misalnya virus dan bakteri) dan kulit, mulut, hidung, atau mata (selaput lendir) tenaga kesehatan dan pasien. Penghalang memiliki potensi untuk memblokir penularan kontaminan dari darah, cairan tubuh, atau sekresi pernapasan. Selain itu praktik pengendalian infeksi lainnya seperti mencuci tangan, menggunakan pembersih tangan berbasis alkohol, dan menutupi hidung dan mulut saat batuk dan bersin dengan lengan atas bagian dalam atau tisu, dapat meminimalkan penyebaran infeksi dari satu orang ke orang lain. Penggunaan APD yang efektif mencakup pemindahan dan atau pembuangan APD yang terkontaminasi dengan benar untuk mencegah terpaparnya pemakai dan orang lain terhadap bahan infeksius.
Pada pemilihan APD yang tepat, perlu mengidentifikasi potensial paparan penularan yang ditimbulkan serta memahami dasar kerja setiap jenis APD yang akan digunakan di tempat kerja dimana potensial bahaya tersebut mengancam pada petugas kesehatan di Rumah Sakit, dan semua APD yang digunakan harus mengikuti standar konsensus yang berlaku.
3.1 TOPI BEDAH
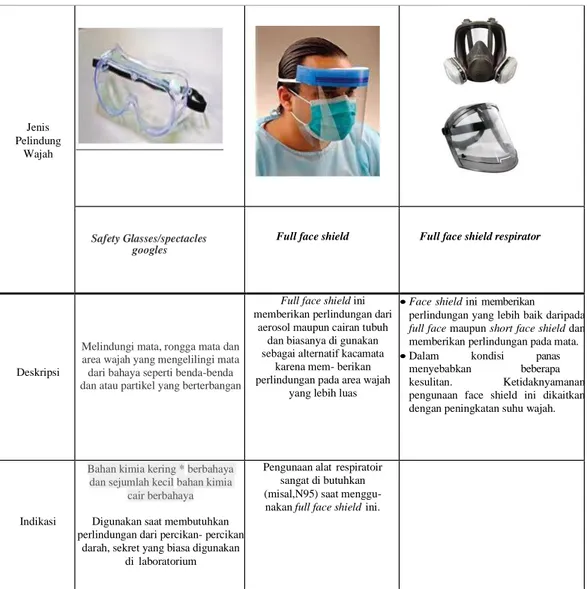
3.2 PELINDUNG WAJAH
Tabel 3.1 Jenis dan Kegunaan Pelindung Wajah
Dikutip dari: Merced11
Jenis Pelindung
Wajah
Safety Glasses/spectacles googles
Full face shield Full face shield respirator
Deskripsi
Melindungi mata, rongga mata dan area wajah yang mengelilingi mata dari bahaya seperti benda-benda dan atau partikel yang berterbangan
Full face shield ini memberikan perlindungan dari
aerosol maupun cairan tubuh dan biasanya di gunakan sebagai alternatif kacamata
karena mem- berikan perlindungan pada area wajah
yang lebih luas
•Face shield ini memberikan perlindungan yang lebih baik daripada
full face maupun short face shield dan memberikan perlindungan pada mata.
•Dalam kondisi panas menyebabkan beberapa kesulitan. Ketidaknyamanan pengunaan face shield ini dikaitkan dengan peningkatan suhu wajah.
Indikasi
Bahan kimia kering * berbahaya dan sejumlah kecil bahan kimia
cair berbahaya
Digunakan saat membutuhkan perlindungan dari percikan- percikan
darah, sekret yang biasa digunakan di laboratorium
Pengunaan alat respiratoir sangat di butuhkan (misal,N95) saat menggu- nakan full face shield ini.
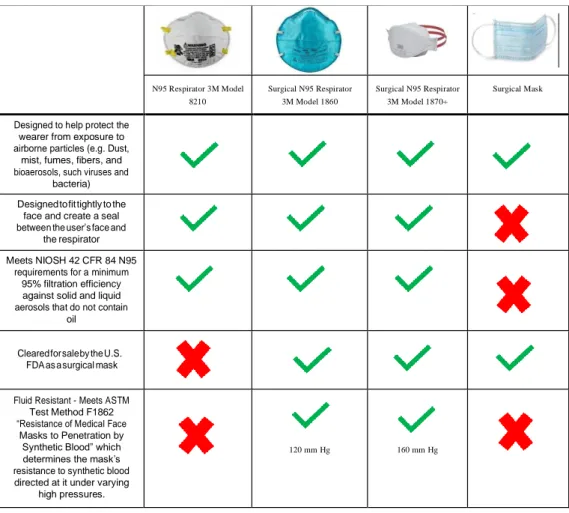
Tabel 3.2 Jenis dan Kegunaan Masker Dikutip dari: 3M12 N95 Respirator 3M Model 8210 Surgical N95 Respirator 3M Model 1860 Surgical N95 Respirator 3M Model 1870+ Surgical Mask
Designed to help protect the wearer from exposure to airborne particles (e.g. Dust,
mist, fumes, fibers, and bioaerosols, such viruses and
bacteria) Designed to fit tightly to the
face and create a seal
between the user’s face and
the respirator Meets NIOSH 42 CFR 84 N95
requirements for a minimum 95% filtration efficiency against solid and liquid aerosols that do not contain
oil
Cleared for sale by the U.S. FDA as a surgical mask
Fluid Resistant - Meets ASTM Test Method F1862 “Resistance of Medical Face
Masks to Penetration by Synthetic Blood” which determines the mask’s resistance to synthetic blood directed at it under varying
high pressures.
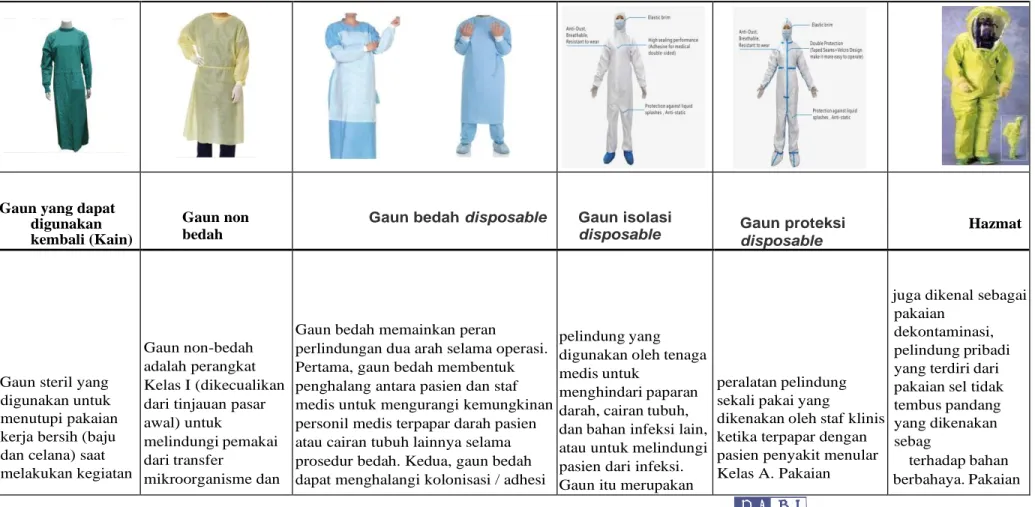
3.4 GAUN
Tabel 3.3 Jenis dan Kegunaan Gaun
Dikutip dari: Medpurest13
Gaun yang dapat digunakan kembali (Kain)
Gaun non bedah
Gaun bedah disposable Gaun isolasi
disposable Gaun proteksi disposable Hazmat
Gaun steril yang digunakan untuk menutupi pakaian kerja bersih (baju dan celana) saat melakukan kegiatan
Gaun non-bedah adalah perangkat Kelas I (dikecualikan dari tinjauan pasar awal) untuk
melindungi pemakai dari transfer
mikroorganisme dan
Gaun bedah memainkan peran
perlindungan dua arah selama operasi. Pertama, gaun bedah membentuk penghalang antara pasien dan staf medis untuk mengurangi kemungkinan personil medis terpapar darah pasien atau cairan tubuh lainnya selama prosedur bedah. Kedua, gaun bedah dapat menghalangi kolonisasi / adhesi
pelindung yang digunakan oleh tenaga medis untuk
menghindari paparan darah, cairan tubuh, dan bahan infeksi lain, atau untuk melindungi pasien dari infeksi. Gaun itu merupakan
peralatan pelindung sekali pakai yang
dikenakan oleh staf klinis ketika terpapar dengan pasien penyakit menular Kelas A. Pakaian
juga dikenal sebagai pakaian
dekontaminasi, pelindung pribadi yang terdiri dari pakaian sel tidak tembus pandang yang dikenakan sebag
terhadap bahan berbahaya. Pakaian
medis atau bedah aseptik
cairan tubuh dalam situasi isolasi pasien risiko rendah atau minimal1
kulit atau pakaian staf medis. Berbagai bakteri di permukaan ditransmisikan ke pasien bedah, secara efektif menghindari infeksi silang bakteri seperti Staphylococcus aureus (MRSA) yang resistan terhadap multi-obat methicillin dan enterococci yang resisten terhadap vankomisin. Oleh karena itu, fungsi penghalang gaun bedah dianggap sebagai kunci untuk mengurangi risiko infeksi selama operasi. 1
isolasi dua arah yang mencegah kedua personel medis dari infeksi atau
kontaminasi dan mencegah pasien dari infeksi. 1
pelindung untuk
mencegah personil medis dari infeksi dan isolasi tunggal. 1
seper
dikombinasikan dengan alat bantu pernapasa
memastikan pasokan udara sehingga bisa bern digunakan oleh petugas pemadam kebakaran, instalasi gawat darurat, paramedis, peneliti, menanggapi tumpahan racun, spesialis membe yang terkontaminasi, dan pekerja di lingku
[4]
Mencegah penetrasi cairan
Gaun non-bedah tidak dikenakan selama prosedur bedah, prosedur invasif, atau ketika ada risiko kontaminasi sedang hingga tinggi.
digunakan dalam sterilisasi steril yang ketat dan perawatan invasif pasien di ruang operasi khusus. 1
1. Pasien yang terpapar penyakit menular melalui kontak seperti bakteri yang resistan terhadap
beberapa obat. 2. ketika pasien dilindungi di tempat isolasi, seperti pasien luka bakar luas, pasien cangkok tulang dengan diagnosis dan perawatan. 3.Terpapar
1. Saat terpapar ke kelas A atau pasien yang terkena oleh penyakit menular Kelas A. 2. Ikuti pedoman pengendalian
infeksi terbaru ketika menghubungi pasien yang diduga atau dikonfirmasi SARS, Ebola, MERS, H7N9 flu burung.
1
The United States Department of Homela mendefinisikan pakaian hazmat sebagai " yan melindungi orang dari bahan atau zat berbahay kimia, agen biologi, atau bahan radi
oleh darah pasien, cairan tubuh, sekresi, debit percikan. 4. Jika ingin memasuki departemen utama seperti ICU, NICU, bangsal pelindung, dll.1
3.5 SARUNG TANGAN
Sarung tangan lateks Sarung tangan nitrile (bagi yang alergi lateks)
Gambar 3.2 Sarung Tangan
3.6 SHOE COVER
Keterangan:13
Beberapa Kelas Penyakit Infeksi:
Kelas A: wabah penyakit menular.
Kelas B: Dikenal sebagai penyakit menular yang dikelola secara ketat, 26 penyakit menular diklasifikasikan sebagai penyakit menular Kelas B, termasuk Severe Acute Respiratory Syndrome
(SARS), Acquired Immune Deficiency Syndrome (AIDS), virus hepatitis, polio, poliomielitis, flu burung yang sangat patogenik, campak, demam berdarah epidemi, rabies, ensefalitis epidemi B, antraks, disentri basiler dan amuba.
Kelas C: Penyakit menular Kelas C merujuk pada penyakit menular yang sedang diawasi. 11 penyakit infeksi Kelas C termasuk influenza, epidemi parotitis, rubella, konjungtivitis hemoragik akut, kusta, epidemi dan tipus endemik, kala-azar, echinococcosis, filariasis, diare infeksi lain (tidak termasuk kolera, basiler dan disentri amuba, dan typhoid dan paratyphoid), dan penyakit tangan, kaki, dan mulut. Selain itu, penyakit menular lain yang tidak terdaftar dalam penyakit menular yang sah dapat ditambahkan ke dalam penyakit menular Kelas B atau C berdasarkan wabah, prevalensi, dan kerugiannya. Namun, keputusan akhir tentang akses mereka ke dalam daftar hukum harus dibuat dan diumumkan oleh departemen administrasi kesehatan dewan negara. Kategori Level:
Level 1: Risiko minimal, untuk digunakan, misalnya, selama perawatan dasar, isolasi standar, gaun pelindung untuk pengunjung, atau di unit medis standar.
Level 2: Risiko rendah, untuk digunakan, misalnya, selama pengambilan darah, penjahitan, di Unit Perawatan Intensif (ICU), atau laboratorium patologi.
Level 3: Risiko sedang, untuk digunakan, misalnya, selama pengambilan darah arteri, memasukkan garis Intravena (IV), di Ruang Gawat Darurat, atau untuk kasus trauma.
Level 4: Risiko tinggi, untuk digunakan, misalnya, selama prosedur yang intensif cairan, operasi, ketika resistensi patogen diperlukan atau diduga penyakit menular (tidak menular melalui udara).
BAB IV
PEMERIKSAAN PASIEN Pedoman pemeriksaan pasien atas rekomendasi PP PABI Indonesia:
a. Dalam rangka upaya mengurangi penyebaran penyakit COVID-19 pada masyarakat serta mencegah penularan penyakit pada tenaga medis, maka perlu dilakukan pembatasan kegiatan di bidang Bedah Umum untuk mengurangi kontak.
b. Fokus pelayanan Bedah Umum hendaknya diarahkan pada pelayanan darurat dengan mengurangi atau bahkan menghentikan pelayanan elektif, untuk menyediakan tenaga medis yang cukup bagi pelayanan pasien COVID-19.
c. Mengenai jenis pelayanan elektif yang dapat ditunda baik pelayanan rawat jalan, rawat inap, dan operasi, hendaknya dibahas bersama dengan Komite Medis dan Manajemen Rumah Sakit dengan mengacu pada status Siaga Bencana COVID-19 yang ditetapkan di rumah sakit masing-masing.
d. Melakukan pembagian shift di poliklinik dengan staf lain.
e. Pembatasan kegiatan ini sampai dengan permasalahan COVID-19 mereda.
4.1 PEMERIKSAN PASIEN DI POLIKLINIK
4.1.a. Pasien :
1. Kasus kegawatdaruratan Bedah Umum dapat langsung datang ke Instalasi Gawat Darurat (IGD) dan tetap mendapatkan pelayanan sebagai kasus emergensi.
2. Seluruh pasien memakai masker bedah karena kita tidak tahu apakah seseorang sudah terinfeksi atau dalam masa inkubasi atau sudah terjangkit COVID-19. Dengan memakai masker, maka droplet akan tertahan dan diserap oleh masker sehingga petugas kesehatan yang berada di sekitarnya relatif aman.
3. Menjaga jarak aman antar pasien kurang lebih 1 (satu) meter pada saat menunggu. 4. Pasien yang berusia lebih dari 65 tahun atau mempunyai penyakit penyerta seperti penyakit jantung, kencing manis, hipertensi, imunodefisiensi, dan lain-lain dipisahkan dengan pasien lainnya.
kontrol sesuai jadwal yang telah ditentukan.
6. Pasien Poliklinik Bedah Umum dengan gejala: demam, batuk, pilek, sesak napas harap menyampaikan keluhan/gejalanya ke petugas saat masuk ke rumah sakit. 7. Mencuci tangan sesuai prosedur WHO dengan sabun dan air mengalir atau
menggunakan hand sanitizer berbasis alkohol sebelum dan setelah dilakukan pemeriksaan.
8. Pendamping pasien hanya 1 (satu) orang di dalam ruang konsultasi atau poliklinik. 9. Selesai pemeriksaan dan konsultasi, pasien menunggu resep di luar ruangan. 10. Tunda/hindari kunjungan ke Poliklinik Bedah Umum, kecuali terdapat kondisi di
bawah ini:
a. Nyeri perut yang sangat berat
b. Benjolan pada area perut atau selangkangan yang disertai nyeri, tidak bisa buang air besar/ kentut dan muntah
c. Tidak bisa buang air besar dan kentut d. Tidak bisa buang air kecil
e. Buang air besar berdarah f. Benda asing di dalam tubuh
g. Luka yang mengalami perdarahan yang hebat h. Benjolan yang disertai nyeri dan kemerahan
4.1.b Perawat
a. Dilengkapi dengan APD: masker bedah, sarung tangan, pelindung mata, dan gaun level 1.
b. Mencuci tangan sesuai standar WHO sebelum dan setelah melayani pasien. c. Mengukur suhu tubuh pasien dengan menggunakan termometer tembak (infra
merah), yang dilakukan di pintu masuk Gedung. d. Jarak dengan pasien lebih dari 1-2 meter.
e. Mengisi formulir anamnesis mengenai gejala-gejala COVID-19. f. Bila didapatkan ODP ataupun PDP, rujuk ke tim COVID-19.
g. Membawa baju ganti dan mengganti baju sebelum pulang ke rumah. 4.1.c Dokter Spesialis Bedah Umum
a. Mencuci tangan sesuai standar WHO sebelum dan setelah melayani pasien. b. Memakai pakaian dengan lengan di atas siku (lengan pendek), bila memakai
pakaian lengan panjang harap dilipat ke atas. c. Tidak menggunakan jas sneli/jas dokter.
d. Memakai sarung tangan non steril, yang dicuci dengan menggunakan alkohol bila akan memeriksa pasien selanjutnya.
e. Bila didapatkan pasien suspek COVID-19; masker dan sarung tangan diganti kemudian melakukan cuci tangan kembali.
f. Tidak memakai perhiasan ataupun jam tangan. g. Mengikat rambut bagi yang berambut panjang.
h. Identitas nama (Name tag) tidak memakai tali yang panjang. i. Tidak melakukan kontak fisik dengan pasien seperti bersalaman. j. Pada saat anamnesis dokter dan pasien berjarak 1-2 meter.
k. Peralatan medis harus dibersihkan setiap selesai digunakan dari satu pasien ke pasien lain (seperti stetoskop, otoskop, spekulum hidung, dan lain-lain) dengan menggunakan alkohol 70% atau direndam dalam cairan yang mengandung klorin). l. Peralatan non medis (seperti pulpen, meja, komputer, dan lain-lain) harus dibersihkan setiap selesai visit dengan menggunakan alkohol 70% ataupun disinfektan lain.
(nurse cap), gaun level 1 atau 2, dan sarung tangan yang tidak dilepas sampai pemeriksaan pasien terakhir.
n. Tidak melakukan pemeriksaan di daerah hidung, mulut, dan orofaring (bila tidak diperlukan). Memakai masker N95, pelindung wajah, dan shoe cover apabila akan melakukan pemeriksaan di daerah tersebut.
o. Tidak melakukan pemeriksaan endoskopi, apabila harus dilakukan pemeriksaan: • Untuk meminimalisir terjadinya batuk, spray anestesi lokal diganti dengan
anestesi berbentuk gel.
• Disarankan memakai endoskopi dengan diameter yang lebih kecil. • Memakai APD lengkap:
o Penutup kepala/nurse cap.
o Google atau pelindung wajah.
o Masker N95.
o Gaun level 2 atau 3.
o Sarung tangan.
o Shoe Cover.
p. Membawa baju ganti dan mengganti baju sebelum pulang ke rumah.
Gambar 4.2 Alat Perlindungan diri di Poliklinik Bedah Umum
4.2 PEMERIKSAAN DI INSTALASI GAWAT DARURAT (IGD)
a. Mencuci tangan sesuai standar WHO sebelum dan setelah melayani pasien.
b. Memakai masker bedah, pelindung mata (kacamata atau google), penutup kepala (nurse cap), dan sarung tangan.
c. Memakai pakaian dengan lengan di atas siku (lengan pendek), bila memakai pakaian lengan panjang harap dilipat ke atas. Direkomendasikan memakai gaun level 1 atau 2. d. Tidak menggunakan jas sneli/jas dokter.
e. Bila didapatkan pasien suspek COVID-19; masker dan sarung tangan diganti kemudian melakukan cuci tangan kembali.
f. Tidak memakai perhiasan ataupun jam tangan. g. Mengikat rambut bagi yang berambut panjang.
h. Identitas nama (Name tag) tidak memakai tali yang panjang. i. Tidak melakukan kontak fisik dengan pasien seperti bersalaman. j. Pada saat anamnesis dokter dan pasien berjarak 1-2 meter.
k. Tidak melakukan pemeriksaan di daerah hidung, mulut, dan orofaring (bila tidak diperlukan). Memakai masker N95, pelindung wajah, dan shoe cover apabila diperlukan pemeriksaan daerah tersebut.
l. Peralatan medis harus dibersihkan setiap selesai digunakan dari satu pasien ke pasien lain (seperti stetoskop, otoskop, spekulum hidung, dan lain-lain) dengan menggunakan alkohol 70% atau direndam dalam cairan yang mengandung klorin).
m.Peralatan non medis harus dibersihkan setiap selesai pemeriksaan dengan menggunakan alkohol 70% seperti pulpen dan lain-lain.
n. Membawa baju ganti dan mengganti baju sebelum pulang ke rumah.
4.3 PEMERIKSAAN DI RUANG RAWAT INAP
a. Lakukan edukasi etika batuk dan cara mencuci tangan pada seluruh pasien.
b. Antisipasi keluhan ke arah COVID-19 setiap kali visit kepada pasien dan penunggu pasien.
c. Menangguhkan perawatan pasien yang tidak bersifat emergensi.
d. Seluruh pasien dan penunggunya diberikan masker bedah saat dokter visit atau perawat melakukan pemeriksaan tanda vital.
e. Penunggu pasien hanya dibolehkan berjumlah 1 (satu) orang.
f. Mencuci tangan sesuai standar WHO sebelum dan setelah memeriksa pasien. g. Seluruh pasien dilakukan pengukuran suhu badan dengan menggunakan termometer
tembak (infra merah) sebanyak 2 (dua) kali sehari. h. Tanda- tanda vital dimonitor setiap 4 (empat) jam.
i. Buku status rawat/rekam medik tidak dibawa ke dalam ruang perawatan. j. Tidak menggunakan jas sneli/jas dokter.
k. Memakai APD: masker bedah, kacamata, nurse cap, gaun level 1, dan sarung tangan. l. Peralatan medis harus dibersihkan setiap selesai digunakan dari satu pasien ke pasien lain
(seperti stetoskop, otoskop, spekulum hidung, dan lain-lain) dengan menggunakan alkohol 70% atau direndam dalam cairan yang mengandung klorin).
m.Peralatan non medis harus dibersihkan setiap selesai visit dengan menggunakan alkohol 70% seperti pulpen dan lain-lain.
n. Diharapkan membawa baju ganti dan mengganti baju sebelum pulang ke rumah.
4.4. PROSEDUR MELAKUKAN TINDAKAN
a. Menunda tindakan elektif, kecuali tindakan yang tidak dapat ditunda.
b. Daftar tindakan Bedah Umum yang tidak dapat ditunda untuk dijadikan acuan, misalnya : • Abses di Bidang Bedah Umum
• Obstruksi Saluran Cerna dan Saluran Nafas • Fraktur Maksilofasial
• Perdarahan Yang Sangat Hebat • Trauma Abdomen dan Thorax • Peradangan Organ Abdomen • Nyeri Perut Hebat
• Kebocoran Organ Abdomen
c. Dalam melaksanakan tindakan yang tidak dapat ditunda, baik di dalam maupun di luar kamar operasi, WAJIB memakai APD.
d. Alat Perlindungan Diri:
• Penutup kepala/nurse cap. • Masker N95.
• Google.
• Pelindung wajah.
• Gaun level 2 atau level 3 • Sarung tangan ganda. • Shoe cover.
e. Dalam hal ketiadaan APD, maka dokter spesialis Bedah Umum dapat
membatalkan tindakan yang akan dilakukan.
g. Sebelum melakukan tindakan, harap diperhatikan hal-hal sebagai berikut: • Alur satu pintu (pintu yang sama antara petugas medis dengan pasien). • Pasien masuk OK dengan memakai masker N95.
• Tindakan dilakukan di ruangan isolasi atau ruangan khusus pada suspek dan konfirmasi COVID-19.
• Pada pasien biasa, ruangan berventilasi cukup yaitu sarana yang dilengkapi ventilasi mekanik, minimal terjadi 6 sampai 12 kali pertukaran udara setiap jam dan setidaknya 160 liter/detik/pasien di sarana dengan ventilasi alamiah.
• Lakukan anamnesis skrining COVID-19 bila positif lakukan sesuai prosedur yang berlaku.
h. Gunakan closed suction.
i. Membatasi jumlah orang yang berada di ruang operasi sesuai jumlah minimum yang diperlukan untuk memberikan perawatan pasien.
j. Sebelum masuk ke ruang operasi, pastikan instrumen operasi telah tersedia dan lengkap. k. Gunakan penutup sekali pakai untuk melindungi peralatan lain yang ada di ruang operasi
untuk mencegah kontaminasi droplet.
l. Semua peralatan operasi yang telah digunakan harus menjalani prosedur dekontaminasi dan desinfeksi sesuai prosedur yang berlaku
m. Setelah tindakan selesai, lepaskan lapisan terluar sarung tangan untuk mencegah kontaminasi ke tempat lain.
n. Lakukan pelepasan APD sesuai prosedur (hingga mandi) dengan sangat teliti dan hati-hati.
o. Setelah melepas APD, cuci tangan kembali sebelum menyentuh bagian tubuh lainnya. p. Terdapat satu ruangan khusus untuk ganti baju dan mandi sebelum keluar area operasi.
Gambar 4.3 Alat Perlindungan Diri Bila Melakukan Tindakan
Dikutip dari: Komite PPI RSUP Persahabatan14
Panduan CDC untuk penggunaan Masker pada personel yang memelihara kumis & janggut
BAB V
PROTOKOL SPESIALIS BEDAH UMUM MENGHADAPI KECURIGAAN COVID-19
V.1 Anamnesis
Dilakukan skrining sesuai dengan formulir skrining COVID-19.
V.2 Pemeriksaan
a. Lakukan pemeriksaan laboratorium darah lengkap dan rontgen toraks PA.
b. Bila kedua hasilnya pemeriksaan normal, pasien diberikan simtomatik dan beristirahat di rumah.
c. Bila hasil positif limfositopenia atau leukopenia tetapi rontgen toraks normal, dapat dicurigai viral dan dimasukkan dalam kategori ODP:
• Prosedur sesuai dengan tata kelola kasus ODP (gambar 2).
• Edukasi pasien untuk melakukan isolasi mandiri dan physical distancing
selama 14 hari di rumah (wajib). • Konsul ke Dokter Spesialis Paru/Anak.
• Lapor kepada tim COVID-19 yang ada di Rumah Sakit untuk pencatatan data. • Dipantau secara berkala untuk mengevaluasi adanya perburukan gejala selama 14 hari.
d. Bila hasil laboratorium menunjukkan limfositopenia atau leukopenia dan rontgen positif pneumonia, masuk dalam kategori PDP:
i. Prosedur sesuai dengan tata kelola kasus (gambar 3). ii. Pasien dipindahkan ke ruang isolasi.
iii. Segera lapor kepada tim COVID-19 di Rumah Sakit untuk dilakukan pencatatan data.
iv. Dilakukan pengambilan spesimen dan CT Scan paru. v. Terapi sesuai tim COVID-19.
vi. Rujuk ke Rumah Sakit rujukan nasional untuk tatalaksana lebih lanjut dengan menggunakan ambulans yang berisi 2 orang petugas (sopir dan
perawat) dengan menggunakan APD l engkap. e. Bila laboratorium menunjukkan leukositosis:
i. Lakukan pemberian terapi dengan antibiotika selama 5 (lima) hari.
ii. Bila setelah terapi gejala tidak membaik atau menjadi bertambah berat dengan disertai sesak napas berat, dilakukan pemeriksaan laboratorium rutin dan rontgen toraks PA ulang.
iii. Bila hasil leukosit menunjukkan penurunan tetapi didapatkan hasil pemeriksaan rontgen pneumonia, maka dilakukan pengambilan spesimen dan CT Scan paru.
iv. Segera lapor kepada tim COVID-19 di Rumah Sakit untuk dilakukan pencatatan data.
v. Terapi sesuai dengan tim COVID-19.
vi. Rujuk ke Rumah Sakit rujukan nasional untuk tatalaksana lebih lanjut dengan menggunakan ambulans yang berisi 2 orang petugas (sopir dan perawat) dengan menggunakan APD lengkap.
Hasil pemeriksaan laboratorium yang menunjukkan positif COVID-19 selain positif pada pemeriksaan spesimen:
a. Limfositopenia, berhubungan dengan derajat keparahan penyakit (< 1500), b. Trombositopenia,
Gambar 5.1 Alur Penanganan COVID-19 untuk Tenaga Medis
V.3 RAPID TEST ANTIBODY METODE IMUNOKROMATOGRAFI
Rapid test antibody direkomendasikan untuk:17
1. OTG, terutama mempunyai riwayat setelah kontak minimal 7 hari, yaitu orang tanpa gejala merupakan kontak erat dengan kasus positif COVID-19 atau memiliki risiko tertular dari orang positif COVID-19.
2. ODP 3. PDP
Definisi sesuai dengan Pedoman Penanganan Cepat Medis dan Kesehatan Masyarakat COVID-19 di Indonesia, Gugus Tugas Percepatan Penanganan COVID-19, Maret 2020.
Pengerjaan rapid test antibody harus disupervisi dan diinterpretasi oleh Dokter Spesialis Patologi Klinik. Pengambilan darah menggunakan tabung vakum dengan prinsip
closed system, bila tidak memungkinkan menggunakan jarum suntik dengan kewaspadaan dan kehati-hatian. 17
Spesimen yang digunakan: 17
1. Disarankan menggunakan spesimen whole blood. Dapat digunakan anti koagulan EDTA, heparin, atau sitrat. Spesimen langsung diperiksa.
2. Spesimen serum atau plasma.
REFERENSI
1. Wrapp D, Wang N, Corbett KS, Goldsmith JA, Hsieh C-L, Abiona O, et al. Cryo-EM structure of the 2019-nCoV spike in the prefusion conformation. Science. 2020;367(6483):1260-3.
2. Gorbalenya AE, Baker SC, Baric RS, de Groot RJ, Drosten C, Gulyaeva AA, et al. The species Severe acute respiratory syndrome-related coronavirus: classifying 2019-nCoV and naming it SARS-CoV-2. Nature Microbiology. 2020;5(4):536-44.
3. Wu D, Wu T, Liu Q, Yang Z. The SARS-CoV-2 outbreak: what we know. International Journal of Infectious Diseases.
4. Van Doremalen N, Bushmaker T, Morris DH, Holbrook MG, Gamble A, Williamson BN, et al. Aerosol and Surface Stability of SARS-CoV-2 as Compared with SARS-CoV-1. New England Journal of Medicine. 2020.
5. COVID-19 GTPP. Pedoman Penanganan Cepat Medis dan Kesehatan Masyarakat COVID-19 di Indonesia. 1 ed. Setiawan AH, Rachmayanti S, Kiasatina T, Laksmi IAKRP, Santoso B, Huda N, et al., editors. Jakarta: Gugus Tugas Percepatan Penanganan COVID- 19; 2020 23 Maret 2020. 6. Hopkins C, Kumar N. Loss of Sense of Smell as Marker of COVID-19 Infection. 2020. 7. Novel Coronavirus (COVID-19) Situation [Internet]. 2020 [cited March, 22 2020]. Available
from: https://experience.arcgis.com/experience/685d0ace521648f8a5beeeee1b9125cd.
8. Kasus COVID-19 per Provinsi [Internet]. Kemenkes. 2020 [cited 24 Maret 2020]. Available from: http://covid-monitoring.kemkes.go.id/.
9. RI KK. Pedoman Pencegahan dan Pengendalian Coronavirus Disease (COVID-19). 3 ed. Jakarta: Direktorat Jenderal Pencegahan dan Pengendalian Infeksi; 2020.
10. RI MK. Protokol Isolasi Diri Sendiri Dalam Penanganan Coronavirus Disease (COVID- 19). In: Kesehatan M, editor. Jakarta2020.
11. California Uo. Types of PPE2020 [cited 2020 25 Maret]. Available from: https://ehs.ucmerced.edu/researchers-labs/ppe/selection.
12. 3M. Infection Prevention Solution, Fave Mask adn Respirators. In: Care MH, editor. USA. 13. Medpurest. What Is The Difference Between Isolation Gown, Protective Gown And Surgical
Gown?2019 [cited 2020 25 Maret]. Available from:
https://www.medpurest.com/industrial-news/difference-between-isolation-gown- protective-gown-surgical-gown.html.
14. Persahabatan KPR. APD RSUP Persahabatan Tanggap COVID-19. In: Persahabatan KPR, editor. Jakarta: RSUP Persahabatan; 2020.
15. Standar Operasional Prosedur Teknik Pemeriksaan Swab Nasofaring, (2020).
16. NEJM. NEJM Procedure: Collection of Nasopharyngeal Specimens with the Swab Technique2009.
17. Indonesia PP. Panduan Tatalaksana Pemeriksaan Rapid Test Antibody SARS-CoV-2 Metode Imunokromatografi. In: Indonesia PP, editor. Jakarta: PDS PatKLIn Indonesia; 2020.