TUBERCULOSIS:
NEVER ENDING STORY
Refleksi Perjalanan Panjang
Penanggulangan TuberKulosis
Di Jawa Tengah
Sanksi Pelanggaran Pasal 113
Undang-undang Nomor 28 Tahun 2014
Perubahan atas Undang-undang Nomor 7 Tahun 1987 Perubahan atas Undang-undang Nomor 6 Tahun 1982 Perubahan atas Undang-undang Nomor 19 Tahun 2002 Tentang Hak Cipta
(1) Setiap Orang yang dengan tanpa hak melakukan pelanggaran hak ekonomi sebagaimana dimaksud dalam Pasal 9 ayat (1) huruf i untuk Penggunaan Secara Komersial dipidana dengan pidana penjara paling lama 1 (satu) tahun dan/atau pidana denda paling banyak Rp100.000.000 (seratus juta rupiah).
(2) Setiap Orang yang dengan tanpa hak dan/atau tanpa izin Pencipta atau pemegang Hak Cipta melakukan pelanggaran hak ekonomi Pencipta sebagaimana dimaksud dalam Pasal 9 ayat (1) huruf c, huruf d, huruf f, dan/atau huruf h untuk Penggunaan Secara Komersial dipidana dengan pidana penjara paling lama 3 (tiga) tahun dan/atau pidana denda paling banyak Rp500.000.000,00 (lima ratus juta rupiah).
(3) Setiap Orang yang dengan tanpa hak dan/atau tanpa izin Pencipta atau pemegang Hak Cipta melakukan pelanggaran hak ekonomi Pencipta sebagaimana dimaksud dalam Pasal 9 ayat (1) huruf a, huruf b, huruf e, dan/atau huruf g untuk Penggunaan Secara Komersial dipidana dengan pidana penjara paling lama 4 (empat) tahun dan/atau pidana denda paling banyak Rp1.000.000.000,00 (satu miliar rupiah).
TUBERCULOSIS:
NEVER ENDING STORY
Refleksi Perjalanan Panjang
Penanggulangan TuberKulosis
Di Jawa Tengah
Reviono
TUBERCULOSIS:
NEVER ENDING STORY
REFLEKSI PERJALANAN PANJANG PENANGGULANGAN TUBERKULOSIS DI JAWA TENGAH
Hak CiptaReviono. 2018
Penulis
Dr. dr. Reviono, Sp.P (K)
Editor
Dr. dr. Harsini, Sp. P (K)
Ilustrasi Sampul Arif Hasanudin
Penerbit dan Percetakan
Penerbitan dan Percetakan UNS (UNS Press)
Jalan Ir. Sutami 36 A, Surakarta, Jawa Tengah, Indonesia 57126 Telepon (0271) 646994 Psw. 341 Fax. (0271) 7890628
Website : www.unspress.uns.ac.id Email : unspress@uns.ac.id
KATA PENGANTAR
Assalamu’alaikum Wr.Wb
Tuberkulosis (TB) merupakan penyakit yang cukup akrab di masyarakat. Penyakit menular ini sering dikaitkan dengan status sosial yang rendah, walaupun kenyataannya tidak sepenuhnya benar. Indonesia termasuk dalam kelompok High Burden Country untuk kasus TB. Posisi Indonesia tidak pernah diluar 5 besar sebagai negara dengan insidensi terbanyak, bahkan pada dua tahun terakhir yaitu tahun 2016 dan 2017 menduduki urutan kedua, diatasnya hanya ada negara India.
Pada buku ini disampaikan sebagian besar tentang masalah TB dari sisi kesehatan masyarakat dan managemen unit pelayanan kesehatan. Memang tidak dapat dipungikri juga terdapat masalah klinis pada TB, tetapi masalah klinis ini terjadi saat paien dalam keadaan
immunocompromised, misalnya TB bersama dengan penyakit lain: TB-HIV, TB-DM dan sebagainya. Masalah TB dari sisi kesehatan masyarakat tidak kalah besar. Pengobatan penyakit ini cukup lama, bila tanpa komplikasi atau penyakit penyerta adalah 6 bulan. Bagi sebagian besar masyarakat menganggap terapi 6 bulan ini terlalu lama, sehingga banyak yang tidak sabar sehingga terjadi kasus putus berobat (default), apalagi dalam waktu pengobatan 2 bulan saja kondisi klinis sudah membaik sehingga merasa sudah sembuh. Demikian juga jangka waktu 6 bulan ini dapat saja pasien TB karena mobilitasnya yang tinggi akan pindah pekerjaan atau melanjutkan sekolah, sehingga harus berpindah tempat sekaligus berpindah berobat ke fasilitas kesehatan lain. Persoalan ini kelihatannya sepele tetapi dari sisi pemantauan pengobatan menjadi bermasalah, apabila pasien TB tersebut tidak dilaporkan hasil akhir pengobatannya, apakah memang sudah sembuh atau jangan–jangan tidak melanjutkan pengobatan.
tersebut. Akibatnya pasien tidak segera berobat, sehingga panemuan kasus menjadi berkurang atau juga juga terjadi keterlambatan pengobatan. Pasien yang terlambat berobat akan menjadi sumber penularan dimasyarakat, sehingga akan mempersulit pengendalian TB. Keterlambatan pengobatan juga akan mengakibatkan kasus sudah berat sehingga akan mempersulit pengobatan.
Ilustrasi diatas merupakan masalah yang nyata di masyarakat dan juga terjadi di Jawa Tengah. Permasalahan tersebut diteliti dan dievaluasi pada penelitian ini, mulai tahun 2000-2016. Evaluasi dilakukan berdasarkan indikator program baik input maupun output. Hasil evaluasi ini merupakan refleksi diri, karena WHO telah mencanangkan eliminasi TB pada tahun 2035. Visi kedepan WHO ini harus dapat diikuti oleh Jawa Tengah. Berbagai langkah sudah pernah dilakukan oleh Dinas Kesehatan Provinsi Jawa Tengah mulai dari penerapan strategi DOTS, terlibat dalam jejaring Public Private Mix
(PPM) dan upaya lain yang melibatkan seluruh stakeholder yang terlibat. Pada penelitian ini juga dikembangkan konsep modal sosial dalam usaha meningkatkan partisipasi masyarakat untuk ikut serta dalam mensukseskan program pengendalian TB dengan tujuan eliminasi TB.
data-data program pengendalian TB di Jawa Tengah. Buku ini juga menjadi catatan saya pribadi yang selama ini ikut terlibat dalam pelaksanaan program pengendalian TB dengan Strategi DOTS. Semoga buku ini dapat menjadi masukan untuk pelaksanaan program dimasa mendatang, terutama untuk para sejawat yang terlibat program ini baik di Dinas Kesehatan Provinsi, Kabupaten/Kota serta yang bekerja di Rumah Sakit. Akhirul kalam, mohon maaf bila masih banyak kekurangan dalam penyusunan buku ini, semoga dapat memberi manfaat bagi kita semua. Aamiin
Surakarta 17 Agustus 2018
Reviono
Daftar Isi
A. Masalah Tuberkulosis Secara Global ... 2
B. Masalah Tuberkulosis di Tingkat Nasional 3 C. Masalah Tuberkulosis di Jawa Tengah ... 5
BAB II Penanggulangan Tuberkulosis di Dunia ... 7
A. Tuberkulosis Pada Awal Peradaban ... 8
B. Masa Ditemukannya Penyebab TB... 11
C. Masa Kemoterapi ... 16
B. Capaian Indikator Input Program ... 68
D. Perbandingan Antara Puskesmas
dan Fasilitas Rujukan ... 76
BAB VI Pembahasan dan Refleksi Program ... 81
A. Dinamika Pencapaian Indikator TB di Jawa Tengah... 82
B. Indikator Input Program ... 84
C. Indikator Output Program ... 88
BAB VII Public – Private Mix (PPM) ... 99
A. Public –Private Mix Dalam Memperkuat Strategi DOTS ... 100
B. Keterlibatan Sektor Swasta Pada PPM ... 102
C. Permasalahan Pelaksanaan Program Pengendalian TB di Rumah Sakit ... 108
BAB VIII Peran Serta Masyarakat ... 115
A. Gerakan Lintas Sektor dalam Penanggulangan TB ... 116
B. Modal Sosial ... 117
C. Dimensi Modal Sosial ... 120
D. Peran Kader Kesehatan ... 127
E. Peran Tokoh Masyarakat ... 132
BAB IX Penutup dan Rekomendasi ... 135
Daftar Pustaka ... 138
Lampiran ... 147
- Daftar Singkatan ... 149
Daftar Tabel
Tabel 1. Indikator untuk memantau program
pengendalian TB ... 32
Tabel 2. Tonggak pencapaian utama dalam
pengendalian TB di Indonesia ... 50
Tabel 3. Jumlah fasilitas pelayanan kesehatan yang menerapkan Strategi DOTS pada tahun
2010 secara nasional. ... 56
Tabel 4. Sasaran Strategi Nasional pengendalian TB per tahun 2010-2014 ... 57
Tabel 5. Demografi penduduk dan fasilitas kesehatan pada kasus TB di Jawa Tengah pada tahun 2000 -2016 ... 66
Tabel 6. Output hasil pengobatan Kasus
TB BTA (+) (%) ... 73
Tabel 7. Perbandingan angka sembuh, default dan pindah antara fasilitas pelayanan
kesehatan ... 76
Tabel 8. Contoh alat untuk memulai dan
Daftar Gambar
Gambar 1. Hippocrates dan ilustrasi phthisis atau
consumption ... 9 Gambar 2. Fransiscus Sylvius de La Boe dan
Richard Morton... 12
Gambar 3. Robert Koch dan Penyebab TB ... 14
Gambar 4. Herman Brehmer dan Sanatorium ... 15
Gambar 5. Selman A Waksman Penemu Streptomycin 17 Gambar 6. Karel Styblo (bersama team WHO)
pencetus ide dasar DOTS ... 20
Gambar 7. Progres report yang dibuat tahun 2003 ... 24
Gambar 8. Program Sustainable Development Goals . 36
Gambar 9. Sekilas tentang End TB Strategy... 37
Gambar 10. Sanatorium di Indonesia ... 45
Gambar 11. Model Proyek HDL ... 54
Gambar 12. Case notification rate TB BTA positif dan
semua kasus di Indonesia. ... 58
Gambar 13. CDR Jawa Tengah 2000 – 2016 ... 69
Gambar 14. Pencapaian CNR total dan CNR BTA (+)
di Jawa Tengah tahun 2000 – 2016 ... 71
Gambar 15. Dinamika Success Rate tahun
TUBERCULOSIS: NEVER ENDING STORY
Bab I.
Pendahuluan
TUBERCULOSIS: Never ending story
A. Masalah Tuberkulosis Secara Global
Setelah 20 tahun World Health Organization
(WHO) menerapkan strategi Directly Observed Treatment
Short-course (DOTS) dalam program penanggulangan
tuberkulosis (TB), sampai saat ini TB masih menjadi
permasalahan global (Asuquo AE et al, 2015).
Berdasarkan laporan WHO 2016, terdapat 9.600.000
kasus TB baru dengan 1.500.000 orang meninggal
(WHO, 2017). Strategi DOTS mengutamakan deteksi
kasus TB basil tahan asam (BTA) (+) dengan
menggunakan pemeriksaan mikroskopik sputum dan
pengawasan langsung menelan obat anti TB dengan
paduan obat jangka pendek. Pada tahun 2006 WHO
menggulirkan strategi Stop TB yang terdiri dari 6
komponen dengan visi dunia bebas dari TB. Target
utamanya adalah menurunkan beban TB global secara
dramatis pada tahun 2015 sesuai dengan target 8
Millenium development goals (MDGs). Target tersebut
adalah kelanjutan dari target WHO sebelumnya yaitu
deteksi kasus baru TB BTA positif (70%) dan angka
kesembuhan minimal 85% yang telah disampaikan
pada tahun 2005 (WHO, 2005; Pio A, 2006)). Program
ini berlanjut dengan dituangkan dalam The End TB
Strategy yang merupakan indikator dari tujuan
Sustainable Development Goals (SDGs) pada tujuan ke
3. The End TB Strategy mentargetkan dunia bebas TB
TUBERCULOSIS: NEVER ENDING STORY
Pada tahun 1994, World Health Organization
telah mengeluarkan Strategi Directly Observed
Treatment Short Course (DOTS) yang ditujukan untuk
menanggulangi epidemi TB. Untuk menghadapi
Millenium Development Goals, strategi DOTS
dikembangkan menjadi Strategi Stop TB yang bertujuan
untuk melibatkan semua fasilitas pelayanan kesehatan
(Probandari A, 2008). Metode ini dikenal dengan Public
Private Mix (PPM) yang merupakan komponen inti dari
Strategi Stop TB (Lei X, et al, 2015).
B. Masalah Tuberkulosis di Tingkat Nasional
Program penanggulangan TB dengan Strategi
DOTS sampai tahun 2005 di Jawa Tengah sebagian
besar dilaksanakan oleh Puskesmas sekitar 98% sudah
terlibat, sedangkan untuk fasilitas pelayanan Rujukan
yaitu Rumah Sakit (RS) maupun Balai Kesehatan Paru
Masyarakat (BKPM) yang dahulu dikenal BP4 (Balai
Pengobatan Penyakit Paru Paru) belum mencapai 30%.
Untuk mencapai tujuan dan target penanggulangan TB
Strategi DOTS harus di diekspansi keseluruh fasilitas
pelayanan kesehatan (Depkes, 2008). Target dari
Strategi DOTS adalah case detection rate (CDR) minimal
70%, cure rate 85%, angka default (putus berobat) <
5%, angka gagal pengobatan <4% untuk daerah yang
tidak ada masalah resistensi obat anti TB (OAT)
(Depkes, 2008). Ekspansi DOTS secara bertahap mulai
TUBERCULOSIS: Never ending story
(UPK) mulai dari Puskesmas sampai ke fasilitas
pelayanan Rujukan baik milik pemerintah maupun
swasta serta, termasuk di Provinsi Jawa Tengah.
Rumah Sakit memiliki potensi besar dalam penemuan
kasus TB/case finding, namun ada keterbatasan dalam
menjaga keteraturan dan keberlangsungan
pengobatan/case holding. Puskesmas meskipun
mempunyai kelebihan dalam case holding, namun ada
keterbatasan dalam case finding. Perlu sinergi antara
RS dan Puskesmas dalam upaya penanggulangan TB
secara terpadu melalui jejaring DOTS (Depkes, 2008;
Kemkes, 2014).
Indonesia termasuk high burden country pada
kasus TB yang sampai saat ini belum sepenuhnya
memenuhi target (WHO, 2016). Angka deteksi kasus
baru/case detection rate (CDR) belum pernah
melampaui 60% dari target 70% sedangkan angka
keberhasilan pengobatan (success rate) masih
berflutuasi. Belum tercapainya target CDR tersebut
menggambarkan bahwa dari setiap 3 kasus TB
diperkirakan ada 1 kasus yang tidak ditemukan dan
tidak diobati (Kemkes, 2014), akibatnya kasus yang
tidak diobati tersebut akan menyebabkan terjadinya
penularan di masyarakat, sehingga akan selalu terjadi
kasus baru.
TUBERCULOSIS: NEVER ENDING STORY
C. Masalah Tuberkulosis di Jawa Tengah
Pencapaian di provinsi Jawa Tengah juga masih
belum sesuai target baik untuk input maupun output
program. Untuk indikator input misalnya CDR masih
dibawah 70%, demikian juga CNR terutama BTA(+)
tidak pernah di atas angka 60, sedangkan rata rata
nasional dari tahun ke tahun selalu di atas 70 (Kemkes,
2017). Sedangkan di Filipina minimal mencapai angka
86, bahkan sering di atas 100 (Vianzon et al, 2013).
Untuk indikator output antara lain angka kesembuhan
(cure rate) cenderung menurun, masih di bawah 85%,
demikian juga angka keberhasilan (success rate)
meskipun dapat mencapai target, tetapi pada dua
tahun terakhir juga cenderung menurun dibawah 85%.
Demikian juga untuk indikator yang lain terutama
angka putus berobat (default) dan pindah (transferred
out) juga perlu menjadi perhatian. Hal ini akan lebih
jelas permasalahan apabila pencapaian indikator target
tersebut dibedakan antara Puskesmas dan fasilitas
Rujukan. Dimana permasalahan terbesar adalah terjadi
pada fasilitas Rujukan. Untuk mengatasi hal tersebut
strategi Stop TB harus dilaksanakan sepenuhnya
dengan melibatkan semua stakeholder yang terkait
dalam program penanggulangan TB, misalnya rumah
sakit, baik milik pemerintah maupun swasta, dokter
praktek pribadi fasilitas kesehatan lain yang ada di
provinsi Jawa Tengah dan kelompok non medis lain
TUBERCULOSIS: NEVER ENDING STORY
Bab II.
Penanggulangan Tuberkulosis
di Dunia
TUBERCULOSIS: Never ending story
A. Tuberkulosis pada Awal Peradaban
Dokumen ilmiah tertua tentang tuberkulosis
ditulis oleh Hippocrates sekitar 460 SM (Sebelum
Masehi). Dia memberi nama penyakit ini dengan
Phthisis atau consumption, nama ini terus digunakan
dalam berabad-abad sampai ditemukannya penyebab
penyakit ini. Phthisis atau consumption ini ditandai
dengan orang yang kurus (tampak tulang iga karena
demikian kurusnya), demam laten, yang diikuti dengan
batuk purulen, suara serak dan susah bernapas.
Sebenarnya jauh sebelum dibuatnya dokumen oleh
Hippocrates keberadaan Mycobacterium complex telah
muncul sekitar 15.000 – 35.000 tahun yang lalu.
Beberapa dokumen, laporan dari Mesir, India dan
China memperlihatkan kelainan rangka manusia, yang mengesankan Pott’s disease atau TB tulang belakang (gibbus). Identifikasi ini juga didukung melalui
pemeriksaan material genetik, yang membuktikan
terdeteksinya DNA (deoxyribonucleic acid) Mycobacteria
TUBERCULOSIS: NEVER ENDING STORY
(Evans CC.Clinical tuberculosis, 1994)
Gambar 1. Hippocrates dan ilustrasi phthisis atau consumption. Dokumen tertua tentang tuberkulosis ditulis oleh Hippocrates (bapak kedokteran dunia) yang memberi nama phthisis pada kasus dengan gejala pernapasan dan tubuh yang kurus sampai costanya terlihat.
Setelah Hippocrates, Aristotle (384-322 SM)
menyampaikan pendapat bahwa penyakit consumption
itu menular. Banyak pendapat saat itu menyatakan
bahwa penyakit ini adalah keturunan dan berhubungan
dengan amoral. Meskipun saat itu, bukti ilmiah bahwa
penyakit ini menular, juga belum ada. Berikutnya
Clarissimus Galen (131-201), mulai mendiskripsikan
penyakit ini lebih detail, yaitu terdapatnya luka di paru,
TUBERCULOSIS: NEVER ENDING STORY
Bab III.
Penanggulangan TB Di Indonesia
TUBERCULOSIS: Never ending story
A. Masa Penjajahan
Untuk membahas perkembangan upaya
penang-gulangan penyakit tuberkulosis di Indonesia mestinya
dimulai saat masa penjajahan Belanda. Upaya
pemberantasan tuberkulosis ini secara resmi ditandai
saat didirikan SCVT (Stichting Centrale Vereninging
Voor Tuberculosebes Trijding) yang diketuai oleh Mvr
deJonge, beliau adalah istri gubernur Batavia. Peristiwa
ini terjadi pada tahun 1930, dimana saat itu belum
ditemukan obat anti TB, karena obat anti TB pertama
kali ditemukan pada tahun 1943 (Klik PDPI, 2017).
Pengobatan yang dilakukan sangat konservatif, yaitu
menggunakan akronim 4L, yaitu:
1. Lichts (sinar matahari), sinar matahari terutama dari
unsur ultraviolet memang terbukti mampu
mem-bunuh Mycobacterium tuberculosis (Sbarbaro J.A,
2006). Saat ini penderita di jemur setiap pagi antara
pukul 06.30-08.00.
2. Lucht (udara), waktu dianggap udara yang sejuk,
bersih, agak dingin, sehingga dimaksudkan
per-napasan pasien TB akan cepat sembuh bila
mendapatkan udara yang bersih. Meskipun kalau
untuk tatalaksana TB tidak sepenuhnya benar
kalau tergantung pada ketersediaan udara bersih
saja. Udara bersih yang dianggap kaya oksigen
justru akan mempermudah pertumbuhan
Mycobacterium tuberculosis, karena sifatnya aerob.
TUBERCULOSIS: NEVER ENDING STORY
melalui aliran udara yang baik, atau ventilasi udara
yang lancar akan menurunkan konsentrasi
Mycobacterium tuberculosis di udara.
3. Liefde (kasih sayang), maksud unsur ini adalah
memberikan perhatian khusus kepada segenap
penderita TB karena mereka menghadapi
stigmati-sasi sebagai penyakit yang berbahaya, sehingga
banyak yang dikucilkan.
4. Levertraan (minyak ikan), pemberian suplemen ini
merupakan upaya untuk meningkatkan status
imunitas, karena sebagian besar penderita TB
badannya kurus yang dianggap kurang gizi.
Selain modalitas dengan menggunakan 4L juga ada
upaya lain seperti fungsi pleura (pengambilan cairan
pleura), Water Seal Drainage, Pneumotoraks antifisial,
Torakoskopi medic, sampai tindakan bedah juga
dilakukan misalnya torakotomi, lobektomi. Beberapa
fasilitas kesehatan saat ini dibangun untuk memenuhi
pelayanan kesehatan tersebut. Fasilitas kesehatan yang
sangat penting saat itu adalah Sanatorium. Beberapa
sanatorium yang terkenal antara lain Cisarua, Ngawen
dan Batu.
Sanatorium di Ngawen, Salatiga, didirikan pada
tahun 1934, berhawa sejuk, suhu udara antara 18-29°
C, di ketinggian 800 meter. Terletak di lereng gunung
Merbabu. Sanatorium ini sekarang bernama RS Paru Dr
Ario Wirawan, saat masa penjajahan berfungsi sebagai
TUBERCULOSIS: NEVER ENDING STORY
Bab IV.
Pengumpulan
dan Analisis Data Penelitian
Penelitian ini termasuk Operational Research
yang mengungkapkan evaluasi kinerja pelaksana
program penganggulangan TB di Jawa Tengah.
Variabel kuantitatif yang diteliti: (1) Jenis kasus
TUBERCULOSIS: Never ending story
A. Desain Penelitian
Penelitian ini bersifat deskriptif dengan membuat
analisis terhadap beberapa indikator program
penanggulangan TB yang dilaksanakan di Provinsi
Jawa Tengah. Subyek evaluasi program adalah semua
fasilitas kesehatan di Jawa tengah yang melakukan
penanggulangan TB sejak 1 Januari 2000 sampai 31
Desember 2016. Penelitian dilakukan secara
retrospektif menggunakan data dari seluruh UPK (unit
pepelayanan kesehatan) di Jawa Tengah yang
menggunakan strategi DOTS. Variabel kuantitatif yang
diteliti: (1) Jenis kasus TB, (2) Case notification rate
(CNR) baik total kasus maupun BTA (+) saja, (3) Angka
kesembuhan (4) Angka drop out, (5) Angka gagal
pengobatan, (6) Angka pindah (transferred out), (7)
Angka keberhasilan (Success Rate) dengan definisi
operasional sesuai dengan pedoman Departemen
Kesehatan (Depkes, 2008).
Untuk angka kesembuhan diperoleh dari data
pasien sembuh. Pasien sembuh adalah pasien TB paru
konfirmasi bakteriologis pada awal pengobatan dan
apusan dahak BTA negatif atau biakan negatif pada
akhir pengobatan dan/atau sebelumnya. Pengobatan
lengkap mirip dengan pasien sembuh yaitu pasien TB
yang telah menyelesaikan pengobatan tetapi tidak
memiliki bukti gagal tetapi tidak memiliki rekam medis
yang menunjukkan apusan dahak BTA atau biakan
TUBERCULOSIS: NEVER ENDING STORY
sebelumnya, baik karena tidak dilakukan atau karena
hasilnya tidak ada. Gagal pengobatan adalah pasien TB
apusan dahak atau biakan positif pada bulan kelima
atau setelahnya selama pengobatan, termasuk pasien
dengan strain kuman resisten obat yang didapatkan
selama pengobatan baik apusan dahak BTA negatif
atau positif. Pasien meninggal adalah pasien TB yang
meninggal oleh sebab apapun sebelum memulai dan
selama pengobatan. Pasien putus berobat/loss to follow
up adalah pasien TB yang tidak memulai pengobatan
atau yang pengobatannya terputus selama 2 bulan
terus menerus atau lebih. Pasien pindah adalah pasien
TB yang pindah berobat ke fasilitas kesehatan kota lain
dan hasil pengobatan tidak diketahui. Puskesmas
adalah upaya kesehatan masyarakat strata pertama
sebagai pelayanan tingkat dasar. Pelayanan Rujukan
adalah upaya kesehatan masyarakat strata kedua atau
diatasnya atau pelayanan tingkat lanjutan (Kemkes,
2014).
B. Cara Kerja
Pengelompokan data dibedakan antara
Pelayanan kesehatan Puskesmas dan pelayanan
kesehatan Rujukan. Data penelitian tersebut
selanjutnya dikumpulkan oleh petugas Puskesmas,
rumah sakit dan Dinas Kesehatan Kabupaten setempat
dengan melakukan klarifikasi dan verifikasi data
TUBERCULOSIS: NEVER ENDING STORY
Bab V.
Hasil Evaluasi Program
TUBERCULOSIS: Never ending story
A. Data Demografi
Data penelitian diambil dari fasilitas pelayanan
kesehatan yang sudah menerapkan DOTS yaitu 882
Puskesmas, 11 BP4/BKPM, dan 206 rumah sakit
pemerintah dan swasta sejak 1 Januari 2000 - 31
Desember 2016. Subjek penelitian adalah unit
pelayanan kesehatan yang sudah menerapkan DOTS di
Provinsi Jawa Tengah.
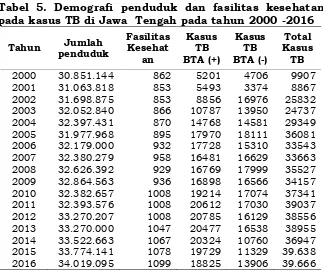
Tabel 5. Demografi penduduk dan fasilitas kesehatan pada kasus TB di Jawa Tengah pada tahun 2000 -2016
TUBERCULOSIS: NEVER ENDING STORY
Pada tabel 5 diatas menunjukan data demografi
yaitu perkembangan jumlah penduduk setiap
tahunnya. Selain itu tentang fasilitas kesehatan dan
jumlah kasus TB yang ditemukan dan diobati di
provinsi Jawa Tengah. Tampak jumlah fasilitas
kesehatan yang operasional dan aktif dalam
penanggulangan TB strategi DOTS setiap tahun terus
meningkat. Fasilitas kesehatan tersebut sebagian besar
terdiri dari Puskesmas, rumah sakit baik pemerintah
maupun swasta, BKPM atau BP4, Klinik praktik
swasta, lembaga pemasyarakatan (Lapas) atau rumah
tahanan (Rutan) dan dokter praktik mandiri. Waktu
awal penelitian ini tahun 2000 sebanyak 862 fasilitas
kesehatan menjadi 1099 pada tahun 2016.
Penambahan jumlah fasilitas kesehatan ini diikuti
dengan peningkatan kasus TB total secara jumlah
absolut, yaitu saat awal kegiatan tahun 2000 hanya
9.907 kasus, pada tahun 2016 mencapai lebih dari
37.000 kasus. Peningkatan tajam terjadi pada tahun
2001 ke 2002, karena pada tahun itu Rumah Sakit
baru mulai melaporkan kasus TB yang ditanganinya.
Capaian kasus TB total ini relatif berjalan stabil sampai
tahun 2016. Hasil dari penemuan kasus TB total ini
juga tercermin dari capaian CNR total kasus, yang pada
awal tahun 2000 hanya 32,1 naik terus dan mulai
tahun 2005 tidak pernah dibawah 100. Memang ada
penurunan yang cukup besar pada tahun 2006 tetapi
TUBERCULOSIS: NEVER ENDING STORY
Bab VII.
Public - Private Mix
(PPM)
TUBERCULOSIS: Never ending story
A. Public-Private Mix Dalam Memperkuat Strategi
DOTS
Directly Obseved Treatment Short Course Strategy
(DOTS) merupakan strategi yang sangat efektif dan
ekonomis dalam penanggulangan kasus TB (Probandari
A, et al, 2008; Depkes, 2008).Strategi ini telah berhasil
menurunkan prevalensi TB apabila dilakukan dengan
pencapaian indikator yang baik. Untuk menghadapi
Millennium Development Goals (MDGs) yaitu upaya
penurunan prevalensi TB menjadi separuhnya pada
tahun 2015 dibandingkan dengan tahun 1990, maka
strategi DOTS dikembangkan menjadi Stop TB strategy
yang terdiri dari 6 komponen (Montoro E, et al, 2007).
Salah satu komponen yang penting adalah upaya
melibatkan pemberi pelayanan kesehatan baik
pemerintah maupun swasta yang dikenal dengan
public-private mix (PPM). Tujuan dari PPM adalah untuk
mempercepat pencapaian CDR dan memperbaiki
kualitas pelayanan TB untuk semua pasien TB (Luelmo
F, et al, 2006; Lal SS, et al, 2011).
Public-private mix merupakan pendekatan
komprehensif yang melibatkan semua penyedia layanan
kesehatan secara sistematis untuk meningkatkan
pelaksanaan ISTC dan pencapaian target pengendalian
TB nasional dan global. Public-private mix mencakup
berbagai strategi kolaborasi public-private yaitu antara
NTP dengan sektor swasta. Public-public, yaitu antara
TUBERCULOSIS: NEVER ENDING STORY
seperti rumah sakit umum, penjara, atau dinas
kesehatan militer. Private-private yaitu antara LSM atau
rumah sakit swasta dengan penyedia layanan
lingkungan sekitar. Hampir semua negara dengan
beban TB tinggi saat ini menerapkan kegiatan PPM
(WHO, 2018).
Public-private mix direkomendasikan sejak 2003
untuk mencapai target global WHO yang direncanakan
mendeteksi 70% kasus dan 85% keberhasilan
pengobatan. Komponen penting WHO stop TB strategy
melibatkan semua penyedia layanan kesehatan yang
berhubungan dengan perawatan TB melalui
pendekatan PPM. Stop TB strategy meletakkan PPM
pada poin keempat yaitu pendekatan public–public dan
public–private mix. International standards for
tuberculosis care melengkapi pendekatan PPM dan
harus dipromosikan secara aktif untuk melibatkan
semua penyedia layanan dalam pelaksanaan stop TB
strategy. End TB strategy kembali menekankan
pentingnya PPM dengan memasukkannya ke pilar dan
komponen poin 2b, yaitu keterlibatan masyarakat,
organisasi masyarakat sipil, serta penyedia layanan
publik dan swasta (WHO, 2006; WHO, 2018).
Pelaksanaan PPM di Indonesia ditekankan pada
pelibatan RS baik milik pemerintah maupun swasta
karena sampai awal 2008 kurang dari 30% RS yang
terlibat dalam penanggulangan TB dengan strategi
TUBERCULOSIS: NEVER ENDING STORY
Bab VIII.
Peran Serta Masyarakat
TUBERCULOSIS: Never ending story
A. Gerakan Lintas Sektor dalam Penanggulangan TB
Pengembangan sumber daya manusia dalam
program penanggulangan TB bertujuan untuk
menyediakan tenaga pelaksana program yang memiliki
keterampilan, pengetahuan dan sikap yang diperlukan
dalam pelaksanaan program TB, dengan jumlah yang
memadai pada tempat yang sesuai dan pada waktu
yang tepat sehingga mampu menunjang tercapainya
tujuan program TB nasional (Kironde et al. 2002)
Gerakan Terpadu Nasional Penanggulangan TB
adalah suatu gerakan lintas sektor yang dibentuk pada
tahun 1999 dari tingkat pemerintah pusat hingga
daerah untuk mempercepat akselerasi pengendalian TB
berdasarkan kemitraan melalui pendekatan yang
terintegrasi dengan rumah sakit, sektor swasta,
akademisi, lembaga swadaya masyarakat, lembaga
penyandang dana, dan para pemangku kepentingan
lainnya. Fungsi mitra dapat dikelompokkan menjadi
tiga yaitu pertama perencanaan dan pengarah, kedua
pembiayaan, alokasi dan pemanfaatan sumber daya
dan ketiga penyediaan pelayanan (Kemkes, 2011).
Sudah terbukti bahwa Modal sosial mampu
menunjukkan manfaat dalam pemecahan masalah
kesehatan masyarakat termasuk masalah
TUBERCULOSIS: NEVER ENDING STORY
B. Modal Sosial
Bolin K, et al (2003) berpendapat modal sosial
merupakan sumber daya yang terdapat dalam struktur
antara anggota masyarakat yang jika digunakan dapat
memberikan manfaat bagi kesejahteraan anggota
masyarakat. Beberapa teori tentang modal sosial
maupun bukti empiris menunjukan tingkat modal
sosial yang tinggi di suatu masyarakat erat kaitannya
dengan tingkat kesehatan anggota masyarakat. Modal
sosial yang tinggi memudahkan anggota masyarakat
untuk berbagi informasi kesehatan, mengakses, dan
menggunakan sumber-sumber daya yang tersedia di
dalam masyarakat dengan lebih baik untuk pemecahan
masalah lokal dalam rangka meningkatkan derajat
kesehatan. Individu dan keluarga tidak hanya meminta
kebutuhan dan menginvestasikan kesehatan tetapi juga
modal sosial. Keluarga menginvestasikan modal sosial
dengan cara membentuk dan memelihara hubungan
dengan anggota masyarakat lainnya. Imbalan dari
investasi tersebut adalah modal sosial yang
memberikan kepuasan langsung kepada individu dan
memperluas kemampuan keluarga untuk mengakses
sumber daya yang tersedia di dalam masyarakat
sehingga memudahkan produksi kesehatan untuk
keluarga (Bolin K, et al, 2003).
Konsep modal sosial pertama kali
diperkenal-kan oleh Hanifan pada 1916 yang mengartidiperkenal-kan sebagai
TUBERCULOSIS: NEVER ENDING STORY
BabIX.
Penutup dan Rekomendasi
TUBERCULOSIS: Never ending story
Program penanggulangan TB khususnya di Jawa
Tengah, adalah suatu perjalanan yang panjang, telah
mengalami berbagai warna pada setiap zamannya
masing-masing. Rangkaian perjalanan ini tak lepas dari kebijakan
politis mulai dari masa penjajahan, baik Belanda maupun
Jepang, dilanjutkan masa kemerdekaan dan masa mengisi
kemerdekaan atau masa pembangunan. Keberhasilan
penanggulangan TB ini ditentukan setidaknya oleh 3
unsur, yaitu: stakeholder, pelaksana program dan
masyarakat. Stakeholder atau pemangku kepentingan
terdiri dari pemerintah (Kementrian Kesehatan atau Dinas
Kesehatan), Organisasi profesi dan Asosiasi RS setidaknya
3 unsur ini harus melakukan koordinasi yang efektif dan
membuat kebijakan yang bersifat mendorong atau
mempermudah agar program pengendalian TB ini dapat
berhasil dengan baik.
Pelaksana program pengendalian TB adalah tenaga
kesehatan yang bertugas di fasilitas kesehatan, baik tenaga
medis maupun administrasi. Titik lemah dalam
pelaksanaan program pengendalian TB adalah di RS,
meskipun ada titik lemah lagi yaitu dokter praktik swasta,
tetapi pada penelititian ini dokter praktik swasta belum
dievaluasi. Rumah Sakit sangat lemah pada case holding
sehingga output pelaksanaan program tidak dapat optimal.
Pendekatan yang dapat dilakukan untuk memperbaiki
capaian hasil program pengendalian TB ini kami usulkan 2
TUBERCULOSIS: NEVER ENDING STORY
1. Penguatan fungsi jejaring PPM
2. Penguatan modal sosial untuk peningkatan partisipasi
masyarakat
Peran kader kesehatan, tokoh masyarakat bersama
dengan petugas kesehatan akan mampu meningkatkan
partisipasi masyarakat misalnya dengan kebiasaan
menghadiri pertemuan, mendorong perilaku masyarakat
serta kebiasaan gotong royong. Penguatan modal sosial
tersebut akan mampu meningkatkan penemuan kasus,
sehingga meningkatkan CDR dan CNR), mencegah
masyarakat untuk putus berobat, sehingga akan
menurunkan angka putus berobat
Sedangkan penguatan fungsi jejaring PPM terutama
pimpinan RS dan organisasi profesi untuk dapat
memberikan instruksi dan pengawasan yang ketat kepada
petugas kesehatan, baik tenaga medis maupun
administrasi di Rumah Sakit untuk bekerja lebih
profesional sehingga akan mampu menekan angka gagal
pengobatan, angka putus berobat, serta harus mampu
memperbaiki administrasi reporting recording sehingga
dapat memperbaiki angka pindah yang tidak tercatat, serta
akan mencegah kasus yang hilang missing cases)
Penelitian ataupun evaluasi juga harus terus
dilakukan dalam program ini. Hal ini sangat penting untuk
menjaga sustainability dari keberlangsungan program ini,
karena tampak pencapaian indikator program ini sangat
dinamis, sehingga bila sewaktu-waktu terjadi hambatan
TUBERCULOSIS: Never ending story
DAFTAR PUSTAKA
Abebe M, Doherty M, Wassie L, Demissie A, Mihret A. 2012. TB case detection: can we remain passive while the process is active?. Pan African Medical Journal. vol. 11. hlm.1-5.
Arefi M. 2004. Neighborhood jump-starting: Los Angeles
neighborhood initiative. journal of policy
development and research. vol.7(1). hlm. 5-22.
Asuquo AE, Okam BDT, Ibeneme E., et al. 2015. A
public-private partnership to reduce tuberculosis burden in AkwaIbom State, Nigeria. International Journal of Mycobacteriology. vol. 4. hlm. 143-150.
Awofeso N, Schelokova I, Dalhatu A. 2008. Training of front-line health workers for tuberculosis control: Lessons
from Nigeria and Kyrgyzstan. Human Resources for
Health. vol. 6(20). hlm. 1478-91.
Baral SC, Karki DK, Newell JN. 2007. Causes of stigma and discrimination associated with tuberculosis in
Nepal: a qualitative study. BMC Public Health. vol.
7(211). hlm. 1-10.
Baum FE, Ziersch AM. Social capital. 2003. J Epidemiol
Community Health. vol. 57. hlm. 320-3.
Bolin K, Lindgren B, Lindstrom M, Nystedt P. 2003. Investments in social capital-implications of social
interactions for the production of health. Social
Science and Medicine. vol. 56. hlm. 2379-90.
Coleman JS. 1988. Supplement: Organizations and institutions: Sociological and economic approaches
to the analysis of social structure. The American
Journal of Sociology. vol. 94. hlm. 95-120.
Daniel B, Schwier R, McCalla G. 2003. Social capital in virtual learning communities and distributed
communities of practice. Canadian Journal of
TUBERCULOSIS: NEVER ENDING STORY
Depkes (DepartemenKesehatan). 2008. Pedoman nasional penanggulangan tuberkulosis, Edisi 2 cetakan ke-2. Jakarta: Departemen Kesehatan Republik Indonesia.
Dinkes (Dinas Kesehatan Kesehatan) Provinsi Jawa Tengah. 2015. Profil kesehatan provinsi Jawa Tengah.
Dinkes (Dinas Kesehatan Kesehatan) Provinsi Jawa Tengah. 2017. Profil kesehatan provinsi Jawa Tengah 2016. Dinas kesesehatan Jawa tengah.
Dirjen P2PL (Direktorat Jenderal Pengendalian Penyakit dan Penyehatan Lingkungan). 2017. Strategi Nasional Pengendalian TB Di Indonesia 2010-2014. Available from: (ed), Clinical tuberculosis. London: Chapman and Hall. hlm. 1-18.
Famous People Who Died Of Tuberculosis. 2017.
[cited2017April 19th]. Available from:
https://www.thefamouspeople.com/tuberculosis.ph p.
Ferro Ec, Diaz MIU, Rodriquez AT. 2014. Epidemiology of tuberculosis in Galicia, Spain, 16 years after the
launch of the Galician tuberculosis programme. Int
J Tuberc Lung Dis. vol. 18(2). hlm. 134-40
Fluegge K. 2011. Using cultural competence to improve tuberculosis case detection in Dabat, Ethiopia. The Ohio State University.
TUBERCULOSIS: Never ending story
Golub JE, Mohan CI, Comstock GW, Chaisson RE. 2005. Active case finding of tuberculosis: historical
perspective and future prospects. Int J Tuberc Lung
Dis. vol. 9(11). hlm. 1183-203.
Harpham T, Grant E, Thomas E. 2001. Measuring social
capital within health surveys: key issues. Health
Policy and Planning. vol. 17(1). hlm. 106-11.
Hazleton V, Kennan W. 2000. Social capital:
reconceptualizing the bottom line. An International
Journal. vol.5(2). hlm. 81-6.
Herzog, H.B. 1998. History of tuberculosis. Respiration.
hlm. 65.
Holtgrave DR, Crosby RA. 2004. Social determinants of
tuberculosis case rates inthe United States. Am J
Prev Med. vol. 26(2). hlm. 159–62.
Huyah GH, Klein DJ, Chin DP. 2015. Tuberculosis control strategies to reach the 2035 global targets in China: the role of changing demographic and reactivation disease. BMC Madline. Vol. 13. hlm. 88.
Irawati SR, Basri C, Arias MS. 2007. Hospital DOTS linkage
in indonesia : a model for DOTS expansion into
government and private hospitals. Int J Tuberc Lung Dis. vol. 11(1). hlm. 33-9.
Kapella BK, Anuwatronthakate A, Komsakorn S. 2009. Directlyobserved treatment is associated with reduced default among foreign tuberculosis patient
in Thailand. Int J Tuberc Lung Dis. vol. 13(2). hlm.
232-7.
Kemkes (Kementerian Kesehatan Republik Indonesia). 2011. Pengembangan Sumber Daya Manusia. Program Pengendalian Tuberkulosis. Jakarta.
TUBERCULOSIS: NEVER ENDING STORY
Kemkes (Kementerian Kesehatan Republik Indonesia). 2011. Strategi nasional pengendalian TB di Indonesia 2010-2014. Jakarta.
Kemkes (Kementrian Kesehatan Republik Indonesia}. 2017. Tuberkulosis temukan obati sampai sembuh. [cited
2017 April 19th]. Available from:
http://www.depkes.go.id/download.php?file=downl oad/pusdatin/infodatin/InfoDatin-2016-TB.pdf.
Kironde S, Bajunirwe F. 2002. Lay workers in directly
observed treatment (DOT) programmes for
tuberculosis in high burden settings: Should they be paid? A review of behavioural perspectives. African Health Sciences. vol 2(2). hlm. 73-8
Klik PDPI. 2017. [cited 2017 April 19th]. Available from:http://www.klikpdpi.com/modules.php?name =Content&pa=showpage&pid=218.
Kurk ME, Schwalbe NR, Aguiar A. 2008. Timing of default from tuberculosis treatment: a systematic review. Tropical Medicine and International Health. vol. 13. hlm. 703-12.
Lal SS, Wares F, Lonnroth K. 2011. Intensified scale up of
public-private mix: a systems approach to
tuberculosis care and control in India. Int J Tuberc
Lung Dis. vol. 15(1). hlm. 95-104
Leao S C, Portaels. 2007. History tuberculosis In: Palomino JC, Leao SC, Ritacco V (Eds). Tuberculosis 2007
from basic science to patient care. 1th edition.
Bourcillierkamps.com. hlm. 25 – 49.
Lei X, Liu Q, Escobar E. 2015. Public-private mix for tuberculosis care and control: a systematic review. International Journal of Infectious Disease. vol. 34. hlm. 20-32.
Lopez LH. 2008. Assering rural community empowerment: What it takes to thinkinnovatively adoctoral
research proposal. Journal of Centrum Cathedra.
TUBERCULOSIS: Never ending story
Luelmo F, Blanc C, Enarson DA. 2006. Fundamental of tuberculosis control: The DOTS Strategy In: Raviglione Mc (Ed). Tuberculosis a comprehensive,
International approach. 3rd edition. New York;
Informa Health Care. hlm. 717-27.
Medina DG, Le QV. 2011. Infectious diseases and interpersonal trust: international evidence. vol. 3(4). hlm. 206-10.
Meulemans H, Ouytsel JV, Rigouts L, Mortelmans D, Heunis C, Matebesi Z., et al. 2005. Social capital and community TB care in the Free State, South
Africa. Acta Academica Supplementum. vol.1. hlm.
28-53.
Moges B, Amare B, Yismaw G, Workineh M, Alemu S,
Mekonnen D., et al. 2015. Prevalence of
tuberculosis and treatment outcome among
university students in Northwest Ethiopia: a retrospective study. BMC Public Health. hlm. 1-7
Montoro E, Rodriquez R. 2007. Global burden of tuberculosis In: Palomino JC, Leao SC, Ritacco V (Eds). Tuberculosis 2007 from basic science to
patient care. 1th edition. Bourcillierkamps.com. hlm.
263– 79
Naqvi SA, Nasser M, Kazi A.2012. Implementing a public private mix model for tuberculosis treatment in
Urban Pakistan: lesson and experinces. J Tuberc
Lung Dis. vol. 16(6). hlm. 817-21.
Pio A. 2006. Tuberculosis control intervention. In: Raviglione Mc (Ed). Tuberculosis a comprehensive,
International approach. 3rd edition. New York:
Informa Health Care. hlm. 501 – 515.
Probandari A, Utarini A, Hurtiq AK. 2008. Achieving quality in directly observed treatment short-course (DOTS) strategy implementation process: a challenge for
hospital public-private mix in Indonesia. Global
TUBERCULOSIS: NEVER ENDING STORY
Probandari A, Utarini A, Lindholm L, Hurtig AK. 2011. Life of a partnership: the process of collaboration between the National Tuberculosis Program and the hospitals in Yogyakarta, Indonesia. Soc Sci Med.
73(9):1386-94. doi:
10.1016/j.socscimed.2011.08.017.
Putnam R. 1995. Bowling alone: America's declining social capital. Journal of Democracy. vol. 6(1). hlm. 65-78.
Reviono, Sulaeman ES, Murti B. 2013. Modal sosial dan partisipasi masyarakat dalam penemuan penderita
tuberkulosis. Jurnal Kesehatan Masyarakat
Nasional. vol.7(11). hlm. 495-501
Reviono, Suradi, Adji M, Sulaeman ES. 2015. Hubungan modal social dan pencapaian case detection rate tuberculosis puskesmas kabupaten Karanganyar. Jurnal Respirologi Indonesia. vol. 35. hlm. 28-38.
Reviono, Setianingsih W, Damayanti KE, Ekasari R. 2017. The dynamic of tuberculosis case finding in the era of the public–private mix strategy for tuberculosis
control in Central Java, Indonesia. Global Health
Action. vol. 10. hlm. 13537-77.
RS Batu. 2017. [cited 2017 April
19th]http://rsubatuprovjatim.com/?page_id=16
RSPG. 2017. Sejarah. [cited 2017 April 20th]. Available from:
http://www.rspg-cisarua.co.id/sejarah.
RSTP. 2017. Profil RSPAW Salatiga. [cited 2017 April 20th].
http://www.rspaw.or.id/profil-TUBERCULOSIS: Never ending story
Sbarbaro JA, Spinaci S. 2006. History of Tuberculosis Control. In: Raviglione MC (Ed). Reichman and
Hershfield's, Tuberculosis A Comprehensive,
International Approach. 3rd edition. New York:
Informa Healthcare USA, Inc. hlm.483 – 97.
Sengul A, Akturk UA, Aydemir Y, Kaya N, Koca ND, Tasolar FT.2015. Factors affecting successful treatment outcomes in pulmonary tuberculosis: a
single-center experience in Turkey, 2005-2011. J Infect
Dev Ctries. vol. 9(8). hlm. 821-28.
Sharma SK & Mohan A. 2006. Multidrug-resistant tuberculosis; a menace that threatens to destabilize tuberculosis control. Chest. vol. 130. hlm. 261-72.
Singh J, Sankar MM, Kumar S. 2013. Incidence and prevalence of tuberculosis among household contact of pulmonary tuberculosis patient in a peri-urban of South Delhi, India. PLOS ONE. vol. 8(7).
Smith I. 2004. What is the health, social, and economic burden of tuberculosis? In: Frieden T, editor. Toman's tuberculosis case detection, treatment, and
monitoring: questions and answers. 2nd edition.
Geneva: WHO. hlm. 233-7.
Subramani R, Radha Krishna S, Frieden TR. 2008. Rapid decline in prevalence of pulmonary tuberculosis after DOTS implementation in rural area of south India. Int J Tuberc Lung Dis. vol. 12(8). hlm. 916-20
Sundquist K, Yang M. 2007. Linking social capital and self-rated health: A multilevel analysis of 11.175 men
and women in Sweden. Health & Place.vol.
13(2).hlm. 324-34.
TUBERCULOSIS: NEVER ENDING STORY
Uplekar M, Lonnorth K. Engaging Private Providers in tuberculosis control : Public Private Mix for DOTS. In: RaviglioneMc Ed. Tuberculosis a comprehensive
approach 3rd
Vant Hoog AH, Laserson KF, Githui WA. 2011. High
prevalence of pulmonary tuberculosis and
inadeguite case finding in rural Western Kenya. Am J RespirCrit Care Med. vol. 183. hlm. 1245-53.
Vianzon R, Garfin AM, Lagos A, Belen R. 2013. The tuberculosis profile of the Philippines, 2003-20011: advancing DOTS and beyond. WPSAR. vol. 4(2).
Wang L, Cheng S, Xu M, Huang F, Xu W, Li R., et al. 2009. Model collaboration between hospitals and public health system to improve tuberculosis control in
China. Int J Tuberc Lung Dis. vol. 13(12). hlm. 1486–
92.
WHO (World Health Organization). 2003,. PPM DOTS in Indonesia: a strategy for action. Geneva.
WHO (World Health Organization). 2003. Community contribution to TB care: practice and policy. Genewa.
WHO. 2005. WHO Report. Global tuberculosis control. Surveillance, planning, financing. hlm. 349.
WHO. 2006. The stop TB strategy, building on enhancing DOTS to meet the related millenium developments goals. vol. 368. Hlm. 6-16
WHO. 2010 Advocacy, communications, and social mobilization for TB control. Report of the Regional Workshop Colombo; 2010 Sept 14-17; India. hlm. 1-33.
WHO. 2012. Involving private medical practitioners in TB and STI control. Report of an informal consultation Bangkok. Geneva: World Health Organization. hlm. 20.
TUBERCULOSIS: Never ending story
WHO (World Health Organization). 2016. Global
Tuberculosis Report. Geneva.
WHO (World Health Organization). 2017. Global
Tuberculosis Report. France.
WHO (World Health Organization). 2018. About the public private mix (PPM) initiative. [cited 2018 April 19th].
Available from:
http://who.int/tb/areas-of- work/engaging-care-providers/public-private-mix/about/en/.
Yuasa M, De Sa RF, Pincovsky S, Shimanouchi N. 2007. Emergence model of social and human capital and its application to the healthy municipalities project in Northeast Brazil. Health Promotion International. vol. 22(4). hlm. 292-8.
Zolowere D, Manda K, Panulo B, Muula AS. 2008. Experiences of self-disclosure among tuberculosis
patients in rural Southern Malawi. Rural and
TUBERCULOSIS: NEVER ENDING STORY
TUBERCULOSIS: Never ending story
DAFTAR SINGKATAN
BKPM Balai Kesehatan Paru Masyarakat
BP4 Balai Pemberantasan Penyakit Paru-paru
BTA Bakteri Tahan Asam
CDR case detection rate
CNR Case Notification Rate
DNA Deoxyribo Nucleic AcidDM
DOTS Directly Observed Treatment Short
FPK fasilitas pelayanan kesehatan
Gerdunas Gerakan terpadu nasional.
HDL Hospital DOTS Linkage
HIV human immunodeficiency virus
LSM Lembaga Swadaya Masyarakat
MDGs Millennium Development Goals
MDR Multi-drug-resistant tuberculosis
NTP National tuberculosis program
NA Not Available
OAT Obat Anti Tuberkulosis
PAS para-aminosalicylic acid
PDC Provincial DOTS Committee
PPM Public-Private Mix
RS Rumah Sakit
SDGs Sustainable Development Goals
TUBERCULOSIS: NEVER ENDING STORY
SM Sebelum Masehi
SCVT Stichting Centrale Vereninging Voor Tuberculosebes Trijding
P2PL Pencegahan dan Pengendalian Penyakit
TB Tuberculosis
UPK Unit Pelayanan Kesehatan
WHA World Health Assembly