JURNAL
JURNAL
Tinjauan Pustaka :
Kejang Demam Pada Anak
Penelitian :
Hubungan Antara Durasi Pemberian Haart (Highly Active Anti Retroviral Therapy) Dengan Peningkatan Level Cd4 Pada Pasien Hiv Dewasa
Penelitian :
Efektivitas Petidin 25 Mg Intravena Untuk Mencegah Menggigil Pasca Anestesi Umum
Penelitian :
Gambaran Hasil Pemeriksaan Hematologi Pada Pasien TB Paru yang Menjalani Rawat Inap Di RSUP NTB Tahun 2011-2012
Tinjauan Pustaka :
Kajian Komprehensip Tentang Benda Asing Dalam Hidung
Tinjauan Pustaka :
The Risk Of Iron Deficiency Within Infants Who Are Exclusively Breast Fed For The First Six Months: Cases In Developed Countries
Tinjauan Pustaka : Stress Hiperglikemia
M M
AT A R A
R S
E I
V T
I A
N S
U
Volume 2 Nomor 3 September 2013
ISSN : 2301-5970
KEDOKTERAN
UNRAM
JURNAL
JURNAL
Tinjauan Pustaka :
Kejang Demam Pada Anak
Penelitian :
Hubungan Antara Durasi Pemberian Haart (Highly Active Anti Retroviral Therapy) Dengan Peningkatan Level Cd4 Pada Pasien Hiv Dewasa
Penelitian :
Efektivitas Petidin 25 Mg Intravena Untuk Mencegah Menggigil Pasca Anestesi Umum
Penelitian :
Gambaran Hasil Pemeriksaan Hematologi Pada Pasien TB Paru yang Menjalani Rawat Inap Di RSUP NTB Tahun 2011-2012
Tinjauan Pustaka :
Kajian Komprehensip Tentang Benda Asing Dalam Hidung
Tinjauan Pustaka :
The Risk Of Iron Deficiency Within Infants Who Are Exclusively Breast Fed For The First Six Months: Cases In Developed Countries
Tinjauan Pustaka : Stress Hiperglikemia
Tinjauan Pustaka :
The Relationship Between Child Obesity And Bone Health
M M
AT A R A
R S
E I
V T
I A N S
U
Volume 2 Nomor 3 September 2013
ISSN : 2301-5970
KEDOKTERAN
UNRAM
Jurnal Kedokteran Unram Penasehat Prof. Mulyanto
Editor dr. Hamsu Kadriyan, SpTHT.,M.Kes.
dr. Yunita Sabrina, M.Sc.,Ph.D. dr. Arfi Syamsun, SpKF., M.Si.Med.
Dewan Redaksi dr. Doddy Ario Kumboyo, SpOG (K)
dr. Ima Arum Lestarini, M.Si.Med,SpPK dr. Ida Ayu Eka Widiastuti, M.Fis. dr. Ardiana Ekawanti, M.Kes. dr. Nurhidayati, M.Kes. dr. Arif Zuhan, SpB dr. Fathul Djannah, SpPA Siti Rahmatul Aini, SF.Apt.,M.Sc. dr. Akhada Maulana, SpU dr. Joko Anggoro, M.Sc.,SpPD
dr. Erwin Kresnoadi, M.Si.Med.,SpAn. dr. I G N Ommy Agustriadi, SpPD dr. Bambang Priyanto, SpBS dr. Seto Priyambodo, M.Sc. dr. Pandu Ishak Nandana, SpU dr. Dewi Suryani, M.Infectdis(MedMicro) dr. Marie Yuni Andari, SpM
dr. Yunita Hapsari, M.Sc.SpKK dr. Monalisa Nasrul, SpM
Agriana Rosmalina H., M.Farm., Apt Mitra Bestari
dr. I Made Jawi, M.Kes. (Bagian Farmakologi FK UNUD) dr. Sofwan Dahlan, SpF (Bagian Bioetik FK UNDIP)
Sekretaris dr. Prima Belia Fathana Layout dan Percetakan
ISSN : 2301-5977
Jurnal Kedokteran Universitas Mataram Edisi 4, Volume 3, September 2013
DAFTAR ISI
Tinjauan Pustaka:
Kejang Demam Pada Anak
Wayan Sulaksmana SP, Sukardi, Abdul Razak Dalimunte... 3
Penelitian :
Hubungan Antara Durasi Pemberian Haart (Highly Active Anti Retroviral Therapy) Dengan Peningkatan Level Cd4 Pada Pasien Hiv Dewasa
Eustachius Hagni Wardoyo, Teguh Sarry Hartono ... 12
Penelitian :
Efektivitas Petidin 25 Mg Intravena Untuk Mencegah Menggigil Pasca Anestesi Umum
Erwin Kresnoadi, Hadian Rahman, Wahyu Sulistya Affarah... 16
Penelitian :
Gambaran Hasil Pemeriksaan Hematologi Pada Pasien TB Paru yang Menjalani Rawat Inap Di RSUP NTB Tahun 2011-2012
Prima Belia Fathana, Gede Wira Buanayuda, Novia Andansari Putri ... 27
Tinjauan Pustaka:
Kajian Komprehensip Tentang Benda Asing Dalam Hidung
Hamsu Kadriyan ... 38 Tinjauan Pustaka:
The Risk Of Iron Deficiency Within Infants Who Are Exclusively Breast Fed For The First Six Months: Cases In Developed Countries
Rifana Cholidah ...………... 45
Tinjauan Pustaka : Stress Hiperglikemia
Erwin Kresnoadi ...………... 51 Tinjauan Pustaka:
The Relationship Between Child Obesity And Bone Health
Rifana Cholidah ...………... 61
KEJANG DEMAM PADA ANAK
Wayan Sulaksmana SP, Sukardi, Abdul Razak Dalimunte Bagian Ilmu Kesehatan Anak FK-Unram/RSUP NTB
Abstract:
Febrile convultion is a neurological disorder that is often found in children. Fever is usually caused by an infection outside of the central nervous system such as : Upper respiratory tract infection,gastroenteritis, urinary tract infection, etc.Febrile siezures in general brief form : tonic, tonic-clonic,focal or partial. Febrile convultion should receive prompt and appropriate treatment because of delays and procedural errors would cause sequel and death. Appropriate education for parents about febrile convultion is unbelievably necessary to reduce anxiety.
Keywords : seizure,fever,anticonvulsanst
Pendahuluan
Kejang merupakan suatu manifestasi klinik lepas muatan listrik berlebihan dari sel-sel neuron di otak yang terganggu fungsinya. Gangguan tersebut dapat disebabkan oleh kelainan anatomis, fisiologis, dan biokimia,1 Pada sebagian besar kasus, gangguan fungsi sel neuron otak hanya bersifat sementara. Kejang dapat merupakan petanda serius suatu penyakit yang mendasarinya.2
Kejang pada anak lebih sering terjadi karena kenaikan suhu tubuh. Demam sering disebabkan oleh infeksi di luar sistem saraf pusat seperti : infeksi saluran pernapasan atas, otitis media, gastroenteritis dan infeksi saluran kemihdan lain-lain. Menurut
Consensus Statement of Febrile
Seizures(1980), Kejang demam biasanya dapat terjadi pada usia antara 3 bulan dan 5 tahun dan tidak pernah terbukti adanya infeksi intrakranial atau penyebab tertentu.3 Pendapat lain mengatakan bahwa kejang demam adalah suatu kejadian pada bayi atau anak, biasanya terjadi antara umur 6 bulan dan 5 tahun. Anak yang pernah mengalamin kejang tanpa demam dan bayi umur kurang dari 1 bulan tidak termasuk dalam kejang demam.3,4,8
Serangan kejang demam pada anak yang satu dengan yang lain tidak sama, tergantung dari nilai ambang kejang masing-masing.4,6 Setiap serangan kejang pada anak harus mendapat penanganan yang cepat dan tepat apalagi pada kasus kejang yang berlangsung lama dan berulang. Karena keterlambatan dan kesalahan prosedur akan mengakibatkan gejala sisa pada anak atau bahkan menyebabkan kematian.,3,5,6,8
Makalah ini bertujuan membahas beberapa aspek dan tatalaksana kejang demam pada anak.
Definisi
Kejang demam adalah bangkitan kejang yang terjadi pada kenaikan suhu tubuh(suhu rectal) Lebih dari 38oC, yang disebabkan oleh suatu proses ekstrakranial.3,5,6
Kejang Demam Sederhana adalah kejang demam yang terjadi pada umur antara 6 bulan sampai 4 tahun, lama kejang kurang dari 15 menit, kejang bersifat umum, frekuensi kejang kurang dari 4 kali dalam setahun, kejang timbul dalam 16 jam sesudah kenaikan suhu.6
Patofisiologi
demam adalah belum berfungsinya dengan baik susunan saraf pusat(korteks serebri).6 Untuk mempertahankan hidupnya, sel otak membutuhkan energi yaitu senyawa glukosa yang didapat dari proses metabolisme sel. Sel-sel otak dikelilingi oleh membran yang dalam keadaan normal membran sel neuron dapat dilalui dengan mudah oleh ion Kalium (K+) dan sangat sulit dilalui oleh ion Natrium (Na+) dan elektrolit lain kecuali Clorida (Cl-). Akibatnya konsentrasi ion K+ di dalam sel neuron tinggi dan konsentrasi ion Na+ rendah. Keadaan sebaliknya terjadi di luar sel neuron.Untuk menjaga keseimbangan potensial membran sel diperlukan energi dan enzim Na-K-ATP ase yang terdapat di permukaan sel. Keseimbangan potensial membran sel dipengaruhi oleh :1.Perubahan konsentrasi ion di ruang ekstraseluler. 2. Rangsangan yang datangnya mendadak baik rangsangan mekanis, kimiawi atau aliran listrik dari sekitarnya. 3. Perubahan patofisiologi dari membran karena penyakit atau faktor keturunan.
Pada keadaan demam, kenaikan suhu 10C akan mengakibatkan kenaikan metabolisme basal 10-15% dan peningkatan kebutuhan oksigen sampai 20%. Jadi pada kenaikan suhu tertentu dapat terjadi perubahan keseimbangan dari membran dan dalam waktu yang singkat terjadi difusi ion Kalium dan Natrium melalui membran sel, akibat lepasnya muatan listrik yang demikian besar keseluruh sel maupun ke membran sel tetangga dengan bantuan neurotransmitter terjadilah kejang. Pada anak degan ambang kejang yang rendah kenaikan suhu sampai 38°C sudah terjadi kejang, namun pada anak dengan ambang kejang yang tinggi, kejang
baru terjadi pada suhu diatas 40°C. Terulangnya kejang demam lebih sering terjadi pada anak dengan ambang kejang rendah.4,6,8
Kejang demam yang berlangsung singkat umumnya tidak berbahaya dan tidak meninggalkan gejala sisa. Tetapi kejang demam yang berlangsung lama >15 menit“Status epilepticus“ adalah suatu keadaan darurat dan perlu tindakan segera karena bila berlangsung lama akan menyebabkan kerusakan neuron dengan akibat kematian.
Bila kejang tidak teratasi (status epileptikus) akan timbul keadaan hipoksia jaringan otak dengan akibat permeabilitas kapiler meninggi, terjadi edema otak dengan tekanan intrakranial yang meninggi. Akibat edema otak terjadi kerusakan sel dan depressi pernapasan yang menambah hipoksia. Kematian timbul kemudian oleh kolaps sirkulasi.7 Bila kejang dapat diatasi, anak bisa kembali normal atau sembuh dengan gejala sisa. Hal ini diduga kuat sebagai faktor yang bertanggung jawab terhadap terjadinya epilepsi.4
Manifestasi Klinik
anak tidak memberikan reaksi apapun, tetapi setelah beberapa detik atau menit anak akan terbangun dan sadar kembali tanpa ada kelainan neurologi.3,5,8 Kejang dapat diikuti hemiparesis sementara (hemiparesis Todd) yang berlangsung beberapa jam sampai beberapa hari. Kejang unilateral yang lama dapat diikuti oleh hemiparesis yang menetap. Bangkitan yang berlangsung lama lebih sering terjadi pada kejang demam pertama.3 Bila menghadapi penderita dengan kejang demam, pertanyaannya yang sering timbul
apakah Kejang Demam Sederhana atau Kejang Demam Kompleks. Dahulu LivingStone membagi kriteria kejang menjadi dua golongan, yaitu: Kejang Demam Sederhana (simple febrile convulsion) dan Epilepsi yang diprovokasi oleh Demam (epilepsy triggered of by fever). Klasifikasi ini tidak lagi digunakan karena studi prospektif epidemiologi membuktikan bahwa resiko berkembang epilepsi atau berulangnya kejang tidak sebanyak diperkirakan.3
Unit Kerja Koordinasi Nerologi (UKK) IDAI 2006 membuat Klasifikasi Kejang Demam pada anak menjadi :4,8
1. Kejang Demam Sederhana (Simple Febrile Seizure)
a. Kejang berlangsung singkat kurang dari 15 menit
b. Kejang bersifat umum, tonik dan atau klonik
c. Tidak berulang dalam 24 jam (frekuensi 1 kali dalam 24 jam) 2. Kejang Demam Kompleks Complex
fibrile Seizure)
15 menit
b. Kejang fokal atau parsial, atau kejang umum didahului kejang parsial
c. Berulang lebih dari 1 kali dalam 24 jam (kejang multipel atau kejang serial)
Deferensial Diagnosa
Menghadapi seorang anak yang menderita demam dengan kejang, harus dipertimbangkan apakah penyebabnya dari luar atau dari dalam susunan saraf pusat.
infeksi, seperti: Meningitis, Encephalitis, atau abses otak dll. Oleh sebab itu perlu waspada untuk menyingkirkan dahulu apakah ada kelainan organik di otak. Baru sesudah itu dipikirkan apakah kejang demam sederhana atau kejang demam kompleks.3 Penegakkan Diagnosis: 4,8
1. Anamnesis :
Dari anamnesis ditanyakan :
a. Tampilan kejang,umum atau fokal dan berapa lama durasi kejangnya
b. Riwayat demam dan penyakit lain yang diderita oleh anak c. Riwayat penggunaan obat pada
anak
d. Riwayat kejang sebelumnnya, masalah nerologik, keterlambatan tumbuh kembang atau penyebab lain seperti trauma
e. Riwayat keluarga yang pernah atau tidak mengalami kejang demam, epilepsy
2. Pemeriksaan fisik dan nerologi Kesadaran, suhu tubuh, tanda rangsangan meningeal, tanda peningkatan tekanan intrakranial, dan tanda infeksi di luar Susunan Saraf Pusat (SSP). Pada umumnya tidak dijumpai adanya kelainan nerologis termasuk tidak ada kelumpuhan nervi kranialis.
3. Pemeriksaan penunjang
a. Pemeriksaan laboratorium tidak dilakukan secara rutin, namun untuk mengevaluasi sumber infeksi penyebab demam atau keadaan lain. Pemeriksaan yang
dapat dikerjakan : Pemeriksaan darah perifer, elektrolit dan gula darah
b. Pungsi lumbal untuk pemeriksaan cairan serebrospinal dilakukan untuk menyingkirkan atau menegakan diagnosis meningitis, dianjurkan pada:
1) Bayi kurang dari 12 bulan sangat dianjurkan dilakukan 2) Bayi usia antara 12 bulan-18
bulan dianjurkan
3) Bayi usia> 18 bulan tidak rutin.
Prognosis
Dengan penanggulangan yang tepat dan cepat, prognosisnya baik dan tidak menyebabkan kematian.Frekuensi berulangnya kejang berkisar antara 25 – 50%. Resiko untuk mendapatkan epilepsy rendah ditemukan 2,9% dari semua penderita kejang demam.3
Penanggulangan
Anak yang mengalami Kejang Demam Sederhana atau Kejang Demam Kompleks sebaiknya dirawat dirumah sakit dan dilakukan pemeriksaan penunjang untuk mencegah terjadinya komplikasi yang lebih lanjut.4
Dalam penanggulangan kejang demam pada anak, ada 4 faktor yang harus dilakukan, yaitu:
A. Memberantas kejang secepat mungkin1,2,4,8
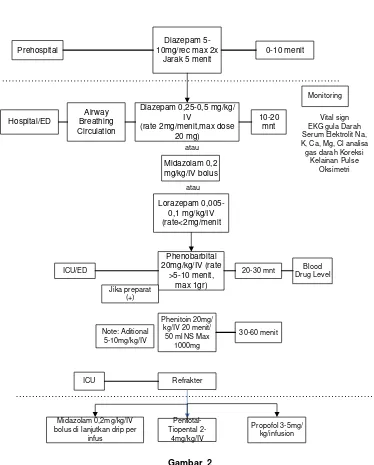
Prehospital bolus di lanjutkan drip per
infus
Alogaritma tatalaksana kejang akut dan status epileptikus. ( PKB Ilmu Kesehatan Anak FK. Unud , Sanur 5-8 Juli 2012) Berat badan < 10 kg = 5 mg
Berat badan > 10 kg = 10 mg
(lihatgambar2). Bila kejang sudah teratasi dengan diazepam dapat diberikan antikonvulsan long acting seperti Phenobarbital, terutama bila ada faktor resiko: kejang lama, kejang fokal atau parsial, adanya kelainan neurologis yang nyata, kejang multipel, dan riwayat epilepsi dalam keluarga.
Dosis phenobarbital :
B. Pengobatan penunjang.5,6
Sebelum memberantas kejang jangan lupa dengan pengobatan penunjang yaitu :
1. Penderita sebaiknya dibebaskan dari semua pakaian, posisi kepala miring yaitu untuk menghindari aspirasi. 2. Penting sekali mengusahakan jalan
nafas yang bebas agar oksigenasi terjamim, jika diperlukan dapat dipasang intubasi bahkan trakheotomi. Penghisapan lendir dilakukan secara teratur, juga diberikan oksigenasi yang memadai. 3. Mengawasi secara ketat fungsi vital
seperti kesadaran, suhu tubuh, tekanan darah, pernafasan dan fungsi jantung.
4. Cairan intravena sebaiknya diberikan dengan monitor kelainan metabolik dan elektrolit. Bila ada kenaikan tekanan intracranial jangan diberikan natrium dengan kadar tinggi
5. Bila suhu tubuh masih tinggi( hiperpireksi ) diberikan antipiretik intravena dan kompres es atau alkohol.
C. Pengobatan profilaksis4,6,8
Pengobatan profilaksis terhadap berulangnya kejang demam dapat dibagi dalam dua yaitu:
1. Profilaksis intermiten pada waktu demam.
a. Antipiretik :
parasetamol 10-15 mg/kgbb tiap 4 – 6 jam
Ibuprofen 5 – 10 mg/kgbb tiap 6 – 8 jam
b. Obat antikonvulsan :
Diazepam oral 0,3 mg/kgbb setiap 8 jam saat demam atau
Diazepam rectal setiap 8 jam (lihat dosis rektal sesuai berat badan) Berikan penjelasan pada orang tua tentang efek samping obat diazepam yaitu : mengantuk, letargi, iritabel dan ataksia.
2. Profilaksis jangka panjang.4,6,8
Pemberian obat profilaksis terus menerus jangka panjang ditujukan untuk menjamin terdapatnya dosis terapeutik di dalam darah stabil dan cukup, guna mencegah berulangnya kejang di kemudian hari. Diberikan pada keadaan :
a. Adanya kelainan nerologis yang nyata sebelum atau sesudah kejang seperti : hemiparesis, paresis todd, palsi serebral, retardasi mental, hidrosefalus/mikrosefali dll.
e. Kejang demam kompleks berulang lebih dari 4 kali dalam setahun. Obat yang diberikan berupa : 1. Fenobarbital
Dosis 4-5 mg/kgBB/hari
Efek samping pemakaian jangka panjang : hiperaktif, perubahan siklus tidur, gangguan kognitif, dan gangguan fungsi luhur.
2. Asam Valproat
3 dosis.
Efek samping : mual, hepatotoxis dan pancreatitis.
Antikonvulsan pada profilaksis jangka panjang ini diberikan sekurang-kurangnya selama 1 tahun bebas kejang. Penghentian pengobatan harus dilakukan dengan cara tapering off,dalam waktu 3-6 bulan guna menghindari rebound fenomena. D. Mencari Dan Mengobati Faktor
Penyebab/Kausatif
Penyebab dari kejang demam baik kejang demam sederhana /kejang demam kompleks biasanya infeksi pada traktus respiratorius bagian atas, otitis media akut, gastrointestinal, saluran kemih dll. Pemberian antibiotika yang tepat dan adekuat akan sangat berguna untuk menurunkan demam yang pada gilirannya akan menurunkan resiko terjadinya kejang. Secara akademis, anak yang datang dengan kejang demam pertama kali sebaiknya dilakukan pemeriksaan punksi lumbal. Hal ini perlu untuk menyingkirkan kemungkinan infeksi intrakranial (meningitis). Selanjutnya apabila menghadapi anak dengan kejang yang berlangsung lama diperlukan pemeriksaan : punksi lumbal, darah lengkap, glukosa, elektrolit, EEG, Brain Scan, MRI, Pneumo Ensefalografi dan arteriografi. 3,4,5
E. Edukasi Pada orang Tua. 4
Kejang selalu merupakan peristiwa yang menakutkan bagi orang tua, karena saat kejang sebagian besar orang tua beranggapan bahwa anaknya akan meninggal. Kecemasan tersebut harus dikurangi dengan edukasi yang tepat bagi orang tua seputarkejang demam, diantaranya :
1. meyakinkan bahwa kejang demam umumnya bukan merupakan penyakit yang serius tetapi tidak juga dianggap ringan (berprognosis baik ) 2. Memberikan cara penanganan kejang 3. Memberikan informasi kemungkinan
kejang kembali( kejang berulang) 4. Terapi memang efektif mencegah
rekurensi tetapi memiliki efek samping
5. Tidak ada bukti bahwa terapi akan mengurangi kejadian epilepsy
Kesimpulan
Walaupun sebagian besar kejang demam dapat berhenti sendiri, sebagian lain tetap memerlukan pengobatan profilaksis jangka panjang. Tatalaksana yang adekuat sangat penting untuk mencegah kejang lama(status epileptikus) dan kematian. Setelah kejang berhasil diatasi, dilakukan anamnesis, pemeriksaan klinis neurologis, dan pemeriksaan penunjang untuk mecari etiologi. Tentukan apakah kejang demam sederhana atau kejang demam kompleks. Daftar Pustaka
1. Suarba IG : Manajemen terkini kejang dan status epileptikus. Dalam : Penangan kegawat daruratan Neonatologi dan Anak pada fasilitas terbatas, PKB IKA Fk Unud/RSUP Sanglah , sanur 2012.
2. Widodo DP : Penatalaksanaan Kejang dan Status Epileptikus pada Bayi dan Anak. Dalam : Paediatric Neurology and Neuroemergency in Daily Practice. PKB XLIX IKA Fk.UI, Jakarta 2006.
Selekta Kedokteran, ed 3;2. Penerbit Media Aesculapius Fk.UI, 2000;434-7. 4. Prasasti AS. Kejang Demam pada Anak.
Diakses 12 september 2012. Diunduh dari
:http//asprasasti.blogspot.com/2011/05/ kejang demam pada anak.html.
5. Ismael S . Kejang Demam. Dalam : Sudaryat,Suwendra IP editor. Simposium Kedaruratan pada Anak. IKA Fk. Unud, Denpasar 1983.
6. Anonim : Kejang Demam pada Anak .
diakses 12 september 2012. Diunduh dari
:http//medlinux.blogspot.com/2007/09/kej ang-demam-pada-anak.html.
7. Hendarto SK, Ismael S : Kejang Demam pada Anak. Dalam : Sulestea G,Steawati A, Mariana, Handoko T editor : Kumpulan Naskah KPPIK X. Fk.UI, Jakarta 1979. 8. Anonim : Kejang Demam . Pedomam
HUBUNGAN ANTARA DURASI PEMBERIAN HAART (HIGHLY ACTIVE ANTI RETROVIRAL THERAPY) DENGAN PENINGKATAN LEVEL CD4 PADA PASIEN HIV DEWASA
Eustachius Hagni Wardoyo1 dan Teguh Sarry Hartono 2
Abstrak
Latar Belakang: Dinamika CD4 dikaitkan dengan durasi pemberian HAART memiliki keberagaman antar individu, antar seting waktu dan tempat. Dinamika CD4 paska HAART merupakan faktor penting baik dalam evaluasi klinis pasien HIV dan kepentingan epidemiologis. Penelitian ini bertujuan melihat hubungan antara durasi pemberian HAART dengan peningkatan level CD4.
Metodologi: Merupakan penelitian potong lintang dengan kriteria inklusi: 1. Usia pasien ≥18 tahun, pria dan wanita, 2. Memiliki angka CD4 pre ART (CD4 naïve) dan CD4 setelah ART, 3. Memiliki data CD4 naïve dan CD4 setelah HAART, 4. Memiliki selisih CD4 terakhir dengan CD4 naïve positif, dan 5. Memiliki kepatuhan berobat. Durasi pemberian HAART (bulan) dikelompokkan dalam kelompok waktu: 1) <12, 2) 12 – 23, 3)
24-36 dan 4) ≥ 24-36.
Hasil: Sejumlah 68 pasien dievaluasi. Dari 68 pasien terdapat 18 pasien yang memenuhi kriteria inklusi. Distribusi kelompok durasi dari 18 pasien: 1) 4 (22,2%), 2) 3 (16,7%), 3) 6 (33,3%) dan 4) 5 (27,8%). Dengan multivariate analysis terdapat perbedaan antar kelompok durasi terapi yang bermakna terhadap peningkatan CD4 (p=0,033; ANOVA). Secara spesifik perbandingan antar kelompok diuji menggunakan LSD post hoc test pada kelompok 1 dan 2 tidak ada perbedaan yang bermakna (p=0,801) demikian juga kelompok 2 dan 3 (p=0,553) namun pada kelompok 3 dan 4 terdapat perbedaan yang bermakna (p=0.020).
Kesimpulan: Hanya 26,5% pasien yang mengalami kenaikan level CD4. Kenaikan level CD4 dapat terlihat secara bermakna setelah 36 bulan terapi HAART.
Kata kunci: HAART, CD4, antiretroviral therapy 1
Fakultas Kedokteran Universitas Mataram, Jl. Pendidikan 37 Mataram
2Rumah Sakit Penyakit Infeksi Prof. Soelianti Saroso, Jl. Sunter Permai Raya Jakarta
Koresponden: [email protected]
Abstract
Background: Dynamics of CD4 after commencing highly active antiretroviral therapy (HAART) for certain periods of time differ between patients, time and place. The present study aims to investigate the relationship between duration of commencing HAART and the increasing of CD4.
Methods: Using cross-sectional study with inclusion criteria as follow: man and women age ≥ 18 y.o., having CD4 naïve and CD4 post HAART, having positive difference between last CD4 and CD4 naïve and good adherence. HAART’s duration (months) was grouped into: 1) <12, 2) 12 – 23, 3) 24-36 and 4) ≥ 36.
Results: Sixty eight patients were evaluated, only 18 patients met inclusion criteria. The duration groups are: 1) 4 (22,2%), 2) 3 (16,7%), 3) 6 (33,3%) and 4) 5 (27,8%) patients. Using multivariate analysis found there was significant difference between duration groups to increasing CD4 (p=0,033; ANOVA). Followed by LSD post hoc tested to group 1 and 2 no significant difference (p=0,801) also group 2 and 3 (p=0,553) but between group 3 and 4 found significant difference (p=0.020).
Conclusion: Only 26,5% (18/68) patients with increasing CD4. Increasing CD4 was observed significant after 36 months commencing HAART.
Keywords: HAART, CD4, antiretroviral therapy
1 Faculty of Medicine Mataram University, Pendidikan Street, 37, Mataram, Indonesia
2 Infection Disease Hospital Soelianti Saroso, Baru Sunter Permai Raya street Jakarta, Indonesia.
Level CD4 menjadi bagian penting dalam manajemen HIV, mulai dari menentukan apakah pasien sudah memenuhi syarat inisiasi highly active antiretroviral therapy
(HAART), menilai status supresi imun pasien, menentukan infeksi oportunistik yang
terbatas dan respon imun pada seting lokal perlu diketahui, perbedaan tiap seting penelitian terutama terkait dengan variasi heterogeneity virus, latar belakang farmakogenetik, dan konstitusi tubuh. Penelitian ini merupakan penelitian pendahuluan yang mencari korelasi antara durasi HAART dan efek peningkatan level CD4.
METODOLOGI
Penelitian ini mengambil tempat di klinik
care, support and treatment (CST) di Tomang Jakarta Barat yang berlangsung bulan Juni 2011. Penelitian ini merupakan penelitian potong lintang dengan mengambil subyek penelitian yang memenuhi kriteria
inklusi sebagai berikut: 1. Usia pasien ≥18
tahun pria dan wanita, 2. Memiliki angka CD4 pre ART (CD4 naïve) dan CD4 setelah ART, 3. Memiliki data CD4 naïve dan CD4 setelah HAART, 4.Memiliki selisih CD4 terakhir dengan CD4 naïve positif, dan 5.Memiliki kepatuhan berobat. Durasi pemberian HAART dikelompokkan dalam kelompok waktu: 1) <12 bulan, 2) 12 – 23, 3) 24-36 dan
4) ≥ 36.
Definisi operasional
Durasi pemberian HAART: selisih waktu antara inisiasi HAART dengan pemeriksaan level CD4 yang terakhir. Peningkatan level CD4: selisih positif antara pemeriksaan level CD4 terakhir dengan CD4 naïve
Analisis statistik
Data yang diolah adalah data peningkatan CD4 (data numerik) dalam pengelompokan durasi pemberian HAART.Perbedaan antar kelompok durasi dilakukan analisis
multivariate dan uji post hoc menggunakan
software SPSS 16. HASIL
Sampai dengan bulan Juni 2011 terdapat 68 pasien yang memiliki kepatuhan berobat diatas 95%.Dari 68 pasien terdapat 18 pasien yang masuk kriteria inklusi. Sebanyak 50 pasien tidak memenuhi kriteria inklusi karena tidak memiliki data CD4 setelah HAART dan peningkatan level CD4 tidak dapat dievaluasi.
Karakteristik subyek penelitian
Menurut jenis kelamin terdapat 3 perempuan dan 15 laki-laki dengan median usia 28 tahun (23-37). Sebanyak 9 pasien memiliki resiko penularan dari riwayat hubungan seks beresiko dan 9 pasien lainnya memiliki resiko penularan baik dari riwayat hubungan seks beresiko maupun penasun.
Tabel 1. Distribusi kelompok pasien berdasarkan durasi HAART
Kelomp. Durasi HAART Jumlah pasien Median peningkatan CD4 (min-max)
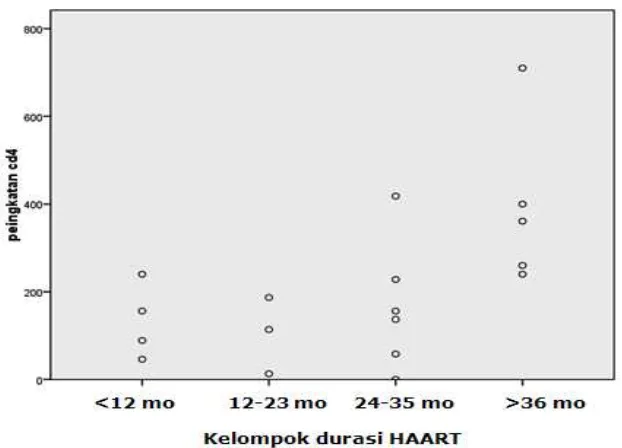
1 <12 bulan 4 122,5 (46-240) 2 12-23 3 114 (13-187) 3 24-35 6 146,5 (1-418) 4 ≥36 5 361 (240-710) DISKUSI
Respon imun CD4 paska HAART pada beberapa studi menunjukkan hasil yang bervariasi mulai dari peningkatan 190-423 sel/mmk dalam kurun waktu 4 tahun paska HAART 5, peningkatan 50 sel/mmk setelah 120 hari6 namun tidak mengaitkan dengan durasi pemberian HAART.
Dalam studi ini dibandingkan dengan studi Kaufmann dkk (2003) 5 dan Erb dkk (2000) 7 menunjukkan persentase pasien yang mengalami peningkatan level CD4 yang lebih rendah (26,5% vs 39% dan 37,9%). Diduga factor usia pasien, respon imun yang buruk dan adanya interupsi saat HAART menjadi penyebab kegagalan naiknya CD4
1,3,5,7,8
Monitoring laboratorium menggunakan CD4 lebih dipilih terkait dengan biaya dan
ketersediaan tempat pemeriksaan di Indonesia. Kriteria laboratorium yang dipergunakan dalam monitoring antara lain darah lengkap, SGOT/SGPT, kreatinin serum, profil lipid dan lain-lain sesuai kondisi klinis pasien dan kemampuan sumber daya local. Pemeriksaan total lymphocyte count tidak mampu menggantikan pemeriksaan CD4 1,3,4.
Dalam kurun waktu diatas 36 bulan, terjadi median peningkatan level CD4 sebanyak 361 sel/mmk, sedikit melampaui perkiraan peningkatan level CD4 sebanyak 50-100 sel/mmk pertahun. Level CD4 merupakan penanda yang dipergunakan dalam manajemen HIV. Tanpa adanya HAART level CD4 akan menurun antara
Gambar 1. Distribusi nilai peningkatan CD4 pada kelompok durasi pemberian HAART
Pada gambar 1 dan tabel 1, terlihat median peningkatan CD4 yang telah terlihat pada kelompok durasi pertama (122,5 sel/mmk) kemudian mengalami sedikit penurunan (114). Pada kelompok tiga terjadi peningkatan CD4 kembali, lebih tinggi dibanding kelompok pertama dan kedua (246,5 sel/mmk). Peningkatan CD4 yang terjadi antar kelompok durasi berbeda bermakna (p=0,033; ANOVA). Menggunakan LSD post hoc test pada kelompok 1 dan 2 tidak ada perbedaan yang bermakna (p>0,05) demikian juga kelompok 2 dan 3 (p>0,05) namun pada kelompok 3 dan 4 terdapat perbedaan yang bermakna (p=0.020). Sehingga durasi HAART selama lebih atau sama dengan 36 bulan baru terjadi peningkatan CD4 yang bermakna secara statistik.
Penelitian ini merupakan penelitian pendahuluan dalam melakukan monitoring dan evaluasi HAART. Jika diketahui berapa lama waktu yang dibutuhkan sampai pemberian HAART memberikan respon
peningkatan level CD4 dibandingkan dengan CD4 pre-HAART (CD4 naïve) pada seting local akan memberikan manfaat baik itu dalam manajemen pasien yang baru terdiagnosa HIV maupun yang telah mengkonsumsi HAART dalam jangka waktu tertentu. Manfaat bagi pasien dan keluarganya diharapkan akan mendapatkan pembekalan awal pre-HAART (konseling) yang lebih baik sehingga meningkatkan kepatuhan minum obat. Manfaat bagi konselor, klinisi dan manajer kasus adalah mengetahui durasi HAART sampai memberikan peningkatan CD4 dipopulasi yang dijangkaunya sehingga mempengaruhi perencanaan program, menambahkan materi edukasi, monitoring dan evaluasi efikasi terapi dan lebih lanjut lagi dapat menjadikan pertimbangan kapan dilakukannya uji resistensi HAART.
interpretative operasional dilapangan untuk membantu manajemen HIV yang lebih baik. KESIMPULAN
Hanya 18/68 (26,5%) pasien yang mengalami kenaikan level CD4. Peningkatan
level CD4 dapat terlihat secara bermakna setelah 36 bulan terapi HAART.
Ucapan terimakasih
Penulis mengucapkan terimakasih kepada AIDS Research Center (ARC) Unika Atma Jaya dan Kios Informasi Kesehatan PPH Unika Atma Jaya Jakarta.
DAFTAR PUSTAKA
1. Kemenkes RI. 2011. Pedoman Nasional Tatalaksana Klinis dan Terapi Antiretroviral Pada Orang Dewasa. Jakarta
2. Sabin CA, AN Phillips. Should HIV therapy be started at a CD4 cell count above 350 cells/μl in asymptomatic HIV-1-infected patients? [Special commentary]. Curr Opinion in Infectious Diseases: 2009. 22 (2):191-197
3. WHO. 2010. Antiretroviral therapy for HIV infection in adults and adolescents: recommendations for a public health approach.– 2010 rev. Austria
4. Depkes RI. 2007. Pedoman Nasional Terapi Antiretroviral, Edisi kedua. Jakarta
5. Kaufmann GR, L Perrin, G Pantaleo, M Opravil, H Furrer, A Telenti et al for the Swiss HIV Cohort Study Group. CD4 T-Lymphocyte Recovery in Individuals with Advanced HIV-1 Infection Receiving Potent Antiretroviral Therapy for 4 Years. Arch Intern Med. 2003;163:2187-2195
6. Binquet C, G Chêne, H Jacqmin-Gadda, V Journot, M Savès, D Lacoste, et al. Modeling Changes in CD4-positive T-Lymphocyte Counts after the Start of Highly Active Antiretroviral Therapy and the Relation with Risk of Opportunistic Infections. Am J Epidemiol 2001;153:386–93
7. Erb P, M Battegay, W Zimmerli, M Rickenbach, M Egger, for the Swiss HIV Cohort Study. Effect of Antiretroviral Therapy on Viral Load, CD4 Cell Count, and Progression to Acquired Immunodeficiency Syndrome in a Community Human Immunodeficiency Virus–Infected Cohort Arch Intern Med. 2000;160:1134-1140
8. Wardoyo EH, Hartono TS, Yunita R. Highly active antiretroviral therapy (HAART) initiation to HIV patients with various CD4 levels. Poster Presentation in 6th National Symposium Indonesian Antimicrobial Resistance Watch, July, 2010. Jakarta
EFEKTIVITAS PETIDIN 25 MG INTRAVENA UNTUK MENCEGAH MENGGIGIL PASCA ANESTESI UMUM
Erwin Kresnoadi, Hadian Rahman, Wahyu Sulistya Affarah Fakultas Kedokteran Universitas Mataram
ABSTRACT
Background : Post anesthesia complication scan be caused by various factors, shivering is quite frequently encountered complications during recovering time. Risks that may happen is increasing of metabolism and make post operative pain worst. This study proves petidine can be used as an alternative to prevent shivering after general anesthesia.
Methods : This research includes phase II clinical trials, the sample selection by Quota Sampling of patients are being prepared for elective surgery with general anesthesia, aged 20-40 years, ASA I-II, all patients who meet the criteria for inclusion in the sample until the required number met, willing to volunteer. Randomization was done at the end of the operation. Patients were divided into two groups, Pand S.Severity of shivering were recorded and assessed.
Results : Characteristics of patients five minutes before induction did not significant differences. Measurement of systolic blood pressure and heart rate immediately after extubation showed significant differences. Duration of shivering in saline group occurredin almost the same when compared with the treatment group, because after the shivering, the patient is given immediate intervention of meperidine of 25mg for the treatment of shivering occurred, especially given to people who experience shivering with2nd, 3rd, or 4th degree. For patients shivered first degree was given meperidine administration intervention. Duration of shivering in the control group took place in almost the same time.
Conclusion : Pethidine had a good effectiveness in preventing the occurrence of shivering after general anesthesia.
Keywords: Pethidine, shivering after general anesthesia.
LATAR BELAKANG MASALAH
Penyulit yang terjadi pasca anestesi dapat ditimbulkan oleh berbagai faktor yaitu tindakan pembedahan, tindakan anestesi atau faktor penderita itu sendiri. Salah satu penyulit yang cukup sering dijumpai selama pemulihan yaitu menggigil. Angka kejadian menggigil selama pemulihan anestesi ini antara 5% hingga 65%. Menggigil menimbulkan keadaan yang tidak nyaman bagi pasien, selain itu menggigil juga menimbulkan risiko. Risiko utama yang terjadi pada pasien menggigil ialah peningkatan proses metabolisme (dapat mencapai 400%) dan memperberat nyeri pasca operasi. Aktivitas otot yang meningkat akan meningkatkan konsumsi oksigen dan peningkatan produksi karbondioksida. Hal ini
akan dapat berbahaya bagi pasien dengan kondisi fisik yang tidak optimal, pasien dengan penyakit paru obstruktif menahun yang berat, atau pasien dengan gangguan kerja pada jantung. Asidosis laktat dan asidosis respiratorik dapat terjadi bila ventilasi dan kerja dari jantung tidak meningkat secara proporsional,karena itu menggigil harus segera dicegah atau diatasi.
yaitu suatu cara yang dapat digunakan, meskipun hasilnya tidak selalu efektif karena menggigil pasca anestesi tidak selalu terjadi pada pusat pengaturan suhu, oleh karena
core temperature tidak selalu rendah pada pasien yang mulai mengalami menggigil selama masa pemulihan dari tindakan anestesi.
Meperidin dianjurkan untuk mengatasi kejadian menggigil pasca anestesi. Efek anti menggigil dari meperidine pada reseptor- dari reseptor opioid. Meperidin dosis kecil (10 - 25 mg) sering digunakan sebagai terapi menggigil pasca anestesi pada orang dewasa dan 0,2mg/kgBB – 0,5 mg/kgBB untuk pasien anak-anak. Dosis yang dibutuhkan untuk pencegahan terhadap menggigil 0,5 mg/kgBB dapat menurunkan angka kejadian menggigil 32 % - 80%. Meperidin mempunyai efek samping spesifik yaitu sedasi, euforia, pruritus dan bias menyebabkan rasa mual dan muntah pasca operasi. Selain itu juga kejadian depresi pernafasan cukup tinggi.
METODE PENELITIAN
Penelitian ini termasuk eksperimental murni uji klinis tahap II yang dilakukan secara acak tersamar ganda, dengan tujuan mengetahuiefektivitas petidin 25 mg intra vena untuk mencegah menggigil pasca anestesi umum. Cara pemilihan sampel dilakukan dengan cara Quota Sampling
terhadap semua penderita yang dipersiapkan untuk operasi elektif dengan General Anestesi, usia 20 – 40 tahun, ASA I-II, dimana semua penderita yang memenuhi kriteria dimasukkan dalam sampel sampai jumlah yang diperlukan terpenuhi, bersedia
menjadi sukarelawan. Total sampel adalah 48 orang dibagi menjadi 2 kelompok:
- Kelompok I (kontrol) = 24 orang
- Kelompok II (perlakuan) =24 orang. Semua penderita dipuasakan 6 jam sebelum operasi, dan kebutuhan cairan selama puasa dipenuhi sebelum operasi dengan menggunakan Ringer Laktat. Pada saat masuk ke kamar operasi, tekanan darah sistolik (TDS), tekanan darah diastolik (TDD), tekanan arteri rerata (TAR), laju jantung (LJ) dan saturasi oksigen (SaO2) diukur 5 menit
sebelum dilakukan induksi anestesi.dan semua penderita akan diberikan premedikasi fentanil 1 g/kgBB intra vena 2 menit sebelum induksi. Induksi dilakukan dengan menggunakan propofol 2 mg/kgBB. Setelah refleks bulu mata hilang, diberikan atrakurium besilat 0,5 mg/kgBB, kemudian dilakukan intubasi endotrakheal. Rumatan anestesi dengan menggunakan sevoflurane 1 vol%, N2O 50% dan O2 50% serta ketolorak 30 mg. Atrakurium intermiten diberikan dengan dosis 0,2 mg/kgBB.
Randomisasi dilakukan pada akhir operasi.Obat anestesi inhalasi dihentikan pada akhir operasi. Penderita dibagi menjadi dua kelompok, yaitu kelompok P dan S. Kelompok P mendapatkan Petidin 25 mg intra vena dan kelompok S mendapatkan NaCl 0,9% intra vena yang diberikan setelah nafas spontan adekuat dan refleks laringeal kembali ada. Ekstubasi dilakukan 5 menit setelah perlakuan. TDS, TDD, TAR, LJ, SaO2
dan suhu tubuh diukur dan dicatat segera setelah dilakukan ekstubasi. TDS, TDD, TAR, LJ dan SaO2 diukur terus menerus
6L/menit dengan menggunakan sungkup muka.
Data-data yang dicatat untuk perhitungan statistik yang termasuk tersebut meliputi data demografi dasar, status fisik, tekanan darah, laju jantung, tekanan arteri rerata, saturasi oksigen, suhu tubuh, skor menggigil, dan durasi menggigil. Data yang diperoleh dicatat dalam suatu lembar penelitian khusus yang telah disediakan satu lembar untuk setiap penderita dan dipisahkan antara kelompok kontrol dan perlakuan. Data diolah, dianalisis dan dinyatakan dalam nilai rerata simpang
baku (mean SD). Uji statistik disini untuk membandingkan 2 kelompok. Untuk data nominal meliputi variabel tingkat pendidikan, status ASA, jenis kelamin menggunakan uji
Mann Whitney. Untuk data numerik yang meliputi variabel umur, tinggi badan, berat badan, tekanan darah sistolik, tekanan darah diastolik, tekanan arteri rata-rata, laju jantung, laju nafas dengan menggunakan
Kerangka Kerja Penelitian
Induksi : Propofoll 2 mg/kgBB
TDS, TDD, TAR, LJ, SaO2 diukur 5 menit sebelum induksi
Premedikasi : Fentanyl 1g/KgBB intra vena 2 menit pre induksi
Atrakurium besilat 0,5 mg/kgBB
Rumatan anestesi :
Sevoflurane 1 vol%; O2 50% : N2O 50%, Atrakurium intermiten 0,2 mg/kgBB
KELOMPOK ( S )
NaCl 0,9% iv Akhir operasi, nafas spontan adekuat, refleks laringeal (+)
Ukur TDD, TDS, TAR, LJ, SaO2 segera pasca ekstubasi dan tiap 5 menit selama 30 menit
Menggigil : berat ringannya menggigil, durasi menggigil Refleks bulu mata hilang
Kriteria Inklusi Kriteria Eksklusi
INTUBASI ENDOTRAKEA
R A N D O M I S A S I
KELOMPOK ( P )
Petidin 25 Mg iv
UJI STATISTIK SAMPEL PENELITIAN
HASIL PENELITIAN
Telah dilakukan penelitian pada 48 orang penderita laki-laki dan perempuan yang dibagi menjadi 2 kelompok, yaitu kelompok S (kontrol) 24 penderita mendapat injeksi NaCl 0,9% sebanyak 2,5 cc yang diberikan secara intravena dan kelompok P (perlakuan) 24 penderita mendapatkan injeksi petidin 25 mg secara intra vena yang diberikan setelah nafas spontan adekuat dan refleks laringeal
kembali ada. Ekstubasi dilakukan 5 menit setelah perlakuan. TDS, TDD, TAR, LJ, SaO2
dan suhu tubuh diukur dan dicatat segera setelah dilakukan ekstubasi. TDS, TDD, TAR, LJ dan SaO2 diukur terus menerus
setiap lima menit selama 30 menit. Pasca ekstubasi, penderita diberikan oksigen 6L/menit dengan menggunakan sungkup muka.Berat ringannya menggigil dicatat, dan dinilai pula lamanya menggigil.
Tabel 1.Karakteristik kedua kelompok perlakuan.
Variabel Kelompok P ( n = 24 )
Kelompok S ( n = 24 )
p Umur (tahun) 27,92 ± 9,03 28,83 ± 8,14 0,242* Jenis kelamin
Perempuan 14 13 0,295** Laki-laki 10 11
Berat badan (kg) 58,08 ± 5,66 59,75 ± 4,63 0,473* Tinggi badan (cm) 152,13 ± 8,36 154,13 ± 6,76 0,782* Status fisik
ASA I 10 11 0,385** ASA II 14 13
Sumber : data Primer
* = uji statistik menggunakan t-test
** = uji statistik menggunakan Mann Whitney
Untuk karakteristik penderita dan distribusi antara kedua kelompok tidak berbeda Tabel 2.Jenis operasi dan lama operasi.
Sumber : data Primer
* = uji statistik menggunakan t-test
** = uji statistik menggunakan Mann Whitney
Tabel 3. Data karakteristik klinis penderita lima menit sebelum induksi.
Variabel Kelompok P ( n = 24 )
Kelompok S ( n = 24 )
p TD Diastolik 73,13 ± 9,42 74,73 ± 9,23 0,569 TD Sistolik 122,92 ± 11,12 122,03 ± 9,90 0,457 T A R 79,38 ± 11,55 78,64 ± 8,41 0,387 Laju jantung 73,92 ± 6,89 75,48 ± 1,53 0,129 Saturasi O2 98,58 ± 1,21 98,09 ± 1,27 0,642
Keterangan : TAR = tekanan arteri rerata. Sumber : data Primer
uji statistik menggunakan t-test
Untuk karakteristik klinis penderita lima menit sebelum induksi antara kedua kelompok tidak berbeda.
Atas dasar hasil uji statistik yang dilakukan pada data dasar subyek penelitian dan karakteristik klinis penderita lima menit
sebelum induksi pada kedua kelompok perlakuan dengan hasil menunjukkan perbedaan tidak bermakna, maka kedua kelompok dapat dikatakan homogen dan semuanya layak untuk diperbandingkan.
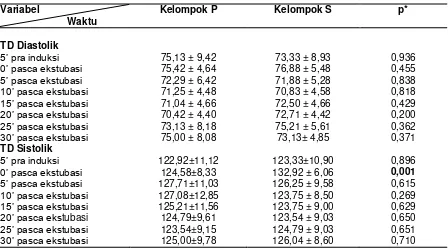
Tabel 4.Perbandingan TDS, TDD, TAR, LJ dan SaO2 kedua kelompok perlakuan. Variabel
Waktu
Kelompok P Kelompok S p* TD Diastolik
5‟ pra induksi 75,13 ± 9,42 73,33 ± 8,93 0,936
0‟ pasca ekstubasi 75,42 ± 4,64 76,88 ± 5,48 0,455
5‟ pasca ekstubasi 72,29 ± 6,42 71,88 ± 5,28 0,838
10‟ pasca ekstubasi 71,25 ± 4,48 70,83 ± 4,58 0,818
15‟ pasca ekstubasi 71,04 ± 4,66 72,50 ± 4,66 0,429
20‟ pasca ekstubasi 70,42 ± 4,40 72,71 ± 4,42 0,200
25‟ pasca ekstubasi 73,13 ± 8,18 75,21 ± 5,61 0,362
30‟ pasca ekstubasi 75,00 ± 8,08 73,13± 4,85 0,371
TD Sistolik
5‟ pra induksi 122,92±11,12 123,33±10,90 0,896
0‟ pasca ekstubasi 124,58±8,33 132,92 ± 6,06 0,001
5‟ pasca ekstubasi 127,71±11,03 126,25 ± 9,58 0,615
10‟ pasca ekstubasi 127,08±12,85 123,75 ± 8,50 0,269
15‟ pasca ekstubasi 125,21±11,56 123,75 ± 9,00 0,629
20‟ pasca ekstubasi 124,79±9,61 123,54 ± 9,03 0,650
25‟ pasca ekstubasi 123,54±9,15 124,79 ± 9,03 0,651
Tabel 4. Perbandingan TDS, TDD, TAR, LJ dan SaO2 kedua kelompok perlakuan(lanjutan)
Variabel
Waktu
Kelompok P Kelompok S p* T A R
5‟ pra induksi 79,38 ± 11,55 76,46 ± 9,15 0,303
0‟ pasca ekstubasi 83,96 ± 11,79 88,13 ± 4,62 0,109
5‟ pasca ekstubasi 83,96 ± 9,67 86,04 ± 11,89 0,460
10‟ pasca ekstubasi 85,21 ± 12,81 86,04 ± 11,70 0,791
15‟ pasca ekstubasi 84,79 ± 12,20 85,63 ± 10,14 0,781
20‟ pasca ekstubasi 80,42 ± 6,90 78,33 ± 6,37 0,288
25‟ pasca ekstubasi 79,38 ± 8,12 78,54 ± 6,51 0,718
30‟ pasca ekstubasi 84,17 ± 11,77 81,25 ± 5,76 0,253
Laju jantung
5‟ pra induksi 73,92 ± 6,89 76,58 ± 6,45 0,322
0‟ pasca ekstubasi 78,21 ± 5,39 88,25 ± 11,45 0,002
5‟ pasca ekstubasi 80,67 ± 7,19 78,42 ± 8,54 0,416
10‟ pasca ekstubasi 79,63 ± 7,28 81,71 ± 10,17 0,458
15‟ pasca ekstubasi 80,96 ± 7,99 81,38 ± 8,38 0,869
20‟ pasca ekstubasi 80,25 ± 7,74 77,63 ± 9,72 0,331
25‟ pasca ekstubasi 79,71 ± 7,11 80,04 ± 11,13 0,904
30‟ pasca ekstubasi 79,08 ± 8,02 79,33 ± 9,38 0,927
Saturasi O2
5‟ pra induksi 98,58 ± 1,21 98,79 ± 1,02 0,513
0‟ pasca ekstubasi 98,46 ± 0,98 98,58 ± 1,06 0,678
5‟ pasca ekstubasi 98,33 ± 1,01 98,13 ± 0,95 0,473
10‟ pasca ekstubasi 98,58 ± 1,21 98,67 ± 1,05 0,783
15‟ pasca ekstubasi 98,58 ± 1,21 98,21 ± 0,83 0,217
20‟ pasca ekstubasi 98,21 ± 0,83 98,58 ± 1,21 0,217
25‟ pasca ekstubasi 98,67 ± 1,05 98,21 ± 0,83 0,133
30‟ pasca ekstubasi 98,58 ± 1,21 98,21 ± 0,83 0,217
Keterangan : TAR = tekanan arteri rerata. Sumber : data Primer
uji statistik menggunakan t-test
Dari Tabel 4 diatas dapat dilihat bahwa pada terdapat perbedaan bermakna tekanan darah diastolik, tekanan darah sistolik,
tekanan arteri rerata dan laju jantung pada saat setelah ekstubasi antara kelompok petidin dengan kelompok salin (p < 0,05).
Tabel 5. Perbedaan suhu tubuh ketiga kelompok perlakuan
Suhu tubuh Kelompok P ( n = 24 )
Kelompok S ( n = 24 )
Dari Tabel 5 diatas tidak didapatkan perbedaan suhu tubuh yang bermakna pada kelompok ketamin dibandingkan dengan
kelompok salin pada akhir operasi dan 15 menit pasca ekstubasi (p > 0,05).
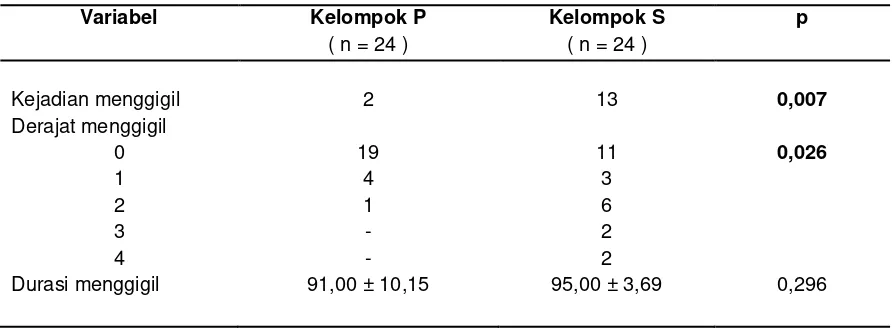
Tabel 6.Kejadian, derajat dan durasi menggigil ketiga kelompok perlakuan. Variabel Kelompok P
( n = 24 )
Kelompok S ( n = 24 )
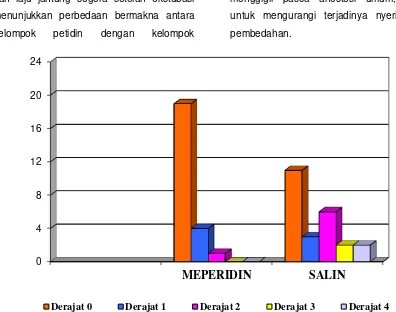
p Kejadian menggigil 2 13 0,007 Derajat menggigil
0 19 11 0,026 1 4 3
2 1 6 3 - 2 4 - 2
Durasi menggigil 91,00 ± 10,15 95,00 ± 3,69 0,296 Dari Tabel 6 diatas dapat dilihat bahwa
kejadian menggigil dan derajat menggigil pada kelompok petidinn dan kelompok salin menunjukkan hasil berbeda yang bermakna
(p < 0,05). Untuk durasi menggigil menunjukkan hasil berbeda tidak bermakna untuk kedua kelompok perlakuan (p > 0,05).
Tabel 7.Efek samping pemberian obat pada ketiga kelompok perlakuan.
Efek Samping Kelompok M (n = 24)
Kelompok S (n =24)
p Pruritus 0 0
Mual 5 0 0,006 Depresi nafas dan sedasi 2 0 0,002
Dari Tabel 7 diatas terlihat bahwa terdapat perbedaan yang bermakna pada efek samping obat yang timbul pada
kelompok Petidin dibandingkan pada kelompok salin (p < 0,05).
PEMBAHASAN
Telah dilakukan penelitian pada 48 orang penderita laki-laki dan perempuan yang dibagi menjadi 2 kelompok, yaitu kelompok S (kontrol) 24 penderita mendapat injeksi NaCl 0,9% sebanyak 2,5 cc yang diberikan secara intravena dan kelompok P (perlakuan) 24
penderita mendapatkan petidin 25 mg secara intra vena yang diberikan setelah nafas spontan adekuat dan refleks laringeal kembali ada. Ekstubasi dilakukan 5 menit setelah perlakuan. TDS, TDD, TAR, LJ, SaO2
TAR, LJ dan SaO2 diukur terus menerus
setiap lima menit selama 30 menit. Pasca ekstubasi, penderita diberikan oksigen 6L/menit dengan menggunakan sungkup muka.Berat ringannya menggigil dicatat, dan dinilai pula lamanya menggigil.
Dari data karakteristik penderita yang meliputi umur, jenis kelamin, berat badan, tinggi badan, jenis operasi, lama operasi dan status fisik penderita serta karakteristik klinis penderita lima menit sebelum induksi tidak didapatkan perbedaan yang bermakna dari kedua kelompok perlakuan. Dengan demikian dapat dikatakan homogen dan layak untuk diperbandingkan.
Hasil pengukuran tekanan darah sistolik dan laju jantung segera setelah ekstubasi menunjukkan perbedaan bermakna antara kelompok petidin dengan kelompok
salin.Pada penelitian ini, durasi menggigil pada kelompok salin terjadi dalam waktu hampir sama jika dibandingkan dengan kelompok petidin. Hal ini dikarenakan setelah terjadi menggigil, pada penderita langsung diberikan intervensi berupa pemberian meperidin dosis 25 mg untuk terapi menggigil yang terjadi, terutama diberikan pada penderita yang mengalami menggigil dengan derajat 2, 3 atau 4. Untuk penderita menggigil derajat 1 tidak diberikan intervensi pemberian meperidin. Oleh sebab itu durasi menggigil pada kelompok kontrol berlangsung dalam waktu hampir sama. Hal ini menunjukkan bahwa pemberian petidin cukup efektif dalam mengurangi kejadian menggigil pasca anestesi umum, selain untuk mengurangi terjadinya nyeri pasca pembedahan.
Grafik 1. Perbandingan kejadian dan derajat menggigil dari kedua kelompok perlakukan
Pada penelitian ini menunjukkan efek samping obat yang timbul akibat pemberian
meperidin lebih tinggi dibandingkan pemberian salin.Tidak ditemukan efek 0
4 8 12 16 20 24
MEPERIDIN
SALIN
samping pruritus di kedua kelompok perlakuan.Pada kelompok meperidin, terdapat 5 pasien mengalami kejadian mual dan 2 orang pasien yang mengalami
kejadian depresi nafas.Hal ini menunjukkan berbeda bermakna jika dibandingkan kelompok salin (Grafik 2).
Grafik 2. Efek samping obat pada kedua kelompok perlakuan
KESIMPULAN
1. Petidin mempunyai efektifitas yang baik dalam mencegah terjadinya menggigil pasca anestesi umum.
2. Petidin mempunyai efek samping obat yaitu depresi nafas, mual yang lebih tinggi jika dibandingkan salin.
DAFTAR PUSTAKA
1. Morgan GE, Mikhail MS, Murray MJ, Larson CP. Post anesthesia care. In : Morgan GE, Mikhail MS, Murray MJ, Larson CP. Clinical Anesthesiology. 4thed. New York : Lange Medical Books/McGraw-Hill Medical Publishing Edition, 2006 : 169 – 72.
2. Tsai YC, Chu KS. Anesthetic shivering in parturients. Anesth Analg 2001 ; 93:1288
– 92.
3. Schawarzkopt KR, Hoft H, Hartman M, Fritz HG. Treatment of postanesthetic shivering. Anesth Analg 2001 ; 95:257 – 60.
4. Piper Sn, Maleck WH, Bolt J, Suttner SW, Schmidt CC, Reich DGP. Preventing postanesthetic shivering. Anesth Analg 2000 ; 90:954 – 7.
5. Bigatella L. The post anesthesia care unit. In : Davidson JK, Eckhart WT,
Perese DA, eds. Cinical anesthesia procedures of the massachusetts general hospital, 4th ed. Boston : Little Broun and Co, 1993 : 527 – 43.
6. Horn EP. Physostigmin prevents post anesthetic shivering as does meperidine or clonidine. Anesthesiology, 1998 ; 88 : 108 – 13.
7. Wang JJ, Ho ST, Lu SC, Liu YC. Treating postanesthetic shivering. Anesth Analg 1999 ; 88:686 – 9.
8. Behringer EC. Postanesthesia care. In : Longnecker DE., Murphy FL (eds). Introduction to anesthesia. Philadelphia : W.B. Saunders Company, 1997 : 438-9. 9. De Witte J., Sessler. D. Perioperative
shivering: Physiology and Pharmacology. American Society of Anesthesiologists 2002; 96 : 467 – 84.
10. Rosa G, Pinto G, Orsi P. Control of post anesthetic shivering. Acta 0
2 4 6 8
MEPERIDIN SALIN
Anaesthesiologica Scandinavia 1995 ; 39 (1):90–5.
11. Chan AMH, Ng KFJ, Tong EWN, Jan GSK. Control of shivering under general anesthesia. Can J Anesth 1999; 46: 253
– 8.
12. Mathews S., Varghese PK,. Postanesthetic shivering. Anaesthesia 2000 ; 57 : 387 – 95.
13. Bhatnagar S., Kannan TR., Panigrahi M. Pethidine for Post operative shivering. Anaesthesia and Intensive Care 2002 ; 32 : 294 – 305.
14. Thaib MR, Harjanto E, George YWH. Comparative study of the effectiveness of pethidine for prevention of post anesthtetic shivering in general anesthesia. Asean Otorhinolaryngology Head & Neck Surgery Journal 1999 ; 3 :108 – 15.
15. Mathews S., Al Mulia A., Varghese PK, Radim K, Mumtaz S. Pethidine for Postanesthetic shivering. Anaesthesia 2002;65 : 578 – 83.
16. Kramer TH. Opioids in anesthesia practice. In : Longnecker DE., Murphy FL (eds). Introduction to anesthesia. Philadelphia : W.B. Saunders Company, 1997 : 100.
17. Stoelting RK. Opioid agonist and antagonist. In : Stoelting RK. Pharmacology and physiology in anesthetic practice. 3rd ed. Philadelphia : JB Lippincott Company 1999 : 82 – 4. 18. Kranke. P, Eberhart. H.L.
Pharmacological treatment of
perioperative shivering. Anesth. Analg. 2002; 94: 453 – 60.
19. Candido KD, Collins VJ. Antagonist to narcortics. In : Collins VJ (ed). Physiologic and pharmacologic bases of anesthesia. Baltimore : William & Wilkins, 1996 : 582 –3.
20. Stoelting RK. Alpha and beta adrenergic receptor antagonists. In : Stoelting RK. Pharmacology and physiology in anesthetic practice. 3rd ed. Philadelphia : JB Lippincott Company 1999 : 294 – 305. 21. Akinci. B, Basgul. E, Aypar. U. Pharmacological modulation of shivering.Br. J. Anaesth. 1997: 613 – 7. 22. Miller.R.D. Anesthesia. 6th edition.
Philadelphia: Churchill Livingstone, 2005. 240 – 4
23. Harun SR, Putra ST, Wiharta AS, Chair I. Uji klinis. Dalam : Sastroasmoro S, Ismael S, eds. Dasar-dasar metodologi penelitian klinis edisi 2. Jakarta : Sagung Seto, 2002 : 144 – 64.
24. Madiyono B, Moeslicjan S, Sastroasmoro S, Budiman I, Purwanto SH. Perkiraan besar sampel. Dalam : Sastroasmoro S, Ismael S, penyunting. Dasar-dasar metodologi penelitian klinis. Jakarta : Sagung Seto, 2002 : 260 - 9.
HEMATOLOGIC EXAMINATION IN PULMONARY TUBERCULOSIS PATIENT ADDMITTED IN GENERAL HOSPITAL WEST NUSA TENGGARA BARAT PROVINCE IN 2011- 2012
Prima Belia Fathana, Gede Wira Buanayuda, Novia Andansari Putri Faculty of Medicine, Mataram University
ABSTRACT
Backgrounds : Indonesia has position in the third rank over the world after India and Cina for Tb cases. Tuberculosis has many changes in hematological examination, which can affect both in plasma component and cell component. This hematological changes could be an valuable direction to diagnose, detection complication and giving specific therapy.
Aim: to get description about result of hematological examination in pulmonary tuberculosis who admitted in General Hospital West Nusa Tenggara Barat Province in 2011 – 2012
Methods : This study was descriptive retrospective study with cross sectional approach. This study conduct in January until march 2013. The data collected from hematological laboratory examination in patient’s medical record
Result : There were 61 sampel collected in this study. Anemia found in 78.2 % patient with micrositic hipocromi anemia as a dominant (81,48%). Leucosytosis found in 49,2 % patient with differentiation count monocytosis 54,1 % and limfopenia 13,1%. Normal platelet count found in 72,1 % and thrombocytosis found in 24,6 % patients.
Conclusion : Microcytic anemia was the most anemia in this study (81,48%). Leukocytosis found in 49,2 % patient and thrombocytosis found in 24,6 %.
Key words: Hematology examination, Pulmonary Tb, Micrositic hipocromic anemia
ABSTRAK
Latar Belakang: Indonesia masih menempati urutan ke 3 di dunia untuk jumlah kasus TB setelah India dan China. Tuberculosis dapat menyebabkan berbagai perubahan pada pemeriksaan hematologi, perubahan ini melibatkan komponen plasma dan komponen sel. Perubahan hematologi ini dapat menjadi petunjuk yang berharga untuk mendiagnosis, petunjuk terhadap adanya komplikasi dan petunjuk untuk memberikan terapi spesifik
Tujuan :untuk mengetahui gambaran hasil pemeriksaan hematologi pada pasien tuberculosis paru yang menjalani rawat inap di RSUP NTB tahun 2011 sampai dengan 2012.
Metode :merupakan penellitian deskriptif retrospektif dengan pendekatan cross sectional. Penelitian dilakukan selama periode januari sampai dengan maret 2013 dengan mengambil sampel hasil pemeriksaan hematologi pasien Tb paru yang diperoleh dari rekam medis.
Hasil :Didapatkan 61 sampel yang memenuhi kriteria inklusi dan eksklusi, dengan hasil 78.2 % penderita Tb paru mengalami anemia dan berdasarkan morfologinya anemia yang terbanyak diderita ialah Mikrositik hipokromik ( 81,48 %). Pada hasil penelitian juga didapatkan leukositosis sebanyak 49,2 %, monositosis sebanyak 54,1 % dan pasien yang mengalami limfopenia sebanyak 13.1%. Pada penghitungan trombosit didapatkan kadar trombosit normal sebanyak 72.1% dan trombositosis pada 24.6 % pasien
Kesimpulan :anemia mikrositik hipokrom merupakan jenis anemia yang terbanyak dijumpai (81,48%), leukositosis didapatkan pada49,2 % pasien serta trombositosis didapatkan pada 24,6 % pasien
Kata Kunci :Pemeriksaan Hematologi, Tb Paru, Anemia Mikrositik Hipokromik
LATAR BELAKANG
Tuberculosis (TB) merupakan penyakit infeksi yang masih menyebabkan angka kesakitan serta kematian yang tinggi di dunia. Menurut data dari WHO tahun 2004 terdapat 8,8 juta kasus baru tuberculosis pada tahun 002 dimna 2,9 juta ialah kasus Basil Tahan Asam (BTA) positif. Diperkirakan angka kematian akibat TB ialah 8000 setiap hari dan 2 sampai denga 3 juta kematian
1,2,3,4
diantara penyakit menular dan merupakan penyebab kematian nomer tiga setelah penyakit jantung dan penyakit pernafasan akut pada seluruh kalangan usia1,2,3,4.
Tuberkulosis adalah penyakit yang disebabkan oleh infeksi Mycobacterium tuberculosis complex yang merupakan basil berbentuk batang lurus atau sedikit melengkung, tidak berspora dan tidak berkapsul. Bakteri ini memiliki struktur dinding sel yang kompleks sehingga bersifat tahan asam, yaitu apabila sekali diwarnai akan tetap tahan terhadap upaya penghilangan zat warna tersebut dengan larutan asam alcohol1,2,3,4.
Diagnosis tuberculosis dapat ditegakkan berdasarkan gejala klinik, pemeriksaan fisik/jasmani, pemeriksaan bakteriologik, radiologis dan pemeriksaan penunjang lainnya.Pemeriksaan tambahan yang sering dilakukan pada pasien TB ialah pemeriksaan hematologi rutin. Tuberculosis dapat menyebabkan berbagai perubahan pada pemeriksaan hematologi,perubahan ini melibatkan komponen plasma dan komponen sel.Perubahan hematologi ini dapat menjadi petunjuk yang berharga untuk mendiagnosis, petunjuk terhadap adanya komplikasi dan petunjuk untuk memberikan terapi spesifik, serta dapat mengingatkkan klinisi terhadap toksisitas obat serta komplikasi dari pengobatan TB5,6.
TUJUAN
Penelitian ini bertujuan untuk mengetahui gambaran hasil pemeriksaan hematologipada pasien Tb paru yang
menjalani rawat inap di RSUP NTB tahun 2011 sampai dengan tahun 2012.
TINJAUAN PUSTAKA DEFINISI
Tuberculosis adalah penyakit menular yang disebabkan oleh Mycobacterium tuberculosis complex.Sebagian besar kuman TB menyerang paru, tetpi dapat juga menyerang organ tubuh lainnya.Mycobacterium tuberculosisbersifat tahan asam, yaitu apabila sekali diwarnai tetap tahan terhadap upaya penghilangan zat warna tersebut dengan larutan asam alcohol. Sifat ini terjadi karena Mycobacterium tuberculosismemiliki dinding sel yang kompleks yang terutama tersusun atas asam mikolat1,2,5.
EPIDEMIOLOGI
Di Indonesia, TB merupakan masalah kesehatan masyarakat. Jumlah pasien TB di Indonesia merupakan ke-3 terbanyak di dunia setelah India dan Cina dengan jumlah pasien sekitar 10% dari total jumlah pasien
TB di dunia. Diperkirakan pada tahun 2004, setiap tahun ada 539.000 kasus baru dan kematian 101.000 orang.Insidensi kasus TB BTA positif sekitar 110 per 100.000 penduduk1,2,3,4.
(Sumber : PDPI, 2002). MANIFESTASI KLINIS
Gejala klinis tuberculosis dapat dibagi menjadi dua golongan yaitu gejala local dan gejala sistemik, bila organ yang terkena adalah paru maka gejala local ialah gejala respiratorik (gejala local sesuai dengan organ yang terlibat).Gejala respiratorik ini sangat bervariasi, mulai dari tidak ada gejala sampai gejala yang cukup berat tergantung dari luas lesi. Kadang pasien terdiagnosis pada saat medical check up. Bila bronkus belum terlibat dalam proses penyakit, maka pasien mungkin tidak memiliki gejala batuk. Batuk yang pertama terjadi karena iritasi bronkus dan selanjutnya batuk diperlukan untuk mmbuang dahak.Gejala local respiartorik berupa batuk lebih dari 3 minggu, berdahak, batuk darah, nyeri dada, sesak nafas. Sedangkan gejala sistemik berupa demam, keringat malam, malaise, nafsu makan menurun, berat serta badan
1,2,3
DIAGNOSIS
Diagnosis tuberculosis paru ditegakkan berdasarkan gejala klinis, hasil pemeriksaan fisik, pemeriksaan laboratorium, radiologis dan pemeriksaan penunjang lain.
a. Gejala klinis :
Gejala klinis meliputi gejala local respiratorik dan gejala sistemik.Gejala local terdiri dari batuk lebih dari 3 minggu, berdahak, sesak nafas, nyeri dada serta batuk darah. Untuk gejala sistemik meliputi demam, keringat malam, malaise, penurunan berat badan1,2,3.
b. Pemeriksaan fisik :
didapatkan gerak nafas tertinggal, keredupan dan suara nafas menurun sampai tidak terdengar. Bila terdapat limfadenitis tuberkulosa didapatkan pembesaran kelenjar limfe, sering di daerah leher, kadang disertai adanya scofuloderma1,2,3.
c. Pemeriksaan Laboratorium :
Pemeriksaan bakteriologis sangat berperan dalam meneggakkan diagnosis.Specimen dapat berupa dahak, cairan pleura, cairan serebro spinalis, bilasan lambung, bronchovascular lavage, urin dan jaringan biopsy.Pemeriksaan daha dilakukan sebanyak 3 kali (sewaktu/pagi/sewaktu).Bahan
pemeriksaan/specimen yang berbentuk cairan dikumpulkan atau ditampung dalam pot yang bermulut lebar, berpenampang 6 mm atau lebih dengan tutup berulir, tidak mudah pecah atau bocor.Apabila tersedia fasilitas, specimen dapat dibuat sediaan pada apus pada gelas objek (difiksasi) sebelum dikirim ke laboratorium. Pemeriksaan dapat dilakukan secara mikroskopis dan biakan.Pemeriksaan mikroskopis dilakukan dengan pewarnaan Zielhl Nielhsen atau Kinyoun Gabbet, interprestasi pembacaan didasarkan atas skala IUALTD atau bronkhorst.Diagnosis TB ditegakkan dengan ditemukannya basil tahan asam pada pemeriksaan hapusan sputum secara mikroskopis. Hasl pemeriksaan dinyatakan positif bila sedikitnya 2 dari 3 specimen dahak ditemukan BTA (+)1,2,3. d. Foto Thoraks :
Pada kasus dimana pada pemeriksaan sputum SPS positif, foto thoraks tidak diperlukan lagi. Pada beberapa kasus dengan hapusan positif perlu dilakuakan foto thoraks bila : curiga adanya komplikasi,
hemoptysis berulang dan didapatkan hanya satu specimen BTA. Pemeriksaan radiologi yang menjadi standar ialah foto thorax PA, pemeriksaan radiologi lain yang dapat dilakukan atas indikasi yaitu foto lateral, olik dan CT scan. Pada pemeriksaan foto thoraks, tuberculosis dapat memberikan gambaran bermacam-macam (multiform)1,2,3.
Gambaran Radiologis yang dicurigai sebagailesi TBAktif :
1. Bayangan berawan/ nodular di segmen apical dan posterior lobus atas paru dan segmen superior lobus bawah.
2. Kaviti, terutama lebih dari satu, dikelilingi bayangan opak berawan atau nodular
3. Bayangan bercak millier. 4. Effusi pleura1,2,3.
5. Gambaran Radiologis yang dicurigai TB inaktif:
8. Penebalan pleura atau Schawrte1,2,3. e. Pemeriksaan Khusus :
Salah satu masalah dalam mendiagnosis pasti tuberculosis adalah lamanya waktu yang dibutuhkan untuk pembiakan kuman tuberculosis secara konvensional. Dalam perkembangan kini ada beberapa tekhnik yang lebih baru yang dapat mengidentifikasi kuman tuberculosis secara lebih cepat.Pemeriksaan tersebut antara lain :
1. Pemeriksaan Bactec
a. Enzym linked Immunosorbent assay (ELISA)
b. Uji Immunochromatographic tuberculosis (ICT Tuberculosis) c. Mycodot
d. Uji peroksidase anti peroksidase 4. Pemeriksaan lain yang dapat
digunakan untuk membantu menegakkan diagnosis tuberculosis ialah :
a. Analisis Cairan Pleura
b. Pemeriksaan Histopatologi Jaringan
c. Pemeriksaan Laju endap darah d. Uji Tuberkulin1,2,3.
PERUBAHAN HEMATOLOGI PASIEN TB Darah adalah salah satu cairan tubuh yang beredar dalam system pembuluh darah yang tertutup yang tersusun atas plasma dan sel. Volume darah umumnya 6 – 8 % dari berat badan, dipengaruhioleh factor umur, status kesehatan, makanan, ukuran tubuh, laktasi, derajat aktivitas dan lingkungan5,6,7,8.
Tuberkulosis dapat menimbulkan kelainan hematologi, baik sel-sel hematopesis maupun komponen plasma.Kelainan-kelainan tersebut sangat bervariasi dan kompleks.Bermacam-macam kelainan hematologi yang dapat terjadi pada tuberculosis adalah :
1. Kelainan Eritrosit
1.1 Menurun (anemi), disebabkan karena:
a. Anemi penyakit kronis
b. Defisiensi asam folat sekunder karena anoreksia atau peningkatan pemakaian folat c. Defisiensi vitamin B12 sekunder
d. Anemia hemolysis autoimun e. Anemia sideroblastik sekunder
karena gangguan metabolisme B6
f. Fibrosis sumsum tulang g. Aplasia sumsum tulang h. hipersplenisme
1.2 Meningkat (polisitemi), disebabkan karena :
a. Tuberculosis ginjal menyebabkan peningkatan eritropoentin
2. Kelainan Granulosit
2.1 Menurun disebabkan karena : a. Defisiensi folat sekunder
karena anoreksi atau peningkatan kebutuhan folat b. Fibrosis sumsum tulang c. Aplasia sumsum tulang d. Infiltrasi amyloid pada
sumsum tulang e. Infeksi kronik f. hipersplenisme
2.2 Meningkat disebabkan karena : a. Respon inflamasi
3. Kelainan Trombosit
3.1 Menurun disebabkan karena : a. Mekanisme immunologis b. Koagulasi intravaskuler
diseminata
c. Fibrosis sumsum tulang d. Aplasia sumsum tulang e. hipersplenisme
3.2 Meningkat disebabkan karena : a. Reaksi fase akut
4. Kelainan Limfosit
4.1 Menurun disebabkan karena : a. Infeksi tuberkulosis 4.2 Meningkat disebabkan karena :