Kakovost življenja bolnika s sladkorno boleznijo : (diplomsko delo)
Teks penuh
(2) UNIVERZA V MARIBORU FAKULTETA ZA ZDRAVSTVENE VEDE. MENTOR: Predav. mag. Klavdija Čuček Trifkovič, prof. zdr. vzg. KOMENTOR: Prim. Miro Čokolič, dr. med., spec. int. med..
(3) POVZETEK Sladkorna bolezen je ena izmed najbolj razširjenih kroničnih bolezni. Urejenost sladkorne bolezni je nujna za pacientovo dobro počutje. Neozdravljivost bolezni in neprestana skrb v življenju bolnika s sladkorno boleznijo lahko vpliva na kakovost njegovega življenja. Bolniku so ob sprejetju bolezni v veliko pomoč podpora družine, vedno dosegljiva pomoč zdravstvenih delavcev, njihova zdravstvena vzgoja in izobraževanje. Namen diplomskega dela je bil raziskati kakovost življenja bolnikov s sladkorno boleznijo in ugotoviti spremembe v kakovosti življenja bolnikov zaradi pojava bolezni. Diplomsko delo predstavlja sladkorno bolezen, kronične zaplete, spremembe v kakovosti življenja bolnikov s sladkorno boleznijo in vrednote v življenju posameznika. Z diplomskim delom poskušamo vzpodbuditi kritično razmišljanje o posledicah sladkorne bolezni. Diplomsko delo je empiričnega značaja in je sestavljeno iz teoretičnega ter raziskovalnega dela. V raziskovalnem delu diplomske naloge smo v nasprotju od pričakovanega ugotovili, da se večini bolnikom s sladkorno boleznijo kakovost življenja zaradi odkrite bolezni ni znižala. Bolniki so svojo bolezen sprejeli kot nekaj vsakdanjega in so se z njo hitro sprijaznili. Nekateri bolniki pa opisujejo, da jim je bolezen povzročila velike spremembe v njihovem življenju. Ključne besede: sladkorna bolezen, kronična bolezen, kakovost življenja, zdravstveni delavci, zdravstvena vzgoja in izobraževanje..
(4) ABSTRACT Diabetes is one of the most expanded chronic diseases. Adequately controlled diabetes is essential for patients comfort. Incurableness of the disease and constant care in life of a patient with diabetes can influence the quality of his or her life. The family can be a big support to the patient, as well as health workers, which are always available, their medical care and education. The intention of this thesis was to look into the life quality of patients with diabetes and to find any changes resulting from diabetes in it. The thesis introduces diabetes, chronic complications, changes in the quality of life of patients with diabetes and life values of individuals. We try to encourage critical thinking about the consequences of diabetes with this thesis. The thesis is of empirical character and it consists of a theoretical and a research part. In the research part of the thesis we found out, in oppositions to our expectations, that quality of life of the majority of patients with diabetes was not lowered. Patients accepted their disease as a part of the everyday life and they quickly reconciled with it. However, some other patients describe that the disease brought about large changes in life. Keywords: diabetes, chronic disease, quality of life, health workers, health care and education..
(5) Kazalo 1. UVOD.............................................................................................................. 8. 2. SLADKORNA BOLEZEN ............................................................................... 9. 2.1. Etiopatogeneza sladkorne boleni ..................................................................................................... 9. 2.2. Insulin in presnova hranil ................................................................................................................ 9. 2.3 Razvrstitev sladkorne bolezni ........................................................................................................ 10 2.3.1 Sladkorna bolezen tipa 1 .............................................................................................................. 10 2.3.2 Sladkorna bolezen tipa 2 .............................................................................................................. 11 2.3.3 Drugi tipi sladkorne bolezni ......................................................................................................... 11 2.3.4 Nosečnostna sladkorna bolezen (gestacijski diabetes mellitus).................................................... 12 2.3.5 Motena toleranca za glukozo (MTG) ........................................................................................... 12 2.3.6 Mejna bazalna glikemija (MBG).................................................................................................. 12 2.3.7 Metabolni sindrom (sindrom X)................................................................................................... 12 2.4. Postavitev diagnoze sladkorna bolezen ......................................................................................... 12. 2.5. Klinična slika ................................................................................................................................... 13. 2.6 Zapleti sladkorne bolezni ............................................................................................................... 13 2.6.1 Akutni zapleti ............................................................................................................................... 14 2.6.2 Kronični zapleti ............................................................................................................................ 15 2.6.3 Diabetična noga............................................................................................................................ 17 2.6.4 Sladkorna bolezen in arterijska hipertenzija................................................................................. 18. 3. ZDRAVLJENJE SLADKORNE BOLEZNI .................................................... 20. 3.1 Nefarmakološke metode zdravljenja ............................................................................................. 21 3.1.1 Zdravstvena vzgoja....................................................................................................................... 21 3.1.2 Zdrava uravnotežena prehrana ..................................................................................................... 22 3.1.2.1 Prekomerna telesna teža..................................................................................................... 23 3.1.3 Telesna dejavnost ......................................................................................................................... 24 3.1.4 Samokontrola ............................................................................................................................... 24 3.2 Farmakološke metode zdravljenja................................................................................................. 25 3.2.1 Peroralna antidiabetična terapija .................................................................................................. 25 3.2.2 Zdravljenje z insulinom................................................................................................................ 26. 4. KAKOVOST ŽIVLJENJA.............................................................................. 28. 4.1. Kakovost življenja in zdravje......................................................................................................... 28. 4.2. Zadovoljstvo z življenjem in sreča ................................................................................................. 29. 5. SLADKORNA BOLEZEN IN DUŠEVNOST ................................................. 30.
(6) 5.1. Sladkorna bolezen in stres.............................................................................................................. 30. 5.2 Sladkorna bolezen in depresija ...................................................................................................... 30 5.2.1 Ali je sladkorni bolnik tudi duševni bolnik? ................................................................................ 31 5.3 Sladkorna bolezen in psihosocialni problemi ............................................................................... 31 5.3.1 Sladkorna bolezen v različnih življenjskih obdobjih.................................................................... 32 5.3.2 Sladkorna bolezen in kronični zapleti .......................................................................................... 32 5.3.3 Sladkorna bolezen in vrsta zdravljenja......................................................................................... 33. 6 VLOGA MEDICINSKE SESTRE PRI BOLNIKU S SLADKORNO BOLEZNIJO......................................................................................................... 34 7. EMPIRIČNI DEL ........................................................................................... 36. 7.1. Namen raziskave ............................................................................................................................. 36. 7.2. Cilji raziskave.................................................................................................................................. 36. 7.3. Raziskovalne hipoteze..................................................................................................................... 36. 7.4. Preiskovanci in metodologija ......................................................................................................... 36. 8. REZULTATI RAZISKAVE............................................................................. 38. 9. RAZPRAVA .................................................................................................. 57. 10. SKLEPI...................................................................................................... 60. 11. LITERATURA............................................................................................ 61. 12. PRILOGA – ANKETA ......................NAPAKA! ZAZNAMEK NI DEFINIRAN..
(7) Kazalo grafov Graf 1: Spol anketirancev .................................................................................................... 38 Graf 2: Starost anketirancev ................................................................................................ 38 Graf 3: Izobrazba anketirancev............................................................................................ 39 Graf 4: Kraj bivanja anketirancev ....................................................................................... 39 Graf 5: Zaposlitveni status anketirancev ............................................................................. 40 Graf 6: Trajanje sladkorne bolezni pri anketirancih............................................................ 40 Graf 7: Čas odkritja sladkorne bolezni pri anketirancih...................................................... 41 Graf 8: Diagnoza sladkorne bolezni .................................................................................... 41 Graf 9: Tip sladkorne bolezni pri anketirancih.................................................................... 42 Graf 10: Terapija anketirancev ............................................................................................ 42 Graf 11: Sprejetje bolezni.................................................................................................... 43 Graf 12: Opora anketirancem ob odkritju bolezni............................................................... 44 Graf 13: Dejstva, ki so bolnike najbolj bremenila ob odkritju bolezni ............................... 45 Graf 14: Dejavnosti, ki so jih anketiranci opustili zaradi sladkorne bolezni....................... 46 Graf 15: Prisotnost občutka krivde zaradi nedoseganja zastavljenih ciljev ........................ 46 Graf 16: Prisotnost kroničnih zapletov pri anketirancih...................................................... 47 Graf 17: Kronični zapleti pri anketirancih........................................................................... 47 Graf 18: Znižanje kakovosti življenja anketirancem ob odkritju sladkorne bolezni........... 48 Graf 19: Sprememba kakovosti življenja anketirancev....................................................... 48 Graf 20 a: Zadovoljstvo z življenjem – sreča ...................................................................... 49 Graf 20 b: Zadovoljstvo z življenjem - ekonomsko stanje………………………………...42 Graf 20 c: Zadovoljstvo z življenjem - kakovost življenja………………………………..43 Graf 21: Včlanjenost v društvo diabetikov.......................................................................... 50 Graf 22: Vir informacij anketirancem o sladkorni bolezni.................................................. 51 Graf 23: Podpora s strani zdravstvenega osebja v diabetološki ambulanti ......................... 52 Graf 24: Število hospitalizacij zaradi sladkorne bolezni ..................................................... 52 Graf 25: Težave anketirancev pri upoštevanju zdravnikovih navodil................................. 53 Graf 26: Spremembe življenja v družini zaradi sladkorne bolezni ..................................... 53 Graf 27: Opis spremembe življenja v družini ob odkritju sladkorne bolezni...................... 54 Graf 28: Izločenost anketirancev iz družbe zaradi sladkorne bolezni ................................. 54 Graf 29: Obroki hrane v gospodinjstvu ............................................................................... 55 Graf 30: Povečanje finančnih izdatkov v gospodinjstvu zaradi sladkorne bolezni............. 55 Graf 31: Mesečna sprememba finančnih izdatkov .............................................................. 56 Kazalo tabel Tabela 1: Značilnosti sladkorne bolezni (SB) tipa 1 in tipa 2............................................. 11.
(8) 1 UVOD Sladkorna bolezen je kronična bolezen, ki zahteva neprekinjeno zdravljenje. Veliko vlogo pri lastnem zdravljenju ima usposobljen bolnik sam, ki dobi največ informacij o svoji bolezni v ambulantah splošne medicine in v diabetoloških ambulantah. Strokovna pomoč zdravstvenega osebja je temelj zdravljenja sladkorne bolezni. Bolnik potrebuje samozaupanje, ki temelji na ustrezni zdravstveni vzgoji, s katero bolnik pridobi potrebno znanje in veščine za samovodenje bolezni. Sladkorno bolezen spremljajo številne psihične in socialne težave, ki pa jih je potrebno pravočasno odkriti in ustrezno ukrepati, če želimo, da bo bolnik uspešno izvajal svoj del zdravljenja. Pomembno vlogo pri ohranjanju zdravja in pri prilagoditvi na kronično bolezen imajo bolnikove osebnostne lastnosti in sposobnost obvladovanja. Pomembno je, da se bolnik čim prej sprijazni z boleznijo in se nauči z njo živeti. To pa zahteva čas in spodbudo iz okolice. Včasih bolnik po sprejetju bolezni živi v neprestanem stresu; sledi stalno zdravljenje, opustiti in odpovedati pa se mora tudi nekaterim stvarem, ki jih je prej rad počel. Psihosocialna pomoč pripomore k izboljšanju počutja bolnika s sladkorno boleznijo in prispeva k njeni boljši urejenosti. Bolniki s sladkorno boleznijo imajo pogosto psihične težave, ki pa so velikokrat spregledane. Zato je zelo je pomembno, da je zdravstveno osebje nanje pozorno in jih pravočasno odkrije z usmerjenim pogovorom. Zdravje je temeljna vrednota življenja in eden najpomembnejših dejavnikov kakovosti življenja. Bolniki s sladkorno boleznijo imajo to vrednoto okrnjeno zaradi kronične bolezni. Za ohranitev čim višje ravni kakovosti življenja je pomembno dobro sodelovanje med bolniki in zdravstvenim osebjem. Zdravstveno osebje je tisto, ki bolnikom s sladkorno boleznijo nudi prijaznost, oporo, toplo človeško besedo in strokovno znanje. V obravnavo naj vnese prijetno vzdušje in dobre medosebne odnose, ki so temeljnega pomena..
(9) 1. SLADKORNA BOLEZEN. Pojem sladkorna bolezen zajema več presnovnih bolezni, katerih skupna značilnost je zvečana koncentracija glukoze v krvi (krvni sladkor). Nastane zaradi pomanjkljivega izločanja hormona insulina ali njegovega okvarjenega delovanja ali obojega skupaj. Posledica je motena presnova ogljikovih hidratov, beljakovin in maščob. To povzroči okvaro, motnjo ali odpoved različnih organov, posebno oči, ledvic, živcev, srca, možganov in ožilja (Koselj, 2006a, str. 42).. 1.1. Etiopatogeneza sladkorne boleni. Dejavniki okolja, ki so soudeleženi pri nastanku sladkorne bolezni so deloma znani, genska osnova, ki je pomembnejša pri nastanku sladkorne bolezni tipa 2 (kot pri tipu 1) pa še ne. Nastop sladkorne bolezni tipa 2 ni buren in verjetno poteka prek faze zmanjšane tolerance za glukozo. Zdi se, da so mejno bazalno zvečana glukoza v krvi na tešče, motena toleranca za glukozo in sladkorna bolezen tipa 2 etiopatogenetično enotne, razlika je samo v izraženosti hiperglikemije. Začetni okvari pri nastanku bolezni sta zmanjšana občutljivost za insulin in zmanjšan učinek insulina v perifernih tkivih (mišične in maščobne celice); to je tako imenovana periferna insulinska odpornost, ki je največkrat gensko določena, lahko pa pridobljena (debelost, nepravilna prehrana, telesna neaktivnost). Na začetku bolezni je možno vzdrževati normalno koncentracijo glukoze v krvi z zvečanim izločanjem insulina. Večja količina insulina »premaga« insulinsko odpornost. Pozneje med boleznijo se izločanje insulina zaradi degenerativnih sprememb (odlaganje amiolida) v Langerhansovih otočkih postopno zmanjšuje, glikemija se zvišuje (Ravnik-Oblak, 2006a, str. 40).. 1.2. Insulin in presnova hranil. Insulin nastaja v β celicah Langerhansovih otočkov trebušne slinavke. Glavno delovanje insulina je skladiščenje energije in pospeševanje celične rasti. Omogoča vstopanje glukoze v nekatera tkiva, kjer se oksidira ali se uskladišči kot glikogen v mišicah in jetrih. Učinki insulina so: -. zaviranje odpuščanja glukoze iz jeter v kri; pospeševanje sinteze beljakovin in zaviranje proteolize, kar je najpomembnejše za mišice, kjer je beljakovin največ; v maščobnem tkivu spodbuja nastanek maščob in zavira lipolizo (Ravnik-Oblak, Janež, 2005, str. 687)..
(10) Izločanje insulina je stalno; po vsrkanju hranil se njegova koncentracija v krvi poveča za približno šestkrat. Osnovna zanka delovanja je: -. zvečanje koncentracije glukoze v krvi, zvečanje koncentracije insulina v krvi, zmanjšanje koncentracije glukoze v krvi, zmanjšanje koncentracije insulina v krvi.. Na tešče je zaradi majhne koncentracije glukoze izločanje insulina minimalno, medtem ko je povečano izločanje hormonov s hiperglikemičnim učinkom, kar omogoča stalno dovajanje glukoze celicam, ki so odvisne od nje. Glukagon ščiti predvsem pred hipoglikemijo med obroki, adrenalin med akutnim stresom, kortikosteroidi pa so pomembnejši med daljšim stresom (Ravnik Oblak, 2006a, str. 38).. 1.3. Razvrstitev sladkorne bolezni. Ločimo več tipov sladkorne bolezni in vmesnih kategorij motene presnove glukoze.. 1.3.1 Sladkorna bolezen tipa 1 Sladkorna bolezen tipa 1 se praviloma pojavi v mladosti, čeprav ni starostne omejitve. Večinoma gre za imunsko povzročeno propadanje beta celic s hudim pomanjkanjem insulina. Idiopatična oblika je redkejša. Hiperglikemija se pojavi, ko propade več kot 75 % beta celic (Čokolič, 2006c, str. 9). Sladkorno bolezen tipa 1 opredeljujeta dva tipa: . imunsko povzročena sladkorna bolezen tipa 1: vzrok za nastanek je kombinacija avtoimunskega procesa in dejavnikov okolja. Pri močno izraženi klinični sliki proces v celicah β Langerhansovih otočkov tli že nekaj mesecev, morda celo let. Škodljivi dejavniki iz okolja (virusi rubella, citomegalovirus, influenza) imajo pomembno vlogo pri nastanku bolezni. Propadanje β celic poteka po poti avtoimunskega, za organ specifičnega uničevanja lastnega tkiva. Ob postopnem propadanju celic se postopno zmanjšuje izločanje insulina, toleranca za glukozo pa se poslabšuje. Trajna hiperglikemija se pojavi pri propadu 75 % celic β. V stresni situaciji se lahko pojavi tudi ketoacidoza. Ni še znano, zakaj nekateri posamezniki z večjim tveganjem za nastanek bolezni ne zbolijo. Še vedno niso odkrili odločilnega dejavnika, ki vodi v sladkorno bolezen ali pa morda ščiti pred njo;.
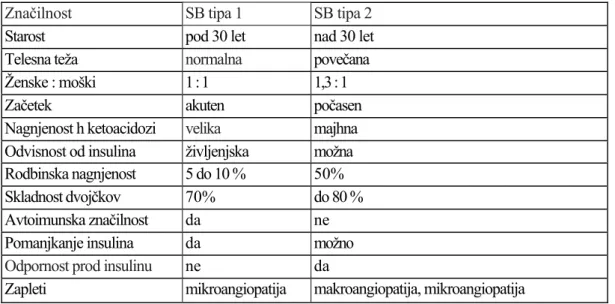
(11) . idiopatična sladkorna bolezen tipa 1: je mnogo redkejša in ni imunsko povzročena. Gre za obliko bolezni s stalno hipoinsulinemijo in nagnjenostjo h ketoacidozi (Ravnik-Oblak, 2006a, str. 39).. 1.3.2 Sladkorna bolezen tipa 2 Sladkorna bolezen tip 2 (SB2) je najpogostejša oblika sladkorne bolezni. Nastane zaradi zmanjšane občutljivosti tkiv za insulin in sčasoma tudi zaradi zmanjšanega izločanja insulina. Običajno se pojavi po 40. letu starosti, večinoma pri osebah s prekomerno telesno težo (80 %). Včasih se lahko pojavi tudi v mladosti (Čokolič, 2006c, str. 9). Tabela 1: Značilnosti sladkorne bolezni (SB) tipa 1 in tipa 2 Značilnost Starost Telesna teža Ženske : moški Začetek Nagnjenost h ketoacidozi Odvisnost od insulina Rodbinska nagnjenost Skladnost dvojčkov Avtoimunska značilnost Pomanjkanje insulina Odpornost prod insulinu Zapleti. SB tipa 1 pod 30 let normalna 1:1 akuten velika življenjska 5 do 10 % 70% da da ne mikroangiopatija. SB tipa 2 nad 30 let povečana 1,3 : 1 počasen majhna možna 50% do 80 % ne možno da makroangiopatija, mikroangiopatija. Vir: Koselj (2006a, str. 44).. 1.3.3 Drugi tipi sladkorne bolezni V to skupino spadajo nekatere oblike sladkorne bolezni, ki jih povzročajo razne bolezni in nekateri drugi vzroki. Najpogosteje se sladkorne bolezen razvije po akutnem in kroničnem pankreatitisu, poškodbah trebušne slinavke ali resekciji in ob novotvorbah ali nekaterih endokrinih boleznih (akromegaliji, Cushingovem sindromu, hipertirozi). Pogosto jo povzroči tudi uporaba nekaterih zdravil (tiazidov, glukokortikoidov) (Koselj, 2006a, str. 45)..
(12) 1.3.4 Nosečnostna sladkorna bolezen (gestacijski diabetes mellitus) Je sladkorna bolezen, ki jo odkrijemo med nosečnostjo. Nosečnica prej ni imela sladkorne bolezni. Za ugotavljanje nosečnostne sladkorne bolezni uporabljamo 100-g oralni glukozni tolerančni test (OGTT), če vrednosti glukoze v krvi na tešče ne dosegajo kriterijev za diagnozo sladkorne bolezni. Po končani nosečnosti je treba preveriti diagnozo. O pravi gestacijski sladkorni bolezni govorimo, če je po končani nosečnosti toleranca za glukozo normalna (Koselj, 2006a, str. 45).. 1.3.5 Motena toleranca za glukozo (MTG) Kadar diagnostični kriteriji (glukoza v krvi v OGTT) ne dosegajo meril za sladkorno bolezen, govorimo o moteni toleranci za glukozo. Diagnozo potrdi OGTT (Koselj, 2006a, str. 45).. 1.3.6 Mejna bazalna glikemija (MBG) Je patološka vrednost krvnega sladkorja med 6,1 in 6,9 mmol/1 na tešče. MTG in MBG sta predstopnji v razvoju sladkorne bolezni in pogosto preideta v sladkorno bolezen (Čokolič, 2006c, str. 9).. 1.3.7 Metabolni sindrom (sindrom X) Je skupina metabolnih motenj, ki se kažejo kot insulinska rezistenca (odpornost telesa na insulin), kopičenje maščobnega tkiva v predelu trebuha, dislipidemija ter arterijska hipertenzija. Bolnike z metabolnim sindromom spremlja kar dva do štirikrat večje tveganje za pojav bolezni srca in ožilja ter petkrat večje tveganje za pojav sladkorne bolezni. Vzrok je najpogosteje neustrezen življenjski stil (Vranešić in Alebić, 2009).. 1.4. Postavitev diagnoze sladkorna bolezen. Diagnoza sladkorne bolezni je zanesljiva, če je krvni sladkor na tešče nad 7 mmol/1 ali nad 11,1 mmol/1 kadarkoli, izmerjeno vsaj dvakrat v venski ali kapilarni plazmi ali v serumu, če ni kliničnih simptomov. Pri vrednostih glukoze nad 6 mmol/1 in 7 mmol/1 moramo opraviti 75 g OGTT. Po sedaj veljavnih kriterijih gre za sladkorno bolezen, če je krvni sladkor iz venske krvi po 120 minutah nad 11,1 mmol/1, za MTG pa gre pri krvnem sladkorju med 7,8 mmol/1 in 11 mmol/1. Pri nosečnicah s povečanim tveganjem.
(13) (predhodna nosečnostna sladkorna bolezen, diabetes v družini, povišana telesna teža, starost nad 25 let, povišana porodna teža novorojenčka) opravljamo presejalni preiskus s 50 g glukoze med 24. in 28. tednom nosečnosti. Pri vrednosti krvnega sladkorja po 1 uri nad 7,8 mmol/1 opravimo 100 g OGTT. Pri 100 g OGTT določamo krvni sladkor po 1, 2 in 3 urah. Za nosečnostno sladkorno bolezen gre, če sta preseženi vsaj dve vrednosti nad normalnimi, ki so 5,3 mmol/1 na začetku, 10,0 mmol/1 po 1 uri, 8,6 mmol/l po 2 urah in 7,8 mmol/1 po 3 urah. Včasih je razvrstitev sladkorne bolezni na tip 1 ali tip 2 težka. Najbolj pomemben je njen klinični potek. Če v 6 meseceh z ustrezno terapijo ne dosežemo normoglikemije brez insulina, ob pojavu acetonurije in hujšanju gre po navadi za sladkorno bolezen tipa 1 (manj kot v 10 %), sicer gre za tip 2 (Čokolič, 2006c, str. 11).. 1.5. Klinična slika. Sladkorna bolezen se lahko kaže z značilnimi simptomi in znaki: žejo, poliurijo, hujšanjem. Poleg teh ima bolnik lahko še druge: motnje vida, genitalni pruritus, srbečo kožo, utrujenost, povečan apetit, kožne okužbe, vrtoglavico, izsušenost. Vsi našteti znaki niso značilni samo za sladkorno bolezen in niso odvisni samo od ravni hiperglikemije. Zmernih hiperglikemij pogosto ne spremljajo simptomi sladkorne bolezni. Pri sladkorni bolezni tipa 1 pa so simptomi močno izraženi in trajajo kratek čas pred ugotovitvijo bolezni. Sladkorna bolezen tipa 2 poteka počasi, prisotni so le posamezni simptomi ali so neprepoznavni ali pa jih ni. Starejši bolniki pogosto nimajo simptomov kljub visoki ravni glukoze v krvi (Koselj, 2006a, str. 42). Sladkorna bolezen lahko ostane dolgo skrita in je dolgo ne odkrijemo. Navadno samo pri starejših, kjer proces izločanja inzulina upada počasi, glukoza v krvi počasi narašča, tako da se organizem navadi na zmerno povišane ravni in bolnik nima izrazitih simptomov, zaradi česar tudi ne poišče pomoči. Lahko traja tudi do 10 let preden odkrijemo takega bolnika. Pri mladih pa proces upadanja izločanja inzulina poteka dokaj hitro, glukoza hitro narašča, imajo izrazite težave in tako jih tudi prej odkrijemo (Tomažič, 2008).. 1.6. Zapleti sladkorne bolezni. Zapleti sladkorne bolezni predstavljajo veliko nevarnost za bolnika s sladkorno boleznijo. Čeprav je sodobno zdravljenje izboljšalo kakovost življenja in podaljšalo življenjsko dobo, so kronični zapleti najpogostejši vzroki smrti bolnikov s sladkorno boleznijo. Nevarni so tudi akutni zapleti, ki pogosto spadajo med urgentna stanja, ki zahtevajo bolnišnično zdravljenje..
(14) 1.6.1 Akutni zapleti Med akutne zaplete sladkorne bolezni sodijo življenjsko nevarna presnovna neurejenost, ki potrebuje takojšnjo zdravniško pomoč. Podatki o smrtnosti se razlikujejo, pri diabetični ketoacidozi (4-10 %), pri hiperosmolarnem sindromu (10-15 %) in pri nezdravljeni hipoglikemiji s komo (2-4 %) (Čokolič, 2006a, str. 31). Diabetična ketoacidoza (DKA) je še vedno najpomembnejši vzrok umrljivosti bolnikov s sladkorno boleznijo tipa 1. Čeprav so v glavnem ogroženi mlajši bolniki, lahko DKA pospeši bolezen tudi pri bolnikih s sladkorno boleznijo tipa 2 (Krentz, 2000, str. 168). DKA je posledica pomanjkanja insulina in porušene presnove maščob, ogljikovih hidratov in beljakovin. Povečana tvorba in zmanjšana poraba glukoze vodita do visoke hiperglikemije s posledično glikozurijo in dehidracijo. Po dogovoru je ketoacidoza opredeljena s pH <7,25. Pozorni moramo biti na sočasne bolezni (nemi infarkt, sepsa), ki poslabšajo sladkorno bolezen (Čokolič, 2006a, str. 31). Klinične značilnosti DKA: -. poliurija, nikturija, žeja; nauzeja, bruhanje; hiperventilacija; zmedenost, zaspanost, koma; zmanjšanje telesne teže; oslabelost mišic; motnje vida; bolečine v trebuhu; mišični krči (Krentz, 2000, str. 171).. Diabetični aketotični hipersmolarni sindrom je pogostejši pri starejših bolnikih s sladkorno boleznijo tipa 2. Do ketoze ne pride, ker bolniki tvorijo še nekaj insulina, ki prepreči lipolizo. Hiperglikemija se lahko razvije do izredno visokih vrednosti in povzroči izrazito dehidracijo (Čokolič, 2006a, str. 32). Hipoglikemija je najpogostejši neželeni učinek. Bolnik lahko uspešno preprečuje nastanek hipoglikemije s preprečitvijo vzrokov in s sprotno samokontrolo. Če je mogoče, že ob prvih simptomih in znakih ukrepa tako, da s testnimi lističi potrdi hipoglikemijo, nato pa zaužije nekaj hrane, bogate s škrobom (kruh ipd.). Če je razvoj hipoglikemije hiter, lahko zaužije tudi sladkor ali sladkano pijačo. Pri moteni zavesti in motnji požiranja je hranjenje prepovedano! Takrat je potrebno dati v veno koncentrirano glukozo (40- do 50-odstotno) od 50 do 200 ml oz. do prebujanja bolnika. Lahko damo tudi glukagon od 1 do 3 mg v žilo, mišico ali podkožje (Mrevlje, 2005, str. 703)..
(15) Vzroki hipoglikemije: -. premajhen obrok hrane (posebej pri starejših ljudeh), izpuščen obrok hrane, prevelik odmerek zdravila ali insulina, povečana telesna aktivnost in gibanje, odmerek insulina, apliciran v času, ko prejšnji odmerek insulina še deluje, stres – življenjske spremembe, vroče vreme (pri zdravljenju z insulinom zaradi hitrejše absorbcije insulina), zmanjšanje telesne teže, uživanje alkohola (McKinnon, 2002, str. 130; Klavs, 2006, str. 302).. 1.6.2 Kronični zapleti Kronični zapleti sladkorne bolezni se običajno pojavijo 5 do 10 let po začetku bolezni, popolnoma se razvijejo nekako po 25. letih bolezni. Pri sladkorni bolezni tipa 2 jih lahko najdemo že pri odkritju bolezni. Glavni vzrok je hiperglikemija v kombinaciji s hipertenzijo, hiperlipidemijo in debelostjo. Okvare prizadenejo male in velike žile. Mikroangiopatija se razvije pri obeh tipih sladkorne bolezni in pri moteni toleranci za glukozo. Makroangiopatija je ateroskleroza, ki je pri bolnikih s sladkorno boleznijo pogostejša in pospešena (Čokolič, 2006b, str. 35). Diabetična retinopatija še vedno predstavlja veliko tveganje za slepoto med aktivno populacijo in ostaja najresnejši zaplet sladkorne bolezni. Je posledica mikroangiopatije, ki prizadene retinalne prekapilarne arteriole, kapilare in venule. Patogeneza diabetične retinopatije še ni povsem raziskana. Na njen razvoj vplivajo različni dejavniki tveganja: trajanje sladkorne bolezni, raven krvnega sladkorja, arterijska hipertenzija, okvare ledvic, hiperlipidemije, anemija in kajenje (Sevšek, 2001, str. 80). Diabetično retinopatijo razdelimo na: -. neproliferativno in proliferativno (prav tam, str. 80).. Diabetična retinopatija je napredujoča bolezen. Povzroča zelo malo ali nič simptomov in znakov, vse dokler se ne pojavijo motnje vida ali celo slepota. Po oftalmoskopskem videzu jo delimo v več stopenj, ki določajo tudi način zdravljenja. Napredovanje retinopatije katere koli stopnje lahko pospešijo nosečnost, arterijska hipertenzija in operacije katarakte (Koselj, 2006b, str. 152). Edino uspešno zdravljenje diabetične retinopatije je zdravljenje z očesnim laserjem. To imenujemo laserska fotokoagulacija (Sevšek, 2001, str. 81). Bolniki s sladkorno boleznijo tipa 1, ki so mlajši od 30 let, potrebujejo prvi pregled očesnega ozadja 3 do 5 let po odkritju sladkorne bolezni. Starejši bolniki s sladkorno boleznijo tipa 1 in bolniki s sladkorno boleznijo tipa 2 potrebujejo pregled očesnega ozadja že ob odkritju.
(16) sladkorne bolezni. Dokler izvid izključuje diabetično retinopatijo, zadoščajo pregledi enkrat letno. Od odkritja diabetične retinopatije dalje pa bolnika vodi okulist (Koselj, 2006b, str. 154). Diabetična nefropatija je kronična specifična okvara ledvic zaradi sladkorne bolezni, ki se razvije pri sladkorni bolezni tipa 1 in 2. Število bolnikov z diabetično nefropatijo, kot vzrokom za končno ledvično odpoved, strmo narašča. Za razvoj diabetične nefropatije so pomembne presnovne motnje v bazalni membrani in vezivni opori glomerulov ter spremenjena znotrajledvična hemodinamika. Začetek diabetične nefropatije je neopazen. Začetne spremembe na ledvici lahko zanesljivo ugotovimo le z ledvično biopsijo. Zgodnji, prvi in zanesljivi znak nastajajoče diabetične nefropatije je zvečano in nenormalno izločanje albuminov s sečem – mikroalbuminurija. Specifičnega zdravljenja diabetične nefropatije žal še ne poznamo. Ukrepi, ki lahko zavrejo oziroma upočasnijo napredovanje, ne morejo pa preprečiti nastanka diabetične nefropatije, so: -. urejenost sladkorne bolezni; zdravljenje arterijske hipertenzije; dieta; hujšanje oz. vzdrževanje normalne telesne teže; prepoved kajenja in uživanja alkoholnih pijač; telesna dejavnost; zdravljenje končne ledvične odpovedi (Koselj, 2006b, str. 155).. Diabetična nevropatija je najbolj razširjena oblika nevropatije. Je zelo heterogena motnja. Zajame lahko proksimalno ali distalno živčevje, fokalno ali difuzno, senzorični, motorični ali avtonomni živčni sistem. Na njen razvoj vpliva več dejavnikov. Hiperglikemija povzroči prebitek sorbitola v živčnih celicah, kar je vzrok za zmanjšano prevajanje akcijskega potenciala nevronov, in kasneje demielinizacijo in propad nevronskih vlaken. Diabetična mikroangiopatija je najbrž glavni vzrok za nastanek diabetične nevropatije. Začetek bolezni je počasen in neopazen. Bolniki imajo različne simptome: mravljinčenje, krče, nemirne noge itd. Navadno so vodilni simptom različne bolečine. Dobro urejena sladkorna bolezen je osnovni etiološki ukrep pri zdravljenju klinično potrjene diabetične nevropatije, ki pa ne zagotavlja vedno uspeha (prav tam, str. 160). Diabetična makroangipatija je posledica ateroskleroze in je glavna patologija sladkorne bolezni tipa 2. Bolezen je opredeljena z vrednostmi hiperglikemije, pri katerih se pojavi tveganje za mikroangiopatične zaplete (Medvešček, 2001, str. 11). Makroangiopatija prizadene večje žile in zajema koronarno srčno bolezen, možgansko kap in aterosklerozo velikih žil na okončinah s posledično gangreno (Čokolič, 2006b, str. 36)..
(17) 1.6.3 Diabetična noga Pod izrazom diabetično stopalo razumemo spremembe, ki nastanejo na stopalu bolnika s sladkorno boleznijo kot posledica kroničnih zapletov sladkorne bolezni (angiopatija, nevropatija), poškodb in okužb (Urbančič-Rovan, 2003, str. 24). Za nastanek diabetičnega stopala so najpomembnejši kronični zapleti sladkorne bolezni (nevropatija, angiopatija), svoje pa prispevajo tudi drugi dejavniki tveganja za žilne okvare (arterijska hipertenzija, hiperlipidemija, kajenje). Tveganje za amputacijo še povečajo poškodbe, okužbe ter neustrezna nega in nestrokovna pedikura, ki ju izvajajo bodisi slabo poučeni bolniki ali neprimerno usposobljeni pedikerji (prav tam, str. 24). Ob periferni senzorični nevropatiji je zmanjšan ali odsoten občutek za bolečino, temperaturo in vibracijo. Zaradi tega bolnik ni pozoren na poškodbe oz. ob poškodbah ne ukrepa ustrezno. Kljub rani na podplatu hodi, nosi pretesne čevlje. Zaradi okvarjene globoke senzibilnosti se spremeni mehanika hoje. Periferna motorična nevropatija privede do atrofije mišic, ki jih oživčujejo prizadeti živci. Posledica je hiperekstenzija v metatarzofalangealnih sklepih in prekomerna fleksija v interfalangnih sklepih – kladivasti in krempljasti prsti. Obremenitve pri stanju in hoji se zato prenesejo na druge točke na stopalu, spremeni se razporeditev pritiskov. Na novo obremenjenih mestih pride do tvorbe kalusa, pod njim pa nastane razjeda – ulkus. Posledica avtonomne nevropatije je zmanjšano ali odsotno znojenje. Koža je zato suha in nastajajo razpoke. Periferna žilna bolezen se pri bolnikih s sladkorno boleznijo pojavi prej kot pri ostali populaciji in napreduje hitreje. Spremembe so običajno prisotne na žilah obeh nog (prav tam, str. 24). Dejavniki tveganja za periferno žilno bolezen pri bolnikih s sladkorno boleznijo so starost, trajanje sladkorne bolezni, stopnja hipoglikemije, kajenja, arterijska hipertenzija, hiperlipidemija. Pri kadilcih je povprečna starost ob amputaciji bistveno nižja kot pri nekadilcih, opustitev kajenja pa upočasni napredovanje ateroskleroze (prav tam, str. 26). Do poškodbe stopala lahko pride na več načinov: -. zaradi senzorične nevropatije bolnik ne čuti, da so čevlji pretesni in ga ožulijo, ne čuti, če je v čevlju kamenček; z neustreznimi pripomočki za nego nog se bolnik ureže ali zbode; bolnik, ki hodi bos, se lahko poreže na ostrih predmetih ali pa se opeče na vročem asfaltu, pa tega zaradi nevropatije niti ne občuti; pri umivanju vroča voda lahko povzroči oparino; sredstva za mehčanje trde kože in odstranjevanje kurji očes lahko povzročijo globoke in trdovratne kemične razjede (Urbančič-Rovan, 2003, str. 26).. Okužba diabetičnega stopala je pogost zaplet pri bolnikih s kroničnimi razjedami. Patogeni mikroorganizmi vstopajo v kožo skozi razjede, praske in neopazne rane. Vsako okužbo moramo pravočasno prepoznati in takoj ustrezno zdraviti. Neprepoznana in.
(18) nezdravljena okužba je zaplet, ki lahko ogrozi ne le okončino, ampak tudi življenje (Urbančič-Rovan, 2003, str. 27). Slaba zdravstvena vzgoja bolnikov in slabe servisne dejavnosti - pomanjkljivo poučeni, neosveščeni bolniki pogosto spregledajo poškodbe ali pa jih zanemarijo in odlašajo z obiskom pri zdravniku. Pri negi nog uporabljajo neustrezne instrumente in različna »domača« zdravila. Bolniki pogosto iščejo pomoč pri neustrezno izobraženih pedikerjih, težko si najdejo ustrezno obutev. Žulji so zato pogost zaplet (prav tam, 2003, str. 28). Najpomembnejši ukrep za preprečevanje diabetične gangrene in amputacij je zgodnje aktivno odkrivanje ogroženih bolnikov. Prenekateri bolnik zaradi strahu pred amputacijo, pa tudi nepoučenosti o temeljnih zapletih na stopalu, ne poišče pomoči, dokler ni že prepozno. Za nastanek razjede na stopalu so najbolj ogroženi bolniki, ki so jo v preteklosti že imeli, imajo zaradi nevropatije oslabljen občutek za dotik in bolečino, deformirana stopala, suho kožo, hiperkeratoze in otekline. Prav tako so zelo ogroženi bolniki z motnjami arterijske prekrvitve, starejši in slabovidni ter tisti, ki živijo v slabih socialnih razmerah. Take bolnike prepoznamo s presejalnim testom, ki ga sestavljata usmerjena anamneza in klinični pregled, pri čemer sta pomembni oceni arterijske prekrvitve in zaščitne občutljivosti (Urbančič-Rovan, 2006, str. 185).. 1.6.4 Sladkorna bolezen in arterijska hipertenzija Arterijska hipertenzija (zvišan krvni tlak) je ena najpogostejših bolezni, katere posledica sta povečana srčnožilna (kardiovaskularna) zbolevnost in umrljivost. Zvišan krvni tlak pri bolniku s sladkorno boleznijo najdemo približno dvainpolkrat pogosteje kot pri ljudeh brez nje. Arterijsko hipertenzijo ugotovimo pri približno polovici sladkornih bolnikov (Koselj, 2006b, str. 86). Intenzivno zdravljenje visokega krvnega tlaka pri bolnikih s sladkorno boleznijo je ključnega pomena. Pomembno je strogo nadzorovanje krvnega tlaka in krvnega sladkorja. Pri izbiri antihipertenzivnega zdravila za zdravljenje bolnika s sladkorno boleznijo tipa 2 velja: -. ciljni krvni tlak je enak ali nižji kot 130/80 mmHg; zdravila iz osnovnih štirih skupin antihipertenzivov (zaviralci konvertaze, kalcijevi antagonisti, diuretiki, blokatorji beta) so učinkovita za zmanjšanje zbolevnosti in umrljivosti zaradi kardiovaskularnih ter cerebrovaskularnih dogodkov; večina bolnikov s sladkorno boleznijo potrebuje kombinirano antihipertenzivno zdravljenje, kjer se kombinacija zaviralca konvertaze ter kalcijevega antagonista zdi najboljša (Acetto, 2001, str. 139)..
(19) Sartani (Aprovel) so zdravila iz novega razreda antihipertenzivnih zdravil, ki so učinkoviti pri zdravljenju bolnikov, ki so zaradi pridruženih bolezni zelo ogroženi, kot na primer bolniki z boleznimi ledvic, sladkorno boleznijo in istočasno prizadetostjo ledvic (Gradecki, 2009)..
(20) 2. ZDRAVLJENJE SLADKORNE BOLEZNI. Zdravljenje sladkorne bolezni obsega zdravstveno vzgojo in izobraževanje bolnika, svojcev in strokovnega osebja, zdravo uravnoteženo prehrano, telesno aktivnost, peroralne pripravke, insulin, samokontrolo in druge načine (Čokolič, 2006c, str. 11). Bolnika s sladkorno boleznijo zdravimo zato, da bi dosegli naslednje cilje: -. odsotnost simptomov in znakov bolezni, preprečevanje akutnih zapletov bolezni, preprečevanje in zaviranje kroničnih zapletov bolezni, izboljšanje kakovosti življenja, bolnikovo socialno usposobljenost, zmanjšanje smrtnosti (Mrevlje, 2006, str. 93).. Pri vsakem bolniku žal ne bomo mogli doseči vseh navedenih ciljev. Odpravo simptomov moramo doseči pri vsakem bolniku. Cilj je dosežen, ko glukoza v krvi ne presega 10 mmol/1, kar pomeni tudi odsotnost glikozurije, s tem pa tudi posledične poliurije in žeje. Na tej stopnji je počutje bolnikov normalno, kar zadeva sladkorno bolezen, ne hujšajo, niso utrujeni itd. Pri mnogih bolnikih se zadovoljimo s tem ciljem, saj jim že to izboljša kakovost življenja. Akutne zaplete preprečujemo z urejeno presnovo. Čim bolj je urejena, tem manjša je verjetnost, da bo bolnik »zdrsnil« v akutni zaplet. Pomembno je, da bolnik obvlada katero od metod samonadzora oz. samovodenja in da zna pravočasno in pravilno ukrepati. Kronične organske okvare določajo kakovost in dolžino življenja bolnikov s sladkorno boleznijo. Danes vemo, da jih z uravnavanjem hiperglikemije, dislipidemije, arterijske hipertenzije, povišane telesne teže in z drugimi ukrepi lahko preprečujemo ali vsaj odlagamo njihov pojav ali zaviramo njihovo napredovanje. Kakovost življenja je bistveni cilj zdravljenja, ki ga dosežemo že z izpolnitvijo katere koli v uvodu navedene točke. Kakovost življenja je subjektivna kategorija in je odvisna od bolnikovih pričakovanj, načina življenja, bolnikovih možnosti itd. Kakovost svojega življenja opredeljuje predvsem bolnik sam, ne zdravnik in medicina. To moramo tudi upoštevati pri svojih in bolnikovih odločitvah. Ni namreč dovolj, da je zdravnikov predlog dober - predvsem mora biti za bolnika sprejemljiv. Seveda je tudi domena zdravnikove spretnosti in prepričljivosti, da bolniku celo nesimpatičen predlog primerno predstavi, da ga bo lahko sprejel (Mrevlje, 2006, str. 93). Celovito zdravljenje zajema poleg uravnavanja krvnega sladkorja še nadzor nad drugimi dejavniki tveganja (telesna masa, zvišan krvni tlak, dislipidemija, zdrava prehrana, telesna aktivnost, prenehanje kajenja ipd.). Pri spremljanju bolnikovega zdravljenja moramo upoštevati merila za oceno kakovosti zdravljenja, saj samo dobra urejenost z veliko verjetnostjo prepreči nastanek ali napredovanje kroničnih organskih okvar (Čokolič, 2006c, str. 11)..
(21) 2.1. Nefarmakološke metode zdravljenja. Zdravljenje sladkorne bolezni tipa 2 navadno začnemo z nefarmakološkimi metodami zdravljenja, ko pa postanejo neučinkovite, vključimo še farmakološke metode (Mrevlje, 2006, str. 108).. 2.1.1 Zdravstvena vzgoja Zdravstvena vzgoja je ključ do uspeha zdravljenja sladkorne bolezni. Pri njej morajo sodelovati bolnik, njegovi svojci in zdravstveno osebje, ki skrbi za bolnika. Z dobri poznavanjem problematike bolnik doseže primerne rezultate, predvsem pa pridobi občutek samostojnosti, varnosti in samozavesti, kar mu izboljša učinkovitost zdravljenja in kakovost življenja (Mrevlje, 2005, str. 695). Namen zdravstvene vzgoje je, da bolnik sprejme svojo bolezen kot del življenja, spozna določena dejstva o bolezni in si pridobi potrebne veščine za njeno obvladovanje (Mrevlje, 2005, str. 695). Z zdravstveno vzgojo želimo posameznika usposobiti za polno, bogato življenje z obstoječim osnovnim obolenjem (Klampfer, 2001, str. 3). Ob odkritju bolezni poskušamo bolnika z zdravstveno vzgojo pridobiti za: -. prevzem vloge najpomembnejšega partnerja v diabetološkem timu, spremembo prehranskih navad, morebitno hujšanje oziroma nadaljnje vzdrževanje nižje telesne teže, redno izvajanje telesnih aktivnosti, od katerih lahko pričakujemo zdravilni vpliv na sladkorno bolezen, izvajanje samokontrole, ki mu bo omogočila vpogled v urejenost sladkorne bolezni (Urbančič, Vrtovec, 2002, str. 20).. Ravni zdravstvene vzgoje so: -. primarna raven - obravnava ravnanje, ki krepi zdravje in s tem preprečuje zbolevanje za sladkorno boleznijo, sekundarna raven - se nanaša na zdravljenje sladkorne bolezni in preprečevanje njenih kroničnih zapletov, terciarna raven - obsega zdravljenje kroničnih zapletov sladkorne bolezni s preprečevanjem hujših zapletov in smrti (Klampfer, 2001, str. 3)..
(22) 2.1.2 Zdrava uravnotežena prehrana Bolnikom s sladkorno boleznijo predpisujemo zdravo prehrano, ki je priporočljiva tako za njihove družinske člane, kot za vse ljudi, ki želijo živeti zdravo. Načrtovanje prehrane mora biti prilagojeno posamezniku. Upoštevati je treba bolnikove dosedanje prehrambene navade in način življenja, kulturne, etnične in finančne dejavnike in seveda cilje zdravljenja. Sodelovanje dietetika je več kot dobrodošlo, saj individualno prilagojen jedilnik zahteva zelo dobro poznavanje sestave živil in večkrat tudi dobro poznavanje kuhanja (Urbančič, Vrtovec, 2002, str. 20). Cilji prehrambenega zdravljenja so: -. izboljšanje presnovne urejenosti-normalizacija in vzdrževanje koncentracije glukoze in lipidov v serumu; zagotovitev primernega kaloričnega vnosa za dosego oziroma vzdrževanje primerne telesne teže pri odraslih, za zdrav razvoj pri otrocih in mladostnikih in pospešitev okrevanja po akutnih boleznih; preprečevanje in zdravljenje akutnih in kroničnih zapletov sladkorne bolezni in izboljšanje splošnega zdravstvenega stanja (prav tam, str. 20).. Cilj zdravljenja s prehrano je doseganje optimalnega nadzora ravni sladkorja v krvi in zmanjšanje dejavnikov tveganja za razvoj kroničnih in akutnih zapletov sladkorne bolezni. Pri svetovanju in določanju prehranskih ciljev je treba upoštevati kakovost posameznikovega življenja. Zdravstveni in prehranski strokovnjaki morajo uravnotežiti zahteve metabolične kontrole, obvladovanja dejavnikov tveganja, bolnikovega dobrega počutja in seveda njegove varnosti. Vsi dietni (prehranski) programi morajo biti prilagojeni specifičnim posameznikovim potrebam, ki se lahko sčasoma tudi spreminjajo (PrelecLainščak, 2002, str. 20). Bolniki s sladkorno boleznijo morajo svojo prehrano, potrebna zdravila in telesno dejavnost skrbno uglasiti. Samo tako lahko normalizirajo svojo presnovo. Če dobro zdravijo sladkorno bolezen, lahko živijo skoraj normalno, srečno in polno življenje. Pri nobeni drugi bolezni ni mogoče biti zdravnikov 'sodelavec' v tolikšni meri kot pri zdravljenju sladkorne bolezni, pri kateri je s pravilno prehrano bolnik lahko sam svoj terapevt. Da bi se lahko uspešno nadzirali in zdravili, morajo bolniki veliko vedeti o svoji bolezni in njenih posledicah, velikem pomenu zdravilne prehrane in sestave živil (prav tam, str. 20). Osnova zdravljenja sladkorne bolezni tipa 2 ali vodenja krvnega sladkorja pred jedjo in 1 do 2 uri po njej je zdrava prehrana, ki se ne razlikuje od priporočil Svetovne zdravstvene organizacije tudi ostalim zdravim prebivalcem. Z njo vzdržujemo raven glukoze v krvi in dosegamo optimalne ravni maščob v krvi. Priporočljivo je redno uživanje petih obrokov na dan, količina hrane naj bo v skladu z zdravili in telesno dejavnostjo, ustrezno telesno težo naj spremlja primerna količina kalorij (vzdrževanje telesne teže je težje dosegljivo pri bolnikih, ki potrebujejo zdravljenje z insulinom); 10-20 % energije iz beljakovin (pri.
(23) sladkornih bolnikih z okvaro ledvic beljakovine omejimo), 60 % energije iz ogljikovih hidratov (od tega iz dodanih enostavnih sladkorjev le do 10 %), do 30 % energije iz maščob (od tega <10 % energije iz nasičenih maščob, <10 % energije iz polinenasičenih maščob), <300 mg holesterola na dan. Hrana mora vsebovati dovolj vlaknin, ki imajo ugoden presnovni učinek, in ne preveč soli (do 6 gramov, pri ljudeh s povišanim krvnim tlakom do 3 grame). Svetujemo hrano, bogato z naravnimi antioksidanti (zeleni deli zelenjave, korenje, koleraba, sadje, žitni kalčki). Pitje večjih količin alkohola, zlasti kronično, je zelo škodljivo (preveč energije, zvišajo se trigliceridi, krvni tlak) in ga odsvetujemo. Zlasti pri bolnikih, ki se zdravijo tudi s tabletami ali z insulinom, lahko povzroči tudi hipoglikemijo med obroki. "Dietetične" izdelke odsvetujemo, saj praviloma vsebujejo več maščob kot običajni izdelki. Pri učinkoviti zdravi prehrani moramo upoštevati posameznikove potrebe in zmožnosti. Zdrava prehrana je pomembna in jo je treba upoštevati ves čas, je pa bolj učinkovita v zgodnjih obdobjih bolezni. Če je bolnik čezmerno hranjen, ga skušamo prepričati, naj shujša. Najprej je treba zmanjšati količino maščob. To dosežemo z zmanjševanjem vidnih in skritih maščob, izbiro ustreznih maščob za pripravo hrane, izbiro živil, ki vsebujejo čim manj skritih maščob in holesterola ter s pripravo hrane, ki ne potrebuje veliko maščob (Škrinjar, 2008).. 2.1.2.1 Prekomerna telesna teža Prekomerna telesna teža je dejavnik tveganja za moteno toleranco za glukozo in za pojav sladkorne bolezni tipa 2. K razvoju debelosti prispevajo povečan vnos maščob, manjša telesna dejavnost in dedna obremenjenost. Pri zdravljenju je potrebno, da bolnik izboljša dosedanji način življenja, spremeni življenjski stil, se posvetuje o zdravi prehrani, telesni dejavnosti ter o kajenju in pitju alkohola. Priporočljivo je, da si prizadeva za zmanjšanje telesne teže vsaj za 5 % (Vrtovec et al., 2001, str. 31). Ob zdravljenju z insulinom lahko ob uspešnem hujšanju pričakujemo manjšo potrebo po insulinu ali drugih zdravilih. Bolnik mora biti zato dobro obveščen o znakih hipoglikemije in ravnanju ob hipoglikemiji, vešče mora obvladovati tudi samokontrolo krvnega sladkorja in prilagajanje odmerka zdravil (Zaletel Vrtovec, 2006, str. 534). Bolniki težko dobijo motivacijo za zmanjšanje telesne teže, še zlasti, če so poskušali telesno težo zmanjšati že v preteklosti. Bolniki morajo ugotoviti, kdaj so pripravljeni začeti načrtovano izgubljati telesno težo in nato spodbudno narediti prvi korak. V resnici ni lahko izgubljati telesno težo na zdrav način in se medtem naučiti, kako to znižano telesno težo obdržati skozi leta. Potreben je nov način razmišljanja in na vse to je potrebno biti pripravljen. Telesna aktivnost veliko prispeva k zdravemu načini življenja. Bolniki morajo biti seznanjeni s prednostmi telesne aktivnosti, koliko telesne aktivnosti jim odgovarja in najti morajo nekaj nasvetov, kako postati telesno bolj aktivni že zdaj (American Diabetes Association, 2008)..
(24) 2.1.3 Telesna dejavnost Priporočena je blaga telesna vadba, na primer hoja, kolesarjenje ali plavanje. Potrebna je redna vadba, vsaj trikrat na teden pol ure, s predhodnim ogrevanjem (raztezanjem mišic) in naknadnim ohlajanjem. Študije so pokazale, da redna telovadba izboljša glukozno toleranco in zmanjša insulinsko rezistenco. Dodatno poveča vzdržljivost, gibljivost, izboljša maščobni profil v krvi, zniža telesno težo, zmanjša centralno debelost. Vse to je vsaj deloma prisotno tudi pri starejših. Telesna dejavnost naj bo zmerna. V začetku je potrebno postopoma večati napore. Priporočena je aerobna vadba, kjer je potreben kisik za zgorevanje goriv in ob tem ne nastaja kisikov dolg. Telesni napor, ki poveča porabo kisika za precej več kot polovico bolnikove maksimalne porabe kisika in traja več kot 20 minut, že zahteva dodatne prilagoditvene mehanizme, zato za bolnika s sladkorno boleznijo (vsaj v začetku) ni priporočljiv. Priporočamo aerobno telesno aktivnost, kjer se porablja 50 do 70 % največjega volumna porabe kisika. Za oceno obremenitve si lahko pomagamo z merjenjem srčnega utripa. Največjo frekvenco srčnega utripa izračunamo tako, da od 220 odštejemo leta starosti. Srčna rezerva je podana z razliko med največjim srčnim utripom in povprečnim utripom v mirovanju. Za izračun srčnega utripa pri polovični maksimalni obremenitvi je potrebno srčnemu utripu v mirovanju dodati se 50 % srčne rezerve (utrip v miru + 50 % - srčne rezerve). Pri naporu je nevarnost hipoglikemije predvsem pri bolnikih, ki jemljejo sulfonilsečnine ali insulin. Pomaga kontrola krvnega sladkorja pred (med daljšimi obremenitvami) in po obremenitvi. Učinek telesne dejavnosti na znižanje krvnega sladkorja se lahko vleče še 24 ur. Priporočljivejša je aktivnost zjutraj ali dopoldne, manj v drugem delu dneva. Če je krvni sladkor pred planirano telesno vadbo ali aktivnostjo nižji od 4,4 mmol/1, priporočamo zaužitje ogljikovih hidratov. V nasprotnem primeru, kadar so krvni sladkorji visoki, več kot 14 mmol/1 (ali prisotni ketoni v urinu), priporočamo telesno dejavnost odložiti do ureditve glikemije, zaradi paradoksalnega porasta krvnih sladkorjev med telesno obremenitvijo. Med telesno vadbo lahko pride do poškodb, ob nepravilni obutvi se lahko razvije diabetično stopalo. Zato priporočamo kakovostno opremo in redno oskrbo z natančnim pregledom nog. Telesna vadba je zelo pomembna za bolnike s sladkorno boleznijo. Vedno jo je potrebno individualno prilagoditi, zato pa so potrebne izkušnje, ki jih bolnik največkrat pridobi sam. Dobro je, da se s svojim zdravnikom posvetuje o prilagoditvah odmerkov zdravil za sladkorno bolezen pred začetkom in ob večjih spremembah telesne vadbe. Ustrezna telesna vadba ima velik pomen tudi za zdrave, kajti skupaj z znižanjem telesne teže ob ustrezni prehrani je najpomembnejši dejavnik v preprečevanju napredovanja motene tolerance na glukozo v sladkorni bolezni tipa 2, kot kažejo ne dolgo tega opravljene večje raziskave. Tudi to spremembo v načinu življenja je težko obdržati in več kot polovica preneha s telesno aktivnostjo v prvih mesecih (Završnik, 2006, str. 17).. 2.1.4 Samokontrola Samokontrola je del samooskrbe bolnika s sladkorno boleznijo. Omogoča mu bolje urejeno sladkorno bolezen in izboljša možnosti za ohranitev zdravja in uspešno zdravljenje.
(25) dejavnikov tveganja srčnožilnih bolezni. Samokontrolni metodi sta določanje glukoze in ketonov v urinu in določanje glukoze v krvi. Za večino bolnikov s sladkorno boleznijo tipa 2, ki so zdravljeni samo z nefarmakološkimi ukrepi, zadostuje samokontrola s pomočjo določanja glukoze v urinu. Problematičnost sladkorne bolezni tipa 2 je predvsem v relativno visokih vrednostih glukoze po obroku, ob katerih se praviloma pojavi tudi glukoza v urinu. Glukoza v urinu se določa 1,5 do 2 uri po jedi. Večina bolnikov, ki se zdravijo z nefarmakološkim načinom zdravljenja, bi morala določati glukozo v urinu po večerji, saj bi bili tako opozorjeni, če bi imeli preko dneva kdaj previsoke vrednosti glukoze v krvi. Določanje glukoze v krvi na tešče ni smiselno, razen v primeru resnejšega poslabšanja ob morebitnih okužbah ali drugih stresnih situacijah, ki bi huje porušili urejenost presnove. Določanje glukoze v krvi je smiselno le, kadar ga bolnik opravi večkrat dnevno, pred glavnimi obroki in obvezno tudi 1 do 2 uri po jedi (Urbančič in Vrtovec, 2002, str. 24). Samokontrola ravni glukoze uspešno zniža raven glikiranega hemoglobina le, če je povezana z izvajanjem drugih ukrepov za uspešno uravnavanje glikemije. Določanje ravni glukoze je smiselno, če bo bolnik sposoben prilagoditi svoje farmakološko zdravljenje in upoštevati druge dejavnike, ki vplivajo na raven glukoze v krvi (telesna dejavnost, prehrana). Dobro urejenost sladkorne bolezni je težko doseči tudi zato, ker nanjo vplivajo psihični in socialni dejavniki (Tomažič, 2006, str. 133). Glikemija je idealno urejena, ko je bolnik brez hipoglikemij in je vrednost glukoze v krvi na tešče in pred glavnimi obroki med 5 in 6 mmol/l, po obrokih do 8 mmol/l, pred spanjem pa priporočljivo nekoliko večja (6 do 7 mmol/l), saj obstaja ob manjših vrednostih večja možnost nočne hipoglikemije. Zadovoljivo je glikemija urejena, kadar so vrednosti glukoze v krvi pred obroki manjše od 8 mmol/l in po njih ne presegajo 10 mmol/l. Taka urejenost je primerna za bolnike, ki ne čutijo znakov hipoglikemije (sindrom nezavedanja hipohlikemije) in pri katerih je verjetnost hipoglikemične kome velika. Starejši bolniki potrebujejo kontrolo na tešče in ob vseh spremembah počutja (prav tam, str. 135).. 2.2. Farmakološke metode zdravljenja. Bolnika s sladkorno boleznijo tipa 2 zdravimo z zdravili takrat, ko samo z nefarmakološkimi metodami ne dosegamo več ciljev zdravljenja. Zdravila za zdravljenje sladkorne bolezni delimo na peroralne antidiabetike in insuline (Mrevlje, 2006, str. 95).. 2.2.1 Peroralna antidiabetična terapija Završnik (2006, str. 18) opredeljuje, da peroralna antidiabetična terapija dejansko ne pomeni antidiabetičnih zdravil kot nakazuje ime, ker slednje ne zdravijo sladkorne bolezni..
(26) Njihovo delovanje je usmerjeno v znižanje nivoja krvnega sladkorja. To dosežejo na različne načine, zaradi česar jih delimo na: -. -. spodbujevalce izločanja insulina: delimo jih na sulfonilsečnine (dolgodelujoči spodbujevalci) in glinide (hitro- in kratkodelujoči spodbujevalci) (Mrevlje, 2006, str. 95); spodbujevalce občutljivosti tkiv za insulin: odpornost tkiv proti insulinu je reden pojav in eden od vzrokov sladkorne bolezni tipa 2. Sam sicer ne povzroča sladkorne bolezni, vendar sodeluje pri njenem nastanku in v drugih patofizioloških procesih. Odpornost proti insulinu je zlasti izražena pri trebušni debelosti, kar je pri sladkorni bolezni tipa 2 zelo pogost pojav. Zato so zdravila, ki zmanjšujejo insulinsko odpornost oz. spodbujajo občutljivost za insulin, zelo pomembna v zdravljenju sladkorne bolezni tipa 2. V to skupino sodijo bigvanidi in tiazolidindioni (prav tam, str. 99). zaviralce glukozidaz alfa v črevesu: pri nas je uveljavljena le akarboza (prav tam, str. 101).. 2.2.2 Zdravljenje z insulinom Vsi insulini so beljakovine, zato jih je mogoče dajati le v podkožje, mišico ali veno (vanjo samo kratkodelujoče insuline). Po sestavi molekule ločimo humane insuline (njegova molekula je identična z molekulo človeškega insulina) in njihove analoge – so humanim insulinom podobni (analogni), ne pa tudi enaki, zato imajo drugačne lastnosti kot humani insulini (Mrevlje, 2006, str. 102). Zavratnik (2004, str. 16) opredeljuje, da so pri insulinskih analogih s pomočjo rekombinante DNA tehnologije sintetizirali insuline z izboljšanimi farmakokinetičnimi in farmakodinamičnimi lastnostmi, ki zagotavljajo boljše pokritje potreb po insulinu po obrokih in bazalnih potreb po insulinu in s tem lažje in boljše urejanje hiperglikemije. Med nje spadajo: . Ultra kratko delujoči insulinski analogi. Pri nas so na voljo insulini lispro (Humalog), aspart (NovoRapid) in glulisin (Apidra). Za razliko od humanega insulina omenjena analoga po injiciranju v podkožje ne tvorita precipitatov. Ta lastnost omogoča praktično takojšen začetek delovanja insulina in s tem v primerjavi s humanim insulinom boljši vpliv na hiperglikemijo po obroku. Ultra kratko delujoče insuline apliciramo praviloma neposredno pred obrokom, lahko tudi neposredno po njem, kar se je pokazalo za zelo praktično predvsem pri otrocih in starostnikih, pri katerih je včasih težko v naprej predvideti, koliko pripravljenega obroka bodo zaužili. Zaradi krajšega delovanja ultra kratko delujočih insulinov je v primerjavi s humanim insulinom manjša možnost nastanka hipoglikemij (Zavratnik, 2004, str. 16)..
(27) . Dolgo delujoči insulinski analogi. Trenutno v Sloveniji razpolagamo z insulinoma glargin (Lantus) in detemir (Levemir). Zaradi spremembe v zgradbi insulinske molekule tvori ta insulin po injiciranju v podkožno tkivo težko topne mikrokristale, iz katerih se počasi sprošča v krvni obtok. Učinek glargina je enakomeren, brez izrazitega vrha kot ga vidimo pri humanem, srednje dolgo delujočem insulinu. Glargin deluje več kot 24 ur, zato zadošča injiciranje en krat dnevno (prav tam, str. 16). Največja prednost glargina v primerjavi s srednje dolgodelujočim insulinom je za okrog 40 % manjša možnost nastanka hipoglikemij, predvsem nočnih, glikemija je bolj enakomerna, z manj nihanji glukoze v krvi, v pravilno izbranih primerih dosežemo tudi boljšo dolgoročno urejenost sladkorne bolezni (Owens et al., 2001, str. 741). Najsodobnejši način zdravljenja sladkorne bolezni je zdravljenje z insulinsko črpalko, ki omogoča neprekinjeno podkožno dovajanje ultra kratko delujočega insulina. Je najboljši približek fiziološkemu izločanju insulina, ki ga zaznavamo pri zdravih ljudeh. S to obliko zdravljenja lahko dosežemo dobro presnovno urejenost sladkorne bolezni ob manjšem številu hipoglikemij. Pri insulinski črpalki ima bolnik v podkožju kanilo, po kateri se insulin dovaja v telo. Kanila je s katetrom povezana z rezervoarjem v telesu črpalke. Set je pritrjen na kožo s posebnim lepilnim trakom. Set in rezervoar z insulinom se menjava na vsake 3 dni. Črpalka je pritrjena za pasom hlač, krila ali v žepu. Insulinska črpalka ves čas (24 ur na dan) v telo dovaja določene odmerke insulina. To je bolnikova bazalna raven insulina, ki se lahko spreminja glede na posameznikove fiziološke potrebe. Črpalka omogoča nastavitve količine insulina v polurnem časovnem intervalu in dovajanje insulina na 0,05 enote natančno. Pred obroki si bolnik sam določi količino insulina, kar predstavlja bolusni odmerek. Tega si bolnik določi glede na količino ogljikovih hidratov v prehrani. Ob prhanju, plavanju ali med intimnimi trenutki črpalko na mestu seta odklopimo od telesa, vendar ta ne sme biti odklopljena za več kot eno do dve uri. Ob vnovičnem priklopu seta vedno izmerimo količino glukoze v krvi (Battelino et al., 2007, str. 16 in Janež, 2006, str. 289)..
(28) 3. KAKOVOST ŽIVLJENJA. Kakovost življenja je tako kompleksen in zapleten fenomen, da zahteva holističen (celosten) in multidisciplinarni pristop preučevanja. Kakovost življenja je agregatni pojem, ki zajema materialne, socialne in osebnostne človekove temeljne potrebe in življenjske pogoje. Opredeljujejo jo norme in standardi določene družbe, prav tako pa tudi vrednotenja in ocenjevanja skupin. V tem kompleksu mnogi avtorji še posebej izpostavljajo dejavnik zdravja, le redki pa vključujejo kompleks svobod in človekovih pravic, zlasti socialnih in političnih pravic ter stopnjo demokracije (Vreg, 1998, str. 11). Kakovost življenja ni odvisna le od sredstev, ki jih imajo ljudje na voljo, temveč tudi od tega, kako ta sredstva uporabljajo. Kakovost življenja se prav tako ne more meriti le z lastništvom materialnih sredstev in z zadovoljevanjem nematerialnih potreb, kot so potrebe po varnosti, po pripadnosti in po samouresničevanju (Svetlik, 1995, str. 5). Pojem kakovost življenja ima mnogo pomenov. Kakovost življenja lahko pojmujemo kot osebno izražanje osebnih potreb, želja in interesov. V kakovost življenja sodijo tisti temeljni pogoji, ki živemu bitju zagotavljajo preživetje v sedanjosti in produkcijo potomcev (Vreg, 1998, str. 12).. 3.1. Kakovost življenja in zdravje. Zdravje je med najpomembnejšimi razsežnostmi kakovosti življenja. Po eni strani je nezamenljiv oseben vir pri ustvarjanju življenjskih razmer, po drugi strani pa je med najprepričljivejšimi ter celostnimi kazalci rezultatov kakovostnega življenja. Že prve študije življenjskega standarda kot tudi kakovosti življenja so upoštevale različne vidike in dejavnike zdravstvenega stanja populacije. Vendar so poleg kazalcev dostopnosti zdravstvene oskrbe prevladovali predvsem t.i. negativni kazalci, ki popisujejo »pomanjkanje zdravja«, kot so na primer pogostost pojavljanja raznih bolezni in različne stopnje smrtnosti (Černigoj-Sadar in Brešar, 1995, str. 183). Temeljne vrednote kakovosti življenja so: -. zdravje, družina, delo, prijatelji, prosti čas, vera, politika (Vreg, 1998, str. 14)..
(29) 3.2. Zadovoljstvo z življenjem in sreča. Svetlik (1995, str. 379) opisuje, da zadovoljstvo z življenjem povečujejo predvsem dobro telesno počutje in zdravje, dobre odnose v družini oziroma v gospodinjstvu, možnosti pridobivanja in uporabe znanja pri delu in nemoteče bivalno okolje. Vpliva materialnega položaja niso uspeli dokazati. Drugo raziskavo narejeno v slovenskem prostoru opisuje Vregova (1998, str. 14). Ugotavlja, da je pri ocenjevanju kakovosti življenja sreča osrednja vrednota za Slovence. Merili so jo tako, da so povpraševali najprej po zadovoljstvu z življenjem, za tem pa neposredno z vprašanjem o sreči, kjer je samo desetina anketiranih Slovencev odgovorila, da so zelo srečni. Večina jih je izjavila, da so precej srečni..
(30) 4. SLADKORNA BOLEZEN IN DUŠEVNOST. Bolnika s sladkorno boleznijo njegova bolezen spremlja vse življenje. Sprejetje bolezni, prilagoditev nanjo in sposobnost njenega obvladovanja predstavljajo za bolnika velike psihične in socialne težave, ki pa jih s pravočasnim odkritjem in ustreznim ukrepanjem lahko izničimo.. 4.1. Sladkorna bolezen in stres. Spoznanje, da je zbolel za kronično boleznijo, bolniku predstavlja akutni stres. Zaveda se, da bodo potrebni stalna edukacija, kronično zdravljenje, številni obiski pri različnih specialistih in redne laboratorijske preiskave. Kot prva reakcija na diagnozo se največkrat pojavi jeza – zakaj je ravno on eden od tistih, ki so zboleli za tako boleznijo. Sledi zanikanje bolezni in dvom v pravilnost diagnoze. Kot beg iz neugodne situacije se pojavi prepričanje, da se bo nekoč pozdravil. Po sprijaznjenju z boleznijo pa bolnik živi v kroničnem stresu. Poleg rednega zdravljenja in nekaterih omejitev v vsakdanjem življenju ga pesti strah pred previsoko ali prenizko ravnijo glukoze v krvi in kroničnimi zapleti, teži ga občutek krivde zaradi neupoštevanja terapevtskih nasvetov in s tem nedoseganja zastavljenih ciljev zdravljenja. Med vsakim akutnim stresom se urejenost sladkorne bolezni običajno poslabša. Zaradi povečanega izločanja insulina po delovanju hormonov koncentracija glukoze v krvi raste, dodatno pa še zaradi spremenjenega vedenja bolnika med stresom: manj pozornosti povzroča prehrani, telesni dejavnosti in samokontroli (Ravnik-Oblak, 2006c, str 751).. 4.2. Sladkorna bolezen in depresija. Depresija sodi med motnje razpoloženja oziroma čustvovanja. Osnovni znaki depresije so: depresivno razpoloženje, padec zanimanja za običajne stvari, padec energije s povečano utrujenostjo (utrudljivostjo), ki nima telesnega ozadja, zmanjšana sposobnost koncentracije, izguba ali zmanjšanje samospoštovanja, neustrezni občutki krivde, spremenjenost v psihični dejavnosti (počasno razmišljanje), misli na samomor, motnje v spanju, zgodnje jutranje prebujanje, spremembe pri hranjenju (pomanjkanje teka, prenajedanje), zmanjšanje libida. Po poudarjenosti posameznih znakov delimo depresijo na hudo, srednjo in blažjo. Ker se depresija pogosto ponovi, jo delimo po epizodah na prvo ali ponavljajočo (Fürst-Koren, 2008). Sladkorna bolezen in depresija se pogosto pojavljata skupaj. Zaradi depresije se poslabša urejenost sladkorne bolezni, slabo urejena sladkorna bolezen pa poglobi depresijo. Za depresijo zbolijo osebe, ki so bolj dovzetne za razvoj depresije (depresija v družini, prirojena nagnjenost k depresiji, težko otroštvo, kronične bolezni), ko se pojavijo sprožilni.
(31) dejavniki (neprijetni dogodki) ali so prisotni dejavniki, ki ohranjajo depresijo (brezposelnost, osamljenost, napredovanje kroničnih zapletov sladkorne bolezni). Prepoznavanje simptomov depresije je pri bolnikih s sladkorno boleznijo zelo težavno, saj se simptomi in znaki sladkorne bolezni pogosto prekrivajo. Pomembno je, da bolniki ali njegovi svojci opazijo simptome depresije, ki se lahko razvijajo tudi nekaj mesecev, in o težavah spregovorijo z zdravnikom ali diabetologom. Zdravnik bo ocenil, ali ima bolnik blago, zmerno ali globoko depresijo. Na podlagi tega se bo odločil, ali bo depresijo zdravil sam ali bo bolnika poslal na pregled k psihiatru. Depresija je ozdravljiva duševna motnja, vendar je pomembno, da jo čim prej prepoznamo in začnemo zdraviti, le tako bo posameznik občutil čim manj posledic, zdravljenje pa bo hitrejše in uspešnejše. Depresija se rada ponavlja, saj polovica bolnikov po prvi epizodi zboli ponovno, 70 odstotkov po drugi epizodi in 90 odstotkov po tretji. Ponovitve depresije preprečimo z zdravljenjem prejšnje epizode, z uravnovešenjem vsakodnevnih stresov s prijetnimi dejavnostmi, ki osebe krepijo, in z izvajanjem redne in pravilne samokontrole sladkorne bolezni (RavnikOblak, 2006b, str. 98).. 4.2.1 Ali je sladkorni bolnik tudi duševni bolnik? To nekoliko provokativno vprašanje zastavlja Fürst-Korenova (2008) vsem, ki srečujejo bolnike s sladkorno boleznijo v ambulantah in poznajo njihove stiske. Ali je žalost zaradi postavljene diagnoze že depresija? Ali je negotovost ob spremembi terapije, ob prehodu na insulin morebiti huda depresija? Komplikacije sladkorne bolezni so številne, ali mora bolnik ob njih tudi duševno trpeti? Morda pa je bolnik, ki leta živi s sladkorno boleznijo, zgolj bolj ranljiv v nekaterih okoliščinah. Zgodi se, da je občasno bolj osamljen, ker ga okolica gleda kot bolnika, ne pa kot človeka, ki kljub bolezni živi povsem normalno življenje, se ukvarja s športom, planinari, dela, ima družino. Živi zavestno, ker pozna pasti kronične bolezni. Slehernik prinese s seboj gene za depresijo, pravijo raziskave. Pa ne zgolj za depresijo, najbrž za večino bolezni. Z življenjskim slogom pa lahko vpliva na nastanek in potek bolezni.. 4.3. Sladkorna bolezen in psihosocialni problemi. Psihični problemi se pri bolnikih s sladkorno boleznijo razlikujejo glede na posameznikovo starost, vrsto sladkorne bolezni, način njenega zdravljenja, kronične zaplete sladkorne bolezni itd..
(32) 4.3.1 Sladkorna bolezen v različnih življenjskih obdobjih Različna obdobja človekovega življenja vplivajo na stopnjo prilagojenosti na sladkorno bolezen, na sprejemljivost za učenje in izvajanje samokontrole (Ravnik-Oblak, 2006b, str. 101): . . . otroci in mladostniki - nastanek sladkorne bolezni v zgodnjih življenjskih obdobjih poleg bolnika prizadene vso družino. Spremeniti je treba način družinskega življenja, kar v družinah, kjer vladajo dobri odnosi, poteka bolje in hitreje. Velikokrat povzročajo probleme adolescenti. V obdobju razvoja se urejenost sladkorne bolezni navadno poslabša. Predvsem pri dekletih je velik problem opuščanje insulinskih injekcij zaradi strahu pred pridobivanjem telesne teže. To je tudi obdobje, ko si bolniki izbirajo poklic ali nastopijo prvo službo, kar lahko zaradi določenih omejitev slabo vpliva na psihično počutje bolnikov; odrasli - pogosto imajo težave pri iskanju zaposlitve, zavedajo se pomanjkljivosti posameznih načinov zdravljenja, pri ustvarjanju družine se bojijo bolezni pri potomcih, strah jih je morebitnih kroničnih zapletov. Pogosto so v dvomu, koliko z boleznijo obremenjevati družino in koliko se posvetiti poklicni karieri, ki lahko prek stresnih situacij vpliva na urejenost sladkorne bolezni; starostniki - življenjske funkcije upadajo, kar je psihično obremenjujoče. Če se temu pridruži na novo nastala kronična bolezen, je obremenitev še večja. Pri skupini bolnikov z več let trajajočo boleznijo v tem obdobju pogosto nastanejo kronični zapleti sladkorne bolezni. Zaradi njih je bolnik lahko odrinjen iz družbe, zaradi česar se pogosto zateka v bolezen, postane depresiven in odvisen od zdravil (Ravnik-Oblak, 2006b, str. 101).. 4.3.2 Sladkorna bolezen in kronični zapleti Nastanek kroničnih zapletov pomeni prelomnico v poteku sladkorne bolezni, ki jo lahko spremljata zaskrbljenost in depresija. To je dokaz bolezni tudi za bolnike, ki so jo dolga leta ignorirali; tistim, ki so se z boleznijo sicer že zdavnaj sprijaznili, jim zapleti pomenijo uresničitev njihovih skritih bojazni. Vsi, ki so verjeli, da z dobro urejenostjo sladkorne bolezni lahko preprečijo zaplete, so razočarani. Ko do njih pride, se pogosto spremeni bolnikov odnos do bolezni, učenja in samokontrole. Bolnike psihično najbolj prizadenejo izguba vida, končna odpoved ledvic s potrebnim dializnim zdravljenjem in boleča nevropatija. Pogosto postanejo odvisni od pomoči drugih, pogosto pa je potrebna tudi poklicna prekvalifikacija. Več kot polovica bolnikov s sladkorno boleznijo ima erektilne motnje, ki lahko poslabšajo kakovost bolnikovega življenja in ogrožajo partnerski odnos (Ravnik-Oblak, 2006b, str. 101)..
(33) 4.3.3 Sladkorna bolezen in vrsta zdravljenja Za bolnika s sladkorno boleznijo predstavlja stres obdobje trajno neurejene sladkorne bolezni, zdravljene s tabletami in pogovori med bolnikom in zdravnikom o potrebi po uvedbi stalnega insulinskega zdravljenja. Po prehodu na insulinsko zdravljenje se jim pomembno spremenijo življenjske razmere. Poleg običajno več insulinskih injekcij na dan in pogostega merjenja za določitev ravni krvnega sladkorja, je potreben tudi natančnejši režim prehranjevanja. Takšni bolniki pogosto postanejo odvisni od drugih - svojcev ali zdravstvenega osebja. Strah jih je tudi morebitnih hipoglikemij. To je pogosto tudi obdobje nastanka kroničnih zapletov sladkorne bolezni, ki še stopnjujejo psihično obremenitev (Ravnik-Oblak, 2006b, str. 101)..
(34) 5. VLOGA MEDICINSKE BOLEZNIJO. SESTRE. PRI. BOLNIKU. S. SLADKORNO. Medicinska sestra pomaga bolniku s sladkorno boleznijo pri dejavnostih, ki pripomorejo k ohranitvi njegovega zdravja, zdravljenju sladkorne bolezni, preprečevanju ali zdravljenju njenih kroničnih zapletov. Naštete dejavnosti bi lahko bolnik opravil samostojno, če bi imel dovolj volje, moči in znanja. Medicinska sestra je član širše zdravstvene skupine, v kateri sodeluje pri načrtovanju in izvajanju celotne zdravstvene nege bolnika ali varovanca. Delo, ki ga opravlja medicinska sestra, je odgovorno in povezano z moralno-etičnimi načeli. Medicinska sestra mora imeti ustrezno strokovno znanje, psihofizične sposobnosti in osebnostne lastnosti, ki omogočajo human in odgovoren odnos do bolnika. Strokovno znanje, etična odgovornost in zavedanje strokovnih pristojnosti, delovanje v negovalni in zdravstveni skupini so pogoj za uspešno opravljanje dela (Klampfer, 2001, str. 2). Delo medicinske sestre vključuje: -. sprejem bolnika s sladkorno boleznijo in pregled celotne zdravstvene dokumentacije: veljavna napotnica izbranega splošnega zdravnika, potrjena kartica zdravstvenega zavarovanja, diabetična izkaznica, razni izvidi, tehtanje bolnika, merjenje krvnega tlaka, administracija: priprava vseh napotnic, naročilnic za tehnične pripomočke in receptov za naslednji kontrolni pregled, izpisovanje kartonov za novo odkrite bolnike s sladkorno boleznijo, naročanje bolnikov na prve in kontrolne preglede (če so zamudili datum svojega pregleda) osebno ali po telefonu, delo z zdravnikom specialistom v ambulanti, zdravstveno vzgojo.. Medicinska sestra je prva v stiku z bolnikom. Novo odkriti bolniki s sladkorno boleznijo so zaradi strahu pred neznanim ali zaradi bolezni negotovi, prestrašeni, zato mora biti prvi stik med medicinsko sestro in bolnikom sproščen, pomirjajoč, prijazen (prav tam, 2001, str. 2). V ambulanto prihajajo: -. naročeni bolniki, bolniki, ki so opazili večja nihanja sladkorja v krvi, bolniki, ki imajo vprašanja o sladkorni bolezni, bolniki, ki imajo težave zaradi sladkorne bolezni, bolniki, ki prihajajo po recepte, naročilnice za tehnične pripomočke ali potrdila..
Gambar
Dokumen terkait
Volley sering dilakukan oleh para pemain untuk bertahan dan bahkan untuk serangan balik agar cepat memperoleh angka atau point (4). Mengingat pentingnya teknik pukulan volley
Oleh karena itu, diperlukan metode disinfeksi yang tepat untuk dapat mengatasi pembentukan biofilm pada perangkat medis, sehingga diharapkan dapat mengurangi
Disamping itu digunakan untuk mengetahui tingkat status gizi seseorang dengan melakukan pemeriksaan fisik yaitu tanda (sign) dan gejala (symptom) atau riwayat
Sektor pertanian di Indonesia hanya menggunakan 1,38% dari total konsumsi energi komersial pada tahun 2004 (sebagai acuan: pertanian pada umumnya menggunakan 2%-8% total
RH siang hari di sisi timur pohon di titik P0 masing-masing tajuk tidak memberikan pengaruh yang nyata hal ini disebabkan RH pada titik P0 di pagi hari masih
Perangkat pembelajaran beracuan konstruktivisme dalam kemasan CD interaktif kelas VIII materi geometri dan pengukuran yang dikembangkan dikatakan praktis, karena (1)