1
BAB I
PENDAHULUAN
A. Latar Belakang Masalah
Acquired Immune Deficiency Syndome (AIDS) adalah kumpulan gejala penyakit akibat menurunnya sistem kekebalan tubuh secara bertahap yang disebabkan oleh infeksi Human Immunodeficiency Virus (HIV). Penyakit ini dicirikan dengan timbulnya berbagai penyakit infeksi bakteri, jamur, parasit, dan virus yang bersiat oportunistik atau keganasan seperti sarkoma kaposi dan limfoma primer di otak (Mansjoer et al., 2000). AIDS merupakan tahap akhir dari infeksi HIV (Djoerban, 2000).
Jumlah infeksi HIV/AIDS terus bertambah di seluruh dunia, kasusnya terus meningkat sampai 100 kali lipat sejak pertama kali ditemukan dan menyebar paling sedikit 166 negara di dunia. United Nations Programme on HIV/AIDS (UNAIDS) mencatat pada tahun 2012 sebanyak 38,8 juta jiwa di dunia hidup dengan HIV/AIDS (Figueroa et al., 2008).
Infeksi HIV di Indonesia merupakan masalah kesehatan yang memerlukan perhatian dan pertambahan jumlah penderita HIV/AIDS semakin meroket. Infeksi HIV/AIDS di Indonesia bagaikan fenomena gunung es, di mana kasus yang terdeteksi oleh pusat layanan kesehatan hanyalah sebagian kecil dari kasus yang sebenarnya ada di masyarakat (Mahardining, 2010). Indonesia berada pada urutan ke-68 negara dengan penderita HIV/AIDS terbanyak di dunia dengan jumlah
penderita sebanyak 610.000 jiwa (UNAIDS, 2013). Data tersebut berbeda dengan Laporan Situasi Perkembangan HIV/AIDS di Indonesia tahun 2013 oleh Direktorat Jenderal Pengendalian Penyakit dan Penyehatan Lingkungan yang melaporkan bahwa jumlah penduduk Indonesia yang terinfeksi HIV mencapai 127.416 jiwa, sedangkan penderita AIDS mencapai 52.348 jiwa (Spiritia, 2013).
Berdasarkan data Komisi Penanggulangan AIDS (KPA) provinsi Daerah Istimewa Yogyakarta, jumlah penderita yang terinfeksi HIV/AIDS di wilayah DIY mencapai 2442 per Desember 2013, meningkat dari bulan Juni 2013, yaitu 2168 penderita. Penularan HIV/AIDS paling banyak terjadi dengan faktor resiko pasangan heteroseksual sebanyak 1317 jiwa, lebih dari separuh dari total penderita HIV/AIDS. Faktor resiko lain meliputi pasangan homoseksual, narkoba suntik, perinatal, pasangan biseksual, transfusi darah, dan faktor lain yang tidak diketahui (KPA, 2013).
Penggunaan antiretroviral (ARV) pada pasien dengan hasil tes HIV positif merupakan upaya untuk memperpanjang umur harapan hidup orang dengan HIV/AIDS (ODHA). ARV bekerja melawan infeksi dengan cara memperlambat reproduksi HIV dalam tubuh. Umumnya ARV efektif digunakan dalam bentuk kombinasi, bukan untuk menyembuhkan, tetapi untuk memperpanjang hidup ODHA, membuat mereka lebih sehat, dan lebih produktif dengan mengurangi viremia dan meningkatkan jumlah sel-sel CD4. Terapi ARV selalu digunakan dalam bentuk kombinasi, oleh karena itu disebut Highly Active Antiretroviral Therapy (HAART). Sampai saat ini sudah ada pertama dan kedua (Yuniar et al., 2013).
Kepatuhan Penggunaan antiretroviral (ARV) merupakan salah satu faktor yang dapat memperpanjang umur harapan hidup ODHA secara bermakna (Yuniar et al., 2013). Penggunaan obat ARV diperlukan tingkat kepatuhan tinggi untuk mendapatkan keberhasilan terapi dan mencegah resistensi yang terjadi (Bachmann, 2006 cit. Mahardining, 2010). Berdasarkan penelitian pada tahun 2004, di Amerika Serikat dan Eropa didapatkan 10% dari infeksi baru HIV/AIDS menunjukkan resistensi terhadap ARV (Depkes RI, 2006). Data WHO tahun 2006 menunjukkan bahwa kepatuhan rata-rata pasien pada terapi jangka panjang terutama HIV/AIDS di negara maju hanya sebesar 50%, sedangkan di negara berkembang, jumlah tersebut bahkan lebih rendah. Adanya ketidakpatuhan terhadap terapi ARV dapat memberikan efek resistensi obat sehingga obat tidak dapat berfungsi atau gagal (Ramiah dan Reich, 2005).
Resistensi terhadap ARV mengharuskan ODHA untuk mengganti terapi dengan ARV lain yang masih berada dalam satu lini atau golongan. Jika terjadi ketidakcocokan ARV yang dapat disebabkan berbagai hal, maka ODHA harus berganti regimen terapi. Saat ini Indonesia sudah menyediakan dua regimen terapi, yaitu ARV lini pertama dan lini kedua. Pada terapi ARV lini kedua. Kepatuhan merupakan kunci utama untuk menghindari terjadinya resistensi ARV lini kedua, sebab belum tersedia ARV lini ketiga di Indonesia.
Berbagai kendala dialami ODHA dalam mengakses ARV, di antaranya keterbatasan pelayanan kesehatan seperti lokasi rumah sakit rujukan yang berada di perkotaan, serta pemeriksaan darah dan konseling secara rutin yang memerlukan biaya. Selain itu pemakaian jangka panjang menyebabkan timbulnya
rasa bosan, kekurang disiplinan dan kekhawatiran akan timbulnya efek samping. Faktor lainnya adalah perilaku ODHA yang pola hidupnya tidak teratur, serta menghadapi stigma dan diskriminasi merupakan faktor lain yang menghambat penggunaan ARV (Hadisetyono, 2007).
Ketidakpatuhan terhadap ARV bukan hanya masalah medis, tetapi juga dipengaruhi oleh sosial budaya masyarakat setempat. Perspektif sosial dapat membantu pemahaman bahwa kesehatan dan pelayanan kesehatan tidak semata-mata sebagai isu medis, tetapi juga merupakan isu sosial. Ketika pendekatan sosial dan pendekatan medis dilakukan bersama, maka penekanan-nya tidak hanya pada proses sosial terjadinya suatu penyakit dan sakit, tetapi juga pada intervensi di dalam struktur sosial dan budaya untuk mencegah atau bahkan mengobati penyakit tersebut (Conrad, 1985).
Sejalan dengan hal tersebut, penelitian ini akan dilakukan dengan metode kualitatif dengan tujuan mengetahui kepatuhan pasien HIV/AIDS yang menggunakan antiretoviral lini kedua di DIY dan menganalisis faktor yang menjadi penghambat dan pendukung perilaku kepatuhan pada pasien tersebut berdasarkan HBM (Health Belief Model).
B. Perumusan Masalah
1. Bagaimanakah kepatuhan pasien HIV/AIDS dalam menggunakan obat antiretroviral lini kedua?
2. Apa sajakah yang menjadi faktor penghambat dan pendukung terhadap kepatuhan penggunaan obat antiretroviral lini kedua?
C. Tujuan Penelitian
1. Mengetahui kepatuhan pasien HIV/AIDS di DIY dalam menggunakan obat antiretroviral lini kedua.
2. Mengetahui faktor penghambat dan pendukung terhadap kepatuhan penggunaan obat antiretroviral lini kedua.
D. Manfaat Penelitian
1. Bagi pemerintah: dapat memberikan gambaran mengenai kepatuhan penggunaan obat dan faktor-faktor yang memepengaruhinya yang dijadikan sebagai salah satu pertimbangan dalam pengambilan kebijakan terkait pelayanan kesehatan bagi ODHA khususnya dan pasien lain pada umumnya. 2. Bagi Lembaga Swadaya Masyarakat (LSM): penelitian ini dapat dijadikan
sebagai bahan evaluasi bagi LSM untuk terus meningkatkan kinerjanya dalam mendampingi ODHA selama menjalani terapi.
3. Bagi peneliti (Farmasis) : hasil penelitian ini dapat menggali permasalahan-permasalahan terkait penggunaan penggunaan obat pada ODHA sehingga farmasis dapat menyiapkan lengkah-langkah untuk membantu meningkatkan kepatuhan pasien.
4. Bagi pasien dan masyarakat: naskah penelitian ini merupakan salah satu sumber informasi mengenai HIV/AIDS dengan harapan dapat meningkatkan pengetahuan masyarakat mengenai HIV/AIDS, dapat meningkatkan kepatuhan
penggunaan obat bagi ODHA, dan dapat berperan dalam peningkatan kualitas kesehatan masyarakat.
E. Tinjauan Pustaka 1. HIV/AIDS
a. Definisi HIV/AIDS
Human Immunodeficiency Virus (HIV) merupakan retrovirus yang menjangkiti sel-sel sistem kekebalan tubuh manusia sehingga mengganggu fungsinya. Infeksi virus ini mengakibatkan terjadinya penurunan sistem kekebalan yang terus menerus, yang akan mengakibatkan defisiensi kekebalan tubuh (KPA, 2013). HIV adalah anggota dari famili lentivirus dari retrovirus. Ketika dilihat di bawah mikroskop elektron, HIV berbentuk partikel bulat dengan diameter kira-kira 110 nm. Virus ini mempunyai dua salinan dari sebuah genom RNA. Dua spesies dari HIV yang telah diketahui adalah HIV-1 dan HIV-2. Isolat dari HIV-1 yang telah diidentifikasi dan diklasifikasi menjadi tiga golongan Philogenetikutama yaitu M (main), N (neither M nor O), dan O (outlier). Golongan M yang bertanggungjawab atas epidemic HIV global. Infeksi dari famili lentivirus ini ditandai dengan sifat latennya yang lama, masa inkubasi yang lama, replikasi virus yang persisten dan keterlibaan dari susunan saraf pusat (SSP). Ciri khas untuk jenis retrovirus yaitu: dikelilingi oelh membran lipid, mempunyai kemampuan variasi genetik yang tinggi, mempunayi cara yang unik untuk replikasi seta menginfeksi seluruh jenis vertebrata (Depkes RI, 2006).
AIDS menggambarkan berbagai gejala dan infeksi terkait dengan menurunnya sistem kekebalan tubuh. Tingkat HIV dalam tubuh dan timbulnya berbagai infeksi tertentu merupakan indikator bahwa infeksi HIV telah berkembang menjadi AIDS (Anonim, 2008). HIV-1 (Human Immunodefficiency Virus ) merupakan retrovirus penyebab utama AIDS pada manusia. HIV-2 juga dikenal dapat menyeababkan AIDS walaupun prevalensi sangat jauh lebih sedikit daripada HIV-1. Kedua retrovirus ini ditularkan terutama lewat kontak seksual dan kontak dengan darah atau produk darah yang terkontaminasi. Secara global prevalensi dan insiden dari penyakit ini terus berkembang dan pengobatan yang ada saat ini belum mampu menghapus HIV (Anderson et al., 2009 cit. Dipiro et al., 2009).
b. Terapi HIV/AIDS
Pengobatan HIV dan AIDS pada dasarnya meliputi aspek medis klinis, psikologis dan aspek sosial yang meliputi pengobatan supportive (dukungan), pencegahan dan pengobatan infeksi oportunistik dan pengobatan antiretroviral. ARV merupakan singkatan dari antiretroviral, yaitu obat yang dapat menghentikan reproduksi HIV didalam tubuh. Bila pengobatan tersebut bekerja secara efektif, maka kerusakan kekebalan tubuh dapat ditunda bertahun–tahun dan dalam rentang waktu yang cukup lama sehingga orang yang terinfeksi HIV dapat mencegah AIDS. Dengan semakin meningkatnya jumlah kasus infeksi HIV tersebut, ARV memiliki peran penting dalam menciptakan masyarakat sehat melalui strategi
penanggulangan AIDS yang memadukan upaya pencegahan dengan upaya perawatan, dukungan serta pengobatan (KPA, 2013).
Hingga saat ini, ARV masih merupakan cara paling efektif serta mampu menurunkan angka kematian dan berdampak pada peningkatan kualitas hidup orang terinfeksi HIV sekaligus meningkatkan harapan masyarakat untuk hidup lebih sehat. Sehingga pada saat ini HIV dan AIDS telah diterima sebagai penyakit yang dapat dikendalikan seperti diabetes, asma atau darah tinggi dan tidak lagi dianggap sebagai penyakit yang pembunuh yang menakutkan (KPA, 2013).
Untuk memulai terapi antiretroviral perlu dilakukan pemeriksaan jumlah CD4 (bila tersedia) dan penentuan stadium klinis infeksi HIV-nya. Hal tersebut adalah untuk menentukan apakah penderita sudah memenuhi syarat terapi antiretroviral atau belum. Berikut ini adalah rekomendasi cara memulai terapi ARV pada ODHA dewasa.
1) Tidak tersedia pemeriksaan CD4
Dalam hal tidak tersedia pemeriksaan CD4, maka penentuan mulai terapi ARV adalah didasarkan pada penilaian klinis.
2) Tersedia pemeriksaan CD4
a) Mulai terapi ARV pada semua pasien dengan jumlah CD4 <350 sel/mm3 tanpa memandang stadium klinisnya.
b) Terapi ARV dianjurkan pada semua pasien dengan TB aktif, ibu hamil dan koinfeksi Hepatitis B tanpa memandang jumlah CD4.
1) Antiretroviral Lini Pertama
Pilihan kombinasi antiretroviral yang direkomendasikan oleh Departemen Kesehatan RI dalam Pedoman Nasional Tata Laksana Klinis Infeksi HIV dan Terapi Antiretroviral tahun 2011 adalah:
a) AZT + 3TC + NVP b) AZT + 3TC + EFV
c) TDF + 3TC (atau FTC) + NVP d) TDF + 3TC (atau FTC) + AFV
Tabel I. Tabel Kombinasi Antiretroviral Lini Pertama untuk Populasi Khusus (Depkes RI, 2011)
Populasi target Pilihan yang
direkomendasikan Catatan Dewasa dan Anak AZT atau TDF +
3TC (atau FTC) + EFV atau NVP
Merupakan pilihan panduan yang sesuai untuk sebagian pasien
Gunakan FDC jika tersedia Perempuan Hamil AZT + 3TC + EFV
atau NVP
Tidak boleh menggunakan AFV pada trimester pertama TDF merupakan pilihan Ko-Infeksi HIV/TB AZT atau TDF +
3TC (FTC) + EFV
Mulai terapi ARV segera setelah terapi TB dapat ditoleransi (antara 2 minggu hingga 8 minggu)
Gunakan NVP atau triple NRTI bila EFV tidak dapat digunakan Ko-Infeksi HIV/Hepatitis B kronik aktif TDF + 3TC (FTC) + EFV atau NVP Pertimbangkan pemeriksaan HbsAg terutama bila TDF merupakan panduan lini pertama. Diperlukan penggunaan 2 ARV yang memiliki aktivitas anti-HBV
2) Antiretroviral Lini Kedua
Rekomendasi paduan lini kedua adalah 2 NRTI + boosted-PI. Boosted PI adalah satu obat dari golongan Protease Inhibitor (PI) yang sudah ditambahi (boost) dengan Ritonavir sehingga obat tersebut akan ditulis
dengan kode ..../r (misal LPV/r = Lopinavir/ritonavir). Penambahan (booster) dengan ritonavir ini dimaksudkan untuk mengurangi dosis dari obat PI-nya karena jika tanpa ritonavir maka dosis yang diperlukan menjadi tinggi sekali (Depkes RI, 2011).
Paduan lini kedua yang direkomendasikan dan disediakan secara gratis oleh pemerintah adalah TDF atau AZT + 3TC + LPV/r. Apabila pada lini pertama menggunakan d4T atau AZT maka gunakan TDF + (3TC atau FTC) sebagai dasar NRTI pada paduan lini kedua. Apabila pada lini pertama menggunakan TDF maka gunakan AZT + 3TC sebagai dasar NRTI sebagai dasar NRTI pada paduan lini kedua (Depkes RI, 2011).
Sebelum mendapat terapi ARV pasien harus dipersiapkan secara matang dengan konseling kepatuhan karena terapi ARV akan berlangsung seumur hidupnya. Untuk ODHA yang akan memulai terapi ARV dalam keadaan jumlah CD4 di bawah 200 sel/mm3 maka dianjurkan untuk memberikan Kotrimoksasol (1x960mg sebagai pencegahan infeksi oportunistik (IO)) 2 minggu sebelum terapi ARV. Hal ini dimaksudkan untuk mengkaji kepatuhan pasien untuk minum obat dan menyingkirkan kemungkinan efek samping tumpang tindih antara kotrimoksasol dan obat ARV, mengingat bahwa banyak obat ARV mempunyai efek samping yang sama dengan efek samping kotrimoksasol (Depkes RI, 2011).
2. Kepatuhan
Menurut Gatchel et al.,(1989), kepatuhan adalah melakukan seperti apa yang disarankan oleh dokter atau mengikuti saran untuk mengadopsi tingkah laku tertentu yang berkaitan dengan kesehatan. Meminum obat saat disarankan untuk meminum obat dan tidak menghentikannya sebelum disarankan demikian, mengikuti anjuran makan yang diberikan, berhenti merokok, hal-hal seperti inilah yang merupakan contoh kepatuhan pada saran yang diberikan oleh dokter. Morisky et al.,(1986) menjelaskan kepatuhan sebagai sejauh mana pasien mengikuti instruksi, baik suruhan maupun larangan, yang diberikan oleh dokter mereka atau penyedia layanan kesehatan lainnya. Jadi definisi kepatuhan adalah sejauh mana pasien mengikuti instruksi seperti mengadopsi tingkah laku tertentu yang terkait dengan kesehatan sesuai dengan apa saja yang disarankan oleh dokter atau penyedia kesehatan.
Kepatuhan atau adherence pada terapi adalah sesuatu keadaan dimana pasien mematuhi pengobatannya atas dasar kesadaran sendiri, bukan hanya karena mematuhi perintah dokter. Hal ini penting karena diharapkan akan lebih meningkatkan tingkat kepatuhan minum obat. Adherence atau kepatuhan harus selalu dipantau dan dievaluasi secara teratur pada setiap kunjungan.
Dalam hubungan dengan terapi ARV pada ODHA, bahwa “kepatuhan” lebih dimaksudkan sebagai proses kerjasama antara klien dengan penyedia layanan. Pasien dikondisikan untuk berperan lebih aktif mengikuti pengobatan dan berkomitmen untuk mengikuti pengobatan yang diberikan sebaik mungkin.
Kegagalan terapi ARV sering diakibatkan oleh ketidak-patuhan pasien mengkonsumsi ARV (Depkes RI, 2011).
Untuk mencapai supresi virologis yang baik diperlukan tingkat kepatuhan terapi ARV yang sangat tinggi. Penelitian menunjukkan bahwa untuk mencapai tingkat supresi virus yang optimal, setidaknya 95% dari semua dosis tidak boleh terlupakan. Resiko kegagalan terapi timbul jika pasien sering lupa minum obat. Kerjasama yang baik antara tenaga kesehatan dengan pasien serta komunikasi dan suasana pengobatan yang konstruktif akan membantu pasien untuk patuh minum obat (Depkes RI, 2011).
Menurut Smet (1994) dalam Lokollo (2011), faktor-faktor yang mempengaruhi kepatuhan adalah:
a. Faktor Komunikasi
Berbagai aspek komunikasi antara pasien dengan dokter mempengaruhi tingkat ketidaktaatan, misalnya informasi dengan pengawasan yang kurang, ketidakpuasan aspek hubungan emosional dengan dokter, ketidakpuasan terhadap obat yang diberikan.
b. Pengetahuan
Ketetapan dalam memberikan informasi secara jelas dan eksplisit terutama sekali penting dalam pemberian antibiotik. Karena sering kali pasien mengehentikan obat tersebut setelah gejala yang dirasakan hilang bukan saat obat itu habis.
c. Fasilitas kesehatan
Fasilitas kesehatan merupakan sarana penting di mana memberikan penyuluhan terhadap penderita diharapkan penderita menerima penjelasan dari tenaga kesehatan yang meliputi: jumlah tenaga kesehatan, gedung serba guna untuk penyuluhan dan lain-lain.
3. Teori Health Belief Model (HBM)
Teori Health Belief Model (HBM) pada awalnya dikembangkan pada tahun 1950-an oleh sekelompok psikolog sosial di Pelayanan Kesehatan Masyarakat Amerika Serikat, dalam usaha untuk menjelaskan kegagalan secara luas partisipasi masyarakat dalam program pencegahan atau deteksi penyakit. Kemudian, model diperluas untuk melihat respon masyarakat terhadap gejala-gejala penyakit dan bagaimana perilaku mereka terhadap penyakit yang didiagnosa, terutama berhubungan dengan pemenuhan penanganan medis. Oleh karena itu, lebih dari tiga dekade, model ini telah menjadi salah satu model yang paling berpengaruh dan secara luas menggunakan pendekatan psikososial untuk menjelaskan hubungan antara perilaku dengan kesehatan (Gochman, 1997 cit. Lokollo, 2009)
Model kepercayaan adalah suatu bentuk penjabaran dari model sosio-psikologis. Munculnya model ini didasarkan pada kenyataan bahwa problem-problem kesehatan ditandai oelh kegagalan-kegagalan orang atau masyarakat untuk menerima usaha-usaha pencegahan dan penyembuhan penyakit yang diselenggarakan oleh provider. Kegagalah ini akhirnya memunculkan teori
yang menjelaskan pencegahan penyakit yang kemudian dikembangkan menjadi model kepercayaan kesehatan (Health Belief Model) (Notoatmodjo, 2003).
HBM digunakan untuk menjelaskan perubahan dan pemeliharaan dari perilaku yang berhubungan dengan kesehatan, serta sebagai sebuah kerangka pedoman dari intervensi perilaku kesehatan. HBM menggambarkan, membandingkan, dan menganalisa dengan menggunakan sebuah aturan yang luas dari beraneka ragam teknik analitik.
Analisis terhadap berbagai factor yang mempengaruhi partisipasi masyarakat pada program tersebut kemudian dikembangkan sebagai model perilaku. Health Belief Model didasarkan atas 3 faktor esensial:
1. Kesiapan individu untuk mengubah perilaku dalam rangka menghindari suatu penyakit atau memperkecil risiko kesehatan
2. Adanya dorongan dalam lingkungan individu yang membuatnya mengubah perilaku
3. Perilaku itu sendiri.
Ketiga faktor di atas dipengaruhi oleh faktor-faktor lain yang berhubungan dengan kepribadian dan lingkungan individu, serta pengalaman berhubungan dengan sarana & petugas kesehatan.
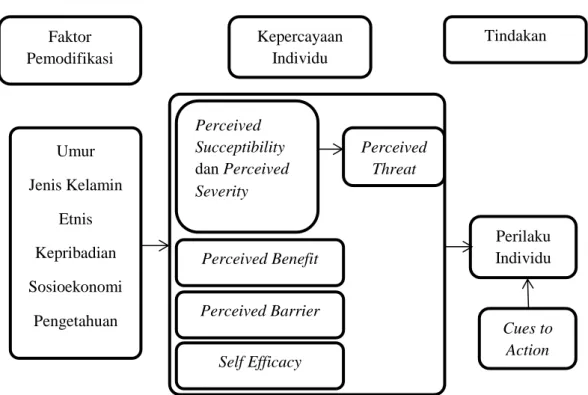
Gambar 1. Komponen Health Belief Model (HBM) (Glanz et al., 2008)
Konsep utama dari teori HBM adalah bahwa perilaku sehat ditentukan oleh kepercayaan individu atau persepsi tentang penyakit dan sarana yang tersedia untuk menghindari terjadinya suatu penyakit (Solihat, 2009).
a. Perceived Severity
Merupakan persepsi subjektif dari individu terhadap seberapa parah konsekuensi fisik dan sosial yang akan dideritanya. Persepsi terhadap keseriusan dampak terbentuk dari informasi medis dan pengetahuan individu, namun juga dapat terbentuk dari keeprcayaan individu tentang kesulitan dari sebuah penyakit tercipta atau mempengaruhi hidup mereka secara umum (Hayden, 2009).
Umur Jenis Kelamin Etnis Kepribadian Sosioekonomi Pengetahuan Faktor Pemodifikasi Kepercayaan Individu Tindakan Perceived Succeptibility dan Perceived Severity Perceived Benefit Perceived Barrier Self Efficacy Perceived Threat Perilaku Individu Cues to Action
b. Perceived Susceptibility
Persepsi kerentanan mengacu pada keyakinan seseorang tentang kemungkinan untuk menderita suatu penyakit atau kondisi tertentu (Glanz et al., 2008). Ketika seseorang percaya bahwa mereka beresiko terhadap sebuah penyakit, mereka akan lebih sering melakukan sesuatu untuk mencegah terjadinya penyakit tersebut. Namun, sebaliknya ketika seorang percaya bahwa mereka tidak beresiko atau memiliki resiko susceptibility yang rendah, maka perilaku tidak sehat cenderung dihasilkan (Hayden, 2009).
Ketika persepsi tentang kemudahan menderita penyakit (susceptibility) dikombinasikan dengan keseriusan yang dirasakan (severity), akan menghasilkan penerimaan ancaman (threat) (Glanz et al., 2008). Hal ini mengacu pada sejauh mana seorang berfikir penyakit atau kesakitan betul-betul merupakan ancaman pada dirinya. Jika ancaman yang dirasakan mengaku pada suatu penyakit yang serius dan resikonya dirasakan secara langsung, maka sering kali hal tersebut mengakibatkan terjadinya perubahan perilaku (Hayden, 2009).
c. Perceived Benefit
Pembentukan persepsi terhadap manfaat yang akan diperoleh merupakan opini individu itu sendiri terhadap manfaat dari perilaku baru dalam menurunkan resiko atas penyakit yang diderita. Orang-orang cenderung untuk menjalankan perilaku sehat ketika mereka percaya bahwa perilaku tersebut akan menurunkan resiko berkembangnya penyakit (Hayden, 2009).
d. Perceived Barrier
Hambatan mengacu pada karakteristik dari pengukuran sebuah tindakan seperti merepotkan, mahal, tidak menyenangkan, menyakitkan, atau tidak menyehatkan. Karakteristik ini dapat menyebabkan individu menjauh dari tindakan yang diinginkan untuk dilaksanakan (Solihat, 2009). Akibat negatif yang diarasakan atas perilaku tertentu dapat berperan sebagai penghambat dalam menjalankan perilaku tersebut. Seseorang akan mempertimbangkan manfaat dan hambatan yang dirasakan dalam menjalankan peprilaku tertentu (Glanz et al., 2008).
Dari seluruh aspek, hambatan yang dirasakan merupakan penentu dari perubahan perilaku (Janz & Becker, 1984). Gabungan tingkat kerentanan dan keparahan yang dirasakan akan memberikan kekuatan untuk melakukan tindakan tertentu dan persepsi manfaat akan menjadi pendorong untuk melakukan suatu tindakan (Rosenstock, 1974 dalam Glanz et al., 2008) e. Cues to action
Pemicu timbulnya perilaku adalah kejadian, orang, atau barang yang membuat sesorang merubah perilaku mereka. Contohnya, anggota keluarga yang mengalami suatu penyakit, laporan media massa, kampanye media massa, saran dari orang lain, poster-poster, dan label peringatan yang ada pada sebuah produk (Hayden, 2009). Hochbaum (1958) dalam Glanz et al, (2008) menjelaskan bahwa kesiapan individu untuk melakukan suatu tindakan (yang didasari oleh asumsi kerentanan dan keseriusan penyakit)
hanya dapat dilaksanakan jika ada pengaruh potensial yang datang dari luar individu.
f. Self efficacy
Self efficacy adalah kepercayaan seseorang pada kemampuannya dalam melakukan susuatu hal (Bandura, 1977 cit. Hayden, 2009). Seseorang biasanya tidak melakukan suatu tindakan kecuali dia merasa bahwa dirinya mamapu melakukan tindakan tersebut. Jika seseorang percaya bahwa sebuah perilaku baru bermanfaat untuk mereka, namun mereka merasa tidak mampu untuk melaksanakannya, maka perilaku tersebut tidak akan dicoba untuk dilaksanakan (Hayden, 2009).
HBM juga dapat digunakan untuk mengidentifikasi beberapa faktor prioritas penting yang berdampak terhadap pengambilan keputusan secara rasional dalam situasi yang tidak menentu serta teori ini berpusat pada perilaku kesehatan individu (Maulana, 2009).
4. LSM Victory Plus
Victory Plus adalah salah satu Lembaga Swadaya Masyarakat (LSM) yang bergerak dalam penanganan dini HIV dan AIDS. LSM ini adalah kelompok penggagas dukungan sebaya dan pemberdayaan ODHA yang berdiri sejak tahun 2004 (Anonim, 2014).
Victory Plus mempunyai impian untuk mencapai kualitas hidup ODHA dan orang hidup dengan HIV/AIDS (OHIDHA) yang lebih baik dan sebagai wadah pemberdayaan ODHA dan OHIDHA yang bebas dari stigma dan diskriminasi. Dalam mencapai visi tersebut maka Victory Plus harus
menjalankan misi dengan melakukan pemberdayaan ODHA dan OHIDHA serta mendorong keterlibatan ODHA dan OHIDHA dalam penanggulangan HIV dan AIDS (Anonim, 2014)
LSM Victory Plus memiliki berbagai program kerja utama, yaitu pemeberdayaan ODHA melalui kelompok dukungan sebaya, pendampingan ODHA dan OHIDA di rumah maupun rumah sakit, peningkatan penghasilah ODHA, sosialisasi tentang HIV/AIDS, dan pelatihan atau training yang meliputi pelatihan public speaking, pelatihan pendidik pengobatan, dan pelatihan pembentukan KDS (Anonim, 2014).
F. Keterangan Empiris
Keterangan empiris yang diharapkan dari penelitian ini adalah kepatuhan penggunaan antiretroviral lini kedua pada pasien HIV/AIDS, serta faktor pendukung dan penghambat kepatuhan penggunaan obat tersebut.