BAB I PENDAHULUAN
Idiopathic Thrombocytopenic Purpura (ITP) akut, merupakan purpura trombositopenia yang paling sering pada masa anak, dihubungkan dengan ptekie, perdarahan mukokutan, dan kadang-kadang perdarahan ke dalam jaringan. Ada penurunan berat pada trombosit sirkulasi, meskipun terdapat jumlah megakariosit cukup dalam sumsum tulang.1
Menurut data yang berasal dari penelitian di Eropa dari 1 Januari 1966-7 Agustus 2009 perkiraan insiden terendah dalam empat penelitian adalah 2,2 per 105 anak / tahun (95% confidence interval 1,9, 2,4) dan estimasi insiden tertinggi adalah 5,3 per 105 anak/tahun (95% confidence interval 4.3, 6.4 ). Perkiraan terkuat saat kejadian ITP akut pada anak-anak adalah antara 1,9 dan 6,4 per 10 anak / tahun.2
Idiopathic Thrombocytopenic Purpura akut paling sering terjadi pada anak. Pada sekitar 75%, episode tersebut terjadi setelah vaksinasi atau infeksi seperti cacar air atau mononukleosis infeksiosa. Sebagian kasus terjadi akibat perlekatan kompleks imun non spesifik.1
Penatalaksanaan ITP pada anak terutama ITP akut masih menjadi topik kontroversi. Meskipun ITP pada anak umumnya bersifat akut dan biasanya membaik dengan sendirinya dalam beberapa minggu sampai beberapa bulan, namun sejak seperempat abad yang lalu terdapat perbedaan pendapat di antara para ahli tentang pemberian kortikosteroid secara rutin pada pasien ITP. Dengan diperkenalkannya beberapa pengobatan baru akhir-akhir ini, semakin meramaikan perbedaan pendapat tersebut. Yang menjadi permasalahan sebenarnya adalah apakah seharusnya pada semua pasien ITP, terutama anak-anak perlu diberikan pengobatan. Oleh sebab itu penulis tertarik untuk membahas masalah ITP ini kedalam sebuah referat.
TINJAUAN PUSTAKA
II.1 DEFINISI
Idiopathic Thrombocytopenic Purpura (ITP) istilah sebelumnya digunakan untuk merujuk kepada "idiopathic" atau "kekebalan" thrombocytopenic purpura. Namun, meskipun tidak semua aspek patogenesis ITP dipahami, penyakit tidak bisa lagi dianggap idiopatik. Selain itu, banyak pasien tidak memperlihatkan gejala klinis purpura pada saat diagnosis. Meskipun singkatan "ITP" tetap sama, sekarang mengacu pada trombositopenia imun, yang dapat berupa primer atau sekunder.3
Idiopathic Trombositopenia Purpura ialah suatu penyakit perdarahan yang didapat sebagai akibat dari penghancuran trombosit yang berlebihan, yang ditandai dengan: trombositopenia (trombosit < 100.000/mm3), purpura, gambaran darah tepi yang umumnya normal, dan tidak ditemukan penyebab trombositopenia yang lainnya. ITP merupakan kelainan autoimun yang menyebabkan meningkatnya penghancu ran trombosit dalam sistem retikuloendotelial.4
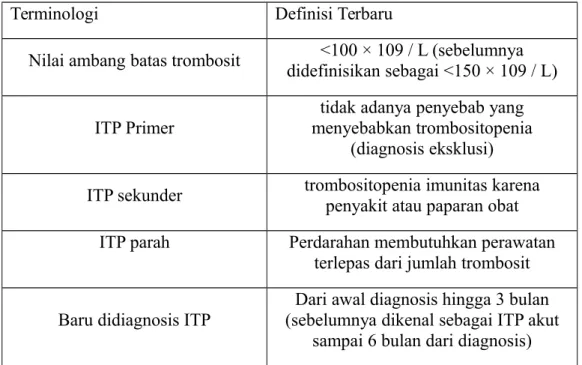
Tabel 2.1 Terminologi terkait ITP5 Terminologi Definisi Terbaru
Nilai ambang batas trombosit didefinisikan sebagai <150 × 109 / L)<100 × 109 / L (sebelumnya
ITP Primer
tidak adanya penyebab yang menyebabkan trombositopenia
(diagnosis eksklusi)
ITP sekunder trombositopenia imunitas karenapenyakit atau paparan obat
ITP parah Perdarahan membutuhkan perawatan terlepas dari jumlah trombosit
Baru didiagnosis ITP
Dari awal diagnosis hingga 3 bulan (sebelumnya dikenal sebagai ITP akut
ITP persisten 3-12 bulan setelah diagnosis
ITP kronis
> 12 bulan setelah diagnosis (sebelumnya didefinisikan sebagai> 6
bulan setelah diagnosis)
ITP tergantung steroid
Kebutuhan kelanjutan steroid selama minimal 2 bulan untuk mempertahankan
jumlah trombosit ≥30 × 109 / L dan menghindari perdarahan
Respon lengkap (CR) Jumlah trombosit ≥100 × 109 / L +tidak ada perdarahan
Respon (R)
Jumlah trombosit ≥30 × 109 / L + kenaikan setidaknya 2 kali lipat dari
jumlah trombosit awal + tidak ada perdarahan
Tidak ada respon (NR)
Jumlah trombosit <30 × 109 / L (atau) kurang dari peningkatan 2 kali lipat dari jumlah trombosit awal (atau) perdarahan
Kegagalan ITP
refrakter untuk mencapai setidaknya R (atau) kehilangan R setelah splenektomi
+ membutuhkan penanganan untuk mengontrol perdarahan
II.2 EPIDEMIOLOGI
Insiden ITP pada orang dewasa adalah sekitar 66 kasus per 1.000.000 per tahun. Perkiraan rata-rata kejadian pada anak-anak adalah 50 kasus per 1.000.000 per tahun. Kasus baru ITP refrakter kronis terdiri sekitar 10 kasus per 1.000.000 per tahun. Puncak prevalensi terjadi pada orang dewasa berusia 20-50 tahun. Puncak prevalensi terjadi pada anak usia 2-4 tahun. Sekitar 40% dari semua pasien yang lebih muda dari 10 tahun.6
Menurut studi di Denmark dan Inggris, ITP terjadi pada sekitar 10-40 kasus per 1.000.000 per tahun. Sebuah studi di Kuwait melaporkan insiden yang lebih tinggi dari 125 kasus per 1.000.000 per tahun.6
Perdarahan merupakan komplikasi yang paling serius. Perdarahan intrakranial adalah yang paling signifikan. Tingkat kematian dari perdarahan adalah
sekitar 1% pada anak-anak dan 5% pada orang dewasa. Pada pasien dengan trombositopenia berat, diperkirakan angka kematian 5-tahun dari perdarahan secara signifikan mengangkat pada pasien yang lebih tua dari 60 tahun dibandingkan pasien yang lebih muda dari 40 tahun, 47,8% dibandingkan 2,2%, masing-masing. Usia yang lebih tua dan riwayat perdarahan meningkatkan risiko perdarahan hebat di ITP dewasa. Remisi spontan terjadi pada lebih dari 80% kasus pada anak-anak. Namun, hal ini jarang terjadi pada orang dewasa.6
II.3 ETIOLOGI
1. Idiopathic Thrombocytopenic Purpura Primer7 a. Peningkatan destruksi trombosit
Ada bukti luas bahwa pasien dengan ITP mengembangkan autoantibodi, umumnya IgG, mengikat bahwa untuk trombosit, yang mengarah ke fagositosis mereka melalui reseptor Fcγ diekspresikan pada makrofag jaringan yang terletak terutama di limpa dan liver. Apa memprovokasi produksi autoantibodi tidak diketahui , tetapi kebanyakan pasien ITP memiliki antibodi terhadap integrin αIIbβ3 (glikoprotein IIa / IIIb), glikoprotein Ib/IX, atau protein platelet dengan penyakit klinis, ditandai dengan trombositopenia dan perdarahan mukokutan, adalah dasar. Kerusakan trombosit dalam makrofag atau sel dendritik mendegradasi antigen trombosit untuk peptida. Peptida disajikan pada permukaan sel dalam konteks MHCII dan costimulatory bantuan untuk presentasi ke sel T, memperkuat respon imun awal dan mungkin menghasilkan epitop samar dari glikoprotein trombosit lain, respon imun menyebar melibatkan beberapa antigen. Platelet pada ITP adalah ditandai dengan berkurangnya regulasi sel T dan sel sitokin Thy2, mengarah ke profil Thy1/Thy0 dan regulasi molekul costimulatory yang memfasilitasi proliferasi asal antigen sel T CD4+ dan kerjasama sel B dan sel T untuk menghasilkan isotype-switched, afinitas tinggi antibodi. Ada bukti yang muncul bahwa sel-sel T sitotoksik yang meningkat di sumsum tulang dan dapat menyebabkan destruksi trombosit atau gangguan produksi. Pentingnya kerusakan trombosit di perifer
ditegaskan oleh fakta bahwa dua pertiga dari pasien mengembangkan dan mempertahankan remisi setelah splenektomi, yang membatasi fagositosis, tetapi juga dapat mengurangi produksi antibodi dari waktu ke waktu. Demikian juga, sebagian besar terapi medis pertama dan lini kedua untuk ITP diyakini bekerja dengan menghambat kerusakan trombosit.
b. Produksi trombosit menurun7
Berdasarkan studi in vivo kinetika, bahwa produksi trombosit bervariasi dari agak meningkat menjadi agak terganggu pada kebanyakan pasien dengan ITP. Sintesis trombopoetin tidak diatur di hati. Kadar plasma TPO pada pasien dengan ITP dari normal menjadi sedikit meningkat sebagai akibat dari peningkatan pembersihan hormon dan pengikatan megakariosit diperbanyak. Antibodi ITP dan mungkin sel T menghambat perkembangan megakariosit in vitro dan dapat menyebabkan apoptosis dan penghancuran trombosit intramedullar in vivo, berkontribusi terhadap kegagalan splenektomi dan perawatan lain yang bertindak dengan menghambat pembersihan.
Pada ITP akut, telah dipercaya bahwa penghancuran trombosit meningkat karena adanya antibodi yang dibentuk saat terjadi respon imun terhadap infeksi bakteri/virus atau pada pemberian imunisasi, yang bereaksi silang dengan antigen dari trombosit.
2. Idiopathic Thrombocytopenic Purpura sekunder, penyebabnya adalah: 6,4 Sindrom Antifosfolipid
Trombositopenia autoimun (eg, Evans syndrome)
Common variable immune deficiency Drug administration side effect
Infeksi cytomegalovirus, Helicobacter pylori, hepatitis C, human immunodeficiency virus, varicella zoster.
Efek samping transpalantasi sumsum tulang belakang
Systemic lupus erythematosus
II.4 PATOFISIOLOGI
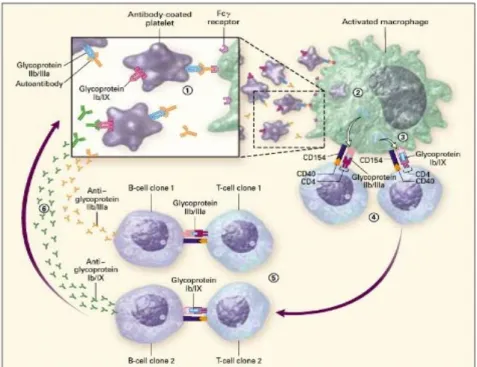
ITP disebabkan oleh antibodi trombosit spesifik yang berikatan dengan trombosit analog kemudian dengan cepat dibersihkan dari sirkulasi oleh sistem fagosit mononuklear melalui reseptor Fc makrofag. Trombosit yang diselimuti oleh antibodi IgG akan mengalami percepatan pembersihan di lien dan di hati setelah berikatan dengan reseptor Fcg yang diekspresikan oleh makrofag jaringan.8
Adanya perbedaan secara klinis maupun epidemiologis pada antara ITP akut dan kronis menimbulkan dugaan adanya mekanisme patofisiologi terjadinya trombositopenia diantara keduanya. Pada ITP akut, telah dipercaya bahwa penghancuran trombosit meningkat karena adanya antibodi yang dibentuk saat terjadinya respon imun terhadap infeksi bakteri/virus atau pada imunisasi yang bereaksi silang dengan antigen dari trombosit. Sedangkan pada ITP kronis mungkin telah terjadi gangguan dalam regulasi sistem imun seperti pada penyakit autoimun lainnya, yang berakibat terbentuknya antibodi spesifik terhadap trombosit.8
Antigen pertama yang berhasil diidentifikasi berasal dari kegagalan antibodi ITP untuk berikata dengan trombosit yang secara genetik kekurangan kompleks glikoprotein Ib/IX, Ia/Iia, IV dan V dan determinan trombosit yang lain, serta ditemukan beberapa antibodi yang bereaksi dengan berbagai antigen yang berbeda. Destruksi trombosit dalam sel penyaji antigen yang diperkirakan dipicu oleh antibodi akan menimbulkan pacuan pembentukan neoantigen yang berakibat produksi antibodi yang cukup untuk menimbulkan trombositopenia.6,8
Gambar 2.1 Patogenesis Idiopathic thrombocytopenic purpura.(Dalam : Cines DB, Blanchette VS, Chir B. Immune Thrombocytopenic Purpura. N Engl J Med. 2002
March 28; 346:995-1008).9 II.5 GEJALA KLINIS
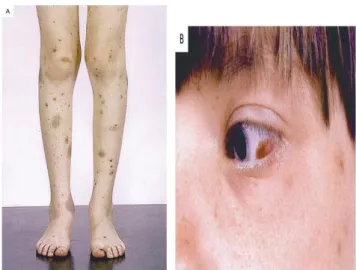
Awitan biasanya akut. Memar dan ruam petekie menyeluruh terjadi 1-4 minggu setelah infeksi virus atau pada beberapa kasus tidak ada penyakit yang mendahului. Gambaran klasik pada ITP ialah mengenai anak yang sebelumnya sehat dan mendadak timbul petekie, purpura, dan ekimosis yang dapat tersebar ke seluruh tubuh, biasanya asimetris, dan mungkin mencolok di tungkai bawah. Keadaan ini kadang-kadang dapat dijumpai pada selaput lendir terutama hidung dan mulut sehingga dapat terjadi epistaksis dan perdarahan gusi dan bahkan tanpa kelainan kulit. 1,9
Gambar 2.2 Gejala Klinis ITP. (Dalam: Cines DB, Blanchette VS, Chir B. Immune Thrombocytopenic Purpura. N Engl J Med. 2002 March 28; 346:995-1008).9
Gejala lainnya ialah perdarahan traktus genitourinarius (menoragia, hematuria), traktus digestivus (hematemesis, melena), pada mata (konjungtiva, retina). Hati, limpa dan kelenjar limfe tidak membesar, kecuali tanda perdarahan akut. Fase akut penyakit disertai perdarahan spontan selama 1-2 minggu. Trombositopenia mungkin menetap, tetapi perdarahan mukokutan spontan menyurut. Kadang-kadang awitan lebih perlahan-lahan, dengan memar sedang dan sedikit ptekie.1
II.6 PEMERIKSAAN PENUNJANG
a. Pemeriksaan Darah Tepi 4
ITP ditandai dengan trombositopenia dengan pemeriksaan darah lengkap dinyatakan normal. Anemia karena kehilangan darah dapat ditemukan, tetapi harus sebanding dengan jumlah, dan durasi perdarahan dan dapat menyebabkan defisiensi besi. Jika anemia ditemukan, jumlah retikulosit dapat membantu menentukan apakah hasil produksi yang buruk atau peningkatan perusakan sel darah merah.
Pemeriksaan darah lengkap dan pemeriksaan apusan darah tepi oleh hematopathologist biasanya cukup untuk mendukung kecurigaan klinis ITP
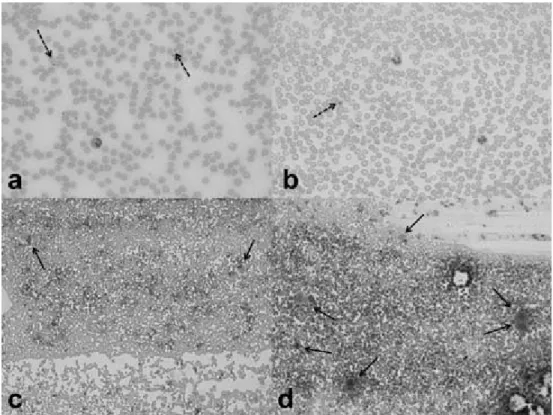
klasik. Fitur morfologi termasuk trombosit yang besar pada apusan darah perifer (Gambar. 2a, 2b) dan jumlah yang memadai atau meningkat dari megakariosit di sumsum tulang. Informasi paling penting yang akan membantu adalah dari pemeriksaan darah dan sumsum tulang belakang adalah adanya eritrosit, leukosit dan prekursor lainnya normal, sehingga menyingkirkan kelainan hematologi dan penyebab infiltratif lainnya.
Gambar 2.3 Trombosit dan megakariosit. (a) apusan darah tepi menunjukkan trombosit normal (panah putus-putus) (b) apusan darah tepi menunjukkan trombositopenia dengan trombosit besar (panah putus-putus ) pada ITP (c) bone marrow dengan jumlah normal megakariosit (panah) (d) aspirasi bone marrow menunjukkan peningkatan megakariosits (panah) pada ITP [Mei-Grunwald-Giemsa stain; a dan b, pembesaran asli x 40; c dan d, pembesaran asli x 10]. (Dalam: Anoop P. Immune thrombocytopenic purpura: Historical perspective, current status, recent advances and future directions. Indian pediatr. 2012; 49: 811-818).5
b. Pemeriksaan Helicobacter pylori6
Deteksi infeksi Helicobacter pylori, sebaiknya dengan tes napas urea atau tes antigen pada tinja, harus dipertimbangkan dalam pemeriksaan pada orang dewasa dengan ITP yang khas di mana hal itu mungkin karena adanya bukti klinis (tingkat bukti IIa). Deteksi serologi dapat digunakan tetapi kurang
sensitif dan kurang spesifik daripada tes lainnya; Selanjutnya, tes dapat menghasilkan hasil positif palsu setelah terapi IV Ig. Kecuali di daerah prevalensi tinggi, literatur tidak mendukung pemeriksaan rutin pada anak-anak dengan ITP.
c. Pemeriksaan HIV dan HCV 4,6
Trombositopenia terkait dengan HIV dan infeksi virus hepatitis C (HCV) mungkin secara klinis tidak dapat dibedakan dari ITP primer dan dapat terjadi beberapa tahun sebelum pasien menunjukkan evaluasi gejala lainnya. Sering ditemukan HIV dan atau infeksi HCV pada pasien dewasa yang diduga ITP, terlepas dari prevalensi dan latar belakang faktor risiko pribadi ditemukan dalam riwayat pasien dianjurkan untuk dilakukan pemeriksaan. Pengendalian infeksi ini dapat menyebabkan perbaikan hasil jumlah pemeriksaan darah lengkap.
d. Pemeriksaan kadar immunoglobulin secara kuantitatif 6
Dasar imunoglobulin (Ig) kadar (IgG, IgA, dan IgM) harus diukur pada orang dewasa. Juga harus dipertimbangkan pada anak-anak dengan ITP awal, dan diukur pada anak-anak dengan ITP persisten atau kronis sebagai bagian dari evaluasi ulang. Kadar yang rendah dapat menunjukkan kondisi yang umum pada imunodefisiensi (CVID) atau defisiensi IgA selektif. Pengobatan ITP dengan agen imunosupresif karena itu relatif kontraindikasi pada CVID. Meskipun tingkat Ig idealnya harus diuji sebelum digunakan dari IVIg, sering akan diperlukan untuk mengobati pasien sebelum hasilnya diketahui.
e. Pemeriksaan Antiglobulin Langsung 6
Direct antiglobulin test (DAT) yang positif ditemukan pada 22% dari 205 pasien (19 anak, 186 orang dewasa) dengan ITP, namun secara perubahan klinis tidak diketahui. Sebuah DAT umumnya sesuai jika anemia dikaitkan dengan jumlah retikulosit tinggi ditemukan dan jika pengobatan dengan anti-D imunoglobulin sedang dipertimbangkan.
Tes antibodi terhadap glikoprotein trombosit spesifik tidak rutin dianjurkan karena platelet terkait IgG (PaIgG) meningkat pada kedua trombositopenia imun dan non-imun.
II.7 DIAGNOSIS
Diagnosis ITP sebagian besar ditegakkan berdasarkan gambaran klinis adanya gejala dan atau tanda perdarahan, disertai penurunan jumlah trombosit (trombositopeni). Pemeriksaan laboratorium lainnya dapat membantu menyingkirkan kemungkinan penyebab trombositopeni yang lain.4
Alat diagnostik untuk orang dewasa dan anak-anak yang diduga ITP dikelompokkan menjadi 3 bagian berdasarkan rekomendasi. Sebuah diagnosis dugaan ITP dibuat berdasarkan riwayat pasien, pemeriksaan fisik, pemeriksaan darah lengkap, dan pemeriksaan apus darah tepi dan tidak disarankan untuk penyebab lain dari trombositopenia. Tidak ada pemeriksaan gold standar yang dipercaya bisa menegakkan diagnosis. Respon terhadap terapi ITP spesifik, misalnya, imunoglobulin intravena (IVIg) dan intravena anti-D adalah mendukung diagnosis tetapi pengecualian pada ITP sekunder.7
a. Riwayat Pasien
Trombositopenia dapat disebabkan oleh banyak kondisi termasuk penyakit sistemik, infeksi, obat-obatan, dan gangguan hematologi primer. Sekitar 60% kasus anak, ada riwayat dari infeksi. Sebelumnya peningkatan risiko ITP juga terkait dengan vaksinasi. Vaksin mumps measles rubella (MMR), perdarahan setelah operasi sebelumnya, perdarahan gigi, dan trauma harus dipertimbangkan ketika memperkirakan mungkin durasi trombositopenia kronis atau gangguan perdarahan lain. Jika diagnosis ITP tegakkan, kontraindikasi atau indikasi diberikan terapi kortikosteroid harus dicatat. Keturunan trombositopenia harus dipertimbangkan pada pasien dengan trombositopenia kronik yang dipengaruhi oleh pengobatan dan pada mereka dengan riwayat keluarga trombositopenia atau gangguan perdarahan.4,8
b. Pemeriksaan Fisik
Pemeriksaan fisik harus normal selain dari manifestasi perdarahan, splenomegali ringan dapat ditemukan pada pasien yang lebih muda, tapi splenomegali sedang atau berat menunjukkan penyebab lain. Gejala sistemik, seperti demam atau penurunan berat badan, hepatomegali, limfadenopati atau mungkin menunjukkan gangguan yang mendasari seperti HIV, Systemic lupus erythematosus (SLE), atau penyakit limfoproliferatif.4
II.8 DIAGNOSIS BANDING
ITP harus dibedakan dari proses aplasia atau infiltratif sumsum tulang. Aplasia atau pendesakan sumsum kurang mungkin, jika pemeriksaan fisik dan hitung darah normal, kecuali trombositopenia.Pembesaran limpa yang bermakna mengesankan penyakit pimer hati dengan splenomegali kongestif, lipidosis, atau retikuloendoteliosis. Purpura trombositopenia dapat merupakan manifestasi awal SLE, AIDS, atau limfoma, tetapi penyakit-penyakit ini jarang pada anak. Berikut beberapa diagnosis banding dari ITP:
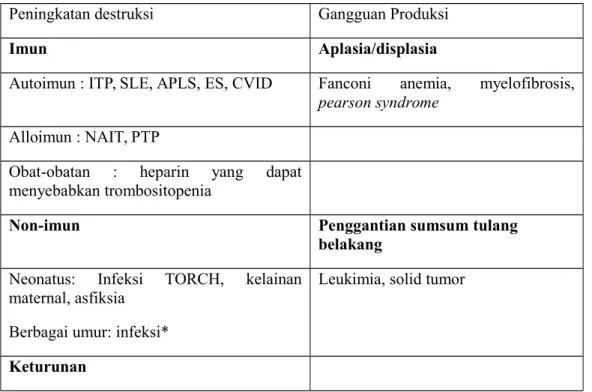
Tabel 2.2 Etiologi trombositopenia pada anak 5 Peningkatan destruksi Gangguan Produksi
Imun Aplasia/displasia
Autoimun : ITP, SLE, APLS, ES, CVID Fanconi anemia, myelofibrosis,
pearson syndrome
Alloimun : NAIT, PTP
Obat-obatan : heparin yang dapat menyebabkan trombositopenia
Non-imun Penggantian sumsum tulang
belakang Neonatus: Infeksi TORCH, kelainan
maternal, asfiksia Berbagai umur: infeksi*
Leukimia, solid tumor
Bernard Soulier Syndrome, wiskott aldrich syndrome, von willebrand disease
Keterangan: ITP, immune thrombocytopenic purpura; SLE, systemic lupus erythematosus;
APLS, anti-phospholipid syndrome; ES, Evans syndrome; CVID, common variable immune
deficiency; NAIT, neonatal alloimmune thrombocytopenia; PTP, post-transfusion purpura; *
Hepatitis viruses B and C, human immunodeficiency virus and H.pylori have proven associations with thrombocytopenia.
II.9 PENATALAKSANAAN
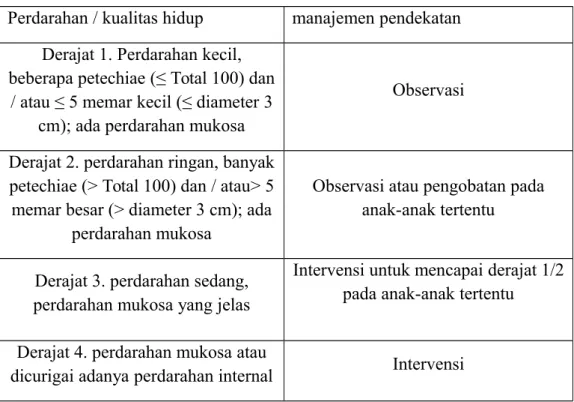
Berikut merupakan beberapa faktor pertimbangan ketika memutuskan untuk mengobati atau tidak untuk mengobati anak-anak dengan ITP, termasuk gejala perdarahan, jumlah trombosit, dan masalah psikososial dan gaya hidup seperti aktivitas anak.
Tabel 2.3 Derajat keparahan dan manajemen pasien ITP 7 Perdarahan / kualitas hidup manajemen pendekatan
Derajat 1. Perdarahan kecil, beberapa petechiae (≤ Total 100) dan
/ atau ≤ 5 memar kecil (≤ diameter 3 cm); ada perdarahan mukosa
Observasi
Derajat 2. perdarahan ringan, banyak petechiae (> Total 100) dan / atau> 5 memar besar (> diameter 3 cm); ada
perdarahan mukosa
Observasi atau pengobatan pada anak-anak tertentu
Derajat 3. perdarahan sedang, perdarahan mukosa yang jelas
Intervensi untuk mencapai derajat 1/2 pada anak-anak tertentu
Derajat 4. perdarahan mukosa atau
dicurigai adanya perdarahan internal Intervensi
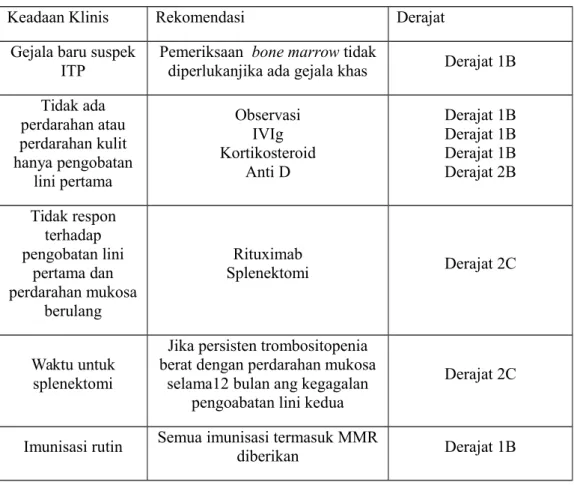
Setelah 2010 pernyataan konsensus internasional, American Society of Hematology (ASH) diperbaharui pedoman manajemen ITP tahun 2011, berikut rekomendasi berdasarkan evidance based:5
Tabel 2.4 Manajemen ITP 5
Keadaan Klinis Rekomendasi Derajat
Gejala baru suspek ITP
Pemeriksaan bone marrow tidak
diperlukanjika ada gejala khas Derajat 1B Tidak ada perdarahan atau perdarahan kulit hanya pengobatan lini pertama Observasi IVIg Kortikosteroid Anti D Derajat 1B Derajat 1B Derajat 1B Derajat 2B Tidak respon terhadap pengobatan lini pertama dan perdarahan mukosa berulang Rituximab Splenektomi Derajat 2C Waktu untuk splenektomi
Jika persisten trombositopenia berat dengan perdarahan mukosa
selama12 bulan ang kegagalan pengoabatan lini kedua
Derajat 2C
Imunisasi rutin Semua imunisasi termasuk MMRdiberikan Derajat 1B
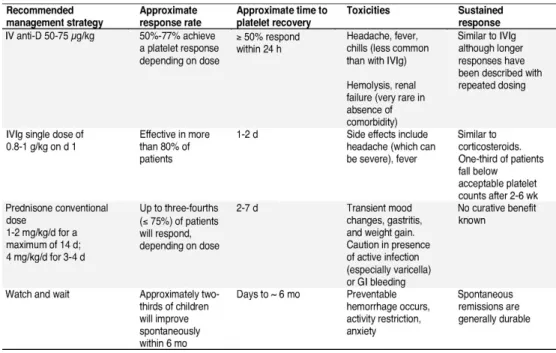
a. Penatalaksanaan lini pertama pada ITP anak 7
Hal ini diperlukan untuk memperlakukan semua anak dengan gejala perdarahan parah dan perawatan juga harus dipertimbangkan pada anak dengan perdarahan sedang atau orang-orang pada peningkatan risiko perdarahan.
Tabel 2.5 Terapi lini pertama/ pilihan pengobatan awal untuk meningkatkan jumlah trombosit pada anak
b. Pengobatan untuk anak-anak dengan ITP persisten atau kronis 7
Tujuan pengobatan untuk anak-anak dengan ITP persisten atau kronis adalah untuk mempertahankan jumlah trombosit hemostatik dengan terapi lini pertama (misalnya, IVIg, IV anti-D, kortikosteroid jangka pendek) dan untuk meminimalkan penggunaan terapi kortikosteroid berkepanjangan. Obat sitotoksik harus digunakan dengan sangat hati-hati pada anak-anak.
Indikasi rawat inap:
Pada penderita yang sudah tegak diagnosisnya, perlu dilakukan rawat inap bila:
1. Jumlah hitung trombosit < 20.000/ul
2. Perdarahan berat
3. Kecurigaan/pasti perdarahan intrakranial
4. Umur < 3 tahun
Bila tidak dirawat inap, penderita diwajibkan untuk tidak/menghindari obat anti agregasi (seperti salisilat dan lain sebagainya) dan olahraga yang traumatis (kepala).
Splenektomi 5,7
Splenektomi dengan vaksinasi sebelumnya yang sesuai, diikuti oleh antibiotik profilaksis, adalah pengobatan yang efektif untuk ITP anak . Namun, jarang dianjurkan pada anak-anak karena risiko kematian dari ITP pada anak-anak sangat rendah (<0,5%). Angka perbandingan terkait dengan postsplenektomi sepsis hingga 3% pada anak. Risiko sepsis mungkin berlangsung selama hidup. Pada
anak-anak yang menjalani splenektomi, efektivitas keseluruhan baik, tetapi komplikasi, terutama sepsis, tetap menjadi perhatian.
Splenektomi harus maka ditunda sampai usia lebih dari 6 tahun, sebaiknya dengan trombositopenia berat <10 × 109 / L dan perdarahan mukosa berulang terus-menerus selama minimal 12 bulan dan kegagalan obat lini kedua. Splenektomi memiliki respon lengkap baik dan tahan lama (CR) tingkat 75%. Anak-anak harus divaksinasi terhadap pneumococcus, meningococcus dan H.influenzae minimal 2 minggu sebelumnya. Rekomendasi saat ini adalah penisilin profilaksis adalah untuk sampai setidaknya 5 tahun dan selama minimal 1 tahun setelah prosedur dilakukan. Namun banyak dokter, lebih memilih untuk lebih konservatif dalam hal ini dan merekomendasikan profilaksis antibiotik seumur hidup. Respon sebelum IVIG dikaitkan dengan tingkat keberhasilan yang lebih tinggi setelah splenektomi, sedangkan yang tidak respon tidak berarti gagal.
Penanganan darurat pada anak 7
Dalam keadaan mengancam jiwa (seperti dengan pasien dewasa), dosis yang lebih besar dari biasanya (2 sampai 3 kali lipat) dari trombosit harus diperhatikan bersama dengan kortikosteroid IV dosis tinggi dan IVIg atau IV anti-D. Tujuan pengobatan adalah untuk meningkatkan jumlah trombosit ke tingkat di mana risiko perdarahan berat miminimalkan sesegera mungkin. Dalam keadaan khusus, splenektomi darurat mungkin perlu dipertimbangkan.
II.10 KOMPLIKASI
Perdarahan yang serius jarang didapatkan pada ITP, berbeda dengan trombositopenia pada sindrom kegagalan sumsum tulang yang lebih sering menimbulkan perdarahan serius yang dapat mengancam jiwa. Perdarahan otak yang merupakan komplikasi yang paling ditakutkan dan mendorong para dokter untuk melakukan pengobatan pada ITP ternyata sangat jarang didapatkan. Insidens perdarahan otak pada ITP dalam minggu pertama hanya berkisar 0,1-0,2%, namun meningkat menjadi 1% pada mereka dengan jumlah trombosit kurang dari
20.000/mm3 setelah 6-12 bulan. Meskipun insiden perdarahan intrakranial sangat rendah, namun angka kematian yang diakibatkannya mencapai 50%.11
Tidak ada cara yang dapat dilakukan untuk mempediksi terjadinya perdarahan intrakranial, dan pengobatan tidak mengurangi risiko terjadinya perdarahan otak pada ITP. Faktor penting yang berhubungan dengan meningkatnya kemungkinan terjadinya perdarahan intrakranial yaitu riwayat trauma kepala, malformasi arteriovenosus, penggunaan obat antiplatelet seperti aspirin pada anak dengan jumlah trombosit sangat rendah (<10x109/l). Pada pasien ini perlu diidentifikasi segera dan diterapi lebih agresif.4
II.11 PROGNOSIS
Lebih dari 80% anak-anak yang tidak diobati memiliki pemulihan spontan dengan jumlah trombosit normal selama 2-8 minggu. Perdarahan yang fatal terjadi pada 0,9% pada presentasi awal. Sebuah tinjauan sistematis dan meta-analisis mengidentifikasi faktor-faktor berikut terkait dengan risiko yang lebih tinggi dari ITP pada anak-anak menjadi kronis : 6
Perempuan jenis kelamin (rasio odds [OR] 1,17)
Usia ≥11 tahun pada presentasi (OR 2,47)
Tidak ada infeksi sebelumnya atau vaksinasi (OR 3,08)
Onset berbahaya (OR 11,27)
Trombosit ≥20 × 10 9 / L pada presentasi OR 2.15)
Adanya antibodi antinuclear (OR 2,87)
Pengobatan dengan metilprednisolon ditambah imunoglobulin intravena (OR 2,67)
KESIMPULAN DAN SARAN
III.1 KESIMPULAN
Immune Thrombocytopenic Purpura (ITP) merupakan kelainan perdarahan didapat pada anak yang paling sering dijumpai. ITP merupakan kelainan autoimun yang menyebabkan munculnya suatu antibodi terhadap trombosit. Diagnosis ITP ditegakkan dengan menyingkirkan kemungkinan penyebab trombositopenia yang lain. Pemeriksaan aspirasi sumsum tulang tidak rutin dilakukan pada ITP, hanya untuk kasus yang meragukan. Pada anak umumnya ITP bersifat akut dan dapat sembuh spontan dalam waktu kurang dari 6 bulan. Tata laksana ITP khususnya ITP akut pada anak masih kontroversial. Pengobatan umumnya dilakukan hanya untuk meningkatkan jumlah trombosit, namun tidak menghilangkan risiko terjadinya perdarahan intrakranial dan perjalanan menjadi ITP kronis. Pengobatan juga potensial menimbulkan efek samping yang cukup serius.
III.2 SARAN
Pengobatan yang biasa diberikan pada anak dengan ITP meliputi kortikosteroid peroral, imunoglobulin intravena (IVIG), dan yang terakhir, anti-D untuk pasien dengan rhesus D positif. Pengobatan-pengobatan tersebut di atas potensial memberikan efek samping yang serius, sehingga penting bagi kita untuk mempertimbangkan risiko-risiko tersebut agar tidak merugikan pasien.
Adanya kemajuan yang pesat dari penelitian-penelitian dalam beberapa tahun untuk menetapkan cara tercepat meningkatkan jumlah trombosit pada pasien ITP. Namun tidak ada penelitian yang menyinggung tentang toksisitas, biaya, dan kesulitan-kesulitan dari pengobatan tersebut. Sehingga sekiranya perlu untuk dilakukan penelitian mengenai hal tersebut.
1. Corrigan, JJ. Purpura trombositopenik idiopatik. Dalam: Behrman RE, Kliegman RM, Arvin AM. eds.. Ilmu kesehatan anak nelson 15th. Jakarta: EGC, 2000. 1746-1747
2. DR Terrell, LA Beebe, SK Vesely, BR Neas, JB Segal, JN George. The Incidence of immune thrombocytopenic purpura in children and adults: Acritical review of published reports. Am J Hematol. 2010 Mar; 85 (3): 174-80
3. Hoffbrand AV, Pettit JE, Moss PAH. Kapita selekta hematologi 4th. Purpura trombositopenia autoimun (idiopatik). Jakarta: EGC, 2005. 236-239
4. McCrae K. Immune thrombocytopenia: No longer ‘idiopathic. CCJM 2011 Jun;78(6):358-373
5. Anoop P. Immune thrombocytopenic purpura: Historical perspective, current status, recent advances and future directions. Indian pediatr. 2012; 49: 811-818
6. Silverman MA. Idiopathic Thrombocytopenic Purpura.
http://emedicine.medscape.com/article/779545-overview#a6. Diakses pada tanggal 14 Desember 2015
7. Cines DB, Liebman H, Stasi R. Pathobiology of secondary immune thrombocytopenia. Semin Hematol. 2009 Jan; 46 (1 suppl 2): s2-14
8. Provan D, Stasi R, Newland AC, et al. International consensus report on the investigation and management of primary immune thrombocytopenia. American Society of hematology. 2010 Jan 115(2)
9. Cines DB, Blanchette VS, Chir B. Immune Thrombocytopenic Purpura. N Engl J Med. 2002 March 28; 346:995-1008