BBLR dan Asfiksia_Akbid Bina Husada Tangerang_2020/2021
1P.12 a. Askeb Kegawatdaruratan Bayi Berat Lahir Rendah
Oleh: Dr. Moudy E.U Djami, MKM., M.Keb
Capaian Pembelajaran : Mampu mendeteksi dini dan melakukan penanganan komplikasi
yang bisa terjadi pada Bayi Berat Lahir Rendah
Menurut data dari WHO, dari 20,5 juta bayi berat lahir (BBLR) rendah yang lahir pada tahun 2015, lebih dari setengahnya lahir di Asia. Negara-negara yang berada di bagian Asia Selatan menyumbang hampir setengah dari semua bayi baru lahir dengan berat lahir rendah di dunia. Afrika adalah rumah bagi sekitar seperempat dari semua bayi baru lahir dengan berat lahir
rendah, dengan mayoritas lahir di Afrika Timur dan Barat.(1) Berikut adalah gambar kejadian BBLR
di dunia.
BBLR dan Asfiksia_Akbid Bina Husada Tangerang_2020/2021
2 Berat badan lahir rendah terus berlanjut menjadi masalah kesehatan masyarakat yang signifikan secara global dan dikaitkan dengan berbagai konsekuensi jangka pendek dan jangka panjang. Secara keseluruhan, diperkirakan 15% hingga 20% dari semua kelahiran di seluruh dunia adalah BBLR, mewakili lebih dari 20 juta kelahiran setahun. Tujuannya adalah untuk mencapai pengurangan 30% dari jumlah bayi yang lahir dengan berat badan lebih rendah dari 2500 g pada tahun 20251. Ini akan menghasilkan pengurangan relatif 3,9% per tahun antara 2012 dan 2025 dan pengurangan dari sekitar 20 juta menjadi sekitar 14 juta bayi dengan berat badan rendah saat lahir.(2)Kelahiran prematur adalah penyebab langsung paling umum dari kematian neonatal. Setiap
tahun, 1,1 juta bayi meninggal akibat komplikasi kelahiran prematur.(3) Berat badan lahir rendah
tidak hanya menjadi prediktor utama mortalitas dan morbiditas prenatal, tetapi penelitian terbaru menemukan bahwa berat badan lahir rendah juga meningkatkan risiko penyakit tidak
menular seperti kardiovaskular (HR = 0.88, 95% CI: 0.85-0.91) dan penyakit kanker 95% CI:
1.07-1.19) for men and 1.04 (95% CI: 0.98-1.10) di kemudian hari.(4)
Sumber : WHO (2012)(3)
Prevalensi BBLR di Indonesia menurut Riskesdas mengalami penurunan yakni pada tahun 2002 sebesar 9-30%, tahun 2013 sebesar 7,2-16,8% tergantung status social ekonomi ddaerah
masing-masing.(5)
A. Definisi
Berat lahir adalah berat badan neonatus pada saat kelahiran yang ditimbang dalam waktu satu jam sesudah lahir.berat badan merupakan ukuran antropometri yang terpenting dan paling sering digunakan pada bayi baru lahir (neonatus). Jika tidak ditimbang dalam waktu 1 jam kelahiran, maka akan terjadi kehilangan data berat lahir bayi.
Bayi Berat Lahir Rendah adalah bayi yang lahir dengan berat badah yang kurang dari 2500 gram
atau menurut usia kehamilannya.(1)
The Global Action Report on Preterm Birth 18
Routine data on preterm birth rates are not collected in many countries and, where available, are frequently not reported using a standard international definition. Time series using consistent definitions are lacking for all but a few countries,
making comparison within and between countries challeng-ing. In high-income countries with reliable data, despite several decades of efforts, preterm birth rates appear to have increased from 1990 to 2010 (Joseph, 2007; Langhoff-Roos et al., 2006; Martin et al., 2010; Thompson et al., 2006), although the United States reports a slight decrease in the rates of late preterm birth (34 to <37 completed weeks) since 2007 (Martin et al., 2011).
There has been limited assessment of the size of the burden of preterm birth globally. Previous global level estimates of preterm birth published by WHO suggested that in 2005, 13 million babies were born too soon, 10% of babies worldwide (Beck et al., 2010).
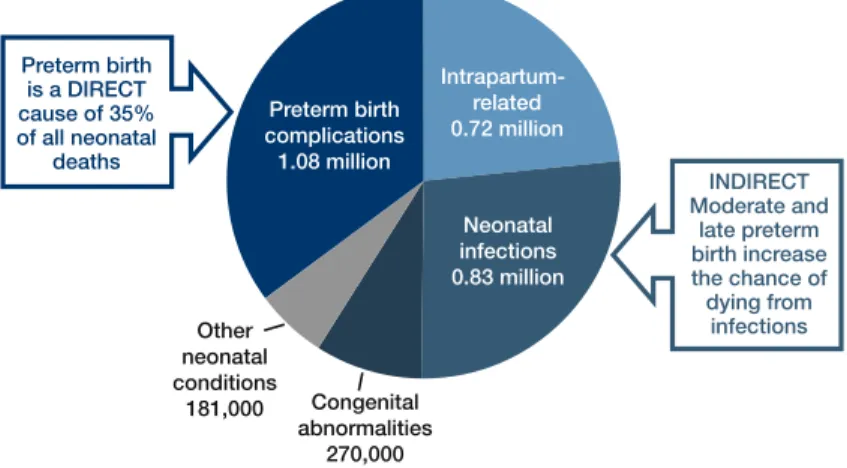
This chapter presents new data from thefirst set of esti-mates of preterm birth rates (all live births before 37 com-pleted weeks) for 184 countries in 2010 and a time series Preterm birth complications 1.08 million Preterm birth is a DIRECT cause of 35% of all neonatal deaths Intrapartum-related 0.72 million Neonatal infections 0.83 million Other neonatal conditions 181,000 Congenital abnormalities 270,000
Preterm birth is a risk factor for neonatal and postneonatal deaths At least 50% of all neonatal deaths are preterm
INDIRECT Moderate and late preterm birth increase the chance of dying from infections
Figure 2.1: Estimated distribution of causes of 3.1 million neonatal deaths in 193 countries in 2010
Source: Updated from Lawn et al., 2005, using data from 2010 published in Liu Let al., 2012.
Source: Adapted from Blencowe et al. National, regional and worldwide estimates of preterm birth rates in the year 2010 with time trends since 1990 for selected countries: a systematic analysis and implications World Bank income groupings: HIC=High-Income Countries LMIC=Low and Middle Income available from http://data.worldbank.org/about/country-classifications/country-and-lending-groups
34 weeks: 50% chance of survival in many
LMIC countries BORN TOO SOON
PREGNANCY
First Trimester Second Trimester Third Trimester
Months // 4 5 6 7 8 9 10
BORN ALIVE
BORN DEAD
Miscarriage Stillbirths
Stillbirth international comparison definition (WHO) Birthweight≥1000 gms
or≥28 weeks completed gestation
Preterm birth (<37 weeks gestation) Term Post-term
37 - <42
weeks 42 weeksor more Extremely preterm <28 weeks Very preterm 28 - <32 weeks Moderate or Late preterm 32 - <37 weeks
Differing lower cut off for stillbirth definition from 18 to 28 weeks Differing lower cut off for
preterm birth definition from 20 to 28 weeks
Early definition (ICD) Birthweight≥500 gms or≥22 weeks completed gestation 22 weeks weeks28 24 weeks: 50% chance of survival with neonatal
intensive care (most HIC countries)
Viability
TOTAL BURDEN OF PRETERM BIRTH Figure 2.2: Overview of definitions for preterm birth and related pregnancy outcomes
BBLR dan Asfiksia_Akbid Bina Husada Tangerang_2020/2021
3 B. EtiologiBayi yang terlahir kecil/BBLR tidak semata-mata lahir dengan kondisi Small for Gestational
Age(SGA) atau Kecil untuk Masa Kehamilan (KMK) saja, tetapi bayi dengan kondisi tersebut dapat
disebabkan karena 3 kondisi sebagai berikut:(6)
1. Bayi Kecil (normal small fetuses) : Bayi dengan berat badan kecil tetapi tidak terdapat
abnormalitas struktural pada bagian tubuhnya, termasuk arteri umbilikalis dan cairan amnion. Bayi kecil normal umumnya tidak mempunyai faktor risiko dan tidak membutuhkan perawatan khusus setelah lahir.
2. karena Bayi kecil abnormal (abnormal small fetuses): Bayi dengan berat badan kecil dan
mempunyai abnormalitas kromosom atau kelainan bawaan. Sebagian besar kasus tidak dapat bertahan sampai pada kelahiran, dan tidak dapat dilakukan intervensi khusus pada saat antenatal.
3. Bayi kecil dengan hambatan pertumbuhan (growth restricted fetuses): bayi yang terlahir
kecil dan mempunyai kelainan fungsional pada plasenta. Intervensi antenatal, terminasi, dan perawatan postnatal yang adekuat dapat memperbaiki prognosis bayi ke depannya.
Faktor yang dapat mempengaruhi ukuran bayi pada saat lahir adalah sebagai berikut:(6, 7)
1. Jenis kelamin
Umumnya bayi laki-laki mempunyai berat badan lahir 150 gram lebih besar daripada bayi perempuan. Malnutrisi pada ibu :
Anemia, kekurangan gizi, kelebihan berat badan/obesitas dan sebagainya
2. Masalah maternal : Hipertensi pada kehamilan, komplikasi kehamilan spt PE/PEB,
diabetes, infeksi dan lain sebagainya 3. Karakteristik Ibu:
Paritas : Bayi yang dilahirkan pertama kali dari seorang ibu cenderung mempunyai berat badan lahir yang lebih kecil; usia, multiple parity, postur/ukuran ibu, spasing antara kelahiran bayi, dan sebagainya
4. Faktor lain:
Ras dan etnis, Tempat tinggal secara geografis, gaya hidup merokok dan minum alcohol, tidakan seksio sesarea yang bukan indikasi.
BBLR dan Asfiksia_Akbid Bina Husada Tangerang_2020/2021
4 Sumber : WHO (2015)C. Klasifikasi BBLR
C.1 Menurut berat Badan Bayi maka BBLR dapat dibagi menjadi dua bagian yaitu:
• Very Low Birth Weight (VLBW) Berat Bayi Lahir Sangat Rendah (BBLSR): kurang dari
1500gram
• Extremely Low Birth Weight (ELBW) Berat Bayi Lahir Amat Sangat Rendah (BBLASR)
kurang dari 1000 gram
C.2 Menurut Usia Kehamilan dibandingkan Berat Badan Lahir Rendah dapat dibagi menjadi:(8)
• Sesuai Masa Kehamilan (SMK) : Berat badan bayi kecil (< 2500 gram) tetapi sesuai dengan
Usia Kehamilan / kurang bulan/ premature.
• Kecil Masa Kehamilan (KMK) / Small for Gestational Age (SGA) : Berat badan bayi kurang
2500 gram dan cukup bulan, berada di bawah kurva BB.
• Besar Masa Kehamilan (BMK) / Large for Gestational Age (LGA): Berat badan bayi lebih
besar dari usia kehamilan, berada di atas kurva BB. Dapat terjadi pada bayi prematur, matur/aterm atau postmatur.
UNICEF-WHO LOW BIRTHWEIGHT ESTIMATES | 2000–2015 5 A weight at birth of
less than 2,500g
(<5.5 lbs) WHAT IS LOW BIRTHWEIGHT (LBW)? HOW DOES IT HAPPEN? WHY DOES IT MATTER? WHAT IS OUR GOAL?regardless of gestational age
Increased risk of low birthweight Premature birth (<37 weeks) Compared with babies born at or above the low birthweight cut-off (2,500 g), babies born with low birthweight have a higher risk of:
A 30% reduction in low birthweight prevalence between 2012 and 2025 Growth faltering in the womb Maternal malnutrition: anaemia, underweight, overweight, etc., before and during pregnancy. Maternal health problems: high blood pressure, diabetes, infection, etc. Maternal characteristics: low/high maternal age, multiple parity, poor birth spacing, etc.
Other risk factors:
smoking, alcohol, medically unnecessary caesarean deliveries, etc. and/or Heart disease Diabetes In childhood In adulthood ADULT OVERWEIGHT AND OBESITY STUNTING LOWER IQ
DEATH NONCOMMUNICABLEDISEASES LOW BI R THWE IGHT: KE Y FAC TS
BBLR dan Asfiksia_Akbid Bina Husada Tangerang_2020/2021
5Sumber: Kemenkes (2010)(9)
Sumber: Kemenkes (2010)(9)
LAMPIRAN 6. GRAFIK MONITORING BERAT BADAN NEONATUS
123 GRAFIK BB/U
Bayi muda dengan berat badan rendah adalah bayi muda yang memiliki berat badan menurut umur ≤ - 2 SD
Jika berat badan menurut umur > - 2 SD, maka tidak ada masalah berat badan rendah.
124 GRAFIK BB/U Bayi muda dengan berat badan rendah adalah bayi muda yang memiliki berat badan menurut umur ≤ - 2 SD Jika berat badan menurut umur > - 2 SD, maka tidak ada masalah berat badan rendah.
BBLR dan Asfiksia_Akbid Bina Husada Tangerang_2020/2021
6D. Penanganan
Berikut ini adalah diagram penanganan dietetika pada bayi BBLR-KMK/Prematur Asuhan Kebidanan Kegawatdaruratan Maternal Neonatal
173
Bagan 1.5 di bawah ini memberikan penjelaan tentang penatalaksanaan dietika pada bayi dengan berat badan lahir rendah
BBLR dan Asfiksia_Akbid Bina Husada Tangerang_2020/2021
7 Sumber : Kemenkes (2016)(8)Penatalaksanaan BBLR menurut Klasifikasi Ukuran Berat Badan Lahir (C.1) antara lain:
1. Penanganan BBLSR (BB< 1500 gr atau UK< 32 minggu) sering terjadi masalah yang berat
yaitu :
a. Sukar bernafas
b. Kesukaran pemberian minum
c. Icterus yang berat
d. Infeksi
e. Rentan hypothermi bila tidak dalam incubator
Intervensi yang diberikan :
a. Pastikan kehangatan bayi dengan bungkus dengan kain lunak, kering, selimut dan
pakai topi
b. Jika pada riwayat ibu terdapat kemungkinan infeksi bakteri beri dosis pertama
antibiotika gentamisin 4 mg/kg BB IM (atau kanamisin) ditambah ampisilin 100mg/kg BB IM
c. Bila bayi sianosis (biru) atau sukar bernafas (frekuensi <30 atau > 60 X/menit, tarikan dinding dada ke dalam atau merintih, beri oksigen 0,5 l /menit lewat kateter hidung atau nasal prong
d. Segera rujuk ketempat pelayanan kesehatan khusus yang sesuai untuk bayi baru
lahir sakit atau kecil
2. Penanganan BBLR (BB < 2500 gram , UK 33 – 38 minggu) atau BBLR (1500 – 2500 gram)
dapat mempunyai masalah segerasetelah lahir. Intervensi yang diberikan adalah :
a. Jika bayi tidak ada kesukaran bernafas dan tetap hangat dengan metode Kanguru:
• Rawat bayi tetap bersama ibunya
• Dorong ibu mulai menyusui dalam 1 jam pertama
b. Jika bayi sianosis sianosis (biru) atau sukar bernafas ( frekuensi <30 atau > 60 X/ menit, tarikan dinding dada ke dalam atau merintih) beri oksigen 0,5 l /menit lewat kateter hidung atau nasal prong
c. Jika suhu aksiler turun dibawah 35oC, hangatkan bayi segera
3. Penanganan Bayi Prematur dan/atau Ketuban Pecah Lama dan Asimptomatis
Intervensi yang diberikan :
a. Jika ibu mempunyai tanda klinis infeksi bakteri atau jika ketuban pecah lebih dari
18 jam meskipun tanpa klinis infeksi :
• Rawat bayi tetap bersama ibu dan dorong ibu tetap menyusui
• Lakukan kultur darah dan berikan obat dosis pertama antibiotika gentamisin 4
BBLR dan Asfiksia_Akbid Bina Husada Tangerang_2020/2021
8b. Jangan berikan antibiotika pada kondisi lain. Amati bayi terhadap tanda infeksi
selama 3 hari :
• Rawat bayi tetap bersama ibu dan dorong ibu tetap menyusui
• Jika dalam 3 hari terjadi tanda infeksi, rujuk ke tempat layanan bayi sakit atau
bayi kecil.
E. Komplikasi
Pada Bayi Kurang Bulan (BKB) system dan fungsi tubuh serta strukturnya belum siap. Akibatnya akan banyak komplikasi yang dialami bayi antara lain:
• Saraf-saraf bayi belum dapat berfungsi secara optimal karena Susunan Saraf Pusat (SSP)
belum matang. Refleks bayi akan lemah : contohnya reflex menghisap sehingga perlu bantuan dengan alat (NGT)
• Kurangnya surfaktan pada alveoli paru-paru bayi, sehingga tidak bisa mengembang
normal saat lahir, kurang oksigen dan menimbulkan gagal napas : Idiopathic Respiratory
Distress Syndrome (IRDS)
• Pusat Pengatur suhu tubuh/termoregulator belum sempurna yang menyebabkan bayi
mudah mengalami hipotermi maupun hipertermi
• Metabolisme, produk enzim glukoronil transferase ke sel hati belum sempurna yang
dapat menyebabkan icterus neonatorum
• System immunoglobulin belum sempurna yang menyebabkan bayi rentan mengalami
infeksi
• Ginjal belum sempurna yang menyebabkan filtrasi glumerolus tidak optimal, dapat
menyebabkan asidosis metabolic
F. Follow Up
BBLR dan Asfiksia_Akbid Bina Husada Tangerang_2020/2021
9 Sumber : Kemenkes (2016)(8)Asuhan Kebidanan Kegawatdaruratan Maternal Neonatal
175
Jika dalam 3 hari terjadi tanda infeksi, rujuk ke tempat layanan bayi sakit atau bayi kecil.
Pemantauan saat dirawat a. Terapi
Bila diperlukan terapi untuk
penyulit tetap diberikan (kolaburasi) b. Tumbuh kembang
Pantau BB secara periodic (7-10 hari I
10% BBL ≥1500 gram dan 15% bayi
dengan berat lahir <1500)
c. Perhatikan kemampuan menghisap bayi
d. Tingkatkan jumlah ASI 20 ml/kg/hari sampai tercapai 180 ml/kg/hari e. Ukur BB setiap hari, PB dan lingkar
kepala tiap minggu.
SETELAH PENATALAKSANAAN BBLR APA YANG HARUS ANDA LAKUKAN ????
OBSERVASI
Pemantauan setelah pulang untuk : A. Mengetahui perkem-bangan bayi
dan mencegah/mengurangi kemungkinan komplikasi setelah pulang sesudah hari 2, 10, ke-20, ke-30, dilanjutkan setiap bulan. B. Lakukan penilaian
Pertumbuhan; BB, PB dan lingkar kepala.
C. Tes perkembangan , Denver development screening test (DDST) D. Awasi adanya kelainan bawaan
PENCEGAHAN
Kasus BBLR sangat membutuhakan pencegahan/preventif penting. :
1. Pemeriksaan kehamilan berkala minim 4 X dimulai sejak umur kehamilan muda. Ibu hamil diduga berisiko melahirkan BBLR harus cepat dirujuk
2. Penyuluhan kesehatan tentang tumbuh kembang janin dalam rahim, tanda bahaya kehamilan dan perawatan diri selama kehamilan
3. Hendaknya ibu merencanakan persalinannya pada kurun umur reproduksi sehat (20-34 tahun)
4. Perlu dukungan sektor lain yang terkait untuk turut berperan dalam meningkatkan pendidikan ibu dan status ekonomi keluarga untuk meningkatkan akses terhadap pemanfaatan pelayanan antenatal dan status gizi ibu selama hamil
BBLR dan Asfiksia_Akbid Bina Husada Tangerang_2020/2021
10P.12.b Askeb Kegawatdaruratan Neonatal dengan Asfiksia
Oleh: Dr. Moudy E.U Djami, MKM., M.Keb
Capaian Pembelajaran : Mampu mendeteksi dini dan melakukan penanganan komplikasi
yang bisa terjadi pada Bayi Berat Lahir Rendah dengan Asfiksia
A. Pengertian
Asfiksia pada bayi baru lahir lahir yang didefinisikan sebagai kegagalan bernapas saat lahir, menyebabkan sekitar 900.000 kematian setiap tahun dan merupakan salah satu penyebab utama kematian neonatal dini.(10)
Asfiksia neonatal adalah : kegagalan bernapas secara spontan dan teratur pada saat lahir atau beberapa saat setelahlahir yang ditandai dengan keadaan PaO2 di dalam darah rendah
(hipoksemia), hiperkarbia PaCo2 meningkat dan asidosis.(8)
Gangguan napas lainnya pada bayi dapat dialami pada bayi yang bernapas spontan tetapi
mengalami gangguan napas atau bernapas cepat.(11)
B. Patofisiologi
Penyebab asfiksia dapat berasal dari faktor ibu, janin dan plasenta. Adanya hipoksia dan iskemia jaringan menyebabkan perubahan fungsional dan biokimia pada janin. Faktor ini yang berperan pada kejadian asfiksia.(8)
Factor risiko asfiksi neonates antara lain:(12)
1. Antepartum: Umur ibu, primipara, diabetes gestasional, Preeklampsia, plasenta previa,
ibu yang diterapi diuretic, adregenic
2. Intrapartum : presentasi kepala, partus lama, lahir secara Seksio Caesarea emergency,
letak sungsang, riwayat asfiksia pada persalinan sebelumnya, tempat melahirkan di
rumah dan Klinik pribadi, penolong persalinan, demam pada ibu/maternal fever, CPD dan
KPD.
3. Faktor bayi : BB < 2500 gram (1-2kg), Prematuritas, Fetal distress, oligohidramnion, Intra
uterine mecoinum release.
C. Gejala Klinik
Gejala Klinik asfiksia pada neonates adalah:
• Bayi tidak bernapas atau napas megap-megap
• Denyut jantung kurang dari 100x/menit
• Kulit sianosis
• Pucat
BBLR dan Asfiksia_Akbid Bina Husada Tangerang_2020/2021
11• Tidak ada respon terhadap reflex rangsangan
Asfiksia yang terdeteksi sesudah lahir, prosesnya berjalan dalam beberapa tahapan yaitu:
1. Janin bernapas megap-megap / gasping
2. Masa henti napas (fase henti napas primer)
3. Jika asfiksia berlanjung terus, timbul pernapasan megap-megap yang kedua selama 4-5
menit (fase gasping kedua) diikuti masa henti napas kedua (henti napas sekunder)
D. Penatalaksanaan
Tindakan awal yang harus delakukan pada neonatus dengan asfiksia adalah menilai keadaan bayi pada menit pertama dan menit kelima dengan skor Apgar (Apparance, Pulse, Grimace, Activity, Respiration). Penilaian menit ke-1 untuk menentukan seberapa jauh diperlukan tindakan resusitasi. Nilai ini berkaitan dengan keadaan asidosis dan kelangsungan hidup, selanjutnya penilaian pada menit ke-5 untuk menilai prognosis neurologis. Berikut ini adalah tabel penilaian
APGAR SCORE pada bayi baru lahir.
Klinis 0 Penilian 1 2
Appearance : Warna
Kulit Pucat, sianosis Tubuh merah, ekstremitas biru Merah seluruh tubuh
Pulse : Denyut
jantung bayi Tidak ada < 100 kali per menit > 100 kali per menit
Grimace : Refleks
saat jalan napas dibersihkan
Tidak ada Menyeringai Batuk/bersin
Activity : Tonus Otot Lunglai Fleksi ekstremitas
(lemah) Fleksi kuat gerak aktif
Respiration :
Pernapasan bayi Tidak ada Tidak teratur, Tarikan Dinding Dada/TDD
(+)
Tangis kuat
Nilai 0-3 : asfiksia berat Nilai 4-6 : asfiksia sedang Nilai 7-10 : normal
Acuan penilaian bayi asfiksia selain APGAR SCORE adalah ACoRN Respiratory Score, dapat dilihat
BBLR dan Asfiksia_Akbid Bina Husada Tangerang_2020/2021
12 Sumber : Perinatal Services BC, Canada (2017)(13)BBLR dan Asfiksia_Akbid Bina Husada Tangerang_2020/2021
13 Sumber : Kemenkes (2016)(8)Asuhan Kebidanan Kegawatdaruratan Maternal Neonatal
168 Penatalaksanaan Neonatus Dengan Asfiksia
Penatalaksanaan neonatus dengan asfiksia dapat dilihat berdasarkan bagan 2.1 di bawah ini.
Bagan 1.3 Penataksanaan Neonatus dengan Asfiksia
Pasca resusitasi
1. Lakukan pemeriksaan fisik secara sistimatis dan lengkap 2. Tentukan masa gestasi berdasarkan skor Dubowitz/modifikasi
3. Lakukan perawatan tali pusat dengan antibiotika/antiseptik dengan kasa steril
4. Tetes mata/zalf mata untuk cegah Go 5. Vit K 1 mg im/ 1-2 mg/peroral
6. Beri identitas ibu dan bayi yang sama
7. Perawatan BBLR sesuai dengan masa gestasi 1. Perawatan 1/rawat gabung rooming in
2. Perawatan 2/perawatan khusus untuk observasi
3. Perawatan 3/perawatan intensive neonatus/neonatal intensive care unit Berat Badan Lahir Sangat Rendah (BBLSR)
Resusitasi
Tentukan skor apgar 1 dan 5 menit (masing-masing untuk
menentukan diagnosa/ada tidaknya asfiksia dan berikutnya untuk menentukan prognosa bayi) Lakukan resusitasi tahap 1-5 sesuai
kondisi bayi Persiapan sebelum lahir
Menyiapkan alat-2 resusitasi (dari perawatan perinatologi)
1. Meja resusitasi, lampu penghangat
2. Pengisap lendir disposable dan suction pump bayi
3. Ambulans incubator 4. 0 2 dengan flowmeter
4. Status, tanda identitas bayi-ibu
Ante /intrapartum
Bila ada kegawat janin utamanya sebelum aterm, yang terpikir penyakit membran hyalin (kematangan paru) pada bayi.
Penataksanaan :
Pertahankan kehamilan (kolaburasi medis) dengan pemberian tokolitik dan antibiotik untuk mencegah infeksi.
Kehamilan < 35 minggu, kehamilan tidak dapat dipertahankan untuk percepat kematangan paru dengan kortikosteroid dosis tunggal
Beberapa jam sebelum persalinan menginformasikan /Berkolaburasi ke UPF Anak
UNTUK LEBIH JELASNYA ANDA HARUS MELANJUTKAN UNTUK MEMPELAJARI PRATIKUM TINDAKAN RESUSITASI
BBLR dan Asfiksia_Akbid Bina Husada Tangerang_2020/2021
14Sumber: Kemenkes (2010)(9)
FORMULIR PENCATATAN BAYI MUDA UMUR KURANG DARI 2 BULAN
Tanggal : ...
Nama bayi : ... L / P Nama orang tua : ... Alamat : ... Umur : ... Berat badan : ... gram Suhu badan : ... oC
Tanyakan: Bayi ibu sakit apa ?... Kunjungan pertama?...Kunjungan ulang? ...
PENILAIAN (Lingkari semua gejala yang ditemukan) KLASIFIKASI TINDAKAN / PENGOBATAN MEMERIKSA KEMUNGKINAN PENYAKIT SANGAT BERAT
ATAU INFEKSI BAKTERI semuanya.
- Ulangi jika ≥ 60 kali / menit, hitung napas kedua
- Napas lambat ( < 30 kali / menit ).
≥ 37,5 ° C
APAKAH BAYI DIARE ? Ya ... Tidak ... - Letargis atau tidak sadar.
- Gelisah / rewel.
- Sangat lambat ( > 2 detik ) - Lambat.
MEMERIKSA IKTERUS. < 24 jam )
≥ 24 jam sampai ≤ 14
hari.
PENILAIAN (Lingkari semua gejala yang ditemukan) KLASIFIKASI TINDAKAN / PENGOBATAN
MEMERIKSA KEMUNGKINAN BERAT BADAN RENDAH DAN/ ATAU MASALAH PEMBERIAN ASI.
- BB/U ≤ -2 SD ...
- BB/U > -2 SD ...
Ya ... Tidak ...
- Jika ya, berapa kali dalam 24 jam ? ... kali. - Jika ya, berapa kali dalam 24 jam ? ... kali - Alat apa yang digunakan ? ...
(thrush) di mulut.
JIKA : ada kesulitan pemberian ASI, diberi ASI < 8 kali dalam 24 jam, diberi makanan/minuman lain selain ASI, atau berat badan rendah menurut umur DAN tidak ada indikasi di rujuk ke Rumah Sakit.
LAKUKAN PENILAIAN TENTANG CARA MENYUSUI :
- Jika TIDAK, minta ibu menyusui bayinya.
- Jika YA, minta ibu memberitahu jika bayi sudah mau menyusu lagi Amati pemberian ASI dengan seksama.
Bersihkan hidung yang tersumbat, jika menghalangi bayi menyusu.
Lihat apakah bayi menyusu dengan baik.
Seluruh badan bayi tersangga dengan baik – kepala dan tubuh bayi lurus – badan bayi menghadap ke dada ibu – badan bayi dekat ke ibu
Posisi salah – posisi benar
Dagu bayi menempel payudara – mulut bayi terbuka lebar – bibir bawah membuka keluar – areola bagian atas tampak lebih banyak.
Tidak melekat sama sekali – tidak melekat dengan baik – melekat dengan baik
Bayi mengisap dalam, teratur, diselingi istirahat – hanya terdengar suara menelan.
Tidak mengisap sama sekali – tidak mengisap dengan efektif – mengisap efektif
MEMERIKSA STATUS VITAMIN K1 ( tandai √jika sudah diberikan
segera setelah lahir ...)
Vitamin K1 diberikan
hari ini
...
MEMERIKSA STATUS IMUNISASI
( Lingkari imunisasi yang dibutuhkan hari ini )
HB- 0 ... BCG ... Polio 1 ...
Imunisasi yang diberikan hari ini ...
MEMERIKSA MASALAH / KELUHAN LAIN
Nasihati kapan kembali segera
Kunjungan ulang : ... hari
MEMERIKSA MASALAH / KELUHAN IBU BAGAN ALUR A
MANAJEMEN BAYI BARU LAHIR NORMAL PENILAIAN:
Sebelum bayi lahir:
1. Apakah kehamilan cukup bulan?
2. Apakah air ketuban jernih, tidak bercampur mekonium? Segera setelah bayi lahir:
3. Apakah bayi menangis atau bernapas/tidak megap-megap? 4. Apakah tonus otot bayi baik/bayi bergerak aktif?
1. Jaga bayi tetap hangat
2. Isap lendir dari mulut dan hidung ( hanya jika perlu ) 3. Keringkan
4. Pemantauan tanda bahaya
5. Klem, potong dan ikat tali pusat tanpa membubuhi apapun, kira-kira 2 menit* setelah lahir
6. Lakukan Inisiasi Menyusu Dini
7. Beri suntikan vitamin K1 1 mg intramuskular, di paha kiri anterolateral setelah Inisiasi Menyusu Dini
8. Beri salep mata antibiotika pada kedua mata 9. Pemeriksaan fisis
10. Beri imunisasi Hepatitis B 0,5 mL intramuskular, di paha kanan anteroleteral, kira-kira 1-2 jam setelah pemberian vitamin K1
* Pemotongan dan pengikatan tali pusat sebaiknya dilakukan sekitar 2 menit setelah lahir (atau setelah bidan menyuntikkan oksitosin kepada ibu) untuk memberi waktu tali pusat mengalirkan darah (dengan demikian juga zat besi) kepada bayi.
Bayi cukup bulan Ketuban jernih
Bayi menangis atau bernapas
Tonus otot bayi baik/bayi bergerak aktif
Asuhan Bayi Baru Lahir
BAGAN ALUR B:
MANAJEMEN BAYI BARU LAHIR DENGAN ASFIKSIA PENILAIAN:
Sebelum bayi lahir:
1. Apakah kehamilan cukup bulan?
2. Apakah air ketuban jernih, tidak tercampur mekonium?
Segera setelah bayi lahir:
3. Apakah bayi menangis atau bernapas / tidak megap-megap? 4. Apakah tonus otot bayi baik / bayi bergerak aktif?
Jika bayi tidak cukup bulan dan atau tidak bernapas atau megap-megap dan atau lemas
Jika air ketuban tercampur mekonium
NILAI NAPAS Potong Tali Pusat
LANGKAH AWAL
1. Jaga bayi tetap hangat 2. Atur posisi bayi 3. Isap lendir
4. Keringkan dan rangsang taktil 5. Reposisi
NILAI NAPAS
Jika bayi menangis atau
bernapas normal Jika bayi tidak bernapas atau megap-megap
Buka mulut lebar, usap dan isap lendir dari mulut
Jika bayi bernapas normal ASUHAN PASCA RESUSITASI 1. Pemantauan tanda bahaya 2. Perawatan tali pusat 3. Inisiasi menyusu dini 4. Pencegahan hipotermi 5. Pemberian vitamin K1 6. Pemberian salep/tetes mata 7. Pemeriksaan fisis
8. Pencatatan & Pelaporan
Jika bayi tidak bernapas / bernapas megap-megap VENTILASI
1. Pasang sungkup, perhatikan lekatan 2. Ventilasi 2 x dengan tekanan 30 cm air
3. Jika dada mengembang lakukan ventilasi 20 x dengan tekanan 20 cm air selama 30 detik
NILAI NAPAS
Jika bayi mulai bernapas normal 1. Hentikan Ventilasi
2. ASUHAN PASCA RESUSITASI
Jika bayi tidak bernapas atau bernapas megap-megap 1. Ulangi ventilasi sebanyak 20 x selama 30 detik 2. Hentikan ventilasi & nilai kembali napas tiap 30 detik 3. Jika bayi tidak bernapas spontan sesudah 2 menit
resusitasi, siapkan rujukan, nilai denyut jantung
Jika tidak mau dirujuk & tidak berhasil 1. Sesudah 10 menit bayi tidak bernapas spontan
dan tidak terdengar denyut jantung pertimbangkan menghentikan resusitasi.
2. Konseling.
3. Pencatatan & Pelaporan. Jika bayi dirujuk
1. Konseling
2. Lanjutkan Resusitasi 3. Pemantauan tanda bahaya 4. Perawatan tali pusat 5. Pencegahan hipotermi 6. Pemberian vitamin K1* 7. Pemberian salep/tetes mata* 8. Pencatatan & Pelaporan
Potong Tali Pusat
BBLR dan Asfiksia_Akbid Bina Husada Tangerang_2020/2021
15Sumber: Kemenkes (2010)(9)
FORMULIR PENCATATAN BAYI MUDA UMUR KURANG DARI 2 BULAN
Tanggal : ...
Nama bayi : ... L / P Nama orang tua : ... Alamat : ... Umur : ... Berat badan : ... gram Suhu badan : ... oC Tanyakan: Bayi ibu sakit apa ?... Kunjungan pertama?...Kunjungan ulang? ...
PENILAIAN (Lingkari semua gejala yang ditemukan) KLASIFIKASI TINDAKAN /
PENGOBATAN MEMERIKSA KEMUNGKINAN PENYAKIT SANGAT BERAT
ATAU INFEKSI BAKTERI
semuanya.
- Ulangi jika ≥ 60 kali / menit, hitung napas kedua
- Napas lambat ( < 30 kali / menit ).
≥ 37,5 ° C
APAKAH BAYI DIARE ? Ya ... Tidak ... - Letargis atau tidak sadar.
- Gelisah / rewel.
- Sangat lambat ( > 2 detik ) - Lambat.
MEMERIKSA IKTERUS.
< 24 jam )
≥ 24 jam sampai ≤ 14 hari.
PENILAIAN (Lingkari semua gejala yang ditemukan) KLASIFIKASI TINDAKAN / PENGOBATAN
MEMERIKSA KEMUNGKINAN BERAT BADAN RENDAH DAN/ ATAU MASALAH PEMBERIAN ASI.
- BB/U ≤ -2 SD ...
- BB/U > -2 SD ...
Ya ... Tidak ...
- Jika ya, berapa kali dalam 24 jam ? ... kali. - Jika ya, berapa kali dalam 24 jam ? ... kali - Alat apa yang digunakan ? ...
(thrush) di mulut.
JIKA : ada kesulitan pemberian ASI, diberi ASI < 8 kali dalam 24 jam, diberi makanan/minuman lain selain ASI, atau berat badan rendah menurut umur DAN tidak ada indikasi di rujuk ke Rumah Sakit.
LAKUKAN PENILAIAN TENTANG CARA MENYUSUI :
- Jika TIDAK, minta ibu menyusui bayinya.
- Jika YA, minta ibu memberitahu jika bayi sudah mau menyusu lagi Amati pemberian ASI dengan seksama.
Bersihkan hidung yang tersumbat, jika menghalangi bayi menyusu.
Lihat apakah bayi menyusu dengan baik.
Seluruh badan bayi tersangga dengan baik – kepala dan tubuh bayi lurus – badan bayi menghadap ke dada ibu – badan bayi dekat ke ibu
Posisi salah – posisi benar
Dagu bayi menempel payudara – mulut bayi terbuka lebar – bibir bawah membuka keluar – areola bagian atas tampak lebih banyak.
Tidak melekat sama sekali – tidak melekat dengan baik – melekat dengan baik
Bayi mengisap dalam, teratur, diselingi istirahat – hanya terdengar suara menelan.
Tidak mengisap sama sekali – tidak mengisap dengan efektif – mengisap efektif
MEMERIKSA STATUS VITAMIN K1 ( tandai √jika sudah diberikan
segera setelah lahir ...)
Vitamin K1 diberikan
hari ini
...
MEMERIKSA STATUS IMUNISASI
( Lingkari imunisasi yang dibutuhkan hari ini )
HB- 0 ... BCG ... Polio 1 ...
Imunisasi yang diberikan hari ini ...
MEMERIKSA MASALAH / KELUHAN LAIN
Nasihati kapan kembali segera
Kunjungan ulang : ... hari
MEMERIKSA MASALAH / KELUHAN IBU BAGAN ALUR A
MANAJEMEN BAYI BARU LAHIR NORMAL
PENILAIAN:
Sebelum bayi lahir:
1. Apakah kehamilan cukup bulan?
2. Apakah air ketuban jernih, tidak bercampur mekonium? Segera setelah bayi lahir:
3. Apakah bayi menangis atau bernapas/tidak megap-megap? 4. Apakah tonus otot bayi baik/bayi bergerak aktif?
1. Jaga bayi tetap hangat
2. Isap lendir dari mulut dan hidung ( hanya jika perlu ) 3. Keringkan
4. Pemantauan tanda bahaya
5. Klem, potong dan ikat tali pusat tanpa membubuhi apapun, kira-kira 2 menit* setelah lahir
6. Lakukan Inisiasi Menyusu Dini
7. Beri suntikan vitamin K1 1 mg intramuskular, di paha kiri anterolateral setelah Inisiasi Menyusu Dini
8. Beri salep mata antibiotika pada kedua mata 9. Pemeriksaan fisis
10. Beri imunisasi Hepatitis B 0,5 mL intramuskular, di paha kanan anteroleteral, kira-kira 1-2 jam setelah pemberian vitamin K1
* Pemotongan dan pengikatan tali pusat sebaiknya dilakukan sekitar 2 menit setelah lahir (atau setelah bidan menyuntikkan oksitosin kepada ibu) untuk memberi waktu tali pusat mengalirkan darah (dengan demikian juga zat besi) kepada bayi.
Bayi cukup bulan Ketuban jernih
Bayi menangis atau bernapas
Tonus otot bayi baik/bayi bergerak aktif
Asuhan Bayi Baru Lahir
BAGAN ALUR B:
MANAJEMEN BAYI BARU LAHIR DENGAN ASFIKSIA
PENILAIAN:
Sebelum bayi lahir:
1. Apakah kehamilan cukup bulan?
2. Apakah air ketuban jernih, tidak tercampur mekonium?
Segera setelah bayi lahir:
3. Apakah bayi menangis atau bernapas / tidak megap-megap? 4. Apakah tonus otot bayi baik / bayi bergerak aktif?
Jika bayi tidak cukup bulan dan atau tidak bernapas atau megap-megap dan atau lemas
Jika air ketuban tercampur mekonium NILAI NAPAS
Potong Tali Pusat LANGKAH AWAL 1. Jaga bayi tetap hangat 2. Atur posisi bayi 3. Isap lendir
4. Keringkan dan rangsang taktil 5. Reposisi
NILAI NAPAS
Jika bayi menangis atau
bernapas normal Jika bayi tidak bernapas atau megap-megap Buka mulut lebar, usap dan isap lendir dari mulut
Jika bayi bernapas normal ASUHAN PASCA RESUSITASI 1. Pemantauan tanda bahaya 2. Perawatan tali pusat 3. Inisiasi menyusu dini 4. Pencegahan hipotermi 5. Pemberian vitamin K1 6. Pemberian salep/tetes mata 7. Pemeriksaan fisis
8. Pencatatan & Pelaporan
Jika bayi tidak bernapas / bernapas megap-megap VENTILASI
1. Pasang sungkup, perhatikan lekatan 2. Ventilasi 2 x dengan tekanan 30 cm air
3. Jika dada mengembang lakukan ventilasi 20 x dengan tekanan 20 cm air selama 30 detik
NILAI NAPAS
Jika bayi mulai bernapas normal 1. Hentikan Ventilasi
2. ASUHAN PASCA RESUSITASI
Jika bayi tidak bernapas atau bernapas megap-megap 1. Ulangi ventilasi sebanyak 20 x selama 30 detik 2. Hentikan ventilasi & nilai kembali napas tiap 30 detik 3. Jika bayi tidak bernapas spontan sesudah 2 menit
resusitasi, siapkan rujukan, nilai denyut jantung
Jika tidak mau dirujuk & tidak berhasil 1. Sesudah 10 menit bayi tidak bernapas spontan
dan tidak terdengar denyut jantung pertimbangkan menghentikan resusitasi.
2. Konseling.
3. Pencatatan & Pelaporan. Jika bayi dirujuk
1. Konseling
2. Lanjutkan Resusitasi 3. Pemantauan tanda bahaya 4. Perawatan tali pusat 5. Pencegahan hipotermi 6. Pemberian vitamin K1* 7. Pemberian salep/tetes mata* 8. Pencatatan & Pelaporan
Potong Tali Pusat
BBLR dan Asfiksia_Akbid Bina Husada Tangerang_2020/2021
16 Sumber : ICHRC (2015)(14)BBLR dan Asfiksia_Akbid Bina Husada Tangerang_2020/2021
17 Sumber : ICHRC (2015)(14)BBLR dan Asfiksia_Akbid Bina Husada Tangerang_2020/2021
18 Sumber : ICHRC (2015)(14)BBLR dan Asfiksia_Akbid Bina Husada Tangerang_2020/2021
19 Sumber : ICHRC (2015)(14)BBLR dan Asfiksia_Akbid Bina Husada Tangerang_2020/2021
20 Sumber : ICHRC (2015)(14)BBLR dan Asfiksia_Akbid Bina Husada Tangerang_2020/2021
21Sumber : Perinatal Services BC, Canada (2017)(13) 25
Standards for Neonatal Resuscitation
BBLR dan Asfiksia_Akbid Bina Husada Tangerang_2020/2021
22 Referensi:1 UNICEF, WHO. Low Birth Weight Estimates, Levels and Trends 2000-2015. Geneva:
WHO-UNICEF; 2019.
2 WHO. WHA Global Nutrition Targets 2025: Low Birth Weight Policy Brief. Geneva: World
Health Organization. Available from:
https://www.who.int/nutrition/topics/globaltargets_lowbirthweight_policybrief.pdf.
3 WHO. March of Dimes, The Partnership for Maternal, Newborn & Child Health, Save the
Children, WHO. Born too soon: the global action report on preterm birth. Geneva: World Health Organization; 2012. Available from:
https://apps.who.int/iris/bitstream/handle/10665/44864/9789241503433_eng.pdf;jsessionid=
89BE03150407155C9919CEA103CFDDDC?sequence=1.
4 Risnes KR, Vatten LJ, Baker JL, Jameson K, Sovio U, Kajante E, et al. Birthweight and
mortality in adulhood: a systematic review and meta-analysis. Int J Epidemiol. 2011;40(3).
5 RISKESDAS. RISET KESEHATAN DASAR 2013. Jakarta: Balitbang Kemenkes RI; 2013.
6 Sungkar A. The Etiology and Prevention Strategy of Small for Gestational Age from
Obstetrician View25 Agustus 2020. Available from:
https://www.nestlenutrition-
institute.org/docs/default-source/indonesia-document-library/publications/secured/711bc42c49c9b5262632f6597cb79764.pdf?sfvrsn=5311b621_0.
7 WHO. WHO Statement on Caesarean Section Rates2015.
8 Setyarini DI, Suprapti. Modul Bahan Ajar Cetak Kebidanan Jakarta: Pusdik SDM
Kesehatan Kementerian Kesehatan Republik Indonesia; 2016.
9 KEMENKES. Buku Saku Pelayanan Kesehatan Neonatal Esensial. Jakarta: Direktorat
Jenderal Bina Gizi dan Kesehatan ibu dan Anak Kementerian Kesehatan Republik Indonesia; 2012.
10 Spector JM, Daga S. Preventing those so-called stillbirth. Buletin of The World Health
Organization. 2008;86(4):241-320.
11 Surjono A, Suradi R, A.M D, M SK, Indarso F, Dasatjipta G, et al. Buku Panduan
Manajemen Masalah Bayi Baru Lahir untuk Dokter, Perawat, Bidan di Rumah Sakit Rujukan Dasar Kosim MS, Surjono A, Setyowireni D, editors. Jakarta. : IDAI, MNH, JHPIEGO, Depkes RI; 2005.
12 Aslam HM, Saleem S, Afzal R, Iqbal U, Saleem SM, Shaikh MWA, et al. Risk factors of
birth asphyxia. Italian Journal od Pediatrics, BMC. 2014;40.
13 Perinatal Services BC : Provincial Perinatal Guidelines Standards for Neonatal
Resuscitation. Canada: Perinatal Services BC Provincial Health Services Authority; 2017.
14 ICHRC. Resusitasi Bayi Baru Lahir. . Hospital Care for Children [Internet]. 2015. Available