1 BAB I PENDAHULUAN
A. Latar Belakang Masalah
Berdasarkan data WHO (World Health Organization) tahun 2008,
sekitar 7,6 juta orang meninggal karena kanker dari 58 juta kematian di dunia.
Lebih dari 70% kasus kematian kanker terjadi di negara berkembang dan negara
miskin, yang sumber daya pencegahan (preventif), diagnosa dan terapi kanker
sangat terbatas atau bahkan tidak tersedia. Menurut perkiraan, kematian yang
disebabkan oleh kanker akan terus meningkat dengan asumsi 9 juta orang pada
tahun 2015 dan 11,4 juta orang pada tahun 2030 (Anonim, 2008b).
Di Indonesia, khusus pada wanita terdapat lima jenis kanker tertinggi,
yakni kanker leher rahim, payudara, indung telur, dan rektum dimana kanker
payudara merupakan penyebab utama kematian akibat kanker (Anonim, 2008a). Kanker payudara merupakan salah satu tumor solid yang responsif
terhadap kemoterapi, sehingga kemoterapi menjadi salah satu terapi utama dalam
pengobatan kanker payudara (Anonim, 2003). Mual muntah merupakan efek
samping dari kemoterapi yang paling sering dilaporkan, menakutkan dan
memberikan pengaruh yang bermakna pada pasien terutama dalam kehidupan
sehari- hari, kualitas hidup pasien dan kepatuhan pada kemoterapi. Untuk
mengatasi hal tersebut, pasien kanker yang menjalani kemoterapi umumnya
Mual dan muntah yang ditimbulkan kemoterapi, Chemotherapy-Induced
Nausea and Vomiting (CINV) adalah salah satu efek samping kemoterapi yang
paling mencemaskan bagi pasien kanker, karena dapat menyebabkan
ketidaknyamanan parah dan mempengaruhi kualitas hidup.
Probabilitas menderita CINV bergantung pada beberapa faktor, beberapa
terkait langsung dengan obat yang digunakan dan yang lain bergantung pada
pasien. Dalam faktor bergantung pasien, jenis kelamin, usia, motion sickness,
hipermual muntah gravidarum dan asupan alkohol telah diidentifikasikan sebagai
determinan utama (Hawkin, 2009).
Suatu pedoman untuk mengukur potensi emetogenik dari obat dan
kombinasi diterbitkan pada 1997. Sitostatik dibagi menjadi lima kategori menurut
persentase pasien dengan mual muntah yang ditimbulkan obat. Suatu model untuk
menghitung potensi emetogeneik dari kombinasi obat kemoterapetik juga
diberikan. Pada 2004, satu panel ahli memodifikasi klasifikasi. Empat kategori
dimasukkan: obat dengan potensi emetogenik tinggi, sedang, rendah dan minimal.
Harus dicatat bahwa ada jumlah pasien yang signifikan yang menerima terapi
yang menggabungkan beberapa obat sitostatik bukannya monoterapi. Salah satu
persoalan yang harus dipecahkan adalah penilaian potensi emetogenik dari
kombinasi ini.
Sebelum menentukan obat antiemetik yang digunakan, penting untuk
mengetahui obat kemoterapi yang digunakan termasuk dalam kelompok yang
mana menurut kemampuannya dalam menimbulkan muntah (bersifat
sedang, emetogenik rendah dan emetogenik minimal. Disebut sangat emetogenik
bila lebih dari 90% pasien mengalami muntah, sedang bila 30-90% pasien yang
mendapat obat kemoterapi tertentu mengalami muntah, rendah bila 10-30%
pasien mengalami muntah, dan minimal bila kurang dari 10% pasien mengalami
muntah.(Hawkin, 2009)
Pada tahun-tahun terakhir, molekul baru yang telah memperbaiki kontrol
mual muntah yang ditimbulkan oleh kemoterapi telah diperkenalkan. Untuk
alasan ini, American Society of Clinical Oncology (ASCO), National
Comprehensive Cancer Network (NCCN) dan Europian Society for Medical Oncology (ESMO). mempertimbangkan penting untuk mengkaji dan memperbaharui Pedoman Klinis sebelumnya yang diterbitkan pada tahun
sebelumnya untuk memasukkan perkembangan baru.
Berdasarkan penelitian yang dilakukan di salah satu rumah sakit
Yogyakarta periode 2010-2011, dari 36 kasus efek samping yang ditemukan pasca
kemoterapi terdapat 50%, 57% dan 100% berupa kasus mual dan muntah baik
kasus ringan, sedang, tinggi, maupun sangat tinggi. Kejadian mual saja terjadi
sebanyak 11 kasus (31%), muntah saja 0 kasus, serta mual dan muntah 10 kasus
(28%). Total kejadian mual dan muntah 50% pada kemoterapi risiko sedang, 57%
pada risiko tinggi, dan 100% pada risiko sangat tinggi. Melihat tingginya angka
kejadian mual muntah tersebut, maka diperlukan penatalaksanaan mual dan
muntah yang tepat sesuai dengan evaluasi permasalahan yang mendasar, yaitu :
golongan serta jenis obat anti mual dan muntah, kerasionalan terapi yang
diberikan, dan outcome terapi yang didapatkan.
Penatalaksanaan mual dan muntah yang tidak tepat dapat menghambat
proses kemoterapi ini, menurunkan tingkat kesembuhan kanker, serta
menimbulkan mual dan muntah tipe antisipatori yang berat (Tehuteru, 2007).
Kenyataan yang terjadi menggambarkan bahwa evaluasi tersebut masih banyak
diabaikan sehingga menghasilkan penatalaksanaan yang kurang tepat dan
pelayanan farmasi yang kurang maksimal.
Berdasarkan masalah tersebut peneliti tertarik untuk melakukan
penelitian tentang evaluasi pola penggunaan antiemetik pada penatalaksanaan
mual muntah pasca kemoterapi untuk penyakit kanker payudara pada pasien rawat
inap di RSUP Dr. Sardjito Yogyakarta periode taun 2012.
B. Perumusan Masalah
1. Bagaimanakah pola penggunaan kemoterapi berdasarkan tingkat emetogenik
yang diberikan terhadap pasien kanker payudara rawat inap yang menjalani
kemoterapi di RSUP Dr. Sardjito Yogyakarta perioe tahun 2012?
2. Bagaimanakah pola penggunaan antiemetik yang diberikan untuk mengatasi
mual dan muntah setelah menjalani kemoterapi kanker payudara berdasarkan
tingkat emetogenisitas kemoterapi yang diberikan.?
3. Apakah penggunaan antiemetik yang digunakan pada pasien kanker payudara
yang menjalani kemoterapi di Instalasi Rawat Inap RSUP Dr. Sardjito
National Comprehensive Cancer Network (NCCN) 2012 dan dari Europian Society for Medical Oncology (ESMO) 2010?
C. Tujuan Penelitian
1. Mengetahui pola penggunaan kemoteapi yang diberikan berdasarkan tingkat
emetogenik terhadap pasien kanker payudara rawat inap yang menjalani
kemoterapi di RSUP Dr. Sardjito Yogyakarta periode tahun 2012.
2. Mengetahui pola penggunaan obat antiemetik yang diberikan untuk mengatasi
mual dan muntah setelah menjalani kemoterapi kanker payudara berdasarkan
tingkat emetogenisitas kemoterapi yang diberikan.
3. Mengetahui kesesuaian pemilihan antiemetik yang digunakan pada pasien
kanker payudara berdasarkan standar dari National Comprehensive Cancer
Network (NCCN) 2012 dan dari Europian Society for Medical Oncology
(ESMO) 2010.
D. Manfaat Penelitian Hasil dari penelitian ini diharapkan dapat digunakan sebagai :
1. Salah satu sumber informasi yang dapat digunakan untuk pengobatan dalam
kasus mual dan muntah pada pasien kanker payudara yang menjalani
kemoterapi di RSUP Dr. Sardjito.
2. Salah satu bahan pertimbangan ataupun acuan dalam pemberian dan
penatalaksanaan kasus mual muntah pada pasien kanker payudara yang
menjalani kemoterapi.
E. Tinjauan Pustaka 1. Kanker Payudara
a. Definisi
Kanker Payudara merupakan tumor ganas yang berada di sel-sel
payudara, tumor ganas ini dapat tumbuh dan berkembang di sekitar jaringan
dan juga dapat bermetastasis. Penyakit ini sering terjadi pada wanita, namun
tidak jarang juga ditemukan pada pria. Payudara wanita terdiri dari lobulus
(kelenjar penghasil susu), ducts (tabung kecil yang membawa susu dari
lobulus ke puting), dan stroma (jaringan lemak dan jaringan ikat yang
mengelilingi ducts dan lobulus, pembuluh darah dan pembuluh limfatik).
Kebanyakan kanker payudara mulai muncul pada sel-sel yang melapisi ducts
(ductal cancers), beberapa pada sel-sel yang melapisi lobulus (lobular
cancers), dan sejumlah kecil pada jaringan lainnya. b. Jenis-jenis kanker payudara
Ada beberapa jenis kanker payudara, namun ada beberapa yang
jarang ditemukan kasusnya. Pada beberapa kasus tumor payudara salah
satunya dapat merupakan suatu kombinasi dari jenis-jenis kanker payudara
atau campuran dari invasif dan kanker in situ.
1). Duktal karsinoma in situ (ductal carcinoma in situ)
Karsinoma duktal in situ (DCIS, juga dikenal sebagai intraduktal
payudara. DCIS berarti sel-sel kanker berada didalam duktus tetapi belum
menyebar melalui dinding duktus ke jaringan payudara di sekitarnya.
Sekitar 1 dari 5 kasus baru, merupakan kanker payudara yang disebabkan
karena DCIS. Mammogram merupakan cara yang terbaik untuk
mendeteksi terdapatnya DCIS pada stage awal.
2). Lobular karsinoma in situ (lobular carsinoma in situ), bukan merupakan
kanker, biasa disebut dengan pre-cancer.
3). Invasif duktal karsinoma (invasive ductal carcinoma)
Jenis ini adalah jenis yang paling umum dari kanker payudara. Invasif
(infiltrating) duktal karsinoma (IDC) muncul awal pada saluran air susu
(milk duct) menerobos dinding duktus dan tumbuh kedalam jaringan
lemak payudara. Pada titik ini memungkinkan terjadinya penyebaran
(metastasis) ke bagian lain dari tub uh melalui sistem limfatik dan aliran
darah. Sekitar 8 dari 10 kanker payudara invasif adalah infiltrasi
karsinoma duktal.
4). Invasif lobular karsinoma (invasive lobular carcinoma)
Lobular karsinoma invasif (ILC) awal mulai terlihat dalam kelenjar
penghasil air susu (lobules). Seperti halnya IDC, ILC juga dapat
menyebar (metastasis) ke bagian lain dari tubuh. Invasif lobular
karsinoma lebih sulit untuk dideteksi oleh mammogram.
5). Jenis kanker payudara yang kurang umum
Kanker payudara inflamasi (Inflammatory breast cancer), biasanya tidak
merah dan terasa hangat. Hal ini juga dapat memberikan kulit pada
payudara terlihat tebal seperti kulit jeruk. Para dokter tahu bahwa
perubahan ini bukan disebabkan oleh peradangan atau infeksi, tetapi di
karenakan oleh sel-sel kanker yang memblokir pembuluh getah bening di
kulit. Payudara yang terkena bisa menjadi lebih besar atau lebih kencang,
lemb ut, atau gatal. Pada tahap awal, IBC sering disalahartikan dengan
infeksi pada payudara atau mastitis karena di anggap sebagai infeksi yang
kemudian diberikan antibiotik. Karena tidak terdapatnya benjolan, sulit
terdeteksi oleh mammogram, hal tersebut yang menyebabkan sulit untuk
dideteksi sedini mungkin. Jenis kanker payudara ini cenderung memiliki
risiko yang tinggi untuk menyebar dan merupakan prognosis dari kanker
duktal invasif.
c. Epidemiologi dan Etiologi
Insiden kanker payudara meningkat dengan bertambahnya umur.
Sebuah statistik menunjukan bahwa 1 dari 8 wanita akan mengalami kanker
payudara selama masa hidup mereka. Hal tersebut sering disalahartikan oleh
wanita yang menganggap bahwa 1 dalam 8 wanita itu didiagnosa menderita
kanker payudara setiap tahun. Risiko seorang wanita terkena kanker
payudara sebelum usia 40 tahun adalah sekitar 1 dari 233, dan lebih dari
setengah risiko terjadi setelah usia 60 tahun. Hubungan antara usia dan
kejadian kanker payudara sangat relevan ketika membahas faktor risiko atau
faktor selain usia yang dapat meningkatkan seorang wanita kemungkinan
terjangkit kanker payudara. Risiko relatif (RR) terkena kanker payudara
kemungkinan seorang wanita terkena kanker payudara selama hidupnya,
angka ini didefinisikan sebagai risiko seumur hidup kumulatif, namun risiko
terkena kanker payudara tergantung pada usia.
d. Faktor risiko
Kebanyakan wanita memiliki satu atau lebih faktor risiko kanker
payudara, namun pada penyakit ini, banyak wanita dengan kanker payudara
tidak memiliki faktor risiko yang jelas. Bahkan seorang wanita dengan
faktor risiko kanker payudara, sulit untuk tahu persis berapa banyak
faktor-faktor yang mungkin telah berkontribusi.
Ada berbagai jenis faktor risiko. Beberapa faktor, seperti usia
seseorang atau ras merupakan faktor usia yang tidak dapat diubah. Faktor
risiko yang terkait dengan perilaku pribadi, seperti merokok, konsumsi
alkohol dan diet merupakan faktor resiko yang bisa dapat diubah atau
dimodifikasi. Beberapa faktor dapat mempengaruhi risiko lebih dari yang
lain, dan risiko untuk kanker payudara dapat berubah seiring waktu, karena
faktor- faktor seperti penuaan atau gaya hidup. Faktor risiko yang tidak dapat
di ubah antara lain :
a). Jenis kelamin (Gender)
Wanita merupakan faktor risiko utama terkenanya kanker
payudara. Pria dapat terkena kanker payudara, tetapi sekitar 100 kali lebih
sering terjadi pada wanita dibandingkan pria. Hal ini mungkin karena pria
memiliki sedikit hormon estrogen dan progesteron yang dapat
b). Penuaan (Aging)
Risiko terkenanya kanker payudara meningkat seiring
bertambahnya usia. Sekitar 1 dari 8 kanker payudara invasif ditemukan
pada wanita berusia kurang dari 45 tahun, sementara sekita 2 dari 3
kanker payudara invasif ditemukan pada wanita usia 55 tahun atau lebih.
c). Faktor genetik
Sekitar 5% sampai 10% dari kasus kanker payudara dianggap turun
menurun dari kecacatan gen (mutasi) yang diwarisi dari orang tua atau
keluarga.
Penyebab paling umum dari kanker payudara herediter adalah
mutasi yang diwariskan dalam gen BRCA1 dan BRCA2. Dalam sel
normal, gen ini membantu mencegah kanker dengan membuat protein
yang menjaga agar sel-sel tumbuh abnormal. Jika telah mewarisi salinan
mutasi gen dari orang tua, risiko terkena kanker payudara tinggi. Risiko
mungkin sampai 80% untuk anggota dari beberapa keluarga dengan
mutasi BRCA. Kanker ini cenderung terjadi pada wanita yang lebih muda
dan lebih sering mempengaruhi kedua payudara dibandingkan kanker
pada wanita yang tidak lahir dengan salah satu mutasi gen. Wanita
dengan mutasi ini diwariskan juga memiliki peningkatan risiko untuk
terjangkit kanker lainnya, terutama kanker ovarium.
Mutasi gen lain juga dapat menyebabkan kanker payudara yang
diwariskan, namun jarang meningkatkan risiko kanker payudara sebanyak
d). Ras dan etnis
Perempuan kulit putih sedikit lebih mungkin terkena kanker
payudara daripada wanita Afrika-Amerika, dan wanita Afrika-Amerika
lebih mungkin meninggal karena kanker ini. Pada wanita di bawah 45
tahun, kanker payudara lebih sering terjadi pada wanita Afrika-Amerika.
Asia, perempuan Hispanik, dan penduduk asli Amerik a memiliki risiko
lebih rendah menderita dan meninggal akibat kanker payudara.
e). Dense breast tissue
Payudara terdiri dari jaringan lemak, jaringan fibrosa, dan jaringan
kelenjar (glandular tissue). Seseorang dikatakan memiliki jaringan
payudara yang padat apabila memiliki lebih banyak jaringan kelenjar dan
jaringan kurang berserat dan lemak. Wanita dengan payudara padat
memiliki risiko lebih tinggi terkena kanker payudara dibandingkan wanita
dengan payudara yang tidak padat. Jaringan payudara yang padat juga
bisa membuat mammogram menjadi kurang akurat. Sejumlah faktor
dapat mempengaruhi kepadatan payudara, seperti usia, status menopause,
penggunaan obat-obatan (seperti terapi hormon menopause), kehamilan,
dan genetika.
e. Diagnosis
Kanker payudara kadang baru ditemukan setelah gejala muncul,
namun banyak wanita dengan kanker payudara dini tidak memiliki gejala.
Inilah sebabnya mengapa melakukan tes skrining dianjurkan, sebelum
timbul gejala sangat berat. Jika memiliki salah satu dari gejala kanker
menggunakan satu atau lebih metode untuk mengetahui apakah penyakit itu
hadir. Jika kanker ditemukan, tes lain akan dilakukan untuk menentukan
stadium (tingkat) dari kanker.
Meluasnya penggunaan screening mammogram telah
meningkatkan jumlah kanker payudara yang dapat ditemukan sebelum
kanker tersebut menimbulkan gejala apapun. Beberapa kasus kanker
payudara yang tidak ditemukan oleh mammogram, baik itu karena tes
tersebut tidak dilakukan atau karena mammogram tidak dalam kondisi ideal.
Gejala yang paling umum dari kanker payudara adalah benjolan
baru atau massa. Sebuah massa, tanpa adanya rasa yang begitu sakit dan
memiliki tepi yang tidak teratur lebih memungkinkan untuk menjadi kanker.
Kemungkinan tanda-tanda lain dari kanker payudara meliputi
pembengkakan seluruh atau sebagian dari payudara, iritasi kulit atau
dimpling, payudara atau puting terasa nyeri, retraksi puting, kemerahan, scaliness, atau terjadi penebalan puting susu atau kulit payudara, nipple discharge.
Kadang kanker payudara dapat menyebar ke kelenjar getah bening
di bawah lengan atau di sekitar tulang selangka dan menyebabkan benjolan
atau pembengkakan, bahkan sebelum tumor asli berada dalam jaringan
2. Kemoterapi
a. Definisi Kemoterapi
Kata kemoterapi mengandung arti yaitu penggunaan obat untuk
menangani suatu penyakit, tetapi kebanyakan orang sekarang menyebut
bahwa kemoterapi merupakan penggunaan suatu obat untuk menangani
kanker. Ada 2 terminologi yang digunakan untuk mendeskripsikan
kemoterapi pada penyakit kanker, yaitu terapi antineoplastik (yang berarti
suatu senyawa anti kanker) dan terapi sitotoksik (yang berarti memiliki sifat
untuk membunuh sel) (ACS, 2013).
Kemoterapi pada kanker sendiri merupakan penggunaan obat
anti-kanker, baik itu dengan obat tunggal maupun dengan kombinasi beberapa
obat, secara intra vena atau lewat mulut, menangani kanker dengan tujuan
untuk menghambat pertumbuhan tumor maupun untuk menghancurkan sel
kanker melalui berbagai macam mekanisme aksi.
b. Penggunaan Kemoterapi
Meskipun memiliki berbagai efek samping, kemoterapi yang
digunakan untuk terapi definitif maupun sebagai terapi adjuvan pada kanker
banyak direkomendasikan, terutama untuk penyakit kanker stadium lanjut.
Pada banyak pasien kanker, penggunaan obat sitotoksik untuk kemoterapi
bertujuan untuk mengurangi gejala kanker, serta meningkatkan kualitas
hidup dengan tingkat survival yang lebih panjang, meskipun dengan
outcome klinik yang tidak bermakna (Morgan et al., 2004).
Terdapat 3 tujuan yang dari pengobatan kanker dengan
1. Cure
Apabila memungkinkan, kemoterapi digunakan untuk
menyembuhkan kanker, yang berarti bahwa kanker menghilang dan tidak
timbul lagi meskipun tanpa pengobatan. Pengobatan kemoterapi dengan
tujuan ini biasanya jarang tercapai dikarenakan butuh waktu lama bagi
pasien untuk benar-benar sembuh dari penyakit kankernya.
2. Control
Apabila tidak memungkinkan, tujuan dari kemoterapi yang
dilakukan adalah untuk mengontrol penyakit, yang berarti bahwa
pengobatan kemoterapi adalah untuk memperkecil ukuran dari sel tumor
dan/atau hanya untuk menghentikan pertumbuhan dan penyebaran sel
kanker saja. Dalam berbagai kasus, sel kanker tidak dapat sepenuhnya
hilang, sehingga perlu untuk dikontrol sebagaimana penyakit kronik,
seperti diabetes atau gangguan jantung. Dan di beberapa kasus lainnya,
sel kanker dapat menghilang untuk beberapa waktu, tetapi dapat timbul
lagi.
3. Palliation
Apabila sel kanker sudah mencapai stadium lanjut, kemoterapi
dapat digunakan untuk mengurangi gejala yang diakibatkan oleh kanker.
Terapi dengan tujuan ini digunakan bukan untuk mengobati penyakit
Selain itu, kemoterapi juga seringkali digunakan bersamaan
dengan terapi lainnya. Hal ini juga membuat kemoterapi dapat digunakan
sebagai terapi adjuvant atau neoadjuvant.
1. Adjuvant chemotherapy
Terapi kemoterapi ini digunakan biasanya setelah proses
operasi untuk menghilangkan sel kanker. Kemoterapi yang digunakan
untuk menghilangkan sel kanker yang mungkin masih tersisa dan tidak
terlihat setelah proses pengambilan sel kanker dengan operasi. Selain
itu juga kemoterapi juga dilakukan setelah terapi radiasi pada penyakit
kanker. Sebagai contoh adalah adjuvant hormone therapy yang
dilakukan setelah terapi radiasi untuk kanker prostat.
2. Neoadjuvant Chemoterapy
Kemoterapi dilakukan sebelum dilakukan terapi operasi atau
radiasi untuk menghilangkan sel kanker. Kemoterapi dilakukan untuk
memperkecil ukuran dari sel tumor, sehingga lebih mudah dihilangkan
dan dibuang dengan dengan operasi. Selain itu, memperkecil ukuran
dari sel tumor dengan terapi neoadjuvan ini juga dapat mempermudah
proses terapi dengan radiasi. Neoadjuvant chemoterapy dapat
membunuh sebagian kecil dari sel kanker yang tidak dapat dilihat pada
hasil scan atau x-rays (ACS, 2013).
c. Kemoterapi pada Kanker Payudara
Pada kasus kanker payudara, kemoterapi seringkali digunakan
sebagai adjuvan maupun neoadjuvan, yang pada banyak kasus memberikan
seperti terapi hormon dan operasi, terutama pada kasus kanker payudara
stadium dini, tergantung pada stadium dan karakteristik kanker payudara
yang diderita oleh pasien. Kemoterapi juga digunakan untuk menangani
kanker payudara yang sudah mengalami metastase ke daerah lain, seperti
lymph node, serta kanker payudara kambuhan (NCCN, 2006).
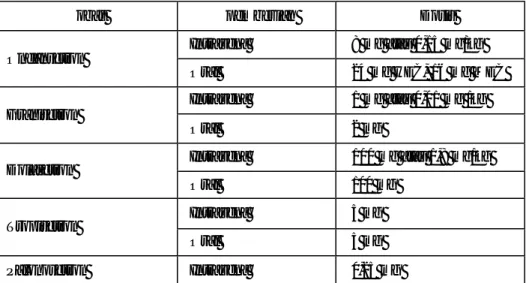
Tabel I. Agen Kemoterapi yang sering digunakan pada kasus kanker payudara berdasarkan American Cancer Society (ACS) dan National Cancer Comprehensive Network (NCCN) 2006
Kemoterapi Adjuvant
Kemoterapi Adjuvant untuk Tumor HER-2 Negatif
FAC/CAF FEC/CEF AC EC TAC A? CMF E? CMF CMF AC x 4 A? T? C FEC? T fluorouracil/doxorubicin/cyclophosphamide cyclophosphamide/epirubicin/fluorouracil
doxorubicin/cyclophosphamide dengan atau tanpa paclitaxel epirubicin/cyclophosphamide
docetaxel/doxorubicin/cyclophosphamide/methotrexate/fluorouracil doxorubisin dilanjutkan dengan
cyclophosphamide/methotrexate/fluorouracil
epirubicin dilanjutkan dengan cyclophosphamide/methotrexate/fluorouracil cyclophosphamide/methotrexate/fluorouracil
doxorubicin/cyclophosphamide dilanjutkan dengan paclitaxel 4x, setiap 2 minggu ditambah dengan filgrastim
doxorubicin dilanjutkan dengan paclitaxel dan dilanjutkan kembali dengan cyclophosphamide, setiap 2 minggu ditambah dengan filgrastim
fluorouracil/epirubicin/cyclophosphamide dilanjutkan dengan docetaxel
Kemoterapi Adjuvant untuk Tumor HER-2 Positif
Adjuvant : AC? T + Trastuzumab
Doxorubicin/cyclophosphamide dilanjutkan dengan paclitaxel dengan trastuzumab
Neoadjuvant : T + Trastuzumab ? CEF + Trastuzumab
Paclitaxel ditambahkan dengn trastuzumab dan dilanjutkan cyclophosphamide/epirubicin/fluorouracil ditambah trastuzumab
Pada beberapa kasus, kemoterapi bekerja dengan baik apabila
diberikan dalam bentuk kombinasi lebih dari 1 jenis agen kemoterapi.
Pemberian kemoterapi dilakukan dalam beberapa siklus, dimana di tiap
kemoterapi dilakukan biasanya tiap 2-3 minggu, tetapi dapat juga pada tiap
pasien, tergantung pada kombinasi obat yang diberikan. Untuk kanker
payudara stadium dini, pengobatan kemoterapi dilakukan biasanya hingga
3-6 bulan, sedangkan untuk kanker payudara stadium lanjut, lama terapi dapat
berjalan lebih lama (ACS, 2012).
d. Bahaya dan Efek Samping Obat Kemoterapi
Kebanyakan obat kemoterapi berbahaya bagi orang sehat. Hal ini
membuat penggunaan obat kemoterapi perlu untuk diperhatikan dan
diperketat, baik itu dalam hal penggunaannya maupun penyimpanannya
dikarenakan untuk mencegah kemungkinan terjadinya gangguan akibat
kontak seseorang dengan senyawa sitotoksik tersebut, termasuk juga bagi
para praktisi kesehatan. Obat kemoterapi sendiri berbahaya karena dapat
menyebabkan berbagai hal, antara lain dapat mengakibatkan perubahan
DNA secara abnormal (efek mutagenik), mengakibat gangguan pada janin
dan embrio yang menyebabkan kelahiran yang abnormal (efek teratogenik),
mengakibatkan terjadinya suatu kanker (efek karsinogenik), serta
mengakibatkan terjadinya iritasi dan gangguan pada kulit. Penggunaan
kemoterapi untuk pengobatan pada pasien sendiri baru dapat ditegakkan
apabila sudah ada kepastian bahwa seseorang positif menderita kanker
melalui suatu proses diagnosis yang mendalam (ACS, 2013).
Beberapa efek samping yang terjadi, yang efeknya tergantung dari
tipe obat yang digunakan, dosis obat, serta lama terapi yang dilakukan,
1. Efek pada sel darah
Kemoterapi mengakibatkan gangguan pembentukan sel darah di
bone marrow, yang mengakibatkan terjadinya penurunan jumlah sel
darah yang dibutuhkan oleh tubuh. Hal ini dapat mengakibatkan berbagai
gangguan, seperti risiko terjadinya infeksi (akibat gangguan pembentukan
sel darah putih), anemia (akibat gangguan pembentukan sel darah merah),
serta kerentanan terjadinya luka dan pendarahan (akibat gangguan
pembentukan platelet) (ACS, 2012).
2. Efek pada pertumbuhan rambut
Kemoterapi dapat mengakibatkan kerontokan rambut (alopecia).
Tidak semua obat dapat mengakibatkan terjadinya kerontokan rambut,
dan lainnya dapat mengakibatkan terjadinya kerontokan rambut hingga
terjadi kebotakan. Efek kerontokan rambut ini seringkali terjadi pada 2-3
minggu setelah terapi dimulai, meskipun dalam beberapa kasus hal ini
dapat terjadi hanya dalam beberapa hari setelah terapi dimulai. Rambut
tersebut dapat kembali tumbuh setelah terapi selesai, namun seringkali
tumbuh dengan tekstur dan warna rambut yang berbeda dari sebelumnya
(ACS, 2012).
3. Efek pada Sistem Pencernaan
Beberapa agen kemoterapi dapat mempengaruhi sistem
pencernaan dan mengakibatkan beberapa gangguan seperti mulut kering
dan terasa pahit, perubahan pada nafsu makan, mual muntah, serta diare
efek samping yang sering terjadi pada penggunaan kemoterapi. Mual dan
muntah termasuk ke dalam early side-effects, dimana efek samping ini
seringkali terjadi dalam rentang waktu 1 -24 jam setelah pemberian agen
kemoterapi, meskipun juga kadang terjadi pada waktu lebih dari 24 jam
setelah pemberian agen kemoterapi. Agen sitotoksik ini mengakibatkan
terjadinya efek mual dan muntah karena mengakibatkan terjadinya
stimulasi pada reseptor mual- muntah yaitu chemoreceptor trigger zone
(CTZ). Tingkat risiko terjadinya efek samping mual muntah pada pasien
dipengaruhi oleh beberapa faktor, seperti emetic risk dari agen
kemoterapi dan regimen yang digunakan, faktor spesifik dari pasien, serta
pola mual muntah setelah pemberian agen kemoterapi yang spesifik dan
regimennya (Dipiro et al, 2009).
4. Efek pada kulit dan jari
Pada penggunaan beberapa agen kemoterapi juga dapat
mengakibatkan terjadinya efek pada kulit seperti kulit kemerahan, gatal,
mengelupas, kering, dan timbulnya jerawat. Selain itu pada beberapa
agen kemoterapi juga dapat mengakibatkan kulit menjadi lebih sensitif,
terutama terhadadap sinar matahari.
Beberapa obat kemoterapi, seperti capecitabine dan doxorubicin,
dapat mengakibatkan iritasi pada telapak tangan dan kaki, yang disebut
dengan hand-foot syndrome. Sindrom ini ditandai dengan beberapa gejala
dapat timbul antara lain tangan dan kaki menjadi bengkak dan terasa
nyeri.
5. Efek pada siklus menstruasi dan fertilitas
Pada beberapa wanita, terutama pada wanita yang masih muda,
perubahan waktu menstruasi merupakan salah satu efek samping dari
kemoterapi yang seringkali terjadi. Menopause yang prematur serta
infertilitas dapat terjadi bahkan bersifat permanen. Sedangkan pada
wanita yang berusia lanjut dapat mengakibatkan terjadinya menopause
yang lebih dini, serta meningkatkan risiko terjadinya kerapuhan tulang
dan osteoporosis.
Sedangkan pada pria, agen kemoterapi juga dapat
mengakibatkan gangguan pada testis yang jua dapat mengakibatkan
terjadinya infertilitas. Hal ini dikarenakan agen kemoterapi tersebut dapat
menurunkan jumlah sperma yang dihasilkan serta motilitas sperma
tersebut.
6. Neuropathy
Beberapa obat kemoterapi, seperti paclitaxel yang digunakan
untuk mengobati kanker payudara, dapat mengakibatkan terjadinya
gangguan pada sistem saraf. Hal ini dapat mengakibatkan terjadinya
gejala seperti rasa nyeri, rasa terbakar dan geli, dan sensitif terhadap
7. Gangguan pada Jantung
Obat-obat seperti doxorubicin dapat mengakibatkan gangguan
pada jantung. Hal ini terutama apabila penggunaan agen kemoterapi
tersebut dengan dosis tinggi dan durasi yang panjang.
8. Efek samping lain
Efek samping lain yang mungkin terjadi antara lain peningkatan
terjadinya risiko leukemia, gangguan memori dan konstentrasi, reaksi
alergi, gangguan penglihatan dan pendengaran, kerusakan jaringan
(ekstravasasi), serta gangguan ginjal dan liver.
e. Chemoterapy-Induced Nausea Vomiting
Nausea atau mual muntah mungkin merupakan manifestasi dari
berbagai keadaan, termasuk kehamilan, mabuk perjalanan. obstruksi saluran
pencernaan, ulkus peptikum, toksisitas obat, infark miokard, gagal ginjal,
dan hepatitis.
Pada kemoterapi kanker, mual dan muntah yang diinduksi oleh
obat dapat terjadi secara teratur sehingga antisipasi muntah terjadi jika
penderita kembali untuk berobat sebelum penderita diberi obat kemoterapi.
Bila muntah tidak dapat dikontrol, perasaan tidak enak yang menyertai
muntah yang diinduksikan oleh obat dapat menyebabkan penderita menolak
untuk melalkukan kemoterapi.
Mekanisme fisiologik yang menyebabkan terjadinya mual dan
muntah ini belum seluruhnya diketahui. Koordinasi aktivitas gerakan yang
kompleks dari lambung dan otot-otot abdomen terletak di “pusat muntah”,
menerima masukan dari chemoreceptor trigger zone (CTZ) yang berlokasi di
lantai ventrikel keempat, apparatus vestribular, dan daerah-daerah lain. CTZ
memberikan respon terhadap ransangan kima, seperti obat kemoterapi
kanker, yang jelas terbukti melalui aktivitas reseptor dopamine atau
serotonin (Tehuteru, 2007).
Sumber yang dapat menjadi input ke pusat muntah antara lain :
a) Chemtherapy trigger zone yang mengandung reseptor dopamine D2,
reseptor serotonin 5-HT3, reseptor opioid, reseptor asetilkolin, dan
reseptor substansi P. Stimulasi dari reseptor yang berbeda tersebut dapat
merangsang pusat muntah melalui jalan yang berbeda.
b) Sistem vestibular yang memberikan sinyal ke otak melalui saraf otak
ke-VIII (vestibulocochlearis). Sistem ini berperan pada gejala muntah yang
disebabkan oleh mabuk perjalanan (motion sickness) dan berkaitan
denagn reseptor muskarinik dan reseptor histamine H1.
c) Saraf otak ke-X(vagus) diaktivasi bila daerah faring terangsang sehingga
menimbulkan reflex muntah.
d) Sistem saraf usus dan vagus merupakan input dari sistem
gastrointestinal. Iritasi dari mukosa gastrointestinal karena kemoterapi,
radiasi, distensi usus, dan gastroenteritis dapat mengaktivasi reseptor
5-HT, melalui jalur ini.
e) Susunan saraf pusat mempunyai peran pada muntah yang berkaitan
Selain itu, mual juga didefinisikan sebagai perasaan tidak enak
berhubungan dengan saluran makan bagian atas dan biasanya diikuti dengan
rasa ingin muntah dan pucat, berkeringat, salivasi, dan takikardi. Muntah
adalah keluarnya isi lambung melalui mulut, banyak ditemukan pada
40-70% penderita kanker stadium lanjut.
Penyebabnya antara lain :
a) Iritasi faring dan obstruksi parsial atau komplet saluran cerna (akibat
kanker usus/di luar usus seperti asite, hepatomegali, tumor pancreas,
konstipasi, peregangan kapsul organ visera).
b) Metabolik : hiperkalsemia, gagal ginjal, hati, dan hiponatremia.
c) Infeksi berat (infeksi candida, herpes, lesimukosal infeksi
cytomegalovirus dan infeksi sistemik yang lain).
d) Obat : kemoterapi, opioid, digoxin, antibiotik, radioterapi, dan
seterusnya.
e) Gangguan sistem vestribuler : infiltrasi keganasan, obat (aspirin,
platinum).
f) Pusat kortikal : faktor psikologis (kecemasan), bau, rasa kecap,
peningkatan tekanan intrkarnial, iritasi meningal.
Kategori utama obat-obat antiemetik termasuk anti- histamin H1,
fenotiazin, metoklopramid, dan ondansetron.
Antihistamin dengan aktivitas antiemetik yang baik (seperti
difenhidramin, hidrosizin) mempunyai efek anti muskarinik dan sedative
yang menambah efektivitas antiemetik. Obat-obat ini terutama efektif untuk
mual dan muntah yang berkaitan dengan mabuk perjalanan, mungkin karena
depresi spesifik konduksi jalur vestibuloserebelar. Obat-obat antikolinergik,
khususnya skopolamin, juga digunakan untuk mencegah mabuk perjalanan.
Fenotiazin menghambat reseptor dopamine dalam CTZ juga pada
daerah lain di otak. Prokloperazin dan prometazin sering digunakan sebagai
antiemetik. Walaupun hampir semua fenotiazin mempunyai beberapa
aktivitas antiemetik, penggunaannya dibatasi oleh derajat sedasi yang
berhubungan dengan kerja antiemetik.Gejala ekstrapiramidal, khususnya
distonia, dapat menjadi berat bila dosis besar digunakan untuk
menghentikan mual dan muntah yang berhubungan dengan kemoterapi.
Distonia biasanya dapat dipulihkan dengan pemberian 50 mg difenhidramin
intravena.
Metoklopramid juga bekerja sebagai anatagonis dopamin dan telah
digunakan untuk mencegah serta mengobati mual dan muntah. Ondansetron,
penghambat 5-HT3 juga diakui penggunaannya dalam pencegahan mual dan
muntah yang disebabkan oleh kemoterapi dan yang terjadi pasca operasi.
Turunan mariyuana, level neutropenia dalam tubuh nilainya dapat bervariasi
termasuk tetrahidrokanabinol (THC, dronabinol) sendiri adalah antiemetik
yang efektif pada beberapa penderita, termasuk beberapa di antara mereka
yang tidak efektif terhadap antiemetik lain. Dronabinol disetujui untuk
indikasi ini. Mekanisme kerja obat ini tidak diketahui tetapi tampaknya
bersifat antiemetik, tetapi mekanisme kerjanya tidak diketahui. Akhirnya,
sedatif- hipnotik, seperti benzodiazepin, sering digunakan untuk mengontrol
antisipasi mual dan muntah.
Berikut ini adalah potensi emetogenik dari sitoplastik dan
kombinasinya (SEOM, 2010) :
a) Kemoterapi sangat emetogenik (>90% pasien muntah). Level 4.
a. Cisplatin, metchlorethamine, streptozotocin, cyclophosphamide
>1500 mg/m2
b. Carmusin, dacarbazine
c. Cytostatic oral : Hexamethylmelamine, procarbazine
b) Kemoterapi emetogenik sedang (30-90% pasien muntah) Level 3.
a. Oxaliplatin, Cytarabine (>1 g/m2) b. Antracyclines, ronotecan
c. Cytostatic oral:
Cylophosphamide, etoposide, temozolomide, vinoelbine, imatinib
c) Kemoterapi emetogenik rendah (10-30% pasien muntah) level 2.
a. Taxanes, mitoxantrone, topotecan, etoposide, pemetrexed,
methotrexate, mitomycin C, gemcitabine, cytarabine, 5-Fu,
bortezomib, cetuximab, trastuzumab
b. Cytostatic oral:
d) Kemoterapi emtogenik minimal (<10% pasien muntah). Level 1.
a. Bleomycin, busulfan, 2-clorodeoxiadenosi- na, fluradarabine, vinca
alkaloids, bevacizumab
b. Cytostatic oral:
Chlorambuci, hydroxyurea, methotrecate, gefitinib
Potensi dari emetogenik kombinasi ditentukan oleh obat
dengan potensi emetogenik paling tinggi. Penggunaan obat pada level 3
meningkatkan level emetogenik dari kombinasi (FAC, FEC, AC, TAC),
sedangkan untuk penggunaan obat pada leve l 1 dan 2 tidak mengubah
level emetogenik dari kombinasi (SEOM, 2010)
3. Golongan obat antiemetik
Penanganan mual muntah yang terkait dengan obat kemoterapi
didasarkan pada penggunaan obat yang menghambat atau pengantagonis sinyal
dari beberapa neurotransmitter yang terlibat dalam proses tersebut.
Obat yang digunakan sebagai antiemetik dapat didefinisikan sebagai
berikut (Paul, 2008) :
a. Antagonis reseptor serotonin (5-HT3-reseptor antagonis)
Saat ini 5-HT3-reseptor anatagonis yang secara luas sudah digunakan
antara lain ondansetron, granisetron, dolasetron, tropisetron, dan agen terbaru
yaitu palonosetron. Obat-obatan ini digunakan sebagai terapi untuk pencegahan
potensial emetik dari agen kemoterapi menengah sampai tinggi.
Dalam penelitian terbaru, telah ditunjukkan ekuivalensi terapeutik
pada ke-empat 5-HT3-reseptor anatgonis lama yang didukung dengan metode
klinis pada 5-HT3-reseptor antagonis lama (missal : granisetron, ondansetron),
menunjukkan efikasi yang rendah untuk muntah tipe tertunda pada mual dan
muntah akibat kemoterapi dibandingkan dengan muntah tipe akut.
Agen ini menunjukkan sedikit aktivitas bila digunakan untuk
pencegahan muntah tipe tertunda yang diinduksi oleh cisplatin.
Tahun 2003, 5-HT3-reseptor antagonis baru, palonosetron, ditemukan.
Berbeda dengan golongan 5-HT3-reseptor antagonis lain, obat ini memiliki
waktu paruh yang lebih lama (kira-kira 40 jam) dan secara substansial
afinitasnya dalam meningkat 5-HT3-reseptor lebih besar.
a) Generasi pertama : ondanstron, granisetron, dolasetron, tropisetron.
b) Generasi kedua : palonosetron.
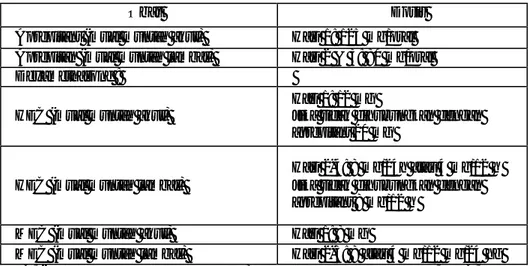
Tabel II. Antagonis reseptor serotonin (SEOM, 2010)
obat pemberian Dosis
Ondansetron
Intravena 8 mg atau 0,15 mg/kg
Oral 24 mg HEC, 16 mg MEC
Granisetron
Intravena 1 mg atau 0,01 mg /kg
Oral 2 mg
Dolasetron Intravena 100 mg atau 1,8 mg/kg
Oral 100 mg
Tropisetron Intravena 5 mg
Oral 5 mg
Palonosetron Intravena 0,25 mg
Pengenalan antagonis reseptor serotonin pada CINV memperbaiki
angka kontrol mual muntah akut pada kemoterapi emetogenik tinggi dan
ketika digunakan pada dosis yang direkomendasikan. Namun demikian, obat
ini tidak menunjukkan manfaat yang serupa dalam mengendalikan mual
muntah yang bersifat lambat.
b. Penghambat Neurokinin-1
Aprepitan adalah antagonis-1 reseptor neurokinin (NK1) yang
menghambat pengikatan reseptor ini dengan subtansi P, dan terkait mengurangi
mual muntah. Beberapa percobaan klinis telah menunjukkan superioritas
kombinasi yang mencakup aprepitan, antagonis reseptor serotonin dan steroid
untuk mengendalikan mual muntah akut dan lambat yang terkait dengan
kemoterapi yang sangat emetogenik.
Tabel III. Penghambat Neurokinin-1 dan steroid pada terapi mual dan muntah yang ditimbulkan oleh kemoterapi (SEOM, 2010)
Obat Dosis
Aprepitant (mual muntah akut) Hari 1: 125 mg/oral Aprepitan (mual muntah lambat) Hari 2 & 3: 80 mg/oral Dexamethasone :
HEC (mual muntah akut)
Hari 1: 12 mg
Jika tidak dihubungkan dengan aprepitant 20 mg
HEC (mual muntah lambat)
Hari 2-4: 8 mg/24h atau 4 mg/12 h Jika tidak dihubungkan dengan aprepitant 8 mg/12 h
MEC (mual muntah akut) Hari 1: 8 mg
MEC (mual muntah lambat) Hari 2-3: 8 atau 4 mg/12 mg/24 hg HEC, (highly emetogenic chemotherapy) kemoterapi sangat emetogenik; MEC, (moderately emetogenic chemotherapy ) kemoterapi emetogenik sedang.
c. Kortikosteroid
Dexamethasone, meskipun mekanisme aktivitasnya sebagai
antiemetik tidak diketahui dengan pasti, memiliki peranan penting dalam mual
Beberapa percobaan telah menunjukkan kemanjuran yang lebih tinggi
dari obat ini dalam kombinasi dengan agen lain dibanding sebagai monoterapi
pada mual muntah akut dan lambat dan ini dapat diterapkan pada kemoterapi
emetogenik tinggi dan sedang. Dosis yang diberikan untuk pencegahan mual
muntah akut berkisar dari 12 mg, ketika digabungkan dngan aprepitan sebelum
kemoterapi emetogenik tinggi, sampai 8 mg sebelum kemoterapi emetogenik
sedang. Untuk terapi mual muntah lambat, dosis dexamethasone yang
digunakan pada hari 2 dan 3 adalah 8 mg.
d. Obat antiemetik dengan potensi antiemetik rendah a) Metoklopramid, fenothiazine, butyrofenon
Karena penghambatan reseptor dopaminnya, obat ini memiliki
properti antiemetik. Fenothiazin dan butyrofenon memiliki indeks
terapeutik yang sempit sebagai antiemetik karena efek samping seperti
sedasi dan efek ekstrapiramidal.
Metokloropramid pada dosis rendah memiliki efek seperti
antagonis reseptor dopamin dan pada dosis yang lebih tinggi bertindak
sebagai antagonis dari reseptor serotonin. Ini tidak menyebabkan sedasi,
tetapi kegunaannya sebagai antiemetik terbatas dengan adanya akthisia,
reaksi ekstrapiramidal dan ketergantungan dosis.
b) Benzodiazepin
Kegunaan benzodiazepin sebagai antiemetik dibatasi pada mual
oleh pemberian kemoterapi memberi kontribusi pada penurunan kejadian
emetik. Obat yang umum digunakan adalah lorazepam.
Manajemen mual muntah yang ditimbulkan oleh
kemoterapi sesuai dengan tingkatan dari emetogenisitasnya, antara lain
(ESMO, 2010) :
1. Antiemetik untuk terapi dengan potensi emetogenik yang tinggi
(>90%)
a. Dengan aprepitant
a) Aprepitant PO atau Fosaprepitant IV
b) Ondansetron 8-16 mg IV atau 8-24 mg PO
c) Deksametason 12 mg IV atau PO
b. Tanpa aprepitant
a) Salah satu antagonis serotonin (diutamakan Ondansetron 8-24
mg IV atau 16-24 mg PO dan deksametason 20 mg IV atau PO
2. Antiemetik pada terapi dengan potensi emetogenik sedang (30-90%)
a. Dengan aprepitant
a) Aprepitant PO atau Fosaprepitant IV
b) Ondansetron 8-16 mg IV atau 8-24 mg PO
c) Deksametason 12 mg IV atau PO
b. Tanpa aprepitant
Salah satu antagonis serotonin (diutamakan Ondansetron 8-24 mg
3. Antiemetik untuk terapi dengan potensi emetogenik rendah (10-30%), dapat
diberikan deksametason 4-20 mg iv/po, atau fenotiazin, atau metoklopramid
10-40 mg iv/po, atau ondansetron PO
4. Antiemetik pada terapi dengan potensi emetogenik minimal (<10%), tidak
direkomendasikan untuk terapi utama
Dapat dicatat bahwa nilai yang mendasari dari obat antiemetik adalah
pencegahan. Bila kejadian emetik terjadi, hasil terapeutik dari obat yang sama ini
adalah paling ringan. Bukti dalam situasi ini tidak dibuat dari studi pasien secara
acak.
F. Keterangan Empirik
Dengan dilakukannya penelitian ini dapat diketahui gambaran
karakteristik pasien, pola penggunaan kemoterapi, dan pola penggunaan
antiemetik sebagai terapi pada pasien kanker payudara yang menjalani
kemoterapi, dengan mengetahui hal- hal tersebut dapat mengetahui kesesuaian
penggunaan antiemetik baik keseuaian indikasi, kesesuaian obat, kesesuaian dosis,
dan outcome pasien pasca kemoterapi yang telah diberikan antiemetik dalam
premedikasinya berdasarkan guideline dari National Comprehensive Cancer
Network (NCCN) 2012 dan dari Europian Society for Medical Oncology (ESMO)
2010. pada pasien kemoterapi kanker payudara rawat inap yang menjalani