DI PUSKESMAS WARU TAHUN 2022-2023
OLEH : YAYUN FATIMAH
P0.7224422140
Laporan Praktik Klinik Ini Diajukan Untuk Memenuhi Persyaratan Dalam Menyelesaikan Pendidikan Program Studi Profesi Kebidanan
KEMENTERIAN KESEHATAN REPUBLIK INDONESIA POLITEKNIK KEMENKES KALIMANTAN TIMUR PROGRAM STUDI PENDIDIKAN PROFESI BIDAN
2022-2023
1
BERKELANJUTAN (CONTINUITY OF CARE ) PADA “NY. S” DARI KEHAMILAN SAMPAI KB DI PUSKESMAS WARU TAHUN 2022-2023
Nama Mahasiswa : Yayun Fatimah
NIM : P0.7224320029
2
Laporan Praktik Klinik ini telah disetujui untuk dipertahankan dihadapan Tim Penguji Poltekkes Kemenkes Kal-Tim Jurusan Kebidanan
Prodi Profesi Kebidanan Balikpapan, 2023
MENYETUJUI
Pembimbing Institusi Pembimbing Lahan Praktik
KEHAMILAN SAMPAI KB DI PUSKESMAS WARU TAHUN 2022-2023 DI PUSKESMAS WARU
Disetujui di Samarinda , Mei 2023 Mahasiswa
( Yayun Fatimah ) NIM. P07224422140
Mengetahui,
Dosen Pembimbing Institusi
Ratna Wati, S. ST
NIPK. 919871203201401201
Preceptor Lahan
Ety Nurainah S.Tr. .Keb Nip. 198704152010012018
3
DAFTAR RIWAYAT HIDUP
Nama : YAYUN FATIMAH
NIM : P0.7224320029
Tempat, Tanggal Lahir : Balikpapan, 31 Oktober 1987
Agama : Islam
Alamat instansi
: UPT PUSKESMAS WARU
Jl.Propinsi RT.04 KM.25 Kelurahan Waru Kec.
Penajam Kab.Penajam Paser Utara 76143 Kalimantan Timur
Alamat
:Jalan Propinsi KM.19 RT. 10 Kelurahan Petung Kecamatan Penajam Kode Pos 76144 Kalimantan Timur
Riwayat Pendidikan • TK Handayani 1 Petung Lulus Tahun 1992
• SD Negeri 009 Petung, Lulus Tahun 1998.
• SMP Negeri 2 Penajam, Lulus Tahun 20002.
• SMA Negeri 1 Penajam, Lulus Tahun 2015.
• Mahasiswi Poltekkes Kemenkes Kaltim Prodi D-III Kebidanan Balikpapan Lulus Tahun 2008
• Mahasiswi Poltekkes Kemenkes Kaltim Prodi Sarjana Terapan Kebidanan Balikpapan Tahun 2020-2021.
• Mahasiswi Poltekkes Kemenkes Kaltim Prodi Profesi Bidan 2022 sampai sekarang
KATA PENGANTAR
Puji syukur Allah SWT, berkat rahmat dan karuniaNya akhirnya penulis dapat menyelesaikan Asuhan Kebidanan Komprehensif
Berkelanjutan (Continuity Of Care ) Pada “Ny. S” Dari Kehamilan Sampai KB Di Puskesmas Waru Tahun 2022-2023.
Laporan praktik klinik ini disusun sebagai salah satu persyaratan untuk menerapkan model asuhan kebidanan berkelanjutan (Continuity Of Care) di Pendidikan Profesi Kebidanan Politeknik Kesehatan Kalimantan Timur Tahun Akademik 2022-2023.
Sehubungan dengan itu, penulis menyampaikan penghargaan dan ucapan terima kasih yang sebesar-besarnya kepada:
1. H. Supriadi B, S.Kp, M. Kep selaku Direktur Politeknik Kesehatan Kementerian Kesehatan Kalimantan Timur.
2. Inda Corniawati, M. Keb, selaku Ketua Jurusan Kebidanan Politeknik Kesehatan Kementerian Kesehatan Kalimantan Tmur.
3. Nursari Abdul Syukur, M. Keb, selaku Ketua Prodi Sarjana Terapan Kebidanan Balikpapan Politeknik Kesehatan Kementerian Kesehatan Kalimantan Timur.
4. Ratna Wati, S. ST., selaku pembimbing institusi dan Eti Nurainah, S. Tr Keb, selaku pembimbing lahan, yang telah memberikan pengarahan dan bimbingan hingga penulis dapat menyelesaikan Laporan Tugas Akhir.
5. Para dosen dan staf pendidikan di Politeknik Kesehatan Kementerian Kesehatan Kalimantan Timur Prodi Profesi Kebidanan.
6. Orang tua, kakak serta keluarga tercinta yang telah membantu dengan doa dan dukungan mental kepada penulis
7. “Ny S” selaku pasien Laporan Praktik Klinik COC dan keluarga yang telah bersedia ikut berpartisipasi menjadi klien untuk menyelesaikan LTA ini, terima kasih untuk kerja samanya dan untuk semua bantuan yang diberikan.
8. Rekan-rekan Mahasiswi Profesi Kebidanan yang telah membantu dengan setia dalam kebersamaan menggali ilmu.
9. Semua pihak yang tidak dapat penulis sebutkan satu persatu.
Penulis berusaha untuk dapat menyelesaikan Laporan Praktik Klinik COC ini dengan sebaik-baiknya. Namun demikian peneliti menyadari bahwa masih banyak kekurangannya. Hal ini dikarenakan keterbatasan yang ada pada penulis baik pengalaman, pengetahuan dan waktu. Untuk itu kritik dan saran dari semua pihak yang bersifat membangun demi perbaikan yang akan datang sangat diharapkan.
Semoga Allah SWT memberikan balasan atas segala amal yang telah diberikan dan semoga Laporan Praktik Klinik COC ini bermanfaat bagi penulis maupun pihak lain yang membutuhkan.
Waru, 2023
Yayun Fatimah
DAFTAR ISI
COVER...
HALAMAN JUDUL...
HALAMAN PERSETUJUAN...i
HALAMAN PENGESAHAN ...ii
RIWAYAT HIDUP ...iii
KATA PENGANTAR ...iv
DAFTAR ISI ...vi
DAFTAR TABEL ...ix
DAFTAR GAMBAR ...x
DAFTAR SINGKATAN ...xii
BAB I. PENDAHULUAN A. Latar Belakang ...1
B. Rumusan Masalah ...4
C. Tujuan ...5
1. Tujuan umum ...5
2. Tujuan khusus ...5
D. Manfaat ...5
1. Manfaat teoritis ...5
2. Manfaat praktis ...5
E. Ruang Lingkup ...6
F. Sistematika Penulisan ...6
BAB II. TINJAUAN PUSTAKA
A. Asuhan Kebidanan Berkelanjutan/ COC (Contuinity of Care) ...9
B. Konsep Dasar Manajemen Kebidanan ...9
1. Managemen Varney ...10
2. Konsep SOAP ...11
C. Konsep Dasar Asuhan Kebidanan ...12
1. Diagnosa Nomenklatur ...12
D. Konsep Dasar Asuhan Kehamilan (ANC) ...13
E. Konsep Dasar Pemeriksaan Kehamilan (ANC) ...17
1. Perubahan Fisiologis Trimester III ...24
2. Kartu Skor Puji Rochyati ...26
F. Konsep Dasar Persalinan (INC) ...30
G. Konsep Dasar Bayi Baru Lahir (BBLR) ...51
H. Konsep Dasar Nifas...60
I. Konsep Dasar Neonatus ...68
1. ASI Eksklusif ...80
J. Konsep Dasar Keluarga Berencana (KB) ...87
1. Konsep Dasar KB Suntik ...95
BAB III. SUBJEKTIF DAN KERANGKA KERJA PELAKSANAAN STUDI KASUS A. Rancangan Studi Kasus yang berkesinambungan dengan COC ...97
B. Etika Studi Kasus ...102
BAB IV. TINJAUAN KASUS A. Dokumentasi Asuhan Kebidanan pada Kehamilan ...103
B. Dokumentasi Asuhan Kebidanan pada Persalinan ...120
C. Dokumentasi Asuhan Kebidanan pada Bayi Baru Lahir...135
D. Dokumentasi Asuhan Kebidanan pada Postnatal Care ...140
BAB V. PEMBAHASAN
A. Asuhan Kebidanan pada Kehamilan (ANC) ...167
B. Asuhan Kebidanan pada (Persalinan) ...171
C. Asuhan Kebidanan pada Bayi Baru Lahir (BBL) ...173
D. Asuhan Kebidanan pada Masa Nifas ...174
E. Asuhan Kebidanan pada Neonatus ...176
F. Konsep Dasar Keluarga Berencana (KB) ...178
BAB VI. PENUTUP A. Kesimpulan ...179
B. Saran ...181
DAFTAR PUSTAKA ...ix
LAMPIRAN ...x
DAFTAR TABEL
Tabel 2.1 Daftar Diagnosa Nomenklatur Kebidanan ... 13
Tabel 2.2 Daftar Peningkatan Berat Badan Selama Kehanilan... 19
Tabel 2.2. Daftar Taksiran Berat Badan Janin Berdasarkan Usia Kehamilan . 18 Tabel 2.3 Daftar Tinggi Fundus Uteri Berdasarkan Umur Kehamilan ... 20
Tabel 2.4 Daftar Usia Kehamilan Berdasarkan TFU ... 21
Tabel 2.5 Daftar Tafsiran Berat Janin Berdasarkan Usia Kehamilan ... 21
Tabel 2.6 Daftar Pemberian Imunisasi Tetanus Toxoid ... 22
Tabel 2.7 Daftar Lama Kala Persalinan ... 52
Tabel 2.8 Daftar Apgar Skor ... 52
Tabel 2.7 Daftar Derajat Ikterus... 85
DAFTAR GAMBAR
2.1 Bentuk-bentuk Panggul...14
DAFTAR BAGAN
3.1 Bagan Kerangka Kerja Pelaksaan Studi Kasus...97
DAFTAR SINGKATAN
ACOG : American College of Obstetricians and Gynecologist ABPK : Alat Bantu Pengambilan Keputusan
AKB : Angka Kematian Bayi AKI : Angka Kematian Ibu ANC : Antenatal Care AP : Anterior Posterior
APN : Asuhan Persalinan Normal APD : Alat Pelindung Diri
APGAR : Appearance, Pulse, Grimace, Activity, Respiratory ASI : Air Susu Ibu
A/S : Apgar Score BAB : Buang Air Besar BAK : Buang Air Kecil BB : Berat Badan BBL : Bayi Baru Lahir
BBLR : Bayi Berat Lahir Rendah BMI : Body Mass Index
BPM : Bidan Praktek Mandiri CM : Compos mentis
Cm : Centimeter
CD : Conjugata Diagonal CMV : Cytomegalovirus
COC : Continuity Of Care
CPD : Cephalopelvic disproportion CV : Conjugata Vera
Depkes : Departemen Kesehatan DI : Distansia Interspinarum Dinkes : Dinas Kesehatan
DJJ : Denyut Jantung Janin dll : Dan Lain Lain
DPM : Denyut Per Menit
Dr : Dokter
Fe : Ferrosus
FH : Fundal Heightcm GI : Gastrointestinal
gr : Gram
GPAPAH : Gravida, Partus, Aterm, Prematur, Abortus, dan Anak Hidup HB : Hemoglobin
HCG : Human Chorionic Gonadothropin HDL : High Density Lipoprotein Cholesterol HIV : Human Immunodeficiency Virus HPHT : Hari Pertama Haid Terakhir ICU : Intensive Central Unit
IDAI : Ikatan Dokter Anak Indonesia IM : Intra Muscular
IMD : Inisiasi Menyusui Dini
IMT : Indeks Masa Tubuh INC : Intranatal Care IRT : Ibu Rumah Tangga IV : Intra Vena
JEFW : Johnson Toshock Estimated Fetal Weight KIA : Kesehatan Ibu dan Anak
Kemenkes : Kementerian Kesehatan Kes : Kesadaran
Ket : Keterangan
Kg : Kilogram
KH : Kelahiran Hidup
KIE : Komunikasi Informasi Edukasi KU : Keadaan Umum
LDL : Low-density lipoprotein LILA : Lingkar Lengan Atas LK : Lingkar Kepala Lk : Laki – laki
LGA : Large for Gestasional Age
m : meter
MDGs : Millenium Development Goals Mg : miligram
mmHg : Milimeter Hydrargyrum
MOD : Mode of delivery MOW : Metode Operasi Wanita MOP : Metode Operasi Pria
N : Nadi
NST : Non Stress Test Ny. : Nyonya
KB : Keluarga Berencana Kemenkes : Kementerian Kesehatan PAP : Pintu Atas Pinggul PB : Panjang Badan
Penkes : Pendidikan Kesehatan PNC : Postnatal Care
PP : Post Partum
PTT : Peregangan Tali Pusat Terkendali Pusdiknakes : Pusat Pendidikan TenagaKesehatan Px : Prosesusxipoideus
RI : Republik Indonesia RH : Rhesus
RR : Respiratory Rate
RS : Rumah Sakit
S : Suhu
SBR : Segmen Bawah Rahim SC : Sectio Caesarea
SD : Sekolah Dasar
SDGs : Sustainable Development Goals SMA : Sekolah Menengah Atas
SOAP : Subjek, Objek, Assesmen, Pelaksanaan Sp. OG : Spesialis Obstetri & Ginekologi
TB : Tinggi Badan TBC : Tuberkulosis
TBJ : Taksiran Berat Janin TD : Tekanan Darah TFU : Tinggi Fundus Uteri
Tn : Tuan
TP : Tafsiran Persalinan TT : Tetanus Toxoid TTV : Tanda Tanda Vital UK : Usia Kehamilan UUK : Ubun - Ubun Kecil USG : Ultrasonografi
VDRL : Veneral Disease Research Laboratory WHO : World Health Organization
WITA : Waktu Indonesia Tengah
DAFTAR LAMPIRAN
Dokumentasi Asuhan Kebidanan pada Ny S Partograf
Lembar informasi kepada subjek penelitian Surat Pernyataan Persetujuan Setelah Penjelasan Daftar Hadir Praktik Continuity Of Care
Lembar Konsultasi
BAB I PENDAHULUAN
A. Latar Belakang
Prioritas utama Pemerintah adalah berupaya untuk memperbaiki kesehatan ibu, bayi baru lahir dan anak serta menurunkan angka kematian ibu dan bayi. Target Sustainable Development Goals (SDG’s) yang harus dicapai pada tahun 2030 yaitu AKI diturunkan hingga 70 per 100.000 Kelahiran Hidup dan AKB diturunkan hingga 12 per 1000 kelahiran hidup (WHO, 2015).
Jumlah wanita yang meninggal selama kehamilan dan melahirkan pada tahun 2015 sebanyak 303 per 100.000 kelahiran, sebanyak 800 wanita meninggal setiap harinya akibat komplikasi selama kehamilan dan persalinan.
(UNICEF, 2016)
Pelayanan antenatal adalah pelayanan kesehatan yang diberikan oleh tenaga kesehatan untuk ibu selama masa kehamilannya, dilaksanakan sesuai dengan standar pelayanan antenatal yang ditetapkan dalam Standar Pelayanan Kebidanan (SPK). Pelayanan antenatal sesuai standar meliputi anamnesis, pemeriksaan fisik (umum dan kebidanan), pemeriksaan laboratorium rutin dan khusus, serta intervensi umum dan khusus (sesuai risiko yang ditemukan dalam pemeriksaan). (Depkes RI, 2010)
Angka kematian ibu (AKI) merupakan salah satu indikator penting dari drajat kesehatan masyarakat. AKI menggambarkan jumlah wanita yang meningggal dari suatu penyebab kematian terkait dengan gangguan kehamilan atau penanganan (tidak termasuk kecelakaan atau kasus insidental) selama kehamilan,melahirkan dan dalam masa nifas, tanpa menghitung lama kehamilannya per 100.000 kelahiran hidup (Profil kesehatan Dinas kesehatan Provinsi kalimantan timur, 2016).
1
Menurut survei penduduk antar sensus (SUPAS) tahun 2015 angka kematian ibu di indonesia adalah 305 kematian ibu per 100.000 kelahiran hidup. Angka kematian ibu di provinsi kaltim mengalami penurunan pada tahun 2013 sebesar 113 kasus kematian,turun pada tahun 2014 menjadi 104 kasus dan pada 2015 menjadi 100 kasus kematian ibu (Profil kesehatan Dinas kesehatan Provinsi kalimantan timur,2016).
Angka kematian ibu di Balikpapan dilaporkan 9 kasus atau 72 per 100.000 KH pada 2016, lalu meningkat menjadi 10 kasus atau 78 per 100.000 KH atau 78 per 100.000 KH tahun 2017.Dengan demikian penurunan AKI Kota Balikpapan dari 72/100.000 KH tahun 2016 menjadi 78/100.000 KH.
(Profil Kesehatan, 2017).Sementara itu Angka Kematian
Bayi pada tahun 2017 di kota Balikpapan yaitu 76 kasus. Hasil Survei Penduduk Antar Sensus (SUPAS) 2017, ditahun 2016 tedapat 78 kasus yang artinya terjadi penurunan kasus AKB. Data tersebut menunjukkan AKB sebesar 6 per 1.000 kelahiran hidup (Profil Kesehatan, 2017).
Kematian ibu terjadi akibat berbagai komplikasi dalam kehamilan, persalinan, atau priode setelah melahirkan. Komplikasi tersebut disebabkan oleh penyebab langsung dan tidak langsung. Penyebab langsung terjadi akibat komplikasi obstetrik atau penyakit kronik yang menjadi lebih berat selama kehamilan, empat penyebab langsung yang sering ditemui adalah perdarahan, eklampsi, insfeksi, dan obstruksi persalinan, sedangkan penyebab tidak langsung terjadi akibat penyakit yang telah ada sejak sebelum kehamilan atau penyakit yang timbul selama kehamilan seperti malaria,anemia, dan HIV (WHO,2008)
Komplikasi kehamilan dan persalinan dapat dicegah dengan pemeriksaan kehamilan (antenatal care) secara teratur (WHO,2008).
Antenatal care bertujuan untuk menjaga ibu agar sehat selama masa kehamilan, persalinan, dan nifas serata mengusahakan bayi yang dilahirkan sehata, memantau kemungkinan adanya risiko-risiko kehamilan dan
merencanakan penatalaksanaan yang optimal terhadap kehamilan risiko tinggi serta menurunkan morbidilitas dan mortalitas ibu dan bayi (Depkes,2007).
Peningkatan berat badan selama kehamilan berdasarkan rekomendasi dari Institute Of Medicine (IOM) berkaitan erat dengan berat bayi saat lahir.
Hasil penelitian menunjukkan bahwa kenaikan berat badan ibu selama kehamilan sangat berpengaruh pada berat lahir bayi pada kelompok wanita dengan BMI underweight dan normal, tetapi kurang berpengaruh pada kelompok overweight dan obesitas. Pada kelompok wanita dengan BMI underweight, peningkatan berat badan yang lebih banyak mengarah pada menurunnya angka kelahiran bayi dengan berat lahir kurang dari 3000 gram tetapi tidak dapat meningkatkan kelahiran bayi dengan berat lahir lebih dari 4000 gram. (Ika, 2020)
Penelitian yang dilakukan oleh Kotingo (2015) mengenai tinggi badan ibu dengan proses persalinan di Rumah Sakit di Nigeria Selatan menunjukkan bahwa lebih banyak wanita dalam kelompok penelitian memiliki pengiriman melalui operasi caesar dibandingkan dengan kelompok kontrol dengan rasio 3: 1. Wanita dengan tinggi <152 cm di wilayah ini lebih mungkin untuk melahirkan melalui operasi caesar dibandingkan dengan mereka yang memiliki tinggi lebih dari 152 cm. Dengan demikian mengharuskan kebutuhan untuk mengambil tindakan pencegahan pada wanita dengan perawakan pendek untuk mengurangi hasil yang buruk selama persalinan. Meskipun kontroversi pada tinggi ibu sebagai indeks dalam penentuan disproporsi sefalopelvik, pada kenyataannya tetap bahwa itu adalah alat yang berguna dalam menilai kehamilan pada risiko yang relatif lebih tinggi. (Gayitri,2018)
Deteksi dini wanita berisiko komplikasi obstetrik tetap menjadi tujuan perawatan antenatal dan kebutuhan untuk rujukan awal dari perifer ke pusat. Tingginya AKI dan AKB dapat disebabkan oleh kehamilan dengan resiko tinggi. Dalam kehidupan, tidak semua kehamilan berlangsung normal, salah satunya kehamilan resiko tinggi atau resti. Ibu hamil resti adalah ibu
hamil dengan keadaan penyimpangan dari normal yang secara langsung maupun tidak langsung menyebabkan kesakitan dan kematian ibu maupun bayinya.
Berdasarkan latar belakang di atas, mendasari mahasiswa untuk memberikan asuhan kebidanan Continuity Of Care pada ny S di wilayah kerja UPT Puskesmas Waru tahun 2020-2021, yang beralamat di Mata Air RT 007 Kelurahan Waru Kecamatan Waru Kabupaten Penajam Paser Utara.
B. Rumusan Masalah
Berdasarkan latar belakang yang telah dikemukakan, maka penulis merumuskan masalah sebagai berikut :
1. Bagaimana pelaksanaan asuhan kebidanan kehamilan pada Ny S di wilayah kerja UPT Puskesmas Waru ?
2. Bagaimana pelaksanaan asuhan kebidanan persalinan pada Ny S di wilayah kerja UPT Puskesmas Waru ?
3. Bagaimana pelaksanaan asuhan kebidanan pada bayi baru lahir Ny S di wilayah kerja UPT Puskesmas Waru ??
4. Bagaimana pelaksanaan asuhan kebidanan masa nifas pada Ny S di wilayah kerja UPT Puskesmas Waru ?
5. Bagaimana pelaksanaan asuhan kebidanan pada neonatus pada Ny S di wilayah kerja UPT Puskesmas Waru ?
6. Bagaimana pelaksanaan asuhan kebidanan pelayanan kontrasepsi pada Ny S di wilayah kerja UPT Puskesmas Waru ?
7. Bagaimanakah kesenjangan yang terjadi antara teori dengan praktek pelaksanaan pelayanan asuhan kebidanan pada Ny S di wilayah kerja UPT Puskesmas Waru ?
C. Tujuan
1. Tujuan umum
Memberikan asuhan kebidanan Continuity Of Care menggunakan pola pikir ilmiah melalui pendekatan manajemen kebidanan.
2. Tujuan khusus
a. Memberikan asuhan kebidanan kehamilan melalui pendekatan manajemen kebidanan menurut Varney
b. Memberikan asuhan kebidanan persalinan melalui pendekatan manajemen kebidanan menurut Varney.
c. Memberikan asuhan kebidanan Bayi Baru Lahir (BBL) melalui pendekatan manajemen kebidanan menurut Varney.
d. Memberikan asuhan kebidanan pada masa nifas melalui pendekatan manajemen kebidanan menurut Varney.
e. Memberikan asuhan kebidanan pada neonatus melalui pendekatan manajemen kebidanan menurut Varney.
f. Memberikan asuhan kebidanan pada pelayanan kontrasepsi melalui pendekatan manajemen kebidanan menurut Varney.
D. Manfaat
1. Manfaat Teoritis
Hasil penulisan yang telah dilakukan selama masa kehamilan, persalinan, bayi baru lahir, nifas, neonatus, sampai pemilihan alat kontrasepsi dapat dijadikan dasar untuk mengembangkan ilmu kebidanan serta asuhan secara komprehensif selanjutnya.
2. Manfaat Praktis
1. Bagi Prodi Sarjana Terapan Kebidanan Balikpapan, dapat menjadi bahan pembelajaran dalam perkuliahan.
2. Bagi Tenaga Kesehatan / Bidan, dapat memberikan asuhan sesuai asuhan kebidanan.
3. Bagi klien, klien mendapatkan pelayanan sesuai standar pelayanan kebidanan.
4. Bagi penulis, dapat mempraktikkan teori yang didapat secara langsung dalam memberikan asuhan kebidanan secara komprehensif.
E. Ruang Lingkup
Penulisan laporan berupa studi kasus mulai dari kehamilan, persalinan, nifas, bayi baru lahir, neonatus, dan keluarga
Berencana (continuity of care) pada periode Desember 2022-Maret 2023 F. Sistematika Penulisan
HALAMAN JUDUL
HALAMAN PERSETUJUAN HALAMAN PENGESAHAN DAFTAR RIWAYAT HIDUP KATA PENGANTAR
DAFTAR ISI DAFTAR TABEL DAFTAR GAMBAR BAB 1 PENDAHULUAN
A. Latar belakang B. Rumusan Masalah C. Tujuan
1. Tujuan Umum 2. Tujuan Khusus D. Manfaat
1. Manfaat Teoritis 2. Manfaat Praktik E. Ruang Lingkup F. Sistematika Penulisan BAB II TINJAUAN PUSTAKA
A. Konsep Dasar Manajemen Kebidanan 1. Managemen Varney
2. Konsep SOAP
B. Konsep Dasar Asuhan Kebidanan 1. Konsep Dasar ANC
2. Konsep Dasar INC 3. Konsep Dasar BBL 4. Konsep Dasar Nifas 5. Konsep Dasar KB
BAB III SUBJEKTIF DAN KERANGKA KERJA PELAKSANAAN STUDI KASUS
A. Rancangan Studi Kasus yang berkesinambungan dengan COC
B. Etika Penelitian
C. Hasil Pengkajian dan Perencanaan Asuhan Komprehensif BAB IV TINJAUAN KASUS
A. Dokumentasi Asuhan Kebidanan Pada Kehamilan B. Dokumentasi Asuhan Kebidanan Pada Intranatal Care C. Dokumentasi Asuhan Kebidanan Pada Bayi Baru Lahir D. Dokumentasi Asuhan Kebidanan Pada Post Natal Care BAB V PEMBAHASAN
A. Asuhan Kebidanan Pada Kehamilan B. Asuhan Kebidanan Pada Intranatal Care C. Asuhan Kebidanan Pada Bayi Baru Lair D. Asuhan Kebidanan Pada Post Natal Care E. Asuhan Kebidanan Pada Neonatus
F. Asuhan Kebidanan Pada Keluarga Berencana BAB VI PENUTUP
A. Kesimpulan B. Saran
LAMPIRAN
DAFTAR PUSTAKA
BAB II
TINJAUAN PUSTAKA
A. Asuhan Kebidanan Berkelanjutan/ COC (Contuinity of Care)
Asuhan kebidanan komprehensif merupakan asuhan kebidanan yang diberikan secara menyeluruh dari mulai hamil, bersalin, nifas, bayi baru lahir, neonatus sampai pelayanan kontrasepsi (Varney, 2007).
Tujuan dari asuhan kebidanan ini dilakukan agar dapat mengetahui hal apa saja yang terjadi pada seorang wanita semenjak hamil, bersalin, nifas, bayi baru lahir, neonatus dan pelayanan kontrasepsi serta melatih dalam melakukan pengkajian, menegakkan diagnosa secara tepat, antisipasi masalah yang mungkin terjadi, menentukan tindakan segera, melakukan perencanaan dan tindakan sesuai dengan kebutuhan ibu, serta mampu melakukan evaluasi terhadap tindakan yang telah dilakukan (Varney, 2007).
B. Konsep Dasar Manajemen Kebidanan.
Manajemen kebidanan adalah proses pemecahan masalah yang digunakan sebagai metode untuk mengorganisasikan pikiran dan tindakan berdasarkan teori ilmiah, temuan, keterampilan dalam rangkaian atau tahapan yang logis untuk mengambil suatu keputusan yang terfokus pada klien (Varney, 2007).
Manajamen kebidanan terdiri dari beberapa langkah yang berurutan, yang dimulai dengan mengumpulkan data dasar dan berakhir dengan evaluasi. Langkah-langkah tesebut membentuk kerangka yang lengkap yang bisa diaplikasikan dalam semua situasi. Akan tetapi, setiap langkah tersebut bisa dipecah-pecah dalam tugas-tugas tertentu dan semua bervariasi sesuai dengan kondisi klien (Varney, 2007).
Melihat kembali penjelasan diatas maka proses manajamen kebidanan merupakan langkah sistematis yang merupakan pola pikir bidan dalam melaksanakan asuhan kepada klien diharapkan dengan pendekatan pemecahan masalah yang sistematis dan rasional, maka seluruh aktivitas atau
tindakan yang bersifat coba-coba yang akan berdampak kurang baik untuk klien (Varney, 2007).
1. Manajemen Asuhan Kebidanan sesuai 7 langkah Varney (2007), yaitu:
a. Langkah I : Pengumpulan data dasar
Langkah pertama mengumpulkan data dasar yang menyeluruh untuk mengevaluasi ibu dan bayi baru lahir. Data dasar ini meliputi pengkajian riwayat, pemeriksaan fisik dan pelvic sesuai indikasi, meninjau kembali proses perkembangan keperawatan saat ini atau catatan rumah sakit terdahulu, dan meninjau kembali data hasil laboratorium dan laporan penelitian terkait secara singkat, data dasar yang diperlukan adalah semua data yang berasal dari sumber infomasi yang berkaitan dengan kondisi ibu dan bayi baru lahir. Bidan mengumpulkan data dasar awal lengkap, bahkan jika ibu dan bayi baru lahir mengalami komplikasi yang mengharuskan mereka mendapatkan konsultasi dokter sebagai bagian dari penatalaksanaan kolaborasi.
b. Langkah II : Interpretasi data
Menginterpretasikan data untuk kemudian diproses menjadi masalah atau diagnosis serta kebutuhan perawatan kesehatan yang diidentifikasi khusus. Kata masalah dan diagnosis sama-sama digunakan karena beberapa masalah tidak dapat didefinisikan sebagai sebuah diagnosis tetapi tetap perlu dipertimbangkan dalam mengembangkan rencana perawatan kesehatan yang menyeluruh.
c. Langkah III : Mengidentifikasi diagnosa atau masalah potensial Mengidentifikasi masalah atau diagnosa potensial berdasarkan masalah dan diagnosa saat ini berkenaan dengan tindakan antisipasi, pencegahan, jika memungkinkan, menunggu dengan penuh waspada dan persiapan terhadap semua keadaan yang mungkin muncul.
Langkah ini adalah langkah yang sangat penting dalam memberi perawatan kesehatan yang aman.
d. Langkah IV : Identifikasi kebutuhan yang memerlukan penanganan segera
Langkah keempat mencerminkan sikap kesinambungan proses penatalaksanaan yang tidak hanya dilakukan selama perawatan primer atau kunjungan prenatal periodik, tetapi juga saat bidan melakukan perawatan berkelanjutan bagi wanita tersebut, misalnya saat ia menjalani persalinan. Data baru yang diperoleh terus dikaji dan kemudian di evaluasi.
e. Langkah V : Merencanakan asuhan yang menyeluruh
Mengembangkan sebuah rencana keperawatan yang menyeluruh dengan mengacu pada hasil langkah sebelumnya. Langkah ini merupakan pengembangan masalah atau diagnosis yang diidentifikasi baik pada saat ini maupun yang dapat diantisipasi serta perawatan kesehatan yang dibutuhkan.
f. Langkah VI : Melaksanakan Perencanaan
Melaksanakan rencana perawatan secara menyeluruh. Langkah ini dapat dilakukan secara keseluruhan oleh bidan atau dilakukan sebagian oleh ibu, orang tua, atau anggota tim kesehatan lainnya.
Apabila tidak dapat melakukannya sendiri, bidan betanggung jawab untuk memastikan implementasi benar-benar dilakukan. Rencana asuhan menyeluruh seperti yang sudah diuraikan pada langkah kelima dilaksanakan secara efisien dan aman.
g. Langkah VII : Evaluasi
Evaluasi merupakan tindakan untuk memeriksa apakah rencana perawatan yang dilakukan benar-benar telah mencapai tujuan, yaitu memenuhi kebutuhan ibu, seperti yang diidentifikasi pada langkah kedua tentang masalah, diagnosis, maupun kebutuhan perawatan kesehatan.
2. Dokumentasi Kebidanan
Dokumentasi dalam bidang kesehatan adalah suatu sistem pencatatan atau pelaporan informasi atau kondisi perkembangan kesehatan pasien dan semua kegiatan yang dilakukan oleh petugas kesehatan. Dalam pelayanan kebidanan, setelah melakukan pelayanan semua kegiatan didokumentasikan dengan menggunakan konsep SOAP yang terdiri dari :
S : Menurut jawaban klien. Data ini diperoleh melalui auto anamnesa atau allow anamnesa (sebagai langkah I dalam manajemen Varney).
O : Hasil pemeriksaan fisik klien, serta pemeriksaan diagnostik dan pendukung lain. Data ini termasuk catatan medis pasien yang lalu (sebagai langkah I dalam manajemen Varney).
A : Analisis/interpretasi berdasarkan data yang terkumpul, dibuat kesimpulan berdasarkan segala sesuatu yang dapat teridentifikasi diagnosa/masalah. Identifikasi diagnose/masalah potensial.
Perlunya tindakan segera oleh bidan atau dokter/konsultasi kolaborasi dan rujukan (sebagai langkah II, III, IV dalam manajemen Varney).
P : Merupakan gambaran pendokumentasian dari tindakan implementasi dan evaluasi rencana berdasarkan pada langkah V, VI, VII pada evaluasi dari flowsheet. Planning termasuk asuhan mandiri oleh bidan, kolaborasi atau konsultasi dengan dokter, tenaga kesehatan lain, tes diagnostik/laboratorium, konseling/penyuluhan follow up.
C. Konsep Dasar Teori Asuhan Kebidanan 1. Diagnose Nomenklatur
Nomenklator diagnose kebidanan adalah suatu system nama yang telah terklasifikasikan dan diakui serta disyahkan oleh profesi, digunakan untuk menegakkan diagnose sehingga memudahkan pengambilan keputusannya. Dalam Nomenklatur kebidanan mempunyai standar yang harus dipenuhi.
Nomenklatur kebidanan digunakan untuk menegakkan diagnosa sehingga memudahkan dalam pengambilan keputusan Nomenklatur kebidanan adalah suatu sistem nama yang telah terklasifikasikan dan diakui serta disyahkan oleh profesi. Dalam nomenklatur kebidanan terdapat suatu standar yang yang harus dipenuhi. Standar ini dibuat sebagai daftar untuk merujuk pasien.
Tabel 2.1 Diagnosa Nomenklatur Kebidanan
NO Diagnosa Nomenkklatur NO Diagnosa Nomenkklatur 1 Persalinan Normal 35 Invertio Uteri
2 Partus Normal 36 Bayi Besar
3 Syok 37 Malaria Berat DenganKomplikasi
4 DJJ tidak normal 38 Malaria Ringan Dengan Komplikasi
5 Abortus 39 Mekonium
6 Solusio Placenta 40 Meningitis
7 Akut Pyelonephritis 41 Metritis
8 Amnionitis 42 Migrain
9 Anemia Berat 43 Kehamilan Mola
10 Apendiksitis 44 Kehamilan Ganda
11 Atonia Uteri 45 Partus Macet
12 Infeksi Mammae 46 Posisi Occiput Posterior 13 Pembengkakan Mamae 47 Posisi Occiput Melintang 14 Presentasi Bokong 48 Kista Ovarium
15 Asma Bronchiale 49 Abses Pelvix 16 Presentasi Dagu 50 Peritonitis 17 Disproporsi Sevalo Pelvik 51 Placenta Previa 18 Hipertensi Kronik 52 Pneumonia
19 Koagilopati 53 Pre-Eklampsia Ringan/Berat 20 Presentasi Ganda 54 Hipertensi Karena Kehamilan
21 Cystitis 55 Ketuban Pecah Dini
22 Eklampsia 56 Partus Prematurus
23 Kelainan Ektopik 57 Prolapsus Tali Pusat 24 Ensephalitis 58 Partus Fase Laten Lama
25 Epilepsi 59 Partus Kala II Lama
26 Hidramnion 60 Sisa Plasenta
27 Presentasi Muka 61 Retensio Plasenta 28 Persalinan Semu 62 Ruptura Uteri 29 Kematian Janin 63 Bekas Luka Uteri 30 Hemorargik Antepartum 64 Presentase Bahu
31 Hemorargik Postpartum 65 Distosia Bahu
32 Gagal Jantung 66 Robekan Serviks dan Vagina
33 Inertia Uteri 67 Tetanus
34 Infeksi Luka 68 Letak Lintang
( Sumber: Riskesdas, 2010).
D. Konsep Dasar Teori Asuhan Kehamilan 1. Anatomi Panggul
a. Pengertian
Pelvis (panggul) tersusun atas empat tulang yaitu sakrum, koksigis, dan dua tulang inominata yang terbentuk oleh fusi ilium, iskium, dan pubis (Cunningham, 2010).
b. Bidang Diameter Panggul
Cunningham (2010) menyatakan panggul memiliki empat bidang imajiner, yaitu :
1) Bidang Pintu Atas Panggul 2) Pintu Tengah Panggul
3) Bidang Pintu Bawah Panggul c. Bentuk-bentuk Panggul
Panggul ginekoid dianggap sebagai panggul normal wanita, sementara panggul android merupakan varian dari panggul pria.
Panggul android lebih sering ditemukan pada wanita dengan akitvitas fisik yang berat selama masa remaja. (Cunningham, 2010).
Obstetri William Gambar 2.1 Bentuk-bentuk Panggul S
u m b e r
Sumber : Cunningham (2010) d. Panggul Luar
Cunningham (2010) menyatakan bahwa ukuran luar yang terpenting ialah:
1) Distantia spinarum : Jarak antara spina iliaca anterior superior kiri dan kanan (Ind. 23, Er. 26), kurang lebih 24 – 26 cm .
2) Distantia cristarum : Jarak yang terjauh antara crista iliaca kanan dan kira (Ind. 26, Er. 29), kurang lebih 28 – 30 cm.
3) Conjugata externa (Baudeloque) : Jarak antara pinggir atas symphysis dan ujung prosessus spinosus ruas tulang lumbal ke-V (Ind. 18, Er. 20), 18 cm.
4) Ukuran lingkar panggul : Dari pinggir atas symphysis ke pertengahan antara spina iliaca anterior superior dan trochanter major sepihak dan kembali melalui tempat – tempat yang sama di pihak yang lain (Ind. 80, Er. 90), kurang lebih 10,5 cm.
e. Panggul Sempit (Anonim, 2009)
Panggul disebut sempit apabila ukurannya 1-2 cm kurang dari ukuran yang normal. Kesempitan panggul bisa pada pintu atas panggul, ruang tengah panggul, pintu bawah panggul atau kombinasi dari ketiganya.
1) Pembagian Panggul Sempit
a) Kesempitan pintu atas panggul (pelvic inlet) : Conjugata diagonal (CD) + 13.5 cm. Conjugata vera (CV) + 12.0 cm.
Dikatakan sempit bila CV kurang dari 10 cm atau diameter transversa kurang dari 11,5 cm. Pembagian tingkatan panggul sempit: (1) Tingkat I : CV = 9-10 cm = borderline
(2)Tingkat II : CV = 8-9 cm = relatif (3)Tingkat III : CV = 6-8 cm = ekstrim (4)Tingkat IV : CV = 6 cm = mutlak
b) Kesempitan pintu tengah panggul (mid pelvis) : Distansia interspinarum (DI) + 10.5 cm. Diameter anterior posterior (AP)
+ 11.5 cm, diameter sagitalis posterior 5 cm. Dikatakan sempit bila diameter interspinarum <10 cm atau <9,5cm atau ≤9cm atau bila diameter interspinarum ditambahkan dengan diameter sagitalis posterior kurang dari 13,5 cm.
c) Pintu bawah panggul (pelvic outlet) : Diameter sagitalis posterior (AP) + 7.5 cm. Distansia intertuberosum + 10.5 cm.
Dikatakan sempit bila jumlah kedua diameter < 15 cm atau bila diameter intertuberosum < 8 cm. Kelainan bentuk atau ukuran panggul dapat diketahui dari anamnesis dan pemeriksaan yang baik. Anamnesis perlu ditanyakan riwayat penyakit dahulu, ada/tidak penyakit rachitis, patah tulang panggul, coxitis dan sebagainya. Pelvimetri klinik atau radiologik harus dapat menentukan perkiraan bentuk dan ukuran panggul dengan baik.
Sebenarnya, melalui mata telanjang calon ibu bisa mengetahui luas panggulnya. Kalau ibu bertubuh tinggi besar, bisa dipastikan ukuran panggulnya relatif luas.
Sedangkan ibu yang tidak terlalu tinggi, hanya 145 cm atau malah kurang, kemungkinan besar ukuran panggulnya kecil dan sempit. Namun pengamatan ini hanya asumsi. Pemeriksaan yang akurat hanya bisa dilakukan secara klinis dengan roentgen.
2) Komplikasi Panggul Sempit pada Kehamilan
Apabila persalinan dengan panggul sempit dibiarkan berlangsung sendiri tanpa pengambilan tindakan yang tepat, timbul bahaya pada ibu dan janin. Bahaya pada ibu dapat berupa partus lama yang dapat menimbulkan dehidrasi serta asidosis, dan infeksi intrapartum, ruptur uteri mengancam serta resiko terjadinya fistula vesikoservikalis, atau fistula vesikovaginalis, atau fistula rektovaginalis karena tekanan yang lama antara kepala janin dengan tulang panggul. Sedangkan bahaya pada janin dapat berupa meningkatkan kematian perinatal, dan perlukaan pada jaringan di
atas tulang kepala janin bahkan bisa menimbulkan fraktur pada os parietalis.
3) Penanganan Panggul Sempit
Dewasa ini 2 cara merupakan tindakan utama untuk menangani persalinan pada panggul sempit, yakni seksio sesaria dan partus percobaan.
a) Seksio sesaria
Seksio dapat dilakukan secara elektif atau primer, yakni sebelum persalinan mulai atau pada awal persalinan, dan secara sekunder, yakni sesudah persalinan berlangsung selama beberapa waktu.
Berdasarkan perhitungan konjugata vera pada pintu atas panggul dapat diambil tindakan yaitu:
(1) Panjang CV 8-10 cm → partus percobaan (2) Panjang CV 6-8 cm → SC primer
(3) Panjang CV < 6 cm → SC absolut.
b) Partus Percobaan
Partus Percobaan adalah suatu partus fisiologis yang dilakukan pada kehamilan aterm, anak presentasi belakang kepala dengan suspek disproporsi sefalopelvik (CPD). Tindakan partus percobaan adalah memastikan ada tidaknya CPD. Dimulai saat penderita dinyatakan in partu, dengan penilaian kemajuan persalinan dimulai setelah persalinan masuk fase aktif. Penilaian terhadap kemajuan persalinan, turunnya kepala dan putar paksi dalam dilakukan setiap 2 jam. Bila pada setiap penilaian per 2 jam tersebut terdapat perubahan yang bermakna komponen yang dinilai itu, maka partus percobaan dikatakan ada kemajuan dan diteruskan. Bila dari 3 komponen tersebut tidak ada kemajuan yang bermakna, maka partus percobaan dikatakan gagal, dipastikan ada CPD dan persalinan diakhiri dengan seksio sesaria.
E. Asuhan Kehamilan (Ante Natal Care) : 1. Pengertian
Asuhan Ante Natal Care (ANC) adalah pemeriksaan kehamilan untuk mengoptimalkan kesehatan mental dan fisik ibu hamil, hingga mampu menghadapi persalinan, masa nifas, persiapan pemberian ASI dan kembalinya kesehatan reproduksi secara wajar (Manuaba, 2010).
2. Tujuan
Menurut Pusdiknakes (2013) adapun tujuan dari pemeriksaan kehamilan yang disebut dengan ANC tersebut adalah:
a. Memantau kemajuan kehamilan, dengan demikian kesehatan ibu dan janin pun dapat dipastikan keadaannya.
b. Meningkatkan dan mempertahankan kesehatan fisik dan mental ibu, karena dalam melakukan pemeriksaan kehamilan, petugas kesehatan (bidan atau dokter) akan selalu memberikan saran dan informasi yang sangat berguna bagi ibu dan janinnya.
c. Mengenali secara dini adanya ketidaknormalan atau komplikasi yang mungkin terjadi selama kehamilan dengan melakukan pemeriksaan pada ibu hamil dan janinnya.
d. Mempersiapkan ibu agar dapat melahirkan dengan selamat. Dengan mengenali kelainan secara dini, memberikan informasi yang tepat tentang kehamilan dan persalinan pada ibu hamil, maka persalinan diharapkan dapat berjalan dengan lancar, seperti yang diharapkan semua pihak.
e. Mempersiapkan agar masa nifas berjalan normal. Jika kehamilan dan persalinan dapat berjalan dengan lancar, maka diharapkan masa nifas pun dapat berjalan dengan lancar.
f. Mempersiapkan peran ibu dan keluarga dalam menerima bayi. Bahwa salah satu faktor kesiapan dalam menerima bayi adalah jika ibu dalam keadaan sehat setelah melahirkan tanpa kekurangan suatu apapun.
Tujuan utama ANC adalah untuk memfasilitasi hasil yang sehat dan positif bagi ibu dan bayinya dengan cara membina hubungan saling percaya dengan ibu, mendeteksi komplikasi-komplikasi yang dapat mengancam jiwa, mempersiapkankelahiran dan memberikan pendidikan.
Asuhan antenatal penting untuk menjamin agar proses alamiah tetap berjalan normal selama kehamilan (Pusdiknakes, 2013).
3. Kunjungan Antenatal :
Jadwal Pemeriksaan Kehamilan (ANC) Ibu hamil mendapatkan pelayanan ANC minimal 4 kali selama kehamilan, yang terbagi dalam (Manuaba, 2010):
a. Trimester I : minimal 1 kali (sebelum usia kehamilan 14 minggu)
b. Trimester II : minimal 1 kali (usia kehamilan antara14-28 minggu)
c. Trimester III : minimal 2 kali (UK 28-36 minggu dan sesudah usia kehamilan 36 minggu)
4. Pelayanan kesehatan ibu hamil yang harus diberikan (Kemenkes RI, 2016) : Standar Pelayanan ANC memiliki beberapa komponen dalam proses pelaksanaannya, yaitu dengan 14 T (Darmawan, 2013): a. Ukur berat badan dan tinggi badan (T1).
Menurut Depkes RI (2009), sebagai pengawasan akan kecukupan gizi dapat dipakai kenaikan berat badan wanita hamil tersebut.
Kenaikan berat badan wanita hamil antara 6,5 kg sampai 16 kg.
Nilai berat badan naik lebih dari semestinya, anjurkan untuk mengurangi makanan yang mengandung karbohidrat. Lemak jangan dikurangi, terlebih sayurmayur dan buah-buahan.
Adapun cara untuk menentukan status gizi dengan mengihitung IMT (Indeks Masa Tubuh) dari berat badan dan tinggi badan ibu sebelum hamil sebagai berikut:
Rumus IMT: Berat badan (kg)
Tinggi Badan (m)2
(sumber: Riskesdes, 2010)
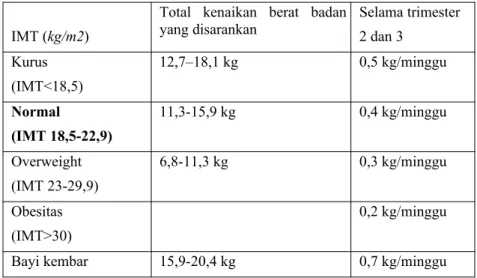
Tabel 2.2 Peningkatan Berat Badan Selama Hamil
Sumber :Kemenkes (2013) b. Ukur tekanan darah (T2)
Tekanan darah yang normal 110/70 – 140/90 mmHg, bila melebihi 140/90 mmHg perlu diwaspadai adanya preeklampsi (Darmawan, 2013).
c. Ukur tinggi fundus uteri (T3)
Pengukuran tinggi fundus uteri mulai dari batas atas sympisis dan disesuaikan dengan hari pertama haid terakhir. Tinggi fundus uteri diukur pada kehamilan >12 minggu karena pada usia kehamilan ini uterus dapat diraba dari dinding perut dan untuk kehamilan >24 minggu dianjurkan mengukur dengan pita meter. Tinggi fundus uteri dapat menentukan ukuran kehamilan (Depkes, 2012).
Untuk mengetahui besarnya Rahim dan dengan ini menentukan tuanya kehamilan, menentukan letak janin dalam rahim.
IMT (kg/m2)
Total kenaikan berat badan
yang disarankan Selama trimester 2 dan 3
Kurus (IMT<18,5)
12,7–18,1 kg 0,5 kg/minggu
Normal
(IMT 18,5-22,9)
11,3-15,9 kg 0,4 kg/minggu
Overweight (IMT 23-29,9)
6,8-11,3 kg 0,3 kg/minggu
Obesitas (IMT>30)
0,2 kg/minggu
Bayi kembar 15,9-20,4 kg 0,7 kg/minggu
Sebelum usia kehamilan 12 minggu, fundus uteri belum dapat diraba dari luar (Varney, 2007).
Tabel 2.3 Umur Kehamilan Berdasarkan TFU Tinggi Fundus Uteri Umur Kehamilan 1/3 diatas simfisis
½ simfisis – pusat
2/3 diatas simfisis Setinggi pusat 1/3 diatas pusat
½ pusat – prosesus xifoideus (px) Setinggi prosesus xifoideus (px) 2 jari (4cm) dibawah (px)
12 minggu 16 minggu 20 minggu 24 minggu 28 minggu 34 minggu 36 minggu 40 minggu Sumber : Varney (2007)
Rumus Mc Donald menggunakan tinggi fundus untuk menentukan durasi suatu kehamilan dalam bulan atau minggu.
Tinggi fundus uteri dalam cm, yang normal harus sesuai dengan usia kehamilan, jika kurang hanya 2 cm masih dapat ditoleransi tetapi jika lebih kecil dari 2 cm maka ada gangguan pertumbuhan janin, dan jika lebih besar dari 2 cm kemungkinan dapat terjadi bayi besar (Manuaba, 2010).
Tabel 2.4 Usia Kehamilan Berdasarkan TFU Dalam Bentuk (cm)
TFU Usia Kehamilan
20 cm 23 cm 26 cm 30 cm 33 cm
20 minggu 24 minggu 28 minggu 32 minggu 36 minggu Sumber : Manuaba (2010).
Taksiran beran janin dapat dihitung dari rumus Johnson Toshack (Johnson Toshock Estimated Fetal Weight) yang diambil dari tinggi fundus uteri. JEFW (gram) = (FH (Fundal Heightcm) – n x 155
(konstanta) n = 11 bila kepala di bawah spina ischiadica. n = 12 bila kepala di atas spina ischiadica. n = 13 bila kepala belum masuk pintu atas panggul.
Tabel 2.5 Tafsiran Berat Janin pada TM III
Usia Kehamilan Panjang (cm) Berat (gram)
31 minggu 41,1 cm 1502 gram
32 minggu 42,4 cm 1702 gram
33 minggu 43,7 cm 1918 gram
34 minggu 45 cm 2146 gram
35 minggu 46,2 cm 2383 gram
36 minggu 47,4 cm 2622 gram
37 minggu 48,6 cm 2859 gram
38 minggu 49,8 cm 3083 gram
39 minggu 50,7 cm 3288 gram
40 minggu 51,2 cm 3462 gram
41 minggu 51,7 cm 3597 gram
Sumber : Manuaba (2010)
d. Pemberian tablet Fe (zat besi) (T4).
Pemberian tablet zat besi pada ibu hamil (Fe) adalah mencegah defisiensi zat besi pada ibu hamil, bukan menaikan kadar haemoglobin. Ibu hamil dianjurkan meminum tablet zat besi yang berisi 60 mg/hari dan 500 µg (FeSO4 325 mg). Kebutuhannya meningkat secara signifikan pada trimestser II karena absopsi usus yang tinggal. Tablet Fe dikonsumsi minimal 90 tablet selama kehamilan, sebaiknya tidak minum bersama teh atau kopi karena akan menganggu penyerapan.(Kementrian kesehatan RI, 2016).
e. Pemberian imunisasi TT (T5).
Imunisasi Tetanus Toxoid harus segara diberikan pada saat seorang wanita hamil melakukan kunjungan yang pertama dan dilakukan pada minggu ke-4.
Tabel 2.6 Interval dan Lama Perlindungan Tetanus Toxoid Imunisasi
TT Selang Waktu minimal
pemberian Imunisasi TT Lama Perlindungan
TT1 - Langkah awal pembentukan
kekebalan tubuh terhadap penyakit Tetanus
TT2 1 bulan setelah TT1 3 Tahun TT3 6 bulan setelah TT2 6 Tahun TT4 12 Bulan setelah TT3 10 Tahun TT5 12 Bulan setelah TT4 ≥25 Tahun
(sumber : Depkes RI,2010)
f. Pemeriksaan Hb (T6)
Pemeriksaan hemoglobin (Hb) pada ibu hamil harus dilakukan pada kunjungan pertama dan minggu ke 28 bila kadar Hb < 11 gr%
ibu hamil dinyatakan Anemia, maka harus diberi suplemen 60 mg Fe dan 0,5 mg Asam Folat hingga Hb menjadi 11 gr% atau lebih.
g. Pemeriksaan VDRL (Veneral Disease Resesrch Lab) (T7).
Pemeriksaan dilakukan pada saat ibu hamil datang pertama kali di ambil spresimen darah vena kurang lebih 2 cc. Apabila hasil test positif maka dilakukan pengobatan dan rujukan.
h. Pemeriksaan Protein Urine (T8).
Dilakukan untuk mengetahui apakah pada urine mengandung protein atau tidak untuk mendeteksi gejala preeklamsi.
i. Pemeriksaan Urine Reduksi (T9).
Untuk ibu hamil dengan riwayat diabetes melitus (DM). Bila hasil positif maka perlu diikuti pemeriksaan gula darah untuk
memastikan adanya diabetes melitus gestasional (DMG).
j. Pemeriksaan Payudara (T10).
Senam payudara atau perawatan payudara untuk ibu hamil, dilakukan 2 kali sehari sebelum mandi dimulai pada usia kehamilan 6 minggu.
k. Senam Hamil (T11).
Senam hamil membuat otot ibu hamil rileks dan tenang, rasa rileks dan tenang itu bisa mempengaruhi kondisi psikis ibu hamil.
Rasa gugup dan nerves saat akan mengalami masa persalinan bisa menimbulkan kerugian bagi ibu hamil akan mengalami penurunan Hb. Hb sangat penting untuk ibu hamil yang mengeluarkan banyak darah.
l. Pemberian Obat Malaria (T12).
Diberikan kepada ibu hamil pendatang dari daerah malaria juga kepada ibu hamil dengan gejala malaria yakni panas tinggi disertai menggigil dan hasil apusan darah yang positif.
m. Pemberian Kapsul Minyak Yodium (T13).
Diberikan pada kasus gangguan akibat kekurangan yodium di daerah endemis yang dapat berefek buruk terhadap tumbuh kembang manusia.
n. Temu Wicara / Konseling (T14)
Temu wicara dalam rangka persiapan rujukan. Memberikan saran yang tepat kepada ibu hamil, suami serta keluarganya tentang tanda-tanda resiko kehamilan.
F. Perubahan fisiologis pada kehamilan trimester III Menurut Wilkinson Robisson (2013) terjadi pada :
1. Uterus
Uterus mulai menekan kearah tulang belakang, menekan vena kava dan aorta sehingga aliran darah tertekan. Pada akhir kehamilan sering terjadi kontraksi uterus yang disebut his palsu (braxton hicks).
Itmus uteri menjadi bagian korpus dan berkembang menjadi segmen bawah rahim yang lebih lebar dan tipis, servik menjadi lunak sekali dan lebih mudah dimasuki dengan satu jari pada akhir kehamilan.
Menurut Wilkinson Robisson (2013) dari 25 populasi diambil sampel 10 ibu hamil dengan mengamati gerakan pernafasan janin dalam jangka waktu 100 menit menggunakan tocograf eksternal. Selama selang waktu 100 menit, ditemukan 82 kontraksi Braxton Hicks pada awal pengkajian. Perubahan yang signifikan terjadi pada tingkat pernafasan janin yang terjadi sebelum puncak kontraksi. Saat puncak kontraksi, terjadi penurunan aktivitas uterus.
2. Sirkulasi Darah dan Sistem Respirasi
Volume darah meningkat 25% dengan puncak pada kehamilan 32 minggu diikuti pompa jantung meningkat 30%. Ibu hamil sering mengeluh sesak nafas akibat pembesaran uterus yang semakin mendesak kearah diafragma.
3. Traktus digestivus
Ibu hamil dapat mengalami nyeri ulu hati dan regurgitasi karena terjadi tekanan keatas uterus. Sedangkan pelebaran pembuluh darah pada rectum, bisa terjadi.
4. Traktus urinarius
Bila kepala janin mulai turun ke PAP, maka ibu hamil akan kembali mengeluh sering kencing.
5. Sistem muskulus skeletal
Membesarnya uterus sendi pelvik pada saat hamil sedikit bergerak untuk mengkompensasi perubahan bahu lebih tertarik kebelakang, lebih melengkung, sendi tulang belakang lebih lentur sehingga mengakibatnya nyeri punggung.
6. Kulit
Terdapat striae gravidarum, mengeluh gatal, kelenjar sebacea lebih aktif. Berat badan akan mengalami kenaikan sekitar 5,5 kg.
7. Metabolisme
Perubahan metabolisme seperti terjadi kenaikan metabolisme basal sebesar 15-20% dari semula, terutama pada trimester ketiga, penurunan keseimbangan asam basa dari 155 mEq per liter menjadi 145 mEq per liter akibat hemodelusi darah dan kebutuhan mineral yang diperlukan janin. Kebutuhan protein wanita hamil makin tinggi untuk pertumbuhan dan perkembangan janin, perkembangan organ kehamilan, dan persiapan laktasi. Dalam makanan diperlukan protein tinggi sekitar 0,5 g/kg berat badan atau sebutir telur ayam sehari. Kebutuhan kalori didapat dari karbohidrat, lemak dan protein. Kebutuhan zat mineral untuk ibu hamil seperti : kalsium 1,5 gram setiap hari dan 30-40 gram untuk pembentukan tulang janin, Fosfor rata-rata 2 gram dalam sehari, Zat besi 800 mg atau 30-50 mg per hari dan air yang cukup.
8. Kardiovaskuler
Volume darah total ibu hamil meningkat 30-50%, yaitu kombinasi antara plasma 75% dan sel darah merah 33% dari nilai sebelum hamil.
Peningkatan volume darah mengalami puncaknya pada pertenahan kehamilan dan berakhir pada usia kehamilan 32 minggu, setelah itu relative stabil.
Postur dan posisi ibu hamil mepengaruhi tekanan arteri dan tekanan vena. Posisi terlentang pada akhir kehamilan, uterus yang besar
dan berat dapat menekan aliran balik vena sehingga pengisian dan curah jantung menurun. Terdapat penurunan tekanan darah normal pada ibu hamil yaitu tekanan sistolik menurun 8 hingga 10 poin, sedangkan tekanan diastolic mengalami penurunan sekitar 12 poin. Pada kehamilan juga terjadi peningkatan aliran darah ke kulit sehingga memungkinkan penyebaran panas yang dihasilkan dari metabolisme.
G. KARTU SKOR POEDJI ROCHJATI 1. Pengertian
Kartu Skor Poedji Rochjati (KSPR) adalah kartu skor yang digunakan sebagai alat skrining antenatal berbasis keluarga untuk menemukan faktor risiko ibu hamil, yang selanjutnya mempermudah pengenalan kondisi untuk mencegah terjadi komplikasi obstetrik pada saat persalinan. KSPR disusun dengan format 14 kombinasi antara checklist dari kondisi ibu hamil / faktor risiko dengan sistem skor. Kartu skor ini dikembangkan sebagai suatu tekologi sederhana, mudah, dapat diterima dan cepat digunakan oleh tenaga non profesional.
2. Fungsi
Fungsi dari KSPR adalah:
a. Melakukan skrining deteksi dini ibu hamil risiko tinggi.
b. Memantau kondisi ibu dan janin selama kehamilan.
c. Memberi pedoman penyuluhan untuk persalinan aman berencana (Komunikasi Informasi Edukasi/KIE).
d. Mencatat dan melaporkan keadaan kehamilan, persalinan, nifas.
e. Validasi data mengenai perawatan ibu selama kehamilan, persalinan, nifas dengan kondisi ibu dan bayinya.
f. Audit Maternal Perinatal (AMP)
3. Tujuan
Sistem skor memudahkan pengedukasian mengenai berat ringannya faktor risiko kepada ibu hamil, suami, maupun keluarga. Skor dengan nilai 2, 4, dan 8 merupakan bobot risiko dari tiap faktor risiko.
Sedangkan jumlah skor setiap kontak merupakan perkiraan besar risiko persalinan dengan perencanaan pencegahan. Kelompok risiko dibagi menjadi 3 yaitu:
a. Kehamilan Risiko Rendah (KRR) : Skor 2(hijau) b. Kehamilan Risiko Tinggi (KRT) : Skor 6-10 (kuning)
c. Kehamilan Risiko Sangat Tinggi (KRST) : Skor ≥ 12 (merah) 4. Faktor risiko pada penilaian KSPR.
Terdapat 20 faktor risiko yang dibagi menjadi 3 kelompok faktor risiko pada penilaian KSPR.
a. Kelompok Faktor Risiko I (Ada Potensi Gawat Obstetrik)
1) Primi muda : terlalu muda, hamil pertama usia 16 tahun atau kurang
2) Primi Tua : terlalu tua, hamil usia ≥ 35 tahun 3) Primi Tua Sekunder : jarak anak terkecil >10 tahun 4) Anak terkecil < 2 tahun : terlalu cepat memiliki anak lagi 5) Grande multi : terlalu banyak memiliki anak, anak ≥ 4 6) Umur ibu ≥ 35 tahun : terlalu tua
7) Tinggi badan ≤ 145 cm : terlalu pendek, Ibu dengan tinggi badan 145 cm atau kurang (terlalu pendek) mencerminkan ukuran pelvis, dimana
berhubungan dengan distosia, ini menunjukan adanya penyulit dalam persalinan. Ibu dengan tinggi badan ≤ 145 cm meningkatkan risiko untuk mengalami penyulit dalam persalinan.
Menurut penelitian Rusleena, dari total 9198 ibu yang melahirkan sebanyak 70,2% persalinan normal, 7,5% persalinan operatif pervaginam, 22,3% seksio sesarea. Angka seksio sesarea karena CPD (Cephalopelvic Disproportion) 8,1% dari semua persalinan.
Rata-rata yang seksio sesarea karena CPD dengan odds rasio pada kategori grup dengan tinggi badan ≤ 145 cm, yang mengalami persalinan seksio sesarea 16,3% dengan jumlah 78 dari seluruh persalinan dan odds rasio 2,4. belum pernah melahirkan normal dengan bayi cukup bulan dan hidup, curiga panggul sempit, jika:
1) Pernah gagal kehamilan
2) Persalinan yang lalu dengan tindakan 3) Bekas operasi sesar
b. Kelompok Faktor Risiko II
1) Penyakit ibu : anemia, malaria, TBC paru, payah jantung, dan penyakit lain.
2) Preeklampsia ringan 3) Hamil kembar
4) Hidramnion : air ketuban terlalu banyak
5) IUFD (Intra Uterine Fetal Death) : bayi mati dalam kandungan
6) Hamil serotinus : hamil lebih bulan (≥ 42 minggu belum melahirkan)
7) Letak sungsang 8) Letak Lintang c. Kelompok Faktor Risiko III
1) Perdarahan Antepartum : dapat berupa solusio plasenta, plasenta previa, atau vasa previa
2) Preeklampsia berat/eklampsia
H. Konsep Dasar Manajemen Asuhan Kebidanan Pada Persalinan Normal Table 2.11 asuhan kebidanan pada ibu bersalin
Kala Asuhan kebidanan Kala 1 1. Menjaga privasi ibu
2. Mengatur aktivitas dan posisi ibu
3. Membimbing ibu untuk rileks sewaktu ada his
4. Menghadirkan orang yang dianggap penting oleh ibu seperti:
suami, keluarga pasien, atau teman dekat 5.
Penjelasan tentang kemajuan persalinan 6. Menjaga kebersihan diri
7. Mengatasi rasa panas
8. Pemberian cukup nutrisi disela his
9. Mempertahankan kandung kemih tetap kosong 10. Mengajarkan tekhnik meneran yang benar Kala 2 1. Memberi dukungan terus menerus kepada ibu
2. Menjaga kebersihan diri 3. Memberikan dukungan mental
4. Menjaga kandung kemih tetap kosong 5. Memberikan cukup minum
6. Memimpin mengedan
7. Mengatur pola pernafasan selama bersalin 8. Pemantauan denyut jantung janin
9. Melahirkan bayi
10. Bayi dikeringkan dan dihangatkan dari kepala sampai seluruh tubuh
11. Merangsang bayi
Kala 3 1. Klem dan gunting tali pusat sedini mungkin 2. Cek adanya janin kedua
3. Memberikan oksitosin
4. Melakukan pengangan tali pusat terkendali atau PTT, melihat tanda-tanda pengeluaran plasenta : a. ada semburan darah tiba-tiba
b. tali pusat memanjang c. adanya kontraksi d. Masase fundus uteri , Kala 4 1. Ikat tali pusat
2. Pemeriksaan kontraksi uterus dan masase 3. Nutrisi dan hidrasi
4. Bersihkan ibu 5. Istirahat
6. Peningkatan hubungan ibu dan bayi 7. Memulai menyusui
8. Menolong ibu ke kamar mandi
9. Mengajari ibu dan anggota keluarga cara massase fundus uteri
Pengkajian Kala I a. Pengkajian
1) Data Subyektif
a) Keluhan utama yang terjadi adalah nyeri (kontraksi uterus), pengeluaran lendir darah dan cairan ketuban. Rasa nyeri terasa dibagian belakang dan menyebar kedepan, lendir darah sering tampak, kekuatan kontraksi semakin bertambah (Wiknjosastro, 2010).
b) Riwayat Kesehatan Sekarang memuat berbagai pertanyaan yaitu kapan mulai kontraksi, apakah kontraksi teratur, seberapa sering kontraksi terjadi, apakah ibu masih merasakan gerakan bayi, apakah selaput ketuban sudah pecah? Jika ya, apa warna cairan ketuban? apakah kental atau encer? kapan saat selaput ketuban pecah?, apakah keluar cairan bercampur darah dari vagina ibu? apakah berupa bercak atau darah segar per vaginam (Wiknjosastro, 2010).
c) Pola Fungsional Kesehatan Tabel 2.7 Pola Fungsional Kesehatan
Pola Keterangan
Nutrisi
Sebagian ibu masih ingin makan pada masa fase laten persalinan tetapi setelah memasuki fase aktif, mereka hanya menginginkan cairan saja (Wiknjosastro, 2010).
Pada kebanyakan ibu bersalin, membatasi asupan makanan dan cairan mereka karena takut tidak bisa melahirkan (Henderson, 2009).
Eliminasi
Pada kala I, sering buang air kecil akibat rasa tertekan di area pelvis dan pada kala II, adanya desakan mengejan seperti dorongan ingin buang air besar (Varney, 2008)
Aktivitas
Anjurkan ibu yang sedang dalam proses persalinan untuk mendapatkan posisi yang paling nyaman, ia dapat berjalan, duduk, jongkok, berlutut atau berbaring, berjalan duduk dan jongkok akan membantu proses penurunan kepala janin, anjurkan ibu untuk terus bergerak, anjurkan ibu untuk tidak tidur terlentang. Pada primi ataupun multi akan memberikan perhatian pada kontraksi, timbul kecemasan, tegang,perasaan tidak enak atau gelisah (Penny, 2008) Personal
hygiene
Mandi sangat dianjurkan saat ibu memasuki fase bersalin, dikarenakan pada ibu bersalin memproduksi banyak keringat (Hidayat, 2008).
Kebiasaa n
Kebanyakan ibu bersalin merasa postur tubuh tegak lurus lebih mudah mengatasi nyeri pada saat bersalin (Henderson, 2009).
Kebiasaan wanita menggunakan tempat tidur mereka saat bersalin dipercaya bisa member rasa nyaman (Henderson, 2009).
Seksualitas Sering dijumpai pada saat berhubungan seksual dapat menimbulkan persalinan premature (Manuaba, 2007).
d) Psikososiokultural spiritual, kondisi psikis ibu mengahadapi persalinan, pada kala I, ibu primi bahkan multi terkadang bereaksi berlebihan terhadap persalinan awal dengan terlalu banyak memberi perhatian pada kontraksi, menjadi tegang, timbul kecemasan, perasaan tidak enak atau gelisah (Penny, 2008).
e) Pemeriksaan Umum, tanda vital normal meliputi tekanan darah normal 110/70-120/80 mmHg, Tekanan darah yang
tinggi (lebih dari 140/90 mmHg) merupakan faktor risiko untuk berlanjut menjadi preeklamsia dan eklamsia (Hidayat, 2009). Meningkat selama kontraksi disertai peningkatan sistolik rata-rata 15 (10-20) mmHg dan diastolik rata-rata 5- 10 mmHg. Pada waktu-waktu diantara kontraksi, tekanan darah kembali ke tingkat sebelum persalinan. Merubah posisi tubuh dari telentang ke posisi miring, perubahan tekanan darah selama kontraksi dapat dihindari. Nyeri, rasa takut, dan kekhawatiran dapat semakin meningkatkan tekanan darah (Varney, 2008).
f) Pemeriksaan khusus Pemeriksaan His KALA I :
His belum begitu kuat datangnya 10-15 menit tidak begitu mengganggu ibu interval menjadi lebih pendek kontraksi kuat dan lama.
Pemeriksaan dalam
(1) Pembukaan :
1– 3cm : Fase laten
3– 4 cm : Fase aktif, akselerasi
4– 9 cm : Fase aktif, dilatasi maksimal 9– 10 cm : Fase aktif, Deselearasi (2) Presentasi : Belakang Kepala
(3) Denominator : UUK (oksiput)
(4) Posisi :UUK kiri depan (LOA)/UUK kanan depan (ROA)
(5) Ketuban :
U :Selaput ketuban masih utuh (belum pecah) J :Selaput ketuban sudah pecah dan air
ketubanjernih M :Selaput ketuban sudah pecah dan air ketuban bercampur mekonium D :Selaput ketuban sudah pecah dan air ketuban bercampur darah
K :Selaput ketuban sudah pecah tetapi air ketuban sudah tidak mengalir lagi (kering) (Wiknjosastro, 2008).
(6) Hodge :Hodge I-IV
Hodge I : 5/5 jika bagian terbawah janin seluruhnya teraba diatas simfisis pubis. 4/5 jika sebagian (1/5) bagian terbawah janin telah memasuki pintu atas panggul. Hodge II : 3/5 jika sebagian (2/5) bagian terbawah janin telah memasuki rongga panggul.
Hodge III : 2/5 jika hanya sebagian dari bagian terbawah janin masih berada diatas simfisis dan (3/5) bagian telah turun melewati bidang tengah rongga panggul (tidak dapat digerakan).
Hodge IV : 1/5 jika hanya 1 dan 5 jari masih dapat teraba bagian terbawah janin yang berada diatas sympisis dan 4/5 bagian telah masuk kedalam rongga panggul. 0/5 jika bagian terbawah janin sudah tidak dapat diraba dari pemeriksaan luar dan seluruh bagian terbawah janin sudah masuk kedalam rongga panggul (Wiknjosastro, 2008).
g) Pemeriksaan Penunjang, kadar Hb normal lebih dari 11 gr%, anemia dapat beresiko perdarahan saat persalinan karena luka akibat persalinan sulit menutup, meninggal saat persalinan dan meningkatkan resiko persalinan prematur (Penny, 2008). Albumin urine negative bila ada dalam urine kemungkinan preeklampsia ringan (Manuaba, 2009) dan reduksi urine negative (Saifuddin, 2009).
b. Interpretasi Data dasar
Diagnosis : G..PAPAH UK .... Minggu... + Hari, Kala I Fase Laten/
Aktif Persalinan Normal Janin tunggal, hidup c. Identifikasi Diagnosis/Masalah Potensial
Langkah ini diambil berdasarkan diagnosis dan masalah aktual yang telah diidentifikasi. Pada langkah ini juga dituntut untuk merumuskan tindakan antisipasi agar diagnosis/masalah potensial tersebut tidak terjadi.
d. Identifikasi Kebutuhan Tindakan Segera
Langkah ini mencakup rumusan tindakan emergensi/darurat yang harus dilakukan untuk menyelamatkan ibu dan bayi. Rumusan ini mencakup tindakan segera yang bisa dilakukan secara mandiri, kolaborasi, atau bersifat rujukan.
e. Intervensi Kala I
1) Jelaskan hasil pemeriksaan
Rasional : Mengetahui pemeriksaan merupakan hak klien 2) Beri dukungan emosional pada ibu
Rasional : Hasil persalinan yang baik ternyata erat hubungannya dengan dukungan dari keluarga yang mendamping ibu selama proses persalinan, selain itu dengan adanya suami dan anggota keluaarga yang berperan aktif dalam mendukung ibu dapat sangat membantu memberi kenyamanan ibu (Varney, 2007).
3) Lakukan Observasi Kala I :
a) Tiap 30 menit, yaitu detak jantung janin, nadi ibu dan kontraksi uterus
Rasional : Denyut jantung janin dan nadi ibu perlu diperiksa untuk memastikan kondisi ibu dan janinnya. Kontraksi uterus baik jika durasi 40 detik, frekuensi 4-5 kali dalam 10 menit selama 30 menit sehingga memudahkan petugas dalam pengambilan tindakan selanjutnya (varney 2007).
b) Tiap 2 jam, yaitu suhu tubuh ibu dan volume urine ibu
Rasional :Suhu tubuh normal berkisar antara 36,5o - 37,5o C merupakan salah satu indikator untuk mengetahui keadaan umum ibu. Urin ibu diobservasi sebagai upaya pengosongan kandung kemih sehingga tidak menahan penurunan kepala.
Karena kandung kemh yang penuh berpotensi memperlambat proses persalinan (Varney, 2007).
c) Tiap 4 jam yaitu pembukaan serviks, penurunan kepala, keadaan ketuban, molase, dan tekanan darah ibu
Rasional : Untuk mengetahui kemajuan persalinan dengan mengobservasi pembukaan serviks dan penurunan kepala, kondisi janin dapat pula dilihat dari keadaan air ketuban, dan molase/penyusupan kepala janin, dan teanan darah ibu untuk mengetahui keadaan ibu, sehingga dapat memudahkan kita dalam pengambilan tindakan selanjutnya (Varney, 2007).
4) Lakukan pencegahan infeksi sesuai standar Pencegahan Infeksi Rasional : Pencegahan Infeksi (PI) adalah bagian yang esensial dari semua asuhan yang diberikan kepada ibu dan bayi baru lahir karena dapat menurunkan kesakitan dan kematian ibu dan bayi baru lahir. Upaya dan keterampilan untuk melaksanakan prosedur PI secara baik dan benar juga dapat melindungi penolong persalinan terhadap resiko infeksi (Varney, 2007).
5) Anjurkan ibu untuk miring kiri dan tidak berbaring terlentang
Rasional : Dengan posisi terlentang maka berat uterus dan segala isinya akan menekan vena cafa inferior. Hal ini akan mengakibatkan turunnya aliran darah dari sirkulasi ibu ke plasenta (Varney, 2007).
6) Ajarkan ibu napas dalam terutama saat terjadi kontraksi
Rasional: Latihan napas dalam dapat mengurangi ketegangan dan rasa nyeri terutama saat terjadi kontraksi (Varney, 2007).
7) Siapkan alat dan bahan untuk pertolongan persalinan serta obatobatan essensial untuk menolong persalinan sesuai dengan APN Rasional: Untuk memeriksa kelengkapan alat pada proses pertolongan persalinan serta sebagai alat pelindung diri (Varney, 2007).
8) Dokumentasi hasil pemantauan Kala satu pada partograf
Rasional : Partograf adalah alat bantu untuk memantau kemajuan kala satu persalinan dan informasi untuk membuat keputusan kllinik, dokumentasi dengan patograf memudahkan untuk pengambilan keputusan dan rencana asuhan selanjutnya (Varney, 2007).
9) Berikan konseling kepada ibu untuk mendapat asupan (makanan ringan dan minum air) selama persalinan dan proses kelahiran bayi Rasional : makanan ringan dan asupan cairan yang cukup selama persalinan akan memberi lebih banyak energy dan mencegah dehidrasi. Dehidrasi bisa memperlambat kontraksi