Kelon Essensial Bedah
Dasar Bedah dan Bedah Thoraks
Mediko made the med-easy!
Advanced Trauma Life Support
3
Life support
A ─B─ C─ D ─ E
Quick Diagnosis – Quick Treatment
A= Airway, bebaskan jalan nafas, Lindungi C-spine B= Breathing, beri bantuan nafas, tambah oksigen C= Circulation, hentikan perdarahan, beri infus D= Disability/SSP, cegah TIK ↑
E= Exposure, buka semua baju, cegah hipotermi
Pasien obstruksi (A) atau apneu (B) akan mati dalam 3-5 menit Pasien shock berat (C) akan mati dalam 1-2 jam
Pasien coma (D) akan mati dalam 1 minggu
Primary Survey
Airway + C-spine control
• Mengenal patensi airway → ajak pasien berbicara, bila pasien memberikan respon verbal adekuat maka airway dianggap paten dan tidak ada gangguan
• Tanda objektif obstruksi airway
o Nilai kesadaran → agitasi/gelisah/mengamuk kemungkinan terjadi hipoksia
o Ada tidaknya suara tambahan abnormal (snoring, gurgling, stridor) → obstruksi parsial o Periksa trakea apakah berada ditengah atau tidak
o Menilai ada tidaknya penggunaan otot bantu nafas
Langkah 1
• Jari-jari 1 tangan diletakkan di bawah mandibular, sambil mengangkat mandibular ke atas sehingga dagu berada di depan
• Ibu jari tangan yang sama menekan bibir bawah untuk membuka mulut
Langkah 2 1. Melakukan chin lift atau jaw thrust
Memegang angulus mandibular dengan 2 tangan, masing-masing 1 tangan pada 1 sisi dan mendorong mandibular ke depan
Chin lift Jaw Thrust
2. Membersihkan airway dari benda asing 3. Memasang pipa nasofaring atau orofaring
Masukkan pipa nasofaring melalui lubang hidung dengan arah posterior membentuk garis tegak lurus dengan permukaan wajah
→ masukkan secara lembut hingga dasar nasofaring
Pipa nasofaring
Masukkan pipa orofaring dalam posisi menghadap belakang ketika masuk mulut → ketika sudah mendekati dinding posterior faring → putar pipa 1800
Pipa orofaring
Pipa orofaring
Pipa nasofaring
Menjaga leher dalam posisi netral, bila perlu secara manual, bila melakukan tindakan untuk membebaskan airway
Langkah 3
Fiksasi leher dengan berbagai cara, setelah memasang airway Langkah 4
Teknik Imobilisasi Inline Fiksasi leher dengan collar neck
Manajemen Jalan Nafas
Triple Airway Manuver
Jaw thrust paling direkomendasikan untuk curiga trauma cervical, kapan
curiga trauma cervical?
Snoring Gargling
Stridor
Akibat lidah jatuh (OPA/Gudel) Akibat cairan
(Suction)
Penyempitan jalan nafas
Breathing
• Tanda objektif ventilasi tidak adekuat dapat diidentifikasi dengan : o Periksa gerakan naik turun dada apakah simetris dan adekuat
✓ Asimetri → splinting pada rongga dada atau flail chest
✓ Penggunaan otot bantu nafas → ancaman ventilasi
o Auskultasi kedua sisi dada→ suara nafas menurun/menghilang diwaspadai trauma thorax
• Setiap pasien trauma diberikan oksigen Prinsip
Langkah Pengelolaan
1. Buka leher dan dada sambil menjaga imobilisasi leher dan kepala 2. Tentukan laju dan dalamnya nafas
3. Inspeksi dan palpasi leher dan thorax untuk melihat adanya deviasi trakea, simetrisitas ekspansi dinding thorax, penggunaan otot bantu nafas
4. Perkusi dan auskultasi
Pola Nafas
Circulation + Hemorrhage Control Langkah Penilaian
• Mengendalikan sumber perdarahan eksternal dan internal
• Menilai nadi : kecepatan, kualitas, keteraturan, pulsus paradoksus
• Menilai warna kulit : pucat → hypovolemia
• Memeriksa tekanan darah Langkah Pengelolaan
• Melakukan tekanan langsung pada tempat perdarahan eksternal
• Mengenal perdarahan internal → kebutuhan intervensi dan konsultasi bedah
• Memasang 2 kateter intravena ukuran besar
• Memberikan cairan RL yang dihangatkan dan transfuse darah
• Mencegah hipotermia
Disability
• Menentukan tingkat kesadaran dengan GCS• Menilai pupil : diameter, isokor atau tidak, reaksi terhadap cahaya
• Menilai tanda lateralisasi dan level cedera spinal
Exposure/Environment Control
• Buka pakaian penderita dengan cara digunting• Pasien harus diselimuti untuk mencegah hipotermia
Tambahan Primary survey dan resusitasi
• Monitoring udara ekspirasi dengan monitoring CO2
• Pasang monitor EKG
• Pasang kateter uretra dan NGT kecuali bila ada kontra indikasi; monitoring urin tiap jam
• Pertimbangkan kebutuhan pemeriksaan radiologi (X-ray thorax AP, X-ray pelvis AP, X-ray Cervical lateral)
• Pertimbangkan kebutuhan DPL atau USG abdomen
Secondary Survey
Riwayat AMPLE dan Mekanisme Cedera
(A)llergy, (M)edication, (P)ast Illnes, (L)ast Meal, (E)vents/Environment Kepala dan Maksilofacial
• Evaluasi adanya laserasi, kontusio, fraktur, luka termal
• Re-evaluasi GCS, pupil
• Evaluasi saraf kranial, kebocoran CSF (pada telinga dan hidung)
Vertebra servikalis dan leher
• Evaluasi adanya nyeri, deformitas, bengkak, emfisema subkutis, deviasi trakea
• Auskultasi a. carotis untuk menilai murmur
Thorax
Evaluasi ekspansi dinding thorax, otot bantu nafas, suara nafas dan suara jantung
Abdomen
• Evaluasi trauma tumpul/tajam dan perdarahan internal
• Auskultasi bising usus
• Menilai adanya nyeri tekan, defans muskuler, nyeri tekan lepas, uterus hamil
• Dapat dilakukan foto pelvis/CT Scan abdomen
Perineum/rectum/vagina
• Perineum → kontusio, hematoma, laserasi, perdarahan uretra
• Rektum → tonus sfingter ani, keutuhan dinding rectum, fragmen tulang, posisi prostat
• Vagina → darah, laserasi
Muskuloskeletal
• Inspeksi lengan dan tungkai menilai adanya trauma tumpul/tajam, laserasi, kontusio, deformitas
• Palpasi untuk menilai nyeri tekan, krepitasi, arteri perifer, fungsi sensorik
• Periksa pelvis → fraktur (adanya jejas pada ala ossis illi, pubis, labia, atau skrotum)
• Inspeksi dan palpasi vertebra torakalis dan lumbalis
Neurologis
Re-evaluasi pupil, tingkat kesadaran (GCS), motoric dan sensorik keempat ekstremitas, ada tidaknya tanda lateralisasi
Pertimbangkan untuk dilakukan x-foto vertebra tambahan, CT Scan kepala-vertebra-thorax- abdomen, urografi dengan kontras, angiografi, USG transesofagus, bronkoskopi, esofagoskopi
Pemasangan NGT
Indikasi
• Memasukkan obat/makanan bagi pasien yang sulit menelan
• Dekompresi cairan lambung
• Bilas lambung pada keracunan
Kontraindikasi
Trauma maksilofasial, fraktur basis cranii, varises seofagus
Alat dan Bahan
Bayi 0-5 bulan 8 FG Bayi 6-12 bulan 10 FG Anak 1-3 tahun 10-12 FG
4-7 tahun 12 FG
8-12 tahun 14 FG
>12 tahun & dewasa 16 FG Pemilihan ukuran NGT
Prosedur
• Posisikan pasien
o Bila sadar → setengah berbaring
o Tidak sadar → berbaring, kepala diangkat sedikit atau diberi pengganjal
• Perhatikan cavum nasi apakah tampak polip/ benda asing
• Ukur panjang selang yang akan dimasukkan mulai dari lubang hidung ke daun telinga, lalu dari daun telinga ke processus xiphoideus
• Lubrikasi selang NGT dengan K-Y jelly → masukkan selang perlahan ke dalam cavum nasi
oDorong selang melewati faring dan epiglottis
oBila ada tahanan → instruksikan pasien untuk menelan agar epiglottis terbuka
• Dorong hingga memasuki lambung
• Menilai apakah NGT masuk tepat pada lambung
o Mengisi udara ke dalam spuit → hembuskan secara cepat ke dalam selang NGT → dengarkan dengan stetoskop yang telah diletakkan pada epigastrium (bila mendengar suara pada epigastrium = selang sudah masuk ke lambung)
o Menghubungkan spuit dan selang NGT → aspirasi cairan lambung → ukur pH cairan yang diaspirasi dengan kertas pH
• Melakukan fiksasi NGT dengan plester
Pemasangan Kateter Urine
Indikasi
• Retensi urin
• Monitoring output urin
• Evaluasi urin pada pasien tidak sadar/terbatas pergerakannya
• Evakuasi urin selama prosedur bedah dan pasca bedah
• Irigasi saluran kemih
• Pengambilan sampel urine
Kontraindikasi
Trauma uretra
Alat dan Bahan Jenis Kateter
Kateter Nelaton/Straight catheter)
Kateter tanpa cabang, untuk mengalirkan urin sesaat (1x)
Kateter folley/indwelling catheter)
• Kateter dengan 2 cabang, untuk mengalirkan urin dalam waktu lama
• Cabang digunakan untuk pengembangan balon (menahan kateter tetap pada tempatnya
Kateter three way
Memiliki 3 cabang, 1 cabang tambahan untuk irigasi (pada pasien hematuria/post op prostat)
• Ukuran kateter
o No. 5 → bayi dan anak kecil
o No 8-12 → anak yang lebih besar o No 14-16 → dewasa
• Pada kasus hyperplasia prostat menggunakan kateter Coude
Kateter Coude
Prosedur Pemasangan pada Pasien Laki-laki
• Posisikan pasien dalam posisi spine dan pasang duk steril
• Pegang glans penis ke arah atas dengan satu tangan (tangan yang tidak dominan)
• Lakukan desinfeksi pada penis dan daerah sekitarnya dengan teknik sirkuler (ulang hingga 2-3 kali)
• Lurbrikasi kateter sepanjang 13-18 cm dari ujung kateter dengan jelly steril
• Masukkan foley kateter yang telah dihubungkan
dengan urine bag ke dalam meatus uretra sedikit
demi sedikit
• Setelah folley kateter sudah masuk sebagian besar hingga tersisa bagian percabangan selang kateter → suntikkan 10 cc aquades untuk mengembangkan balon kateter (untuk fiksasi kateter)
• Tarik perlahan kateter urin hingga terjadi tahanan akibat balon
• Fiksasi kateter urin pada abdomen bawah dengan posisi meatus uretra mengarah ke atas
Prosedur Pemasangan pada Pasien Perempuan
• Posisikan pasien dalam posisi dorsal recumbent dan pasang duk steril
• Lakukan desinfeksi dengna kasa betadine → usapkan pada meatus dan labia
• Kasa betadine hanya digunakan sekali dan langsung dibuang (ulang hingga 2-3 kali)
• Buka daerah labia dengan tangan non dominan agar meatus uretra tampak
• Pegang kateter dengan tangan dominan → oleskan jelly pada permukaan kateter sepanjang 3-4 cm dari ujung kateter
• Masukkan folley kateter yang telah dihubungkan dengan urine bag ke dalam meatus uretra sedikit demi sedikit
Posisi Dorsal Recumbent
• Setelah folley kateter sudah masuk sekitar 5-7 cm → tampak urine keluar melalui selang kateter
• Dorong lagi kateter masuk lebih dalam sekitar 3-4 cm lalu suntikkan masuk 10 cc aquades untuk membuat balon kateter mengembang
• Tarik perlahan kateter urin hingga terjadi tahanan akibat balon
• Fiksasi kateter urin pada paha bagian dalam dengan plester
Prosedur Melepas Kateter Urin
• Lepas plester yang memfiksasi kateter pada paha atau perut bawah
• Masukkan spuit kosong ke dalam lubang pengembangan balon kateter → sedot seluruh cairan yang berada dalam balon kateter
• Minta pasien menarik napas → keluarkan
kateter perlahan dari dalam uretra
Rectal Toucher
Prosedur
• Melakukan Informed Consent dan penjelasan prosedur pemeriksaan.
• Melakukan cuci tangan dan memakai Handscoen.
• Posisi pemeriksa → berdiri disebelah kanan pasien.
• Posisi pasien → left lateral (sims) position; pasien terlebih dahulu disuruh berkemih.
• Inspeksi perianal dan perineum (jika ada hemoroid grade 4, tidak dilakukan RT)
o Perianal → menilai adanya fistula perianal, skin tag, fissura, tumor anus dan hemorrhoid o Perineum → meradang atau tidak
• Tonus sfingter ani diobservasi pada saat istirahat dan kontraksi volunter.
o Penderita diminta untuk “mengejan” seperti pada saat defekasi, untuk memperlihatkan desensus perineal, prolapsus hemoroid atau lesi-lesi yang menonjol seperti prolaps rekti dan tumor
• Lubrikasi pada jari telunjuk tangan kanan dengan K-Y jelly dan menyentuh perlahan pinggir anus
• Memberikan tekanan yang lembut sampai sfingter terbuka kemudian jari dimasukkan lurus ke dalam anus, sambil menilai tonus sfingter ani.
• Mengevaluasi
o Ampula rekti → apakah normal, dilatasi atau kolaps
o Mukosa rekti dengan cara memutar jari secara sirkuler → apakah mukosa licin atau berbenjol- benjol, adakah teraba massa tumor atau penonjolan prostat kearah rektum
o Apabila teraba tumor, maka deskripsikan massa tumor tersebut → intra atau ekstralumen, letak berapa cm dari anal verge, letak pada anterior/posterior atau sirkuler, dan konsistensi tumor o Apabila teraba penonjolan prostat deskripsikan → berapa cm penonjolan tersebut, konsistensi,
permukaan, sulcus medianus teraba/tidak, pole superior dapat dicapai/tidak o Apakah terasa nyeri, kalau terasa nyeri sebutkan posisinya
• • Melepaskan jari telunjuk dari anus
• • Memeriksa handscone → apakah ada feses, darah atau lendir
• • Melepaskan handschoen dan membuang ke tempat sampah medis
Syok
Syok hipovolemik → disebabkan hilangnya sirkulasi volume intravaskuler >20-25% akibat dari perdarahan akut, dehidrasi, kehilangan cairan pada ruang ketiga
Kegagalan sirkulasi → menyebabkan perfusi dan penghantaran oksigen di tingkat seluler tidak memadai
→ kebutuhan metabolism jaringan tidak terpenuhi → terjadi gangguan fungsi sel, jaringan, organ
Syok Kardiogenik → akibat kerusakan primer fungsi atau kapasitas pompa jantung untuk mencukupi volume jantung semenit, berkaitan dengan terganggunya preload, afterload, kontraktilitas, frekuensi, atau ritme jantung (infark miokard akut, keracunan obat)
Syok Distributif → akibat menurunnya tonus vaskuler mengakibatkan vasodilatasi arterial, penumpukan vena dan redistribusi aliran darah (syok anafilaksis, syok sepsis, syok neurogenik)
Syok obstruktif → berkaitan dengan terganggunya mekanisme aliran balik darah karena peningkatan tekanan intratorakal atau terganggunya aliran keluar arterial jantung (emboli pulmo, diseksi aorta, HT pulmo, tamponade jantung)
• Diagnosis syok → berdasarkan tanda klinis dari adanya perfusi dan oksigenasi jaringan yang tidak adekuat
• Manifestasi awal → takikardi dan vasokontriksi kutaneus (merupakan respon fisiologis awal pada kehilangan volume)
Syok Hipovolemik
Syok hemoragik Terjadi akibat perdarahan baik yang terlihat langsung (luka) maupun tersembunyi (occult bleeding)
Syok Non hemoragik Akibat hilangnya cairan tubuh total dan keluarnya cairan
intravaskuler ke kompartemen ekstravaskular atau interstitial (luka
bakar, muntah, diare)
KELAS I KELAS II KELAS III KELAS IV KEHILANGAN DARAH SAMPAI 750 CC 750-1500 CC 1500-2000 CC > 2000 CC
% VOLUME DARAH SAMPAI 15% 15% - 30% 30% - 40% > 40%
DENYUT NADI < 100 > 100 > 120 > 140
TEKANAN DARAH Normal Menurun Menurun Menurun
TEKANAN NADI Normal atau Naik Menurun Menurun Menurun
FREKUENSI PERNAFASAN
14 -20 20 - 30 30 - 40 > 35
PRODUKSI URINE (ml/jam)
> 30 20-30 5-15
Tidak Berarti
STATUS MENTAL
Sedikit Cemas Agak Cemas Cemas, Bingung Bingung, lesu (lethargic) PENGGANTIAN
CAIRAN (Hukum 3:1)
KRISTALOID KRISTALOID KRISTALOD & DARAH KRISTALOID & DARAH
Perkiraan Kehilangan Darah
Manajemen Inisial Syok Hemoragik
AIRWAY – BREATHING – CIRCULATION + HEMORRHAGE CONTROL – DISABILITY - EXPOSURE
Dekompresi Memasukkan tube ke dalam lambung melalui hidung/mulut dan menghubungkan dengan suction untuk mengurangi distensi lambung (mengeluarkan isi lambung)
Kateterisasi Urin Pemeriksaan rutin pada hematuria dan evaluasi perfusi ginjal dengan monitoring produksi urin
Jalur Akses Vena Pemasangan 2 kateter intravena perifer ukuran besar (minimal 16G untuk dewasa); dapat dilakukan akses vena sentral bila dibutuhkan
Resusitasi Cairan • Cairan inisial dengan cairan elektrolit isotonic yang dihangatkan (RL atau saline normal) – Dewasa 1-2 liter, Anak-anak 20 ml/kg (bolus)
• Observasi respon pasien selama pemberian cairan
Respon Pasien • Respon adekuat → ditandai dengan tekanan darah dan frekuensi nadi kembali normal
• Produksi urin 0,5 ml/kg/jam (dewasa), 1 ml/kg/jam (anak anak), 2 ml/kg/jam (anak <1 tahun)
Keseimbangan Asam Basa
• Pada kondisi awal syok hipovolemik → alkalosis respiratorik akibat takipneu → seringkali diikuti asidosis metabolic ringan
• Asidosis metabolic berat dapat terjadi akibat syok berat atau berkepanjangan
• Perlu dilakukan pemeriksaan asam basa dan/atau laktat
Keterampilan Dasar Bedah
Instrumen Bedah – Instrumen Pemotong
Pisau Bedah
Fungsi • Membuat insisi pada kulit/jaringan
• Memisahkan jaringan ikat
Mata pisau
Gagang Scalpel
Cara memasang mata pisau
• Pegang mata pisau dengan needle holder/klem → masukkan ke dalam gagang scalpel
• Jangan memegang mata pisau dengan tangan
Cara memegang scalpel
• Dipegang seperti memegang pisau dapur
• Tekanan jari telunjuk menentukan kedalaman insisi
• Telunjuk dan ibu jari tangan kiri dapat dipakai untuk fiksasi kulit
• Pisau lebih mengarah ke horizontal
Gunting
Fungsi • Memotong jaringan
• Diseksi jaringan secara tumpul
• Memotong jahitan/alat bantu membuka balutan luka Jenis Gunting
Gunting Mayo Gunting Metzenbaum Gunting Runcing Gunting Balutan
Cara memegang gunting
• Jari tidak boleh masuk lebih dari satu phalanx
• Saat memotong benang → gunting harus dimiringkan sehingga dapat terlihat panjang benang yang tertinggal
• Bila menggunakan gunting bengkok → ujungnya harus terlihat
Benar Salah
Instrumen Bedah – Instrumen Pemegang
Klem/Hemostat Fungsi
• Memegang jaringan
• Diseksi tumpul jaringan
• Menjepit pembuluh darah untuk menghentikan perdarahan
Jenis
Pean Kocher
Cara Membuka Klem
• Jari tidak boleh masuk lebih dari satu phalanx
• Gerakan pembuka merupakan gerakan yang berlawanan
dari ibu jari dan jari tengah
Pinset/Thumb Forceps
Fungsi Memegang jaringan Jenis
Memegang jaringan subkutis, otot, fascia Pinset bergigi/sirurgis
Pinset tak bergigi/anatomis Memegang mukosa
Cara memegang pinset
• Pinset dipakai dengan prinsip memegang sumpit (pinset merupakan perpanjangan dari telunjuk dan ibu jari)
• Biasanya dipegang tangan kiri
• Selama pembedahan sebaiknya pinset tidak dilepas
• Pinset disimpan di tangan kiri dengan menjepit menggunakan jari manis dan kelingking → ibu jari, telunjuk, dan jari tengah bebas bekerja
Needle Holder
Fungsi Memegang jarum Prinsip
• Jarum tidak boleh dipegang dengan jari
• Jarum dipegang pada 1/3 pangkal (1-2 mm) dari ujung needle holder
Pronasi
Menusuk dan mengambil jarum
Midposisi Supinasi
Mengambil jarum siap pakai
Posisi jarum pada needle holder
Cara memutar posisi jarum dari posisi forehand ke backhand
• Pinset diletakkan di tangan kiri, needle holder di tangan kanan
• Putar tangan kiri ke arah supinasi dan tangan kanan ke arah pronasi
Jarum harus memasuki jaringan dengan sudut 90 derajat
Needle holder Klem
Perbedaan permukaan needle holder dan klem
Alat dan Bahan – Jarum Jahit
Berdasarkan kelengkungan Jarum lengkung
• Kelengkungan ditentukan menurut kedalaman jaringan
• Jarum yang sangat melengkung digunakan untuk luka yang lebih dalam
• Contoh : ½ lingkaran (paling umum), ¼ lingkarang (untuk bedah mikro), 3/8 lingkaran, 5/8 lingkaran
Jarum lurus J Shape Compound curve
Berdasarkan Mata Jarum Jarum traumatik
• Memiliki mata untuk memasukkan benang di bagian ujung tumpulnya → benang dapat diganti
• Menghasilkan lubang tusukan yang lebih besar Jarum atraumatik • Tidak memiliki mata
• Ujung jarum langsung berhubungan dengan benang
• Menghasilkan lubang tusukan yang halus
Jarum traumatik
Jarum atraumatik
Circular Cutting
Berdasarkan Mata Jarum
Jarum bermata bulat (circular) Untuk menjahit otot Jarum tajam (cutting) Untuk menjahit kulit
Alat dan Bahan – Benang Jahit
Berdasarkan bahan dasar
Bahan dasar Alami
• Terbuat dari hewan (catgut) atau tumbuhan (sutera)
• Absorbsi secara enzimatik → menimbulkan reaksi inflamasi jaringan
Sintetis
• Nylon, polyglactin, polyglicolic
• Absorbsi secara hidrolisis → tidak menyebabkan reaksi inflamasi
Kemampuan diserap
Absorbable
Perlu mempertimbangkan waktu untuk wound support (diharapkan luka sudah
menyatu ketika benang terserap)
Non-absorbable
Dapat tinggal dan menjadi benda asing dalam tubuh
Struktur Monofilamen
Permukaan halus, gesekan minimal Lebih lemah dibandingkan multifilament,
lebih kaku
Polifilamen
Kuat, mudah disimpul
Dapat menimbulkan trauma pada jaringan, mudah infeksi
Contoh Jenis Benang Jahit
Keterangan Kemasan Jarum Atraumatik
Pemilihan Material dan Ukuran Benang Lokasi Jahitan Dalam
(absorbable)
Jahitan Kulit
Kulit Kepala 3/0 hingga 4/0 4/0 hingga 5/0 Kelopak Mata 5/0 hingga 7/0 6/0 hingga 7/0 Wajah 3/0 hingga 5/0 5/0 hingga 6/0 Leher 2/0 hingga 4/0 4/0 hingga 5/0 Tubuh 2/0 hingga 3/0 2/0 hingga 4/0 Ekstremitas 2/0 hingga 4/0 3/0 hingga 5/0 Tangan & kaki 3/0 hingga 5/0 4/0 hingga 5/0 Telapak kaki 2/0 hingga 4/0 2/0 hingga 4/0
Lokasi Ukuran
Fascia 2/0 hingga 1 Otot 3/0 hingga 0 Kulit 2/0 hingga 6/0 Lemak 2/0 hingga 3/0 Hepar 2/0 hingga 0
Ginjal 4/0
Pankreas 3/0
Lokasi Ukuran
Usus halus 2/0 hingga 3/0 Usus besar 4/0 hingga 0 Tendo 3/0 hingga 5/0 Kapsul sendi 2/0 hingga 4/0 Peritoneum 2/0 hingga 3/0 Bedah mikro 2/0 hingga 4/0
Teknik Anestesi Lokal
Infiltrat Anestesi
Dilakukan secara intrakutan/subkutan
Lesi kecil Lesi besar
Prosedur anestesi infiltrasi mengelilingi lesi
Injeksi obat anestesi melalui sisi luka
Blok Nervus
Teknik Digital Blok
Teknik blok saraf regional
Nervus Radialis
Nervus Ulnaris
Nervus Medianus
Nervus Tibialis Posterior
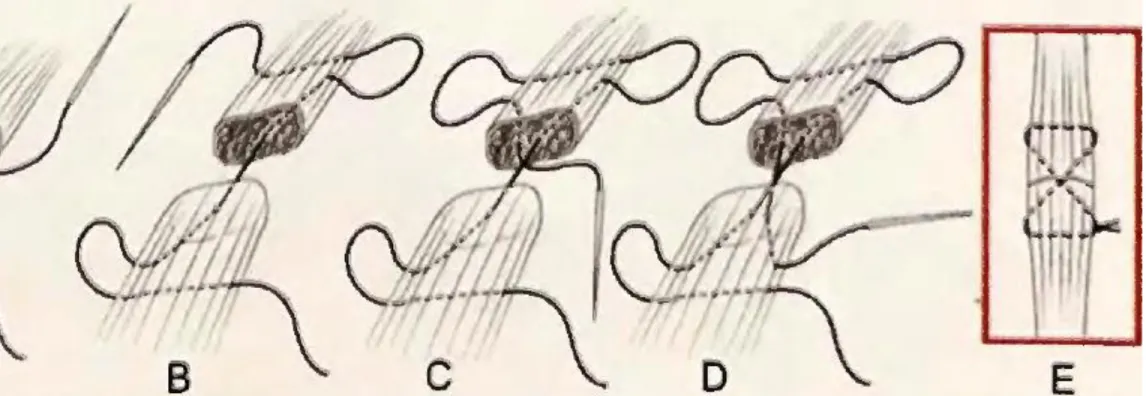
Teknik Penjahitan Luka
Simple Interrupted Jarum masuk ke dalam kulit yang membentuk sudut yang melewati dermis dalam → keluar ke titik yang berlainan
Cara penjahitan luka
Jarum masuk ke dalam kulit yang membentuk sudut yang melewati dermis dalam → keluar ke titik yang berlainan
Continuous Suture
Menggunakan satu benang untuk seluruh panjang luka
Jahitan Matras
• Bila memerlukan pertautan tepi luka yang tepat
• Luka tertutup rapat hingga ke dasar luka
Matras Horizontal
Matras Vertikal
Jahitan Subkutikuler
• Jahitan jelujur yang dibuat pada jaringan subkutis tepat dibawah dermis
• Benang jahit tidak terlihat → jahitan tampak lebih rapi
• Hasil akhir jahitan → benang tidak tampak di permukaan, bekas jahitan tampak sebagai garis lurus
Jahitan Dalam
• Bertujuan untuk mengurangi tegangan pada luka dan menutup dead space
• Jarum pertama kali dimasukkan pada daerah dasar luka pada satu sisi luka → jarum dikeluarkan lebih ke atas (dibawah dermal- epidermal junction)
• Jarum kemudian dimasukkan di bawah dermal-epidermal junction pada sisi luka yang berlawanan → jarum dikeluarkan pada daerah dasar luka
• Hasil simpul berada di dasar luka
• Penjahitan dilakukan kembali pada bagian epidermis untuk menutup luka dengan sempurna
Figure of Eight Digunakan untuk menjahit tendon
Teknik Ekstraksi Kuku
Parsial Total
Indikasi
• Onikokriptosis (ingrown nail)
• Onikomikosis
• Paronikia kronik dan berulang
• Trauma kuku
Alat dan Bahan Spuit, lidokain, nail elevator, gunting, karet, hemostat lurus, alcohol dan kapas, kasa steril, perban, larutan povidon iodine
Prosedur
1. Menyiapkan alat dan bahan, informed consent, cuci tangan 2. Melakukan desinfeksi kuku dan anestesi lokal
3. Memasang tourniquet pada jari (gambar A)
4. Gunakan nail elevator untuk mengangkat bagian kuku yang ingin diekstraksi
Prosedur
5. Gunting bagian kuku yang telah diangkat
6. Gunakan hemostat untuk memegang bagian kuku yang akan diekstraksi → lakukan pengangkatan kuku dengan gerakan memutar ke arah medial/lateral
7. Lepaskan tourniquet, bersihkan bagian atas jari yang kukunya telah diangkat dengan larutan salin 8. Letakkan antibiotic ointment di atas luka atau menggunakan kasa yang mengandung antibiotic
(sofratulle) → tutup dengan kasa steril 9. Lakukan pembalutan luka
Bedah Thorax
Adalah akumulasi darah pada rongga pleura.
Terbagi menjadi :
• Minimal : <300 ml
• Moderate : 300-1500 ml
• Massive : >1500 ml
DIAGNOSIS
Yang menjadi kegawatan pada hemothorax adalah massive hemothorax.
I : Gerakan dada asimetris, yang lesi tertinggal, RR meningkat Pa : Stem fremitus meningkat
Pe : Redup, pada masif sampai costa II Aus : SDV menurun/hilang
Gejala lain : Terdapat tanda-tanda syok → diatasi terlebih dahulu
Tatalaksana utama : WSD!
Hemothorax
Tension Pneumothorax
• Terjadi ketika trauma membuat luka yang bekerja seperti katup. Sehingga membuat tekanan dalam cavum
pleura>tekanan udara luar.
• Gejala khas :
• Peningkatan JVP
• Shock
• Sesak nafas
• Deviasi trakea
Terapi : Needle thoracocentesis/thoracostomy dilanjutkan pemasangan chest tube.
Needle Thoracocentesis
Tindakan awal untuk penyelamatan tension pneumothorax 1. Identifikasi thorax penderita dan status respirasi
2. Berikan oksigen aliran tinggi dan ventilasi sesuai kebutuhan
3. Identifikasi sela iga II linea midklavikula di sisi tension pneumothorax 4. Asepsis dan antisepsis dinding dada
5. Anestesi lokal bila penderita sadar atau keadaan memungkinkan
6. Posisikan penderita dalam keadaan tegak bila sudah menyingkirkan fraktur servikal
7. Pertahankan Luer-Lok di ujung distal kateter, insersi jarum kateter (panjang 3-6 cm) ke kulit secara langsung tepat di atas iga ke dalam sela iga
8. Tusuk pleura parietal
9. Pindahkan Luer-Lok dari kateter dan dengar keluarnya udara ketika jarum masuk pleura parietal → menandakan tension pneumothorax telah diatasi
10. Pindahkan jarum dan ganti Luer-Lok di ujung distal kateter → tinggalkan kateter plastik di tempatnya, ditutup dengan plester
11. Siapkan chest tube (bila perlu) → harus dipasang setinggi putting susu anterior linea midaxillaris pada hemithorax yang terkena
12. Hubungkan chest tube dengan WSD dan cabut kateter yang digunakan untuk dekompresi tension pneumothorax
13. Lakukan rontgen thorax
Insersi Chest Tube
1. Tentukan tempat insersi, biasanya setinggi putting (sela iga V) anterior linea midaksilaris pada area yang terkena
2. Siapkan pembedahan dan tempat insersi ditutup dengan kain 3. Anestesi lokal kulit dan periosteum iga
4. Insisi transversal 2-3 cm pada tempat yang telah ditentukan dan diseksi tumpul melalui jaringan subkutan, tepat diatas iga (gambar C)
5. Tusuk pleura parietal dengan ujung kelm dan masukkan jari ke dalam tempat insisi untuk mencegah melukai organ yang lain dan melepaskan perlekatan (gambar D-G)
6. Klem ujung proksimal tube torakostomi dan dorong tube ke dalam rongga pleura sesuai panjang yang diinginkan (gambar H)
7. Cari adanya “fogging” pada chest tube pada saat ekspirasi atau dengarkan aliran udara
8. Sambungkan ujung tube torakostomi ke WSD → jahit tube di tempatnya → tutup dengan plester 9. Lakukan pemeriksaan x-foto thorax
Komplikasi Pemasangan Chest Tube
• Laserasi organ intrathorax
• Infeksi pleura (empyema)
• Kerusakan saraf intercostal, arteri, vena
• Posisi chest tube yang keliru
• Lepasnya chest tube dari dinding dada/dari sambungan dengan WSD
• Pneumothorax persisten (kebocoran di kulit sekitar chest tube/WSD)
• Emfisema subkutis (pada daerah insersi)
• Pneumothorax rekuren setelah pencabutan tube
• Gagalnya paru untuk mengembang kaibat plak bronkus → perlu bronkoskopi
• Reaksi anafilaktik obat anestesi/premedikasi
Open Pneumothorax
• Etiologi : adalah pneumothorax yang diakibatkan oleh adanya luka penetrasi pada rongga thorax.
• Adanya : “mediastinal flutter” dan “sucking wound”
Khas pada pemeriksaan fisik : adanya luka yang menyebabkan mekanisme ventil.
Terapi : Occlusive dressing tape in 3 sides
.Flail Chest
• Fraktur pd 2 tempat pada 1 costae ataupun
fraktur mengenai 3 costae yang berturutan baik pada anterior maupun lateral.
• Gejala Khas :
• Paradoxal breathing
• Severe respiratory distress
• Nyeri >>, krepitasi pada palpasi rongga thorax (tanda fraktur)
• Bisa sianosis, takikardi bahkan dapat gagal jantung.
• Terapi : ABCDE, ventilasi dan oksigenasi adekuat
serta anti-nyeri.
Pungsi Pleura
Indikasi • Mengambil specimen cairan pleura untuk pemeriksaan analisa, mikrobiologi, sitologi
• Mengatasi gangguan respirasi akibat penumpukan cairan dalam rongga pleura
Tindakan invasive dengan inseri jarum ke dinding thorax → mengeluarkan cairan dari rongga pleura
Kontraindikasi • Trombositopenia <20.000/mm3
• Gangguan koagulasi : PT-APTT memanjang >1,5, dalam terapi antikoagulan
• Batuk/cegukan yang tidak terkontrol Alat dan Bahan • Sarung tangan steril
• Spuit 5 cc dan 50 cc
• Kateter vena no. 16
• Three way stopcock
• Kantung darah kosong
• Lidocain 2%
• Alkohol 70%
• Betadine
• Kasa steril
• Plester
• Tabung/spuit untuk pemeriksaan spesimen
Prosedur
1. Pasien dalam posisi duduk bila memungkinkan atau setengah duduk, menghadap sandaran kursi dengan lengan berada di atas sandaran kursi.
2. Memberi tanda daerah yang akan dipungsi di linea aksilaris posterior → tempat insersi di bawah batas redup (ruang intercosta)
3. Desinfeksi dengan kasa steril yang diberi betadine, lalu ulangi dengan alkohol 70%
4. Pasang duk steril dengan lubang pada tempat yang akan dipungsi
5. Anastesi lokal dengan lidocain 2% 2-4 cc dengan spuit 5 cc → diinfiltrasikan anestesi lokal intradermal, tunggu sesaat kemudian lanjutkan ke arah dalam hingga terasa jarum menembus pleura
• Jika jarum telah menembus rongga pleura → aspirasi di dalam kavum pleura sampai spuit penuh, kemudian spuit dicabut
• Luka bekas tusukan segera di tutup dengan kasa betadine.
• Tusukkan kateter vena nomor 16 di tempat tusukan jarum anastesi lokal dan apabila telah menembus pleura → maindrain (piston) jarum dicabut.
• Sambungkan bagian pangkal jarum dengan threeway stopcock (stopkran) dan spuit 50 cc (untuk aspirasi) → dilakukan aspirasi sampai cairan memenuhi spuit 50 cc.
• Ujung threeway stopcock yang lain dihubungkan dengan kantung darah (untuk pembuangan)
• Dilakukan penutupan kran aliran threeway stopcock ke rongga pleura
• Cairan dalam spuit dibuang melalui aliran kantung darah
• Kran threeway stopcock kembali di putar ke arah rongga pleura dan dilakukan aspirasi kembali 50 cc → dilakukan evakuasi sampai jumlah cairan maksimal 1500 cc
• Setelah selesai evakuasi kateter vena dicabut dan luka bekas tusukan ditutup dengan kasa steril yang telah diberi betadine
Ringkasan Trauma Thorax
Hemothorax Flail Chest Open
Pneumothora x
Tension
Pneumothorax
Tamponade jantung
Gejala khas Sesak, apabila
berat dapat disertai shock.
Nafas paradoxal Sucking wound
Deviasi trachea, peningkatan JVP, dapat syok
obstruktif.
Peningkatan JVP
PF Perkusi : PEKAK Tanda fraktur tulang iga
Ventil
mechanism
Deviasi trachea, peningkatan JVP
Peningkatan JVP, hipotensi, suara jantung menjauh X-foto Radio-opak Fraktur 3 costae
berturutan/2 garis dalam 1 iga
Radioluscent Radioluscent, deviasi trachea
Small heart sign
Tatalaksana Resusitasi (apabila ada) + WSD
Supportif + rujuk untuk fiksasi
Plaster 3 sisi Needle
thoracostomy
Pericardiocentesis
Skenario Kasus
Kasus 1
• Anamnesis: Laki-laki 26 tahun, dibawa ke UGD RS karena kecelakaan lalu lintas 30 menit yang lalu. Pasien menaiki motor dan ditabrak oleh truk. Setelah kejadian pasien sangat kesakitan dan berangsur-angsur tidak sadarkan diri
• Pem. Fisik :
• TTV : TD 70/40, Nadi 140x, RR 35x/menit, T 36,5 C.
• Pemeriksaan Fisik : akral dingin, CRT >2’’ .
• Pemeriksaan status lokalis didapatkan fraktur terbuka femur dekstra.
• Dipasang kateter tidak ada urin yang keluar
Diskusi Kasus
a. Hubungan anamnesis dan pemeriksaan fisik thd kemungkinan kasus pasien
b. Diagnosis dan Diagnosis banding c. Perbedaan jenis-jenis shock
d. Tatalaksana
Kasus 2
• Anamnesis: Seorang laki-laki, 20 tahun, dibawa ke IGD setelah mengalami kecelakaan motor. Pasien merasakan sesak nafas yang sangat hebat, dan perlahan mengalami penurunan kesadaran. Saat kecelakan, dada pasien terbentur oleh stang sepeda motor sampai terluka
• Tanda-tanda vital: TD 80/60, HR 130 x/menit, RR 40 x/menit.
• Pemeriksaan fisik: pemeriksaan thorax tampak pengembangan dada
asimetris, taktil fremitus menurun pada paru kanan, perkusi
hipersonor pada paru kanan. JVP meningkat (+).
Diskusi Kasus
a. Hubungan anamnesis dan pemeriksaan fisik thd kemungkinan kasus pasien
b. Pemeriksaan Penunjang? Apa hasil yang diharapkan c. Diagnosis dan Diagnosis banding
d. Tatalaksana