HUBUNGAN JUMLAH NETROFIL DENGAN NILAI ENZIM JANTUNG DAN KEJADIAN KLINIS KARDIOVASKULAR MAYOR SELAMA PERAWATAN DI
RUMAH SAKIT PADA PASIEN PENDERITA INFARK MIOKARD AKUT ELEVASI ST SEGMEN DI RUMAH SAKIT UMUM HAJI ADAM MALIK MEDAN
TESIS MAGISTER
Oleh
ARFIAN AMIN NASUTION NIM: 117041019
DEPARTEMEN KARDIOLOGI DAN KEDOKTERAN VASKULAR FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA MEDAN
HUBUNGAN JUMLAH NETROFIL DENGAN NILAI ENZIM JANTUNG DAN KEJADIAN KLINIS KARDIOVASKULAR MAYOR SELAMA PERAWATAN DI
RUMAH SAKIT PADA PASIEN PENDERITA INFARK MIOKARD AKUT ELEVASI ST SEGMEN DI RUMAH SAKIT UMUM HAJI ADAM MALIK MEDAN
TESIS MAGISTER
Diajukan sebagai salah satu syarat untuk memperoleh Gelar Magister Kedokteran Klinik Kardiologi dan Kedokteran Vaskular pada
Fakultas Kedokteran Universitas Sumatera Utara
Oleh
ARFIAN AMIN NASUTION NIM: 117041019
DEPARTEMEN KARDIOLOGI DAN KEDOKTERAN VASKULAR FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA MEDAN
Judul Tesis : Hubungan Jumlah Netrofil Dengan Nilai Enzim Jantung Dan
Kejadian Klinis Kardiovaskular Mayor Selama Perawatan Di
Rumah Sakit Pada Pasien Penderita Infark Miokard Akut Elevasi
ST Segmen Di Rumah Sakit Umum Haji Adam Malik Medan
Nama Mahasiswa : Arfian Amin Nasution
NIM : 117041019
Program Studi : Magister Kedokteran Klinik Kardiologi dan Kedokteran Vaskuler
Tanggal : 17 Desember 2014
Menyetujui
Pembimbing I Pembimbing II
Dr. dr. Zulfikri Mukhtar, Sp.JP(K)
NIP. 195610261983121001 NIP.196203211988021002 dr. Nizam Zikri Akbar, Sp.JP(K)
Mengetahui / Mengesahkan
Ketua Departemen / Ketua Program Studi/
SMF Ilmu Penyakit Jantung SMF Ilmu Penyakit Jantung
FK-USU / RSUP HAM Medan FK-USU/RSUP HAM Medan
Prof. dr. A. Afif Siregar, Sp.A(K), Sp.JP(K) Dr. dr. Zulfikri Mukhtar, Sp.JP(K)
NIP. 195004161977111001 NIP. 195610261983121001
HALAMAN PERNYATAAN ORISINALITAS
Tesis ini adalah hasil karya penulis sendiri, dan semua sumber baik yang dikutip maupun dirujuk telah penulis nyatakan dengan benar
Nama : Arfian Amin Nasution
NIM : 117041019
ABSTRAK
Latar Belakang : Netrofil secara cepat akan dilepas ke sirkulasi pada keadaan stress akut seperti infark miokard akut, diikuti segera dengan peningkatan enzim jantung (CKMB dan Troponin-T).
Tujuan : Penelitian ini bertujuan untuk menilai korelasi antara jumlah netrofil dan enzim jantung (CKMB dan Troponin-T), dan juga menilai jumlah netrofil sebagai prediktor kejadian klinis kardiovaskular mayor (KKvM) selama perawatan di rumah sakit pada pasien dengan infark miokard akut elevasi ST segmen (IMAEST).
Metode : Penelitian dengan desain retrospektif pada 42 pasien dengan diagnosis IMAEST dengan onset ≤24 jam. Nilai netrofil dibagi berdasarkan kuartil: netrofil <10x103/µL (n=7), netrofil 10-11,8 x103/µL (n=14), netrofil 11,9-14,2 x103/µL (n=11), dan netrofil >14,2 x103
Hasil : Jumlah netrofil memiliki korelasi sedang dengan CKMB (r=0,533, p<0,0001) dan dengan troponin-T (r=0,476, p<0.001). Jumlah netrofil yang tinggi berhubungan dengan jumlah kejadian KKvM selama perawatan di rumah sakit yang lebih besar (Q
/µL(n=10). Kemudian dievaluasi kejadian KKvM yang terdiri dari kematian, syok kardiogenik, gagal jantung akut dan VT/VF selama perawatan di rumah sakit.
4vsQ1=80%vs28%), dan mortalitas (Q4vsQ1=20%vs0%) dibandingkan dengan jumlah
netrofil yang lebih rendah. Pada uji univariat, jumlah netrofil yang tinggi (>11,8x103/µL) berhubungan dengan kejadian KKvM selama perawatan yang lebih tinggi (OR=4,063, p=0.03) dibandingkan dengan jumlah netrofil yang lebih rendah (≤11,8x10 3
Kesimpulan : Jumlah netrofil berkorelasi positif sedang dengan enzim jantung (CKMB dan troponin-T) pada pasien IMAEST onset ≤ 24 jam. Jumlah netrofil juga merupakan penanda yang bermanfaat untuk memprediksi kejadian KKvM (mortalitas, syok kardiogenik, gagal jantung akut, VT/VF) selama perawatan di rumah sakit pada pasien IMAEST.
/µL). Pada uji multivariat, hanya jumlah leukosit yang merupakan prediktor independen kejadian KKvM selama perawatan di rumah sakit (OR=9,711, p=0,014).
ABSTRACT
Background : Neutrophils are rapidly release into the circulation upon acute stress such as acute myocardial infarction (AMI), followed by increase of cardiac enzymes (CKMB and troponin-T).
Aims : This study aimed to assessed the correlation between neutrophil count and cardiac enzyme (CKMB and troponin-T), and also assessed neutrophil count as a predictor of major in-hospital events in patients admitted for an ST segment elevation myocardial infarction (STEMI).
Methods : This was a retrospective study in patients admitted for STEMI with onset ≤24 hours. We enrolled the laboratory results of 42 STEMI patients. The patients were divided into quartiles according to neutrophil count: neutrophil <10x103/µL (n=7), neutrophil 10-11,8x103/µL (n=14), neutrophil 11,9-14,2x103/µL (n=11) and neutrophil >14,2x103
Result : Neutrophil count have a reasonable positive correlation with CKMB (r=o,533, p<0,0001) and with troponin-T (r=0,476, p<0,001). The high neutrophil count was associated with a significantly higher rate of in-hospital MACE (Q
/µL (n=10). We evaluated the incidence of major adverse cardiac events (MACE), a composite of all cause of death, cardiogenic shock, acute heart failure and VT/VF during hospitalization.
4vsQ1=80%vs28%), and in-hospital
death (Q4vsQ1=20%vs0%) compared to the low neutrophil count. In the univariable model,
high neutrophil count (>11,8x103/µL) was associated with higher rate of in-hospital MACE (OR=4,063, p=0.03) compared to the low neutrophil count (≤11,8x10 3
Conclusion : Neutrophil count have a reasonable positive correlation with cardiac enzymes (CKMB and troponin-T) in patients with STEMI onset ≤24 hours. Neutrophil count is also a useful marker to predict in-hospital MACE (mortality, cardiogenic shock, acute heart failure, VT/VF) in patient with STEMI onset ≤24 hours.
/µL). in the multivariable model, only leukocyte was an independent predictor of in-hospital MACE (OR=9,711,p=0,014).
UCAPAN TERIMA KASIH
Puji syukur kepada Tuhan yang Maha Esa atas segala Rahmat yang telah
diberikanNya sehingga penulis dapat menyelesaikan tesis ini.
Tesis akhir ini dibuat untuk memenuhi persyaratan dan merupakan tugas akhir
Program Pendidikan Magister Ilmu Penyakit Jantung dan Pembuluh Darah di Fakultas
Kedokteran Universitas Sumatera Utara/Rumah Sakit Umum Pusat Haji Adam Malik Medan.
Pada kesempatan ini perkenankanlah penulis menyatakan penghargaan dan ucapan
terima kasih yang sebesar-besarnya kepada :
1. Rektor Universitas Sumatera Utara, Dekan Fakultas Kedokteran Universitas Sumatera
Utara, dan Ketua TKP PPDS I Fakultas Kedokteran Universitas Sumatera Utara yang
telah memberikan penulis kesempatan untuk mengikuti Program Pendidikan Magister
Ilmu Penyakit Jantung dan Pembuluh Darah di Fakultas Kedokteran Universitas
Sumatera Utara
2. Prof.dr.Abdullah Afif Siregar, SPJP(K), SpA(K), selaku Ketua Departemen Ilmu
Penyakit Jantung dan Pembuluh Darah Fakultas Kedokteran Universitas Sumatera
Utara/RSUP Haji Adam Malik Medan di saat penulis melakukan penelitian yang telah
memberikan penulis kesempatan untuk mengikuti Program Pendidikan Spesialis Ilmu
Penyakit Jantung dan Pembuluh Darah di Fakultas Kedokteran Universitas Sumatera
Utara.
3. Dr. dr. Zulfikri Mukhtar, SpJP(K) serta dr.Nizam Akbar, SpJP(K) selaku Ketua dan
Sekretaris Program Studi PPDS Ilmu Penyakit Jantung dan Pembuluh Darah Fakultas
Kedokteran Universitas Sumatera Utara serta sebagai pembimbing penulis dalam
penyusunan tesis ini yang dengan penuh kesabaran membimbing, mengoreksi, dan
memberikan masukan-masukan berharga kepada penulis sehingga tulisan ini dapat
diselesaikan.
4. Guru-guru penulis : Prof.dr.T.Bahri Anwar, SpJP(K); Prof.dr.Sutomo Kasiman,
SpPD, SpJP(K); Prof.dr.Abdullah Afif Siregar, SpA(K), SpJP(K); Prof.dr.Harris
Hasan, SpPD, SpJP(K); Alm. dr. Maruli T Simanjuntak SpJP(K); dr.Nora C Hutajulu
SpJP(K); Dr. dr. Zulfikri Mukhtar SpJP(K); dr.Isfanuddin Nyak Kaoy, SpJP(K);
dr.P.Manik, SpJP(K); dr.Refli Hasan, SpPD, SpJP(K); dr.Amran Lubis, SpJP(K);
dr.Nizam Akbar, SpJP(K); dr.Zainal Safri, SpPD, SpJP; dr.Andre Ketaren, SpJP(K);
dr.Andika Sitepu SpJP(K); dr.Anggia Chairudin Lubis SpJP; dr.Ali Nafiah Nasution,
SpJP, dr. Abdul Halim Reynaldo SpJP serta guru lainnya yang tidak dapat penulis
sebutkan satu persatu, yang telah banyak memberikan masukan selama mengikuti
Program Pendidikan Magister Ilmu Penyakit Jantung dan Pembuluh darah
5. Direktur Rumah Sakit Umum Pusat Haji Adam Malik Medan yang telah memberikan
kesempatan, fasilitas dan suasana kerja yang baik sehingga penulis dapat mengikuti
Program Pendidikan Spesialis Ilmu Penyakit Jantung dan Pembuluh Darah
6. Ketiga sahabat karib satu angkatan penulis dr.Syaifullah, dr. Joy, dr. Sanny yang telah
banyak memberikan dukungan moril dan bantuan tenaga dalam pengerjaan tesis ini.
7. Rekan-rekan sejawat anggota Kelakar Medan (dr. Henry Panjaitan, Sp.JP, dr. Mutiara
Simanjuntak, Sp.JP, dr. Tawanita, Sp.JP, dr. Triadi Mylano, Sp.JP, dr. Evi Supriadi,
Sp.JP, dr.Artha, Sp.JP, dr. Rosmaliana, Sp.JP, dr. T. Winda Sp.JP, dr. Yuke Sarastri,
Sp.JP, dr. Rinelia Sp.JP, dr.Bob T. H, Sp.JP, dr. T. Realsyah, Sp.PD,Sp.JP, dr.Indah,
dr.Vivi, dr.Blessdova, dr.Zulfahmi, dr.Erwin, dr.Hasinah, dr.Novia, dr.Ary, dr.Tina,
dr.Dika, dr.Zunaedi, dr.Efrida, dr.Riri, dr.Komaria, dr.Jaya, dr.Yani, dr.Kartika, dr.
Zulfan, dr. Marwan, dr. Theresia, dr. Masta, dr. Herman, dr. Dicky, dr. Akhmad, dr.
Andrico, dr. Sheila, dr. Kemuning, dr. Roni, dr. T. Fauzan, dr. Nenny, dr. Aldino, dr.
Yuni dan dr. Yusrina yang telah memberikan dukungan dalam hal pengumpulan
subjek penelitian dan pemantauan klinis selama subjek dirawat di rumah sakit.
8. Para perawat CVCU dan RIC, Ahmad Syafi’i, Zulkarnaen serta Nanda yang telah
membantu terselenggaranya penelitian ini, terutama dalam hal pengumpulan sampel.
9. Kedua orang tua penulis, Prof. dr. Burhanuddin Nst, Sp.PK(K) dan Siti Asmawati
Lubis, yang selama ini telah memberikan dukungan baik moril dan materi serta doa
dan nasihat yang tulus agar penulis tetap semangat, sabar dan tegar dalam mengikuti
pendidikan sampai selesai.
10.Mertua penulis Isfandi Mangasa Nst, SE dan Reni Andriani Pulungan, yang selama
ini mendukung penulis dalam menyelesaikan pendidikan ini.
11.Istri penulis Hilda Syarika Nst, ST yang selalu mendukung penulis dalam segala hal,
memberikan semangat, mendukung setiap visi misi kehidupan penulis, dan
mendukung penulis untuk menyelesaikan pendidikan magister ini.
12.Kepada kakak dan adik penulis, dr. Syafrizal Amin Nst, dr. Malayana Rahmita Nst,
Sp.PK, Fakhri Amin Nst; serta seluruh keluarga besar penulis yang tidak dapat
disebutkan satu persatu, yang telah memberikan dukungan doa, moril dan materi
Semoga Tuhan Yang Maha Pengasih membalas semua jasa dan budi baik mereka
yang telah membantu penulis dalam menyelesaikan penelitian ini.
Akhirnya penulis mengharapkan agar penelitian dan tulisan ini kiranya dapat
bermanfaat bagi kita semua. Amin Ya Rabbal Alamin.
Medan, Desember 2014
DAFTAR ISI
Halaman
Lembar Pengesahan... i
Lembar Pernyataan Orisinalitas ... ii
Abstrak... iii
Abstract ... iv
Ucapan Terima Kasih ... v
Daftar Isi ... viii
Daftar Gambar ... x
Daftar Singkatan dan Lambang ... xi
Daftar Lampiran ... xii
BAB I PENDAHULUAN ... 1
1.1Latar Belakang ... 1
1.2Pertanyaan Penelitian ... 3
1.3Hipotesis Penelitian ... 4
1.4Tujuan Penelitian ... 4
1.5Manfaat Penelitian ... 4
BAB II TINJAUAN PUSTAKA ... 5
2.1 Aterosklerosis ... 5
2.2 Patogenesis Aterosklerosis ... 6
2.3 Sindroma Koroner Akut ... 11
2.4 Parameter Hematologi dari Aterosklerosis Koroner ... 11
2.5 Kerangka Teori ... 17
2.6 Kerangka Konsep ... 18
BAB III METODOLOGI PENELITIAN ... 19
3.1 Desain Penelitian ... 19
3.2 Tempat dan Waktu ... 19
3.3 Populasi dan Sampel ... 19
3.5 Kriteria Inklusi dan Ekslusi ... 20
3.6 Definisi Operasional ... 21
3.7 Identifikasi Variabel ... 22
3.8 Alur Penelitian ... 23
3.9 Analisa Data ... 25
3.10 Etika Penelitian ... 25
3.11 Perkiraan Biaya ... 25
BAB IV HASIL PENELITIAN ... 26
4.1 Karakteristik Subyek Penelitian ... 26
4.2 Korelasi Nilai Netrofil dan Rasio N/L dengan CKMB dan Troponin-T ... 27
4.3 Hubungan Jumlah Netrofil dan Rasio N/L dengan Kejadian Klinis Kardiovaskular Mayor (KKvM) Selama Perawatan di Rumah Sakit……….28
4.4 Kejadian Klinis Kardiovaskular Mayor dan Variabel Independen yang Mempengaruhi ... 30
4.4.1 Analisis Uji Bivariat Terhadap Kejadian Klinis Kardiovaskular Mayor Total ... 30
4.4.2 Analisis Multivariat terhadap Total KKvM ... 31
BAB V PEMBAHASAN ... 32
BAB VI KESIMPULAN DAN SARAN ... 35
6.1 Kesimpulan ... 35
6.2 Keterbatasan Penelitian ... 35
6.3 Saran ... 35
DAFTAR GAMBAR
No. Judul Halaman
2.1 Diagram evolusi plak aterosklerosis ... 6
2.2 Disfungsi endotel sebagai tahap awal pembentukan plak ... 8
2.3 Dasar proses inflamasi aterosklerosis ... 12
2.4 Mekanisme aktifasi netrofil pada aterogenesis ... 15
2.5 Mekanisme destabilisasi plak yang diperantarai netrofil ... 15
2.6 Diagram kerangka teori ... 17
2.7 Diagram kerangka konsep ... 18
3.1 Diagram alur penelitian ... 24
4.1 Karakteristik klinis pasien ... 27
4.2 Korelasi nilai netrofil dan rasio N/L dengan CKMB dan Troponin-T ...27
4.3 Jumlah kejadian kardiovaskular mayor selama perawatan di rumah sakit berdasarkan kuartil nilai netrofil ...28
4.4 Jumlah kejadian kardiovaskular mayor selama perawatan di rumah sakit berdasarkan kuartil nilai rasio N/L ...29
4.5 Nilai rasio odds variabel-variabel independen terhadap total KKvM ...30
DAFTAR SINGKATAN DAN LAMBANG
SINGKATAN NAMA
APS : Angina Pektoris Stabil
APTS : Angina Pektoris Tidak Stabil
CKMB : Creatine Kinase Myocardial Band EKG : Elektrokardiografi
HDL : High Density Lipoprotein IFN-Y : Interferon Y
IGD : Instalasi Gawat Darurat
IMA : Infark Miokard Akut
IMANEST : Infark Miokard Akut Non Elevasi ST Segmen
IMAEST : Infark Miokard Akut Elevasi ST Segmen
KKvM :Kejadian Klinis Kardiovaskular Mayor
LBBB : Left Bundle Branch Block LDL : Low Density Lipoprotein
N/L :Netrofil/Limfosit
PJK : Penyakit Jantung Koroner
RSHAM : Rumah Sakit Haji Adam Malik
SKA : Sindrom Koroner Akut
WHO : World Health Organization
VF : Ventricular Fibrillation
VT : Ventricular Tachycardia
n : besar sampel
p : tingkat kemaknaan
α : alpha
β : beta
< : lebih kecil
> : lebih besar
Zα : nilai baku normal = 1,96
Zβ : nilai baku normal = 0,802
DAFTAR LAMPIRAN
LAMPIRAN Halaman
Persetujuan dari Komite Etik Penelitian Kedokteran FK USU ... xiv
Data Identitas Pasien ... xv
ABSTRAK
Latar Belakang : Netrofil secara cepat akan dilepas ke sirkulasi pada keadaan stress akut seperti infark miokard akut, diikuti segera dengan peningkatan enzim jantung (CKMB dan Troponin-T).
Tujuan : Penelitian ini bertujuan untuk menilai korelasi antara jumlah netrofil dan enzim jantung (CKMB dan Troponin-T), dan juga menilai jumlah netrofil sebagai prediktor kejadian klinis kardiovaskular mayor (KKvM) selama perawatan di rumah sakit pada pasien dengan infark miokard akut elevasi ST segmen (IMAEST).
Metode : Penelitian dengan desain retrospektif pada 42 pasien dengan diagnosis IMAEST dengan onset ≤24 jam. Nilai netrofil dibagi berdasarkan kuartil: netrofil <10x103/µL (n=7), netrofil 10-11,8 x103/µL (n=14), netrofil 11,9-14,2 x103/µL (n=11), dan netrofil >14,2 x103
Hasil : Jumlah netrofil memiliki korelasi sedang dengan CKMB (r=0,533, p<0,0001) dan dengan troponin-T (r=0,476, p<0.001). Jumlah netrofil yang tinggi berhubungan dengan jumlah kejadian KKvM selama perawatan di rumah sakit yang lebih besar (Q
/µL(n=10). Kemudian dievaluasi kejadian KKvM yang terdiri dari kematian, syok kardiogenik, gagal jantung akut dan VT/VF selama perawatan di rumah sakit.
4vsQ1=80%vs28%), dan mortalitas (Q4vsQ1=20%vs0%) dibandingkan dengan jumlah
netrofil yang lebih rendah. Pada uji univariat, jumlah netrofil yang tinggi (>11,8x103/µL) berhubungan dengan kejadian KKvM selama perawatan yang lebih tinggi (OR=4,063, p=0.03) dibandingkan dengan jumlah netrofil yang lebih rendah (≤11,8x10 3
Kesimpulan : Jumlah netrofil berkorelasi positif sedang dengan enzim jantung (CKMB dan troponin-T) pada pasien IMAEST onset ≤ 24 jam. Jumlah netrofil juga merupakan penanda yang bermanfaat untuk memprediksi kejadian KKvM (mortalitas, syok kardiogenik, gagal jantung akut, VT/VF) selama perawatan di rumah sakit pada pasien IMAEST.
/µL). Pada uji multivariat, hanya jumlah leukosit yang merupakan prediktor independen kejadian KKvM selama perawatan di rumah sakit (OR=9,711, p=0,014).
ABSTRACT
Background : Neutrophils are rapidly release into the circulation upon acute stress such as acute myocardial infarction (AMI), followed by increase of cardiac enzymes (CKMB and troponin-T).
Aims : This study aimed to assessed the correlation between neutrophil count and cardiac enzyme (CKMB and troponin-T), and also assessed neutrophil count as a predictor of major in-hospital events in patients admitted for an ST segment elevation myocardial infarction (STEMI).
Methods : This was a retrospective study in patients admitted for STEMI with onset ≤24 hours. We enrolled the laboratory results of 42 STEMI patients. The patients were divided into quartiles according to neutrophil count: neutrophil <10x103/µL (n=7), neutrophil 10-11,8x103/µL (n=14), neutrophil 11,9-14,2x103/µL (n=11) and neutrophil >14,2x103
Result : Neutrophil count have a reasonable positive correlation with CKMB (r=o,533, p<0,0001) and with troponin-T (r=0,476, p<0,001). The high neutrophil count was associated with a significantly higher rate of in-hospital MACE (Q
/µL (n=10). We evaluated the incidence of major adverse cardiac events (MACE), a composite of all cause of death, cardiogenic shock, acute heart failure and VT/VF during hospitalization.
4vsQ1=80%vs28%), and in-hospital
death (Q4vsQ1=20%vs0%) compared to the low neutrophil count. In the univariable model,
high neutrophil count (>11,8x103/µL) was associated with higher rate of in-hospital MACE (OR=4,063, p=0.03) compared to the low neutrophil count (≤11,8x10 3
Conclusion : Neutrophil count have a reasonable positive correlation with cardiac enzymes (CKMB and troponin-T) in patients with STEMI onset ≤24 hours. Neutrophil count is also a useful marker to predict in-hospital MACE (mortality, cardiogenic shock, acute heart failure, VT/VF) in patient with STEMI onset ≤24 hours.
/µL). in the multivariable model, only leukocyte was an independent predictor of in-hospital MACE (OR=9,711,p=0,014).
BAB I PENDAHULUAN
1.1Latar Belakang
Penyakit kardiovaskular merupakan penyebab utama kematian setiap tahunnya pada
berbagai negara industri dan diperkirakan juga akan terjadi pada berbagai negara berkembang
pada tahun 2020 (Cannon, 2008; Ju dkk, 2011). Di Indonesia pada tahun 2002, penyakit
jantung merupakan penyebab kematian pertama dengan angka mortalitas sebesar 220.000
(14%). Direktorat Jenderal Pelayanan Medik Indonesia meneliti, bahwa pada tahun 2007,
jumlah pasien penyakit jantung yang menjalani rawat inap dan rawat jalan di rumah sakit
Indonesia yaitu sekitar 239.548 jiwa. Kasus terbanyak adalah penyakit jantung koroner
(PJK), yaitu sekitar 110.183 kasus (Ditjen Yanmedik, 2007).
Menurut WHO pada tahun 2004 di negara berkembang, PJK menempati peringkat
ke-2 penyebab kematian setelah stroke atau penyakit serebrovaskular lainnya dengan angka
kematian 3.40 juta jiwa sedangkan di negara maju merupakan penyebab utama kematian
dengan angka kematian 1.33 juta jiwa dan secara keseluruhan, PJK merupakan penyebab
utama kematian dengan angka kematian 7.20 juta jiwa dari jumlah penduduk dunia (WHO,
2008). Di Indonesia, menurut hasil Riset Kesehatan Dasar (RISKESDAS) tahun 2007
menunjukkan PJK menempati peringkat ke-3 penyebab kematian setelah stroke dan
hipertensi (Depkes RI, 2008). Hampir separuh dari penyebab kematian kardiovaskular
tersebut adalah akibat dari IMA. IMAEST masih merupakan penyebab kematian utama di
dunia. Insiden IMAEST di Amerika Serikat pada tahun 2009 berkisar satu juta orang
pertahun (Yusuf dkk, 2001).
Penyakit jantung koroner merupakan penyakit jantung iskemik yang disebabkan
adanya plak aterosklerosis. Aterosklerosis merupakan penyakit multifaktorial, dengan
dislipidemia, disglikemia, merokok, dan penyebab cedera endotel lain, serta predisposisi
genetik yang semuanya berkontribusi dalam patogenesis (Ross, 1999).
Inflamasi memainkan peranan penting dalam setiap tahapan aterosklerosis mulai dari
awal perkembangan plak sampai terjadinya ruptur plak yang dapat menyebabkan trombosis
pada pasien dengan sindroma koroner akut (Buja, 1994), dan tanda-tanda inflamasi terdeteksi
dalam darah pasien angina pektoris tidak stabil (Mehta, 1989; Mazzone, 1993).
Leukosit telah menjadi satu dari beberapa biomarker dari inflamasi yang terjadi pada
penyakit jantung koroner (Madjid, 2004). Jumlah leukosit menggambarkan status inflamasi
pada pasien dengan PJK tetapi pemeriksaan ini belum dipergunakan secara maksimal
(Pearson, 2003; Hoffmeister, 2001). Peningkatan leukosit merupakan faktor risiko
independen PJK (Horne, 2005), dan berhubungan dengan gambaran angiografi koroner yang
lebih buruk (Barron, 2000; Kirtane; 2004; Sabatine, 2002). Penelitian oleh Mukhtar (1994)
menunjukkan bahwa jumlah leukosit pada pasien IMA saat tiba di rumah sakit dapat
digunakan sebagai indikator prognosis dini terhadap mortalitas dan morbiditas. Pada
penelitian tersebut juga dijumpai penderita IMA dengan leukosit awal di atas 15.000/µL
memiliki risiko kematian empat kali lebih besar dibandingkan dengan leukosit di bawah
10.000/µL.
Beberapa tipe sel inflamasi seperti monosit, limfosit, eosinofil, dan netrofil telah
disangkutpautkan dengan PJK (Ross, 1999). Studi lainnya juga menilai hubungan jumlah
leukosit differensial dengan PJK, diantaranya netrofil, limfosit, dan trombosit. Selain
makrofag, netrofil terbukti punya peranan penting dalam patogenesis sindroma koroner akut.
Netrofil ditemukan akan memediasi lepasnya sel-sel endotel pada penelitian in vitro, dengan
dicernanya protein-protein pada permukaan sel endotel oleh enzim protease netral proteolitik
(Harlan dkk, 1981).
Beberapa penelitian invitro dan in vivo mengindikasikan hubungan netrofil dengan
aktifasi trombosit, terganggunya mikrosirkulasi, dan perluasan infark (Mehta dkk,1988;Jolly
dkk,1986). Netrofil yang teraktifasi telah berhasil diidentifikasi pada plak yang ruptur dan
sel-sel endotel pasien dengan sindroma koroner akut (Naruko, 2002). Kebanyakan penelitian
tersebut menunjukkan bahwa netrofil merupakan subtipe leukosit yang paling berperan dalam
sindroma koroner akut. Penelitian dari Meissner, dkk (2011) dan Karabinor, dkk (2009)
menunjukkan bahwa jumlah netrofil saat masuk ke rumah sakit berhubungan dengan
prognostik yang lebih buruk pada pasien-pasien dengan SKA.
Pada keadaan infark miokard, jumlah leukosit dan netrofil akan meningkat akibat
respon dari stress akut. Begitu juga dengan meningkatnya enzim jantung yaitu CKMB dan
troponin sebagai penanda dari kerusakan miokardium. Nilai leukosit akan mulai meningkat
sejak 2 jam setelah terjadinya nyeri dada, mencapai puncak dalam 2-4 hari dan kembali
normal dalam 1 minggu. CKMB akan meningkat 4-8 jam setelah terjadinya nyeri dada dan
dalam darah sampai 2 minggu (Antman dkk, 2004). Penelitian ini akan mencoba melihat
korelasi peningkatan jumlah netrofil dengan kedua enzim jantung tersebut.
Rasio netrofil limfosit juga telah terbukti berhubungan dengan kejadian
kardiovaskular. Selain netrofil, limfosit memiliki peran yang penting dalam modulasi respon
inflamasi pada tahap aterosklerosis. Pada kondisi akut akan dijumpai limfopenia, akibat
respon sekunder dari jumlah kortikosteroid yang meningkat (Ait-oufella dkk, 2006).
Peningkatan rasio netrofil limfosit telah terbukti secara independen meningkatkan risiko
kematian jangka panjang pada pasien PJK dan infark miokard serta memiliki nilai prognostik
(Tamphane, 2008; Nunez 2008).
1.2Pertanyaan Penelitian
Berdasarkan uraian dalam latar belakang di atas, maka pertanyaan penelitian ini
adalah:
Bagaimana hubungan antara jumlah netrofil dengan nilai enzim jantung dan kejadian
klinis kardiovaskular mayor pada pasien infark miokard akut elevasi ST segmen
dengan onset ≤ 24 jam?
1.3Hipotesis Penelitian
Hipotesis pada penelitian ini adalah:
Jumlah netrofil berkorelasi dengan nilai CKMB dan Troponin-T serta berhubungan
dengan kejadian klinis kardiovaskular mayor selama perawatan di rumah sakit pada
pasien infark miokard akut elevasi ST segmen onset ≤ 24 jam.
1.4Tujuan Penelitian
Penelitian ini bertujuan untuk mengetahui hubungan jumlah netrofil dengan enzim
jantung (CKMB dan troponin-T) dan manfaat jumlah netrofil tersebut sebagai penanda
1.5Manfaat Penelitian
1.5.1 Kepentingan akademik
Penelitian ini diharapkan dapat memberikan manfaat ilmiah dalam menggambarkan
hubungan peningkatan jumlah netrofil dengan peningkatan enzim jantung, dan bagaimana
peran netrofil dalam stratifikasi risiko pasien IMAEST.
1.5.2 Kepentingan masyarakat
Penelitian ini diharapkan dapat memberikan suatu penanda yang lebih murah dan
didapatkan dari pemeriksaan laboratorium rutin yang dapat digunakan untuk stratifikasi risiko
BAB II
TINJAUAN PUSTAKA
2.1 Aterosklerosis
Aterosklerosis berasal dari bahasa yunani yaitu ‘athere-‘ yang berarti bubur, dan ‘–
skleros’ yang berarti keras. Aterosklerosis adalah penyakit akibat respon peradangan pada
pembuluh darah (arteri besar dan sedang), bersifat progresif, yang ditandai dengan deposit
massa kolagen, kolesterol, produk buangan sel dan kalsium, disertai proliferasi miosit yang
menimbulkan penebalan dan pengerasan dinding arteri, sehingga mengakibatkan kekakuan
dan kerapuhan arteri (Stary, 1995).
Aterosklerosis sangat dipengaruhi kadar kolesterol yang tinggi (khususnya LDL),
merokok, tekanan darah tinggi, diabetes mellitus, obesitas, dan kurangnya aktifitas fisik.
Tingginya kadar homosistein darah, fibrinogen, dan lipoprotein-A juga dilaporkan sebagai
faktor risiko terjadinya aterosklerosis. Ada 4 faktor risiko biologis yang tidak dapat diubah,
yaitu usia, jenis kelamin, ras, dan riwayat keluarga (genetik). Helicobacter Pylori dan
Chlamydia Pneumoniae, juga bisa menimbulkan infeksi atau transformasi miosit atau
endotel, yang akan memicu lesi aterosklerosis.
Hiperglikemia dapat memacu aktifitas protein kinase C (CPK). Peningkatan aktifitas CPK akan meningkatkan ekspresi transforming growth factor-beta (TGF-�). Peningkatan ekspresi TGF-� menimbulkan kekakuan dan abnormalitas structural pembuluh darah.
Populasi dengan hiperlipidemia lebih banyak terkena aterosklerosis dibanding
kelompok orang dengan kadar lipid rendah. Populasi dengan hiperlipidemia ini lebih
signifikan berhubungan dengan gejala aterosklerosis dan kematian, oleh karena komplikasi
aterosklerosis koroner. Tingginya kolesterol darah, trigliserida, dan LDL berhubungan
dengan stenosis koroner. Sementara kadar kolesterol HDL berhubungan dengan menurunnya
insiden penyakit aterosklerosis, karena HDL dapat mengembalikan kolesterol dari jaringan
untuk di metabolisme di hepar. Kadar kolesterol LDL yang tinggi menjadi penyebab utama
sel endotel dan miosit. Kolesterol LDL dapat mengalami oksidasi, agregasi, dan berikatan
Pada kondisi hipertensi juga berperan agen proinflamasi yang meningkatkan formasi
hidrogen peroksida (hidroksi radikal) dan radikal bebas (anion superoksida) dalam plasma.
Substansi itu mereduksi pembentukan nitrit oksida oleh endotel, meningkatkan adhesi
leukosit, dan peningkatan resistensi perifer. Selanjutnya formasi radikal bebas mengakibatkan
efek hipertensi dan hiperkolesterolemia (Hansson, 2005).
2.2 Patogenesis Aterosklerotik
Dinding arteri merupakan suatu sistem yang dinamis dan teratur. Akan tetapi,
elemen-elemen perusak dapat mengganggu homeostasis normal pada arteri dan memberi jalan
terjadinya aterogenesis. Beberapa hal telah berhasil diidentifikasi sebagai
komponen-komponen penting yang berkontribusi pada proses inflamasi aterosklerosis, yaitu (1)
disfungsi endotel, (2) akumulasi lipid di dalam intima, (3) pengerahan leukosit dan sel-sel
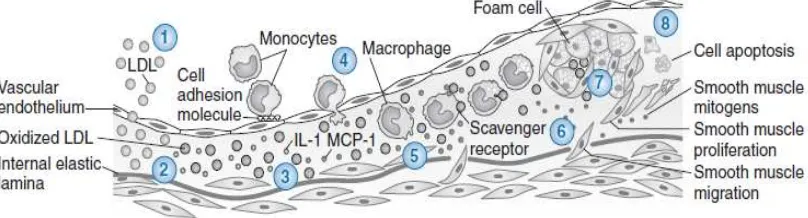
otot polos ke dalam dinding pembuluh darah, (4) pembentukan foam cell, (5) deposisi dari matriks ekstraseluler seperti yang ditunjukkan dalam gambar 2.1.
Gambar 2.1 Diagram evolusi plak aterosklerosis(Libby, 2002)
Fatty streak merupakan lesi yang pertama kali terlihat pada ateroklerosis. Pada inspeksi secara kasat mata, lesi ini terlihat sebagai area yang berwarna kuning pada
permukaan arteri, akan tetapi lesi ini belum menonjol dan belum mengganggu aliran darah
pada arteri. Fatty streak dapat dijumpai pada aorta dan arteri koroner orang berumur 20 tahun. Lesi ini tidak menimbulkan gejala, dan dapat membaik perlahan pada beberapa lokasi
pembuluh darah. Inisiasi terbentuknya lesi ini sangat berhubungan dengan terjadinya
disfungsi endotel.
Disfungsi endotel dapat dipicu oleh dua hal utama yaitu stres fisik dan zat-zat iritan.
Peran dari stress fisik pada pembuluh darah dapat dilihat dari fakta bahwa aterosklerosis lebih
cenderung terbentuk pada titik-titik percabangan arteri. Pada bagian pembuluh darah yang
lurus, aliran laminar menyediakan nitrit oksida yang lebih banyak, yang bermanfaat sebagai
vasodilator, inhibisi agregasi platelet, dan efek anti inflamasi. Arteri-arteri dengan cabang
yang sedikit seperti left internal mammary artery (LIMA), menunjukkan resistensi yang lebih baik terhadap aterosklerosis, sedangkan pembuluh darah dengan percabangan seperti arteri
karotis komunis dan arteri koroner kiri merupakan tempat utama terjadinya aterosklerosis.
Disfungsi endotel juga dapat terjadi akibat paparan zat-zat toksik. Sebagai contoh
merokok, level lipid yang abnormal, dan diabetes, yang dikenal sebagai faktor risiko mayor
aterosklerosis, dapat menginduksi terjadinya disfungsi endotel. Setiap keadaan tersebut
meningkatkan produksi zat-zat oksigen reaktif dari endotel, terutama anion superoksida, yang
berinteraksi dengan molekul intraseluler lainnya untuk mempengaruhi fungsi metabolik dan
sintesis endotel. Sebagai akibatnya, sel-sel tersebut menyebabkan terjadinya proses
proinflamasi.
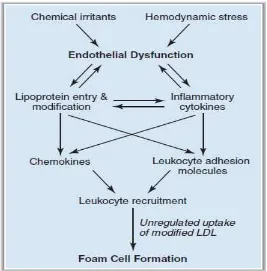
Saat stresor fisik dan kimia mengganggu homeostasis endotel, akan terjadi beberapa
hal berikut (1) rusaknya fungsi endotel sebagai barier permeabilitas, (2) pelepasan sitokin
inflamasi, (3) peningkatan produksi molekul adesi permukaan sel yang memanggil leukosit,
(4) terganggunya pelepasan zat-zat vasoaktif (prostasiklin dan nitrit oksida), (5) terganggunya
Gambar 2.2 Disfungsi endotel sebagai tahap awal pembentukan plak (Libby, 2002) Stressor fisik dan kimia merusak endotel, memungkinkan masuknya lipid ke lapisan subintima dan mendorong pelepasan sitokin proinflamasi. Sitokin ini dan lingkungan yang kaya lipid mendorong pengerahan leukosit ke lapisan subintima, yang nantinya akan berkumpul menjadi foam cell.
Endotel yang telah teraktifasi tidak lagi berfungsi sebagai barier yang efektif terhadap
pergerakan lipoprotein ke dalam dinding pembuluh darah. Permeabilitas endotel yang
meningkat memberi jalan bagi LDL untuk masuk ke intima, suatu proses yang difasilitasi
dengan meningkatnya konsentrasi LDL dalam sirkulasi. Setelah berada di dalam intima, LDL
berakumulasi di subendotel, berikatan dengan matriks ekstraseluler yaitu proteoglikan. Hal
ini meningkatkan waktu keberadaan LDL di dalam intima, yang memungkinkan LDL
mengalami modifikasi kimia yang merupakan poin penting dalam terbentuknya lesi
aterosklerosis. Hipertensi, yang merupakan faktor risiko mayor aterosklerosis, dapat
meningkatkan retensi LDL di dalam intima dengan meningkatkan produksi proteoglikan
pengikat LDL oleh sel-sel otot polos.
Oksidasi merupakan salah satu perubahan yang terjadi pada LDL yang berada di
dalam intima. Hal ini dapat terjadi sebagai aksi dari zat oksigen reaktif dan enzim-enzim
pro-oksidan yang berasal dari endotel yang teraktifasi atau sel-sel otot polos, atau dari makrofag
yang mempenetrasi dinding pembuluh darah. Pada pasien diabetes dengan kondisi
hiperglikemia kronis, dapat terjadi glikasi dari LDL, suatu modifikasi yang dapat
berkontribusi pada mekanisme inflamasi yang diinisiasi oleh disfungsi endotel, dan mereka
dapat menyebabkan inflamasi sepanjang siklus pertumbuhan dari plak. Pada tahap fatty streak dan sepanjang pertumbuhan dari plak, LDL yang dimodifikasi (mLDL) menyebabkan pengerahan leukosit dan pembentukan foam cell (Libby, 2002).
Pengerahan dari leukosit (terutama monosit dan limfosit T) ke dalam dinding
pembuluh darah merupakan tahap kunci dalam aterogenesis. Proses ini bergantung kepada (1)
ekspresi dari leukocyte adhesion molecule (LAM), (2) signal kemoatraktan seperti monocyte chemotactic protein 1 (MCP-1), IL-8, interferon-inducible protein-10.
Aterogenesis dimulai saat terjadinya jejas pada endotel akibat berbagai faktor risiko
dengan berbagai intensitas. Salah satu penjejas utama endotel adalah LDL plasma yang
tinggi. LDL akan mengalami oksidasi menjadi LDL-oks yang mudah sekali menempel dan
menumpuk pada dinding pembuluh darah menjadi deposit lipid. Penumpukan ini
menyebabkan jejas pada endotel. Pada keadaan terjejas, endotel normal akan menjadi endotel
yang hiperpermeabel, yang ditunjukkan dengan terjadinya berbagai proses eksudasi
(misalnya; protein, glukoprotein) dan infiltrasi monosit ke dalam lapisan pembuluh darah
akibat peningkatan adesifitas terhadap lipoprotein, leukosit, platelet dan kandungan plasma
lain. Selain itu, endotel terjejas juga memiliki prokoagulan yang lebih banyak dibandingkan
antikoagulan, serta mengalami pemacuan molekul adesi leukosit seperti L-selektin, integrin, platelet-endothelial-cell adhesion molecule (PECAM)-1 dan molekul adesi endotel seperti E-selektin, P-E-selektin, intraceluar cell adhesion molecule (ICAM-1) dan vascular-celladhesion
molecule (VCAM-1). Keadaan ini mengakibatkan makro molekul lebih mudah menempel
pada dinding pembuluh darah, sehingga mengakibatkan jejas pada endotel (Soehnlein, 2012).
Sel endotel berfungsi sebagai vasodilator, antitrombotik, dan antiinflamasi. Sel
endotel, paling sedikit mensintesis 3 faktor vasodilator yang berbeda; Nitrit Oxide (NO), prostasiklin (PGI2), dan EDHF (endothelium-derived hyperpolarizing factor) yang belum teridentifikasi. Pada beberapa kondisi patologis, sel endotel juga mensintesis beberapa faktor
vasokonstriksi (EDCF-endothelium-derived constriction factor) termasuk endothelin, superoxide, dan prostaglandin vasokonstriktor.
Respon inflamasi yang terjadi pada aterogenesis diperantarai oleh makrofag derivat
monosit dan limfosit T, yang apabila berlanjut akan meningkatkan jumlah makrofag dan
limfosit yang beremigrasi. Aktifitas makrofag dan limfosit menimbulkan pelepasan enzim
hidrolitik, sitokin, kemokin dan faktor pertumbuhan, yang dapat menginduksi kerusakan
lebih lanjut, dan akhirnya menimbulkan nekrosis fokal. Respon inflamasi ini apabila terus
inflamasi dan membentuk lesi intermedia. Apabila inflamasi tidak mereda, maka arteri akan
mengalami remodeling, yaitu penebalan dan pelebaran dinding arteri secara bertahap hingga lumen arteri tidak dapat berdilatasi kembali.
2.3 Sindroma Koroner Akut
SKA adalah istilah yang digunakan untuk mendeskripsikan simptom yang disebabkan
oleh iskemik miokard akut. SKA yang menyebabkan nekrosis miokardium disebut infark
miokard. Manifestasi SKA secara klinis dapat sebagai APTS, IMANEST atau IMAEST
(Thygensen dkk, 2012).
Diagnosis IMAEST akut ditegakkan apabila dijumpai kriteria berikut, yaitu; adanya
nyeri dada khas angina (durasi nyeri lebih dari 20 menit, tidak berkurang dengan istirahat
atau nitrat, nyeri dapat menjalar ke leher, rahang bawah atau lengan kiri, dapat disertai
dengan gejala aktivasi sistem saraf otonom seperti mual, muntah atau keringat dingin),
dijumpai elevasi segmen ST yang persisten atau adanya LBBB yang dianggap baru,
peningkatan kadar enzim jantung akibat nekrosis miokard (CKMB dan troponin), serta
dijumpai abnormalitas wall motion regional yang baru pada pemeriksaan ekokardiografi.
(Van der Werf dkk, 2012).
IMAEST umumnya terjadi jika aliran darah koroner menurun secara mendadak
setelah oklusi trombus pada plak aterosklerosis yang sudah ada sebelumnya. Pada saat
terjadinya infark miokard juga terjadi reaksi inflamasi yang hebat sebagai respon dari sel-sel
otot jantung yang nekrosis. Lekositosis merupakan penemuan yang sering dijumpai pada
pasien IMAEST yang menggambarkan infiltrasi dari sel-sel darah putih ke dalam jaringan
yang nekrosis sebagai respon terhadap iskemi dan reperfusi. Dalam proses tersebut, netrofil
merupakan sel leukosit pertama yang ditemukan pada area miokard yang nekrosis. (Hansson,
2005; Libby, 2002)
2.4 Parameter Hematologi dari Aterosklerosis Koroner
Inflamasi merupakan sifat penting pada patogenesis aterosklerosis (Hansson, 2005).
Studi epidemiologi yang bersifat prospektif menunjukkan bahwa penanda-penanda inflamasi
merupakan prediktor kejadian kardiovaskular yang independen (Danesh, 1998). Studi klinis
pada pasien-pasien dengan sindroma koroner akut menunjukkan peningkatan penanda
hasil akhir klinis (Takahashi dkk, 2007, O’Donoghue dkk, 2008). Akan tetapi peran dari
penanda inflamasi pada pasien-pasien PJK yang stabil masih dipertanyakan.
Gambar 2.3 Dasar Proses Inflamasi Aterosklerosis (Simon, 2012)
Progresitifitas plak aterosklerosis berhubungan dengan banyak mekanisme imunitas. Signal awal adalah kombinasi dari cedera endotel, adesi platelet, dan stimulasi makrofag dan sel limfosit T oleh mLDL di lapisan intima. Respon dari sistem imun innate juga melibatkan pengerahan dari netrofil yang mengekspresikan alarming seperti MP-8/14 dan CRAMP. Sistem imun adaptif termasuk respon proaterosklerosis seperti IFN-Y yang diproduksi oleh limfosit T dan juga mekansime protektif seperti sekresi antibodi neutralizing oleh limfosit B dan aktifitas anti inflamasi oleh sel T regulator.
Peran parameter hematologi dalam penyakit kardiovaskular telah diteliti pada
beberapa penelitian. Sabatine dkk., mengungkapkan bahwa jumlah leukosit berhubungan
dengan perfusi epikardial dan miokardial yang terganggu (2002). Hubungan antara
peningkatan jumlah leukosit dan penyakit jantung koroner telah dilaporkan pada beberapa
studi (Prentice,1982). Jumlah leukosit juga berhubungan erat dengan tingkat keparahan lesi
aterosklerosis koroner dari hasil angiografi koroner (Cavusoglu dkk, 2006). Beberapa
mekanisme telah dihipotesiskan untuk menjelaskan bagaimana jumlah leukosit berhubungan
dengan aterosklerosis koroner (Ernst,1987).
Leukosit cenderung beragregasi dan berembolisasi ke dalam pembuluh darah kecil
pada kondisi aliran darah yang rendah (Craddock,1977).Leukosit dapat menyebabkan cedera
dan inflamasi endotel yang diperantarai oleh lepasnya zat-zat yang teraktifasi seperti radikal
Masih belum jelas apakah kelas tertentu dari leukosit berhubungan dengan penyakit
jantung koroner. Suatu studi prospektif menunjukkan hubungan dengan netrofil
(Prentice,1982). Walaupun studi prospektif secara konsisten menunjukkan hubungan yang
positif antara jumlah leukosit total dan angka morbiditas dan mortalitas dari penyakit jantung
koroner, hanya terdapat dua studi prospektif yang meneliti hubungan antara jumlah leukosit
diferensial dan penyakit jantung koroner. Prentice dkk. menunjukkan bahwa netrofil,
eosinofil, dan monosit dapat memprediksi penyakit jantung koroner (1982).
Beberapa mekanisme yang menjelaskan bagaimana peran leukosit di dalam
patogenesis aterosklerosis telah dikemukakan pada beberapa penelitian. Tahap pertama dalam
proses aterosklerosis adalah menempelnya monosit ke lapisan intima pembuluh darah setelah
terjadinya cedera pada dinding arteri. Setelah diselimuti oleh lemak, monosit berubah
menjadi makrofag dan mensekresikan enzim metalloproteinase. Selain makrofag tersebut,
netrofil juga ditemukan akan memediasi lepasnya sel-sel endotel pada penelitian in vitro,
dengan dicernanya protein-protein pada permukaan sel endotel oleh enzim protease netral
proteolitik (Gambar 2.4) (Soehnlein,2012). Netrofil juga terbukti meningkatkan aktifitas
kemotaktik pada pasien angina stabil (Mehta dkk,1989). Studi-studi epidemiologi mencari
hubungan antara jumlah leukosit perifer, terutama netrofil dengan penyakit jantung koroner
(Kostis, 1984) . Meningkatnya agregasi netrofil dan aktifitas oksidase juga ditemukan pada
arteri koroner pasien-pasien dengan PJK yang menjalani angiografi koroner (Risevuti
dkk,1989). Granul protein sekunder di dalam netrofil yaitu cathelicidin secara langsung
menginduksi terjadinya aterosklerosis melalui rekrutmen dari sel-sel monosit (Doring, 2012).
Percobaan pada tikus dengan defisiensi apoE, hiperlipidemia menginduksi neutrofilia dan
derajat netrofilia berhubungan positif dengan luasnya lesi aterosklerosis (Drechler, 2010).
Sel-sel inflamasi tersebut tidak hanya berperan dalam inisiasi dan progresi dari
aterosklerosis, tetapi juga berperan dalam destabilisasi plak aterosklerosis yang menyebabkan
perubahan suatu proses kronis menjadi proses iskemik akut. Proses inflamasi yang
menyebabkan rupturnya plak meliputi menurunnya sintesis dan meningkatnya degradasi dari
komponen-komponen struktural dari kapsul fibrosa oleh enzim degradasi dan sitokin yang
diproduksi oleh makrofag pada tempat rupturnya plak (Gambar 2.5). Walaupun makrofag
punya peran yang besar dalam rupturnya plak, aktifasi netrofil juga punya peran dalam
sindrom koroner akut.
Beberapa penelitian invitro dan invivo mengindikasikan hubungan netrofil dengan
aktifasi trombosit, terganggunya mikrosirkulasi, dan perluasan infark (Soehnlein,2012;Mehta
sel-sel endotel pasien dengan sindroma koroner akut (Naruko, 2002). Kebanyakan penelitian
tersebut menunjukkan bahwa netrofil merupakan subtipe leukosit yang paling berperan dalam
sindroma koroner akut.
Jumlah netrofil pada pasien dengan IMA juga memiliki nilai prognostik. Penelitian
dari Meissner, dkk (2011) dan Karabinor, dkk (2009) menunjukkan bahwa jumlah netrofil
saat masuk ke rumah sakit berhubungan dengan prognostik yang lebih buruk pada
pasien-pasien dengan SKA.
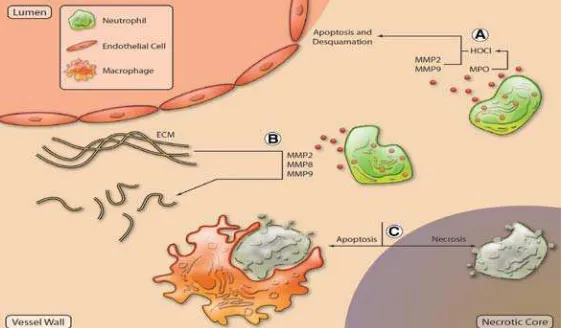
Gambar 2.4 Mekanisme Aktifasi Netrofil pada Aterogenesis (Soehnlein, 2012)
A.Netrofil masuk ke dalam lesi aterosklerosis dicetuskan oleh aktivasi trombosit. B. Netrofil yang telah diaktifkan mensekresikan granul-granul protein seperti myeloperoxidase, azurocidin, dan proiteinase-3, yang menginduksi ekspresi molekul adesi dan perubahan permeabilitas serta membatasi bioavaibilitas dari nitrit oksida yang kesemuanya menyebabkan disfungsi endotel. C. Granul protein yang mengumpul di endotelium dan disekresikan di lokasi inflamasi menginduksi adesi dan datangnya monosit. D. Granul protein netrofil mencetuskan polarisasi makrofag dan menginduksi ekspresi reseptor skavenger. E. Ikatan alfa-defensin ke molekul LDL akan menjebak molekul LDL tetap di dalam dinding pembuluh darah. Oksidasi molekul LDL tersebut oleh enzim myeloperoxidase akan meningkatkan pembentukan foam cell
A.Enzim myeloperoxidase akibat stress oksidatif dan enzim metalloproteinase yang disekresikan netrofil dapat menginduksi apoptosis sen endotel, degradasi membran dasar, dan deskuamasi sel endotel. B. Metalloproteinase memecah matriks-matriks ekstrasel C. Netrofil menyebabkan apoptosis dan nekrosis sekunder, yang mungkin berkontribusi dalm formasi inti nekrosis.
Parameter lain yang pada penelitian sebelumnya menunjukkan hubungan independen
yang kuat dengan kejadian kardiovaskular adalah rasio netrofil dengan limfosit (rasio N/L).
Selain netrofil, limfosit memiliki peran yang penting dalam modulasi respon inflamasi pada
tahap aterosklerosis. Pada kondisi akut akan dijumpai jumlah limfosit yang menurun
(limfopenia), akibat respon sekunder dari jumlah kortikosteroid yang meningkat (Ait-oufella
dkk,2006). Studi sebelumnya menunjukkan bahwa leukosit, subtipe leukosit, dan rasio
netrofil/limfosit (rasio N/L) merupakan indikator dari inflamasi sistemik (Zahorec, 2001).
2.5 Kerangka Teori
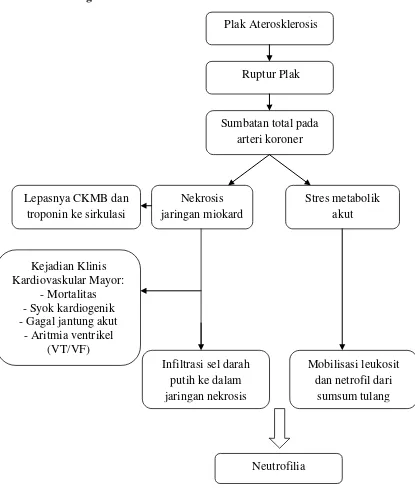
Gambar 2.6 Diagram Kerangka Teori Neutrofilia
Plak Aterosklerosis
Ruptur Plak
Sumbatan total pada arterikoroner
Nekrosis jaringan miokard
Infiltrasi sel darah putih ke dalam jaringan nekrosis
Stres metabolik akut
Mobilisasi leukosit dan netrofil dari
sumsum tulang Lepasnya CKMB dan
troponin ke sirkulasi
Kejadian Klinis Kardiovaskular Mayor:
- Mortalitas - Syok kardiogenik - Gagal jantung akut
2.6 Kerangka Konsep
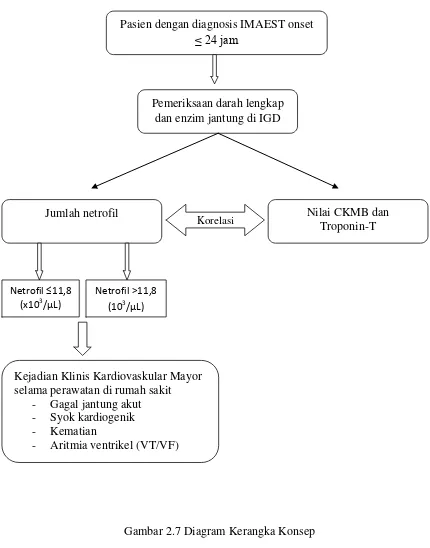
Gambar 2.7 Diagram Kerangka Konsep Pasien dengan diagnosis IMAEST onset
≤ 24 jam
Pemeriksaan darah lengkap dan enzim jantung di IGD
Nilai CKMB dan Troponin-T Jumlah netrofil
Korelasi
Kejadian Klinis Kardiovaskular Mayor selama perawatan di rumah sakit
- Gagal jantung akut - Syok kardiogenik - Kematian
- Aritmia ventrikel (VT/VF)
Netrofil ≤11,8 (x103
/µL)
Netrofil >11,8 (103
BAB III
METODOLOGI PENELITIAN
3.1 Desain Penelitian
Penelitian ini merupakan studi retrospektif yang menilai hubungan jumlah netrofil
dengan nilai CKMB dan troponin-T serta hubungannya dengan kejadian klinis kardiovaskular
mayor selama perawatan di rumah sakit pada pasien IMAEST dengan onset ≤ 24 jam.
3.2 Tempat dan Waktu
Penelitian dilakukan terhadap pasien-pasien dengan diagnosis IMAEST di Rumah
Sakit Haji Adam Malik (RSHAM) Medan, mulai dari April 2014 sampai dengan Oktober
2014.
3.3 Populasi dan Sampel
Populasi target adalah pasien-pasien dengan diagnosis IMAEST onset ≤ 24 jam. Populasi terjangkau adalah pasien-pasien dengan diagnosis IMAEST onset ≤ 2 4 jam di RSHAM Medan. Sampel adalah populasi terjangkau yang memenuhi kriteria inklusi dan
ekslusi.
3.4 Besar Sampel
Besar sampel dihitung menggunakan rumus besar sampel untuk penelitian analitis
korelatif yaitu:
� = � ��+�� 0.5(1 +(1− ��))
� 2
�= � 1,64 + 1,28
r = korelasi minimal yang dianggap bermakna = nilai baku normal = 1,28
Dengan menggunakan rumus tersebut di atas, maka didapat jumlah sampel minimal untuk
penelitian adalah 35 orang.
3.5 Kriteria Inklusi dan Eksklusi
3.5.1 Kriteria Inklusi
Pasien dengan diagnosis IMAEST onset ≤ 24 jam
3.5.2 Kriteria Ekslusi
Kriteria ekslusi pada penelitian ini adalah:
- Pasien yang dilakukan tindakan revaskularisasi (trombolitik atau IKP primer).
- Pasien dengan kelainan hematologi (leukemia, anemia).
- Penyakit infeksi yaitu pasien yang punya riwayat klinis sedang menderita infeksi
seperti demam, flu, batuk, sakit saat berkemih, yang didukung dengan pemeriksaan
fisik dan laboratorium.
- Pasien dengan kelainan ginjal dan hati yang berat.
3.6 Definisi Operasional
1. IMAEST adalah subset dari sindroma koroner akut yang ditandai dengan deteksi naik
dan/atau turunnya nilai enzim jantung (troponin) sedikitnya satu nilai di atas persentil 99
nilai normal, disertai dengan adanya elevasi segmen ST pada EKG yang dinilai J point,
tahun, atau ≥0.15 mV pada wanita di lead V2-V3, dan/atau ≥0.1 mV pada lead lainnya (Thygesen, 2012).
2. Pasien dengan PJK adalah pasien yang pada pemeriksaan EKG dijumpai gelombang Q
patologis, atau dengan riwayat SKA sebelumnya atau telah dilakukan angiografi koroner
sebelumnya dan terbukti memiliki stenosis arteri koroner 50% atau lebih.
3. Rasio netrofil limfosit (rasio N/L) adalah rasio yang didapatkan dengan membagi nilai
absolut netrofil dengan nilai absolut limfosit.
4. Kejadian klinis kardiovaskular mayor selama rawatan didefinisikan sebagai terjadinya
kematian kardiovaskular, gagal jantung akut, syok kardiogenik, atau aritmia ventrikel
yang terjadi selama perawatan di rumah sakit.
5. Syok kardiogenik adalah terjadinya hipoperfusi jaringan yang diinduksi oleh gagal
jantung setelah koreksi yang adekuat dari preload dan aritmia mayor. Didefinisikan
sebagai penurunan tekanan darah sistolik <90 mmHg atau penurunan MAP >30 mmHg,
dan produksi urin yang tidak ada atau menurun <0.5 ml/kg/jam (Dickstein, 2008).
6. Gagal jantung akut merupakan komplikasi dari IMAEST yang dapat berupa Killip II
(dijumpai gagal jantung, ronki basah di kedua lapangan paru atau terdengar S3
7. Aritmia ventrikel adalah irama ventrikular takikardia (VT) atau fibrilasi ventrikel (VF). gallop)
atau Killip III (terdapat gagal jantung berat, edema paru akut, ronki basah setengah atau
lebih di kedua lapangan paru)
8. Angiografi koroner merupakan tindakan kateterisasi jantung untuk melihat pembuluh
darah koroner.
9. Merokok didefinisikan sebagai riwayat merokok aktif (sampai dengan dilakukannya
angiografi koroner) atau subjek baru berhenti merokok dalam 6 bulan terakhir (ACSM
coronary artery disease risk factor thresholds).
10. Riwayat hipertensi didefinisikan apabila memenuhi minimal salah satu kriteria berikut
ini (Karlsberg dkk, 2011) ;
- Riwayat pernah didiagnosis oleh dokter menderita hipertensi dan telah diberikan obat
anti hipertensi serta advis diet dan olahraga
- Pada anamnesis dijumpai riwayat pemakaian obat anti hipertensi.
11. Diabetes didefinisikan sebagai berikut;
Subjek selama ini telah atau pernah menggunakan obat hipoglikemik oral atau insulin,
atau hasil pemeriksaan kadar gula darah selama perawatan di rumah sakit memenuhi
3.7 Identifikasi Variabel
Variabel independen:
Jumlah netrofil
Variabel dependen:
CKMB, Troponin T, dan kejadian klinis kardiovaskular mayor (gagal jantung akut, syok
kardiogenik, kematian, aritmia ventrikel).
3.8 Alur Penelitian
Semua pasien mempunyai keluhan nyeri dada atau angina equivalent. Peneliti memeriksa rekam medis pasien untuk melihat anamnesis, pemeriksaan fisik, EKG, foto
toraks, dan pemeriksaan laboratorium untuk menegakkan IMAEST, data dasar dicatat secara
lengkap.
Pemeriksaan darah lengkap, hitung jenis leukosit dan enzim jantung diambil saat
pasien masuk ke IGD. Pemeriksaan darah lengkap dan hitung jenis leukosit dihitung dengan
menggunakan mesin SYSMEX XT-4000, pemeriksaan CKMB dengan mesin COBAS 501i,
dan troponin-T dengan mesin D-DIMER JR. Pasien dengan kelainan hematologi, penyakit
infeksi, kelainan ginjal dan hati yang berat dikeluarkan dari penelitian ini. Selama perawatan
di rumah sakit, pasien dipantau terjadinya kejadian klinis kardiovaskular mayor yaitu gagal
jantung akut, syok kardiogenik, kematian kardiovaskular, aritmia ventrikel dan dilakukan
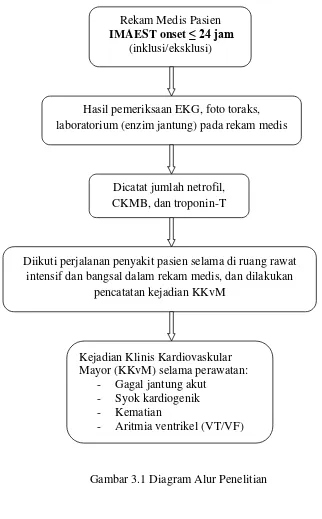
Gambar 3.1 Diagram Alur Penelitian Rekam Medis Pasien
IMAEST onset ≤ 24 jam
(inklusi/eksklusi)
Hasil pemeriksaan EKG, foto toraks, laboratorium (enzim jantung) pada rekam medis
Dicatat jumlah netrofil, CKMB, dan troponin-T
Diikuti perjalanan penyakit pasien selama di ruang rawat intensif dan bangsal dalam rekam medis, dan dilakukan
pencatatan kejadian KKvM
Kejadian Klinis Kardiovaskular Mayor (KKvM) selama perawatan:
- Gagal jantung akut - Syok kardiogenik - Kematian
3.9 Analisa Data
Variabel kategorik dipresentasikan dengan jumlah atau frekuensi (n) dan persentase
(%). Variabel numerik dipresentasikan dengan nilai mean (rata-rata) dan standar deviasi
untuk data yang berdistribusi normal, sedangkan data numerik yang tidak berdistribusi
normal menggunakan median (nilai tengah), yang kemudian dibandingkan dengan Student’s t-test atau tes Mann Whitney U. Uji normalitas variable numerik pada seluruh subjek penelitian menggunakan one sample Kolmogorov Smirnov (n>50) atau Shapiro Wilk (n<50).
Untuk variabel yang ditemukan signifikan pada uji analisis univariat, dimasukkan ke uji
multivariate. Uji korelasi menggunakan spearman (untuk data distribusi tidak normal) atau
pearson (data distribusi normal). Analisa data statistik menggunakan software statistik, nilai p
<0.05 dikatakan bermakna secara statistik.
3.10 Etika Penelitian
Penelitian ini telah diberi persetujuan dari komite etik Fakultas Kedokteran USU.
3.11 Perkiraan Biaya
Pengadaan alat tulis dan fotokopi Rp. 1.000.000
Pengolahan hasil statistik Rp. 1.000.000
Biaya-biaya lain/tak terduga Rp. 1.000.000
BAB IV
HASIL PENELITIAN
Penelitian ini dilakukan di Departemen Kardiologi dan Kedokteran Vaskular RSHAM
mulai September 2014 s/d 27 Oktober 2014 dengan data subjek penelitian diambil dari rekam
medis pasien IMAEST di RSHAM mulai April 2014 hingga Oktober 2014. Didapati jumlah
sampel sebanyak 42 penderita IMAEST dengan onset ≤ 24 jam yang memenuhi kriteria inklusi dan kriteria eksklusi sehingga dapat diikutkan dalam penelitian.
4.1 Karakteristik Subyek Penelitian
Subjek penelitian berumur rata-rata 54 tahun, dengan subyek termuda berumur 35
tahun dan yang tertua berumur 67 tahun. Mayoritas subyek adalah laki-laki berjumlah 39
orang (93%) dan perempuan 3 orang (7%). Faktor risiko PJK penderita yang utama adalah
merokok (25 orang), diikuti hipertensi (20 orang), diabetes melitus (10 orang), dislipidemia
(10 orang), dan riwayat keluarga (3 orang). Lama waktu dari mulai serangan infark miokard
akut sampai tiba di IGD berkisar 2-24 jam, dengan rata-rata 13 jam.
Jumlah leukosit awal saat tiba di IGD berkisar (7,34-25,37)x103/mm3 dengan nilai rata-rata 14,3x103/mm3. Jumlah netrofil saat pemeriksaan di IGD berkisar (5,93-19,61)x103/µL, dengan rata-rata 12x103/µL. Untuk nilai enzim jantung, CKMB awal berkisar 16-626 U/L dengan rata 208 U/L, dan troponin-T dengan kisaran 0-2 µg/L dengan
Tabel 4.1 Karakteristik Klinis Pasien
4.2 Korelasi Jumlah Netrofil dan Rasio N/L dengan CKMB dan Troponin-T
Dilakukan uji normalitas terhadap data netrofil, rasio N/L, CKMB dan troponin-T,
dan diperoleh bahwa data CKMB berdistribusi normal, sedangkan yang lain berdistribusi
tidak normal. Dilakukan uji transformasi data, hasilnya juga tidak berdistribusi normal,
sehingga digunakan uji korelasi Spearman.
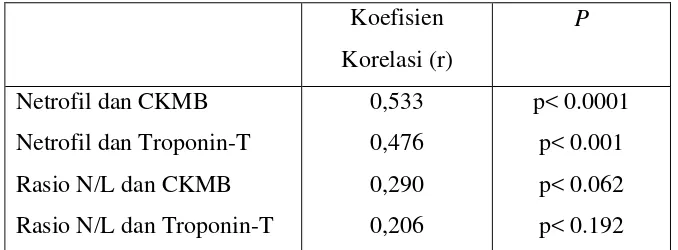
Koefisien
Rasio N/L dan Troponin-T
0,533
Tabel 4.2 Korelasi Jumlah Netrofil dan Rasio N/L dengan CKMB dan Troponin-T
Dari uji korelasi spearman didapatkan bahwa jumlah netrofil berkorelasi positif
dengan nilai CKMB (r = 0,533, p< 0.0001) dan juga nilai troponin-T (r = 0,476, p< 0.001),
4.3 Hubungan Jumlah Netrofil dan Rasio N/L dengan Kejadian Klinis Kardiovaskular Mayor (KKvM) Selama Perawatan di Rumah Sakit
Jumlah netrofil dan juga rasio N/L dibagi ke dalam 4 kuartil, kemudian dilakukan
pencatatan kejadian klinis kardiovaskular mayor selama perawatan di rumah sakit (gagal
jantung akut, syok kardiogenik, mortalitas kardiovaskular, aritmia ventrikel) pada
masing-masing kuartil, yang dapat dilihat pada tabel 4.3 dan 4.4.
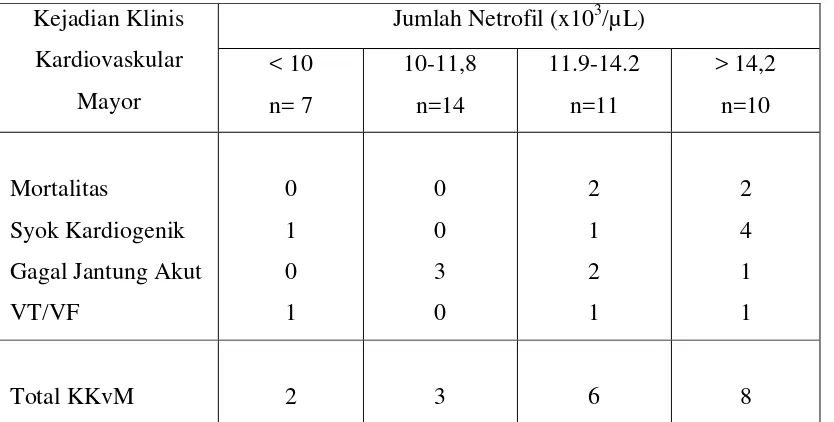
Kejadian Klinis
Kardiovaskular
Mayor
Jumlah Netrofil (x103/µL) < 10
Tabel 4.3 Jumlah kejadian klinis kardiovaskular mayor selama perawatan di rumah sakit
berdasarkan kuartil jumlah netrofil
Pada penelitian ini didapati 19 penderita dari total 42 sampel (45,2%) yang
mengalami KKvM. Jumlah penderita yang meninggal selama perawatan di rumah sakit
(mortalitas) didapati 4/42 (9,5%), syok kardiogenik 6/42 (14,2%), gagal jantung akut 6/42
(14%), dan aritmia ventrikel 3/42 (7%). Dari empat penderita yang meninggal, tiga orang
disebabkan oleh syok kardiogenik dan satu orang disebabkan ventrikular fibrilasi.
Dari tabel 4.3 diperoleh pada 10 penderita dengan jumlah netrofil pada kuartil-4 (>
14,2 x103/µL) terdapat total 8 (80%) penderita dengan KKvM, yang mayoritas mengalami syok kardiogenik (4 orang), diikuti mortalitas (2 orang), gagal jantung akut (1 orang), dan
aritmia ventrikel (1 orang). Total KKvM pada kuartil ke-4 jauh lebih banyak dibandingkan
pada kuartil lainnya, dua kali lebih besar dibanding kuartil ke-2 dan empat kali lebih besar
dibanding kuartil ke-1. Hal ini memberikan bukti bahwa pada jumlah netrofil yang sangat
klinis kardiovaskular mayor (mortalitas, syok kardiogenik, gagal jantung akut, aritmia
ventrikel) dibandingkan jumlah netrofil yang lebih rendah.
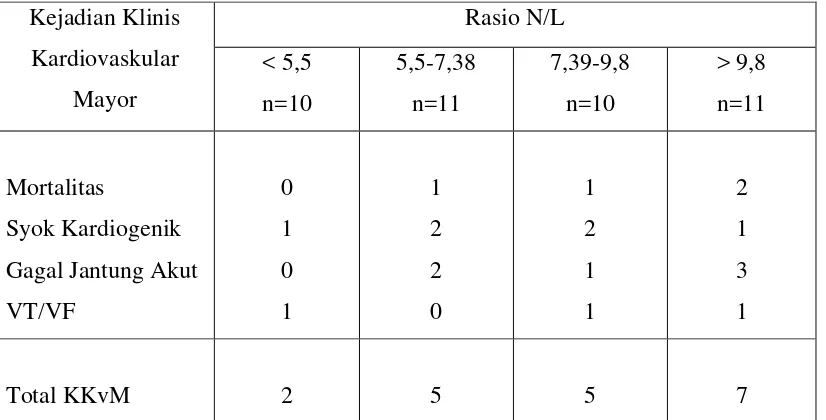
Dari tabel 4.4 diperoleh pada nilai rasio N/L pada kuartil-4 (> 9,8) didapatkan total
KKvM yang paling tinggi yang berjumlah 7 dari total 11 pasien (63%), yang terdiri dari gagal
jantung akut (3 orang), syok kardiogenik (1 orang), mortalitas (2 orang) dan aritmia ventrikel
(1 orang), mencakup 63% dari total pasien pada kuartil ke-4. Hal ini menunjukkan bahwa
pada nilai rasio N/L yang tinggi (> 9,8) mempunyai makna prognostik yang lebih tinggi
terhadap kejadian klinis kardiovaskular mayor dibandingkan nilai rasio N/L yang lebih
rendah.
Tabel 4.4 Jumlah kejadian klinis kardiovaskular mayor selama perawatan di rumah sakit
berdasarkan kuartil nilai rasio N/L
4.4 Kejadian Klinis Kardiovaskular Mayor (KKvM) dan Variabel Independen yang Mempengaruhinya
4.4.1 Analisis Uji Univariat Terhadap Kejadian Klinis Kardiovaskular Mayor Total
Untuk variabel jumlah netrofil, rasio N/L, dan jumlah leukosit, data akan dibagi ke
dalam 4 kuartil, kemudian akan dibandingkan total KKvM di kuartil ke-1 dan ke-2 dengan
Dari uji univariat didapatkan 3 faktor independen yang berpengaruh terhadap total
KKvM yaitu jumlah netrofil p=0.03, OR 4,063, CI (1,115-14,804), jumlah leukosit p=0.001,
OR 10, CI (2,350-42,547), dan merokok p=0.006, OR 0,162, CI (0,042-0,632).
Variabel KKvM P R Odds CI 95%
Tabel 4.5 Nilai rasio odds variabel-variabel independen terhadap total KKvM
Jumlah netrofil di atas 11,8x103/ µL berhubungan dengan angka kejadian kardiovaskular mayor empat kali lebih tinggi dibandingkan jumlah netrofil ≤ 11,8 x103/ µL (OR 4,063, p=0.03). Begitu juga dengan jumlah leukosit di atas 13,57 berhubungan dengan
4.4.2 Analisis multivariat terhadap total KKvM
OR p CI 95%
Leukosit 9,711 0,014 1,594-59,170
Netrofil 1,050 0,958 0,174-6,329
Tabel 4.6 Hasil uji regresi logistik terhadap total KKvM
Dari uji multivariat regresi logistik, diperoleh hanya jumlah leukosit yang
berpengaruh terhadap total KKvM (mortalitas, syok kardiogenik,gagal jantung akut, dan
BAB V PEMBAHASAN
Leukosit dan subtipenya seperti netrofil merupakan penanda reaksi inflamasi akut
(Furze dkk, 2008). Pada pasien dengan IMAEST akan terjadi sumbatan total pada arteri
koroner yang menyebabkan hilangnya perfusi ke miokardium sehingga memicu kerusakan
miokardium dan reaksi inflamasi akut (Kirtane dkk, 2004). Hal ini akan menyebabkan
peningkatan penanda inflamasi seperti netrofil. Antman, dkk (2004) menjelaskan bahwa
peningkatan jumlah leukosit termasuk netrofil akan dimulai sejak 2 jam dari onset nyeri dada
dan mencapai puncak dalam 2-4 hari. Hal ini sejalan dengan peningkatan penanda kerusakan
miokardium yaitu CKMB dan troponin yang mulai meningkat sejak 3-12 jam sejak onset
nyeri dada, dan mencapai puncak dalam 24 jam untuk CKMB dan 48 jam untuk troponin.
Penelitian ini mencoba menilai korelasi peningkatan jumlah netrofil dengan
peningkatan CKMB dan troponin-T pada pasien-pasien IMAEST onset ≤ 24 jam. Dari hasil penelitian diperoleh bahwa jumlah netrofil berkorelasi positif dengan CKMB (r=0,533,
p<0.0001) dan troponin-T (r=0,476,p<0.001), dengan kekuatan korelasi yang sedang
(reasonable). Hal ini menunjukkan bahwa pada IMAEST onset ≤ 24 jam, jumlah netrofil akan meningkat diikuti dengan peningkatan CKMB dan juga troponin-T. Dari penelitian ini
juga didapatkan bahwa pada pasien dengan IMAEST onset < 3jam, yang berjumlah enam
orang, sudah terdapat peningkatan jumlah netrofil di atas normal namun nilai enzim jantung
masih normal. Hal ini sesuai dengan penelitian Antman, dkk (2004) dan Meissner dkk (2011)
yang menunjukkan bahwa jumlah leukosit dan netrofil akan meningkat lebih dahulu,
dibandingkan enzim jantung. Untuk variabel rasio N/L juga didapatkan korelasi positif
dengan nilai CKMB dan troponin T, namun tidak bermakna secara statistik.
Pada penelitian oleh Mukhtar (1994), Karabinos dkk (2009) dan Meissner dkk (2011),
ditemukan bahwa jumlah netrofil saat masuk ke rumah sakit juga memiliki nilai prognostik
untuk kejadian klinis kardiovaskular mayor. Pada penelitian ini ditemukan pada jumlah
netrofil di atas 14,2 x103/ µL yaitu pada kuartil ke-4 (Q4) dijumpai angka kejadian klinis
kardiovaskular mayor selama perawatan rumah sakit yang paling tinggi yaitu sebanyak
delapan kejadian, sedangkan pada Q1 hanya dua kejadian, Q2 tiga kejadian, dan Q3 enam
kardiovaskular mayor, terdiri dari empat pasien mengalami syok kardiogenik, dua mengalami
kematian, satu orang dengan gagal jantung akut, dan satu dengan aritmia ventrikel.
Selain nilai netrofil, nilai rasio N/L juga memikili nilai prognostik (Papa dkk, 2008). Pada
penelitian ini diperoleh bahwa pada rasio N/L di atas 9,8 yaitu pada kuartil ke-4, 63% pasien
(7 orang) yang ada di kuartil-4 ini mengalami kejadian klinis kardiovaskular mayor, dan
merupakan yang terbanyak dibandingkan kuartil lain. Dari hasil data tersebut menunjukkan
bahwa jumlah netrofil dan rasio N/L yang tinggi dapat memprediksi kejadian klinis
kardiovaskular mayor yang lebih besar.
Pada penelitian ini, jumlah netrofil dan rasio N/L terbukti dapat memprediksi kejadian
klinis kardiovaskular mayor (mortalitas, syok kardiogenik, gagal jantung akut, aritmia
ventrikel) selama perawatan di rumah sakit. Hal ini sejalan dengan hasil penelitian-penelitian
sebelumnya. Terdapat beberapa studi sebelumnya yang menunjukkan bahwa leukosit dan
hitung jenisnya memiliki nilai prognostik untuk memprediksi kejadian kardiovaskular. Pada
penelitian Papa dkk (2008) diperoleh bahwa rasio N/L yang tinggi menghasilkan angka
kematian yang lebih tinggi pada pasien PJK, dan hasil yang sama juga dijumpai pada
penelitian Horne dkk (2005). Nunez dkk (2008) menemukan bahwa rasio N/L yang tinggi
berhubungan dengan angka mortalitas yang lebih tinggi pada pasien dengan IMAEST.
O’Donoghue dkk (2008) menemukan jumlah netrofil yang lebih tinggi pada pasien IMAEST
yang meninggal dalam 30 hari dibandingkan yang hidup setelah 30 hari. Chia dkk (2009)
menemukan bahwa jumlah leukosit dan netrofil berhubungan dengan luasnya infark, fraksi
ejeksi, dan merupakan prediktor dari kejadian klinis kardiovaskular pada pasien IMAEST
yang menjalani IKP primer. Studi dari European Prevalence of Infection in Intensive Care juga menyimpulkan bahwa jumlah netrofil yang tinggi berhubungan dengan risiko kematian
jangka panjang yang lebih tinggi pada pasien yang menjalani angioplasti risiko tinggi.
Dari uji univariat terhadap variabel-variabel yang mempengaruhi kejadian
kardiovaskular mayor, didapatkan dua faktor independen yang berpengaruh yaitu jumlah
netrofil > 11,8 x103/µL (OR 4,063, p=0.03) dan leukosit > 13,57 x103/mm3 (OR 10, p<0.001). Dilanjutkan dengan uji multivariat regresi logistik, hasilnya hanya leukosit sebagai
BAB VI
KESIMPULAN DAN SARAN
6.1 Kesimpulan
1. Peningkatan jumlah netrofil berkorelasi positif dengan peningkatan nilai CKMB dan
troponin-T pada pasien IMAEST onset ≤ 24 jam dengan kekuatan korelasi adalah sedang (reasonable).
2. Jumlah netrofil yang tinggi berhubungan dengan peningkatan risiko kejadian
kardiovaskular mayor selama perawatan di rumah sakit (mortalitas, syok kardiogenik,
gagal jantung akut, aritmia ventrikel) pada pasien IMAEST dengan onset ≤ 24 jam.
6.2 Keterbatasan Penelitian
Penelitian ini memiliki keterbatasan diantaranya pemeriksaan nilai netrofil serta
CKMB dan troponin tidak dilakukan secara serial sehingga tidak dapat dihasilkan grafik yang
menggambarkan kenaikan ketiga penanda tersebut. Jumlah netrofil pada penelitian ini
merupakan jumlah netrofil yang absolut, dan tidak menghitung secara khusus jumlah netrofil
batang yang juga berhubungan erat dengan stres akut.
6.3 Saran
1. Sebaiknya dilakukan penelitian lebih lanjut dengan sampel yang lebih besar, dan juga
pengukuran nilai netrofil dan enzim jantung sebaiknya dilakukan secara serial
sehingga dapat menggambarkan kenaikan dan penurunan masing-masing variabel
tersebut.
2. Nilai leukosit dan netrofil dapat dijadikan sebagai penanda prognostik untuk pasien
dengan IMAEST, terutama pada daerah-daerah yang fasilitas pemeriksaan
DAFTAR PUSTAKA
Ait-Oufella H, et al. Natural regulatory T cells control the development of atherosclerosis in
mice. Nat Med. 2006;12:178-180
Anderson JL, Ronnow BS, Horne BD, Carlquist JF, May HT, et al. Usefulness of a complete
blood count-derived risk score to predict mortality in patients with suspected
cardiovascular disease. Am J Cardiol. 2007;99:169-174
Antman Em, et al. ACC/AHA guidelines for the management of patient with ST-elevation
myocardial infarction: A report of the American College Cardiology/American Heart
Association task force on practice guidelines. Circulation. 110;e82
ASCM Coronary Artery Disease Risk Factor Threshold. Diunduh dari
Avanzas P et al. Multiple complex stenoses, high neutrophil count and C-reactice protein
levels in patients with chronic stable angina. Atherosclerosis. 2004;175:151-157
Barron HV, Cannon CP, Murphy SA, Braunwald E, Gibson CM. Association between white
blood cell count, epicardial blood flow, myocardial perfusion, and clinical outcomes
in the setting of acute myocardial infaction: A thrombolysis in myocardial infaction
10 substudy. Circulation. 2000;102:2329-2334
Buja LM, Willerson JT. Role of Inflammation in Coronary Plaque Disruption. Circulation. 1994;89:503-505
Cannon CP, Braunwald E. Unstable angina and non ST elevation myocardial infaction.
Chapter 53. Dalam Libby, Bonow, Mann, Zipes (eds) Braunwald’s Heart Disease.
Edisi 8. Philadelphia: Elsevier. 2008. hal. 1319-1351
Cavusoglu E, et al. Usefulness of the white blood cell count as a predictor of angiographic