Informasi Dokumen
- Penulis:
- Resita Meilafika Setiawardani
- Pengajar:
- dr. H. Ardi Pramono, S.An., M.Kes.
- Sabtanti Harimurti, Ph.D., Apt
- Nurul Mazziyah, M.Sc., Apt
- Pinasti Utami, M.Sc., Apt
- Pramitha Esha ND, M.Sc., Apt
- Bangunawati Rahajeng, M.Si., Apt
- Sekolah: Universitas Muhammadiyah Yogyakarta
- Mata Pelajaran: Farmasi
- Topik: Identifikasi Drug Related Problems (DRPs) Pada Penatalaksanaan Pasien Congestive Heart Failure (CHF) Di Instalasi Rawat Inap RS PKU Muhammadiyah Gamping Periode Januari-Juni 2015
- Tipe: karya tulis ilmiah
- Tahun: 2016
- Kota: Yogyakarta
Ringkasan Dokumen
I. PENDAHULUAN
Bagian ini menjelaskan latar belakang pentingnya penelitian tentang Drug Related Problems (DRPs) pada pasien Congestive Heart Failure (CHF). Penyakit jantung dan pembuluh darah menjadi masalah kesehatan utama di seluruh dunia, dengan prevalensi yang meningkat di Indonesia. Penelitian ini bertujuan untuk mengidentifikasi angka kejadian DRPs dalam pengobatan pasien CHF di RS PKU Muhammadiyah Gamping, sebagai langkah untuk meningkatkan kualitas perawatan pasien.
1.1. Latar Belakang Penelitian
Latar belakang penelitian ini menguraikan bahwa penyakit jantung, khususnya CHF, merupakan penyebab kematian yang signifikan. Data menunjukkan bahwa prevalensi CHF di Indonesia terus meningkat. Penelitian ini penting untuk mengidentifikasi DRPs yang mungkin terjadi akibat pengobatan yang tidak tepat, sehingga dapat mengurangi risiko komplikasi dan meningkatkan hasil pengobatan.
1.2. Tujuan Penelitian
Tujuan utama dari penelitian ini adalah untuk mengetahui angka kejadian DRPs pada pasien CHF yang dirawat inap di RS PKU Muhammadiyah Gamping. Dengan memahami kejadian DRPs, rumah sakit dapat meningkatkan kualitas pelayanan dan pengobatan serta memberikan wawasan lebih kepada tenaga kesehatan tentang pengelolaan terapi CHF.
II. TINJAUAN PUSTAKA
Bagian ini membahas konsep dasar mengenai Congestive Heart Failure (CHF) dan Drug Related Problems (DRPs). Pemahaman tentang patofisiologi CHF dan klasifikasi DRPs sangat penting untuk analisis lebih lanjut dalam penelitian ini. Tinjauan pustaka memberikan landasan teori yang mendukung penelitian dan menggambarkan relevansi masalah yang diteliti.
2.1. Congestive Heart Failure
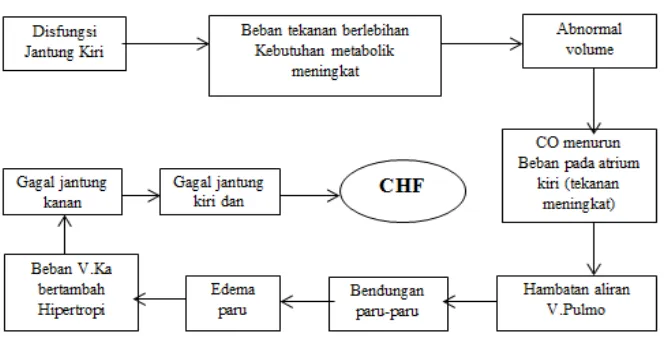
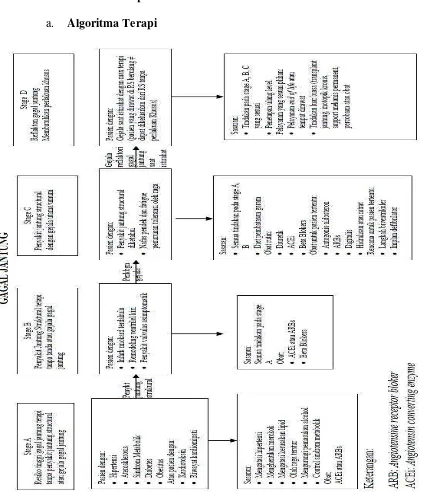
CHF adalah kondisi klinis yang kompleks, ditandai dengan disfungsi jantung yang mengganggu kemampuan jantung untuk memompa darah. Pemahaman tentang etiologi, gejala, dan tatalaksana terapi CHF sangat penting dalam konteks penelitian ini, karena dapat mempengaruhi pengobatan dan potensi terjadinya DRPs.
2.2. Drug Related Problems (DRPs)
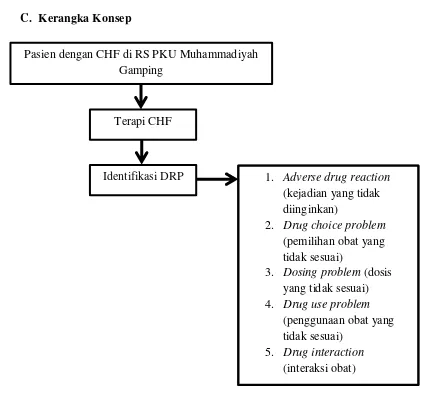
DRPs adalah masalah yang dapat mengganggu hasil kesehatan yang diinginkan akibat penggunaan obat yang tidak tepat. Klasifikasi DRPs meliputi kejadian yang tidak diharapkan, pemilihan obat yang tidak sesuai, dosis yang tidak tepat, dan interaksi obat. Memahami klasifikasi ini penting untuk menganalisis data yang diperoleh dalam penelitian.
III. METODE PENELITIAN
Metode penelitian yang digunakan adalah deskriptif dengan pendekatan cross-sectional. Penelitian ini dilakukan secara retrospektif dengan mengumpulkan data dari rekam medis pasien CHF di RS PKU Muhammadiyah Gamping. Metode ini memungkinkan peneliti untuk menganalisis kejadian DRPs secara sistematis dan mendapatkan gambaran yang jelas tentang situasi yang ada.
3.1. Desain Penelitian
Desain penelitian ini merupakan penelitian non eksperimental dan bersifat deskriptif. Data diambil secara retrospektif dari rekam medis pasien CHF, yang memungkinkan peneliti untuk mengidentifikasi dan menganalisis kejadian DRPs berdasarkan kriteria yang telah ditentukan.
3.2. Populasi dan Sampel Penelitian
Populasi dalam penelitian ini adalah semua pasien dengan diagnosis CHF yang dirawat inap di RS PKU Muhammadiyah Gamping. Sampel penelitian terdiri dari 35 pasien yang memenuhi kriteria inklusi, sehingga hasil penelitian dapat mewakili kondisi pasien CHF di rumah sakit tersebut.
IV. HASIL PENELITIAN DAN PEMBAHASAN
Hasil penelitian menunjukkan bahwa terdapat sejumlah kejadian DRPs pada pasien CHF, dengan interaksi obat menjadi masalah yang paling umum. Pembahasan hasil ini penting untuk memahami faktor-faktor yang mempengaruhi kejadian DRPs dan implikasinya terhadap pengobatan pasien. Ini juga memberikan insight bagi tenaga kesehatan untuk meningkatkan pengelolaan terapi.
4.1. Karakteristik Subjek Penelitian
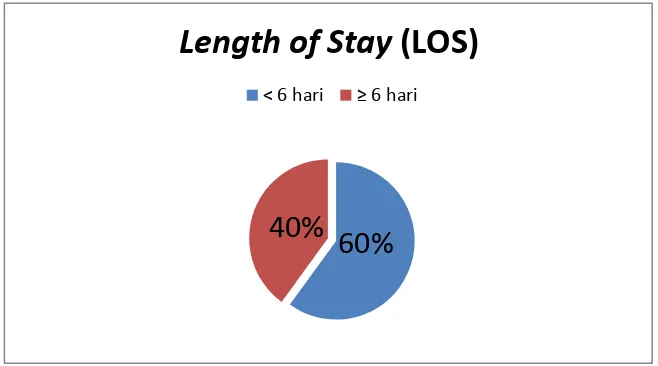
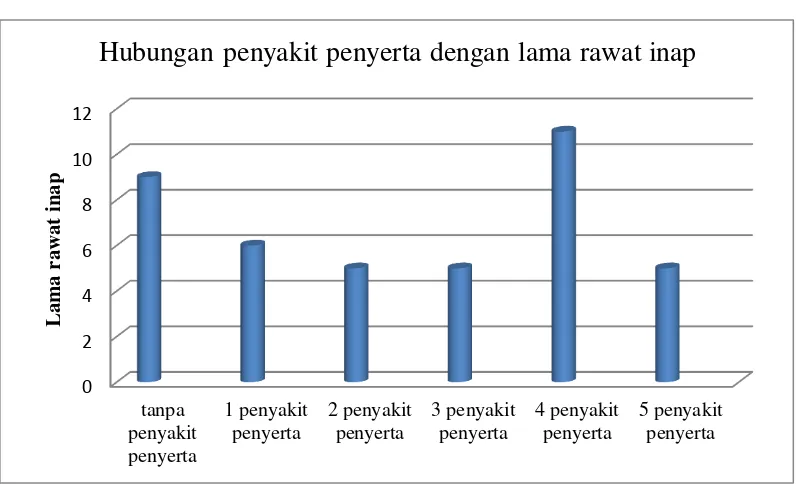
Analisis karakteristik pasien berdasarkan jenis kelamin, usia, dan penyakit penyerta memberikan gambaran tentang populasi yang diteliti. Data ini penting untuk memahami konteks sosial dan demografis dari pasien CHF, yang dapat mempengaruhi pengobatan dan kejadian DRPs.
4.2. Identifikasi Drug Related Problems (DRPs)
Hasil identifikasi menunjukkan bahwa 57,14% pasien mengalami DRPs, dengan interaksi obat sebagai kejadian yang paling sering. Ini menunjukkan perlunya perhatian lebih terhadap pengelolaan terapi untuk mengurangi risiko DRPs dalam pengobatan pasien CHF.
V. KESIMPULAN DAN SARAN
Kesimpulan dari penelitian ini menegaskan pentingnya identifikasi DRPs dalam pengobatan pasien CHF. Penelitian ini memberikan rekomendasi bagi rumah sakit dan tenaga kesehatan untuk meningkatkan kualitas pelayanan dan pengobatan. Selain itu, saran untuk penelitian selanjutnya juga disampaikan untuk memperdalam pemahaman tentang DRPs.
5.1. Kesimpulan
Penelitian ini berhasil mengidentifikasi angka kejadian DRPs pada pasien CHF di RS PKU Muhammadiyah Gamping. Hasilnya menunjukkan bahwa interaksi obat adalah masalah yang paling umum, sehingga perlu adanya strategi untuk mengurangi kejadian ini.
5.2. Saran
Diharapkan penelitian ini menjadi referensi bagi tenaga kesehatan dalam mengelola terapi pasien CHF dan mendorong penelitian lebih lanjut untuk mengeksplorasi faktor-faktor yang mempengaruhi terjadinya DRPs.
Referensi Dokumen
- Pharmaceutical Care Network Europe (PCNE) 2006
- ACCF/AHA Guideline for The Management of Chronic of Cardiology Foundation/ American Heart Association Task Force on Practice tahun 2013
- Pharmacotherapy: A Pathophysiologic Approach, 9 th Edition
- Kemenkes RI, 2014
- Dinkes DIY, 2013
- Yasin et al., 2005
- Adusumilli, 2014
- Kemenkes RI, 2013
- Grossman dan Brown, 2009
- Assiri, 2011
- ACCF/AHA, 2013