Disusun untuk Memenuhi Sebagian Syarat Memperoleh Derajat Sarjana Farmasi pada Fakultas Kedokteran dan Ilmu Kesehatan
Universitas Muhammadiyah Yogyakarta
Disusun oleh
DILA APSELIMA RIANI 20120350030
PROGRAM STUDI FARMASI
FAKULTAS KEDOKTERAN DAN ILMU KESEHATAN UNIVERSITAS MUHAMMADIYAH YOGYAKARTA
i
Disusun untuk Memenuhi Sebagian Syarat Memperoleh Derajat Sarjana Farmasi pada Fakultas Kedokteran dan Ilmu Kesehatan
Universitas Muhammadiyah Yogyakarta
Disusun oleh DILA APSELIMA RIANI
20120350030
PROGRAM STUDI FARMASI
FAKULTAS KEDOKTERAN DAN ILMU KESEHATAN UNIVERSITAS MUHAMMADIYAH YOGYAKARTA
ii
MUHAMMADIYAH YOGYAKARTA PERIODE JANUARI-JUNI 2015
Disusun oleh
DILA APSELIMA RIANI 20120350030
Telah disetujui dan diseminarkan pada tanggal 9 September 2016 Dosen Pembimbing
Indriastuti Cahyaningsih, M.Sc., Apt NIK. 19850526201004173121
Dosen Penguji 1 Dosen Penguji 2
Nurul Maziyyah, M. Sc., Apt. Pinasti Utami, M. Sc., Apt. NIK: 19881018201410173231 NIK : 19850318201004173123
Mengetahui,
Kepala Program Studi Farmasi Fakultas Kedokteran dan Ilmu Kesehatan
Universitas Muhammadiyah Yogyakarta
iii
Nama : Dila Apselima Riani NIM : 20120350030 Program Studi : Farmasi
Fakultas : Kedokteran dan Ilmu Kesehatan
Menyatakan dengan sebenarnya bahwa Karya Tulis Ilmiah yang saya tulis benar-benar merupakan hasil karya saya sendiri dan belum diajukan dalam bentuk apapun kepada perguruan tinggi manapun. Sumber informasi yang berasal atau dikutip dari karya yang diterbitkan maupun tidak diterbitkan dari penulis lain telah disebutkan dalam teks dan tercantumkan dalam Daftar Pustaka dibagian akhir Karya Tulis Ilmiah ini.
Apabila dikemudian hari terbukti atau dibuktikan Karya Tulis Ilmiah ini hasil jiplakan, maka saya bersedia menerima sanksi atas perbuatan tersebut.
Yogyakarta, 9 September 2016 Yang membuat Pernyataan
iv
mereka merubah keadaan yang ada pada diri mereka sendiri ... “
v
Penyayang, Yang Maha Pemilik seluruh alam semesta, Tuhanku.
Kedua Orangtuaku,
Atas seluruh kasih sayang, kepercayaan, semangat dan harapan kalian. Serta dukungan dan arahan pada setiap langkah yang saya ambil.
Adikku,
Atas semangat, hiburan dan dukungannya.
Nanda, Lisa, Rima B, Chyntia, Dian, Wulan dan Senja, Atas dukungan, bantuan, dan semangatnya.
Farmasi 2012,
vi
Puji syukur penulis panjatkan atas kehadirat Allah SWT, atas segala petunjuk dan rahmat-Nya, sehingga penulis dapat menyelesaikan Karya Tulis Ilmiah yang berjudul “Identifikasi Drug Related Problems pada Pasien Congestive Heart Failure (CHF) di Instalasi Rawat Inap Rumah Sakit PKU Muhammadiyah Yogyakarta Periode Januari-Juni 2015” .
Dalam penulisan Karya Tulis Ilmiah ini, penulis tidak lepas dari dukungan dan bimbingan dari berbagai pihak, maka pada kesempatan ini penulis mengucapkan terimakasih kepada :
1. dr. H. Ardi Pramono, Sp. An., M.Kes, selaku Dekan Fakultas Kedokteran dan Ilmu Kesehatan Universitas Muhammadiyah Yogyakarta yang telah
menyetujui hasil Karya Tulis Ilmiah ini.
2. Dra. Sabtanti, Ph. D., Apt, selaku Kepala Program Studi Farmasi Fakultas Kedokteran dan Ilmu Kesehatan Universitas Muhammadiyah Yogyakarta. 3. Indriastuti Cahyaningsih, M.Sc., Apt, selaku Dosen pembimbing yang selalu
memberikan motivasi kepada penulis untuk menyelesaikan Karya Tulis Ilmiah ini.
4. Orangtua yang selalu memberikan dukungan dan memberikan semangat dalam mengerjakan Karya Tulis Ilmiah
Akhir kata dengan segala kerendahan hati penulis menyadari bahwa Karya Tulis Ilmiah ini masih jauh dari kriteria penelitian yang sempurna. Oleh karena itu, kritik dan saran yang membangun sangat diharapkan.
Yogyakarta, 9 September 2016
vii
BAB I PENDAHULUAN ... 1
A. Latar Belakang ... 1
B. Perumusan Masalah ... 4
C. Keaslian Penelitian ... 4
D. Tujuan Penelitian ... 5
E. Manfaat Penelitian ... 6
BAB II TINJAUAN PUSTAKA ... 7
A. Congestive Heart Failure (CHF) ... 7
1. Definisi ... 7
2. Epidemiologi ... 7
3. Etiologi ... 8
4. Patofisiologi ... 8
5. Manifestasi Klinis ... 9
6. Diagnosis ... 11
7. Klasifikasi... 11
8. Terapi Congestive Heart Failure ... 13
B. Drug Related Problems ... 23
C. Kerangka Konsep ... 24
D. Keterangan Empirik ... 24
BAB III METODE PENELITIAN... 25
A. Desain Penelitian ... 25
B. Tempat dan Waktu... 25
C. Populasi dan Sampel ... 25
D. Kriteria Inklusi dan Eksklusi ... 26
1. Kriteria Inklusi ... 26
2. Kriteria Eksklusi :... 26
E. Identifikasi variabel penelitian dan Definisi Operasional ... 26
1. Variabel Penelitian ... 26
2. Definisi Operasional ... 26
F. Instrumen penelitian ... 26
1. Rekam medik... 27
2. Pedoman pengobatan Congestive Heart Failure ... 28
viii
BAB IV HASIL PENELITIAN DAN PEMBAHASAN ... 32
A. Karakteristik Subjek Penelitian ... 32
1. Karakteristik Subjek penelitian berdasarkan Jenis Kelamin ... 32
2. Karakteristik Subjek Berdasarkan Usia... 34
3. Karakteristik Subjek Penelitian Berdasarkan Length of Stay (LoS) .. 35
4. Karakteristik Subjek Penelitian Berdasarkan Penyakit Penyerta ... 35
5. Hubungan Penyakit Penyerta dengan Lama Rawat Inap ... 38
B. Identifikasi Drug-Related Problems (DRPs) ... 39
1. Adverse Drug Reactions ... 40
2. Pemilihan Obat yang tidak Tepat ... 40
3. Dosis tidak Tepat ... 44
4. Penggunaan Obat yang tidak Tepat ... 45
5. Interaksi Obat ... 45
BAB V KESIMPULAN DAN SARAN ... 51
A. Kesimpulan ... 51
B. Saran ... 51
DAFTAR PUSTAKA ... 53
ix
x
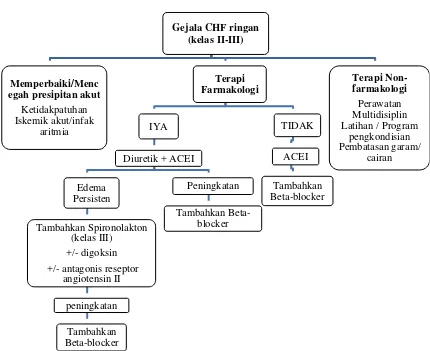
Gambar 2. Terapi pada sistolik gagal jantung (NYHA kelas II/III). ... 14
Gambar 3. Terapi pada sistolik gagal jantung (NYHA kelas IV). ... 15
Gambar 4. Kerangka konsep ... 24
Gambar 5. Skema langkah kerja ... 30
Gambar 6. Karakteristik Subjek Penelitian Berdasarkan Usia ... 34
xi
tahun 2003, angka hospitalisasi pasien dengan diagnosa gagal jantung meningkat berkisar antara 1200-1300 pasien per tahun. Penyakit ini sering menyebabkan komplikasi sehingga pengobatan yang diberikan akan menjadi lebih kompleks dan beresiko terjadi Drug Related Problems (DRPs). DRPs merupakan suatu peristiwa atau keadaan dimana terapi obat berpotensi atau secara nyata dapat mempengaruhi hasil terapi yang diinginkan. Tujuan penelitian ini adalah untuk mengetahui gambaran DRPs pada terapi pasien Congestive Heart Failure (CHF) yang menjalani rawat inap di RSU PKU Muhammadiyah Yogyakarta.
Penelitian ini bersifat deskriptif non-eksperimental. Data diambil secara retrospektif dari 16 catatan rekam medik pasien Congestive Heart Failure di Rumah Sakit PKU Muhammadiyah Yogyakarta yang memenuhi kriteria inklusi pada bulan Januari-Juni 2015. Analisis DRPs yang potensial terjadi didasarkan pada studi literatur yakni ACCF/AHA : Guideline for the Management of Heart Failure: update 2013, Standar Pelayanan Medik (SPM) Congestive Heart Failure
di RS PKU Muhammadiyah Yogyakarta 2016, Pedoman Tata Laksana Gagal Jantung Edisi Pertama (PERKI, 2015), dan Drug Interaction Facts.
Hasil penelitian menunjukkan bahwa DRPs yang potensial terjadi pada penatalaksanaan pasien Congestive Heart Failure di Instalasi Rawat Inap Rumah Sakit PKU Muhammadiyah Yogyakarta sebanyak 62,5% dari 16 pasien dengan kategori interaksi obat sebanyak 11 kejadian (55%), pemilihan obat tidak tepat sebanyak 7 kejadian (35%), kategori dosis tidak tepat sebanyak 1 kejadian (5%) dan kategori adverse drug reaction sebanyak 1 kejadian (5%).
xii
of patients with hospitalisasi heart failure diagnosis increases ranging between 1200-1300 patients per year. The disease often causes complications so that a given treatment will become more complex and risky going on Drug Related Problems (DRPs). DRPs is an event or situation where drug therapy is potentially or explicitly can influence the outcome of therapy is desirable. The purpose of this research is to know the description of DRPs in Congestive Heart Failure patients therapy (CHF) who underwent hospitalization in RS PKU Muhammadiyah Yogyakarta.
The research of non-experimental descriptive in nature. Data taken as a retrospective medical record entry of 16 patients of Congestive Heart Failure at the hospital that PKU Yogyakarta meets the criteria of inclusion in the month of January-June 2015. Analysis of DRPs that potentially occur using the analysis of the study of literature in the form of ACCF/AHA : Guideline for the Management of Heart Failure: update 2013, Standar Pelayanan Medik (SPM) Congestive Heart Failure di RS PKU Muhammadiyah Yogyakarta, Pedoman Tata Laksana Gagal Jantung Edisi Pertama (PERKI, 2015), dan Drug Interaction Facts.
The results showed that DRPs that occur on a potential treatment
congestive heart patients in Inpatient Hospital Installation PKU Muhammadiyah Yogyakarta as many as 20 events from 16 patients with category drug interactions as much as 11 events (55%), the selection of the remedy is not appropriate as much of the 7 events (35%), inappropriate doses as much as category 1 events (5%) and drug adverse reaction category as much as 1 events (5%).
tahun 2003, angka hospitalisasi pasien dengan diagnosa gagal jantung meningkat berkisar antara 1200-1300 pasien per tahun. Penyakit ini sering menyebabkan komplikasi sehingga pengobatan yang diberikan akan menjadi lebih kompleks dan beresiko terjadi Drug Related Problems (DRPs). DRPs merupakan suatu peristiwa atau keadaan dimana terapi obat berpotensi atau secara nyata dapat mempengaruhi hasil terapi yang diinginkan. Tujuan penelitian ini adalah untuk mengetahui gambaran DRPs pada terapi pasien Congestive Heart Failure (CHF) yang menjalani rawat inap di RSU PKU Muhammadiyah Yogyakarta.
Penelitian ini bersifat deskriptif non-eksperimental. Data diambil secara retrospektif dari 16 catatan rekam medik pasien Congestive Heart Failure di Rumah Sakit PKU Muhammadiyah Yogyakarta yang memenuhi kriteria inklusi pada bulan Januari-Juni 2015. Analisis DRPs yang potensial terjadi didasarkan pada studi literatur yakni ACCF/AHA : Guideline for the Management of Heart Failure: update 2013, Standar Pelayanan Medik (SPM) Congestive Heart Failure
di RS PKU Muhammadiyah Yogyakarta 2016, Pedoman Tata Laksana Gagal Jantung Edisi Pertama (PERKI, 2015), dan Drug Interaction Facts.
Hasil penelitian menunjukkan bahwa DRPs yang potensial terjadi pada penatalaksanaan pasien Congestive Heart Failure di Instalasi Rawat Inap Rumah Sakit PKU Muhammadiyah Yogyakarta sebanyak 62,5% dari 16 pasien dengan kategori interaksi obat sebanyak 11 kejadian (55%), pemilihan obat tidak tepat sebanyak 7 kejadian (35%), kategori dosis tidak tepat sebanyak 1 kejadian (5%) dan kategori adverse drug reaction sebanyak 1 kejadian (5%).
of patients with hospitalisasi heart failure diagnosis increases ranging between 1200-1300 patients per year. The disease often causes complications so that a given treatment will become more complex and risky going on Drug Related Problems (DRPs). DRPs is an event or situation where drug therapy is potentially or explicitly can influence the outcome of therapy is desirable. The purpose of this research is to know the description of DRPs in Congestive Heart Failure patients therapy (CHF) who underwent hospitalization in RS PKU Muhammadiyah Yogyakarta.
The research of non-experimental descriptive in nature. Data taken as a retrospective medical record entry of 16 patients of Congestive Heart Failure at the hospital that PKU Yogyakarta meets the criteria of inclusion in the month of January-June 2015. Analysis of DRPs that potentially occur using the analysis of the study of literature in the form of ACCF/AHA : Guideline for the Management of Heart Failure: update 2013, Standar Pelayanan Medik (SPM) Congestive Heart Failure di RS PKU Muhammadiyah Yogyakarta, Pedoman Tata Laksana Gagal Jantung Edisi Pertama (PERKI, 2015), dan Drug Interaction Facts.
The results showed that DRPs that occur on a potential treatment
congestive heart patients in Inpatient Hospital Installation PKU Muhammadiyah Yogyakarta as many as 20 events from 16 patients with category drug interactions as much as 11 events (55%), the selection of the remedy is not appropriate as much of the 7 events (35%), inappropriate doses as much as category 1 events (5%) and drug adverse reaction category as much as 1 events (5%).
BAB I PENDAHULUAN
A. Latar Belakang
Congestive Heart Failure (CHF) merupakan kumpulan gejala klinis pasien dengan tampilan seperti sesak nafas saat istirahat atau aktifitas, kelelahan, edema tungkai,takikardia, efusi pleura dan hepatomegali (PERKI, 2015). Di Amerika Serikat kurang lebih 1 juta pasien per tahun menjalani perawatan di rumah sakit akibat Congestive Heart Failure (Pocock et al, 2006). Penyakit jantung merupakan salah satu penyebab kematian paling tinggi di Indonesia. Pada tahun 2012 menurut WHO ada lebih dari 600.000 orang meninggal karena penyakit jantung dan diabetes (WHO, 2012).
Data di Pusat Jantung Nasional Harapan Kita (PJNHK) sejak tahun 2003 menunjukan angka hospitalisasi pasien dengan diagnosa gagal jantung yang semakin meningkat berkisar antara 1200-1300 pasien per tahun dengan angka mortalitas yang juga terus meningkat dan mencapai 7.5 % pada tahun 2007 (Sani, 2008). Data di Pusat Data dan Informasi Kementrian Kesehatan RI (PUSDATIN) pada tahun 2013 di Yogyakarta pada usia lebih dari 15 tahun terdapat 11.109 orang yang menderita gagal jantung (DEPKES, 2013).
Congestive Heart Failure dapat disebabkan oleh beberapa penyakit seperti hipertensi, hipertiroid, anemia, Penyakit Paru Obstruksi Kronik (PPOK) dan kardiomiopati. Congestive Heart Failure sering disertai dengan kondisi komorbiditas yang memerlukan intervensi spesifik. Komplikasi yang
sering terjadi adalah ischemic heart disease, valvular disease, aritmia, arthritis, gout, disfungsi ginjal, anemia, dan diabetes (NHFA, 2011).
Penggunaan obat yang tidak rasional sering dijumpai dalam praktek sehari-hari. Peresepan obat tanpa indikasi yang jelas, penentuan dosis, cara, dan lama pemberian yang keliru, serta peresepan obat yang mahal merupakan sebagian contoh dari ketidakrasionalan peresepan. Penggunaan suatu obat dikatakan tidak rasional jika kemungkinan dampak negatif yang diterima oleh pasien lebih besar dibanding manfaatnya (Binfar Kemenkes, 2011).
Drug Related Problems merupakan kejadian atau pengalaman yang tidak menyenangkan yang dialami pasien yang melibatkan atau diduga berkaitan dengan terapi obat dan secara aktual maupun potensial mempengaruhi
outcome terapi pasien (Cipolle et al., 1998).
Lebih dari 50% obat-obatan di dunia diresepkan dan diberikan secara tidak tepat, tidak efektif dan tidak efisien (Partahusniutoyo, 2010). Pada periode bulan Juli-Desember 2012 di RS Panti Rapih pada pasien Congestive Heart Failure terdapat Drug Related Problems yaitu kasus interaksi obat sebanyak 14 kasus, kasus dosis kurang sebanyak 2 kasus, dan efek samping terdapat 1 kasus (Pradibta, 2014).
Tahun 2013 di RSU PKU Muhammadiyah Bantul pada pasien
kategori interaksi obat (drug interaction) sebanyak 19 kejadian (59,27%) (Susilowati, 2015). Berdasarkan beberapa kejadian DRPs di Rumah Sakit tersebut, maka perlu dilakukan identifikasi DRPs pada penatalaksanaan pasien
Congestive Heart Failure baik secara aktual maupun potensial sebagai evaluasi terapi sehingga di masa yang akan datang identifikasi dan pengatasan DRPs dapat lebih baik lagi.
Kitab Shahih Bukhari dari hadits Abu Hurairah radhiyallahu’anhu dari nabi shallallahu’alaihi wasallam beliau bersabda,
“Tidaklah Allah menurunkan penyakit kecuali Dia turunkan untuk penyakit itu obatnya.” (HR. Al-Bukhari).
Hadits di atas menyebutkan bahwa setiap penyakit ada obatnya oleh sebab itu penggunaan obat yang rasional penting untuk mengoptimalkan pengobatan agar sesuai dengan yang diharapkan yaitu sembuh atau memperbaiki kualitas hidup dan meningkatkan harapan hidup.
seperti Congestive Heart Failure. Pada tahun 2014 di Rumah Sakit PKU Muhammadiyah Yogyakarta terdapat 79 pasien rawat inap yang di diagnosa
Congestive Heart Failure.
B. Perumusan Masalah
Berdasarkan latar belakang masalah diatas, peneliti mendapatkan rumusan masalah sebagai berikut :
Bagaimana gambaran kejadian Drug Related Problems (DRPs) pada terapi pasien Congestive Heart Failure (CHF) di instalasi rawat inap RS PKU Muhammadiyah Yogyakarta ?
C. Keaslian Penelitian
Sejauh penelusuran yang dilakukan penulis, beberapa penelitian yang mirip dengan penelitian tentang Identifikasi Drug Related-Problems pada Pasien Congestive Heart Failure (CHF) di Instalasi Rawat Inap, antara lain : 1. Identifikasi Drug Related Problems (DRPs) pada Penatalaksanaan pasien
2. Identifikasi Drug Related Problems (DRPs) pada Pasien dengan Diagnosis
Congestive Heart Failure di Instalasi Rawat Inap Rumah Sakit Umum Pusat Dr. Mohammad Hoesin Palembang Tahun 2012 oleh Haidatussalamah (2013). Hasil penelitian menunjukkan bahwa DRPs keseluruhan berjumlah 59 kejadian. Terdapat 8 kejadian berupa indikasi yang tidak diterapi (13,56%) dimana adanya keadaan hipertensi, hiperurisemia, diabetes melitus, demam serta gagal jantung yang belum mendapatkan terapi obat. Terapi tanpa indikasi sebanyak 27 kejadian (45,76%) dengan kasus penggunaan ceftriakson dan clobazam tanpa indikasi masing-masing terjadi 4 pasien. Tidak terjadi kondisi dosis terlalu rendah (0%) dan terdapat 1 kasus dosis terlalu tinggi (1,70%) serta DRPs kategori interaksi obat ditemukan sebanyak 23 kejadian (38,98%) dimana interaksi dengan level signifikansi 1 terjadi paling banyak antara furosemid dan digoksin sebnayak 9 kasus.
Perbedaan penelitian ini dibandingkan penelitian sebelumnya adalah terletak pada waktu penelitian, dan tempat penelitian.
D. Tujuan Penelitian
E. Manfaat Penelitian
Diharapkan hasil penelitian ini nantinya dapat memberikan manfaat sebagai berikut :
1. Bagi Profesi Kefarmasian
Diharapkan dapat membantu dan memberikan informasi tentang kejadian DRPs pada pengobatan Congestive Heart Failure.
2. Bagi Rumah Sakit
Hasil penelitian ini diharapkan dapat digunakan dalam pengembangan pemilihan terapi Congestive Heart Failure yang mendukung kerasionalan pengobatan.
3. Bagi Peneliti
BAB II
TINJAUAN PUSTAKA
A. Congestive Heart Failure (CHF) 1. Definisi
Jantung merupakan organ pertama dan terpenting dalam sistem sirkulasi. Fungsi jantung dalam sistem sirkulasi adalah memompa darah keseluruh tubuh untuk memenuhi kebutuhan metabolisme tubuh baik pada saat istirahat maupun melakukan aktifitas. Congestive Heart Failure
merupakan sindrome klinis yang kompleks yang dapat mengakibatkan gangguan jantung struktural maupun fungsional sehingga mengganggu kemampuan ventrikel menerima atau memompa darah yang cukup untuk memenuhi kebutuhan metabolisme tubuh. Manifestasi klinis dari
Congestive Heart Failure antara lain dyspnea (sesak napas) dan fatique (kelelahan) yang dapat membatasi aktivitas, serta retensi cairan yang dapat menyebabkan kongesti paru dan edema perifer (Kimble et al., 2009).
2. Epidemiologi
Diperkirakan terdapat lima juta orang di Amerika Serikat (1.5% sampai 2% dari populasi) mengidap Congestive Heart Failure. Prevalensi terus meningkat dengan 550.000 kasus baru setiap tahunnya. Kejadian
Congestive Heart Failure kira-kira sebesar 10 per 1000 pada populasi
dengan usia diatas 65 tahun sehingga merupakan penyebab umum hospitalisasi pada pasien usia tua (Kimble et al., 2009).
Laki-laki dan wanita pada ras Kaukasia, Amerika Afrika, dan Amerika Meksiko yang berusia lebih dari 20 tahun masing-masing memiliki presentase terkena CHF sebesar 2,5%, 3,1%, dan 2,7% (pada laki-laki) dan 1,9%, 2,5%, dan 1,6% (pada wanita) (ACCF/AHA, 2005). Diperkirakan lebih dari 15 juta kasus baru gagal jantung muncul setiap tahunnya di seluruh dunia. Saat ini 50% penderita gagal jantung akan meninggal dalam waktu 5 tahun sejak diagnosis ditegakkan (Kasper et al., 2005)
3. Etiologi
Penyakit Congestive Heart Failure dapat diklasifikasikan dalam enam kategori utama, yaitu :
a. Kegagalan yang berhubungan dengan abnormalitas miokard, dapat disebabkan oleh hilangnya miosit (infark miokard), kontraksi yang tidak terkoordinasi (left bundle branch block), dan berkurangnya kontraktilitas (kardiomiopati).
b. Kegagalan yang berhubungan dengan overload (hipertensi). c. Kegagalan yang berhubungan dengan abnormalitas katup.
d. Kegagalan yang disebabkan abnormalitas ritme jantung (takikardi)
e. Kegagalan yang disebabkan abnormalitas perikardium atau efusi perikardium (tamponade).
4. Patofisiologi
Mekanisme yang mendasari gagal jantung meliputi gangguan kemampuan kontraktilitas jantung, menyebabkan curah jantung lebih rendah dari normal. Konsep curah jantung paling baik dijelaskan dengan persamaan CO = HR x SV, dimana curah jantung (CO: cardiac output) adalah fungsi frekuensi jantung (HR: heart rate) x volume sekuncup (SV:
stroke volume) (Smletzer, 2001).
Frekuensi jantung dipengaruhi fungsi sistem saraf otonom. Bila curah jantung berkurang, system saraf simpatis akan mempercepat frekuensi jantung untuk mempertahankan curah jantung. Bila mekanisme kompensasi ini gagal untuk mempertahankan perfusi jaringan yang memadai, maka volume sekuncup jantunglah yang harus menyesuaikan diri untuk mempertahankan curah jantung.
Tetapi pada gagal jantung dengan masalah utama kerusakan dan kekakuan searabut otot jantung, volume sekuncup berkurang dan curah jantung normal masih dapat dipertahankan (Smletzer, 2001).
Volume sekuncup, jumlah darah yang dipompa pada setiap kontraksi tergantung pada tiga faktor yaitu: preload, contactility, afterload
(Smletzer, 2001).
Contactility mengacu pada perubahan kekuatan kontraksi yang terjadi pada tingkat sel dan berhubungan dengan perubahan panjang serabut jantung dan kadar kalsium (Smeltzer, 2001)
Afterload mengacu pada besarnya tekanan ventrikel yang harus dihasilkan untuk memompa darah melawan perbedaan tekanan yang ditimbulkan oleh tekanan arteriol (Smletzer, 2001)
Pada gagal jantung kongestif, jika satu atau lebih dari ketiga faktor tersebut terganggu, hasilnnya curah jantung berkurang (Smletzer, 2001).
Peningkatan kerja jantung yang berlebih akan mengakibatkan mekanisme perkembangan hipertrofi otot jantung dan remodeling yang dapat menyebabkan perubahan struktur (massa otot, dilatasi camber) dan fungsi (gangguan fungsi sistolik dan diastolik) (Herman, 2011).
5. Manifestasi Klinis
Manifestasi klinis pada Congestive Heart Failure antara lain :
a. Gejala yang dirasakan pasien bervariasi dari asimptomatis (tak bergejala) hingga syok kardiogenik.
b. Gejala utama yang timbul adalah sesak nafas (terutama ketika bekerja) dan kelelahan yang dapat menyebabkan intoleransi terhadap aktivitas fisik. Gejala pulmonari lain termasuk diantaranya orthopnea, dyspnea, dan batuk.
d. Gejala yang dapat timbul diantaranyatermasuk nocturia, sakit pada bagian abdominal, anoreksia, mual, kmbung, dan ascites (Sukandar, 2009).
6. Diagnosis
Menurut Parker et al., (2008) dalam penetapan diagnosis gagal jantung tidak dapat dilakukan dengan tes tunggal. Hal tersebut di karenakan gagal jantung dapat disebabkan atau diperburuk oleh berbagai gangguan baik dari jantung maupun bukan dari jantung. Tahap evaluasi awal mencakup perhitungan darah komplit, serum elektrolit (termasuk Mg), uji fungsi ginjal dan hati, urinalisis, profil lipid, x-ray dada, serta elektrokardiogram (EKG). Perhitungan BNP juga dapat membantu membedakan dyspnea yang disebabkan oleh gagal jantung atau penyebab lain (Parker et al., 2008).
7. Klasifikasi
Congestive Heart Failure dapat diklasifikasikan berdasarkan abnormalitas struktural jantung berdasarkan American College of Cardiology Foundation/American Heart Association :
a. Stadium A yaitu Memiliki risiko tinggi berkembang menjadi gagal jantung. Tidak terdapat ganguan struktural atau fungsional jantung, tidak terdapat tanda atau gejala. Contohnya seperti hipertensi, coronary artery disease, diabetes (Parker et al., 2008).
atau gejala. Contohnya seperti riwayat MI, Left Ventricular Hypertrophy,
Left Ventricular Systolic dysfunction asimptomatik (Parker et al., 2008). c. Stadium C yaitu gagal jantung asimptomatis yang berhubungan dengan
penyakit struktural jantung yang mendasari. Contohnya Left Ventricular systolic dysfunction dan sesak nafas, kelelahan, retensi cairan, atau gejala HF lain. Stage C termasuk pasien dengan asimptomatik yang pernah menerima pengobatan gejala HF (Parker et al., 2008).
d. Stadium D yaitu penyakit struktural jantung yang lanjut serta gejala gagal jantung yang sangat bermakna saat istirahat walaupun sudah mendapat terapi medis maksimal. Contohnya seperti pasien dengan gejala refractory
terhadap pengobatan tetapi toleransi pada farmakoterapi maksimal. Pasien membutuhkan hospitalisasi dan intervensi khusus (Parker et al., 2008).
Klasifikasi berdasarkan gejala berkaitan dengan kapasitas fungsional menurut NewYork Heart Association :
a. Kelas I yaitu tidak terdapat batasan melakukan aktivitas fisik. Aktivitas fisik sehari-hari tidak menimbulkan kelelahan, palpitasi atau sesak nafas. b. Kelas II yaitu terdapat batasan aktivitas ringan. Tidak terdapat keluhan
saat istirahat, namun aktivitas fisik sehari-hari menimbulkan kelelahan, palpitasi atau sesak nafas.
d. Kelas IV yaitu tidak dapat melakukan aktivitas fisik tanpa keluhan. Terdapat gejala saat istirahat. Keluhan meningkat saat melakukan aktivitas.
8. Terapi Congestive Heart Failure
Tujuan pengobatan gagal jantung adalah untuk menghilangkan gejala, memperlambat progresivitas penyakit, serta mengurangi hospitalisasi dan mortalitas. Pada dasarnya, tatalaksana terapi bertujuan untuk mengembalikan fungsi jantung untuk menyalurkan darah keseluruh tubuh. Selain itu, terapi juga ditujukan kepada faktor-faktor penyebab atau komplikasinya (Ritter, 2008). Terapi Congestive Heart Failure juga bertujuan untuk pengurangan preload dan afterload, serta peningkatan keadaan inotropik (Brunton et al., 2011).
Terapi gagal jantung dibagi menjadi 3 komponen, yaitu menghilangkan faktor pemicu, memperbaiki penyebab yang mendasar dan mengendalikan keadaan Congestive Heart Failure (Selwyn et al.,
2000).
a. Terapi Heart Failure Menurut NewYork Heart Association (NYHA)
Gambar 1. Terapi asimptomatik pada disfungsi Left Ventricular (LV) (NYHA Class I).
Gambar 2. Terapi pada sistolik gagal jantung (NYHA kelas II/III). Disfungsi Left Ventricular
(LV) asimptomatik (kelas I)
Terapi Non-farmakologi
- aspirin, beta blocker, statin.
Hipertensi - agen kedua, jika diperlukan +/- antagonis reseptor
Gambar 3. Terapi pada sistolik gagal jantung (NYHA kelas IV).
Berikut ini merupakan obat-obatan yang digunakan dalam terapi gagal jantung :
1) ACE Inhibitor
Angiotensin Converting Enzyme Inhibitor merupakan golongan obat lini pertama pada terapi semua tingkat gagal jantung, termasuk pada pasien yang belum mendapatkan gejala atau asimptomatik (Hudson, 2003).
Gejala berat (NYHA kelas IV)
Terapi Non-farmakologis
Tidak ada peningkatan
Tambahkan Spironolakton +/- digoksin
+/- antagonis reseptor angiotensin II
Tidak ada < 65 tahun + tidak ada penyerta
Obat-obat golongan ACE Inhibitor bekerja dengan cara menghambat kerja enzim pengubah Angiotensin I menjadi Angiotensin II (Angiotensin Converting Enzyme) sehingga pembentukan angiotensin II menurun dan menyebabkan jumlah aldosteron juga menurun. Dengan menurunnya angiotensin II dan aldosteron ini dapat melemahkan efek merusak dari neurohormon termasuk dalam menurunkan ventricullar remodelling, miokardial fibrosis, apoptosis miosit, hipertrofi jantung, pelepasan NE, vasokontriksi, serta retensi garam dan air (Parker, 2008). Dengan begitu, maka curah jantung dapat meningkat kembali. Peningkatan curah jantung tersebut menyebabkan perbaikan perfusi ginjal, sehingga akan meringankan udema yang terjadi (Hudson et al., 2003).
Pengobatan dengan menggunakan ACE Inhibitor sebaiknya dimulai dengan dosis awal yang rendah yang telah direkomendasikan, diikuti dengan peningkatan dosis bertahap apabila dosis awal tersebut sudah dapat ditoleransi dengan baik. Fungsi renal dan kadar kalium dalam serumharus dimonitoring selama satu hingga dua minggu setelah pemberian pertama terapi terutama pada pasien dengan hipotensi, hiponatremia, diabetes melitus, azotemia, atau pasien yang menggunakan suplemen kalium (ACCF/AHA, 2013).
2) β-Blocker
normal pada pasien gagal jantung berpotensi menimbulkan dekompesasi atau dapat memperburuk gejala yang ada karena efek inotropik negatif tersebut. Akan tetapi, ada bukti yang menyatakan bahwa penggunaan β -Blocker pada pasien gagal jantung yang stabil dengan dosis inisiasi dan dinaikkan secara bertahap dalam beberapa minggu, dapat memberikan banyak manfaat. Sehingga ACCF/AHA merekomendasikan penggunaan
β-Blocker pada pasien stable systolic heart failure kecuali jika pasien
mempunyai kontraindikasi atau dengan jelas intoleran terhadap β-Blocker
(Parker, 2008).
3) Angiotensin II Reseptor Blockers (ARBs)
Angiotensin II Reseptor Blockers (ARBs) digunakan pada pasien
Congestive Heart Failure dengan penurunan EF yang intoleran terhadap penghambat ACE. Angiodema terjadi pada <1% pasien yang mendapat terapi penghambat ACE sehingga penghambat ACE tidak dapat diberikan pada pasien yang pernah mengalami angiodema. Pasien tersebut dapat diberikan terapi ARBs sebagai pengganti penghambat ACE (ACCF/AHA, 2013).
Mekanisme aksi ARB adalah dengan mengeblok reseptor angiotensin II sehingga angiotensin II tidak terbentuk terjadi vasodilatasi dan penurunan volume retensi. Perbedaannya dengan obat golongan penghambat ACE, ARBs tidak menghasilkan akumulasi bradikinin sehingga mengurangi efek samping batuk dan angiodema. Efek samping ARBs adalah hipotensi, hiperkalemia, dan lebih kecil risiko efek samping batuk. Penggunaan ARBs dikontraindikasikan pada ibu hamil dan stenosis ginjal bilateral (BNF, 2011).
4) Golongan Vasodilator Langsung
Antihipertensi vasodilator (misalnya hidralazin, minoksidil) menurunkan tekanan darah dengan cara merelaksasi otot polos pembuluh darah, terutama arteri, sehingga menyebabkan vasodilatasi. Dengan terjadinya vasodilatasi tekanan darah akan turun dan nantrium serta air tertahan, sehingga terjadi oedema perifer. Diuretik dapat diberikan bersama-sama dengan vasodilator yang bekerja langsung untuk mengurangi edema. Refleks takikardia disebabkan oleh vasodilatasi dan menurunnya tekanan darah. Penghambat beta seringkali diberikan bersama-sama dengan vasodilator arteriola untuk menentukan denyut jantung, hal ini melawan refleks takikardia (WHO, 2003).
saluran cerna, gejala-gejala seperti lupus, dan gejala-gejala neurologik (kesemuatan, baal) (WHO, 2003).
5) Glikosida jantung
Glikosida jantung seperti digoksin dapat meningkatkan kontraksi otot jantung yang meghasilkan efek inotropik positif. Mekanisme kerjanya belum jelas tetapi digoksin merupakan penghambat yang poten pada aktivitas pompa saluran natrium, yang menyebabkan peningkatan pertukaran Na-Ca dan peningkatan kalsium intraseluler. Efeknya adalah terjadinya peningkatan ketersediaan ion kalsium untuk kontraksi otot jantung (Gray, et al., 2002).
Glikosida jantung juga memodulasi aktivitas sistem saraf otonom, dan mekanisme ini kemugkinan berperan besar pada efikasi glikosida jantng dalam penatalaksanaan gagal jantung (Brunton, et al., 2011). Dosis pemakaian digoksin yang dianjurkan adalah 0,125-0,25 mg/hari sedangkan dosis awal pada pasien dengan insufiensi ginjal, lbih dari 70 tahun atau lean body mass rendah adalah 0,125 mg/hari (Hunt, et al.,
2005).
6) Antagonis Kanal Kalsium
dapat digunakan bila terdapat hipertensi atau angina bersama gagal jantung (Gray et al., 2002).
7) Diuretik
Mekanisme kompensasi gagal jantung menstimulasi retensi garam dan cairan yang berlebihan, sehingga seringkali menimbulkan gejala dan tanda berupa kongesti paru dan sistemik. Maka dari itu, kebanyakan pasien gagal jantung membutuhkan terapi diuretik jangka panjang untuk mengontrol status cairannya, sehingga diuretik merupakan pengobatan dasar pada terapi gagal jantung. Akan tetapi, karena diuretik tidak menghambat progresivitas gagal jantung, maka penggunaannya tidak diwajibkan (Parker, et al., 2008). Diuretik menghilangkan retensi garam dan cairan dengan cara menghambat reabsorbsi natrium di tubulus ginjal. Diuretik menghilangkan retensi natrium pada gagal jantung dengan menghambat reabsorbsi natrium atau klorida pada sisi spesifik di tubulus ginjal.
Diuretika yang digunakan pada terapi Congestive Heart Failure
dibagi menjadi 3 golongan yaitu :
a) Diuretika Kuat (bumetanide, furosemide, dan torsemide)
pendek dari tiazid. Diuretik kuat terutama bekerja pada Ansa Henle bagian asenden pada bagian dengan epitel tebal dengan cara menghambat kotranspor Na+/K+/Cl- dari membran lumen pada pars ascenden ansa henle, karena itu reabsorbsi Na+/K+/Cl- menurun (NICE, 2011).
Efek samping yang paling sering dijumpai adalah ketidakseimbangan elektrolit dan cairan, seperti hipokalsemia dan hipokloremia. Hipotensi ortostatik dapat timbul. Diuretika kuat juga dikontraindikasikan untuk dipakai paa penderita gagl ginjal. Gejala-gejala gangguan fungsi ginjal yang berat meliputi oligouria (penurunan jumlah urin yang sangat jelas), peningkatan nitrogen urea darah dan peningkatan kretainin darah (NICE, 2011).
Interaksi obat yang paling utama adalah dengan preparat digitalis, jika pasien menggunakan digoksin dengan diuretik kuat, bisa terjadi keracunan digitalis, pasien ini memerlukan kalium tambahan melalui makanan atau obat. Hipokalemia memperkuat kerja digoksin dan meningkatkan risiko keracunan digitalis (NICE, 2011).
b) Diuretika tiazid (chlortiazid, hidrochlortiazid, indapamid, dan metolazone).
dan pada diabetes insipidus nefrogenik. Efek samping dan reaksi yang merugikan dari tiazid mencakup ketidakseimbangan elektrolit (hipokalemia, hipokalsemia, hipomagnesemia dan kehilangan bikarbonat), hiperglikemia (gula darah meningkat), hiperurisemia (kadar asam urat meningkat). Efek samping lain mencakup pusing, sakit kepala, mual, muntah, konstipasi, dan urtikaria (NICE, 2011).
Tiazid dikontraindikasi pada penderita gagal ginjal. Gejala-gejala gangguan fungsi ginjal yang berat meliputi oligouria (penurunan jumlah urin yang sangat jelas), peningkatan nitrogen urea darah dan peningkatan kreatinin darah. Dari berbagai interaksi obat, yang paling serius adalah interaksi diuretika tiazid jika digunakan bersama digoksin, sehingga bisa menyebabkan hipokalemia, yang menguatkan ketja digoksin, sehingga bisa menyebabkan keracunan digitalis. Tanda dan gejal keracunan digitalis (bradikardia, mual, muntah, perubahan penglihatan) harus dilaporkan. Tiazid memperkuat kerja obat antihipertensi lainnya, yang mungkin dipakai secara kombinasi (NICE, 2011).
A. Drug Related Problems
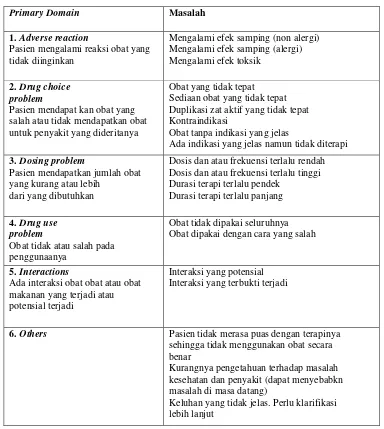
DRPs merupakan kejadian atau pengalaman yang tidak menyenangkan yang dialami pasien yang melibatkan atau diduga berkaitan dengan terapi obat dan secara aktual maupun potensial mempengaruhi outcome terapi pasien (Cipolle et al, 1998). Menurut Pharmaceutical Care Network Europe Foundation (2006) menyatakan terdapat lima hal tentang DRPs seperti yang ditunjukkan pada tabel 1 berikut.
Tabel 1. Drug Related Problems
Primary Domain Masalah
1. Adverse reaction
Pasien mengalami reaksi obat yang tidak diinginkan
Mengalami efek samping (non alergi) Mengalami efek samping (alergi) Mengalami efek toksik
2. Drug choice problem
Pasien mendapat kan obat yang salah atau tidak mendapatkan obat untuk penyakit yang dideritanya
Obat yang tidak tepat Sediaan obat yang tidak tepat Duplikasi zat aktif yang tidak tepat Kontraindikasi
Obat tanpa indikasi yang jelas
Ada indikasi yang jelas namun tidak diterapi
3. Dosing problem
Pasien mendapatkan jumlah obat yang kurang atau lebih
dari yang dibutuhkan
Dosis dan atau frekuensi terlalu rendah Dosis dan atau frekuensi terlalu tinggi Durasi terapi terlalu pendek
Durasi terapi terlalu panjang
4. Drug use problem
Obat tidak atau salah pada penggunaanya
Obat tidak dipakai seluruhnya Obat dipakai dengan cara yang salah
5. Interactions
Ada interaksi obat obat atau obat makanan yang terjadi atau potensial terjadi
Interaksi yang potensial Interaksi yang terbukti terjadi
6. Others Pasien tidak merasa puas dengan terapinya sehingga tidak menggunakan obat secara benar
Kurangnya pengetahuan terhadap masalah kesehatan dan penyakit (dapat menyebabkn masalah di masa datang)
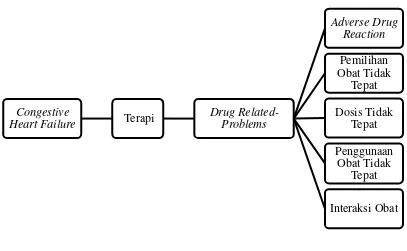
B. Kerangka Konsep
Gambar 4. Kerangka konsep
C. Keterangan Empirik
Penelitian ini dilakukan untuk memperoleh data mengenai gambaran Drug Related Problems pada pasien Congestive Heart Failure di Instalasi Rawat Inap Rumah Sakit PKU Muhammadiyah Yogyakarta periode Januari-Juni 2015.
Congestive
Heart Failure Terapi
Drug Related-Problems
Adverse Drug Reaction
Pemilihan Obat Tidak
Tepat Dosis Tidak
Tepat Penggunaan
Obat Tidak Tepat
BAB III
METODE PENELITIAN
A. Desain Penelitian
Jenis penelitian ini merupakan penelitian non eksperimental dan bersifat deskriptif. Pada penelitian ini menggunakan data retrospektif dengan melakukan penelusuran dokumen terdahulu, yaitu rekam medis pasien
Congestive Heart Failure di Instalasi Rawat Inap Rumah Sakit PKU Muhammadiyah Yogyakarta periode Januari-Juni 2015.
A. Tempat dan Waktu
Pengambilan data dilakukan di unit rekam medis rumah sakit PKU Muhammadiyah Yogyakarta. Waktu penelitian dilakukan pada Juli 2015- September 2015.
B. Populasi dan Sampel
Populasi pada penelitian ini adalah pasien rawat inap yang didiagnosis
Congestive Heart Failure di Rumah Sakit PKU Muhammadiyah Yogyakarta Periode Januari-Juni 2015 sejumlah 34 pasien. Teknik pengambilan sampel dilakukan dengan consecutive sampling yaitu pengambilan sampel yang sesuai dengan kriteria dalam kurun waktu tertentu.
C. Kriteria Inklusi dan Eksklusi 1. Kriteria Inklusi
a. Pasien rawat inap dengan diagnosis Congestive Heart Failure dengan atau tanpa penyakit penyerta selama periode Januari-Juni 2015.
2. Kriteria Eksklusi :
a. Pasien rawat inap dengan catatan rekam medik yang tidak lengkap. b. Pasien meninggal atau pulang paksa
D. Identifikasi variabel penelitian dan Definisi Operasional 1. Variabel Penelitian
a. Variabel Bebas : Terapi pada pasien Congestive Heart Failure.
b. Variabel Terikat : Drug Related Problems. 2. Definisi Operasional
a. Pasien Congestive Heart Failure adalah pasien yang terdiagnosis klinis
Congestive Heart Failure yang menjalani pengobatan di Instalasi Rawat Inap Rumah Sakit PKU Muhammadiyah Yogyakarta selama periode Januari-Juni 2015.
b. Drug Related Problems (DRPs) adalah kejadian atau peristiwa tidak menyenangkan yang dialami pasien terkait terapi obat dan secara aktual maupun potensial mempengaruhi outcome terapi pasien. DRPs dikategorikan menjadi 5 yaitu
2) Drug Choice Problems yaitu pemilihan obat yang tidak tepat. Pemilihan obat yang tidak tepat jika pasien mendapatkan sediaan yang tidak tepat, duplikasi zat aktif yang tidak tepat, kontraindikasi, obat tanpa indikasi yang jelas dan ada indikasi yang jelas namun tidak diterapi.
3) Dosing Problem yaitu dosis obat yang tidak tepat. Dosis obat yang terlalu rendah atau terlalu tinggi. Dosis terlalu rendah terjadi jika pasien menerima obat yang tepat namun dosis yang diberikan terlalu rendah, frekuensi pemberian dan durasinya kurang.Dosis terlalu tinggi terjadi jika pasien menerima obat yang tepat namun dosis yang diberikan terlalu tinggi, termasuk kriteria dosis dinaikkan secara cepat serta frekuensi dan durasi yang tidak tepat. 4) Drug Use Problem yaitu penggunaan obat yang tidak tepat. Obat
tidak dipakai seluruhnya dan obat dipakai dengan cara yang salah.
5) Drug Interactions atau interaksi obat. keadaan dimana terjadinya interaksi baik antar obat gagal jantung maupun antara obat gagal jantung dengan obat lain. Interaksi yang potensial dan interaksi yang terbukti terjadi.
E. Instrumen penelitian 1. Rekam medik
Rekam medik yang diambil merupakan rekam medik rawat inap pasien
labolatorium dan radiologis), obat yang diberikan (nama obat, dosis, jumlah, cara pemberian, frekuensi dalam lama penggunaan), kondisi umum pasien waktu masuk, dan riwayat penyakit.
2. Pedoman pengobatan Congestive Heart Failure
Pedoman yang digunakan dalam penelitian ini adalah ACCF/AHA : Guideline for the Management of Heart Failure: upadate 2013 dan didukung sumber lain, yaitu Standar Pelayanan Medik (SPM) Congestive Heart Failure di RS PKU Muhammadiyah Yogyakarta tahun 2016, Pedoman Tata Laksana Gagal Jantung Edisi Pertama (PERKI tahun 2015), Drug Interaction Facts, Pharmacotherapy Handbook Ninth edition, guideline terkait diagnosis sekunder dan referensi dari jurnal terkait.
F. Cara kerja
1. Tahap persiapan a. Studi kepustakaan
b. Pembuatan proposal penelitian c. Perijinan
2. Tahap pelaksanaan
a. Proses pengumpulan data yang dimulai dengan pemilihan kasus
Congestive Heart Failure dari berkas rekam medik.
1) Mengambil berkas rekam medik pasien dengan menulis nama dan nomor rekam medis tersebut pada kartu peminjaman status.
2) Dari berkas yang terkumpul dipilih kasus Congestive Heart Failure yang menjalani rawat inap.
3) Mencatat data rekam medik meliputi nomer rekam medik, nama penderita Congestive Heart Failure, jenis kelamin, usia, BB, diagnosa penyakit, jenis pemeriksaan, jenis obat yang digunakan beserta dosisnya, obat lain yang digunakan, lama perawatan, dan keadaan pasien setelah dilakukannya pengobatan. Kemudian ditulis ke lembar penelitian.
c. Menganalisis Drug Related Problem yang terdapat dalam rekam medik pasien disesuaikan dengan pedoman yang diacu.
d. Pembahasan data dan menentukan hasil
3. Tahap penyelesaian
a. memperoleh kesimpulan penelitian b. Penyusunan laporan
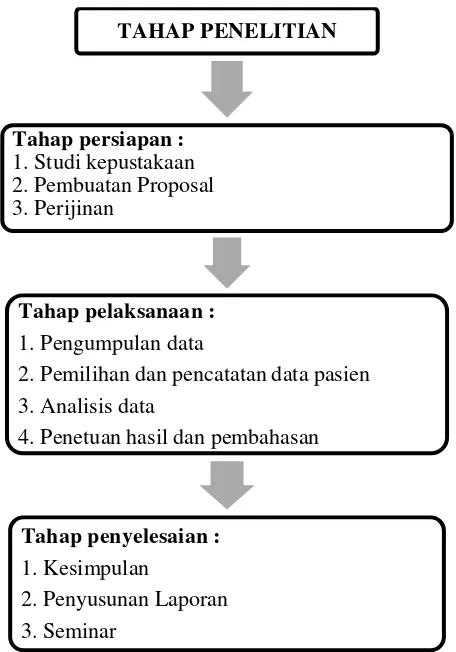
G. Skema langkah kerja
Gambar 1. Skema langkah kerja
H. Analisis data
Untuk mengetahui kejadian Drug Related Problem pasien Congestive Heart Failure di RS PKU Muhammadiyah Yogyakarta dilakukan analisis deskriptif evaluatif atau evaluasi perbandingan. Analisa data dalam bentuk persentase. Perhitungan persentase DRP sebagai berikut :
a. Persentase Adverse Drug Reactions
x 100% ...(persamaan 1)
TAHAP PENELITIAN
Tahap persiapan : 1. Studi kepustakaan 2. Pembuatan Proposal 3. Perijinan
Tahap pelaksanaan : 1. Pengumpulan data
2. Pemilihan dan pencatatan data pasien 3. Analisis data
4. Penetuan hasil dan pembahasan
Tahap penyelesaian : 1. Kesimpulan
b. Persentase pemilihan obat yang tidak tepat
x 100% ...(persamaan 2)
c. Persentase dosis yang tidak tepat
x 100% ...(persamaan 3)
d. Persentase pengguaan obat yang tidak tepat
x 100% (persamaan 4)
e. Persentase interaksi obat
BAB IV
HASIL PENELITIAN DAN PEMBAHASAN
A. Karakteristik Subjek Penelitian
Subjek dalam penelitian ini adalah pasien dengan diagnosa Congestive Heart Failure dengan atau tanpa penyakit penyerta yang menjalani perawatan di Instalasi Rawat Inap RS PKU Muhammadiyah Yogyakarta pada Januari-Juni tahun 2015. Jumlah sampel pada penelitian sebanyak 34 pasien. Pasien yang memenuhi kriteria inklusi 16 pasien sedangkan terdapat 18 pasien yang tidak memenuhi kriteria inklusi yang meliputi 6 pasien meninggal dan 12 pasien memiliki data yang tidak lengkap meliputi data pemberian obat, pemeriksaan klinis pasien, identitas pasien.
1. Karakteristik Subjek penelitian berdasarkan Jenis Kelamin
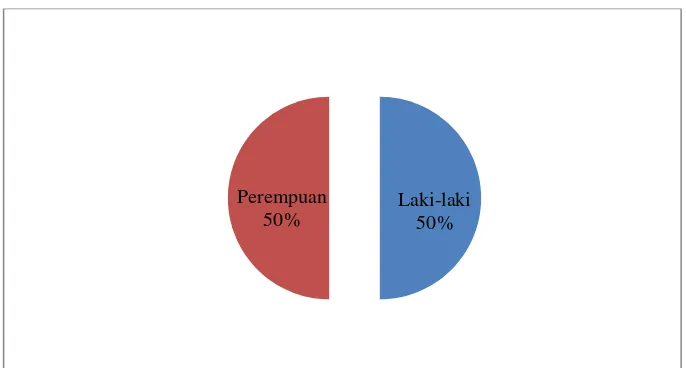
Karakteristik subjek berdasarkan jenis kelamin dikategorikan dalam dua kelompok yaitu laki-laki dan perempuan dengan gambaran presentase ditunjukkan pada gambar 5.
Gambar 5. Karakteristik Subjek Penelitian Berdasarkan Jenis Kelamin Laki-laki
50% Perempuan
50%
Dari total 16 sampel yang memenuhi kriteria inklusi, dapat diketahui bahwa terdapat pasien berjenis kelamin laki-laki sebanyak 8 orang (50%) sedangkan pasien berjenis kelamin perempuan sebanyak 8 orang (50%). Hasil ini menunjukkan bahwa kasus Congestive Heart Failure pada pasien yang dirawat di RS PKU Muhammadiyah Yogyakarta dalam penelitian ini perbandingan pasien laki-laki dan perempuan berjumlah sama banyak.
Congestive Heart Failure dengan pengurangan fraksi ejeksi (gagal jantung sistolik) lebih banyak terjadi pada laki-laki (68%) dibandingkan perempuan (27%) (Vasan et al., 1999). Namun, pada perempuan lanjut usia terdapat peningkatan insidensi gagal jantung. Peningkatan jumlah perempuan usia lanjut di negara – negara maju (khususnya) menyebabkan jumlah keseluruhanpenderita gagal jantung pada laki-laki dan perempuan sama banyak. Gagal jantung dengan gangguan fungsi sistolik lebih umum pada perempuan, mungkin terkait adanya perbedaan jenis kelamin dalam merespon luka pada myocardial (Mehta & Cowie, 2005). Terdapat ketidak sesuaian hasil pada penelitian ini dibandingkan dengan penelitian yang dilakukan Vasan (1999), mungkin karena pada penelitian ini banyak pasien yang dieksklusi sehingga mempengaruhi perbandingan jumlah jenis kelamin pasien.
2. Karakteristik Subjek Berdasarkan Usia
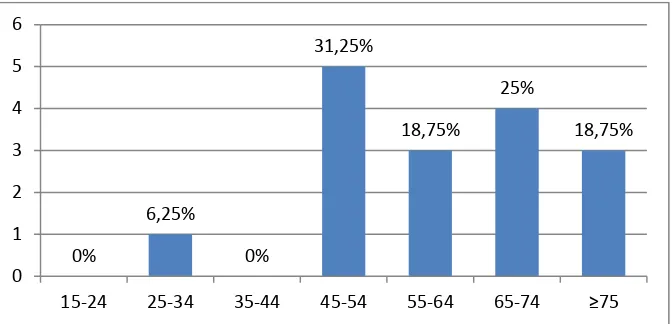
penderita penyakit jantungkoroner, gagal jantung, dan stroke pada kelompok usia tahun 2013 diklasifikasikan dalam beberapa rentang usia antara 15-24 tahun, 25-34 tahun, 35-44 tahun, 45-54 tahun, 55-64 tahun, 65-74 tahun dan ≥75 tahun. Gambar 6 menunjukkan karakteristik responden berdasarkan usia.
Gambar 1. Karakteristik Subjek Penelitian Berdasarkan Usia
Berdasarkan data pada gambar 6 dapat diketahui pasien yang paling banyak terdiagnosis Congestive Heart Failure dan menjalani rawat inap di RS PKU Muhammadyah Yogyakarta adalah pasien pada kelompok usia 45-54% dengan presentasi 31,25%. Insidensi gagal jantung meningkat seiring dengan bertambahnya usia mulai dari 20 per 1000 individu pada usia 65-69 tahun menjadi lebih dari 80 per 1000 individu yang berusia lebih dari 85 tahun (Yancy, et al., 2013). Menurut hasil penelitian yang dilakukan oleh National Heart, Lung, and Blood Institute
(cit., Aini, 2009), satu dari lima orang yang berusia lebih dari 40 tahun beresiko terkena penyakit Congestive Heart Failure.
0%
3. Karakteristik Subjek Penelitian Berdasarkan Length of Stay (LoS)
Length of Stay (LoS) dalam penelitian ini merupakan jangka waktu yang diperlukan pasien untuk menjalani perawatan di rumah sakit dimulai dari pasien masuk ke rumah sakit hingga pasien pulang. Hasil penelitian yang telah dilakukan durasi lama rawat inap pasien Congestive Heart Failure adalah berkisar antara 2 sampai 12 hari. Karakteristik pasien berdasarkan lama rawat inap dikelompokkan menjadi dua, yaitu lama rawat inap kurang dari 6 hari dan lebih atau sama dengan 6 hari. Pengelompokkan ini berdasarkan rata-rata lama rawat inap dari 16 pasien yaitu 6 hari.
Tabel 1. Karakteristik Subjek Berdasarkan Length of Stay (LoS)
Lama Rawat Inap Jumlah Presentase
< 6 hari 8 50 %
≥ 6 hari 8 50 %
Total 16 100 %
Terdapat hubungan yang signifikan antara lama rawat inap pada pasien Congestive Heart Failure dengan peningkatan kualitas pengobatan serta kesiapan pasien untuk pulang dari rumah sakit. LoS yang berkisar antara 1-10 hari salah satunya dipengaruhi secara signifikan oleh berkurangnya gejala dyspnea (Kossovsky et al., 2002).
4. Karakteristik Subjek Penelitian Berdasarkan Penyakit Penyerta Pasien pada penelitian ini pasien tidak hanya memiliki diagnosa utama Congestive Heart Failure, namun pada beberapa pasien ditemukan penyakit lain sebagai diagnosis sekunder. Penyakit lain inilah yang selanjutnya disebut sebagai penyakit penyerta. Beberapa penyakit penyerta yang ditemukan merupakan bagian dari manifestasi klnik
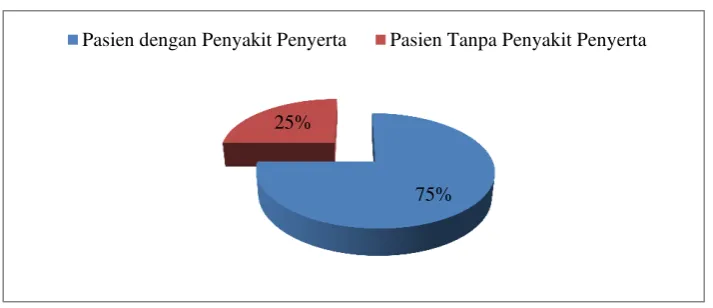
Congestive Heart Failure itu sendiri atau merupakan faktor resiko yang dapat memperparah perkembangan penyakit. Gambar 7 menyajikan perbandingan pasien dengan atau tanpa penyakit penyerta pada subjek penelitian.
Gambar 2. Karakteristik Subjek Berdasarkan Penyakit Penyerta 75%
25%
Dari hasil penelitian terdapat 12 pasien (75%) dengan penyakit penyerta dan 4 pasien (25%) tanpa penyakit penyerta. Tabel 3 menyajikan penyakit penyerta yang ditemukan pada subjek penelitian.
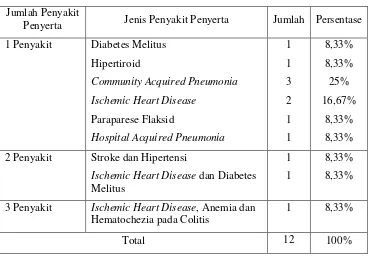
Tabel 2. Daftar Penyakit Penyerta Jumlah Penyakit
Penyerta Jenis Penyakit Penyerta Jumlah Persentase
1 Penyakit Diabetes Melitus
Hipertiroid
Community Acquired Pneumonia
Ischemic Heart Disease
Paraparese Flaksid
2 Penyakit Stroke dan Hipertensi
Ischemic Heart Disease dan Diabetes Melitus
1
1
8,33%
8,33%
3 Penyakit Ischemic Heart Disease, Anemia dan Hematochezia pada Colitis
1 8,33%
Total 12 100%
Berdasarkan tabel 3, penyakit penyerta yang paling banyak ditemukan pada subjek penelitian yaitu Ischemic Heart Disease (25%).
Ischemic Heart Disease (IHD) atau yang juga dikenal sebagai Coronary Artery Disease (CAD) merupakan penyebab paling umum gagal jantung sistolik yang ditemukan hampir 70% dari beberapa kasus (Parker et. al.,
2008).
memompa darah sesuai kebutuhan (cardiac output) tergantung seberapa luas daerah jantung yang mengalami infark. Dengan berkurangnya kardiak output, jantung secara alamiah akan melakukan proses kompensasi untuk menormalkan kembali kardiak output dengan melibatkan sejumlah neurohormonal yang berperan dalam vasokontriksi seperti Angiotensin II, Nor-Ephineprine, Arginine Vasopressin (AVP) dan Endhotellin-1 (Parker et. al., 2008).
5. Hubungan Penyakit Penyerta dengan Lama Rawat Inap
Beberapa penyakit penyerta yang ditemukan merupakan bagian dari manifestasi klinik Congestive Heart Failure itu sendiri atau merupakan faktor resiko yang dapat memperparah perkembangan penyakit, tabel 4 menyajikan hubungan antara lama rawat inap dengan penyakit penyerta. Tabel 3. Hubungan Lama Rawat Inap dengan Penyakit Penyerta
hubungan antara penyakit penyerta dengan lama rawat inap pasien karena nilai signifikansinya > 0,05 (Dahlan, 2013).
B. Identifikasi Drug-Related Problems (DRPs)
Sebanyak 16 sampel yang memenuhi kriteria inklusi dalam penelitian ini telah dilakukan identifikasi DRPs yang potensial terjadi meliputi 5 kategori yaitu reaksi obat tidak diinginkan (adverse drug reactions), salah obat (wrong/inappropiate drug), salah dosis (wrong dose), salah penggunaan obat (drug use problem) dan interaksi obat (drug interaction). Terdapat 10 pasien (62,5%) dari 16 pasien yang mengalami Drug Related Problems (DRP), dengan total kejadian sebanyak 20 kejadian. Hasil DRPs yang didapatkan dapat dilihat pada tabel 5.
Tabel 4. Identifikasi Drug-Related Problems (DRPs)
No Kategori DRPs Jumlah
Kejadian Presentase
1 Adverse Drug Reactions 1 5%
2 Pemilihan Obat Tidak Tepat 7 35%
3 Dosis Tidak Tepat 1 5%
4 Penggunaan Obat Tidak Tepat - -
5 Interaksi Obat 11 55%
TOTAL 20 100%
1. Adverse Drug Reactions
Adverse Drug Reactions dapat diartikan sebagai setiap reaksi bukan efek indikasi yang timbul setelah menggunakan obat tertentu (PCNE, 2006). Pada pasien no. 14, pasien mengeluhkan batuk ketika mendapatkan captopril. Mekanisme ACE-Inhibitor menginduksi batuk tidak diketahui tetapi mungkin melibatkan mediator bradikinin. Batuk terjadi pada jam pertama setelah pemberian atau dapat tertunda sampai satu minggu atau satu bulan setelah inisiasi terapi (Dicpinigaitis, 2006). Terdapat adverse drug reaction efeksamping non alergi pada subyek ini. 2. Pemilihan Obat yang tidak Tepat
Tabel 5. Kejadian DRPs Pemilihan Obat yang Tidak Tepat (drug choice problem)
DRPs Uraian Jumlah
Pasien
Obat yang tidak tepat - -
Sediaan obat yang tidak
tepat - -
Duplikasi zat aktif yang
tidak tepat - -
Kontraindikasi - -
Obat tanpa indikasi yang jelas Ada indikasi namun tidak
diterapi
a. Obat tanpa indikasi yang jelas
Pasien no. 2 diresepkan antibiotik cefotaxim injeksi 1 g/24 jam. Cefotaxim merupakan antibiotik sefalosporin generasi ketiga yang bekerja dengan menghambat sintesis dinding sel bakteri melalui pencegahan ikatan silang di antara rantai-rantai polimer peptidoglikan linier yang membentuk dinding sel bakteri (Neal, 2005). Berdasarkan catatan rekam medik pasien, tidak ditemukan adanya gejala infeksi yang dialami oleh pasien. Selain itu, pemeriksaan laboratorium pasien berkenaan dengan infeksi seperti kadar leukosit darah masih dalam batas normal yaitu 8 rb/uL dengan nilai rujukan 4 – 10 rb/uL. Pasien ini diresepkan obat namun tidak sesuai indikasi.
fluorokuinolon yang mekanisme kerjanya menghambat enzim topoisomerase II (DNA gyrase) dan topoisomerase IV, yang diperlukan untuk replikasi DNA bakteri, transkripsi, perbaikan dan rekombinasi (FDA, 2013). Berdasarkan catatan rekam medik pasien, tidak ditemukan adanya gejala infeksi yang dialami oleh pasien. Oleh sebab itu pasien ini mendapatkan terapi yang tidak sesuai indikasi.
Pemberian antibiotik yang paling ideal adalah berdasarkan hasil pemeriksaan mikrobiologis dan uji sensitifitas kuman, faktor pasien yang perlu diperhatikan dalam pemberian antibiotik antara lain fungsi ginjal, fungsi hati, riwayat alergi, daya tahan terhadap infeksi, usia untuk wanita apakah sedang hamil atau menyusui, dan lain-lain (KEMENKES, 2011).
Selain itu pasien no. 14 mendapakan rimstar 1 tablet/8 jam. Rimstar adalah kombinasi rifampicin 150 mg, INH 75 mg, pyrazinamide 400 mg dan ethambutol 275 mg (MIMS, 2016). Pada pemeriksaan laboratorium PCR M Tubercolosis hasilnya negatif. Penetapan diagnosis TB paru pada orang dewasa harus ditegakkan terlebih dahulu dengan pemeriksaan bakteriologis. Setelah diagnosis ditegakkan, melalui hasil pemeriksaan yang positif, maka dilakukan pengobatan TB sesuai pedoman nasional (KEMENKES, 2014). Oleh karena itu pasien ini mendapatkan terapi yang tidak sesuai indikasi.
b. Ada indikasi namun tidak diterapi
Pasien no. 1, 7 dan 10 ada indikasi yang jelas namun tidak diterapi. Pada pasien no. 1 asam uratnya tinggi yaitu 10,1 mg/dL dibandingkan nilai rujukan 3,2-7,0 mg/dL. Produksi normal asam urat dalam tubuh manusia dengan fungsi ginjal normal dan diet bebas purin adalah 600mg per hari. Meningkat pada penderita gout dan hiperurisemia. Hiperurisemia didefinisikan sebagai konsentrasi asam urat dalam serum yang melebihi 7 mg/dL (BINFAR, 2006). Oleh karena itu pasien no. 1 ada indikasi yang jelas namun tidak diterapi.
Pasien no. 7 pada tanggal 12 mengalami demam karena suhunya mencapai 38oC. Rata-rata suhu tubuh normal yang dapat diterima tubuh adalah 98,6oF (37oC). Beberapa penelitian menunjukkan suhu tubuh normal berkisar antara 97oF (36,1oC) sampai 99oF (37,2oC). Suhu tubuh lebih dari 100,4oF (38oC) menunjukkan adanya demam yang disebabkan oleh infeksi atau penyakit (Mackowiak, 2015). Pasien memiliki keluhan demam namun tidak diterapi.
3. Dosis tidak Tepat
Dosis tidak tepat yaitu pasien mendapatkan jumlah obat yang kurang atau lebih dari yang dibutuhkan (PCNE, 2006). Kejadian DRPs dosis tidak tepat dapat dilihat pada tabel 6.
Tabel 6. Kejadian DRPs Dosis Tidak Tepat (dosing problem)
DRPs Uraian Jumlah Pasien
Dosis dan atau frekuensi
terlalu rendah Dosis valsartan 1
Dosis dan atau frekuensi
terlalu tinggi - -
Durasi terapi terlalu pendek - -
Durasi terapi terlalu panjang - -
Total 1 kejadian 1 Pasien
2004). Jika dosis awal dan dosis pemeliharaan yang diberikan lebih rendah dari dosis yang dianjurkan maka tujuan mempertahankan efek klinik tidak tercapai. Hal tersebut menyebabkan tujuan pengobatan tidak tercapai, obat tidak efektif, dan akhirnya meningkatkan lama rawat inap dan meningkatkan biaya yang dikelurkan oleh pasien (Cipolle et. al., 1998).
4. Penggunaan Obat yang tidak Tepat
Penggunaan obat yang tidak tepat yaitu obat tidak tepat atau salah pada penggunaannya (PCNE, 2006). Pada penelitian ini tidak ditemukan kesalahan pada penggunaan obat.
5. Interaksi Obat
Interaksi obat yaitu adanya interaksi obat dengan obat atau obat dengan makanan atau potensial terjadi interaksi (PCNE, 2006). Pada penelitian ini terdapat 11 kejadian interaksi obat yang potensial.
Tabel 7. Kejadian DRPs Kategori Interaksi Obat (drug interaction)
Obat A Obat B Mekanisme Level
Digoksin Lansoprazol Farmakokinetik 1 Delay Moderate 13 1
Spironolakton Valsartan Farmakokinetik 1 Delay Mayor 6, 12 2
Furosemid Ramipril Farmakokinetik 3 Delay Minor 8, 10 2
Spironolakton Ramipril Tidak diketahui 1 Delay Mayor 10 1
Total Kejadian 11
digunakan secara bersamaan. Interaksi obat di identifikasi menurut acuan yaitu buku Drug Interaction Facts tahun 2010. Interakasi obat berdasarkan level signifikansi dibagi atas 3 berdasarkan tingkat keparahan yaitu level signifikansi 1 memiliki tingkat keparahan mayor. Level signifikansi 2 memiliki tingkat keparahan moderate. Dan level signifikansi 3 memiliki tingkat keparahan minor. Interaksi yang dapat terjadi antara lain :
a. Salisilat dengan klopidogrel
Pada pasien no. 1, ditemukan adanya interaksi secara teoritis yang terjadi antara jenis salisilat (aspirin) dengan klopidogrel. Efek yang dapat terjadi beresiko pendarahan (intrakranial dan hemoragik GI) menaikan resiko pasien dengan transient ischemic attack atau stroke iskemik. Interaksi ini bersifat mayor yang berarti efek yang ditimbulkan akibat interaksi ini berpotensi mengancam jiwa atau menimbulkan kerusakan yang permanen. Penanganannya dengan menghindari penggunaan aspirin pada pasien yang memiliki resiko tinggi stroke iskemik atau transient ischemic attack yang menerima klopidogrel (Tattro, 2010). Terapi antiplatelet pada stroke nonkardioembolik menggunakan Aspirin, clopidogrel, dan extend release dipyridamole dengan aspirin sebagai first-line agent. Selain itu kombinasi aspirin dosis rendah dengan klopidogrel pada pasien dengan riwayat infark miokard atau stenosis intrakranial dapat digunakan untuk meminimalkan resiko pendarahan (Dipiro et al.,
Aspirin dan klopidogrel bersinergi menghambat agregasi platelet dan terapi ganda tersebut menghambat resiko kejadian iskemik berulang pada pasien dengan sindrom koroner akut (JAMA, 2003). Terapi kombinasi clopidogrel dan aspirin, dibandingkan dengan aspirin saja tidak terkait dengan peningkatan insiden perdarahan, meskipun ada yang mengkhawatirkan tren pendarahan secara keseluruhan terhadap kejadian lainnya dengan terapi kombinasi (NEJM, 2013). Aspirin dosis rendah dan clopidogrel atau tiklopidin sebagai kombinasi mulai sering dirsepkan pada pasien lanjut usia untuk mencegah peristiwa atherothrombotik (penyakit jantung iskemik,stroke iskemik, dan penyakit arteri perifer) (Pasina et al., 2013).
b. Beta – bloker dengan salisilat
Pada pasien no. 1, ditemukan adanya interaksi obat secara teoritis yang terjadi antara jenis obat beta – bloker (bisoprolol) dengan salisilat (aspirin). Kemungkinan yang dapat terjadi aspirin menurunkan efek dari beta – bloker. Interaksi ini bersifat moderat yang artinya efek yang ditimbulkan akibat interaksi ini dapat menyebabkan status klinik pasien memburuk sehingga diperlukan penanganan lebih lanjut. Penanganan yang dapat diberikan yaitu status klinis pasien diperlukan jika dicurigai adanya interaksi. Ketika interaksi tersebut mungkin muncul maka harus dipertimbangkan mengenai dosis salisilat atau bahkan mengganti antiplatelet yang bukan salisilat (Tattro, 2010).
Pada pasien no. 5, no. 7, no. 14, ditemukan adanya interaksi obat secara teoritis yang terjadi antara jenis obat glikosida jantung (digoksin) dengan loop diuretic (furosemid). Kemungkinan yang dapat terjadi diuretik menginduksi distribusi elektrolit yang mungkin mempengaruhi digoksin. Interaksi ini bersifat mayor yang berarti efek yang ditimbulkan akibat interaksi ini berpotensi mengancam jiwa atau menimbulkan kerusakan yang permanen. Penanganan yang dapat diberikan mengukur level plasma kalium dan magnesium ketika menggunakan obat ini, diperlukan tambahan suplemen (Tattro, 2010). Perubahan konsentrasi elektrolit terutama kalium , bisa menjadi mekanisme utama untuk menghitung hasil klinis merugikan yang disebabkan oleh interaksi digoxin dengan diuretik. Digoxin secara reversibel menghambat natrium – kalium ATPase ( Na , K - ATPase atau Na , pompa K ) dengan
demikian menghambat natrium yang dipompa keluar dari sel dan kalium yang sedang dipompa (Kjeldsen et al., 2002).
d. Glikosida jantung dengan proton pump inhibitor
apabila konsentrasi serum digoksin berada pada batas atas sebaiknya pemberian PPI ditunda (Tattro, 2010). Pertimbangkan memperoleh kadar serum magnesium sebelum memulai pengobatan dengan PPI dan memeriksa secara berkala untuk pasien pada pengobatan jangka panjang atau yang mengambil PPI dengan obat seperti digoxin atau obat-obatan yang dapat menyebabkan hypomagnesemia (FDA, 2016).
e. Diuretik hemat kalium dengan ARB
Pada pasien no. 6, no. 12, ditemukan adanya interaksi obat secara teoritis yang terjadi antara jenis obat diuretik hemat kalium (spironolakton) dengan ARB (valsartan) dan subyek no.13 spironolakton dengan candesartan. Kemungkinan yang dapat terjadi kombinasi ARB dan diuretik hemat kalium dapat mengakibatkan peningkatan konsentrasi serum kalium pada pasien beresiko tinggi DM tipe 2. Interaksi ini bersifat mayor yang berarti efek yang ditimbulkan akibat interaksi ini berpotensi mengancam jiwa atau menimbulkan kerusakan permanen. Penanganan yang dapat diberikan yaitu penyesuaian dosis pada pasien orang tua dengan mempertimbangkan Clearance Creatinine dan monitoring secara teratur konsentrasi kalium dan fungsi ginjal (Tattro, 2010).
f. Loop diuretic dengan ACE inhibitor
yang ditimbulkan akibat interaksi ini kecil. Penanganan yang dapat diberikan yaitu status cairan dan berat badan harus dimonitor secara ketat pada pasien yang diterapi menggunakan loop diuretic ketika terapi bersamaan dengan penggunaan ACE Inhibitor dimulai (Tattro, 2010). g. Diuretik hemat kalium dengan ACE inhibitor