SYOK KARDIOGENIK
REFFARAT
Oleh
YUKE SARASTRI
NIM : 097115006
DEPARTEMEN KARDIOLOGI DAN KEDOKTERAN
VASKULAR
FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA
DAFTAR ISI
Halaman
BAB I PENDAHULUAN
1.1 Latar Belakang ... 3
1.2 Tujuan ... 4
BAB II TINJAUAN PUSTAKA 2.1 Definisi ... 5
2.2. Insidensi ... 5
2.3. Etiologi ... 6
2.4. Patofisiologi ... 8
2.4.1. Efek Sistemik ... 8
2.4.2. Patofisiologi Miokard ... 9
2.4.3. Disfungsi Miokard Reversibel ... 10
2.5. Gambaran Klinis ... 11
2.6. Penatalaksanaan ... 13
2.7. Penatalaksanaan Pada Kondisi Khusus ... 19
BAB III KESIMPULAN ... 22
BAB I PENDAHULUAN
1.1. Latar Belakang
Syok kardiogenik merupakan suatu keadaan dimana perfusi jaringan tidak
adekuat akibat dari disfungsi jantung, yang paling umum diakibatkan oleh infark
miokard akut.1
Syok kardiogenik digambarkan sebagai suatu disfungsi miokard berat
dengan hiposirkulasi sistemik atau perfusi jaringan yang tidak memadai (hipoksia
jaringan secara umum) dalam keadaan volum vaskuler dan seluler yang memadai
disertai juga dengan disfungsi maupun kegagalan multi organ.
Perkiraan insidensi syok kardiogenik bervariasi dari 5% sampai 10% pada
penderita dengan infark miokard. Angka mortalitas penderita dengan syok
kardiogenik masih tinggi, bervariasi antara 50% sampai 80%. Namun angka
insidensi yang tepat masih sulit didapatkan karena banyaknya penderita yang
meninggal sebelum mencapai rumah sakit tidak mendapatkan diagnosis yang
tepat.
2
1
The Worcester Heart Attack Study, suatu studi analisis berbasis
komunitas, menemukan insidensi syok kardiogenik sebesar 7.5%, angka insidensi
ini tetap stabil dari tahun 1975 sampai 1988. Pada trial GUSTO-1, ankga insidensi
syok kardiogenik sebesar 7.2%, angka yang serupa dijumpai pada studi-studi
trombolitik multisenter lainnya.
1
Kunci untuk mendapatkan hasil yang baik adalah pendekatan terpadu
termasuk penegakan diagnosis yang cepat dan penatalaksanaan awal untuk
menjaga tekanan darah dan curah jantung. Revaskularisasi koroner yang cepat
merupakan hal yang penting. Jika tersedia, kateterisasi jantung emergensi dan
angioplasti dapat memberikan angka keselamatan yang lebih baik.
1.2.Tujuan
Tujuan penulisan ini adalah untuk membahas lebih lanjut pengertian,
patofisiologi, manifestasi klinis, serta penatalaksaan dari suatu syok kardiogenik
sehingga pembaca diharapkan dapat lebih waspada serta dapat memberikan
penatalaksanaan yang maksimal dalam menghadapi kasus-kasus syok kardiogenik
BAB II
TINJAUAN PUSTAKA
2.1. Defenisi
Defenisi klinis dari syok kardiogenik adalah adanya penurunan curah
jantung dan adanya bukti hipoksia jaringan pada keadaan volum intravaskular
yang memadai. Kriteria hemodinamik antara lain adanya hipotensi (tekanan darah
sistolik < 90 mmHg sedikitnya 30 menit) dan adanya penurunan cardiac index (<
2.2 L/menit/m2) dengan peningkatan PCWP (> 15 mmHg).
Diagnosis syok sirkulasi ditegakkan dengan pemantauan adanya hipotensi
dan tanda-tanda klinis yang mengindikasikan adanya perfusi jaringan yang buruk,
termasuk oliguri, penurunan kesadaran (clouded sensorium), dan ekstremitas yang
dingin serta berbintik. Diagnosis syok kardiogenik ditegakkan setelah didapatkan
bukti disfungsi miokard dan faktor-faktor lain seperti hipovolum, hipoksia dan
asidosis telah disingkirkan.
1,2,4,5
1,5
2.2. Insidensi
Perkiraan terhadap insidensi syok kardiogenik bervariasi antara 5% sampai
10% pada penderita dengan infark miokard. Angka insidens yang tepat sulit untuk
diukur karena banyaknya penderita yang meninggal sebelum sampai ke RS tidak
terdiagnosis dengan tepat. Sebaliknya, pemantauan awal dan agresif pada syok
kardiogenik dapat meningkatkan secara nyata insidensi syok kardiogenik. The
Worcester Heart Attack Study, suatu analisis berbasis komunitas, menemukan
angka insidens syok kardiogenik sebesar 7.5%; angka ini tetap stabil dari tahun
1975 sampai 1988. Pada studi GUSTO-1, angka insidensi sebesar 7.2%, angka
Setelah beberapa puluh tahun kestabilan isidensi syok kardiogenik, terlihat
angka insiden menurun sejalan dengan meningkatnya rerata penggunaan PCI
primer untuk infark miokard akut. Syok kardiogenik tetap merupakan komplikasi
dari infark miokard akut STE sebesar 5% sampai 8% dan 2.5% pada kasus IMA
non STE.3
2.3. Etiologi
Penyebab paling umum terjadinya syok kardiogenik adalah infark miokard
akut yang luas, meskipun infark kecil pada penderita dengan gangguan fugsi
ventrikel kiri sebelumnya juga dapat mencetuskan terjadinya syok. Syok yang
memiliki onset yang terlambat dapat merupakan hasil dari perluasan infark,
reoklusi dari arteri yang pernah infark sebelumnya, ataupun dekompensasi dari
fungsi miokard pada daerah non infark akibat gangguan metabolik. Penting untuk
diketahui bahwa area yang luas dari miokard yang tidak fungsional namun viabel
dapat juga menyebabkan atau memiliki peran terhadap perkembangan syok
kardiogenik setelah infark miokard.
Syok kardiogenik juga dapat disebabkan oleh komplikasi mekanik; seperti
regurgitasi mitral akut, ruptur septum intraventrikular, atau ruptur free wall;
maupun oleh infark ventrikel kanan luas. Penyebab lain syok kardiogenik
termasuk miokarditis, kardiomiopati stadium akhir, kontusio miokard, syok sepsis
dengan depresi miokard berat, disfungsi miokard setelah bypass kardiopulmonal
yang berkepanjangan, penyakit jantung katup, dan kardiomiopati obstruktif
hipertrofi.
1,3
Tabel 1. Penyebab syok kardiogenik.1
Penderita dapat mengalami syok kardiogenik sejak saat masuk RS, namun
syok sering kali berkembang dalam beberapa jam setelahnya. Pada studi registri
SHOCK (Should We Emergently Revascularize Occluded Coronaries for Shock),
75% penderita mengalami syok kardiogenik dalam 24 jam setelah presentasi awal,
median keterlambatan yaitu 7 jam dari onset infark. Hasil dari studi GUSTO
(Global Utilization of Streptokinase and Tissue Plasminogen Activator for
Occuded Arteries) juga serupa, dimana hasilnya menyatakan dari penderita
dengan syok, 11% sudah mengalami syok pada saat kedatangan, dan 80%
berkembang menjadi syok setelah masuk rawatan.
Diantara penderita dengan infark miokard, syok lebih sering berkembang
pada penderita-penderita dengan usia tua, diabetes melitus, dan memiliki infark
anterior. Penderita syok kardiogenik juga lebih sering memiliki riwayat infark
sebelumnya, penyakit vaskular perifer, dan penyakit serebrovaskuler. Ejeksi fraksi
yang menurun dan infark yang lebih luas juga merupakan prediktor terhadap
perkembangan menjadi syok kardiogenik.
1,7,8
Syok kardiogenik paling sering dihubungkan dengan infark miokard
anterior. Pada trial SHOCK, 55% merupakan infark anterior, 46% inferior, 21%
posterior, dan 50% pada lokasi yang multipel. Hasil angiografi sering
menunjukkan penyakit koroner multivessel. Hal ini merupakan hal yang penting
sebab, kompensasi hiperkinesis secara normal terjadi pada segmen miokard yang
tidak terlibat pada infark miokard akut, dimana respon ini membantu menjaga
curah jantung. Kegagalan dalam mendapatkan respon tersebut akibat dari infark
sebelumnya ataupun stenosis koroner derajat tinggi, merupakan faktor resiko
penting terhadap kejadian syok kardiogenik dan kematian.1
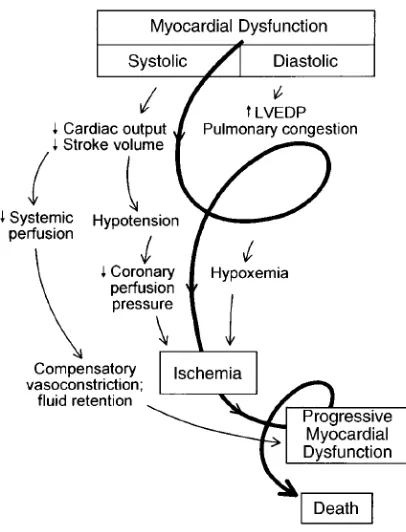
2.4. Patofisiologi 2.4.1. Efek Sistemik
Disfungsi jantung pada penderita syok kardiogenik umumnya diawali
dengan infark miokard atau iskemi miokard. Disfungsi miokard terjadi akibat dari
perburukan iskemia sehingga menghasilkan spiral mengarah ke bawah. Ketika
massa ventrikel kiri mengalami iskemik atau nekrotik dan mengalami kegagalan
untuk memompa, volum sekuncup dan curah jantung menurun. Perfusi miokard,
yang bergantung kepada gradien tekanan antara sistem arterial koroner dan
ventrikel kiri pada durasi diastol, mengalami gangguan oleh hipotensi dan
takikardi. Sebaliknya, hal ini semakin memperburuk iskemik. Peningkatan
tekanan diastolik ventrikel yang disebabkan oleh kegagalan pompa semakin
menurunkan tekanan perfusi koroner, dan wall stress akan meningkatkan
kebutuhan oksigen miokard, yang akan semakin mengakibatkan iskemik.
Penurunan curah jantung juga mempengaruhi perfusi sistemik, yang dapat
menghasilkan asidosis laktat dan lebih jauh mempengaruhi kema mpuan
sistolik.
Ketika fungsi miokard mengalami penekanan, terjadi pengaktifan
beberapa mekanisme kompensasi, termasuk stimulasi simpatetik untuk
meningkatkan denyut jantung dan kontraktilitas serta retensi cairan pada ginjal
untuk meningkatkan preload. Mekanisme kompensasi ini dapat menjadi
maladaptif dan dapat memperburuk situasi ketika terjadi syok kardiogenik.
Peningkatan denyut jantung an kontraktilitas akan meningkatkan kebutuhan
oksigen miokard dan memperburuk iskemik. Retensi cairan dan gangguan
pengisian diastolik yang disebabkan takikardi dan iskemi dapat menghasikan
kongesti pulmonal dan hipoksia. Vasokonstriksi untuk menjaga tekanan darah
dapat meningkatkan afterload miokard, lebih jauh dapat mempengaruhi
kemampuan kardiak dan peningkatan kebutuhan oksigen miokard. Kebutuhan
yang meningkat pada keadaan perfusi yang tidak memadai, dapat memperburuk
iskemia dan menghasilkan suatu siklus yang akan berujung pada kematian apabila
siklus tersebut tidak diatasi.1
Gambar 1. Spiral mengarah ke bawah pada syok kardiogenik.1,2
2.4.2.Patologi Miokard
Syok kardiogenik dikarakteristikkan dengan adanya disfungsi baik sistolik
maupun diastolik. Penderita yang mengalami syok setelah masuk RS sering kali
memiliki perluasan infark, yang dapat terjadi akibat reoklusi, perburukan trombus
intrakoroner, ataupun kombinasi dari penurunan tekanan perfusi koroner dan
penigkatan kebutuhan oksigen miokard. Miosit pada zona border dari area infark
lebih mudah mengalami episode iskemik tambahan, sehingga segmen-segmen ini
serangan infark miokard anterior luas, dapat juga berpengaruh terhadap
perkembangan lanjut terhadap syok kardiogenik.
Iskemia yang jauh dari daerah infark dapat juga memiliki pengaruh
penting terhadap disfungsi sistolik pada penderita syok kardiogenik. Hipotensi
dan gangguan metabolik dapat mengganggu kontraktilitas pada miokard yang
tidak terkena infark pada penderita dengan syok. Hal ini dapat membatasi
hiperkinesis dari segmen yang tidak terlibat, sehingga mekanisme kompensasi
dapat terlihat segera setelah infark miokard.
1
Fungsi diastolik miokard juga dapat terganggu pada penderita syok
kardiogenik. Iskemik miokard menyebabkan penurunan compliance,
meningkatkan tekanan pengisian ventrikel kiri pada volum diastolik akhir. Terjadi
peningkatan pada volum ventrikel kiri sebagai mekanisme kompensasi untuk
menjaga volum sekuncup, yang lebih jauh dapat meningkatkan tekanan pengisian.
Peningkatan tekanan ventrikel kiri dapat berujung pada edema paru dan
hipoksemia.
3
1
2.4.3. Disfungsi Miokard Reversibel
Area yang luas dari miokard yang tidak berfungsi namun viabel dapat juga
memiliki peran terhadap perkembangan terjadinya syok kardiogenik pada
penderita setelah mengalami serangan infark miokard. Disfungsi yang reversibel
ini dapat dijelaskan melalui dua kategori: stunning dan hibernation.
Myocardial stunning menunjukkan disfungsi post iskemik yang bertahan
meskipun telah mendapatkan kembali aliran darah yang normal; bagaimanapun,
akhirnya kemampuan miokard dapat kembali secara komplit. Patogenesis dari
stunning belum sepenuhnya dapat dijelaskan, namun sepertinya memiliki
hubungan terhadap kombinasi dari stres oksidatif, gangguan homeostasis kalsium,
dan penurunan reaksi miofilamen terhadap kalsium, yang seluruhnya mendahului
iskemia.
1
1
Hybernating myocardium merupakan suatu keadaan dimana miokard
mengalami gangguan fungsi secara persisten pada saat istirahat akibat adanya
defenisi miokard yang tidur yaitu bahwa fungsinya dapat menjadi normal kembali
setelah memperbaiki aliran darah. Hibernasi dapat dilihat sebagai respon adaptif
untuk menurunkan fungsi kontraksi dari miokardium yang hipoperfusi dan untuk
mengembalikan keseimbangan antara aliran dan fungsi, sehingga dapat
meminimalkan kemungkinan terjadinya iskemia atau nekrosis. Revaskularisasi
dari miokardium yang hibernasi dapat berujung terhadap perbaikan fungsi
miokard sehingga dapat memperbaiki prognosis.
Meskipun hibernasi dan stunning berbeda secara konsep dan patofisiologi,
kedua kondisi ini sulit dipisahkan pada keadaan klinis dan bahkan saling
mendukung satu sama lain. Episode berulang dari stunning miokard dapat
bersamaan maupun menyerupai hibernasi miokard. Miokard stunning dan
hibernasi pada penderita dengan syok kardiogenik merupakan hal yang vital,
karena implikasi terapinya pada kondisi ini. Hibernasi miokard dapat menjadi
lebih baik dengan revaskularisasi, dan stunning miokard dapat memberikan
respon terhadap stimulasi inotropik.
1
1
2.5. Gambaran Klinis
Syok kardiogenik merupakan suatu keadaan emergensi. Seorang klinisi
harus dapat melakukan evaluasi segera sebelum syok merusak organ vital secara
ireversibel, pada saat yang sama, klinisi harus melakukan penilaian klinis yang
dibutuhkan untuk mengetahui penyebab terjadinya syok dan target terapi terhadap
penyebab tersebut. Dilakukan pendekatan praktik untuk mendapatkan evaluasi
inisial secara cepat dengan anamnesis yang terbatas, pemeriksaan fisik, dan
prosedur diagnostik spesifik.
Secara umum, diagnosis syok kardiogenik ditegakkan dengan adanya
tanda-tanda klinis hipoperfusi, nyeri dada iskemik, analisis enzim jantung dan
EKG. Syok kardiogenik dapat ditegakkan setelah adanya dokumentasi dari
disfungsi miokard, dan telah disingkirkan penyebab hipotensi lainnya, seperti
hipovolemia, perdarahan, sepsis, emboli paru, tamponade, diseksi aorta, dan
adanya penyakit valvular. Aspek penting pada penegakan diagnosis syok
kardiogenik adalah identifikasi hipoperfusi pada keadaan disfungsi kardiak.
Berikut ini merupakan beberapa tanda dan tampilan yang menunjukkan adanya
hipoperfusi organ atau jaringan, yaitu: pucat, perifer dingin, ekstremitas
berbintik-bintik, gangguan kesadaran, penurunan produksi urin / oliguria ( < 30 ml/jam atau
< 0.5 ml/kg/jam selama > 2 jam), nadi lemah, hipotensi arterial. Distensi vena
jugular dan rhonki paru biasanya dapat dijumpai, meskipun ketiadaan hal tersebut
tidak menyingkirkan diagnosis syok kardiogenik. Diagnosis syok kardiogenik
harus dipertimbangkan pada setiap penderita yang menunjukkan gejala hipotensi
yang tidak dapat dijelaskan dan atau curah jantung yang rendah, gangguan
kesadaran yang tidak dapat dijelaskan, dan kongesti paru yang tidak dapat
dijelaskan.
Dorongan prekordial yang dihasilkan dari diskinesis ventrikel kiri dapat
dijumpai pada palpasi. Suara jantung mungkin mejauh, dan suara jantun tiga dan
empat, atau keduanya, biasanya dapat dijumpai. Murmur sistolik dari regurgitasi
mitral atau defek septal ventrikular dapat dijumpai, namun
kompllikasi-komplikasi ini dapat juga terjadi tanpa adanya murmur yang terdengar.
1,2,5
1
Pemeriksaan elektrokardiografi harus dilakukan segera, pemeriksaan
diagnostik inisial lainnya juga dapat segera dilakukan seperti radiografi dada dan
pemeriksaan analisa gas darah, elektrolit, darah lengkap, serta enzim jantung.
Gambaran EKG yang normal dapat langsung diekslusikan sebagai kemungkinan
syok kardiogenik yang disebabkan oleh miokard infark.
Sebagai tambahan, pemeriksaan ekokardiografi sangat penting pada
pemeriksaan awal untuk seluruh penderita yang mengalami syok, dan harus
dilakukan secepat mungkin. Ekokardiografi dapat menyediakan informasi
mengenai fungsi sistolik secara umum dan dapat menuju pada penegakan
diagnosis cepat untuk syok yang disebabkan oleh mekanikal, seperti ruptur
muskulus papilaris dan regurgitasi mitral akut, defek septum ventrikular akut, dan
ruptur free-wall dan tamponade. Regurgitasi mitral berat yang tidak diduga tidak
jarang dijumpai pada beberapa kasus, ekokardiografi dapat menunjukkan temuan
yang cocok dengan infark ventrikel kanan.
2
Pemantauan hemodinamik invasif dapat berguna untuk menyingkirkan
deplesi volum, infark ventrikel kanan, dan komplikasi mekanik. Profil
hemodinamik dari syok kardiogenik termasuk PCWP > 15 mmHg dan cardiac
index < 2.2 L/menit/m2. Harus dikenali bahwa tekanan pengisian optimal dapat lebih dari 15 mmHg pada pasien tertentu karena disfungsi diastolik ventrikel kiri.
Penyadapan jantung kanan dapat menunjukkan “step up” pada saturasi oksigen
yang merupakan diagnostik terhadap ruptur septum ventrikular atau adanya
v-wave yang besar yang mengesankan adanya regurgitasi mitral berat. Profil
hemodinamik dari infark ventrikel kanan termasuk tekanan pengisian sisi kanan
yang tinggi pada PCWP yang normal atau rendah.
Pada saat identifikasi pasien dengan status pre-syok, atau syok
non-hipotensi merupakan nilai spesial untuk meberikan intervensi terapeutik dan
mencegah perburukan. Tanda-tanda klinis dari hipoperfusi secara kuat
dihubungkan dengan peningkatan mortalitas. Hipoperfusi merupakan suatu
penanda dari kegagalan hemodinamik yang akan datang, dan takikardi ( HR >
90/menit) pada keadaan ini harus diinterpretasikan sebagai suatu gejala pre-syok
dan bukan sebagai suatu respon terhadap curah jantung yang rendah dan
selanjutnya tonus simpatetik yang meningkat. Perhatian terutama pada penderita
dengan MI anterior dan perlu diingat bahwa sampai 30% penderita dengan MI
akan berkembang menjadi syok kardiogenik yang terlambat (sampai hari 5) pada
perjalanan penyakitnya, dan memiliki prognosis yang sangat buruk.
1
2
Pada situasi seperti ini, pemilihan obat-obatan harus dilakukan secara
berhati-hati. Penggunaan β-bloker, yang secara umum memiliki indikasi pada MI,
dapat mempercepat perkembangan syok pada penderita ini. Sebagai tambahan,
aktivasi dari sistem renin-angiotensin sebagai kompensasi yang mungkin dapat
menyelamatkan jiwa sebaiknya tidak dinetralkan dengan pemberian
ACE-inhibitor.2
2.6. Penatalaksanaan
Beberapa publikasi telah menunjukkan pendekatan terapi terbaik terhadap
syok kardiogenik yang diakibatkan IMA, penyebab terbanyak syok kardiogenik.
Baik studi randomisasi retrospektif maupun prospektif telah menunjukkan bukti
bahwa pendekatan invasif (revaskularisasi emergensi oelh PCI maupun operasi
Efeknya serupa baik syok kardiogenik yang muncul pada saat masuk RS maupun
pada onset terlambat. Mortalitas di RS dapat menurun dari 75% (pada pembuluh
darah yang oklusi) hingga 33% (pada pembuluh darah yang direvaskularisasi
dengan PCI). Ketika revaskulariasi emergensi dikombinasikan dengan Intra
Aortic Balloon Pump (IABP), keuntungannya meningkat dengan penurunan
mortalitas sampai 13% setelah follow-up satu tahun dibandingkan pada penderita
yang menerima terapi obat-obatan saja.
Pendekatan inisial terhadap penderita dengan syok kardiogenik harus
termasuk resusitasi cairan kecuali dijumpai edema paru. Akses arteri dan vena
sentral, kateter urin, dan oksimetri nadi merupakan hal yang rutin. Oksigenasi dan
proteksi jalan nafas merupakan hal yang penting, intubasi dan ventilasi mekanik
sering dibutuhkan hanya jika diperlukan untuk menurunkan kerja pernafasan dan
memfasilitasi sedasi dan stabilisasi sebelum kateterisasi jantung. Apabila dijumpai
gangguan elektrolit harus segera diperbaiki. Hipokalemia dan hipomagnesium
merupakan faktor pencetus terhadap aritmia ventrikular, serta asidosis dapat
menurunkan fungsi kontraktilitas. Pengurangan rasa nyeri dan ansietas dengan
morfin sulfas dapat menurunkan aktivitas simpatis yang berlebihan dan
menurunkan kebutuhan oksigen, preload, dan afterload. Aritmia dan blok jantung
dapat mempengaruhi curah jantung dan harus dikoreksi dengan segera
menggunakan obat-obatan antiaritmia, kardioversi, maupun pacu jantung.
2
Pada penderita dengan perfusi jaringan yang tidak adekuat dan volum
intravaskular yang mencukupi, sokongan kardiovaskular dengan agen inotropik
harus dimulai. Dobutamin, reseptor selektif β-agonis adrenergik, dapat
memperbaiki kontraktilitas miokard dan meningkatkan curah jantung tanpa
mengakibatkan perubahan denyut jantung maupun resistensi vaskular sistemik
secara bermakna, ini merupakan pilihan agen utama pada penderita dengan
tekanan sistolik > 80 mmHg. Dobutamin dapat memperburuk hipotensi dan dapat
mencetuskan takiaritmia pada beberapa penderita. Dopamin bekerja secara
langsung pada reseptor miokard β1-adrenergik dan bekerja tidak langsung dengan
melepaskan norepinephrin. Dopamin memiliki efek inotropik dan vasopresor, dan
penggunaannya lebih dipilih pada keadaan tekanan sistolik < 80 mmHg. Takikardi
dan peningkaan resistensi perifer dengan penggunaan dopamin dapat
memperburuk iskemik miokard. Pada beberapa kasus penggunaan kombinasi
dopamin dan dobutamin dapat lebih efektif daripada masing-masing agen sendiri.
Ketika hipotensi tetap bertahan, dapat diberikan norepinefrin; katekolamin alami dengan efek α dan β-adrenergik yang kuat; untuk menjaga tekanan perfusi organ.
Inhibitor fosfodiesterase amrinone dan milrinone memiliki efek inotropik
positif dan aksi vasodilator. Mereka memiliki waktu paruh yang panjang dan
dapat menyebabkan hipotensi dan trombositopenia, sehingga, mereka digunakan
hanya jika agen-agen lain sudah terbukti tidak efektif. Karena mereka tidak
menstimulasi reseptor adrenergik secara langsung, mereka dapat efektif ketika ditambahkan dengan katekolamin atau ketika reseptor β-adrenergik telah diturunkan. Dibandingkan dengan katekolamin, inhibitor fosfodiesterase memiliki
efek kronotropik dan aritmogenik yang lebih minimal.
1
Diuretik harus digunakan dalam penatalaksanaan terhadap kongesti
pulmonal dan memperbaiki oksigenasi. Vasodilator digunakan dengan perhatian
yang khusus pada keadaan akut karena resikonya yang dapat mencetuskan
hipotensi lebih jauh dan menurunkan aliran darah koroner. Setelah tekanan darah
stabil, bagaimanapun terapi vasodilator dapat menurunkan baik preload dan
afterload. Nitrogliserin merupakan vasodilator yang efektif yang dapat
menurunkan PCWP dan dapat menurunkan iskemia dengan menurunkan tekanan
pengisian ventrikel kiri dan mengembalikan aliran darah koroner ke daerah yang
iskemik. Agen tersebut dapat menyebabkan penurunan tekanan darah secara cepat
dan akut, dan dosisnya harus dititrasi secara hati-hati, pemantauan hemodinamik
secara invasif dapat berguna dalam mengoptimalkan tekanan pengisian ketika
agen ini digunakan.
1,9
1
2.6.1. Terapi Trombolitik
Meskipun telah ditunjukkan dengan yakin bahwa terapi trombolitik
menurunkan angka mortalitas pada penderita infark miokard akut, keuntungan
terapi ini pada penderita syok kardiogenik kurang pasti. Sudah jelas bahwa terapi
trombolitik dapat menurunkan kecenderungan perkembangan selanjutnya
kebanyakan pasien mengalami syok kardiogenik lebih dari 6 jam setelah datang
ke RS. Jika tidak dijumpai kontraindikasi, terapi fibrinolitik harus diberikan
kepada penderita dengan IMA-STE dengan syok kardiogenik yang tidak sesuai
sebagai kandidat untuk mendapatkan terapi PCI atau CABG. (Kelas I, Level
B).
Meskipun demikian, tidak ada suatu trial yang telah menunjukkan bahwa
terapi trombolitik menurunkan angka mortalitas pada penderita yang sudah
mengalami syok kardiogenik. Jumlah penderitanya kecil karena kebanyakan trial
trombolitik mengekslusikan penderita dengan syok kardiogenik pada saat masuk.
Pada trial GUSTO, 315 pasien menderita syok pada saat kedatangan, angka
mortalitas sebesar 56% pada penerita yang diterapi dengan streptokinase dan 59%
pada penderita yang diterapi dengan rTPA.
1,10
Kegagalan terapi trombolitik untuk memperbaiki angka keselamatan pada
penderita dengan syok kardiogenik terlihat berlawanan dengan bukti bahwa
penurunan absolut angka mortalitas yang dihasilkan dari penggunaan agen
trombolitik paling baik pada penderita yang memiliki resiko tertinggi pada saat
presentasi awal. Suatu metaanalisis yang dilakukan oleh Fibrinolytic Therapy
Trialists Collaborative Group menunjukkan penurunan angka mortalitas dari
36.1% sampai 29.7% ketika terapi trombolitik digunakan pada penderita dengan
tekanan darah sistolik inisialnya kurang dari 100 mmHg. Pada penderita dengan
denyut jantung inisial lebih dari 100 kali/menit, angka mortalitas menurun dari
23.8% sampai 18.9%. namun bagaimanapun, kebanyakan penderita pada subgrup
ini tidak memenuhi kriteria untuk syok kardiogenik.
1,7
Alasan mengapa efikasi trombolitik menurun pada penderita dengan syok
kardiogenik tidak sepenuhnya dimengerti namun mungkin termasuk faktor
hemodinamik, mekanik, dan metabolik. Penurunan tekanan arterial membatasi
masuknya agen trombolitik ke dalam trombus. Kolaps pasif dari arteri yang infark
pada keadaan hipotensi dapat juga berhubungan dengan penurunan efikasi
trombolitik, begitu juga dengan asidosis, yang menghambat konversi plasminogen
menjadi plasmin.
1
2.6.2. Intra-Aortic Balloon Pumping
IABP menurunkan afterload sistolik dan memperbesar tekanan perfusi
diastolik, meningkatkan curah jantung dan memperbaiki aliran darah koroner.
Pemilihan waktu yang akurat pada saat inflasi dan deflasi menghasilkan suport
yang optimal. Efek menguntungkan ini, berbeda dengan agen-agen inotropik atau
vasopresor, terjadi tanpa adanya peningkatan kebutuhan oksigen. IABP
bermanfaat untuk stabilisasi awal pada penderita syok kardiogenik. IABP
mungkin bukan merupakan terapi terbaik sebagai metode independen untuk
memperbaiki syok kardiogenik. Bagaimanapun, IABP dapat menjadi mekanisme
penyokong yang penting agar terapi defenitif dapat diberikan. Penggunaan IABP
dapat bermanfaat pada penderita syok kardiogenik akibat IMA-STE yang tidak
bisa mendapatkan stabilisasi segera dengan terapi farmakologi (Kelas IIa, Level
B).
Pada trial GUSTO, penderita yang mengalami syok dan segera
mendapatkan pemasangan IABP menunjukkan tren terhadap angka mortalitas
yang lebih rendah, bahkan setelah disingkirkan penderita yang menjalani
revaskularisasi. Tren yang serupa juga terlihat pada trial regsitri SHOCK,
meskipun hal ini tidak tetap setelah adanya penyesuaian terhadap usia dan
kateterisasi. IABP telah menunjukkan dapat menurunkan reoklusi dan cardiac
events setelah angioplasti emergensi untuk infark miokard akut. Tidak semua
penderita memiliki respon hemodinamik terhadap IABP, respon terhadap IABP
meramalkan outcome yang lebih baik.
1,3,10
Pada RS tanpa kemampuan angioplasti, stabilisasi dengan menggunakan
IABP dan trombolitik diikuti dengan merujuk pasien ke fasilitas perawatan tersier
merupakan pilihan manajemen terbaik. IABP mungkin merupakan terapi
tambahan yang sangat berguna sebelum trombolisis pada keadaan ini dengan
meningkatkan deliveri obat ke trombus, memperbaiki aliran koroner ke regio lain,
mencegah kejadian hipotensi, sampai area miokardium yang tertidur dapat pulih.
1,3,7
1
2.6.3. Revaskularisasi
Pertimbangan patofisiologi dan data retrospektif menguntungkan terhadap
revaskularisasi mekanikal agresif untuk penderita dengan syok kardiogenik yang
disebabkan infark miokard. Keuntungan keselamatan pada revaskularisasi segera
pada syok kardiogenik, yang dilaporkan pada beberapa studi observasional,
dimana dijumpai 13% peningkatan absolut pada 1 tahun survival pada penderita
yang mendapatkan revaskularisasi segera. Terapi trombolitik kurang efektif
namun diindikasikan ketika PCI tidak mungkin dilakukan atau jika dijumpai
keterlambatan transpor untuk PCI dan ketika onset infark miokard dan syok
kardiogenik di bawah 3 jam.1,3,11
Mengembalikan aliran (TIMI flow) ke arteri yang terlibat infark
merupakan faktor yang penting terhadap fungsi ventrikel kiri serta keselamatan
setelah infark miokard. Percutaneous transluminal coronary angioplasty (PTCA)
dapat mencapai derajat TIMI flow 3 pada 80% sampai 90% penderita dengan
infark miokard, dibandingkan dengan rerata sebesar 50% samapi 60% pada 90
menit setelah terapi fibrinolitik. Sehingga, penderita dengan syok kardiogenik
merupakan kandidat untuk mendepatkan angioplasti segera. Sebagai tambahan
untuk memperbaiki gerakan dinding pada daerah infark, peningkatan perfusi pada
zona infark, dihubungkan dengan perbaikan kontraksi pada miokard yang jauh,
hal ini mungkin disebabkan oleh adanya aliran darah kolateral. Revaskularisasi
emergensi baik dengan PCI maupun CABG direkomendasikan pada penderita
dengan syok kardiogenik akibat kegagalan pompa setelah IMA-STE walaupun
terdapat keterlambatan waktu dari onset IMA. (Kelas I, Level B).
1,10
2.6.4. Coronary Artery Bypass Surgery
Banyak trial telah melaporkan hasil yang baik untuk penderita dengan
syok kardiogenik yang menjalani CABG. Left main dan 3 vessel diasease sering
dijumpai pada penderita dengan syok kardiogenik. Namun bagaimanapun,
dibutuhkannya pertimbangan logistik dan waktu untuk mengerahkan tim operasi,
serta hasil intervensi perkutan yang lebih disenangi, mematahkan tindakan rutin
CABG terhadap penderita syok kardiogenik. Sokongan IABP digunakan sebagai
jembatan untuk dilakukan tindakan CABG.1,10
2.7. Penatalaksanaan pada Kondisi Khusus 2.7.1. Infark Ventrikel Kanan
Infark ventrikel kanan dapat terjadi sampai 30% pada penderita infark
inferior dan signifikan secara klinis pada 10%. Syok ventrikel kanan secara umum
hanya 5% dari kasus syok kardiogenik akibat komplikasi IMA. Disfungsi
ventrikel kanan dapat menyebabkan atau memiliki peran terhadap syok
kardiogenik. Penderita menunjukkan gejala hipotensi, peningkatan vena jugularis,
dan paru yang bersih. Penegakan diagnosis dilakukan dengan mengidentifikasi
peningkatan segmen ST pada prekordial kanan atau karakteristik hemodinamik
pada kateterisasi jantung kanan (peningkatan tekanan atrial kanan dan tekanan
diastolik akhir ventrikel kanan dengan PCWP normal atau rendah serta curah
jantung yang rendah). Ekokardiografi dapat menunjukkan penurunan
kontraktilitas ventrikel kanan. Penderita dengan syok kardiogenik yang berasal
dari infark ventrikel kanan memiliki prognosis yang lebih baik daripada yang
memiliki kegagalan jantung kiri.
Terapi suportif untuk penderita dengan infark ventrikel kanan dimulai
dengan menjaga preload ventrikel kanan dengan pemberian cairan.
Penatalaksanaan terhadap penderita dengan disfungsi ventrikel kanan memiliki
fokus pada kecukupan tekanan pengisian sisi kanan untuk menjaga curah jantung
dan preload ventrikel kiri yang memadai, namun penderita syok kardiogenik
akibat disfungsi ventrikel kanan memiliki tekanan diastolik akhir ventrikel kanan
yang sangat tinggi, seringnya >20 mmHg. Peninggian ini dapat berakibat pada
pergeseran septum interventrikular ke arah ruang ventrikel kiri, yang akan
meningkatkan tekanan atrial kiri namun pengisian ventrikel kiri terganggu akibat
efek mekanik dari septum yang menggelembung ke arah ventrikel kiri. Perubahan
geometri ini juga berpengaruh terhadap fungsi sistolik ventrikel kiri.
1,3
Terapi inotropik dengan dobutamin dapat lebih efektif dengan
meningkatkan curah jantung pada beberapa penderita, dan pemantauan dengan
ekokardiografi serial juga berguna untuk mendeteksi adanya distensi dari ventrikel
kanan. Bagi penderita dengan hemodinamik tidak stabil yang berkelanjutan, IABP
dapat berguna, khususnya karena peningkatan tekanan ventrikel kanan dan volum
akan meningkatkan wall stress dan peningkatan kebutuhan oksigen, serta
menurunkan tekanan perfusi ventrikel kanan, sehingga dapat memperburuk iskemi
ventrikel kanan.
Reperfusi pada arteri koroner yang mengalami oklusi juga merupakan hal
yang penting. Sebuah studi mengatakan penggunaan angioplasti direk
menunjukkan restorasi dari aliran normal sehingga menghasilkan kesembuhan
yang dramatik dari fungsi ventrikel kanan dan menurunkan angka mortalitas
hingga 2%, dimana, reperfusi yang tidak berhasil dihubungkan dengan gangguan
hemodinamik yang menetap dan angka mortalitas sebesar 58%.
1
1
2.7.2. Regurgitasi Mitral Akut
Iskemi mitral regurgitasi umumnya dihubungkan dengan infark miokard
inferior dan iskemia atau infark dari muskulus papilaris posterior, yang memiliki
suplai darah sendiri (biasanya berasal dari posterior descending branchdari RCA
dominan). Ruptur muskulus papilaris biasanya terjadi 2 sampai 7 hari setelah
IMA; hal ini muncul dengan edema paru yang dramatis, hipotensi, dan syok
kardiogenik. Ketika terjadi ruptur muskulus papilaris, murmur dari regurgitasi
mitral akut dapat terbatas sebagai early systolic murmur akibat persamaan
tekanan yang cepat pada atrium kiri dan ventrikel kiri. Murmur juga bisa sangat
lemah atau tidak terdengar, terutama ketika curah jantung rendah.
Ekokardiografi sangat penting untuk diagnosis banding, dimana termasuk
ruptur free-wall, dan ruptur septum intraventrikel. Pemantauan hemodinamik
dengan kateterisasi arteri pulmonal dapat juga bermanfaat.
1,3
Penatalaksanaan termasuk penurunan afterload dengan nitropusside, dan
IABP sebagai tindakan bertahan. Terapi inotropik dan vasopresor juga dibutuhkan
untuk mendukung curah jantung dan tekanan darah. Bagaimanapun, terapi
defenitif merupakan operasi perbaikan atau penggantian katup, yang harus
dilakukan sesegera mungkin karena perburukan klinis dapat terjadi
sewaktu-waktu.1
2.7.3. Ruptur Septal Ventrikel
Penderita yang mengalami ruptur septal ventrikel akan mengalami gagal
jantung berat ataupun syok kardiogenik, dengan murmur pansistolik dan
parasternal thrill. Gejala klasiknya adalah adanya left-to-right intracardiac shunt
(adanya “step-up” pada saturasi oksigen dari atrium kanan ke ventrikel kanan).
Penegakan diagnosis paling mudah dilakukan dengan menggunakan
ekokardiografi.
Stabilisasi cepat, dengan menggunakan IABP, diikuti dengan operasi
perbaikan merupakan satu-satunya pilihan untuk mendapatkan keselamatan
jangka panjang. Pemilihan waktu operasi masih kontroversial, namun banyak ahli
saat ini menyarankan operasi perbaikan harus dilakukan segera dalam 48 jam
setelah ruptur terjadi.
1
1
2.7.4. Ruptur Free-Wall
Ruptur free-wall biasanya terjadi selama minggu pertama setelah
terjadinya IMA; penderita umumnya memiliki usia tua, perempuan, dan
hipertensi. Penggunaan terapi trombolitik dapat menurunkan insidensi ruptur
kardiak, namun penggunaan yang terlambat dapat meningkatkan resiko terjadinya
ruptur. Ruptur free-wall terlihat sebagai suatu bencana besar dengan ritme yang
pulseless. Penyelamatan mungkin dilakukan dengan pengenalan yang cepat
terhadap kejadian ruptur, dapat dilakukan perikardiosintesis untuk membebaskan
tamponade akut, dan torakotomi dengan perbaikan terhadap ruptur free-wall.
BAB III KESIMPULAN
1. Defenisi klinis dari syok kardiogenik adalah adanya penurunan curah
jantung dan adanya bukti hipoksia jaringan pada keadaan volum
intravaskular yang memadai. Kriteria hemodinamik antara lain adanya
hipotensi (tekanan darah sistolik < 90 mmHg sedikitnya 30 menit) dan
adanya penurunan cardiac index (< 2.2 L/menit/m2
2. Angka mortalitas pada penderita syok kardiogenik masih sangat tinggi,
mencapai 50% sampai 80%.
) dengan peningkatan
PCWP(> 15 mmHg).
3. Patofisiologi terjadinya syok berupa spiral mengarah ke bawah, yaitu
adanya iskemia menyebabkan disfungsi miokard, sehingga memperburuk
iskemia.
4. Kunci terhadap hasil yang baik merupakan diagnosis yang cepat dan terapi
insiasi yang tepat untuk menjaga tekanan darah dan curah jantung.
Kateterisasi jantung emergensi dan revaskularisasi dengan angioplasti atau
CABG merupakan standar terapi.
5. Stabilisasi dengan menggunakan IABP dan trombolisis yang diikuti
DAFTAR PUSTAKA
1. Hollenberg, Steven M; Kavinsky, Clifford J; Parrillo, Joseph E.
Cardiogenic Shock : Review. Ann Intern Med. 1999;131:47-59.
2. Ludman A; Krüger Wolfgang. Cardiogenic Shock. Dalam : Acute Heart
Failure. Germany: Birkhauser Verlag AG, 2009: p.71-85.
3. Reynolds H.R; Hochman J.S. Cardiogenic Shock : Current Concepts and
Improving Outcomes. Circulation 2008, 117:686-697.
4. Gersh, Bernard J. ST-Segment Elevation Myocardial Infarction. Dalam:
Fuster V, Alexander R.W, O’Rourke R., ed. Hurst’s the heart. 12th
5. Callif R.M; Bengston J.R. Current Concepts Cardiogenic Shock: Review
Article. N Engl J Med. 1994;330:1724-28.
ed.
New York: McGraw-Hill; 2008.
6. Goldberg R.J; Gore J.M; Alpert J.S; Osganian V; deGroot J; Bade J; et al.
Cardiogenic Shock After Myocardial Infarction. Incidence and Mortality
from a Community-wide Perspective. N Engl J Med. 1991;325:1117-22.
7. Hochman J.S; Buller C.E; Sleeper L.A; Boland J; Dzvik V; Sanborn T.A;
et al. Cardiogenic Shock Complicating Acute Myocardial
Infarction-Etiologies, Management and Outcome: A Report from the SHOCK Trial
Registry. J Am Coll Cardiol. 2000;36:1063-70.
8. Holmes D.R; Bates E.R; Kleiman N.S; Sadowski Z; Horgan J.H; Morris
D.C; et al. Contemporary Reperfusion Therapy for Cardiogenic Shock:
The GUSTO-I Trial Experience. Global Utilization of Streptokinase and
Tissue Plasminogen Activator for Occluded Coronary Arteries. J Am Coll
Cardiol. 1995;26:668-74.
9. Overgaard C.B; Dzavik V. Inotropes and Vassopressors. Review of
Physiology and Clinical Use in Cardiovascular Disease. Circulation.
10.O’Gara P.T; Kushner F.G; Ascheim D.D; Casey Jr D.E; Chung M.K; de
Lemos J.A; et al. 2013 ACCF/AHA Guideline for the Management of
ST-Elevation Myocardial Infarction. J Am Coll Cardiol. 2013;61:e78-140.
11. Menon V; Hochman J.S. Management of Cardiogenic Shock
Complicating Acute Myocardial Infarction. Heart. 2002;88:531-537.