PERBANDINGAN NILAI
VISUAL ANALOGUE SCALE
DAN
EFEK SAMPING DARI GABAPENTIN 900 MG DENGAN
GABAPENTIN 1200 MG PER ORAL SEBAGAI PREEMPTIF
ANALGESIA PASCABEDAH DENGAN SPINAL ANESTESI
TESIS
Oleh :
KIKI PRAYOGI 097114015
PERBANDINGAN NILAI
VISUAL ANALOGUE SCALE
DAN
EFEK SAMPING DARI GABAPENTIN 900 MG DENGAN
GABAPENTIN 1200 MG PER ORAL SEBAGAI PREEMPTIF
ANALGESIA PASCABEDAH DENGAN SPINAL ANESTESI
TESIS
Kiki Prayogi 097114015
Pembimbing I : dr. CHAIRUL M. MURSIN, SpAn. KAO Pembimbing II : dr. YUTU SOLIHAT, SpAn, KAKV
Penelitian ini diajukan untuk memenuhi salah satu syarat memperoleh gelar Magister Klinik – Spesialis Bidang Anestesiologi dan Terapi Intensif
LEMBAR PENGESAHAN
Judul Tesis : PERBANDINGAN NILAI VISUAL ANALOGUE SCALE DAN EFEK SAMPING DARI GABAPENTIN 900 MG DENGAN GABAPENTIN 1200 MG PER ORAL SEBAGAI PREEMPTIF ANALGESIA PASCABEDAH DENGAN SPINAL ANESTESI
Nama Mahasiswa : Kiki Prayogi NIM : 097114015
Program : Magister Kedokteran Klinik Konsentrasi : Anestesiologi dan Terapi Intensif
Menyetujui, Komisi Pembimbing
Pembimbing I
dr. Chairul M Mursin, SpAn. KAO
Pembimbing II
dr. Yutu Solihat, SpAn, KAKV NIP: 1958081119871001
Sekretaris Program Magister, Program Magister Kedokteran Klinik
Dekan Fakultas Kedokteran USU
Ketua Program Studi
Anestesiologi dan Terapi Intensif FK USU
Telah diuji pada
Tanggal : 10 Januari 2015 PengujiTesis :
Penguji I Penguji II
dr. Asmin Lubis, DAF, SpAn, KAP, KMN dr. Hasanul Arifin, SpAn.KAP. KIC NIP: 19530121 197902 1 001 NIP. 19510423 197902 1 003
Penguji III
Prof. dr. Achsanuddin Hanafie, SpAn, KIC, KAO NIP. 19520826 198102 1 001
Ketua Departemen/SMF Ketua Program Studi Anestesiologi dan Terapi Intensif Anestesiologi dan Terapi Intensif FK USU-RSUP. H. Adam Malik Medan FK USU-RSUP. H. Adam Malik Medan
Telah diuji pada tanggal : 10 Januari 2015
PENGUJI TESIS
1.
Prof. dr. Achsanuddin Hanafie, SpAn, KIC, KAO
NIP. 19520826 198102 1 001
2.
dr. AsminLubis, DAF, SpAn, KAP, KMN
NIP. 19530121 197902 1 001
KATA PENGANTAR
Puji dan syukur saya sampaikan kepada Tuhan Yang Maha Esa karena Rahmat dan Karunia-Nya sehingga saya berkesempatan membuat penelitian ini sebagai salah satu syarat untuk memperoleh tanda keahlian dalam bidang Anestesiologi dan Terapi Intensif Fakultas Kedokteran Universitas Sumatera Utara/RSUP H. Adam Malik Medan.
Ucapan terima kasih yang tak terhingga dan penghargaan setinggi– tingginya kepada yang terhormat :dr. Chairul M Mursin Sp.An, KAO dan dr. Yutu Solihat Sp.An,KAKV atas kesediaannya sebagai pembimbing penelitian saya, serta dr. Taufik Ashar, MKM sebagai pembimbing statistik penelitian saya, yang walaupun di tengah kesibukan masih dapat meluangkan waktu.
Yang terhormat Bapak Rektor Universitas Sumatera Utara, Prof. DR. dr. H. Syahril Pasaribu DTM & H, Msc (CTM), Sp.A(K). Dekan Fakultas Kedokteran Universitas Sumatera Utara Prof. dr. Gontar Alamsyah Siregar Sp. PD (KGEH) atas kesempatan yang telah diberikan kepada saya untuk mengikuti program pendidikan dokter spesialis (PPDS) I di bidang Anestesiologi dan Terapi Intensif, Fakultas Kedokteran Universitas Sumatera Utara Medan.
Yang terhormat Prof. dr. H. Achsanuddin Hanafie Sp.An, KIC, KAO sebagai Kepala Departemen/SMF Anestesiologi dan Terapi Intensif FK USU/RSUP H. Adam Malik Medan, dr. Hasanul Arifin Sp.An, KAP, KIC sebagai Ketua Program Studi Anestesiologi dan Terapi Intensif, Dr. dr. Nazaruddin Umar Sp.An, KNA sebagai Sekretaris Departemen Anestesiologi dan Terapi Intensif dr. Akhyar H. Nasution Sp.An, KAKV sebagai Sekretaris Program Studi Anestesiologi dan Terapi Intensif, yang telah banyak memberikan petunjuk, pengarahan serta nasehat dan mendidik selama saya menjalani penelitian ini.
SpAn, KIC, dr. Syamsul Bahri Siregar SpAn, dr. Walman Sitohang SpAn, dr. Tumbur SpAn, Letkol. dr. Nugroho Kunto Subagio SpAn., dr. Dadik Wahyu Wijaya SpAn, dr. M. Ihsan SpAn, KMN, dr. Guido M Solihin SpAn, KAKV, dr. Qadri F. Tanjung SpAn, KAKV, dr. RR Shinta Irina SpAn, yang telah banyak memberikan bimbingan dalam bidang ilmu pengetahuan di bidang Anestesiologi dan Terapi Intensif, baik secara teori maupun keterampilan sehingga menimbulkan rasa percaya diri baik dalam bidang keahlian maupun pengetahuan umum lainnya yang kiranya sangat bermanfaat bagi saya di kemudian hari.
Yang terhormat Bapak Direktur RSUP H. Adam Malik Medan, Bapak Direktur RSUD dr. Pirngadi Medan, Karumkit Tk. II Putri Hijau Medan, Direktur RS Haji Medan, dan Direktur RSUD IDI Rayeuk – Aceh Timur yang telah mengizinkan dan memberikan bimbingan serta kesempatan kepada saya untuk belajar menambah keterampilan.
Kepada para perawat/para medis dan seluruh Karyawan/Karyawati RSUP H. Adam Malik Medan, RSUD dr. Pirngadi Medan, RS Haji Medan, dan Rumkit Tk. II Putri Hijau Medan yang telah banyak membantu dan bekerja sama dengan baik selama ini dalam menjalani tugas pendidikan dan pelayanan kesehatan, serta kesempatan yang diberikan sehingga saya dapat melaksanakan penelitian ini, saya juga mengucapkan terima kasih yang setulusnya.
Sembah sujud dan rasa syukur saya persembahkan kepada yang tercinta kedua orang tua saya, ayahanda; Ir. H. Rusdi Rani dan ibunda; Hj. Rosma Nasution. Saya sampaikan rasa hormat dan terima kasih saya yang tak terhingga serta penghargaan yang setinggi-tingginya atas doa dan perjuangannya yang tiada henti serta dengan siraman kasih sayang yang luar biasa yang telah diberikan kepada saya.
Yang saya hormati dan cintai Bapak mertua Syamsir Tampubolon dan Ibu mertua (alm) Zahara Harahap yang juga telah mendukung dan memberikan doa dan restu untuk saya agar dapat menuntut ilmu dan mengejar cita-cita saya. Juga kepada ipar saya, Tunggul Tampubolon, SH dan Roumauli Tampubolon,S.Kom atas semua pertolongan dan dorongan semangat yang diberikan selama masa pendidikan saya ucapkan terima kasih yang sebanyak-banyaknya.
Kepada Istri yang sangat saya cintai dan kasihi, dr. Henny Nawati Tampubolon yang selalu menyayangi saya, dengan cinta kasihnya yang luar biasa selalu memberikan dorongan, dan tidak pernah bosan selalu memberikan waktu dan tenaganya untuk mendengarkan keluh kesah saya dengan penuh perhatian. Tiada kata yang dapat mengungkapkan perasaan bersyukur atas apa yang kita miliki dan perbuatan yang cukup untuk menunjukkan perasaan cinta dan kasih untuk istri tersayang, Kepada buah hatiku tercinta, Shafira Niki Prayogi kehadirannya sebagai penyemangat dan pendorong saya untuk memberikan yang terbaik baginya, sebagai motivator dan pemberi inspirasi saya dalam melakukan segala hal. Terima kasih yang tak terhingga atas kesabaran dan keikhlasan selama saya menjalani pendidikan ini, semoga usaha saya ini juga dapat menjadi dasar dalam setiap aspek kehidupan kedepannya.
Kepada seluruh kerabat dan handaitaulan yang tidak dapat saya sebutkan satu persatu, yang telah memberikan bantuan, yang selalu memberikan dorongan dan dukungan moral maupun materil, serta doanya yang tulus sehingga saya dapat menyelesaikan tesis ini, saya mengucapkan terima kasih.
Dan juga kepada teman-teman saya tercinta, baik di tingkat senior maupun junior yang terlibat langsung dalam membantu dan menginspirasi saya selama saya mengerjakan penelitian ini baik dari departemen anestesiologi dan terapi intensif maupun dari departemen lain yang tidak dapat saya sebutkan satu persatu disini, terima kasih saya ucapkan atas bantuan dan kerja samanya baik secara moril, tenaga, pikiran, dan perhatiannya selama saya menjalankan penelitian ini.
Dan akhirnya izinkan dan perkenankanlah saya dalam kesempatan yang tertulis ini memohon maaf atas segala kekurangan saya selama mengikuti masa pendidikan di Departemen Anestesiologi dan Terapi Intensif Fakultas Kedokteran Universitas Sumatera Utara yang saya cintai.
Medan, 10 Januari 2014 Penulis
DAFTAR ISI
1.5.1.Manfaat dalam bidang akademi…….………. 8
1.5.2.Manfaat dalam bidang pelayanan masyarakat…….……… 9
1.5.3.Manfaat dalam bidang penelitian………..………..… 9
2. BAB II TINJAUAN PUSTAKA 2.1.Fisiologi Nyeri……… 10
2.2.Mekanisme Nyeri……… 11
2.2.1.Sensitisasi Perifer………..………. 12
2.2.2.Sensitisasi Sentral……….. 13
2.4.Perjalanan Nyeri……….. 15
2.4.1. Proses Transduksi……….. 15
2.4.2. Proses Transmisi……….… 15
2.4.3. Proses Modulasi……….. 16
2.4.4. Persepsi………..…. 16
2.5.Mekanisme Kerja Obat Analgetik…………..………..…... 17
2.6.Klasifikasi Nyeri………..……… 18
2.6.1.Nyeri Akut dan Kronik……… 18
2.6.2.Nosiseptif dan NyeriNeuropatik………. 19
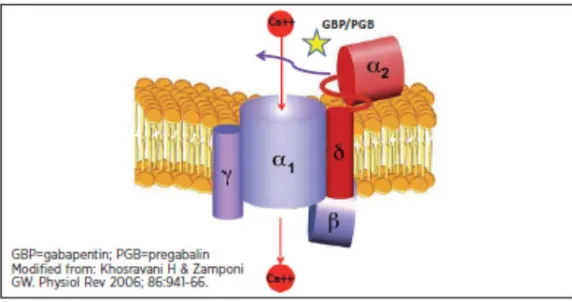
2.8.5.Voltage-Gated Ca2+ Channels (VGCCs)………..… 28
2.9. Gabapentin……….. 31
2.9.1.Kimia dan Farmakokinetika………..……….. 31
2.9.2.Mekanisme Kerja………. 33
2.9.3.Farmakodinamik………. 35
2.9.4.Penggunaan Dan DosisTerapeutik………. 35
2.9.5.Efek Samping Dan Kontraindikasi………. 37
2.10.Kerangka teori……… 38
2.11.Kerangka Konsep……….……….. 39
3. BAB III METODE PENELITIAN 3.1.Desain………..……….……… 40
3.3.Populasi dan Sampel……….. 40
3.4.Kriteria Inklusi dan Eklusi ………...………. 41
3.5. Informed Consent……….. 42
3.10.Rencana manjemen dan analisa data…….………. 48
3.11.Definisi operasional……… 49
3.12.Masalah Etika……….. 51
3.13.Prosedur Kerja... 52
4. BAB IV HASIL PENELITIAN 4.1. Karakteristik Dasar Penelitian……. ... ... 53
4.2. Nilai VAS Pascabedah pada Kelompok A dan B………. 55
4.3. Perbandingan Waktu yang Dibutuhkan untuk Rescue Analgesi Pada Kelompok A dan B.………... 56
6. BAB VI. KESIMPULAN DAN SARAN
6.1 Kesimpulan ... … 71
6.2 Saran ... … 72
DAFTAR GAMBAR
Gambar 2.2.1. Mekanisme sensitisasi perifer ……….……….. 13
Gambar 2.4.4. Pain Pathway……….. 16
Gambar 2.7.1. Wong Baker Faces Pain Rating Scale ……...……… 21
Gambar 2.7.2. Verbal Rating Scale……….……… 22
Gambar 2.7.3. Numerical Rating Scale………..……… 22
Gambar 2.7.4. Visual Analogue Scale………...……… 23
Gambar 2.8.3. Perbandingan cara pemberian analgesia………. 27
Gambar 2.8.5. The binding site dari gabapentinoid……… 30
Gambar 2.9.1. Rumus bangun gabapentin……….………. 31
Gambar 2.9.2. MekanismeKerja Gabapentin…….……… 34
Gambar 2.10. Kerangka Teori……….……….. 38
Gambar 2.11. Kerangka Konsep…..………. 39
Gambar 3.13. Prosedur Kerja……..………..……… 52
Gambar 4.2. Perbedaan Rerata VAS pada Kelompok Pasien yang Mendapat Gabapentin 1200 mg dan Gabapentin 900 mg …………... 56
Gambar 4.3. Perbedaan Waktu Pemberian Rescue Analgesia Pertama pada Kelompok Pasien yang Mendapat Gabapentin 1200 mg dan Gabapentin 900 mg ………..……. 57
Gambar 4.4. Perbedaan Jumlah Total Pemberian Rescue Analgesia Pertama antara Kelompok Pasien yang Mendapat Gabapentin 1200 mg dan Gabapentin 900 mg…….………….………..…...…. 59
DAFTAR TABEL
Tabel 2.8.1.1. Obat farmakologis untuk penanganan nyeri…….……… 24
Tabel 2.8.1.2. Pilihan terapi untuk penanganan nyeri berdasarkan jenis operasi. 25
Tabel 3.8. Kriteria Aldrette………..………..….….….….. 48
Tabel 4.1. Karakteristik Responden Penelitian…….………..………..…. 54
Tabel 4.2. Nilai VAS Pascabedah pada Jam Pengamatan T2.T4. T8.
T12.T24. pada Kelompok A dan B ……….….... 55
Tabel 4.3. Perbandingan waktu yang dibutuhkan untuk rescue analgesia
Pertama setelah pemberian gabapentin dan pada Kelompok A
dan B……… 57
Tabel 4.4. Perbedaan jumlah total rescue analgesia pada Kelompok
A dan B……….. 58
Tabel 4.5.1. Perbedaan ada tidaknya efek samping sakit kepala pada
Kelompok A danB …….…..……….………….… 61
Tabel 4.5.2. Perbedaan ada tidaknya efek samping dizziness pada
Kelompok A dan B…..……….….. 62
Tabel 4.5.3. Perbedaan ada tidaknya efek samping mengantuk (skor Ramsay),
DAFTAR LAMPIRAN
Lampiran 1 : Riwayat Hidup Peneliti ……… 81
Lampiran 2 : Jadwal Penelitian ………. 82
Lampiran 3 : Lembar Penjelasan Kepada Subjek Penelitian ………….. 83
Lampiran 4 : Lembar Persetujuan Setelah Penjelasan……….…. 86
Lampiran 5 : Lembar Observasi Pasien ……….. 87
Lampiran 6 : Lembar Persetujuan Komite Etik FK-USU ………. 91
Lampiran 7 : Tabel Angka Random ……… 92
Lampiran 8 : Daftar Pasien ……….. 93
DAFTAR SINGKATAN
VAS : Visual Analog Score
NSAID : Non Steroid Anti Inflamation Drugs
SSP : Susunan Saraf Pusat
NMDA : N-Methyl-D-Aspartat
CNS : Central Nervus System
COX : Cyclo-Oxygenase
VRS : Verbal Rating Scale
NRS : Numerical Rating Scale
VGCCs : Voltage-Gated Ca2+ Channels
HVA : High Voltage Activated
LVA : Low Voltage Activated
PANs : Primary Afferent Neurons
FDA : Food Drugs Administration
GABA : Gamma Amino Butyric Acic
CRPS : Complex Regional Pain Syndromes
BMI : Body Mass Index
MAP : Mean Arterial Pressure
SD : Standart Deviasi
EKG : Elektro Kardio Grafi
ABSTRAK
Latar Belakang: Nyeri masih menjadi masalah pascabedah. Nyeri yang tidak ditangani dengan baik akan menimbulkan nyeri kronik yang justru nyeri ini akan sulit ditangani. Gabapentin adalah analog dari GABA mempunyai efek antihiperalgesia, antialodinia, dan antinosiseptif, dan sekarang berkembang untuk penanganan nyeri akut pascabedah. Pemberian dosis gabapentin yang lebih besar dapat meningkatkan efikasinya, tetapi efek samping yang kemungkinan timbul juga menjadi meningkat, sehingga diperlukan penyesuaian dosis untuk pencegahannya.
Tujuan: Untuk menilai efek gabapentin 1.200 mg dan 900 mg per oral 1-2 jam sebelum operasi sebagai preemptif analgesia terhadap nilai visual analogue scale (VAS), efek samping, serta pengurangan kebutuhan petidin selama 24 jam pascabedah dengan spinal anestesi.
Metode: Penelitian ini dilakukan dengan menggunakan uji klinis acak tersamar ganda. Setelah diperoleh persetujuan dari Komite Etik Fakultas Kedokteran Universitas Sumatera Medan, dikumpulkan 60 sampel penelitian, usia 18-60 tahun, PS-ASA I-II yang akan dilakukan bedah elektif dengan menggunakan teknik spinal anestesi. Setelah dihitung secara statistik, seluruh sampel dibagi secara acak menjadi 2 kelompok. Kelompok A mendapat gabapentin 1.200 mg per oral dan kelompok B mendapat gabapentin 900 mg per oral. Data hasil penelitian diuji dengan uji Mann Whitney, Chi-kuadrat, dengan tingkat kemaknaan 95% (p < 0,05, dikatakan bermakna secara statistik).
Hasil: Kami menjumpai adanya perbedaan tidak bermakna secara statistik terhadap nilai VAS (p > 0,05), dan pemberian analgesik tambahan pada kedua kelompok (73,3% vs 70%). Efek samping sakit kepala, dizziness, dan mengantuk dijumpai pada kelompok A lebih besar dibandingkan kelompok B, tetapi perbedaan itu tidak bermakna secara statistik (p > 0,05).
ABSTRACT
Background: Pain is still a problem after surgery. Pain that is not handled properly will cause chronic pain that is difficult to treat. Gabapentin is an analogue of GABA that have antihiperalgesia, antiallodynia, and antinociceptive effect, and it is now developed for the treatment of acute post- surgical pain. Larger dose of gabapentin can improve it’s efficacy, but the side effects that may occur also increased, so dose adjustment is necessary for the prevention of side effect.
Purpose: This research was conducted in order to assess the effect of gabapentin 1200 mg and 900 mg orally given as preemptive analgesia towards the visual analogue scale ( VAS ), side effects, and the reduction of pethidine requirement for 24 hours post- surgery with spinal anesthesia.
Methods: This study was done by conducting a double-blind randomized controlled clinical trial. 100 patients were enrolled for the study, aged 18-60 years, PS-ASA I-II, that will undergo elective surgery using spinal anesthesia technique. all patients randomized into 2 groups. Group A given gabapentin 1.200 mg and group B gabapentin 900 mg orally 1-2 hours preoperatively. The result is tested by Mann Whitney test, Chi-square, with significance value 95% (p < 0.05, statistically significant).
Result: From the result, we see the difference was not statistically significant for VAS score (p > 0.05), and the total of rescue analgesics in both groups (73.3 % vs 70 %) was also not significantly different (p = 0.774). The side effects of headache, dizziness, and drowsiness found larger in group A than group B, although the difference is not statistically significant (p > 0.05).
Conclusion: Effect of gabapentin 900 mg or 1200 mg orally as preemptive analgesia was not significantly different in reducing the value of VAS, and pethidine as rescue analgesic in the post-surgical under spinal anesthesia. While the side effects in the gabapentin 900 mg group is smaller compared with gabapentin1.200 mg, the difference was not statistically significant.
ABSTRAK
Latar Belakang: Nyeri masih menjadi masalah pascabedah. Nyeri yang tidak ditangani dengan baik akan menimbulkan nyeri kronik yang justru nyeri ini akan sulit ditangani. Gabapentin adalah analog dari GABA mempunyai efek antihiperalgesia, antialodinia, dan antinosiseptif, dan sekarang berkembang untuk penanganan nyeri akut pascabedah. Pemberian dosis gabapentin yang lebih besar dapat meningkatkan efikasinya, tetapi efek samping yang kemungkinan timbul juga menjadi meningkat, sehingga diperlukan penyesuaian dosis untuk pencegahannya.
Tujuan: Untuk menilai efek gabapentin 1.200 mg dan 900 mg per oral 1-2 jam sebelum operasi sebagai preemptif analgesia terhadap nilai visual analogue scale
(VAS), efek samping, serta pengurangan kebutuhan petidin selama 24 jam pascabedah dengan spinal anestesi.
Metode: Penelitian ini dilakukan dengan menggunakan uji klinis acak tersamar ganda. Setelah diperoleh persetujuan dari Komite Etik Fakultas Kedokteran Universitas Sumatera Medan, dikumpulkan 60 sampel penelitian, usia 18-60 tahun, PS-ASA I-II yang akan dilakukan bedah elektif dengan menggunakan teknik spinal anestesi. Setelah dihitung secara statistik, seluruh sampel dibagi secara acak menjadi 2 kelompok. Kelompok A mendapat gabapentin 1.200 mg per oral dan kelompok B mendapat gabapentin 900 mg per oral. Data hasil penelitian diuji dengan uji Mann Whitney, Chi-kuadrat, dengan tingkat kemaknaan 95% (p < 0,05, dikatakan bermakna secara statistik).
Hasil: Kami menjumpai adanya perbedaan tidak bermakna secara statistik terhadap nilai VAS (p > 0,05), dan pemberian analgesik tambahan pada kedua kelompok (73,3% vs 70%). Efek samping sakit kepala, dizziness, dan mengantuk dijumpai pada kelompok A lebih besar dibandingkan kelompok B, tetapi perbedaan itu tidak bermakna secara statistik (p > 0,05).
ABSTRACT
Background: Pain is still a problem after surgery. Pain that is not handled properly will cause chronic pain that is difficult to treat. Gabapentin is an analogue of GABA that have antihiperalgesia, antiallodynia, and antinociceptive effect, and it is now developed for the treatment of acute post- surgical pain. Larger dose of gabapentin can improve it’s efficacy, but the side effects that may occur also increased, so dose adjustment is necessary for the prevention of side effect.
Purpose: This research was conducted in order to assess the effect of gabapentin 1200 mg and 900 mg orally given as preemptive analgesia towards the visual analogue scale ( VAS ), side effects, and the reduction of pethidine requirement for 24 hours post- surgery with spinal anesthesia.
Methods: This study was done by conducting a double-blind randomized controlled clinical trial. 100 patients were enrolled for the study, aged 18-60 years, PS-ASA I-II, that will undergo elective surgery using spinal anesthesia technique. all patients randomized into 2 groups. Group A given gabapentin 1.200 mg and group B gabapentin 900 mg orally 1-2 hours preoperatively. The result is tested by Mann Whitney test, Chi-square, with significance value 95% (p < 0.05, statistically significant).
Result: From the result, we see the difference was not statistically significant for VAS score (p > 0.05), and the total of rescue analgesics in both groups (73.3 % vs 70 %) was also not significantly different (p = 0.774). The side effects of headache, dizziness, and drowsiness found larger in group A than group B, although the difference is not statistically significant (p > 0.05).
Conclusion: Effect of gabapentin 900 mg or 1200 mg orally as preemptive analgesia was not significantly different in reducing the value of VAS, and pethidine as rescue analgesic in the post-surgical under spinal anesthesia. While the side effects in the gabapentin 900 mg group is smaller compared with gabapentin1.200 mg, the difference was not statistically significant.
BAB I
PENDAHULUAN
1.1. Latar Belakang
Nyeri pascabedah masih merupakan masalah utama bagi penderita karena setelah
obat anestesi hilang efeknya, penderita akan merasakan sakit. Saat ini nyeri masih
menjadi masalah pascabedah. Nyeri yang tidak ditangani dengan baik akan
menimbulkan nyeri kronik yang justru nyeri ini akan sulit ditangani. Nyeri bersifat
subjektif, derajat dan kualitas nyeri yang ditimbulkan oleh suatu rangsang yang sama
akan berbeda antara satu penderita dengan penderita lainnya. Kurangnya perhatian,
pengetahuan dan keterampilan tenaga medik merupakan hambatan utama pengelolaan
nyeri pascabedah yang tepat, dosis analgesik sering tidak tepat dan masih ditambah
rasa ketakutan terjadinya depresi pernafasan pada pemberian analgesik opioid. Di
Amerika lebih dari 73 juta pasien telah dioperasi setiap tahunnya dan lebih dari 75%
pasien tersebut mengalami nyeri pascabedah.Dari data tersebut terlihat bahwa nyeri
masih menjadi masalah bahkan dinegara maju sekalipun seperti Amerika.1,2
Nyeri adalah suatu rasa yang tidak menyenangkan yang melibatkan emosional
yang berhubungan dengan kerusakan jaringan. Nyeri akut dapat merupakan bagian
dari kerusakan jaringan atau inflamasi yang dapat disebabkan oleh operasi, luka
bakar, ataupun trauma.1 Penanganan nyeri pascabedah yang efektif sangatlah penting.
Penanganan nyeri yang efektif dengan sedikit efek samping akan mempercepat
pemulihan dan kepulangan pasien dari rumah sakit. Pemberian analgesik pascabedah
yang adekuat menjadi prioritas, dan masih menjadi tantangan besar bagi dokter
anestesiologi.3
Terdapat beberapa golongan obat yang sering digunakan untuk mengatasi
nyeri pascabedah seperti Non Steroid Anti Inflamation Drugs (NSAID), opioid
(morfin, pethidin, tramadol), dan adjuvant (ketamin dan klonidin). Analgesik setelah
pembedahan dapat dicapai dengan menggunakan beragam opioid. Efektifitas
samping. Efek samping yang ditimbulkan oleh opioid seperti depresi pernafasan,
sedasi, mual muntah, dan pruritus.3
Saat ini banyak digunakan obat-obatan non-opioid seperti obat anti inflamasi
nonsteroid sebagai pengganti opioid, karena memiliki efek analgesik yang kuat dan
mempunyai efek anti inflamasi. Namun pemberian obat kelompok anti inflamasi non
steroid juga harus berhati-hati karena berkaitan dengan peningkatan resiko
perdarahan daerah operasi akibat waktu perdarahan yang memanjang, luka pada
organ gastrointestinal, dispepsia dan menyebabkan gangguan ginjal. Sedangkan
penggunaan tramadol sebagai analgesik golongan opioid mempunyai efek samping
yang sering dijumpai antara lain mual dan muntah.3
Preemptif analgesia adalah pengobatan antinosiseptif yang ditargetkan untuk
menghambat hipersensitifitas SSP, dan pada akhirnya mengurangi nyeri pascabedah.
Preemptif analgesia mencegah kaskade neural awal yang dapat membawa keuntungan
jangka panjang dengan menghilangkan hipersensitifitas yang ditimbulkan oleh
rangsangan luka. Dengan cara demikian keluhan nyeri pascabedah akan sangat
menurun dibandingkan dengan keluhan nyeri pascabedah tanpa memakai cara
preemptif analgesia.1,4,5
Konsep dari pada preventif analgesia sebenarnya adalah mencegah terjadinya
nyeri pascabedah, dimana nyeri kronik yang persisten bisa terjadi pada 10-50% kasus
yang tidak mendapat adekuat analgesik pascabedah. Sehingga preventif analgesia ini
berdasarkan pada asumsi bahwa satu-satunya cara untuk mencegah terjadinya
sensitisasi sentral adalah dengan secara lengkap memblokade sinyal nyeri apapun dari
luka operasi, mulai dari saat insisi hingga penyembuhan luka sempurna. Diharapkan
melalui pemberian analgesik secara menyeluruh sebelum nyeri timbul dan sesudah
operasi, maka dapat mengurangi intensitas dan durasi nyeri pada nyeri akut
pascabedah, yang pada akhirnya mencegah timbulnya nyeri persisten.6 Sedangkan
konsep preemptif analgesia yaitu memulai pemberian analgesik sebelum timbulnya
stimulus nyeri untuk mencegah sensitisasi sentral dan mengurangi pengalaman nyeri
sehingga memiliki potensi untuk menjadi lebih efektif daripada analgesik serupa pada
pemberian setelah pembedahan. Akibatnya, nyeri pascabedah segera dapat dikurangi
dan dapat dicegah berkembang menjadi nyeri kronis.6 Berdasarkan data laboratorium
dan beberapa studi klinis, Wall menyebutkan pentingnya preemptif analgesia dalam
sebuah editorial tahun 1988 dikarenakan, pertama, penurunan masukan rangsangan
small-fiber ke dalam SSP selama operasi akan mencegah sensitisasi sentral, dan
kedua, analgesik yang diberikan sebelum operasi memiliki potensi menghasilkan efek
berkepanjangan.5
Banyak obat yang telah menunjukkan manfaat dari analgesia preemptif, suatu
penelitian meta-analisis yang dilakukan Ong dkk tahun 2005, dengan melihat
kemampuan preemptif analgesia dalam menurunkan skor nyeri pascabedah,
mengurangi jumlah penggunaan analgesik, dan memperpanjang waktu permintaan
analgesik pertama atau rescue analgetic pascabedah. Penilaian hasil preemptif
analgesik pada teknik epidural analgesik, infiltrasi anestesi lokal, obat sistemik
NSAID dan non-kompetitif N-Methyl D-Aspartat (NMDA). Ong dkk mengatakan
teknik epidural analgesik paling baik sebagai preemptif analgesia dikarenakan
menghambat transmisi afferen di medula spinalis dan mengurangi sensitisasi nyeri
susunan saraf pusat dibandingkan teknik lain tetapi memiliki kelemahan dari segi
ekonomis yaitu biaya yang lebih mahal. Infiltrasi anestesi lokal di daerah insisi dan
pemberian obat NSAID sebagai preemptif analgesia hanya mampu memperlama
waktu permintaan analgesia pertama paska bedah tetapi tidak dalam mengurangi skor
nyeri pascaoperasi, dan penggunaan NSAID juga dapat meningkatkan kejadian
perdarahan pascabedah.6
Gabapentin telah menunjukkan efek analgesia dalam uji klinis sebagai
preemptif analgesia dan penatalaksanaan nyeri akut pascabedah, tetapi pengalaman
penggunaan obat ini masih terbatas. 8Di Indonesia sendiri masih sedikit penelitian yang
menggunakan gabapentin dalam tatalaksana nyeri akut pascabedah, khususnya di RS. H.
Adam Malik Medan Sumatera Utara. Gabapentin terbukti efektif dalam mengurangi
muntah, delirium pascaoperasi, anxiolysis praoperasi dan respon hemodinamik
terhadap laringoskopi dan intubasi. Sensitisasi neuron di dorsal horn juga telah
dibuktikan dalam penanganan nyeri akut pascabedah dan ini menjadi pemicu
timbulnya nyeri pascabedah.9,10,11
Bioavailabilitas gabapentin berbanding terbalik dengan dosis yang diberikan.
Semakin besar dosis obat maka bioavailabilitas semakin kecil. Perbedaan
farmakokinetik pada gabapentin tersebut dapat terjadi karena mekanisme absorbsi
aktif gabapentin melalui sistem transportasi dengan kapasitas terbatas. Sistem
pengangkut yang bertanggung jawab terhadap absorbsi gabapentin adalah L-α-amino
acid transporter yang terdapat di mukosa intestinal. Bila transporter tersebut telah
jenuh, maka transporter tersebut tidak dapat mengikat gabapentin lebih banyak lagi
sehingga obat yang dapat diabsorbsi juga akan mengalami penurunan, demikian pula
dengan jumlah gabapentin dalam plasma yang tidak lagi akan meningkat sesuai
dengan besar dosis pemberian. Absorbsi serta bioavailabilitas gabapentin 600 mg
akan menghasilkan konsentrasi maksimal di dalam plasma sebesar 21,6 µMol,
sedangkan ambang terapeutik plasma gabapentin pada manusia adalah ≥12 µMol.
Berdasarkan hal ini, maka pemberian gabapentin dosis 600 mg sudah cukup untuk
memberikan kadar terapeutik plasma yang efektif. Tetapi penelitian yang
membandingkan antara dosis gabapentin 600 mg dengan 1.200 mg, dapat dipastikan
absorbsi dan juga bioavailabilitas gabapentin 1.200 mg tetap lebih besar bila
dibandingkan gabapentin 600 mg, namun hasil penelitian membuktikan bahwa dosis
yang lebih besar (1.200 mg) dapat menurunkan nilai VAS dengan perbedaan yang
bermakna secara statistik.12
Meskipun gabapentin secara umum hanya sedikit saja memiliki interaksi
dengan beberapa obat, gabapentin terkadang dapat menyebabkan sakit kepala,
dizziness, mulut kering dan mengantuk yang dapat dikurangi dengan memberikan
dosis yang lebih kecil dan titrasi secara perlahan-lahan. Dapat juga dijumpai efek
samping berupa mulut kering, serta gangguan kognitif dan cara berjalan pada
Salah satu penilaian terhadap nyeri adalah Visual Analogue Scale (VAS) yang
terdiri dari skala dengan garis lurus 10 cm, dimana awal garis (0) penanda tidak ada
nyeri dan akhir garis (10) menandakan nyeri hebat. Penggunaan skala VAS lebih
gampang, efisien dan lebih mudah dipahami oleh penderita dibandingkan dengan
skala lainnya. VAS antara 0 – 4 cm dianggap sebagai tingkat nyeri yang ringan dan
digunakan sebagai target untuk tatalaksana analgesia. Nilai VAS > 4 dianggap nyeri
sedang menuju berat sehingga pasien merasa tidak nyaman sehingga perlu diberikan
obat analgesik penyelamat (rescue analgetic).2,14
Telah banyak dilakukan penelitian mengenai efektivitas dan efek samping dari
gabapentin sebagai preemptif analgesia yang dibandingkan dalam dosis yang berbeda
dalam penanganan nyeri setelah tindakan operasi dan mengurangi efek samping yang
dapat terjadi.
Penelitian yang dilakukan oleh Anil Verma, dkk tahun 2008 dengan
melakukan penelitian pada 50 pasien yang menjalani operasi total abdominal
histerektomi dengan epidural anestesi, dibagi menjadi dua grup gabapentin 300 mg
diberikan dua jam sebelum operasi (25 pasien) dan plasebo 25 pasien. Dari hasil
penelitian didapati hasil VAS selama 24 jam pascabedah lebih rendah dibandingkan
dengan grup plasebo dengan p value < 0,05 serta gabapentin juga mengurangi
epidural bolus bupivakain 0,125% dibandingkan dengan grup plasebo dengan pvalue
< 0,05. Kejadian efek samping di grup gabapentin dan grup plasebo (mual 5 : 4,
muntah 3 : 4, kelelahan 1 : 0, pusing ringan 1 : 0 dan pusing 1 : 0) secara statistik
tidak berbeda bermakna.15
Penelitian yang dilakukan oleh Harshel, dkk tahun 2010. Penelitian dilakukan
60 pasien dan dibagi menjadi dua grup yaitu grup gabapentin (30 pasien) 600 mg
yang diberikan 1 jam sebelum operasi serta grup plasebo (30 pasien). Pasien akan
menjalani operasi daerah abdomen dengan anestesi umum. Dari hasil penelitian
didapati VAS skor grup gabapentin lebih rendah dengan p value < 0,05 selama 24
jam. Pada penelitian ini tidak mengamati efek samping yang berhubungan dengan
Penelitian Raghove P, dkk tahun 2010 melakukan penelitian pada 90 pasien
ASA I dan II yang akan menjalani operasi tungkai bawah dengan spinal anestesi yang
membandingkan efektifitas dari grup gabapentin 1.200 mg per oral, gabapentin 6oo
mg per oral 1 jam sebelum operasi, serta grup plasebo. Dari hasil penelitian didapati
VAS skor pada grup gabapentin 1.200 mg menurunkan skor nyeri setelah operasi dan
pemberian rescue analgesia selama 24 jam dibandingkan dengan grup yang lain.
dengan spinal anestesi yang diberikan gabapentin 300 mg dua jam sebelum operasi.
Dari hasil penelitian didapati adanya pengurangan skor nyeri pada grup gabapentin
dua jam pascabedah dengan p value 0,004 tetapi untuk VAS 12 jam dan 24 jam
pascabedah dijumpai perbedaan tidak bermakna secara statistik. Tidak ada
pengamatan efek samping khusus dari pemberian gabapentin. 8
Penelitian yang dilakukan Yavuz, dkk tahun 2013 melakukan penelitian
dengan 60 pasien ASA I-III pada pasien operasi ekstremitas bawah dengan
spinal-epidural anestesi. Pasien dibagi menjadi dua grup, grup P (30 pasien) levobupivakain
0,5% 10-15 mg dan fentanyl 25 µg yang diberikan melalui spinal dan morfin 3 mg
melalui epidural. Grup G (30 pasien) diberikan 600 mg gabapentin satu sampai dua
jam sebelum operasi. Dari hasil penelitian grup G memiliki VAS skor yang lebih
rendah pada menit ke-30 dan ke-60 serta 18 dan 24 jam pascabedah dengan pvalue <
0,05. Efek samping dari analgesik gabapentin pada penelitian ini berupa sedasi dan
dizziness yang dilaporkan 23%.18
Penelitian yang dilakukan oleh Mardani-Kivi M, dkk tahun 2013 melakukan
penelitian pada 114 pasien yang menjalani operasi anterior cruciate ligament
rekontruksi dengan arthroskopi dengan anestesi umum. Pasien dibagi menjadi dua
nilai VAS lebih rendah dibandingkan dengan plasebo dengan p value 0,0001 serta
konsumsi opioid pascabedah jauh lebih sedikit dibandingkan grup plasebo dengan p
value < 0,001. Efek samping gabapentin yang tersering pada penelitian ini adalah
kejadian mengantuk dan sakit kepala.19
Penelitian yang dilakukan Ardi Zulfariansyah, dkk tahun 2013 terhadap 38
orang pasien di Rumah Sakit Dr. Hasan Sadikin Bandung yang menjalani operasi
mastektomi radikal. Pasien dibagi menjadi dua kelompok yaitu gabapentin 600 mg
dan gabapentin 1.200 mg. Hasil penelitian dijumpai nilai VAS saat diam dan saat
mobilisasi berbeda bermakna secara statistik (p<0,05). Kelompok gabapentin 1.200
mg lebih sedikit diberikan analgesik petidin tambahan (10,5% vs 15,8%), tetapi tidak
berbeda bermakna (p=0,631). Simpulan penelitian ini adalah gabapentin 1.200 mg
per oral preoperatif lebih baik dibandingkan 600 mg dalam mengurangi nilai VAS
pascabedah, namun tidak mengurangi kebutuhan petidin. Kelompok gabapentin 1.200
mg mengalami efek samping yang lebih besar dibandingkan gabapentin 600 mg.12
Dari latar belakang diatas, peneliti berkeinginan meneliti apakah pemberian
gabapentin 900 mg per oral sebagai preemptif analgesia dapat mengurangi VAS dan
efek samping pascabedah dibandingkan dengan gabapentin 1.200 mg per oral.
1.2. Rumusan masalah
Apakah ada perbedaan pemberian gabapentin 900 mg per oral sebagai preemptif
analgesia dapat mengurangi VAS dan efek samping pascabedah dibandingkan dengan
gabapentin 1.200 mg per oral dengan spinal anestesi ?
1.3. Hipotesa
Ada perbedaan nilai Visual Aanalogue Scale dan efek samping gabapentin 900 mg
dengan gabapentin 1.200 mg per oral sebagai preemptif analgesia pascabedah dengan
spinal anestesi.
1.4.1. Tujuan Umum
Dengan melakukan penelitian ini diharapkan peneliti mendapatkan obat alternatif
analgesik pascabedah dengan efek samping minimal.
1.4.2. Tujuan khusus
1. Untuk mengetahui efek klinis penggunaan oral gabapentin dosis 900 mg
dalam mengurangi nyeri pascabedah.
2. Untuk mengetahui efek klinis penggunaan oral gabapentin dosis 1200 mg
dalam mengurangi nyeri pascabedah.
3. Mengukur kebutuhan analgesik pascabedah antara pasien yang mendapat
preemptif gabapentin dosis 900 mg per oral dan dosis 1.200 mg per oral.
4. Untuk mendapatkan nilai perbandingan efek samping pascabedah setelah
pemberian gabapentin 900 mg dengan gabapentin 1200 mg per oral sebagai
analgesik pascabedah.
1.5. Manfaat Penelitian
1.5.1. Manfaat dalam bidang akademi
a. Sebagai sumber informasi dan bahan referensi bagi penelitian selanjutnya.
b. Hasil penelitian ini diharapkan dapat dipergunakan sebagai bahan acuan
untuk pemilihan obat alternatif yang bisa mengurangi nyeri pascabedah
dengan spinal anestesi.
c. Hasil penelitian ini diharapkan dapat bermanfaat bagi ilmu pengetahuan
terutama ilmu anestesi.
1.5.2. Manfaat dalam bidang pelayanan masyarakat
- Memberikan beberapa pilihan cara pemberian analgesik pascabedah.
- Untuk mendapatkan keadaan pasien yang bebas nyeri setelah pembedahan.
- Mengurangi kerugian yang ditimbulkan dari efek samping pemberian opiod
- Diharapkan dari hasil penelitian ini dapat mengurangi efek samping risk
benefit.
1.5.3. Manfaat dalam bidang penelitian
BAB II
TINJAUAN PUSTAKA
2.1. FISIOLOGI NYERI
Nyeri dapat didefenisikan sebagai pengalaman sensori dan emosional yang tidak
menyenangkan yang diakibatkan oleh adanya kerusakan jaringan yang jelas, atau
sesuatu yang tergambarkan seperti yang dialami (International Association for the
Study of Pain tahun 1979). Dari defenisi di atas dapat diketahui adanya hubungan
pengaruh obyektif (aspek fisiologi dari nyeri) dan subyektif (aspek komponen emosi
dan kejiwaan). Pengaruh subyektif erat kaitannya dengan pendidikan, budaya, makna
situasi dan aktifitas kognitif, sehingga nyeri merupakan hasil belajar serta
pengalaman sejak dimulainya kehidupan. Individualisme rasa nyeri ini sulit dinilai
secara obyektif, walaupun dokter telah melakukan observasi atau menggunakan alat
monitor. Baku emas untuk mengetahui seseorang berada dalam kondisi nyeri ataupun
tidak adalah dengan menanyakannya langsung.1,21
Kata nosisepsi berasal dari kata “noci” dari bahasa Latin yang artinya harm
atau injury dalam bahasa Inggris atau luka atau trauma. Kata ini digunakan untuk
menggambarkan respon neural hanya pada traumatik atau stimulus noksius. Banyak
pasien merasakan nyeri meskipun tidak ada stimulus noksius. Nyeri nosiseptif
disebabkan oleh aktivasi ataupun sensitisasi dari nosiseptor perifer, reseptor khusus
yang mentransduksi stimulus noksius.22-24
Dalam keadaan fisiologis, stimulus dengan intensitas rendah menimbulkan
sensasi rasa yang diaktifkan oleh serabut saraf A beta, sedang stimulus dengan
intensitas tinggi menimbulkan sensasi rasa nyeri yang diaktifkan oleh serabut A delta
dan serabut saraf C. Pada keadaan paska bedah, sistem saraf sensorik ini mengalami
hipersensitifitas yang akan menyebabkan juga perubahan fungsi di kornu dorsalis
medula spinalis sehingga dengan stimulus yang rendah menyebabkan rasa nyeri yang
Nyeri pembedahan sedikitnya mengalami dua perubahan, pertama akibat
pembedahan itu sendiri yang menyebabkan rangsangan nosiseptif dan yang kedua
setelah proses pembedahan terjadi respon inflamasi pada daerah sekitar operasi,
dimana terjadi pelepasan zat-zat kimia (prostaglandin, histamin, serotonin, bradikinin,
substansi P dan lekotrien) oleh jaringan yang rusak dan sel-sel inflamasi. Zat-zat
kimia yang dilepaskan ini berperan pada proses transduksi dari nyeri.25
Setiap pasien yang mengalami trauma berat (tekanan, suhu, kimia) atau
pascabedah harus dilakukan penanganan nyeri yang sempurna, karena dampak nyeri
akan menimbulkan respon stress metabolik yang akan mempengaruhi semua sistem
tubuh dan memperberat kondisi pasien, sehingga akan merugikan pasien akibat
timbulnya perubahan fisiologi dan psikologi pasien itu sendiri, seperti :2,22,26
• Perubahan kognitif (sentral) : kecemasan, ketakutan, gangguan tidur dan putus
asa.
• Perubahan neurohormonal : hiperalgesia perifer, peningkatan sensitifitas luka.
• Perubahan neuroendokrin : peningkatan kortisol, hiperglikemi, katabolisme.
• Peningkatan aktivitas simpatoadrenal : pelepasan renin, angiotensin, hipertensi,
takikardi.
2.2. MEKANISME NYERI
Nyeri merupakan suatu bentuk peringatan akan adanya bahaya kerusakan jaringan.
Pengalaman sensoris pada nyeri akut disebabkan oleh stimulus noksius yang
diperantarai oleh sistem sensorik nosiseptif. Sistem ini berjalan mulai dari perifer
melalui medulla spinalis, batang otak, thalamus dan korteks serebri. Apabila telah
terjadi kerusakan jaringan, maka sistem nosiseptif akan bergeser fungsinya dari
fungsi protektif menjadi fungsi yang membantu perbaikan jaringan yang rusak. 27,28
Nyeri inflamasi merupakan salah satu bentuk untuk mempercepat perbaikan
kerusakan jaringan. Sensitifitas akan meningkat, sehingga stimulus non noksius atau
Nyeri inflamasi akan menurunkan derajat kerusakan dan menghilangkan respon
inflamasi. Nyeri inflamasi merupakan bentuk nyeri yang adaptif namun demikian
pada kasus-kasus cidera elektif (misalnya : pembedahan), cidera karena trauma, dan
perlunya penatalaksanaa aktif harus dilakukan. Tujuan terapi adalah menormalkan
sensitivitas nyeri.24,27,28
Nyeri maladaptif tidak berhubungan dengan adanya stimulus noksius atau
penyembuhan jaringan. Nyeri maladaptif dapat terjadi sebagai respon kerusakan
sistem saraf (nyeri neuropatik) atau sebagai akibat fungsi abnormal sistem saraf
(nyeri fungsional).
2.2.1. Sensitisasi Perifer
Cidera atau inflamasi jaringan akan menyebabkan munculnya perubahan lingkungan
kimiawi pada akhir nosiseptor. Sel yang rusak akan melepaskan komponen
intraselulernya seperti adenosine trifosfat, ion K+, sel inflamasi akan menghasilkan
sitokin, chemokin dan growth faktor. Beberapa komponen diatas akan langsung
merangsang nosiseptor (nociceptor activators) dan komponen lainnya akan
menyebabkan nosiseptor menjadi lebih hipersensitif terhadap rangsangan berikutnya
(nociceptor sensitizers).28
Sensitivitas daripada terminal nosiseptor perifer tidaklah tetap, dan
aktivasinya dapat dilakukan baik melalui stimulasi perifer berulang atau melalui
perubahan komposisi kimia dari terminal dapat mensensitisasi neuron sensor primer.
Fenomena ini dikatakan sebagai sensitisasi perifer.2,22-24
Komponen sensitisasi, misalnya prostaglandin E2 akan mereduksi ambang
aktivasi nosiseptor dan meningkatkan kepekaan ujung saraf dengan cara berikatan
pada reseptor spesifik di nosiseptor. Berbagai komponen yang menyebabkan
sensitisasi akan muncul secara bersamaan, penghambatan hanya pada salah satu
substansi kimia tersebut tidak akan menghilangkan sensitisasi perifer. Sensitisasi
perifer akan menurunkan ambang rangsang dan berperan dalam meningkatkan
Peripheral Sensitisation
Tissue damage Inflamation Sympathetic terminalis
Sensitising ‘Soup’
Hydrogen ion Histamin Purines Leucotrienes
Noradrenaline Potassium ions Cytokines Nerve growth factor
Sama halnya dengan sistem nosiseptor perifer, maka transmisi nosiseptor di sentral
juga dapat mengalami sensitisasi. Sensitisasi sentral dan perifer bertanggung jawab
terhadap munculnya hipersensitivitas nyeri setelah cidera. Sensitisasi sentral
memfasilitasi dan memperkuat transfer sipnatik dari nosiseptor ke neuron kornu
dorsalis. Pada awalnya proses ini dipacu oleh input nosiseptor ke medulla spinalis
(activity dependent), kemudian terjadi perubahan molekuler neuron (transcription
dependent).28
Sensitisasi sentral dan perifer merupakan contoh plastisitas sistem saraf,
dimana terjadi perubahan fungsi sebagai respon perubahan input (kerusakan
jaringan). Dalam beberapa detik setelah kerusakan jaringan yang hebat akan terjadi
aliran sensoris yang massif kedalam medulla spinalis, ini akan menjadi jaringan saraf
didalam medulla spinalis menjadi hiperresponsif. Reaksi ini menyebabkan
munculnya nyeri akibat stimulus non noksius dan daerah yang jauh dari jaringan
2.3. NOSISEPTOR
Nosiseptor adalah reseptor ujung saraf bebas yang ada di kulit, otot, persendian,
viseral dan vascular. Nosiseptor-nosiseptor ini bertanggung jawab pada kehadiran
stimulus noxious yang berasal dari kimia, suhu, atau perubahan mekanikal. Pada
jaringan normal, nosiseptor tidak aktif sampai adanya stimulus yang memiliki energi
yang cukup untuk melampaui ambang batas stimulus (resting). Nosiseptor mencegah
perambatan sinyal acak (skrining fungsi) ke CNS untuk interpretasi nyeri.24,27
Saraf nosiseptor bersinap di dorsal horn dari spinal cord dengan lokal
interneuron dan saraf proyeksi yang membawa informasi nosiseptif ke pusat yang
lebih tinggi pada batang otak dan thalamus. Berbeda dengan reseptor sensorik
lainnya, reseptor nyeri tidak bisa beradaptasi. Kegagalan reseptor nyeri beradaptasi
adalah untuk proteksi karena hal tersebut bisa menyebabkan individu untuk tetap
waspada pada kerusakan jaringan yang berkelanjutan. Setelah kerusakan terjadi, nyeri
biasanya minimal. Mula datang nyeri pada jaringan karena iskemi akut berhubungan
dengan kecepatan metabolisme. Sebagai contoh, nyeri terjadi pada saat beraktifitas
kerena iskemia otot skeletal pada 15 sampai 20 detik tapi pada iskemi kulit 20 sampai
30 menit.24,27
Tipe nosiseptor spesifik bereaksi pada tipe stimulus yang berbeda. Nosiseptor
C tertentu dan nosiseptor A-delta bereaksi hanya pada stimulus panas atau dingin,
dimana yang lainnya bereaksi pada stimulus yang banyak (kimia, panas, dingin).
Beberapa reseptor A-beta mempunyai aktivitas nociceptor-like. Serat–serat sensorik
mekanoreseptor bisa diikutkan untuk transmisi sinyal yang akan menginterpretasi
nyeri ketika daerah sekitar terjadi inflamasi dan produk-produknya. Allodynia
mekanikal (nyeri atau sensasi terbakar karena sentuhan ringan) dihasilkan
mekanoreseptor A-beta. 24.27
Nosiseptor viseral, tidak seperti nosiseptor kutaneus, tidak didisain hanya
sebagai reseptor nyeri karena organ internal jarang terpapar pada keadaan yang
merusak. Banyak stimulus yang merusak (memotong, membakar, kepitan) tidak
iskemia, regangan mesenterik, dilatasi, atau spasme viseralis bisa menyebabkan
spasme berat. Stimulus ini biasanya dihubungkan dengan proses patologis, dan nyeri
yang dicetuskan untuk mempertahankan fungsi.24.27
2.4. PERJALANAN NYERI
Perjalanan nyeri termasuk suatu rangkaian proses neurofisiologis kompleks yang
disebut sebagai nosiseptif (nociception) yang merefleksikan 4 proses komponen yang
nyata yaitu transduksi, transmisi, modulasi dan persepsi, dimana terjadinya stimuli
yang kuat diperifer sampai dirasakannya nyeri di susunan saraf pusat (cortex cerebri).
1,24
2.4.1. Proses Transduksi
Merupakan proses perubahan rangsang nyeri menjadi suatu aktifitas listrik yang akan
diterima ujung-ujung saraf . Rangsang ini dapat berupa stimuli fisik, kimia ataupun
panas.1,24
2.4.2. Proses Transmisi
Proses penyaluran impuls melalui saraf sensori sebagai lanjutan proses transduksi
melalui serabut A-delta dan serabut C dari perifer ke medulla spinalis, dimana impuls
tersebut mengalami modulasi sebelum diteruskan ke thalamus oleh tractus
spinothalamicus dan sebagian ke traktus spinoretikularis. Traktus spinoretikularis
terutama membawa rangsangan dari organ-organ yang lebih dalam dan visceral serta
berhubungan dengan nyeri yang lebih difus dan melibatkan emosi. Selain itu juga
serabut-serabut saraf disini mempunyai sinaps interneuron dengan saraf-saraf
berdiameter besar dan bermielin. Selanjutnya impuls disalurkan ke thalamus dan
2.4.3. Proses Modulasi
Proses perubahan transmisi nyeri yang terjadi disusunan saraf pusat (medulla spinalis
dan otak). Proses terjadinya interaksi antara sistem analgesik endogen yang
dihasilkan oleh tubuh kita dengan input nyeri yang masuk ke kornu posterior medulla
spinalis merupakan proses ascenden yang dikontrol oleh otak. Analgesik endogen
(enkefalin, endorphin, serotonin, noradrenalin) dapat menekan impuls nyeri pada
kornu posterior medulla spinalis. Dimana kornu posterior sebagai pintu dapat terbuka
dan tertutup untuk menyalurkan impuls nyeri untuk analgesik endogen tersebut.
Inilah yang menyebabkan persepsi nyeri sangat subjektif pada setiap orang.1,24
2.4.4. Persepsi
Hasil akhir dari proses interaksi yang kompleks dari proses tranduksi, transmisi dan
modulasi yang pada akhirnya akan menghasilkan suatu proses subyektif yang dikenal
sebagai persepsi nyeri, yang diperkirakan terjadi pada thalamus dengan korteks
sebagai diskriminasi dari sensorik.1,24
2.5. MEKANISME KERJA OBAT ANALGETIK
Obat analgetik bekerja di dua tempat utama, yaitu di perifer dan sentral. Golongan
obat anti inflamasi non steroid bekerja diperifer dengan cara menghambat pelepasan
mediator sehingga aktifitas enzim siklooksigenase terhambat dan sintesa
prostaglandin tidak terjadi. Sedangkan analgetik opioid bekerja di sentral dengan cara
menempati reseptor di kornu dorsalis medulla spinalis sehingga terjadi penghambatan
pelepasan transmitter dan perangsangan ke saraf spinal tidak terjadi.1
Prostaglandin merupakan hasil bentukan dari asam arakhidonat yang
mengalami metabolisme melalui siklooksigenase. Prostaglandin yang lepas ini akan
menimbulkan gangguan dan berperan dalam proses inflamasi, edema, rasa nyeri lokal
dan kemerahan (eritema lokal). Selain itu juga prostaglandin meningkatkan kepekaan
ujung-ujung saraf terhadap rangsangan nyeri (nosiseptif). 1,24
Enzim Cyclo-Oxygenase (COX) adalah suatu enzim yang mengkatalisis
sintesis prostaglandin dari asam arakhidonat. NSAID memblok aksi dari enzim COX
yang menurunkan produksi mediator prostaglandin, dimana hal ini menghasilkan
kedua efek yakni baik yang positif (analgesia, antiinflamasi) maupun yang negatif
(ulkus lambung, penurunan perfusi renal dan perdarahan). Aktifitas COX
dihubungkan dengan 2 isoenzim, yaitu ubiquitously dan constitutive yang
diekspresikan sebagai COX-1 dan yang diinduksikan inflamasi COX-2. COX-1
terutama terdapat pada mukosa lambung, parenkim ginjal dan platelet. Enzim ini
penting dalam proses homeostatik seperti agregasi platelet, keutuhan mukosa
gastrointestinal dan fungsi ginjal. Sebaliknya, COX-2 bersifat inducible dan
diekspresikan terutama pada tempat trauma (otak dan ginjal) dan menimbulkan
inflamasi, demam, nyeri dan kardiogenesis. Regulasi COX-2 yang transien di
medulla spinalis dalam merespon inflamasi pembedahan mungkin penting dalam
2.6. KLASIFIKASI NYERI
Kejadian nyeri unik pada setiap individual bahkan jika cedera fisik tersebut identik
pada individual lainnya. Adanya takut, marah, kecemasan, depresi dan kelelahan akan
mempengaruhi bagaimana nyeri itu dirasakan. Subjektivitas nyeri membuat sulitnya
mengkategorikan nyeri dan mengerti mekanisme nyeri. Salah satu pendekatan dengan
mengklasifikasi nyeri berdasarkan durasi (akut, kronik), patofisiologi (nosiseptif,
nyeri neuropatik) dan etiologi (paska pembedahan, kanker).31
2.6.1. Nyeri Akut dan Kronik
Nyeri akut dihubungkan dengan kerusakan jaringan dan durasi yang terbatas setelah
nosiseptor kembali ke ambang batas resting stimulus istirahat. Nyeri akut ini dialami
segera setelah pembedahan sampai 7 hari, 2 Sedangkan nyeri kronik bisa
dikategorikan sebagai malignan atau nonmalignan yang dialami pasien paling tidak
1–6 bulan. Nyeri kronik malignan biasanya disertai kelainan patologis dan indikasi
sebagai penyakit yang life-limiting disease seperti kanker, end-stage organ
dysfunction atau infeksi HIV. Nyeri kronik mungkin mempunyai baik elemen
nosiseptif dan neuropatik. Nyeri kronik nonmalignan (nyeri punggung, migrain,
artritis, diabetik neuropati) sering tidak disertai patologis yang terdeteksi dan
perubahan neuroplastik yang terjadi pada lokasi sekitar (dorsal horn pada spinal cord)
membuat pengobatan menjadi lebih sulit.24
Pasien dengan nyeri akut dapat memperlihatkan tanda dan gejala sistem saraf
otonom (takikardi, tekanan darah yang meningkat, diaforesis, nafas cepat) pada saat
nyeri muncul tetapi nyeri kronik bisa tanpa disertai adanya respon otonom.4 Nyeri
kronik dapat berupa hiperalgesia dan allodynia yang pengobatan untuk nyeri ini
sangat sulit sehingga, penanganan untuk nyeri akut harus baik untuk mencegah
2.6.2. Nosiseptif dan Nyeri Neuropatik
Nyeri organik bisa dibagi menjadi nosiseptif dan nyeri neuropatik. Nyeri nosiseptif
adalah nyeri inflamasi yang dihasilkan oleh rangsangan kimia, mekanik dan suhu
yang menyebabkan aktivasi maupun sensitisasi pada nosiseptor perifer (saraf yang
bertanggung jawab terhadap rangsang nyeri). Nyeri nosiseptif biasanya memberikan
respon terhadap analgesik opioid atau non opioid.1,32
Nyeri neuropatik merupakan nyeri yang ditimbulkan akibat kerusakan neural
pada saraf perifer maupun pada sistem saraf pusat yang meliputi jalur saraf aferen
sentral dan perifer dan biasanya digambarkan dengan rasa terbakar dan menusuk.
Pasien yang mengalami nyeri neuropatik sering memberi respon yang kurang baik
terhadap analgesik opioid. 24
2.6.3. Nyeri Viseral
Nyeri viseral biasanya menjalar dan mengarah ke daerah permukaan tubuh jauh dari
tempat nyeri namun berasal dari dermatom yang sama dengan asal nyeri. Sering kali,
nyeri viseral terjadi seperti kontraksi ritmis otot polos. Nyeri viseral seperti keram
sering bersamaan dengan gastroenteritis, penyakit kantung empedu, obstruksi ureter,
menstruasi, dan distensi uterus pada tahap pertama persalinan. Nyeri viseral, seperti
nyeri somatik dalam, mencetuskan refleks kontraksi otot-otot lurik sekitar, yang
membuat dinding perut tegang ketika proses inflamasi terjadi pada peritoneum. Nyeri
viseral karena invasi malignan dari organ lunak dan keras sering digambarkan dengan
nyeri difus, menggrogoti, atau keram jika organ lunak terkena dan nyeri tajam bila
organ padat terkena (Ashburn dan Lipman, 1993).33,34
Penyebab nyeri viseral termasuk iskemia, peregangan ligamen, spasme otot
polos, distensi struktur lunak seperti kantung empedu, saluran empedu, atau ureter.
Distensi pada organ lunak terjadi nyeri karena peregangan jaringan dan mungkin
iskemia karena kompresi pembuluh darah karena distensi berlebih dari jaringan.
Impuls nyeri yang berasal dari sebagian besar abdomen dan toraks menjalar melalui
dari esofagus, trakea dan faring melalui aferen vagus dan glossopharyngeal, impuls
dari struktur yang lebih dalam pada pelvis dihantar melalui nervus parasimpatis di
sakral. Impuls nyeri dari jantung menjalar dari sistem saraf simpatis ke bagian tengah
ganglia cervical, ganglion stellate, dan bagian pertama dari empat dan lima ganglion
thorasik dari sistem simpatis. Impuls ini masuk ke spinal cord melalui nervus torak ke
2, 3, 4 dan 5. Penyebab impuls nyeri yang berasal dari jantung hampir semua berasal
dari iskemia miokard. Parenkim otak, hati, dan alveoli paru adalah tanpa reseptor.
Adapun, bronkus dan pleura parietal sangat sensitif pada nyeri.29
2.6.4. Nyeri Somatik
Nyeri somatik digambarkan dengan nyeri yang tajam, menusuk, mudah dilokalisasi
dan rasa terbakar yang biasanya berasal dari kulit, jaringan subkutan, membrane
mukosa, otot skeletal, tendon, tulang dan peritoneum. Nyeri insisi bedah, tahap kedua
persalinan, atau iritasi peritoneal adalah nyeri somatik. 30,31 Penyakit yang menyebar
pada dinding parietal, yang menyebabkan rasa nyeri menusuk disampaikan oleh
nervus spinalis. Pada bagian ini dinding parietal menyerupai kulit dimana dipersarafi
secara luas oleh nervus spinalis. Adapun, insisi pada peritoneum parietal sangatlah
nyeri, dimana insisi pada peritoneum viseralis tidak nyeri sama sekali. Berbeda
dengan nyeri viseral, nyeri parietal biasanya terlokalisasi langsung pada daerah yang
rusak.35
Munculnya jalur nyeri viseral dan parietal menghasilkan lokalisasi dari nyeri
dari viseral pada daerah permukaan tubuh pada waktu yang sama. Sebagai contoh,
impuls nyeri berasal dari apendiks yang inflamasi melalui serat–serat nyeri pada
sistem saraf simpatis ke rantai simpatis lalu ke spinal cord pada T10 ke T11. Nyeri ini
menjalar ke daerah umbilikus dan nyeri menusuk dan kram sebagai karakternya.
Sebagai tambahan, impuls nyeri berasal dari peritoneum parietal dimana inflamasi
apendiks menyentuh dinding abdomen, impuls–impluls ini melewati nervus spinalis
masuk ke spinal cord pada L1 sampai L2. Nyeri menusuk berlokasi langsung pada
2.7. PENILAIAN NYERI
Penilaian nyeri merupakan elemen yang penting untuk menentukan terapi nyeri paska
pembedahan yang efektif. Skala penilaian nyeri dan keterangan pasien digunakan
untuk menilai derajat nyeri. Intensitas nyeri harus dinilai sedini mungkin selama
pasien dapat berkomunikasi dan menunjukkan ekspresi nyeri yang dirasakan. Ada
beberapa skala penilaian nyeri pada pasien sekarang ini. 29
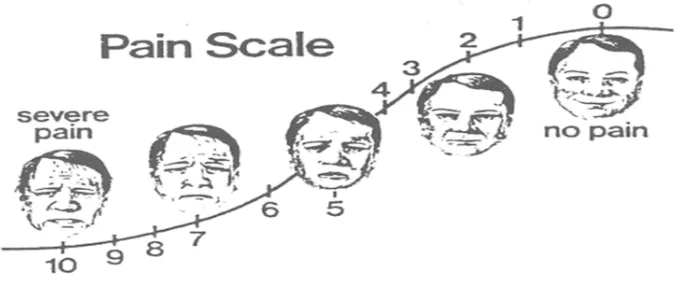
1. Wong-Baker Faces Pain Rating Scale ,2,29,36,37
Skala dengan enam gambar wajah dengan ekspresi yang berbeda, dimulai dari
senyuman sampai menangis karena kesakitan. Skala ini berguna pada pasien
dengan gangguan komunikasi, seperti anak-anak, orang tua, pasien yang
kebingungan atau pada pasien yang tidak mengerti dengan bahasa lokal setempat.
Gambar 2.7.1. Wong Baker Faces Pain Rating Scale. 2
2. Verbal Rating Scale (VRS) 2,34,37,38
Pasien ditanyakan tentang derajat nyeri yang dirasakan berdasarkan skala lima
Gambar 2.7.2. Verbal Rating Scale. 2
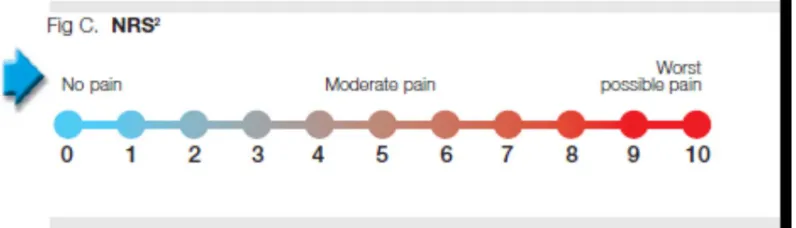
3. Numerical Rating Scale (NRS) 2,36,37,38
Pertama sekali dikemukakan oleh Downie dkk pada tahun 1978, dimana pasien
ditanyakan tentang derajat nyeri yang dirasakan dengan menunjukkan angka 0 – 5
atau 0 – 10, dimana angka 0 menunjukkan tidak ada nyeri dan angka 5 atau 10
menunjukkan nyeri yang hebat.
Gambar 2.7.3. Numerical Rating Scale. 2
4. Visual Analogue Scale (VAS) 29,36
Skala yang pertama sekali dikemukakan oleh Keele pada tahun 1948 yang
merupakan skala dengan garis lurus 10 cm, dimana awal garis (0) penanda tidak
ada nyeri dan akhir garis (10) menandakan nyeri hebat. Pasien diminta untuk
Penggunaan skala VAS lebih gampang, efisien dan lebih mudah dipahami oleh
penderita dibandingkan dengan skala lainnya. Penggunaan VAS telah
direkomendasikan oleh Coll dkk karena selain telah digunakan secara luas, VAS
juga secara metodologis kualitasnya lebih baik, dimana juga penggunaannya
mudah hanya menggunakan beberapa kata sehingga kosa kata tidak menjadi
permasalahan. Willianson dkk juga melakukan kajian pustaka atas tiga skala ukur
nyeri dan menarik kesimpulan bahwa VAS secara statistik paling kuat rasionya
karena dapat menyaajikan data dalam bentuk rasio. Nilai VAS antara 0 – 4 cm
dianggap sebagai tingkat nyeri yang rendah dan digunakan sebagai target untuk
tatalaksana analgesia. Nilai VAS > 4 dianggap nyeri sedang menuju berat
sehingga pasien merasa tidak nyaman sehingga perlu diberikan obat analgesik
tambahan (rescue analgetic). 36
Gambar 2.7.4. Visual Analogue Scale. 29
2.8. PENANGANAN NYERI
Penanganan nyeri paskabedah yang efektif harus mengetahui patofisiologi dan pain
pathway sehingga penanganan nyeri dapat dilakukan dengan cara farmakoterapi
(multimodal analgesia), pembedahan, juga terlibat didalamnya perawatan yang baik
2.8.1. Farmakologis
Modalitas analgetik paska pembedahan termasuk didalamnya analgesik oral
parenteral, blok saraf perifer, blok neuroaksial dengan anestesi lokal dan opioid
intraspinal.1
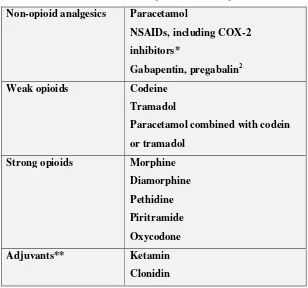
Pemilihan teknik analgesik secara umum berdasarkan tiga hal yaitu pasien,
prosedur dan pelaksanaannya. Ada empat grup utama dari obat-obatan analgesik yang
digunakan untuk penanganan nyeri pascabedah. 1,2
Tabel 2.8.1.1. Obat farmakologis untuk penanganan nyeri. 2
Non-opioid analgesics Paracetamol
NSAIDs, including COX-2
inhibitors*
Gabapentin, pregabalin2
Weak opioids Codeine
Tramadol
Paracetamol combined with codein
or tramadol
Strong opioids Morphine
Diamorphine
Pethidine
Piritramide
Oxycodone
Adjuvants** Ketamin
Tabel 2.8.1.2. Pilihan terapi untuk penanganan nyeri berdasarkan jenis operasi. 2
(i) Paracetamol and wound infiltration with local anaesthetic (ii) NSAIDs (unless contraindicated) and
(iii) Epidural local analgesia or mayor pheriperal nertve block or opioid injection (IV PCA)
(i) Paracetamol and wound infiltration with local anaesthetic (ii) NSAIDs (unless contraindicated) and
(iii) Pheriperal nertve block (single shot or continuous infusion) or opioid injection (IV PCA)
(i) Paracetamol and wound infiltration with local anaesthetic (ii) NSAIDs (unless contraindicated) and
(iii) Regional block analgesia
Add weak opioid or rescue analgesia with small increments or intravenous strong opioid if necessary
2.8.2. Multimodal Analgesia
Multimodal analgesia menggunakan dua atau lebih obat analgesik yang memiliki
mekanisme kerja yang berbeda untuk mencapai efek analgesik yang maksimal tanpa
dijumpainya peningkatan efek samping dibandingkan dengan peningkatan dosis pada
satu obat saja. Dimana multimodal analgesia melakukan intervensi nyeri secara
berkelanjutan pada ketiga proses perjalanan nyeri, yakni:24,26,29
• Penekanan pada proses tranduksi dengan menggunakan NSAID
• Penekanan pada proses transmisi dengan anestesik lokal (regional)
• Peningkatan proses modulasi dengan opioid
Multimodal analgesia merupakan suatu pilihan yang dimungkinkan dengan
penggunaan parasetamol dan NSAID sebagai kombinasi dengan opioid atau anestesi
nyeri pascabedah ditingkat sedang sampai berat.2 Multimodal analgesia selain harus
diberikan secepatnya (early analgesia), juga harus disertai dengan inforced
mobilization (early ambulation) disertai dengan pemberian nutrisi nutrisi oral
secepatnya (early alimentation). 38
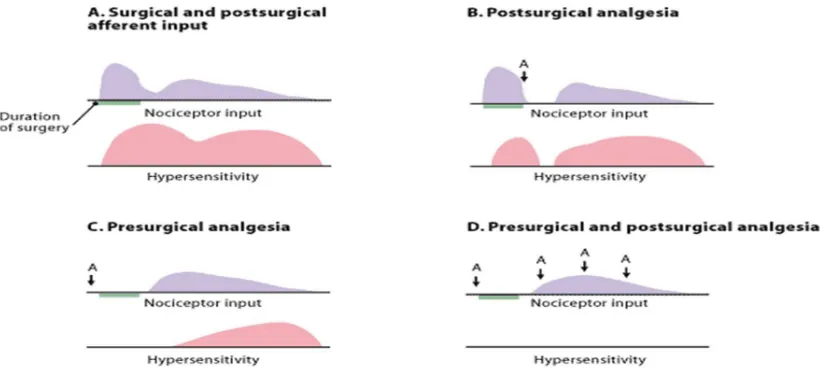
2.8.3. Preemptif Analgesia
Preemptif analgesia adalah pengobatan antinociceptive yang ditargetkan untuk
memblokir hyperexcitation SSP, dan pada akhirnya mengurangi nyeri pascabedah.
Meskipun banyak penelitian, relevansi klinis dari pengobatan tersebut saat ini masih
kontroversi. Preemptif analgesia artinya mengobati nyeri sebelum terjadi, terutama
ditujukan pada pasien sebelum dilakukan tindakan operasi (pre-operasi). Pemberian
analgesia sebelum onset dari rangsangan melukai untuk mencegah sensistisasi sentral
dan membatasi pengalaman nyeri selanjutnya. Preemptif analgesia mencegah kaskade
neural awal yang dapat membawa keuntungan jangka panjang dengan menghilangkan
hipersensitifitas yang ditimbulkan oleh rangsangan luka. Dengan cara demikian
keluhan nyeri pascabedah akan sangat menurun dibandingkan dengan keluhan nyeri
pascabedah tanpa memakai cara preemptif analgesia. Bisa diberikan obat tunggal,
misalnya opioid, ketorolak, maupun dikombinasikan dengan opioid atau NSAID
lainnya, dilakukan 20 – 30 menit sebelum tindakan operasi. 1.4,5,39-41
Konsep preemptif analgesia pertama kali didalilkan oleh George Washington
Crile pada tahun 1900. Crile menyatakan bahwa trauma yang disebabkan oleh operasi
menyebabkan ‘shock & exhaustion’ pada SSP. Dia menganjurkan untuk melakukan
pre-insisi dan infiltasi anestesi lokal intraoperatif pada anestesi umum. Dengan cara
ini stimulus noksius dapat dicegah mencapai otak. Dan ide tentang ini kembali
muncul tahun 1980.5,6
Berdasarkan data laboratorium dan beberapa studi klinis, Wall menyebutkan
dalam sebuah editorial tahun 1988 bahwa, (1) penurunan masukan rangsangan
small-fiber ke dalam SSP selama operasi akan mencegah sensitisasi sentral, dan (2)