Pengaruh Mobilisasi Dini terhadap Pemulihan Peristaltik Usus
Pasca Pembedahan
denganAnestesi Umum di RS Haji Medan
SKRIPSI
oleh
DESI IRNIDA SIREGAR 111101114
FAKULTAS KEPERAWATAN
UNIVERSITAS SUMATERA UTARA
SKRIPSI
oleh
Desi Irnida Siregar 111101114
FAKULTAS KEPERAWATAN
UNIVERSITAS SUMATERA UTARA
Puji dan syukur penulis ucapkan kehadirat Tuhan Yang Maha Esa, atas rahmat dan Karunia – Nya sehingga penulis dapat menyelesaikan skripsi dengan
judul “Pengaruh Mobilisasi Dini terhadap Pemulihan Peristaltik Usus Pasca
Pembedahan dengan Anestesi Umum di RS Haji Medan.
Pada kesempatan ini penulis ingin mengucapkan terima kasih kepada semua pihak yang telah membantu dan membimbing penulis dalam menyelesaikan skripsi ini yaitu :
1. Bapak dr. Dedi Ardinata, M.Kes, selaku Dekan Fakultas Keperawatan USU.
2. Ibu Erniyati, S.Kp., MNS selaku Pembantu Dekan I Fakultas Keperawatan USU
3. Ibu Cholina Trisa Siregar,S.Kep.,M.Kep.,Sp.KMB selaku dosen pembimbing dalam penyusunan skripsi ini
4. Bapak Achmad Fathi, S.Kep.,Ns sebagai penguji I 5. Ibu Yesi Ariani,S.Kep.,Ns., M.Kep sebagai penguji II
6. Teristimewa kepada keluargaku, Ayahanda Alm.Halomoan Siregar, Ibunda Hj.Siti Hajrah,S.Pd, abang Putra, kakak Ima dan adik Rani yang selalu memberikan motivasi, dukungan moril dan materil serta doa yang tiada henti bagi penulis.
angkatan 2011 yang banyak memberikan pelajaran dan pengalaman berharga selama ini
Akhir kata penulis ucapkan terima kasih atas semua bantuan yang diberikan, semoga mendapat anugerah dari Tuhan Yang Maha Esa. Amin Ya
Robbal A’lamin.
Medan, 7 Juli 2015 Peneliti,
6.2 Saran ... 50 Daftar Pustaka ... 52 Lmpiran-lampiran ... 55 1. Lembar persetujuan menjadi responden penelitian
2. Instrumen penelitian 3. Jadwal tentatif penelitian 4. Ethical clearance
5. Tabel frekuensi data demografi
6. Tabel peristaltik usus sebelum mobilisasi 7. Tabel peristaltik usus setelah mobilisasi
8. Tabel rata-rata peningkatan peristaltik usus setelah mobilisasi 9. Tabel uji normalitas
10. Tabel perbedaan peristaltik sebelum dan setelah mobilisasi pada kelompok intervensi dan kontrol
11. Tabel perbandingan peristaltik usus sebelum dan setelah mobilisasi 12. Master tabel penelitian
13. Persetujuan izin pengambilan data
. 14. Persetujuan telah menyelesaikan penelitian 15. Taksasi dana penelitian
16. Lembar bukti bimbingan 17. Daftar riwayat hidup
halaman
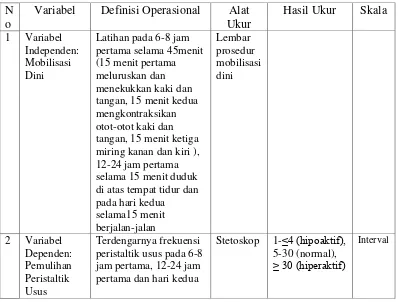
Tabel 3.1 Defenisi operasional dan variabel penelitian ... 24
Tabel 5.1 Karakteristik demografi responden ... 34
Tabel 5.2 Distribusi frekuensi peristaltik usus sebelum mobilisasi dini ... 35
Tabel 5.3 Distribusi frekuensi peristaltik usus setelah mobilisasi dini ... 36
Tabel 5.4 Distribusi rata-rata peningkatan peristaltik usus setelah mobilisasi dini... 36
Tabel 5.5 Distribusi uji normalitas perbedaan peristaltik usus sebelum dan setelah mobilisasi dini kelompok intervensi dan kontrol ... 37
Tabel 5.6 Perbedaan peristaltik usus sebelum dan setelah mobilisasi dini pada kelompok intervensi ... 38
Tabel 5.7 Perbedaan peristaltik usus sebelum dan setelah mobilisasi dini pada kelompok kontrol ... 39
Tabel 5.8 Distribusi uji normalitas perbandingan peristaltik usus sebelum dan setelah mobilisasi dini antara kelompok intervensi dan kontrol ... 40
Penulis : Desi Irnida Siregar NIM : 111101114
Jurusan : S-1 Keperawatan
Abstrak
Anestesi merupakan obat bius yang dapat menghentikan beberapa sistem tubuh, salah satunya sistem gastrointestinal. Efek anestesi umum dapat memperlambat dan menghentikan gelombang peristaltik yang dapat berakibat terjadinya illeus
paralitik. Tujuan penelitian adalah untuk mengetahui pengaruh mobilisasi dini terhadap pemulihan peristaltik usus pasca pembedahan dengan anestesi umum. Desain penelitian adalah Quasi-Eksperimen dengan pre-test and post-test. Penelitian dilakukan di RS Haji Medan dengan jumlah sampel 24 orang, menggunakan teknik purposive sampling. Pengolahan data menggunakan uji Wilcoxon dan uji Mann Whitney dengan tingkat kepercayaan =0,05. Hasil penelitian menunjukkan terdapat perbedaan nilai sebelum dan setelah mobilisasi 6-8 jam (p=0,002) dan 12-24 jam pasca pembedahan (p=0,014) pada kelompok intervensi sedangkan kelompok kontrol tidak ada perbedaan. Hasil uji Mann Whitney menunjukkan terdapat perbedaan nilai yang signifikan antara kelompok intervensi dan kontrol setelah mobilisasi 6-8 jam pasca pembedahan (p=0,004) dan setelah mobilisasi 12-24 jam (p=0,012). Kesimpulan adalah mobilisasi dini berpengaruh terhadap pemulihan peristaltik usus pada 6-8 jam dan 12-24 jam pasca pembedahan dengan anestesi umum sehingga semakin cepat pasien dilakukan mobilisasi dini maka akan semakin cepat pemulihan peristaltik usus pada pasien pasca pembedahan dengan anestesi umum di RS Haji Medan
Penulis : Desi Irnida Siregar NIM : 111101114
Jurusan : S-1 Keperawatan
Abstrak
Anestesi merupakan obat bius yang dapat menghentikan beberapa sistem tubuh, salah satunya sistem gastrointestinal. Efek anestesi umum dapat memperlambat dan menghentikan gelombang peristaltik yang dapat berakibat terjadinya illeus
paralitik. Tujuan penelitian adalah untuk mengetahui pengaruh mobilisasi dini terhadap pemulihan peristaltik usus pasca pembedahan dengan anestesi umum. Desain penelitian adalah Quasi-Eksperimen dengan pre-test and post-test. Penelitian dilakukan di RS Haji Medan dengan jumlah sampel 24 orang, menggunakan teknik purposive sampling. Pengolahan data menggunakan uji Wilcoxon dan uji Mann Whitney dengan tingkat kepercayaan =0,05. Hasil penelitian menunjukkan terdapat perbedaan nilai sebelum dan setelah mobilisasi 6-8 jam (p=0,002) dan 12-24 jam pasca pembedahan (p=0,014) pada kelompok intervensi sedangkan kelompok kontrol tidak ada perbedaan. Hasil uji Mann Whitney menunjukkan terdapat perbedaan nilai yang signifikan antara kelompok intervensi dan kontrol setelah mobilisasi 6-8 jam pasca pembedahan (p=0,004) dan setelah mobilisasi 12-24 jam (p=0,012). Kesimpulan adalah mobilisasi dini berpengaruh terhadap pemulihan peristaltik usus pada 6-8 jam dan 12-24 jam pasca pembedahan dengan anestesi umum sehingga semakin cepat pasien dilakukan mobilisasi dini maka akan semakin cepat pemulihan peristaltik usus pada pasien pasca pembedahan dengan anestesi umum di RS Haji Medan
PENDAHULUAN
1.1 Latar Belakang
Dewasa ini pasien yang mendapatkan tindakan operasi bedah semakin banyak. Tindakan pembedahan harus menggunakan anastesi atau pembiusan untuk menghilangkan kesadaran pasien selama menjalani tindakan operasi. Jenis anestesi yang digunakan untuk pembedahan ada beberapa macam yaitu, anestesi umum, anestesi lokal dan anestesi regional (Keat, 2013). Data penggunaan anestesi general di Rumah Sakit Haji Medan pada bulan Juli-September 2014 menempati posisi kedua yaitu 118, penggunaan anestesi spinal pada posisi utama dengan jumlah 299 dan anestesi lokal berjumlah 43. Anestesi spinal merupakan anestesi yang paling banyak digunakan di RS Haji Medan dibandingkan anestesi umum dan lokal.
Pasien yang baru saja menjalani tindakan operasi harus dirawat sementara di PACU (Post Anaesthesia Care Unit) atau ruang pemulihan (recovery room) untuk perawatan post anestesi sampai kondisi pasien stabil. Mobilisasi mulai dilakukan pada saat masa pemulihan untuk mempercepat proses penyembukan luka pasca operasi (Rothrock, 1990).
Mobilisasi memiliki banyak manfaat, yaitu mempercepat penyembuhan luka, mencegah retensi urin dan pemulihan peristaltik usus menjadi lebih cepat. Potter & Perry (2005) mengatakan bahwa aktivitas dapat meningkatkan peristaltik sementara immobilisasi menekan peristaltik, melemahkan otot-otot dasar panggul dan abdomen serta merusak kemampuan individu untuk meningkatkan tekanan intra abdomen. Hasil penelitian Windiarto (2008) yang dilakukan di RS Wira Bhakti Tamtama Semarang menunjukkan bahwa terdapat perbedaan waktu pemulihan peristaltik usus antara pasien yang melakukan ROM aktif dan ROM pasif. Perbedaan waktu cukup signifikan, yaitu 28,50 menit untuk ROM aktif dan 42,50 menit untuk ROM pasif.
Pasien yang sudah kembali ke ruang rawat inap sering mengeluh karena harus menunggu waktu yang lama untuk dapat makan dan minum, namun pemberian makanan tidak dapat diberikan sebelum peristaltik ususnya sudah aktif kembali (Windiarto, 2008). Perawat di unit perawatan akan terus memantau dan mengkaji peristaltik usus setiap 4 sampai 8 jam. Auskultasi perut dilakukan secara rutin untuk mendeteksi peristaltik usus apakah sudah kembali normal atau tidak, peristaltik normal 5-30x/menit pada masing-masing kuadran. Pada pasien dengan peristaltik usus yang sudah normal akan segera diberikan asupan nutrisi untuk mengganti sel-sel yang hilang pada saat pembedahan (Potter & Perry, 2010).
diatas tempat tidur 6-8 jam pasca pembedahan padahal mobilisasi pasca pembedahan itu penting untuk mempercepat pemulihan peristaltik usus sehingga pasien lebih cepat flatus yang menandakan bahwa usus nya telah aktif kembali. Pergerakan atau aktivitas awal yang dilakukan pasien pasca pembedahan akan dapat membantu penyembuhan dan pencegahan komplikasi. Salah satu komplikasi pasca pembedahan yang dapat dicegah adalah distensi abdomen dan
illeus/obstruksi usus (Depkes RI (1998 dalam Akhrita,2011)
Berdasarkan latar belakang di atas, peneliti tertarik untuk melakukan penelitian mengenai Pengaruh Mobilisasi Dini Terhadap Pemulihan Peristaltik Usus Pasca Pembedahan dengan Anestesi Umum di RS Haji Medan.
1.2 Perumusan Masalah
Permasalahan yang akan dibahas adalah bagaimana Pengaruh Mobilisasi Dini Terhadap Pemulihan Peristaltik Usus Pasca Pembedahan dengan Anestesi Umum di RS Haji Medan.
1.3 Tujuan Penelitian
Penelitian memiliki tujuan umum dan tujuan khusus sebagai berikut: 1.3.1 Tujuan Umum
1.3.2 Tujuan Khusus
a. Untuk mengindentifikasi frekuensi peristalik usus sebelum dilakukan mobilisasi dini di RS Haji Medan.
b. Untuk mengindentifikasi frekuensi peristalik usus setelah dilakukan mobilisasi dini di RS Haji Medan.
c. Untuk mengidentifikasi rata-rata peningkatan frekuensi peristaltik usus
d. Untuk membandingkan frekuensi peristaltik usus sebelum dan setelah mobilisasi dini pada kelompok intervensi dan kontrol di RS Haji Medan.
e. Untuk membandingkan frekuensi peristaltik usus antara kedua kelompok sebelum dan setelah mobilisasi dini
1.4 Manfaat Penelitian
1.4.1 Bagi Pendidikan Keperawatan
Hasil penelitian ini diharapkan dapat menjadi bahan masukan bagi institusi terutama keperawatan medikal bedah sehingga dapat meningkatkan pengetahuan peserta didik tentang mobilisasi pasca pembedahan dengan anestesi umum
1.4.2 Bagi Pelayanan Keperawatan
Penelitian ini dapat menjadi masukan dalam meningkatkan mutu dan kualitas pelayanan dan asuhan keperawatan pada pasien pasca pembedahan dengan anestesi umum
1.4.3 Bagi Penelitian Keperawatan
TINJAUAN PUSTAKA
2.1 Mobilisasi 2.1.1 Definisi
Mobilisasi dalam konteks keperawatan mengacu pada tahapan kegiatan yang dilakukan segera pada pasien pasca operasi dimulai dari bangun dan duduk sampai pasien turun dari tempat tidur dan mulai berjalan dengan bantuan alat sesuai dengan kondisi pasien (Roper, 2002).
Mobilisasi merupakan suatu kebutuhan dasar manusia yang diperlukan oleh individu untuk melakukan aktivitas sehari-hari yang berupa pergerakan sendi, sikap, gaya berjalan, latihan maupun kemampuan aktivitas (Perry & Potter, 2010).
Mobilisasi dini dapat segera dilakukan pada kondisi pasien yang membaik. Pada pasien pasca pembedahan dianjurkan untuk segera menggerakkan anggota tubuhnya. Gerak tubuh yang bisa dilakukan adalah menggerakkan lengan, tangan, kaki dan jari-jarinya agar kerja organ pencernaan segera kembali normal (Kasdu, 2003). Mobilisasi dini adalah suatu upaya mempertahankan kemandirian sedini mungkin dengan cara membimbing penderita untuk mempertahankan fungsi fisiologi (Carpenito, 2000).
2.1.2 Tahap - tahap Mobilisasi pada Pasien Pasca Operasi
Tahap-tahap mobilisasi pada pasien pasca operasi menurut Cetrione (2009) meliputi:
mengkontraksikan otot-otot kaki dan tangan dan mengajarkan miring ke kiri atau ke kanan.
Latihan dilakukan selama 45 menit.
i. Pada 15 menit pertama setelah 6-8 jam pasca pembedahan pasien diajarkan menggerakkan kaki dan tangan dengan ditekuk dan diluruskan sebanyak 5 kali pada masing-masing ekstremitas.
ii. Pada 15 menit kedua setelah 6-8 jam pasca pembedahan pasien diajarkan mengkontraksikan otot-otot kaki dan tangan sebanyak 5 kali pada masing-masing ekstremitas.
iii. Pada 15 menit ketiga setelah 6-8 jam pasca pembedahan pasien diajarkan miring ke kanan dan ke kiri.
b. Melakukan mobilisasi pada 12-24 jam berikutnya pasien sudah diperbolehkan untuk duduk baik bersandar atau tidak dan fase selanjutnya duduk diatas tempat tidur dengan kaki dijatuhkan sambil digerak-gerakkan selama 15 menit.
2.1.3 Manfaat Mobilisasi
Manfaat yang dapat diperoleh dari mobilisasi bagi sistem tubuh menurut Kozier (2004 ) adalah sebagai berikut :
a. Sistem Muskuloskeletal
Ukuran, bentuk, tonus, dan kekuatan rangka dan otot jantung dapat dipertahankan dengan melakukan latihan yang ringan dan dapat ditingkatkan dengan melakukan latihan yang berat. Latihan yang dapat dilakukan adalah range of motion.
b. Sistem Kardiovaskular
Latihan atau mobilisasi yang adekuat dapat meningkatkan denyut jantung (heart rate), menguatkan kontraksi otot jantung, dan menyuplai darah ke jantung dan otot. Jumlah darah yang dipompa oleh jantung (cardiac output) meningkat karena aliran balik dari aliran darah. Jumlah darah yang dipompa oleh jantung (cardiac output) normal adalah 5 liter/menit, dengan mobilisasi dapat meningkatkan
cardiac output sampai 30 liter/menit. c. Sistem Respirasi
d. Sistem Gastrointestinal
Dengan beraktivitas dapat memperbaiki nafsu makan, meningkatkan tonus saluran pencernaan, memperbaiki pencernaan dan eliminasi seperti kembalinya pemulihan peristaltik usus dan mencegah terjadinya konstipasi serta menghilangkan distensi abdomen.
e. Sistem Metabolik
Latihan dapat meningkatkan kecepatan metabolisme sehingga dapat meningkatan produksi dari panas tubuh dan hasil pembuangan. Selama melakukan aktivitas berat, kecepatan metabolisme dapat meningkat sampai 20x dari kecepatan normal. Berbaring di tempat tidur dan makan dapat mengeluarkan 1.850 kalori per hari. Aktivitas juga dapat meningkatkan penggunaan trigliserid dan asam lemak, sehingga dapat mengurangi tingkat trigliserid serum dan kolesterol dalam tubuh. f. Sistem Urinary
Aktifitas yang adekuat dapat menaikkan aliran darah dan tubuh dapat memisahkan sampah dengan lebih efektif, dengan demikian dapat mencegah terjadinya statis urinary. Kejadian retensi urin dapat dicegah dengan melakukan aktivitas.
2.1.4 Rentang Gerak dalam Mobilisasi
a. Rentang gerak pasif
Rentang gerak pasif berguna untuk menjaga kelenturan otot dan persendian dengan menggerakkan otot orang lain secara pasif, misalnya perawat mengangkat dan menggerakkan kaki pasien.
b. Rentang gerak aktif
Hal ini untuk melatih kelenturan dan kekuatan otot serta sendi dengan menggunakan otot-otot secara aktif, misalnya pasien berbaring sambil menggerakkan kakinya.
c. Rentang gerak fungsional
Berguna untuk memperkuat otot-otot dan sendi dengan melakukan aktivitas yang diperlukan.
2.1.5 Faktor-Faktor yang Mempengaruhi Mobilisasi Dini
Mobilisasi dini dapat dipengaruhi oleh beberapa faktor, (Potter & Perry, 2006) mengemukakan faktor-faktor yang dapat mempengaruhi mobilisasi dini adalah sebagai berikut :
a. Faktor fisiologis
Frekuensi penyakit atau operasi dalam 12 bulan terakhir, tipe penyakit, status kardiopulmonar, status muskuloskletal, pola tidur, keberadaan nyeri, frekuensi aktivitas dan kelainan hasil laboratorium.
b. Faktor emosional
c. Faktor perkembangan
Faktor perkembangan yang mempengaruhi mobilisasi adalah usia, jenis kelamin, kehamilan, perubahan masa otot karena perubahan perkembangan dan perubahan sistem skeletal.
2.2 Pemulihan peristaltik usus
Pembedahan dengan anestesi umum akan melumpuhkan semua fungsi tubuh antara lain saluran pencernaan, yang disebut illeus pasca bedah. Illeus
menyebabkan gangguan peristaltik hingga makanan yang seharusnya didorong ke bawah akan berhenti akibatnya usus meregang dan makanan itu dimuntahkan.
Illeus segera sembuh dan usus mulai berjalan kembali tergantung jenis dan lamanya operasi (Bahar, 2012).
Pengkajian dan manajemen pada sistem gastrointestinal pasca pembedahan adalah penting karena sistem gastrointestinal yang bermasalah akan menimbulkan ketidaknyamanan dan komplikasi bagi pasien. Disfungsi gastrointestinal seperti distensi pasca operasi, penurunan peristaltik dan pengerasan feses dapat dicegah dengan meningkatkan hidrasi dan aktivitas yang adekuat (Smeltzer & Bare, 2001). Teori lain menurut Mochtar (1998) menyebutkan bahwa dengan bergerak akan merangsang peristaltik usus kembali normal. Aktifitas juga akan membantu mempercapat organ-organ tubuh bekerja seperti semula.
gerak peristaltik telah kembali. Suara denting tinggi disertai oleh distensi perut menunjukkan bahwa usus tidak berfungsi dengan baik. Tanyakan apakah pasien telah flatus (membuang gas) yang menandakan bahwa fungsi usus telah normal kembali (Potter & Perry, 2010).
Mobilisasi pasca operasi dapat mempercepat fungsi peristaltik usus. Hal ini didasarkan pada struktur anatomi kolon di mana gelembung udara bergerak dari bagian kanan bawah ke atas menuju fleksus hepatik, mengarah ke fleksus spleen kiri dan turun kebagian kiri bawah menuju rektum. Mobilisasi dini yang dilakukan yaitu latihan di tempat tidur, berpindah ke tempat tidur lainnya dapat merangsang peristaltik dan kelancaran flatus (Doenges et al, (2000 dalam Kiik, 2012).
Dampak mobilisasi terhadap sistem gastrointestinal yaitu adanya gerakan peristaltik usus sehingga dapat memudahkan terjadinya flatus, mencegah distensi abdomen dan nyeri akibat adanya gas dalam abdomen (Smeltzer & Bare, 2001). Di samping itu juga mencegah konstipasi serta mencegah illeus paralitik.
2.3 Konsep Pembedahan 2.3.1 Definisi Pembedahan
Pembedahan adalah penyembuhan penyakit dengan jalan memotong, mengiris anggota tubuh yang sakit. Pembedahan dilakukan dengan anestesi, individu dengan masalah kesehatan yang memerlukan intervensi pembedahan mencakup pula pemberian anestesi atau pembiusan yang meliputi anestesi general, regional atau lokal (Smeltzer & Bare, 2001). Proses pembedahan memerlukan perawatan perioperatif yang terdiri dari pra-operasi, intra-operasi, pasca-operasi sehingga dapat memberi kenyamanan pada pasien setelah operasi dan tidak terjadi infeksi nosokomial.
2.3.2 Jenis Pembedahan
Pembedahan dibagi menjadi 3 macam menurut Potter & Perry (2005), yaitu pembedahan menurut keseriusan, pembedahan menurut urgensinya dan pembedahan menurut tujuannya.
a. Klasifikasi pembedahan menurut keseriusannya adalah sebagai berikut: 1). Mayor
Melibatkan rekonstruksi atau perubahan yang luas pada bagian tubuh, menimbulkan risiko yang tinggi bagi kesehatan.
Contoh: reseksi kolon, pengangkatan laring, reseksi lobus paru. 2). Minor
Melibatkan perubahan yang kecil pada bagian tubuh, sering dilakukan untuk memperbaiki deformitas, mengandung risiko yang lebih rendah bila dibandingkan sengan prosedur mayor.
b. Pembedahan menurut urgensi dibagi menjadi: 1). Elektif
Dilakukan berdasarkan pada pilihan klien, tidak penting dan mungkin tidak dibutuhkan untuk kesehatan.
Contoh: perbaikan hernia, rekonstruksi payudara. 2). Gawat
Perlu untuk kesehatan klien, dapat mencegah timbulnya mmasalah tambahan (mis, destruksi jaringan atau fungsi organ yang terganggu), tidak harus selalu bersifat darurat.
Contoh: eksisi tumor ganas, pengangkatan batu kantung empedu. 3). Darurat
Harus dilakukan segera untuk menyelamatkan jiwa atau mempertahankan fungsi bagian tubuh.
Contoh: memperbaiki perforasi appendiks, mengontrol perdarahan internal, memperbaiki amputasi traumatik.
c. Klasifikasi pembedahan berdasarkan tujuan yaitu: 1). Diagnostik
Bedah ekplorasi untuk memperkuat diagnosis dokter, termasuk pengangkatan jaringan untuk pemeriksaan diagnostik lebih lanjut. Contoh: laparotomi eksplorasi (insisi rongga peritoneal untuk menginspeksi organ abdomen), biopsi massa payudara. 2). Ablatif
3). Paliatif
Menghilangkan atau mengurangi intensitas gejala penyakit, tidak akan menyembuhkan penyakit.
Contoh: kolostomi, debridemen jaringan nekrotik. 4). Rekonstruksi
Mengembalikan fungsi atau penampilan jaringan yang mengalami trauma atau malfungsi.
Contoh: fiksasi internal pada fraktur, perbaikan jaringan parut. 5). Transpalantasi
Dilakukan untuk mengganti organ atau struktur yang mengalami malfungsi.
Contoh: transplantasi ginjal, kornea atau hati. 6). Konstruksif
Mengembalikan fungsi yang hilang atau berkurang akibat anomali kongenital.
Contoh: memperbaiki bibir sumbing, penutupan defek katup atrium jantung.
2.4 Konsep Anestesi Umum 2.4.1 Definisi Anestesi Umum
yang dilakukan dengan memblok pusat kesadaran otak untuk menghilangkan kesadaran, menimbulkan relaksasi dan hilangnya rasa. Metode pemberian anestesi general adalah dengan inhalasi dan intravena. Semua zat anestesi general menghambat susunan saraf secara bertahap, mula-mula fungsi yang kompleks akan dihambat dan yang paling akhir adalah medula oblongata yang mengandung pusat vasomotor dan pusat pernapasan yang vital.
2.4.2 Tahapan Anestesi Umum
Tahapan anestesi umum menurut Smeltzer & Bare (2001) dibagi menjadi 4 tahap, yaitu:
a. Tahap I (anestesi awal)
Pasien menghirup campuran anestetik, hangat, pening, dan perasaan terpisah dari lingkungan dirasakan oleh pasien. Pasien dapat mendengar bunyi deringan, auman, atau dengungan di telinganya dan meski sadar, ia sadar bahwa ia sudah tidak mampu lagi untuk menggerakkan ekstremitasnya dengan mudah.
b. Tahap II (excitement)
Pada fase ini ditandai dengan gerakan melawan, berteriak, berbicara, bernyayi, tertawa, atau bahkan menangis. Pupil berdilatasi tetapi berkontraksi jika dipanjankan terhadap cahaya, frekuensi nadi cepat dan pernapasan tidak teratur.
c. Tahap III (anestesi bedah)
berkontraksi ketika dipajan terhadap cahaya. Pernapasan teratur, frekuensi dan nadi normal dan kulit berwarna merah muda dan kemerahan.
d. Tahap IV (takarlajak)
Pada tahap ini pernapasan menjadi dangkal, nadi lemah dan cepat, pupil menjadi melebar dan tidak berkontraksi saat terpajan cahaya. Pasien mengalami sianosis kecuali pertolongan pertama tidak segera dilakukan. Jika tahap ini terjadi, anestesi harus segera dihentikan dan dibutuhkan dukungan respiratori dan sirkulasi untuk mencegah kematian.
2.4.3 Teknik Anestesi Umum
Teknik anestesi umum di dunia kedokteran dapat dilakukan dengan 2 cara menurut Boulton & Blogg (1994), yaitu:
a. Parenteral
Obat anestesi masuk ke dalam darah dengan cara suntikan IV atau IM untuk selanjutnya dibawa darah ke otak dan menimbulkan keadaan narkose. Obat anestesi yang sering digunakan adalah:
1). Tiopental
Penggunaannya untuk induksi, selanjutnya diteruskan dengan inhalasi. Dosis dan kecepatan suntikan tiopental akan menyebabkan pasien berada dalam keadaan sedasi, hipnosis, anestesi atau depresi napas. Tiopental menurunkan aliran darah ke otak, tekanan likutor, tekanan intrakranial dan diduga dapat melindungi otak akibat kekurangan oksigen. Tiopental di dalam darah 70% diikat oleh albumin, sisanya 30% dalam bentuk bebas, sehingga pada pasien dengan albumin rendah dosis harus dikurangi. Tiopental dapat diberikan secara kontinu pada kasus tertentu di unit perawatan intensif, tetapi jarang digunakan untuk anestesi intravena lokal. Cara pemberian larutan tiopental 2,5% dimasukkan secara IV pelan-pelan 4-8 cc sampai penderita tidur, pernapasan menjadi lambat dan dalam. Apabila penderita dicubit tidak bereaksi maka operasi dapat dimulai. Selanjutnya suntikan dapat ditambah secukupnya apabila perlu sampai 1 gram. Tiopental dengan dosis menengah memiliki efek pemulihan lebih cepat karena obat mengalami redistribusi di dalam tubuh namun untuk metabolisme nya berlangsung lambat dan efek sedatif dapat bertahan sampai 24 jam.
2). Propofol
sehingga beberapa detik sebelumnya dapat diberikan lidokain 1-2 mg/kg intravena. Dosis bolus untuk induksi 2-2,5 mg/kg, dosis rumatan untuk anestesi intravena total 4-13 mg/kg per jam atau 100-200 mg/kgbb/menit dengan syringe pump dan dosis sedasi untuk perawatan intensif 0,2 mg/kg atau 25-50 mg/kgbb/menit syringe pump. Propofol menjadi obat pilihan induksi anestesi, khususnya untuk mempercepat pemulihan pasien. Kecepatan onset sama dengan barbiturat intravena, masa pemulihan lebih cepat dan pasie dapat pulang lebih cepat untuk segera berobat jalan . Kelebihan lainnya pasien merasa lebih nyaman setelah pemberian propofol pada periode pasca bedah dibandikan anestesi intravena lainnya. Mual dan muntah pasca bedah lebih jarang karena propofol memiliki efek anti muntah
3). Opioid
b. Inhalasi
Anestesi dengan menggunakan gas atau cairan anestesi yang mudah menguap sebagai zat anestesi melalui udara pernapasan. Obat anestesi dihirup bersama udara pernapasan ke dalam paru-paru, masuk ke darah dan sampai di jaringan otak mengakibatkan narkose. Hampir semua anestesi mengakibatkan sejumlah efek samping misalnya, menekan pernapasan, paling kecil pada N2O, eter dan trikloretikan, mengurangi kontraksi jantung, merusak hati, merusak ginjal (Boulton & Blogg, 1994). Obat-obat yang dipakai dalam anestesi inhalasi menurut Majid et al, (2011)adalah:
1). Nitrogen Monoksida (NO)
Nirogen monoksida merupakan gas yang tidak berwarna, tidak berbau, tidak berasa, dan lebih berat daripada udara. Gas ini tidak mudah terbakar, tetapi bila dikombinasikan dengan zat anestesi yang mudah terbakar akan memudahkan terjadinya ledakan misalnya, campuran eter dan N2O. Nitrogen monoksida sukar larut dalam darah. Relaksasi otot kurang baik sehingga untuk mendapatkan relaksasi yang cukup, sering ditambahkan obat pelumpuh otot.
2). Eter (dietileter)
sudah terbuka beberapa hari sebaiknya tidak digunakan lagi. Eter merupakan anestesi yang sangat kuat. Kadar 10-15 mg dalam darah arteri sudah terjadi analgesia tetapi pasien masih sadar. Eter pada kadar tinggi dan sedang menimbulkan relaksasi otot dan hambatan neuromuskular yang tidak dapat dilawan oleh neostigmin. Zat ini meningkatkan hambatan neuromuskular oleh antibiotik seperti neomisin, streptomisin, polikmiksin, dan kanalmisin. Eter menyebabkan iritasi saluran napas dan merangsang sekresi kelenjar bronkus. Eter menekan kontraktilitas jantung.
3). Induksi halotan
Induksi halotan memerlukan gas pendorong O2 campuran N2O dan O2. Induksi dimulai dengan aliran O2 > 4 ltr/mnt atau campuran N2O:O2 = 3:1. Aliran > 4 ltr/mnt. Kalau pasien batuk konsentrasi halotan diturunkan untuk kemudian kalau sudah tenang dinaikan lagi sampai konsentrasi yang diperlukan.
4). Induksi sevofluran
2.4.4 Pengaruh Anestesi Umum pada tubuh
Pengaruh anestesi umum pada tubuh menurut Katzung & Berkowitz (2001) antara lain:
a. Pernapasan
Pasien dengan keadaan tidak sadar dapat terjadi gangguan pernapasan dan peredaran darah. Bila hal ini terjadi pada waktu anestesi maka pertolongan resusitasi harus segera diberikan untuk mencegah kematian. Obat anestesi inhalasi menekan fungsi mukosilia saluran pernapasan menyebabkan hipersekresi ludah dan lendir sehingga terjadi penimbunan mukus di jalan napas.
b. Kardiovaskuler
Keadaan anestesi, jantung dapat berhenti secara tiba-tiba. Jantung dapat berhenti disebabkan oleh karena pemberian obat yang berlebihan, mekanisme reflek nervus yang terganggu, perubahan keseimbangan elektrolit dalam darah, hipoksia dan anoksia, katekolamin darah berlebihan, keracunan obat, emboli udara dan penyakit jantung. Perubahan tahanan vaskuler sistemik (misalnya peningkatan aliran darah serebral) menyebabkan penurunan curah jantung.
c. Gastrointestinal
Bahar (2012) pengaruh lain anestesi umum terhadap sistem gastrointestinal adalah dapat melumpuhkan fungsi saluran pencernaan, yang disebut illeus pasca bedah. Illeus menyebabkan gangguan peristaltik hingga makanan yang seharusnya didorong ke bawah akan berhenti akibatnya usus meregang dan makananitu dimuntahkan. Illeus segera sembuh dan usus mulai berjalan kembali tergantung jenis dan lamanya operasi.
d. Ginjal
Anestesi menyebabkan penurunan aliran darah ke ginjal yang dapat menurunkan filtrasi glomerulus sehingga diuresis juga menurun.
e. Perdarahan
KERANGKA PENELITIAN
3.1 Kerangka Penelitian
Kerangka penelitian ini bertujuan untuk mengidentifikasi pengaruh mobilisasi dini terhadap pemulihan peristaltik usus pasca pembedahan dengan anestesi umum di RS Haji Medan.
Berdasarkan penjelasan di atas, maka kerangka penelitian dapat dilihat pada skema di bawah ini:
METODE PENELITIAN
4.1 Desain Penelitian
Desain yang digunakan dalam penelitian ini adalah quasi eksperimen dengan pre-test and post-test untuk mengidentifikasi pengaruh mobilisasi dini terhadap pemulihan peristaltik usus pasca pembedahan dengan anestesi umum. Penelitian ini mengggunakan dua kelompok yaitu, kelompok kontrol dan kelompok eksperimen (Notoatmojo, 2010).
4.2 Populasi dan Sampel 4.2.1. Populasi
Populasi dalam penelitian ini adalah semua pasien pasca pembedahan dengan anestesi umum di RS Haji Medan. Data kunjungan bulan Juli-September 2014 sebanyak 118 orang.
4.2.2 Sampel
Pada penelitian ini pengambilan sampel dilakukan dengan menggunakan teknik purposive sampling, yaitu suatu teknik penetapan sampel dengan pertimbangan tertentu yang dibuat oleh peneliti sendiri, berdasarkan ciri atau sifat-sifat populasi yang sudah diketahui (Notoatmojo, 2010).
Kriteria inklusi sampel untuk penelitian ini adalah :
a. Pasien pasca pembedahan dengan anestesi general b. Berumur antara 17-65 tahun
c. Pasien pasca pembedahan tanpa komplikasi d. Bersedia menjadi responden penelitian. Kriteria ekslusi sampel pada penelitian adalah :
a. Tidak mampu berkomunikasi dengan baik
b. Tidak bersedia menjadi responden dalam penelitian.
c. Memiliki penyakit penyulit (komplikasi)
Penentuan besar sampel dilakukan menggunakan rumus Arikunto (2006). Rumus yang digunakan dalam pengambilan sampel pada penelitian ini adalah:
Keterangan: n: besar sampel N: besar populasi
Rumus tersebut berdasarkan pernyataan jika jumlah subjek kurang dari 100, maka lebih baik diambil semua, sedangkan jika jumlah subjeknya lebih besar dapat diambil antara 10-20% (Arikunto, 2006). Penghitungan sampel dengan menggunakan rumus tersebut adalah:
n= 10% x N n= 0,1 x 118
n= 11,8 (dibulatkan 12)
Maka pada penelitian jumlah sampel yang digunakan berjumlah 12 orang untuk kelompok intervensi dan 12 orang untuk kelompok kontrol. Pemilihan kelompok intervensi dan kontrol berdasarkan nomor ganjil dan genap pada nomor responden. Kelompok intervensi dipilih jika nomor responden genap dan jika nomor responden ganjil maka dipilih menjadi kelompok kontrol.
4.3 Tempat Penelitian
4.4 Waktu Penelitian
Pengumpulan data dilakukan pada bulan 5 Maret-6 April 2015 di RS Haji Medan.
4.5 Pertimbangan Etik
4.6 Instrumen Penelitian 4.6.1 Data demografi
Data demografi meliputi nomor responden, usia, jenis kelamin, jenis operasi dan dosis anestesi . Data demografi ini berguna untuk mengetahui latar belakang dari responden yang bisa berpengaruh terhadap penelitian ini.
4.6.2 Lembar prosedur pelaksanaan mobilisasi dini
Lembar prosedur mobilisasi dini pasca pembedahan dengan anestesi umum sesuai dengan teori tahap-tahap mobilisasi pada pasien pasca bedah Cetrione (2009).
4.6.3 Lembar pengukuran peristaltik usus
Lembar prosedur pengukuran peristaltik usus sesuai panduan dalam Buku Ajar Praktik Keperawatan Klinis Kozier Erb (2009).
4.6.4 Lembar observasi pemulihan peristaltik usus pre dan post intervensi Hasil pengukuran pemulihan peristaltik usus pre dan post intervensi disajikan dalam bentuk lembar observasi pada masing-masing kelompok dengan skala x/menit. Observasi dilakukan sebanyak 3 kali yaitu, pertama 6-8 jam setelah mobilisasi selama 45 menit, kedua 12-24 jam setelah mobilisasi selama 15 menit dan ketiga pada hari kedua pasca operasi setelah 15 menit melakukan mobilisasi.
4.7 Alat dan Bahan
4.8 Prosedur Pengumpulan Data
Prosedur pengumpulan data penelitian ini dilakukan dengan langkah-langkah sebagai berikut :
4.8.1 Peneliti mengajukan permohonan kepada Fakultas keperawatan Universitas Sumatera Utara untuk mendapatkan persetujuan penelitian. 4.8.2 Peneliti memberikan surat izin penelitian kepada Direktur RS Haji Medan. Setelah mendapatkan izin peneliti dapat memulai penelitian.
4.8.3 Menjelaskan tujuan, manfaat, prosedur pengumpulan data kepada calon responden 1 hari sebelum mobilisasi dilakukan.
4.8.4 Mengelompokkan responden ke dalam dua kelompok, yaitu 12 orang kelompok intervensi dan 12 orang kelompok kontrol.
4.8.5 Memberikan informed consent kepada kedua kelompok responden.
4.8.6 Menjelaskan jadwal mobilisasi pada kelompok intervensi dan pada kelompok kontrol tidak dilakukan mobilisasi.
4.8.7 Mengisi kuesioner data demografi responden dengan melakukan wawancara pada responden.
4.8.8 Melakukan pre-test sebelum melatih mobilisasi 6-8 jam pasca pembedahan dengan menghitung peristaltik usus pada kelompok intervensi dan kelompok kontrol.
kanan selama 15 menit sedangkan pada kelompok kontrol tidak dilakukan mobilisasi. Kemudian melakukan post-test dengan menilai bunyi peristaltik pada kedua kelompok.
4.8.10 Melakukan mobilisasi pada 12-24 jam berikutnya dengan pasien diperbolehkan untuk duduk baik bersandar atau tidak dan fase selanjutnya duduk diatas tempat tidur dengan kaki dijatuhkan sambil digerak-gerakkan selama 15 menit. Kemudian melakukan post-test dengan menilai bunyi peristaltik pada kedua kelompok.
4.8.11 Pada hari kedua pasca operasi, pasien yang dirawat di kamar atau bangsal sudah tidak ada hambatan fisik untuk berjalan, pasien sudah bisa berdiri dan berjalan di sekitar kamar atau keluar kamar, misalnya ke toilet atau kamar mandi sendiri. Pasien harus diusahakan untuk kembali ke aktivitas biasa sesegera mungkin, hal ini perlu dilakukan sedini mungkin pada pasien pasca operasi untuk mengembalikan fungsi pasien kembali normal. Kemudian melakukan post- test dengan menilai bunyi peristaltik pada kedua kelompok.
4.8.12 Setelah keompok intervensi selesai melakukan mobilisasi kontrol diberikan pengarahan dan diajarkan melakukan mobilisasi dini seperti yang dilakukan pada kelompok intervensi.
4.9 Analisa Data
Setelah semua data terkumpul, maka peneliti melakukan analisa data melalui beberapa tahap, pertama editing yaitu memeriksa kelengkapan data responden serta memastikan semua jawaban sudah diisi. Tahap kedua coding
yaitu memberikan kode atau angka tertentu pada kuesioner untuk memudahkan peneliti dalam memasukkan data ke dalam komputer (entry). Setelah itu melakukan tabulasi dan analisa data dengan menggunakan bantuan program yang disesuaikan dengan langkah – langkah sebagai berikut :
4.9.1 Univariat
Data responden yaitu data demografi, frekuensi peristaltik usus sebelum dan sesudah mobilisasi dini dan rata-rata peningkatan frekuensi peristaltik usus. 4.9.2 Bivariat
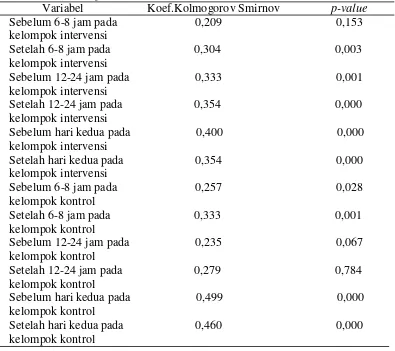
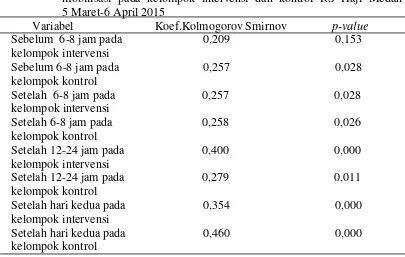
Analisa bivariat dalam penelitian ini menggunakan 2 uji statistik, namun sebelum dilakukan uji statistik terlebih dahulu dilakukan uji normalitas untuk mengetahui data berdistribusi normal atau tidak. Uji normalitas pada penelitian ini menggunakan uji Kolmogorov Smirnov. Hasil uji normalitas pertama yaitu sebelum dan sesudah pada kelompok intervensi dan kontrol serta kedua sebelum dan sesudah antara kelompok intervensi dan kontrol didapatkan hasil data berdistribusi tidak normal (p<0,05). Hasil uji normalitas tersebut menunjukkan bahwa 2 uji statistik yang digunakan adalah non-parametrik, pertama uji
peristaltik usus antara kedua kelompok sebelum dan setelah mobilisasi dini. Taraf
signifikan 95% (α = 0,05). Pedoman dalam menerima hipotesis: apabila nilai
HASIL PENELITIAN DAN PEMBAHASAN
Bab ini menguraikan hasil penelitian tentang pengaruh mobilisasi dini terhadap pemulihan peristaltik usus pasca pembedahan dengan anestesi general yang dilakukan di RS Haji Medan.
5.1 Hasil Penelitian
Penelitian ini telah dilaksanakan mulai tanggal 6 Maret-5 April 2015. Penelitian ini melibatkan sejumlah 24 orang responden yang dibagi menjadi 2 kelompok, yaitu 12 orang kelompok intervensi dan 12 orang kelompok kontrol. Kelompok intervensi diberikan mobilisasi dini dalam 3 tahap, pertama 6-8 jam pasca pembedahan selama 45 menit, kedua 12-24 jam pasca pembedahan selama 15menit dan ketiga pada hari kedua selama 15menit sedangkan kelompok kontrol tidak diberikan mobilisasi dini.
5.1.1 Karakteristik Demografi Respnden
sebanyak 7 orang (58,3%). Propofol adalah anestesi umum mayoritas pada kelompok intervensi dan kontrol yaitu sebanyak 6 kali (50%).
Tabel 5.2 Distribusi frekuensi peristaltik usus sebelum mobilisasi pada kelompok
5.1.3 Distribusi Frekuensi Peristaltik Usus Setelah Mobilisasi pada Kelompok Intervensi dan Kontrol
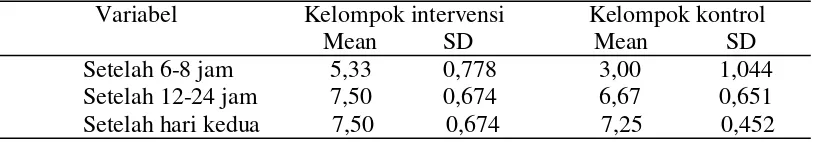
Tabel 5.3 menggambarkan bahwa pengukuran peristaltik usus setelah mobilisasi 6-8 jam pasca pembedahan pada kelompok intervensi adalah 5,33 (SD=0,778) dan kelompok kontrol 3,00 (SD=1,044). Pengukuran setelah
mobilisasi 12-24 jam pada kelompok intervensi 7,50 (SD=0,674) dan kelompok kontrol 6,67 (SD=0,651). Pengukuran setelah hari kedua didapatkan hasil pada kelompok intervensi 7,50 (SD=0,674) dan kelompok kontrol 7,25 (SD=0,452). Tabel 5.3 Distribusi frekuensi peristaltik usus setelah mobilisasi pada kelompok intervensi dan kontrol RS Haji Medan 5 Maret-6 April 2015
peristaltik usus 6,03x/menit (95% CI: 5,53 – 6,53), dengan standar deviasi 1,483. Frekuensi terendah yaitu 3x/menit dan tertinggi 8x/menit.
Tabel 5.4 Distribusi rata-rata peningkatan frekuensi peristaltik usus setelah dilakukan mobilisasi pada kelompok intervensi dan kontrol
5.1.5 Distribusi Uji Normalitas perbedaan peristaltik usus sebelum dan setelah mobilisasi pada kelompok intervensi dan kontrol
Tabel 5.5 menggambarkan bahwa hasil uji normalitas sebelum dan sesudah mobilisasi 6-8 jam, 12-24 jam dan hari kedua pada kelompok intervensi dan kontrol berditribusi tidak normal. Hal ini dapat dilihat dari nilai p-value yang nilai nya lebih kecil dari nilai probabilitas (p<0,05). Hal ini berimplikasi dengan variabel penelitian sehingga lebih lanjut digunakan uji wilcoxon.
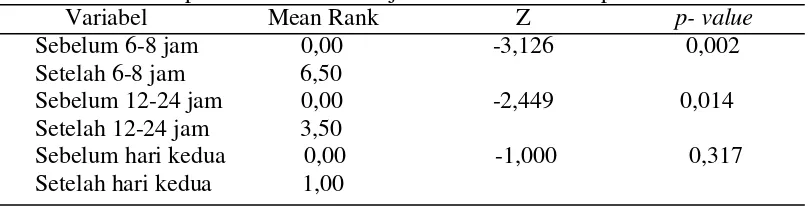
5.1.6 Perbedaan Peristaltik Usus Sebelum dan Setelah Mobilisasi pada Kelompok Intervensi
Tabel 5.6 Perbedaan peristaltik usus sebelum dan setelah mobilisasi pada kelompok intervensi RS Haji Medan 5 Maret-6 April 2015
Variabel Mean Rank Z p- value
Sebelum 6-8 jam 0,00 -3,126 0,002 Setelah 6-8 jam 6,50
Sebelum12-24 jam 0,00 -2,449 0,014 Setelah 12-24 jam 3,50
Sebelum hari kedua 0,00 -1,000 0,317 Setelah hari kedua 1,00
5.1.7 Perbedaan Peristaltik Usus Sebelum dan Setelah Mobilisasi pada Kelompok Kontrol
Tabel 5.7 Perbedaan peristaltik usus sebelum dan setelah mobilisasi pada
Tabel 5.8 Uji normalitas perbandingan peristaltik usus sebelum dan setelah mobilisasi pada kelompok intervensi dan kontrol RS Haji Medan kelompok intervensi dan kontrol berditribusi tidak normal. Hal ini dapat dilihat dari nilai p-value yang nilai nya lebih kecil dari nilai probabilitas (p<0,05). Hal ini berimplikasi dengan variabel penelitian sehingga lebih lanjut digunakan uji
5.1.9 Perbandingan Peristaltik Usus Sebelum dan Setelah Mobilisasi pada Kelompok Intervensi dan Kontrol
Tabel 5.9 menggambarkan pada kelompok intervensi, nilai mean rank=12,75 sedangkan kelompok kontrol mean rank=11,18. Hasil uji statistik didapatkan nilai Z= -0,593 dan p=0,553, maka dapat disimpulkan bahwa tidak ada perbedaan yang signifikan terhadap frekuensi peristaltik usus pada kelompok intervensi dan kontrol sebelum mobilisasi dini. Nilai mean rank setelah 6-8 jam pada kelompok intervensi adalah 16,50 dan kelompok kontrol 8,50. Hasil uji statistik didapatkan nilai Z= -2,918 dan p=0,004, maka dapat disimpulkan bahwa ada perbedaan yang signifikan terhadap frekuensi peristaltik usus pada kelompok intervensi dan kontrol setelah mobilisasi dini.
Tabel 5.9 Perbandingan peristaltik usus sebelum dan setelah mobilisasi pada
Penelitian ini membahas 2 variabel yaitu, mobilisasi dini dan pemulihan peristaltik usus.
5.2.1 Pengukuran Peristaltik Usus Sebelum Mobilisasi pada Kelompok Intervensi dan Kontrol
dilakukan operasi laparatomi akan diberikan anastesi umum yang menyebabkan pergerakan kolon yang normal menurun dengan penghambatan stimulus parasimpatik pada otot kolon. Hal tersebut sejalan dengan pendapat Black & Matassarin (1993) menyatakan bahwa efek anestesi sampai 24 jam setelah pembedahan mempengaruhi kerja sistem saraf pusat sehingga peristaltik usus menjadi lambat, konstipasi dan sulit flatus.
Pengukuran peristaltik sebelum mobilisasi 12-24 jam dan hari kedua pada kelompok intervensi dan kontrol adalah normal namun nilai peristaltik usus kelompok intervensi lebih tinggi dibandingkan kelompok kontrol. Hal tersebut sejalan dengan pendapat Potter & Perry (2010) yang menyatakan bahwa pembedahan yang langsung melibatkan intestinal dapat menyebabkan penghentian pergerakan intestinal sementara, namun kondisi tersebut berakhir 24-48 jam setelah pembedahan itu dilakukan.
5.2.2 Pengukuran Peristaltik Usus Setelah Mobilisasi pada Kelompok Intervensi dan Kontrol
tersebut sesuai dengan pendapat Syam (2005) bahwa pemberian mobilisasi dini secara teratur pada pasien pasca bedah laparatomi di samping meningkatkan sirkulasi juga dapat merangsang kontraksi otot-otot abdomen pada dinding abdomen serta otot polos pada usus.
Setelah mobilisasi 12-24 jam dan hari kedua didapatkan rata-rata frekuensi peristaltik usus kelompok intervensi dan kontrol adalah normal. Hasil penelitian diketahui bahwa pada kelompok intervensi dan kontrol tidak terjadi peningkatan yang signifikan terhadap frekuensi peristaltik usus walaupun kelompok intervensi telah diberikan mobilisasi. Pendapat tersebut didukung oleh penelitian yang dilakukan Kiik (2013) bahwa mobilisasi pada 4 jam kedua lebih efektif dibandingkan 4 jam pertama dan ketiga terhadap pemulihan peristaltik usus pada pasien pasca operasi abdomen di BP RSUD Labuang Baji Makassar.
5.2.3 Rata-rata Peningkatan Frekuensi Peristaltik Usus setelah Dilakukan Mobilisasi pada Kelompok Intervensi dan Kontrol
dini menurunkan komplikasi dan merangsang tonus otot serta memperbaiki eliminasi usus sehingga pasien lebih cepat flatus.
5.2.4 Perbedaan Peristaltik Usus Sebelum dan Setelah Mobilisasi pada Kelompok Intervensi
Hasil uji wilcoxon terhadap peristaltik usus sebelum dan setelah mobilisasi 6-8 jam menunjukkan ada perbedaan yang signifikan. Hasil penelitian tersebut sejalan dengan penelitian Ajidah (2014) bahwa pasien post laparotomi dengan latihan mobilisasi peristaltik usus nya rata-rata pulih (100% n=15). Hal tersebut didukung juga oleh Hamilton (1995) bahwa mobilisasi dini salah satu hal yang penting dilakukan pasca operasi karena dapat memperlancar peredaran darah, mencegah komplikasi pasca operasi, mencegah kontraktur dan mempercepat penyembuhan luka.
5.2.5 Perbedaan Peristaltik Usus Sebelum dan Setelah Mobilisasi pada Kelompok Kontrol
Hasil uji wilcoxon terhadap peristaltik usus sebelum dan setelah mobilisasi 6-8 jam menunjukkan tidak ada perbedaan yang signifikan. Hasil penelitian didapatkan 7 orang dengan nilai selisih peristaltik usus 1 dan 4 diantaranya dikategorikan lansia dengan usia 57, 58, 59 dan 63 tahun. Hal tersebut berhubungan dengan teori Potter & Perry (2006) bahwa perubahan pada tahap perkembangan mempengaruhi status eliminasi terutama sistem gastrointestinal lansia sering mengalami perubahan sehingga merusak proses pencernaan dan eliminasi. Akibatnya gerakan peristaltik menjadi menurun dan melambatnya pengosongan esofagus.
5.2.6 Perbandingan Peristaltik Usus Sebelum dan Sesudah Mobilisasi antara Kelompok Intervensi dan Kontrol
daerah insisi menjadi lancar sehingga jaringan insisi yang mengalami cedera akan mendapatkan zat-zat esensial untuk penyembuhan seperti oksigen, asam amino, vitamin dan mineral.
KESIMPULAN DAN SARAN
Penelitian quasi eksperimen ini bertujuan untuk mengetahui pengaruh mobilisasi dini terhadap pemulihan peristaltik usus pasca pembedahan dengan anestesi general di RS Haji Medan. Proses pengumpulan data dilakukan selama 1 bulan dari Maret-April 2015. Pengumpulan data terbagi dalam tiga tahap, yaitu 6-8 jam, 12-24 jam dan hari kedua pasca pembedahan dan diawali dengan menghitung peristaltik usus pada kedua kelompok sebelum dan sesudah mobilisasi dengan stetoskop yang hasilnya dicatat dalam lembar observasi pemulihan peristaltik usus pre dan post test intervensi dengan skala x/menit. Pengolahan data dengan menggunakan program komputer dengan uji
Wilcoxon dan Mann-Whitney.
6.1 Kesimpulan
Berdasarkan hasil analisis statistik dapat disimpulkan bahwa:
- Kelompok intervensi dan kelompok kontrol sebelum mobilisasi 6-8 jam masih hipo peristaltik namun pada 12-24 jam dan hari kedua peristaltik usus kedua kelompok sudah normal kembali
- Kelompok Intervensi dan kelompok kontrol setelah mobilisasi 6-8 jam, 12-24 jam dan hari kedua memiliki rata-rata frekuensi yang berbeda dengan kelompok intervensi memiliki rata-rata frekuensi peristaltik usus lebih tinggi dibandingkan kelompok kontrol
- Terdapat perbedaan frekuensi peristaltik usus sebelum dan setelah mobilisasi dini 6,8 jam, 12-24 jam pada kelompok intervensi namun tidak ada perbedaan pada keelompok kontrol
- Ada pengaruh antara mobilisasi dini terhadap pemulihan peristaltik usus pada 6-8 dan 12-24 jam pasca pembedahan dengan anestesi general di RS Haji Medan. Tidak ada pengaruh antara mobilisasi dini terhadap pemulihan peristaltik usus pada hari kedua pasca pembedahan dengan anestesi general di RS Haji Medan. Berdasarkan hasil penelitian dapat dikatakan bahwa semakin cepat pasien dilakukan mobilisasi dini maka akan semakin cepat pemulihan peristaltik usus pada pasien pasca pembedahan dengan anestesi general.
6.2 Saran
Hasil penelitian ini diharapkan dapat memberi manfaat pada bidang pendidikan, pelayanan dan penelitian keperawatan. Adapun saran yang peneliti berikan adalah sebagai berikut:
6.2.1 Pendidikan Keperawatan
6.2.2 Pelayanan Keperawatan
Hasil penelitian ini memperoleh bukti bahwa latihan mobilisasi dini berpengaruh terhadap pemulihan peristaltik usus pasca pembedahan dengan anestesi umum sehingga mobilisasi dini ini dapat dijadikan salah satu pendkes kepada pasien pre-operatif dan prosedur mobilisasi dini dapat dijadikan SOP pasien post-operatif di rumah sakit Haji Medan.
6.2.3 Peneliti selanjutnya
Akhrita, Zetri. (2011). Pengaruh Mobilisasi Dini terhadap Pemulihan Kandung
Arikunto. (2006). Prosedur Penelitian: Suatu Pendekatan Praktek Edisi revisi VI. Jakarta: Rineka Cipta.
Boulton & Blogg. (1994). Anestesiologi. Jakarta: EGC.
Bulling, Dianne MC Goven., & Stokes. (1982). Medical Surgical Nursing.
Kasdu, D. ( 2003 ). Operasi Caesar Masalah dan Solusinya.Jakarta: Puspaswara. Katzung, B., & Berkowitz, B. (2001). Basic and Clinical Evaluation of New Drugs, in Basic and Clinical Pharmacology. Ed. 8t New York: McGraw-Hill.
Kiik, S. M. (2012). Early Mobilization Influence to Peristaltic’s Recovery Time
Intestine on Pasca’s Patient Hands out Abdomen at Icu BPRSUD Labuang Baji Makassar. Jurnal Kesehatan Volume 1 No.1 13-20. Dapat diakses di http://stikesmaranathakupang.ac.id/media/file/Jurnal.pdf dibuka pada tanggal 12 Oktober 2014.
Kozier, B. (2004). Fundamentals of Nursing : Concepts, Process, and Practice. Canada: Prentice-Hall.
Kozier & Erb. (2009). Buku Ajar Praktik Keperawatan Klinis. Jakarta: EGC. Majid, A. et al. (2011). Keperawatan Perioperatif. Edisi 1. Yogyakarta: Goysen Publishing.
Mochtar. (1998). Sinopsis Obsetri. Jakarta: EGC. Morison, M. J. (2004). Manajemen Luka. Jakarta: EGC.
Notoatmojo, S. (2010). Metodologi Penelitian Kesehatan. Jakarta: Rineka Cipta. Prayitno. (2011). Hubungan Ambulasi Dini terhadap Aktifasi Peristaltik Usus pada Pasien Post Operasi Fraktur Ekstremitas Bawah dengan Anestesi Umum di Ruang Mawar II RS. DR Moewar di Surakarta Tahun 2011. Dapat
diakses di
http://jurnal.stikeskusumahusada.ac.id/indeks.php/JK/article/download/59/ 104 dibuka pada tanggal 2 November 2014.
Lampiran 1 FORMULIR PERSETUJUAN MENJADI PESERTA PENELITIAN Pengaruh Mobilisasi Dini terhadap Pemulihan Peristaltik Usus Pasca
Pembedahan denganAnestesi Umum di RS Haji Medan Oleh
Desi Irnida Siregar NIM: 111101114
Saya adalah mahasiswi Fakultas Keperawatan Universitas Sumatera Utara Medan, ingin melakukan penelitian di RS Haji Medan dengan tujuan untuk mengetahui pengaruh mobilisasi dini terhadap pemulihan peristaltik usus pasca pembedahan dengan anestesi umum.
Penelitian ini salah satu kegiatan dalam menyelesaikan tugas skripsi di Fakultas Keperawatan USU Medan. Maka saya mengharapkan kesediaan Bapak/Ibu menjadi responden dalam penelitian ini. Informasi yang saya dapatkan ini hanya akan digunakan untuk pengembangan ilmu keperawatan dan tidak akan dipergunakan untuk maksud lain. Partisipasi Bapak/Ibu dalam penelitian ini bersifat bebas untuk menjadi responden penelitian atau menolak tanpa ada sanksi apapun. Jika Bapak/Ibu bersedia menjadi responden silahkan Bapak/Ibu menandatangani formulir persetujuan ini
No.Responden
Kuesioner Data Demografi
Jenis Kelamin : Laki-laki Perempuan Usia : . . . .tahun
Lampiran 2 PROSEDUR PELAKSANAAN MOBILISASI DINI PADA PASIEN PASCA
PEMBEDAHAN DENGAN ANESTESI UMUM 1. Definisi mobilisasi dini
Mobilisasi dini adalah kemampuan seseorang untuk bergerak bebas dari satu posisi ke posisi lain dan melakukan aktivitas hidup sehari-hari.
2. Tujuan mobilisasi dini
Membantu proses penyembuhan pasien pasca pembedahan untuk menghindari terjadinya infeksi, konstipasi (sembelit), serta kekakuan atau penegangan otot-otot di seluruh tubuh.
3. Persiapan sebelum mobilisasi a. Persiapan pasien
i. Ruangan yang tenang dan nyaman ii. Didampingi oleh suami atau keluarga b. Persiapan perawat
c. Alat
i. Tempat tidur yang nyaman ii. Bantal
4. Persiapan mobilisasi
Latihan dilakukan selama 45 menit
i. Pada 15 menit pertama setelah 6-8 jam pasca pembedahan pasien
diajarkan menggerakkan kaki dan tangan dengan ditekuk dan diluruskan sebanyak 5 kali pada masing-masing ektremitas.
ii. Pada 15 menit kedua setelah 6-8 jam pasca pembedahan pasien diajarkan mengkontraksikan otot-otot kaki dan tangan sebanyak 5 kali pada masing-masing ektremitas.
iii. Pada 15 menit ketiga setelah 6-8 jam pasca pembedahan pasien diajarkan miring ke kanan dan ke kiri.
b. Melakukan mobilisasi pada 12-24 jam berikutnya dengan pasien sudah diperbolehkan untuk duduk baik bersandar atau tidak dan fase selanjutnya duduk diatas tempat tidur dengan kaki dijatuhkan sambil digerak-gerakkan selama 15 menit.
c. Pada hari kedua pasca operasi, pasien yang dirawat di kamar atau bangsal sudah tidak ada hambatan fisik untuk berjalan, pasien sudah bisa berdiri dan berjalan di sekitar kamar atau keluar kamar, misalnya ke toilet atau kamar mandi sendiri. Pasien harus diusahakan untuk kembali ke aktivitas biasa sesegera mungkin, hal ini perlu dilakukan sedini mungkin pada pasien pasca operasi untuk mengembalikan fungsi pasien kembali normal.
PROSEDUR PENGUKURAN PERISTALTIK USUS Alat : Stetoskop
Persiapan :
1. Jelaskan kepada klien apa yang akan anda lakukan, mengapa hal ini perlu dilakukan dan bagaimana klien dapat bekerja sama. Diskusikan bagaimana hasilnya akan digunakan untuk rencana perawatan dan terapi selanjutnya. 2. Cuci tangan dan observasi prosedur pengendalian infeksi yang tepat. 3. Beri privasi klien
4. Tanyakan apakah klien mengalami nyeri abdomen, mual, muntah, diare, tanda dan gejala khusus (mis, heart burn, flatulensi atau sendawa).
5. Bantu klien mengambil posisi supinasi, dengan lengan diletakkan disamping secara nyaman. Letakkan bantal kecil di bawah lutut dan kepala untuk menurunkan ketegangan otot abdomen. Bagian perut yang dibuka hanya dari area garis dada hingga pubis untuk menghindari klien menggigil dan gemetar, yang akan meningkatkan ketegangan otot.
Prosedur pemeriksaan
1. Hangatkan tangan dan diafragma stetoskop. Tangan dan diafragma stetoskop yang dingin dapat menyebabkan kontraksi otot abdomen.
2. Gunakan diafragma lempeng datar. Suara usus memiliki frekuensi tinggi dan paling jelas didengar dengan diafragma lempeng datar. Cukup dengan memberikan sedikit tekanan pada stetoskop.
3. Tanyakan kapan terakhir kali klien makan. Setelah baru atau lama selesai makan, bising usus normalnya meningkat.
4. Letakkan diafragma lempeng datar stetoskop pada keempat kuadran abdomen di seluruh sisi auskultasi (Gambar 2).
Gambar 2. Auskultasi abdomen untuk memeriksa bising usus
5. Dengarkan bising usus aktif-suara deguk yang tidak teratur terjadi kira-kira setia 5-20 detik. Durasi satu bising usus dapat memiliki rentang kurang dari satu detik atau lebih dari beberapa detik.
keras) mis, setiap 3 detik disebut borborigmus. Tidak ada bising usus (tidak terdengar dalam 3-5 menit) menunjukkan berhentinya motilitas usus. Bising usus hipoaktif menunjukkan menurunnya motilitas dan biasanya karena manipulasi usus selama pembedahan, inflamasi, ileus paralisis, atau obstruksi usus lanjut. Bising usus hiperaktif menunjukkan peningkatan motilitas usus dan biasanya pada klien yang mengalami diare dan penggunaan laksatif.
LEMBAR OBSERVASI PEMULIHAN PERISTALTIK USUS PASCA PEMBEDAHAN DENGAN ANESTESI UMUM PADA PASIEN DENGAN MOBILISASI DINI (KELOMPOK INTERVENSI)
No Responden
Frekuensi Peristaltik Usus
Pre-test Post test
6-8jam pasca operasi
Pre-test Post test
12-24jam pasca operasi
Pre-test Post test
Hari kedua pasca operasi 1
LEMBAR OBSERVASI PEMULIHAN PERISTALTIK USUS PASCA PEMBEDAHAN DENGAN ANESTESI UMUM PADA PASIEN TANPA MOBILISASI DINI (KELOMPOK KONTROL)
Lampiran 6
Kelompok intervensi
Descriptives
Descriptive Statistics
N Minimum Maximum Mean Std. Deviation
Pre test 6-8jam 12 2 4 2,92 ,793
Pre test 12-24jam 12 6 8 7,00 ,603
Pre test hari kedua 12 7 9 7,42 ,669
Valid N (listwise) 12
Kelompok kontrol
Descriptives
Descriptive Statistics
N Minimum Maximum Mean Std. Deviation
Pre test 6-8jam 12 2 4 2,75 ,754
Pre test 12-24jam 12 5 8 6,50 ,798
Pre test hari kedua 12 7 8 7,17 ,389
Lampiran 7
Kelompok intervensi
Descriptives
Descriptive Statistics
N Minimum Maximum Mean Std. Deviation
Post test 6-8jam 12 4 6 5,33 ,778
Post test 12-24jam 12 7 9 7,50 ,674
Post test hari kedua 12 7 9 7,50 ,674
Valid N (listwise) 12
Kelompok kontrol
Descriptives
Descriptive Statistics
N Minimum Maximum Mean Std. Deviation
Post test 6-8jam 12 2 5 3,00 1,044
Post test 12-24jam 12 6 8 6,67 ,651
Post test hari kedua 12 7 8 7,25 ,452
Lampiran 9
Kelompok intervensi
Explore
Case Processing Summary
Cases
Valid Missing Total
N Percent N Percent N Percent
Pre test 6-8jam 12 100,0% 0 ,0% 12 100,0%
Post test 6-8jam 12 100,0% 0 ,0% 12 100,0%
Tests of Normality
Kolmogorov-Smirnov(a) Shapiro-Wilk
Statistic df Sig. Statistic Df Sig.
Pre test 6-8jam ,209 12 ,153 ,824 12 ,018
Post test 6-8jam ,304 12 ,003 ,777 12 ,005
Explore
Case Processing Summary
Cases
Valid Missing Total
N Percent N Percent N Percent
Pre test 12-24jam 12 100,0% 0 ,0% 12 100,0%
Post test 12-24jam 12 100,0% 0 ,0% 12 100,0%
Tests of Normality
Kolmogorov-Smirnov(a) Shapiro-Wilk
Statistic df Sig. Statistic Df Sig.
Pre test 12-24jam ,333 12 ,001 ,774 12 ,005
Post test 12-24jam ,354 12 ,000 ,732 12 ,002
Explore
Case Processing Summary
Cases
Valid Missing Total
N Percent N Percent N Percent
Pre test hari kedua 12 100,0% 0 ,0% 12 100,0%
Post test hari kedua 12 100,0% 0 ,0% 12 100,0%
Tests of Normality
Kolmogorov-Smirnov(a) Shapiro-Wilk
Statistic df Sig. Statistic df Sig.
Pre test hari kedua ,400 12 ,000 ,674 12 ,000
Post test hari kedua ,354 12 ,000 ,732 12 ,002
Kelompok kontrol
Explore
Case Processing Summary
Cases
Valid Missing Total
N Percent N Percent N Percent
Pre test 6-8jam 12 100,0% 0 ,0% 12 100,0%
Post test 6-8jam 12 100,0% 0 ,0% 12 100,0%
Tests of Normality
Kolmogorov-Smirnov(a) Shapiro-Wilk
Statistic df Sig. Statistic Df Sig.
Pre test 6-8jam ,257 12 ,028 ,807 12 ,011
Post test 6-8jam ,333 12 ,001 ,767 12 ,004
Explore
Case Processing Summary
Cases
Valid Missing Total
N Percent N Percent N Percent
Pre test 12-24jam 12 100,0% 0 ,0% 12 100,0%
Post test 12-24jam 12 100,0% 0 ,0% 12 100,0%
Tests of Normality
Kolmogorov-Smirnov(a) Shapiro-Wilk
Statistic df Sig. Statistic Df Sig.
Pre test 12-24jam ,235 12 ,067 ,886 12 ,106
Post test 12-24jam ,279 12 ,011 ,784 12 ,006
Explore
Case Processing Summary
Cases
Valid Missing Total
N Percent N Percent N Percent
Pre test hari kedua 12 100,0% 0 ,0% 12 100,0%
Post test hari kedua 12 100,0% 0 ,0% 12 100,0%
Tests of Normality
Kolmogorov-Smirnov(a) Shapiro-Wilk
Statistic df Sig. Statistic df Sig.
Pre test hari kedua ,499 12 ,000 ,465 12 ,000
Post test hari kedua ,460 12 ,000 ,552 12 ,000
Lampiran 10
Kelompok intervensi
Wilcoxon Signed Ranks Test
Ranks
N Mean Rank Sum of Ranks
Post test 6-8jam - Pre test 6-8jam
Negative Ranks 0(a) ,00 ,00
Positive Ranks 12(b) 6,50 78,00
Ties 0(c)
Total 12
a Post test 6-8jam < Pre test 6-8jam b Post test 6-8jam > Pre test 6-8jam c Post test 6-8jam = Pre test 6-8jam
Test Statistics(b)
Post test 6-8jam - Pre test 6-8jam
Z -3,126(a)
Asymp. Sig. (2-tailed) ,002