PENGARUH HIGIENE DAN SANITASI LINGKUNGAN TERHADAP KEJADIAN PENYAKIT TUBERKULOSIS PARU PADA WARGA
BINAAN PEMASYARAKATAN DI BLOK D RUMAH TAHANAN NEGARA KLAS I
MEDAN
T E S I S
Oleh
MASDALENA 097032061/IKM
PROGRAM STUDI S2 ILMU KESEHATAN MASYARAKAT FAKULTAS KESEHATAN MASYARAKAT
UNIVERSITAS SUMATERA UTARA MEDAN
PENGARUH HIGIENE DAN SANITASI LINGKUNGAN TERHADAP KEJADIAN PENYAKIT TUBERKULOSIS PARU PADA WARGA
BINAAN PEMASYARAKATAN DI BLOK D RUMAH TAHANAN NEGARA KLAS I
MEDAN
T E S I S
Diajukan Sebagai Salah Satu Syarat
untuk Memperoleh Gelar Magister Kesehatan (M.Kes) dalam Program Studi S2 Ilmu Kesehatan Masyarakat Minat Studi Administrasi Kesehatan Komunitas/Epidemiologi
pada Fakultas Kesehatan Masyarakat Universitas Sumatera Utara
Oleh
MASDALENA 097032061/IKM
PROGRAM STUDI S2 ILMU KESEHATAN MASYARAKAT FAKULTAS KESEHATAN MASYARAKAT
UNIVERSITAS SUMATERA UTARA MEDAN
Judul Tesis : PENGARUH HIGIENE DAN SANITASI LINGKUNGAN TERHADAP KEJADIAN PENYAKIT TUBERKULOSIS PARU PADA
WARGA BINAAN PEMASYARAKATAN DI BLOK D RUMAH TAHANAN NEGARA
KLAS I MEDAN Nama Mahasiswa : Masdalena Nomor Induk Mahasiswa : 097032061
Program Studi : S2 Ilmu Kesehatan Masyarakat
Minat Studi : Administrasi Kesehatan Komunitas/Epidemiologi
Menyetujui Komisi Pembimbing
(Dr. dr. Wirsal Hasan, M.P.H) (drh. Hiswani, M.Kes Ketua Anggota
)
Ketua Program Studi Dekan
(Prof. Dr. Dra. Ida Yustina, M.Si) (Dr. Drs. Surya Utama, M.S)
Telah diuji
Pada Tanggal : 9 Januari 2012
PANITIA PENGUJI TESIS
Ketua : Dr. dr. Wirsal Hasan, M.P.H Anggota : 1. drh. Hiswani, M.Kes
PERNYATAAN
PENGARUH HIGIENE DAN SANITASI LINGKUNGAN TERHADAP KEJADIAN PENYAKIT TUBERKULOSIS PARU PADA WARGA
BINAAN PEMASYARAKATAN DI BLOK D RUMAH TAHANAN NEGARA KLAS I
MEDAN
TESIS
Dengan ini saya menyatakan bahwa dalam tesis ini tidak terdapat karya yang pernah diajukan untuk memperoleh gelar kesarjanaan di suatu perguruan tinggi, dan sepanjang pengetahuan saya juga tidak terdapat karya atau pendapat yang pernah ditulis atau diterbitkan oleh orang lain, kecuali yang secara tertulis diacu dalam naskah ini dan disebutkan dalam daftar pustaka.
Medan, Januari 2012
ABSTRAK
Kasus tuberkulosis paru di Kota Medan tahun 2010 tercatat sebanyak 918 orang dengan prevalensi 45,9 per 100.000 penduduk. Berdasarkan survei pendahuluan di Rutan Klas I Medan tahun 2010 terdapat 59 orang Warga Binaan Pemasyarakatan (WBP) yang menderita tuberkulosis paru dan 14 orang di antaranya menderita tuberkulosis paru setelah menjadi WBP.
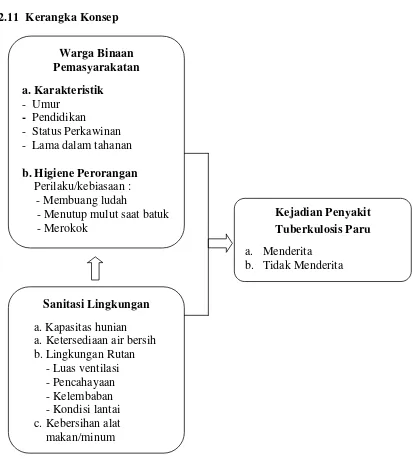
Tujuan penelitian ini untuk menganalisis pengaruh higiene dan sanitasi lingkungan terhadap kejadian penyakit tuberkulosis paru pada warga binaan pemasyarakatan di Blok D Rumah Tahanan Negara Klas I Medan. Jenis penelitian survei analitik dengan desain cross sectional. Penelitian ini dilaksanakan pada bulan Juni 2011- Januari 2012. Populasi penelitian adalah seluruh WBP di Blok D sebanyak 233 orang dan seluruhnya dijadikan sampel. Data diperoleh dengan wawancara menggunakan kuesioner dan observasi, dianalisis dengan uji regresi logistik berganda pada pengujian α = 5%.
Hasil penelitian menunjukkan bahwa variabel higiene per orangan (kebiasaan membuang ludah, batuk dan merokok), variabel sanitasi lingkungan (kapasitas hunian, ketersediaan air bersih, lingkungan Rutan dan kebersihan alat makan/minum) berpengaruh signifikan terhadap kejadian penyakit tuberkulosis paru. Kapasitas hunian WBP merupakan faktor risiko paling besar menyebabkan terjadinya penularan penyakit tuberkulosis paru (Rasio Prevalen = 11,928).
Disarankan kepada: (1) Manajemen Rutan Klas I Medan perlu segera mengimplementasikan strategi penanggulangan tuberkulosis pada Lapas/Rutan, khususnya deteksi dini melalui screening pada tahanan yang baru masuk serta pengobatan bagi penderita tuberkulosis paru, perlu membuat ruang tahanan khusus bagi penderita tuberkulosis paru sehingga terpisah dari tahanan yang lain sebagai upaya mencegah penularan antar warga WBP, perlu menyesuaikan kapasitas hunian, menyediakan air bersih sesuai kebutuhan, menjaga sanitasi lingkungan Rutan dan menjaga kebersihan alat makan/minum yang digunakan warga binaan pemasyarakatan, (2) Petugas kesehatan pada Unit Pelayanan Tuberkulosis Paru Rutan Klas I Medan perlu melakukan pembinaan dan pengarahan kepada WBP untuk mengubah kebiasaan meludah, batuk dan merokok.
ABSTRACT
Cases of pulmonary tuberculosis in Medan City 2010 noted as 918 people with prevalence as 45,9/100,000 population. Based on preliminary surveys in the Class I State Penitentiary Medan in 2010, found 59 inmates suffering from lung tuberculosis and 14 of them suffering from lung tuberculosis after became inmates.
The purpose of this study was to analyze the influence of environmental sanitation and hygiene on the incident of lung tuberculosis in the inmates of Block D at the Class I State Penitentiary Medan. The type of this study is analytic survey with cross sectional design. The Study was conducted frome June 2011 until January 2012. The population of this study were all of the 233 inmates and all of them were selected to be sample. The data for this study were obtained through observation and questionnaire based interviews. The data obtained were analyzed with multiple regression test at α = 5%.
The result of this study showed that statistically the variables of personal hygiene (habits of spitting, coughing and smoking), and environmental sanitation (dwelling capacity, clean water availability, penitentiary environment and cleanliness of cutlery) had significant influence on the incident of lung tuberculosis. Dwelling capacity was the biggest influence on the incidenct of lung tuberculosis, and was the biggest risk factor causing the transmission of lung tuberculosis with prevalence ratio = 11.928.
It is recommended to: (1) management the Class I State Penitentiary Medan to immediately implement the tuberculosis prevention strategy in the State Penitentiary, especially the early detection by screening and treatment for those suffering from lung tuberculosis that they are separated from the other inmates. Immedelly dwelling capacity, to enough clean water availability, to sanitation environment and to cleanliness of cutlery, (2) Officer in Tuberculosis Unit Services inmates of the Class I State Penitentiary Medan need to be provided with guidance and direction to change their habits of spitting where they like caughing without covering their mouth and smoking in their detentiomn room that the level of lung tuberculosis transmission can be minimized.
KATA PENGANTAR
Segala Puji Syukur penulis panjatkan kepada Allah SWT atas berkat dan
rahmat serta pertolonganNya yang berlimpah sehingga penulis dapat menyelesaikan
penelitian dan penyusunan tesis ini dengan judul " Pengaruh Higiene dan Sanitasi Lingkungan terhadap Kejadian Penyakit Tuberkulosis Paru pada Warga Binaan Pemasyarakatan di Blok D Rumah Tahanan Negara Klas I Medan ".
Penulisan tesis ini merupakan salah satu persyaratan akademik untuk
menyelesaikan pendidikan pada Program Studi S2 Ilmu Kesehatan Masyarakat Minat
Studi Administrasi Kesehatan Komunitas/Epidemiologi, Fakultas Kesehatan
Masyarakat Universitas Sumatera Utara.
Penulis, dalam menyusun tesis ini mendapat bantuan, dorongan dan
bimbingan dari berbagai pihak. Untuk itu pada kesempatan ini penulis mengucapkan
terima kasih dan penghargaan kepada :
1. Rektor Universitas Sumatera Utara, yaitu Prof. Dr. dr. Syahril Pasaribu, DTM&H,
M.Sc (CTM), Sp.A(K).
2. Dr. Drs. Surya Utama, M.S, Dekan Fakultas Kesehatan Masyarakat Universitas
Sumatera Utara
3. Prof. Dr. Dra. Ida Yustina, M.Si Ketua Program Studi S2 Ilmu Kesehatan
Masyarakat, Fakultas Kesehatan Masyarakat Universitas Sumatera Utara
4. Dr. Ir. Evawany. Aritonang, M.Si selaku Sekretaris Program Studi S2 Ilmu
Kesehatan Masyarakat, Fakultas Kesehatan Masyarakat Universitas Sumatera
5. Dr. dr. Wirsal Hasan, M.P.H, selaku ketua komisi pembimbing dan drh. Hiswani,
M.Kes, selaku anggota komisi pembimbing yang dengan penuh perhatian dan
kesabaran membimbing, mengarahkan dan meluangkan waktu untuk membimbing
penulis mulai dari proposal hingga penulisan tesis selesai.
6. dr. Surya Dharma, M.P.H dan Ir. Indra Chahaya, M.Si selaku penguji tesis yang
dengan penuh perhatian dan kesabaran membimbing, mengarahkan dan
meluangkan waktu untuk membimbing penulis mulai dari proposal hingga
penulisan tesis selesai.
7. Rektor Universitas Islam Sumatera Utara dan Dekan Fakultas Kedokteran UISU
beserta jajarannya yang telah berkenan memberikan dukungan baik moril dan
materil serta memberikan kesempatan kepada penulis untuk melanjutkan
pendidikan dan sekaligus memberikan izin belajar pada Program Studi S2 Ilmu
Kesehatan Masyarakat Fakultas Kesehatan Masyarakat, Universitas Sumatera
Utara.
8. Kementerian Hukum dan HAM RI, wilayah Provinsi Sumatera Utara Rumah
Tahanan Negara Klas I Medan yang telah memberikan izin sebagai tempat
penelitian.
9. Dosen dan staf di lingkungan Program Studi S2 Ilmu Kesehatan Masyarakat Minat
Studi Administrasi Kesehatan Komunitas/Epidemiologi, Fakultas Kesehatan
Masyarakat Universitas Sumatera Utara.
9. Ucapan terima kasih yang tulus dan ikhlas kepada Ayahanda H. Mahmud Nasution
(Alm) dan Ibunda Hj. Adawiyah Lubis atas segala jasa dan do’a restunya sehingga
10.Teristimewa buat suami tercinta Ir.H.Hasanuddin Siregar (Alm) dan anak-anakku
tercinta Hana Maulna Siregar, Manda Ananda Doli Siregar, Fahri Jogi Maulana
Siregar, Endang yang penuh pengertian, kesabaran, pengorbanan serta do’a dan
cinta dalam memberikan motivasi dan dukungan moril agar bisa menyelesaikan
pendidikan ini tepat waktu.
Penulis menyadari atas segala keterbatasan, untuk itu saran dan kritik yang
membangun sangat penulis harapkan demi kesempurnaan tesis ini dengan harapan,
semoga tesis ini bermanfaat bagi pengambil kebijakan di bidang kesehatan, dan
pengembangan ilmu pengetahuan bagi penelitian selanjutnya.
Medan, Januari 2012
RIWAYAT HIDUP
Masdalena, lahir pada tanggal 08 Juni 1961 di Medan, anak keempat dari
enam bersaudara dari pasangan Ayahanda H.Mahmud Nasution (Alm) dan Ibunda
Hj. Adawiyah Lubis.
Pendidikan formal penulis, dimulai dari pendidikan sekolah dasar di SD
Negeri No.47 Medan selesai Tahun 1973, Sekolah Menengah Pertama di SMP Negeri
XI Medan selesai Tahun 1976, Sekolah Menengah Atas di SMA Negeri 6 Medan,
selesai tahun 1979, Fakultas Kedokteran Universitas Sumatera Utara (USU) Medan
selesai Tahun 1989.
Mulai bekerja sebagai dr. PTT di Puskesmas Batu Horpak, Tapanuli Selatan
dari Tahun 1992-1995. Karyawan PT. Jamsostek Medan Tahun 1995-2005. Pimpinan
Rumah Sakit Ibnu Saleh Tahun 2005-2011. Staff Pengajar di Fakultas Kedokteran
UISU Tahun 2008 sampai sekarang.
Penulis mengikuti pendidikan lanjutan di Program Studi S2 Ilmu Kesehatan
Masyarakat Minat Studi Administrasi Kesehatan Komunitas/Epidemiologi, Fakultas
DAFTAR ISI
2.1 Penyakit Tuberkulosis Paru... 9
2.1.1. Definisi Penyakit Tuberkulosis Paru ... 9
2.1.2. Etiologi Penyakit Tuberkulosis Paru ... 9
2.1.3. Patogenesis Penyakit Tuberkulosis Paru ... 9
2.2 Pencegahan Penyakit Tuberkulosis Paru ... 12
2.2.1 Pencegahan Primer ... 12
2.2.2 Pencegahan Sekunder ... 13
2.2.3 Pencegahan Tertier ... 17
2.3 Epidemiologi Penyakit Tuberkulosis Paru ... 18
2.3.1 Distribusi Penyakit Tuberkulosis Paru ... 18
2.3.2 Frekuensi Penyakit Tuberkulosis Paru ... 19
2.3.3 Faktor-faktor yang Mempengaruhi (Determinan) Penyakit Tuberkulosis Paru... 22
2.4 Higiene (Kebersihan diri) ... 24
2.5 Sanitasi Lingkungan ... 27
2.5.1 Penyediaan Air Bersih ... 28
2.5.2 Pengelolaan Makanan Warga Binaan Pemasyarakatan ... 29
2.6 Rumah Tahanan Negara ... 33
2.7 Warga Binaan Pemasyarakatan (WBP) ... 34
2.8 Penanggulangan Penyakit Tuberkulosis Paru di Rutan dan Lapas .. 35
2.10 Landasan Teori ... 40
3.4.3. Validitas dan Reliabilitas ... 45
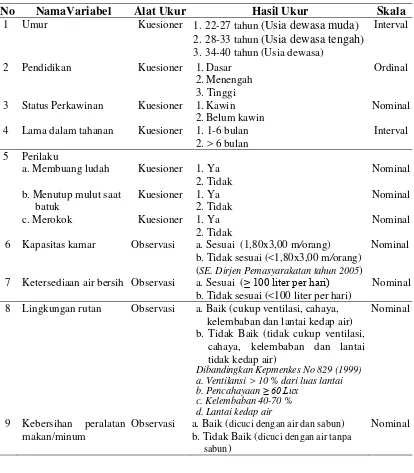
3.5. Variabel dan Definisi Operasional ... 46
3.6. Metode Pengukuran ... 48
3.6.1. Pengukuran Variabel Independen ... 48
3.6.2. Pengukuran Variabel Dependen ... 50
3.7. Metode Analisis Data ... 50
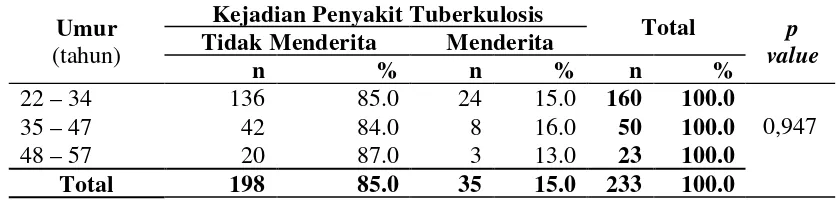
4.5 Kejadian Penyakit Tuberkulosis Paru ... 58
4.6 Analisis Bivariat ... 58
4.7 Pengaruh Higiene Perorangan dan Sanitasi Lingkungan terhadap Kejadian Penyakit Tuberkulosis Paru di Blok D Rumah Tahanan Negara Klas I Medan ... 65
4.7.1 Pengaruh Lama dalam Tahanan terhadap Kejadian Penyakit Tuberkulosis Paru... 67
4.7.2 Pengaruh Kebiasaan Meludah terhadap Kejadian Penyakit Tuberkulosis Paru... 68
4.7.3 Pengaruh Kebiasaan Batuk terhadap Kejadian Penyakit Tuberkulosis Paru... 68
4.7.4 Pengaruh Kebiasaan Merokok terhadap Kejadian Penyakit Tuberkulosis Paru... 69
4.7.5 Pengaruh Kapasitas Hunian terhadap Kejadian Penyakit Tuberkulosis Paru... 69
4.7.6 Pengaruh Ketersediaan Air Bersih terhadap Kejadian Penyakit Tuberkulosis Paru... 69
4.7.8 Pengaruh Kebersihan Alat Makan/Minum terhadap Kejadian
Penyakit Tuberkulosis Paru... 70
BAB 5. PEMBAHASAN ... 72
5.1 Pengaruh Karakteristik terhadap Kejadian Penyakit Tuberkulosis Paru di Blok D Rumah Tahanan Negara Klas I Medan ... 72
5.2 Pengaruh Higiene Perorangan terhadap Kejadian Penyakit Tuberkulosis Paru di Blok D Rumah Tahanan Negara Klas I Medan 73 5.2.1 Pengaruh Kebiasaan Meludah terhadap Kejadian Penyakit Tuberkulosis Paru... 74
5.2.2 Pengaruh Kebiasaan Batuk terhadap Kejadian Penyakit Tuberkulosis Paru... 76
5.2.3 Pengaruh Kebiasaan Merokok terhadap Kejadian Penyakit Tuberkulosis Paru... 77
5.3 Pengaruh Sanitasi Lingkungan terhadap Kejadian Penyakit Tuberkulosis Paru di Blok D Rumah Tahanan Negara Klas I Medan 79 5.3.1 Pengaruh Kapasitas Hunian terhadap Kejadian Penyakit Tuberkulosis Paru... 81
5.3.2 Pengaruh Ketersediaan Air Bersih terhadap Kejadian Penyakit Tuberkulosis Paru... 83
5.3.3 Pengaruh Lingkungan Rutan Tahanan terhadap Kejadian Penyakit Tuberkulosis Paru... 83
5.3.4 Pengaruh Kebersihan Alat Makan/Minum terhadap Kejadian Penyakit Tuberkulosis Paru... 89
BAB 6. KESIMPULAN DAN SARAN ... 91
6.1 Kesimpulan ... 91
6.2 Saran ... 91
DAFTAR PUSTAKA ... 93
DAFTAR TABEL
Nomor Judul Halaman
3.1 Distribusi Warga Binaan Pemasyarakatan menurut Ruang Tahanan ... 44
3.2 Pengukuran Variabel Independen ... 49
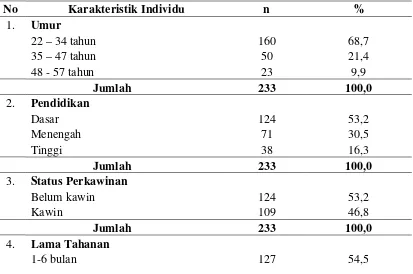
3.3 Aspek Pengukuran Variabel Dependen ... 50 4.1. Distribusi Karakteristik Individu Responden di Blok D Rumah Tahanan
Negara Klas I Medan ... 53 4.2. Distribusi Responden Berdasarkan Higiene Perorangan di Blok D Rumah
Tahanan Negara Klas I Medan ... 54 4.3. Distribusi Responden Berdasarkan Sanitasi Lingkungan Blok D Rumah
Tahanan Negara Klas I Medan ... 56 4.4. Distribusi Responden Berdasarkan Kejadian Penyakit Tuberkulosis Paru
di Blok D Rumah Tahanan Negara Klas I Medan ... 58 4.5. Distribusi Kejadian Penyakit Tuberkulosis Menurut Umur... 59 4.6. Distribusi Kejadian Penyakit Tuberkulosis Menurut Pendidikan ... 59 4.7. Distribusi Kejadian Penyakit Tuberkulosis Menurut Status Perkawinan ... 60 4.8. Distribusi Kejadian Penyakit Tuberkulosis Menurut Lama dalam
Tahanan ... 60 4.9. Distribusi Kejadian Penyakit Tuberkulosis Menurut Kebiasaan
Membuang Ludah ... 61 4.10. Distribusi Kejadian Penyakit Tuberkulosis Menurut Kebiasaan Menutup
Mulut saat Batuk ... 61 4.11. Distribusi Kejadian Penyakit Tuberkulosis Menurut Kebiasaan Merokok . 62 4.12. Distribusi Kejadian Penyakit Tuberkulosis Menurut Kapasitas Hunian ... 62 4.13. Distribusi Kejadian Penyakit Tuberkulosis Menurut Ketersediaan Air
4.14. Distribusi Kejadian Penyakit Tuberkulosis Menurut Lingkungan Rutan ... 64 4.15. Distribusi Kejadian Penyakit Tuberkulosis Menurut Kebersihan Alat
DAFTAR GAMBAR
Nomor Judul Halaman
2.1. Teori Simpul Kejadian Penyakit ... 40
DAFTAR LAMPIRAN
Nomor Judul Halaman
1. Kuesioner Penelitian ... 98
2. Uji Validitas dan Reliabilitas ... 100
3. Uji Univariat ... 101
4. Uji Bivariat ... 105
5. Uji Multivariat ... 116
6. Dokumentasi Penelitian ... 117
7. Surat Izin Melaksanakan Penelitian dari Rumah Tahanan Negara Klas I Medan ... 120
8. Surat Keterangan Telas Selesai Melaksanakan Penelitian dari Rumah Tahanan Negara Klas I Medan ... 121
at Izin Penelitian dari Pascasarjana USU ... 155
ABSTRAK
Kasus tuberkulosis paru di Kota Medan tahun 2010 tercatat sebanyak 918 orang dengan prevalensi 45,9 per 100.000 penduduk. Berdasarkan survei pendahuluan di Rutan Klas I Medan tahun 2010 terdapat 59 orang Warga Binaan Pemasyarakatan (WBP) yang menderita tuberkulosis paru dan 14 orang di antaranya menderita tuberkulosis paru setelah menjadi WBP.
Tujuan penelitian ini untuk menganalisis pengaruh higiene dan sanitasi lingkungan terhadap kejadian penyakit tuberkulosis paru pada warga binaan pemasyarakatan di Blok D Rumah Tahanan Negara Klas I Medan. Jenis penelitian survei analitik dengan desain cross sectional. Penelitian ini dilaksanakan pada bulan Juni 2011- Januari 2012. Populasi penelitian adalah seluruh WBP di Blok D sebanyak 233 orang dan seluruhnya dijadikan sampel. Data diperoleh dengan wawancara menggunakan kuesioner dan observasi, dianalisis dengan uji regresi logistik berganda pada pengujian α = 5%.
Hasil penelitian menunjukkan bahwa variabel higiene per orangan (kebiasaan membuang ludah, batuk dan merokok), variabel sanitasi lingkungan (kapasitas hunian, ketersediaan air bersih, lingkungan Rutan dan kebersihan alat makan/minum) berpengaruh signifikan terhadap kejadian penyakit tuberkulosis paru. Kapasitas hunian WBP merupakan faktor risiko paling besar menyebabkan terjadinya penularan penyakit tuberkulosis paru (Rasio Prevalen = 11,928).
Disarankan kepada: (1) Manajemen Rutan Klas I Medan perlu segera mengimplementasikan strategi penanggulangan tuberkulosis pada Lapas/Rutan, khususnya deteksi dini melalui screening pada tahanan yang baru masuk serta pengobatan bagi penderita tuberkulosis paru, perlu membuat ruang tahanan khusus bagi penderita tuberkulosis paru sehingga terpisah dari tahanan yang lain sebagai upaya mencegah penularan antar warga WBP, perlu menyesuaikan kapasitas hunian, menyediakan air bersih sesuai kebutuhan, menjaga sanitasi lingkungan Rutan dan menjaga kebersihan alat makan/minum yang digunakan warga binaan pemasyarakatan, (2) Petugas kesehatan pada Unit Pelayanan Tuberkulosis Paru Rutan Klas I Medan perlu melakukan pembinaan dan pengarahan kepada WBP untuk mengubah kebiasaan meludah, batuk dan merokok.
ABSTRACT
Cases of pulmonary tuberculosis in Medan City 2010 noted as 918 people with prevalence as 45,9/100,000 population. Based on preliminary surveys in the Class I State Penitentiary Medan in 2010, found 59 inmates suffering from lung tuberculosis and 14 of them suffering from lung tuberculosis after became inmates.
The purpose of this study was to analyze the influence of environmental sanitation and hygiene on the incident of lung tuberculosis in the inmates of Block D at the Class I State Penitentiary Medan. The type of this study is analytic survey with cross sectional design. The Study was conducted frome June 2011 until January 2012. The population of this study were all of the 233 inmates and all of them were selected to be sample. The data for this study were obtained through observation and questionnaire based interviews. The data obtained were analyzed with multiple regression test at α = 5%.
The result of this study showed that statistically the variables of personal hygiene (habits of spitting, coughing and smoking), and environmental sanitation (dwelling capacity, clean water availability, penitentiary environment and cleanliness of cutlery) had significant influence on the incident of lung tuberculosis. Dwelling capacity was the biggest influence on the incidenct of lung tuberculosis, and was the biggest risk factor causing the transmission of lung tuberculosis with prevalence ratio = 11.928.
It is recommended to: (1) management the Class I State Penitentiary Medan to immediately implement the tuberculosis prevention strategy in the State Penitentiary, especially the early detection by screening and treatment for those suffering from lung tuberculosis that they are separated from the other inmates. Immedelly dwelling capacity, to enough clean water availability, to sanitation environment and to cleanliness of cutlery, (2) Officer in Tuberculosis Unit Services inmates of the Class I State Penitentiary Medan need to be provided with guidance and direction to change their habits of spitting where they like caughing without covering their mouth and smoking in their detentiomn room that the level of lung tuberculosis transmission can be minimized.
BAB I PENDAHULUAN
1.1 Latar Belakang
Tuberkulosis paru merupakan penyakit menular yang disebabkan oleh
Mycobacterium Tuberculosis. Bakteri penyebab penyakit tuberkulosis paru
mempunyai sifat khusus yaitu tahan terhadap asam, oleh karena itu disebut juga
sebagai Basil Tahan Asam (BTA) (Balai Besar Kesehatan Paru Masyarakat, 2007).
Berdasarkan Global Report WHO (2010) jumlah penderita tuberkulosis paru
di dunia sebanyak 14,4 juta kasus. Penderita tuberkulosis paru terbanyak terdapat
pada lima negara yaitu : India, Cina, Afrika Selatan, Nigeria dan Indonesia. Pada
Di Indonesia, prevalensi penderita tuberkulosis paru sebesar 102 per 100.000
penduduk atau sekitar 236.029 kasus tuberkulosis paru dengan BTA positif, dari
jumlah tersebut terdapat
negara-negara miskin, tingkat kematian akibat penyakit tuberkulosis atau case fatality
rate (CFR) sebesar merupakan 25% dari seluruh kematian. Wilayah Asia Tenggara
menanggung bagian yang terberat dari beban tuberkulosis paru global yakni sekitar
38% dari kasus tuberkulosis paru dunia. Penyakit tuberkulosis paru merupakan
penyebab kematian ketiga terbesar setelah penyakit kardiovaskuler dan penyakit
saluran pernapasan dan merupakan nomor satu terbesar penyebab kematian dalam
kelompok penyakit infeksi.
169.213 merupakan kasus tuberkulosis paru baru (insidensi).
penduduk atau sekitar 565.614 kasus semua tipe tuberkulosis. Jumlah kematian akibat
penyakit tuberkulosis sebanyak 91.339 kasus (CFR sebesar 39 per 100.000
penduduk.) (Laporan Subdit TB Ditjen PP&PL Depkes RI, 2010).
Penderita penyakit tuberkulosis di Provinsi Sumatera Utara tahun 2010
tercatat sebanyak 15.614 orang. Dari jumlah tersebut terdapat kasus tuberkulosis
paru sebanyak 12.145 orang dengan angka kesembuhan 67,07% (8.145 orang).
Kabupaten/kota dengan penderita penyakit tuberkulosis paru terbanyak berada di
Kabupaten Tapanuli Selatan dengan jumlah kasus sebanyak 5.303 orang (Dinkes
Prop. Sumatera Utara, 2010).
Kasus tuberkulosis paru di Kota Medan tahun 2010 tercatat sebanyak 918
orang dengan prevalensi 45,9 per 100.000 penduduk. Dibandingkan seluruh
kabupaten/kota di Provinsi Sumatera Utara, jumlah penderita tuberkulosis paru di
Kota Medan cukup tinggi, hal ini dipengaruhi oleh berbagai macam faktor seperti
perilaku masyarakat, keluarga, penderita, lingkungan dan kondisi rumah (Dinkes
Prop.Sumatera Utara, 2010).
Jumlah kasus tuberkulosis paru di Lapas/Rutan di Indonesia merupakan
institusi dengan penderita tuberkulosis paling tinggi. Tahun 2010 tercatat penderita
tuberkulosis paru pada 207 Lapas dan 190 Rutan di Indonesia sebanyak 17.714 orang,
Namun data tersebut mencakup penderita tuberkulosis paru keseluruhan, karena
belum seluruh Lapas/Rutan memberikan laporan secara rutin (Ditjen Pemasyarakatan,
Berdasarkan data Direktorat Bina Perawatan Ditjen Pemasyarakatan
Departemen Kehakiman dan Hak Asasi Manusia (HAM), selama Januari hingga
Agustus 2007, dari 132.000 napi/tahanan di Indonesia, 312 napi dan 128 tahanan
meninggal akibat sakit. Penyakit yang paling banyak menyebabkan kematian adalah
penyakit pernapasan sebanyak 92 orang; HIV/AIDS 88 orang; penyakit tuberkulosis
atau tuberkulosis paru sebanyak 75 orang; dan penyakit pencernaan 74 orang (Ditjen
Pemasyarakatan, Kemkumham, 2008).
Infeksi oportunistik yang paling banyak terjadi pada penderita HIV/AIDS
adalah tuberkulosis yaitu mencapai 41% dari seluruh kasus infeksi oportunistik,
kemudian diare kronis (21%) dan kandidiasis (21%). Infeksi oportunistik ini
menyebabkan kematian pada penderita HIV/AIDS (Balitbang Depkes, 2010).
Survei yang dilaksanakan oleh Balitbang Depkes (2003) menunjukkan bahwa
pasien dengan koinfeksi tuberkulosis paru dengan HIV pada umumnya ditemukan di
Rumah Tahanan Negara (Rutan)/Lembaga Pemasyarakatan (Lapas) di beberapa
propinsi dan tuberkulosis paru ditemukan sebagai infeksi oportunis utama pada
pasien AIDS di rumah sakit. Sampai saat ini belum ada angka nasional yang
menunjukkan gambaran HIV di antara pasien tuberkulosis paru. Studi pertama
tentang sero prevalensi dengan meneliti serum darah penderita tuberkulosis paru yang
positif HIV yang dilaksanakan di Yogyakarta menunjukkan angka 2%. Data dari
rumah sakit propinsi di Jayapura menunjukkan pada triwulan pertama 2007,
ditemukan 13 di antara 40 pasien tuberkulosis paru ternyata positif HIV. Data dari
- 2007 menunjukkan prevalensi HIV pada suspek tuberkulosis paru dengan faktor
risiko antara 3-5% dan prevalensi pada pasien tuberkulosis paru antara 5-10% dengan
kecenderungan meningkat setiap tahunnya. (Balitbang Depkes, 2010).
Jumlah kasus tuberkulosis paru meningkat dan banyak yang tidak berhasil
disembuhkan, terutama pada negara yang dikelompokkan dalam 22 negara dengan
masalah tuberkulosis paru besar (high burden countries). Menyikapi hal tersebut
WHO mencanangkan tuberkulosis paru sebagai kedaruratan dunia (global
emergency), sehingga pada tahun 2001, dibentuklah Global Fund Fight for AIDS,
Tuberculosis and Malaria (GF–ATM) (Balitbang Depkes, 2003).
Tingginya persentase infeksi oportunistik tuberkulosis menjadi dasar dibuat
kebijakan nasional layanan terpadu tuberkulosis paru -HIV adalah layanan dalam satu
atap bagi pasien (one stop service). Skrining tuberkulosis paru (paru dan ekstra paru)
perlu dilakukan secara rutin untuk setiap HIV/AIDS. Prosedur skrining harus standar
dengan menggunakan alat skrining (kuesioner) yang sederhana terhadap tanda dan
gejala (penilaian risiko terhadap tuberkulosis paru). Skrining dikerjakan oleh
konselor, manajer kasus atau para medis lainnya, dan harus dilakukan pada semua
HIV/AIDS setelah KTS (Konselling Post Test) dan secara berkala selama pelayanan
HIV. Dalam kasus dengan gejala tuberkulosis paru, pasien harus diperiksa sesegera
mungkin oleh dokter untuk segera didiagnosis dan diterapi. Harus dibentuk
mekanisme rujukan antara layanan konseling dan testing HIV dengan unit DOTS
Skrining tuberkulosis paru juga harus dilakukan pada kontak serumah, pada
kelompok dengan resiko HIV dan pada kondisi khusus seperti di Rutan/Lapas.
Berkaitan dengan prevalensi tuberkulosis paru yang tinggi di antara pengguna napza
suntik (Injecting drug users), pelayanan harm reduction dan pusat rehabilitasi harus
melakukan skrining tuberkulosis paru secara rutin dan segera merujuk ke UPK.
Diagnosis tuberkulosis paru dan diagnosis HIV harus sesuai Pedoman Nasional
Depkes yang berlaku (Depkes RI, 2007).
Berdasarkan data Program tuberkulosis paru Rutan Klas I Medan tahun 2010
diketahui bahwa pasien penderita penyakit tuberkulosis paru merupakan urutan ketiga
terbesar dari seluruh penderita yang menjalani rawat inap, dengan jumlah pasien
sebanyak 16 orang (Laporan Rutin Program Tuberkulosis Paru Rutan Kelas I Medan,
2010)
Warga Binaan Pemasyarakatan (WBP) baru yang menjalani skrining
tuberkulosis paru di Rutan Klas I Medan pada tahun 2010 sebanyak 1.675 orang.
Berdasarkan hasil skrining ditetapkan yang menjadi suspek tuberkulosis paru,
kemudian dilakukan diagnosis untuk menetapkan sebagai penderita tuberkulosis paru.
Hasil Program Tuberkulosis Paru di Rutan Kelas I Medan tahun 2010
menunjukkan bahwa Jumlah Warga Binaan Pemasyarakatan baru yang di skrining
(pemeriksaan terhadap tahanan yang baru masuk ke rutan) tahun 2010 pada 1.675
orang, Jumlah suspek tuberkulosis paru dari WBP baru yang diskrining sebanyak 136
orang, Jumlah pasien tuberkulosis paru dengan BTA positif dari WBP baru sebanyak
sebanyak 14 orang dengan jumlah terbanyak pada Blok D yaitu sebanyak 35 orang
(Laporan Rutin Program tuberkulosis paru Rutan Kelas I Medan, 2011).
Berdasarkan data di atas diketahui bahwa jumlah penderita baru yang positif
tuberkulosis paru sebanyak 59 orang, namun terdapat 14 orang WBP yang menderita
tuberkulosis paru setelah menjadi tinggal di Rutan Kelas I Medan, artinya telah
terjadi penularan dari WBP penderita tuberkulosis paru kepada WBP yang
sebelumnya tidak menunjukkan gejala tuberkulosis paru. Terjadinya penularan
penyakit tuberkulosis paru antar WBP, diakibatkan ruang tahanan (kamar) bagi
penderita tuberkulosis paru tidak terpisah dengan WBP lainnya.
Keberadaan penderita tuberkulosis paru di Rutan Klas I Medan sangat
berpotensi menjadi penular bagi WBP yang tinggal satu ruang tahanan (kamar).
Kondisi tersebut semakin diperparah dengan keadaan atau sanitasi lingkungan Rutan
yang buruk akibat kelebihan penghuni (over capacity), hal ini sesuai dengan
ketahanan hidup bakteri tuberkulosis paru yang dapat bertahan hidup beberapa jam
di tempat yang gelap dan lembab.
Survei pendahuluan yang dilakukan di Rutan Klas I Medan, ditemukan bahwa
warga binaan yang tinggal di dalam setiap ruang tahanan melebihi kapasitas yang
ditetapkan. Berdasarkan laporan Direktorat Jenderal Pemasyarakatan (2010), kondisi
Rutan/Lapas yang over kapasitas hampir terjadi di seluruh Indonesia. Kapasitas ideal
seluruh Rutan/Lapas di Indonesia adalah 73.000 orang, namun saat ini jumlah warga
binaan sebanyak 111.357 orang, dengan demikian terdapat kelebihan penghuni
Akibat kelebihan kapasitas tersebut, setiap warga binaan yang tinggal di
Rutan/Lapas akan mengalami keterbatasan ketersediaan sarana sanitasi lingkungan
seperti air bersih, luas ruang tahanan yang tidak sesuai dengan jumlah penghuni,
pencahayaan yang tidak memenuhi syarat. Akibat keterbatasan sanitasi lingkungan
tersebut menyebabkan penghuni Rutan/Lapas mengalami keterbatasan untuk menjaga
kebersihan diri (higiene). Kondisi yang demikian akan meningkatkan risiko
terjadinya penularan tuberkulosis paru antar warga binaan. Menurut Achmadi (2008)
risiko terjadinya penyakit dipengaruhi oleh tingkat keberadaan agent penyebab
penyakit serta perilaku pemajanan (behavioural exposure).
Berdasarkan kondisi Rutan Klas I Medan tersebut maka perlu dilakukan
penelitian untuk mengkaji pengaruh higiene dan sanitasi lingkungan terhadap
kejadian penyakit tuberkulosis pada warga binaan pemasyarakatan di Blok D Rumah
Tahanan Negara Klas I Medan.
1.2 Permasalahan
Berdasarkan uraian dari latar belakang tersebut diatas, maka ditemukan
permasalahan adalah tingginya penderita tuberkulosis paru di Blok D Rumah
Tahanan Negara Klas I Medan, maka perlu diteliti pengaruh faktor higiene dan
sanitasi lingkungan terhadap kejadian penyakit tuberkulosis paru pada warga binaan
1.3 Tujuan Penelitian
Menganalisis pengaruh higiene dan sanitasi lingkungan terhadap kejadian
penyakit tuberkulosis paru pada warga binaan pemasyarakatan di Blok D Rumah
Tahanan Negara Klas I Medan.
1.4 Hipotesis
Higiene dan sanitasi lingkungan berpengaruh terhadap kejadian penyakit
tuberkulosis paru pada warga binaan pemasyarakatan di Blok D Rumah Tahanan
Negara Klas I Medan.
1.5 Manfaat Penelitian
Hasil penelitian ini diharapkan dapat memberikan manfaat :
1. Bagi pengembangan Ilmu Administrasi Kebijakan Kesehatan yang berkaitan
dengan pencegahan dan penanggulangan penyakit tuberkulosis paru di lembaga
pemasyarakatan.
2. Bagi Rutan Klas I Medan, sebagai masukan dalam rangka penyusunan
program kegiatan pencegahan dan penanggulangan penyakit tuberkulosis paru
pada warga binaan pemasyarakatan.
3. Bagi warga binaan pemasyarakatan, sebagai informasi untuk melakukan atau
meningkatkan kebersihan diri (higiene) dan menjaga sanitasi lingkungan
BAB 2
TINJAUAN PUSTAKA
2.1 Penyakit Tuberkulosis Paru
2.1.1 Definisi Penyakit Tuberkulosis Paru
Tuberkulosis paru adalah penyakit menular yang bersifat menahun,
disebabkan oleh bakteri Mycobacterium Tuberculosis, yang sering dihinggapi adalah
paru-paru (Depkes RI, 2002).
2.1.2 Etiologi Penyakit Tuberkulosis Paru
Bakteri ini berbentuk batang, mampunyai sifat khusus yaitu tahan terhadap
asam. Oleh karena itu disebut pula sebagai Basil Tahan Asam (BTA). Bakteri
tuberkulosis paru cepat mati dengan sinar matahari langsung, tetapi dapat bertahan
hidup beberapa jam di tempat yang gelap dan lembab. Dalam jaringan tubuh bakteri
ini dapat dormant, tertidur lama selama beberapa tahun (Depkes RI, 2002).
2.1.3 Patogenesis Penyakit Tuberkulosis Paru
Patogenesis penyakit tuberkulosis paru berawal dari penderita tuberkulosis
paru BTA positif sebagai sumber penularan. Pada waktu batuk atau bersin, penderita
menyebarkan bakteri dalam bentuk droplet (percikan dahak). Droplet yang
mengandung bakteri dapat bertahan di udara pada suhu kamar selama beberapa jam.
Orang dapat terinfeksi kalau droplet tersebut terhirup ke dalam saluran pernafasan.
Daya penularan dari seseorang penderita ditentukan oleh banyaknya bakteri yang
Patogenesis penyakit tuberkulosis paru dibedakan berdasarkan proses
terjadinya, sebagai berikut:
a. Infeksi Primer
Infeksi primer terjadi pada seseorang yang terpapar pertama kali dengan
bakteri tuberkulosis paru. Droplet yang terhisap sangat kecil ukurannya sehingga
dapat melewati sistem pertahanan mukosiller broncus dan terus berjalan sampai di
alveolus terminalis dan menetap di sana. Infeksi dimulai saat bakteri tuberkulosis
paru berhasil berkembang biak dengan cara pembelahan diri di paru yang
mengakibatkan peradangan di dalam paru. Saluran limfe akan membawa bakteri
tuberkulosis paru ke kelenjar limfe di sekitar hilus paru, dan ini disebut sebagai
kompleks primer. Waktu antara terjadi infeksi sampai pembentukan kompleks primer
adalah 4-6 minggu (Depkes RI, 2006).
b. Tuberkulosis Paru Pasca Primer (Post Primary Tuberculosis)
Tuberkulosis paru pasca primer biasanya terjadi setelah beberapa bulan atau
tahun sesudah infeksi primer, misalnya karena daya tahan tubuh menurun akibat
terinfeksi HIV atau status gizi yang buruk. Ciri khas dari tuberkulosis paru pasca
primer adalah kerusakan paru yang luas dengan terjadinya kavitas atau efusi pleura
(Depkes RI, 2002).
c. Komplikasi Pada Penderita Tuberkulosis Paru
1) Pneumutoraks spontan terjadi bila udara memasuki rongga pleura sesudah
2) Cor pulmonale adalah gagal jantung kongestif karena tekanan balik akibat
kerusakan paru, dapat terjadi bila terdapat destruksi paru yang amat luas.
3) Aspergilomata dimana kavitas tuberkulosis paru yang sudah diobati dengan
baik dan sudah sembuh kadang-kadang tinggal terbuka dan dapat terinfeksi
dengan jamur Aspergillus fumigatus.
4) Hemoptis berat (perdarahan dari saluran nafas bawah) yang dapat
mengakibatkan kematian karena syok hipovolemik atau tersumbatnya jalan
nafas.
5) Kolaps dari lobus akibat retraksi bronkhial.
6) Bronkhiektasis (pelebaran broncus setempat) dan fibrosis (pembentukan
jaringan ikat pada proses pemulihan) pada paru.
7) Insufisiensi Cardio Pulmoner.
8) Penyebaran infeksi ke organ lain seperti otak, tulang, persendian, ginjal dan
sebagainya (Depkes RI, 2002).
Makin tinggi derajat positif hasil pemeriksaan dahak, makin menular
penderita tersebut. Bila hasil pemeriksaan dahak negatif (tidak terlihat bakteri), maka
penderita tersebut dianggap tidak menular. Kemungkinan seseorang terinfeksi TB
Paru ditentukan oleh konsentrasi droplet dalam udara dan lamanya menghirup udara
2.2 Pencegahan Penyakit Tuberkulosis Paru
Dalam program pencegahan penyakit tuberkulosis paru dilakukan secara
berjenjang, mulai dari pencegahan primer, kemudian pencegahan sekunder, dan
pencegahan tertier, sebagai berikut:
2.2.1 Pencegahan Primer
Konsep pencegahan primer penyakit tuberkulosis paru adalah mencegah
orang sehat tidak sampai sakit. Upaya pencegahan primer sesuai dengan rekomendasi
WHO dengan pemberian vaksinasi Bacille Calmette-Guérin (BCG) segera setelah
bayi lahir. Walaupun BCG telah diberikan pada anak sejak tahun 1920-an,
efektivitasnya dalam pencegahan TB masih merupakan kontroversi karena kisaran
keberhasilan yang diperoleh begitu lebar (antara 0-80%). Namun ada satu hal yang
diterima secara umum, yaitu BCG memberi perlindungan lebih terhadap penyakit
tuberkulosis yang parah seperti tuberkulosis milier atau meningitis tuberkulosis.
Karena itu kebijakan pemberian BCG disesuaikan dengan prevalensi tuberkulosis di
suatu negara. Di negara dengan prevalensi tuberkulosis yang tinggi, BCG harus
diberikan pada semua anak kecuali anak dengan gejala HIV/AIDS, demikian juga
anak dengan kondisi lain yang menurunkan kekebalan tubuh. Tidak ada bukti yang
menunjukkan bahwa vaksinasi BCG ulangan memberikan tambahan perlindungan,
dan karena itu hal tersebut tidak dianjurkan. Sebagian kecil anak (1-2%) dapat
mengalami efek samping vaksinasi BCG seperti pembentukan kumpulan nanah
(abses) lokal. Selain pemberian imunisasi BCG, pencegahan primer juga dapat
2.2.2 Pencegahan Sekunder
Upaya pencegahan sekunder pada penyakit tuberkulosis paru perlu dilakukan
dengan skrining (screaning), yaitu pemeriksaan menggunakan sistem skoring. Bila
hasil evaluasi dengan skoring sistem didapat skor < 5, kepada anak tersebut diberikan
Isoniazid (INH) dengan dosis 5–10 mg/kg BB/hari selama 6 bulan. Bila anak tersebut
belum pernah mendapat imunisasi BCG, imunisasi BCG dilakukan setelah
pengobatan pencegahan selesai (Depkes, 2006).
Upaya pencegahan sekunder dilakukan dengan melakukan pemeriksaan
laboratorium terhadap penderita tuberkulosis paru. Laboratorium tuberkulosis paru
merupakan bagian dari pelayanan laboratorium kesehatan mempunyai peran penting
dalam Penanggulangan Tuberkulosis paru berkaitan dengan kegiatan deteksi pasien
tuberkulosis paru, pemantauan keberhasilan pengobatan serta menetapkan hasil akhir
pengobatan (Depkes RI, 2007).
Diagnosis tuberkulosis paru melalui pemeriksaan kultur atau biakan dahak
merupakan metode baku emas (gold standard). Namun, pemeriksaan kultur
memerlukan waktu lebih lama (paling cepat sekitar 6 minggu) dan mahal.
Pemeriksaan 3 spesimen (SPS) dahak secara mikroskopis nilainya identik dengan
pemeriksaan dahak secara kultur atau biakan. Pemeriksaan dahak mikroskopis
merupakan pemeriksaan yang paling efisien, mudah, murah, bersifat spesifik, sensitif
dan dapat dilaksanakan di semua unit laboratorium (Depkes RI, 2007).
Untuk mendukung kinerja penanggulangan, diperlukan ketersediaan
terjamin mutunya dan terjangkau di seluruh wilayah Indonesia. Tujuan manajemen
laboratorium tuberkulosis paru adalah untuk meningkatkan penerapan manajemen
laboratorium tuberkulosis paru yang baik di setiap jenjang laboratorium dalam upaya
melaksanakan pelayanan laboratorium yang bermutu dan mudah dijangkau oleh
masyarakat (Depkes RI, 2007).
Ruang lingkup manajemen laboratorium tuberkulosis paru meliputi beberapa
aspek yaitu; organisasi pelayanan laboratorium tuberkulosis paru, sumber daya
laboratorium, kegiatan laboratorium, pemantapan mutu laboratorium tuberkulosis
paru, keamanan dan kebersihan laboratorium, dan monitoring (pemantauan) dan
evaluasi (Depkes RI, 2007).
Selanjutnya upaya pencegahan sekunder dilakukan dengan kegiatan diagnosis
penderita tuberkulosis paru dengan mengkaji:
(1) Gejala-gejala Tuberkulosis Paru
Menurut Mason et al (2005) dalam textbook of respiratory medicine,
disebutkan bahwa batuk adalah gejala yang paling umum dari TB paru. Peradangan
pada parenkim paru yang berdekatan dengan permukaan pleura dapat menyebabkan
nyeri pleuritik tanpa penyakit pleura jelas. Pneumotoraks spontan juga dapat terjadi,
sering dengan nyeri dada dan mungkin dyspnea bahwa hasil dari keterlibatan
parenkim tidak biasa kecuali ada penyakit yang lain.
Menurut Muherman, dkk dalam Retno (2007) gejala-gejala tuberkulosis paru
yaitu : batuk, sering flu, berat badan turun, sakit dinding dada, demam dan
Utama dalam Retno (2007), bahwa gejala-gejala yang terbanyak adalah : demam,
sesak napas, batuk, batuk berdarah dan nyeri dada.
(2) Penemuan Penderita Tuberkulosis Paru
1) Penemuan Penderita Tuberkulosis Paru Pada Orang Dewasa
Penemuan penderita tuberkulosis paru dilakukan secara pasif, artinya
penjaringan tersangka penderita dilaksanakan pada mereka yang datang
berkunjung ke unit pelayanan kesehatan. Penemuan secara pasif tersebut
didukung dengan penyuluhan secara aktif, baik oleh petugas kesehatan maupun
masyarakat untuk meningkatkan cakupan penemuan tersangka penderita. Selain
itu semua kontak penderita tuberkulosis paru BTA positif dengan gejala sama,
harus diperiksa dahaknya. Semua tersangka penderita diperiksa 3 spesimen
dahak dalam waktu 2 hari berturut-berturut, yaitu Sewaktu–Pagi–Sewaktu /SPS
(Depkes RI, 2002).
2) Penemuan Penderita Pada Anak
Penemuan penderita tuberkulosis paru pada anak merupakan hal yang sulit.
Sebagian besar tuberkulosis paru anak didasarkan atas gambaran klinis,
gambaran radiologis, dan uji tuberkulin (Depkes RI, 2002).
Berdasarkan penemuan penderita tuberkulosis paru, maka dilakukan klasifikasi
penyakit dan tipe penderita tuberkulosis paru sebagai berikut:
1) Tuberkulosis paru. Tuberkulosis paru adalah tuberkulosis paru yang menyerang
jaringan paru, tidak termasuk pleura (selaput paru). Berdasarkan hasil
a. Tuberkulosis paru BTA Positif. Sekurang-kurangnya 2 dari 3 spesimen dahak
SPS hasilnya BTA positif atau 1 spesimen dahak SPS hasilnya BTA positif dan
foto rontgen dada menunjukkan gambaran tuberkulosis paru aktif.
b. Tuberkulosis paru BTA negatif. Pemeriksaan 3 spesimen dahak SPS hasilnya
BTA negatif dan foto rontgen dada menunjukkan tuberkulosis paru aktif.
Tuberkulosis paru negatif tetapi rontgen positif dibagi berdasarkan tingkat
keparahan penyakitnya, yaitu berat dan ringan.
2) Tuberkulosis Paru Ekstra Paru
Tuberkulosis paru ekstra paru adalah tuberkulosis paru yang menyerang organ
tubuh lain selain paru, misalnya pleura, selaput otak, selaput jantung, kelenjar
limfe, tulang, persendian, kulit, usus, ginjal, saluran kencing, alat kelamin, dan
lain-lain. Tuberkulosis paru ekstra paru dibagi lagi pada tingkat keparahan
penyakitnya, yaitu tuberkulosis paru ekstra paru ringan dan tuberkulosis paru
ekstra paru berat (Depkes RI, 2002).
Tipe penderita ditentukan berdasarkan riwayat pengobatan sebelumnya.
Menurut Tjokronegoro dan Utama dalam Retno (2007), Tipe penderita dibagi dalam :
1) Kasus Baru adalah penderita yang tidak mendapat Obat Anti Tuberkulosis paru
(OAT) lebih dari satu bulan.
2) Kasus Kambuh (relaps) adalah penderita yang pernah dinyatakan sembuh dari
tuberkulosis paru tetapi kemudian timbul lagi tuberkulosis paru aktifnya.
3) Gagal adalah penderita BTA positif yang masih tetap positif atau kembali menjadi
Gagal adalah penderita dengan hasil BTA negatif Rontgen positif menjadi BTA
positif pada akhir bulan ke-2 pengobatan.
4) Kasus Kronik adalah penderita yang BTA-nya tetap positif setelah mendapat
pengobatan ulang lengkap yang disupervisi dengan baik.
Menurut Depkes RI (2002), tipe penderita dibagi ke dalam beberapa tipe,
yaitu kasus baru; kambuh (relaps); pindahan (transfer in); setelah lalai (drop-out);
gagal dan kasus kronik.
2.2.3 Pencegahan Tertier
Sasaran dari pencegahan tertier dilakukan pada penderita yang telah parah,
misalnya penderita tuberkulosis pasca primer biasanya terjadi setelah beberapa bulan
atau tahun sesudah infeksi primer, yang terjadi karena daya tahan tubuh menurun
akibat terinfeksi HIV atau status gizi yang buruk. Ciri khas dari tuberkulosis pasca
primer adalah kerusakan paru yang luas dengan terjadinya kavitas atau efusi pleura.
Pengobatan TB dibagi dalam 2 fase: intensif dan lanjutan. Fase intensif
ditujukan untuk membunuh sebagian besar bakteri secara cepat dan mencegah
resistensi obat. Sedangkan fase lanjutan bertujuan untuk membunuh bakteri yang
tidak aktif. Fase lanjutan menggunakan lebih sedikit obat karena sebagian besar
bakteri telah terbunuh sehingga risiko pembentukan bakteri yang resisten terhadap
pengobatan menjadi kecil (WHO, 2003).
Pengobatan TB umumnya dilakukan dengan rawat jalan (outpatient basis),
tersebut seperti : meningitis dan tuberkulosis milier, anak dengan gangguan
pernapasan dan tuberkulosis tulang belakang.
Setelah pengobatan dimulai, kadang gejala tuberkulosis atau gambaran X-ray
dada menjadi lebih parah. Hal ini umumnya terjadi seiring peningkatan kekebalan
tubuh karena perbaikan gizi, pengobatan tuberkulosis itu sendiri, atau terapi antiviral
pada anak dengan HIV.
Efek samping pengobatan TB lebih jarang terjadi pada anak dibandingkan
pada pasien dewasa. Efek samping yang paling penting diperhatikan adalah
keracunan pada hati (hepatotoksisitas) yang dapat disebabkan oleh isoniazid,
rifampicin, dan pyrazinamide. Tidak ada anjuran untuk memeriksa kadar enzim hati
secara rutin karena peningkatan enzim yang ringan. Isoniazid dapat menyebabkan
defisiensi vitamin B6 (pyridoxine) pada kondisi tertentu sehingga suplemen vitamin
B6 direkomendasikan pada anak yang kurang gizi, anak yang terinfeksi HIV, bayi
yang masih menyusu ASI, dan remaja yang hamil (WHO, 2006).
Menurut Maher et al (2008) dalam Oxford Textbook of Public Health
disebutkan bahwa konsep pengobatan anti-TB kemoterapi sebagai latar belakang
untuk pengembangan dan implementasi dari strategi untuk penanggulangan TB yang
dikenal sebagai DOTS (Directly Observed Treatment, Short-Course). Penilaian
terhadap kemajuan yang telah dilakukan terhadap target internasional untuk
penanggulangan TB tahun 2005, dan kemudian respon internasional yang
berkembang untuk tantangan TBC, termasuk pengembangan Strategi Stop TB dan
tuberkulosis di masa depan, melihat ke depan untuk 2015 (tahun target Millenium
Development Goals) dan kemudian tahun 2050 (tahun target untuk penghapusan TB
sebagai masalah kesehatan publik secara global).
2.3 Epidemiologi Penyakit Tuberkulosis Paru
Epidemiologi penyakit tuberkulosis paru adalah ilmu yang mengkaji
frekuensi, distribusi serta determinan. Kajian tersebut menyangkut interaksi antara
Mycobacterium Tuberculosis sebagai bakteri (agent), manusia (host) dan lingkungan
(environment). Disamping itu mencakup perkembangan dan penyebarannya,
termasuk didalamnya juga mencakup prevalensi dan insidensi penyakit tersebut yang
timbul dari populasi yang tertular (Depkes RI, 2006).
2.3.1 Distribusi Penyakit Tuberkulosis Paru
Penyakit tuberkulosis paru sumber infeksi adalah manusia yang mengeluarkan
basil tuberkel dari saluran pernafasan. Kontak yang rapat (misalnya dalam keluarga)
menyebabkan banyak kemungkinan penularan melalui droplet. Kerentanan penderita
tuberkulosis paru meliputi risiko memperoleh infeksi dan konsekuensi timbulnya
penyakit setelah terjadi infeksi, sehingga bagi orang dengan uji tuberkulin negatif
risiko memperoleh basil tuberkel bergantung pada kontak dengan sumber-sumber
bakteri penyebab infeksi terutama dari penderita tuberkulosis paru dengan BTA
positif. Konsekuensi ini sebanding dengan angka infeksi aktif penduduk, tingkat
kepadatan penduduk, keadaan sosial ekonomi yang merugikan dan perawatan
Berkembangnya penyakit secara klinik setelah infeksi dimungkinkan adanya
faktor komponen genetik yang terbukti pada hewan dan diduga terjadi pada manusia,
hal ini dipengaruhi oleh umur, kekurangan gizi dan kenyataan status immunologik
serta penyakit yang menyertainya.
2.3.2 Frekuensi Penyakit Tuberkulosis Paru
Resiko penularan setiap tahun (Annual Risk of Tuberculosis Infection = ARTI)
di Indonesia bervariasi, antara 1-3%. Pada daerah dengan ARTI sebesar 1% berarti
setiap tahun diantara 1000 penduduk, 10 orang akan terinfeksi. Sebagian besar dari
orang yang terinfeksi tidak akan menjadi penderita tuberkulosis paru (Depkes RI,
2002).
a. Berdasarkan host
1. Umur
Insidens tertinggi biasanya mengenai usia dewasa muda. Informasi dari Afrika
dan India menunjukkan pola yang berbeda, dimana prevalensi meningkat seiring
dengan peningkatan usia (Albert, 2006). Di Indonesia, dengan angka risk of infection
2%, maka sebagian besar masyarakat pada usia produktif telah tertular (Aditama,
2010). Penelitian dengan pendekatan prospektif observasional analitik di RS
Persahabatan tahun 2005 melaporkan bahwa usia produktif (≤ 55 tahun) 0,9 kali lebih
sulit untuk sembuh dari pada usia yang non produktif pada penderita TB Paru
(Firdaus, 2005).
2. Jenis Kelamin
Paru. Hal ini disebabkan laki-laki lebih banyak melakukan mobilisasi dan
mengkonsumsi alkohol dan rokok (Depkes RI, 2005). Penelitian dengan pendekatan
prospektif observasional analitik di RS Persahabatan tahun 2005 melaporkan bahwa
laki-laki 0,5 kali lebih sulit untuk sembuh dari pada wanita pada penderita TB Paru.
c. Status Gizi
Kaitan penyakit infeksi dengan keadaan gizi kurang merupakan hubungan
timbal balik, yaitu hubungan sebab akibat. Penyakit infeksi dapat memperburuk
keadaan gizi dan keadaan gizi yang buruk dapat mempermudah terkena penyakit
infeksi (Supariasa, 2001). Hal ini dapat menyebabkan meningkatnya kasus penyakit
tuberkulosis karena daya tahan tubuh yang rendah (Girsang, 2000). Penelitian Firdaus
(2005) dengan desain prospektif observasional analitik di RS Persahabatan tahun
2005 melaporkan bahwa status gizi buruk 9,59 kali lebih sulit untuk sembuh dari
pada status gizi baik pada penderita TB Paru.
d. Status Imunisasi BCG
Salah satu upaya pengendalian infeksi Mycobacterium Tuberculosis (M.tb)
adalah dengan imunisasi Bacille Calmette Guerin (BCG). Imunisasi BCG
meningkatkan daya tahan tubuh terhadap infeksi bakteri. Imunitas yang terbentuk
dengan imunisasi BCG untuk mencegah penyebaran TB secara hematogen bukan
mencegah penyebaran secara perkontinuitatum dan limfogen.
e. Sosial ekonomi
Banyaknya penderita tuberkulosis paru terjadi pada masyarakat kelas ekonomi
pengetahuan tentang penyakit menular juga rendah. WHO (2003) menyebutkan 90%
penderita tuberkulosis paru di dunia menyerang pada kelompok dengan sosial
ekonomi yang lemah atau miskin (Achmadi dkk, 2005)
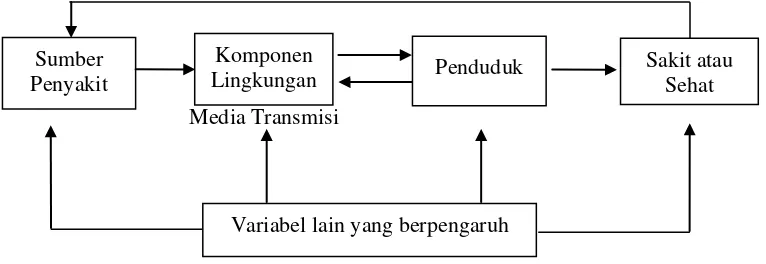
2.3.3 Faktor Penyebab (Determinan) Penyakit Tuberkulosis Paru
Menurut teori Gordon dalam Soemirat (2000), mengemukakan bahwa
timbulnya suatu penyakit sangat dipengaruhi oleh tiga faktor yaitu bibit penyakit
(agent), penjamu (host), dan lingkungan (environment). Ketiga faktor penting ini
disebut segi tiga epidemiologi (epidemiologi triangle), hubungan ketiga faktor
tersebut digambarkan secara sederhana sebagai timbangan yaitu agent penyebab
penyakit pada satu sisi dan penjamu pada sisi yang lain dengan lingkungan sebagai
penumpunya.
Bila agent penyebab penyakit dengan penjamu berada dalam keadaan
seimbang, maka seseorang berada dalam keadaan sehat, perubahan keseimbangan
akan menyebabkan seseorang sehat atau sakit, penurunan daya tahan tubuh akan
menyebabkan bobot agent penyebab menjadi lebih berat sehingga seseorang menjadi
sakit, demikian pula bila agent penyakit lebih banyak atau lebih ganas sedangkan
faktor penjamu tetap, maka bobot agent penyebab menjadi lebih berat. Sebaliknya
bila daya tahan tubuh seseorang baik atau meningkat maka ia dalam keadaan sehat
(Soewasti, 2000).
Apabila faktor lingkungan berubah menjadi cenderung menguntungkan agent
penyebab penyakit, maka orang akan sakit, pada prakteknya seseorang menjadi sakit
a. Agent
Mycobacterium Tuberculosis adalah suatu anggota dari famili
Mycobacteriaceae dan termasuk dalam ordo Actinomycetalis. Mycobacterium
tuberculosis menyebabkan penyakit pada manusia dan sering menyebabkan infeksi.
Masih terdapat Mycobacterium patogen lainnya, misalnya Mycobacterium Leprae,
Mycobacterium paratuberkulosis paru dan Mycobacterium yang dianggap sebagai
Mycobacterium non tuberculosis atau tidak dapat terklasifikasikan (Depkes, RI.
2006).
Agent adalah penyebab yang essensial yang harus ada, apabila penyakit timbul
atau manifest, tetapi agent sendiri tidak sufficient/memenuhi syarat untuk
menimbulkan penyakit. Agent memerlukan dukungan faktor penentu agar penyakit
dapat manifest. Agent yang mempengaruhi penularan penyakit tuberkulosis paru
adalah bakteri Mycobacterium tuberculosis. Agent ini dipengaruhi oleh beberapa
faktor diantaranya pathogenitas, infektifitas dan virulensi (Soewasti, 2000).
Pathogenitas adalah daya suatu mikroorganisme untuk menimbulkan penyakit
pada host. Pathogenitas agent dapat berubah dan tidak sama derajatnya bagi berbagai
host. Berdasarkan sumber yang sama pathogenitas bakteri tuberkulosis paru termasuk
pada tingkat rendah (Depkes, RI. 2006).
Infektifitas adalah kemampuan suatu mikroba untuk masuk ke dalam tubuh
host dan berkembang biak didalamnya. Berdasarkan sumber yang sama infektifitas
bakteri tuberkulosis paru termasuk pada tingkat menengah. Virulensi adalah
tuberkulosis paru termasuk tingkat tinggi, jadi bakteri ini tidak dapat dianggap remeh
begitu saja (Soewasti, 2000).
b. Host
Manusia merupakan reservoar untuk penularan bakteri Mycobacterium
Tuberculosis, bakteri tuberkulosis paru menular melalui droplet nuclei. Seorang
penderita tuberkulosis paru dapat menularkan pada 10-15 orang (Depkes RI, 2002).
Menurut penelitian Pusat Ekologi Kesehatan (1991), menunjukkan tingkat penularan
tuberkulosis paru di lingkungan keluarga penderita cukup tinggi, dimana seorang
penderita rata-rata dapat menularkan kepada 2-3 orang di dalam rumahnya. Di dalam
rumah dengan ventilasi baik, bakteri ini dapat hilang terbawa angin dan akan lebih
baik lagi jika ventilasi ruangannya menggunakan pembersih udara yang bisa
menangkap bakteri penyebab tuberkulosis.
Faktor risiko terjadinya penyakit tuberkulosis paru secara umum terkait
dengan faktor bakteri penyebab penyakit (agent), yang telah diuraikan sebelumnya.
Faktor lainnya adalah yang terdapat pada individu (host) yang dalam penelitian ini di
ukur dari kebersihan diri, sedangkan faktor lingkungan (environment) di ukur dari
sanitasi (Depkes, RI. 2006).
2.4 Higiene (Kebersihan Diri)
Menurut Nemberini (2007) pengelolaan higiene atau kebersihan diri terhadap
tahanan pada lembaga pemasyarakatan dan rumah tahanan perlu memperhatikan
kesehatan tahanan. Pedoman tentang sanitasi dan higiene serta lingkungan lembaga
pemasyarakatan dan rumah tahanan merupakan acuan yang diharapkan mampu
meningkatkan kemampuan pihak berwenang di lapas dan rutan serta pihak-pihak lain
yang bertanggung jawab untuk mengidentifikasi, memahami kompleksitas dan
menganalisis permasalahan yang dihadapi.
Kebersihan diri atau higiene perorangan yang buruk merupakan cerminan dari
kondisi lingkungan dan perilaku individu yang tidak sehat (Brown dalam Soemirat,
2000). Higiene adalah usaha kesehatan masyarakat yang mempelajari pengaruh
kondisi lingkungan terhadap kesehatan manusia, upaya mencegah timbulnya penyakit
karena pengaruh lingkungan kesehatan tersebut, serta membuat kondisi lingkungan
sedemikian rupa sehingga terjamin pemeliharaan kesehatan (Depkes RI, 2006).
Menurut Entjang (2001) usaha kesehatan pribadi (higiene perorangan) adalah
upaya dari seseorang untuk memelihara dan mempertinggi derajat kesehatannya
sendiri meliputi : memelihara kebersihan, makanan yang sehat, cara hidup yang
teratur, meningkatkan daya tahan tubuh dan kesehatan jasmani, menghindari
terjadinya penyakit, meningkatkan taraf kecerdasan dan rohaniah, melengkapi rumah
dengan fasilitas-fasilitas yang menjamin hidup sehat, serta pemeriksaan kesehatan
Higiene adalah usaha kesehatan masyarakat yang mempelajari pengaruh kondisi lingkungan terhadap kesehatan manusia, upaya mencegah timbulnya penyakit karena
pengaruh lingkungan kesehatan tersebut, serta membuat kondisi lingkungan
sedemikian rupa sehingga terjamin pemeliharaan kesehatan (Depkes RI, 2006). Pada
mendidih dengan suhu 100°C selama 5 menit, mandi dua kali sehari agar badan selalu
bersih dan segar, kebiasaan mencuci tangan dengan sabun sebelum memegang
makanan atau minuman, mengambil makanan dengan memakai alat seperti sendok
atau penjepit dan menjaga kebersihan kuku serta memotongnya apabila panjang.
Dalam konteks penularan penyakit tuberkulosis, perilaku adalah kebiasaan
yang dilakukan warga binaan pemasyarakatan yang tinggal di Lapas atau Rutan yang
memungkinkan terjadinya penularan penyakit tuberkulosis paru dari penderita kepada
orang yang belum menderita, antara lain disebabkan kebiasaan membuang ludah
sembarangan sehingga bakteri Mycobacterium Tuberculosis yang terdapat pada ludah
dapat menyebar kepada orang lain, demikian juga perilaku pada saat batuk apabila
tidak menutup mulut dapat menyebarkan bakteri Mycobacterium Tuberculosis. Faktor
lainnya yang dapat menyebabkan terjadinya penyakit tuberkulosis adalah merokok
(Ditjen Pemasyarakatan, 2007).
Menurut Widoyono (2005) upaya pencegahan penyakit tuberkulosis paru
dapat dilakukan dengan : (a) menutup mulut pada waktu batuk dan bersin dengan
sapu tangan atau tissu, (b) tidak meludah di sembarang tempat, tetapi dalam wadah
yang diberi lysol, kemudian dibuang dalam lubang dan ditimbun dalam tanah.
Strategi penanggulangan tuberkulosis pada lembaga pemasyarakatan dan
rumah tahanan negara di Indonesia (2007) melalui implementasi strategi DOTS
menyatakan bahwa sebagian besar bakteri penyakit tuberkulosis menyerang paru,
melalui udara oleh droplet penderita tuberkulosis ketika batuk, bersin atau bicara.
Faktor yang mempengaruhi kemungkinan seseorang menjadi penderita tuberkulosis
adalah daya tahan tubuh yang rendah.
Pasal 14 ayat (1) UU Nomor 12 Tahun 1995 tentang Lembaga
Pemasyarakatan menentukan bahwa warga binaan pemasyarakatan mempunyai hak
untuk : (a) mendapat perawatan, baik perawatan rohani maupun jasmani serta
(b) mendapatkan pelayanan kesehatan dan makanan yang layak.
Higiene dan sanitasi mempunyai hubungan yang erat dan tidak dapat
dipisahkan antara satu dengan yang lain. Higiene dan sanitasi merupakan usaha
kesehatan masyarakat yang bertujuan untuk mencegah terjadinya penyakit pada
manusia. Usaha kesehatan masyarakat yang mempelajari pengaruh kondisi
lingkungan terhadap kesehatan manusia, upaya mencegah timbulnya penyakit karena
pengaruh lingkungan kesehatan tersebut, serta membuat kondisi lingkungan yang
sedemikian rupa sehingga terjamin pemeliharaan kesehatan lingkungan disebut
higiene (Depkes RI, 2009).
2.5 Sanitasi Lingkungan
Sanitasi atau kesehatan lingkungan pada hakekatnya adalah suatu kondisi atau
keadaan lingkungan yang optimum sehingga berpengaruh positif terhadap
terwujudnya status kesehatan yang optimum pula. Adapun yang dimaksud dengan
mengoptimumkan lingkungan hidup manusia agar merupakan media yang baik untuk
terwujudnya kesehatan yang optimum bagi manusia yang hidup di dalamnya.
Menurut Riyadi (1984) sanitasi lingkungan adalah prinsip-prinsip untuk
meniadakan atau setidak-tidaknya mengurangi faktor-faktor pada lingkungan yang
dapat menimbulkan penyakit, melalui kegiatan-kegiatan yang ditunjukkan untuk
mengendalikan: sanitasi air, sanitasi makanan, pembuangan kotoran, air buangan dan
sampah, sanitasi udara, vektor dan binatang pengerat.
2.5.1 Penyediaan Air Bersih
Air merupakan zat yang paling penting dalam kehidupan setelah udara, sekitar
¾ bagian tubuh kita terdiri atas air, tidak seorang pun dapat bertahan hidup lebih dari
4-5 hari tanpa minum air. Selain itu, air juga di pergunakan untuk memasak, mandi,
mencuci, dan membersihkan kotoran yang ada di sekitar rumah.
Ditinjau dari ilmu kesehatan masyarakat, penyediaan sumber air bersih harus
dapat memenuhi kebutuhan masyarakat karena persediaan air bersih yang terbatas
memudahkan timbulnya penyakit di masyarakat. Volume rata-rata kebutuhan air
setiap individu perhari berkisar antara 150-200 liter/35-40 galon.kebutuhan air
tersebut bervariasi dan bergantung pada keadaan iklim, standar kehidupan, dan
kebiasaan masyarakat. Berdasarkan analisis WHO (2006), pada negara-negara maju,
setiap orang memerlukan air antara 120 liter per hari, sedangkan pada negara
2.5.2 Pengelolaan Makanan Warga Binaan Pemasyarakatan
Pengelolaan makanan di Rutan dan Lapas sehingga setiap warga binaan
dimungkinkan mendapatkan makanan yang layak adalah :
1) Penetapan menu makanan bagi tiap-tiap narapidana dalam satu hari ditetapkan
oleh menteri kehakiman.
2) Besarnya kalori tidak boleh kurang dari :
a. 2.500 kalori perhari bagi orang dewasa
b. Tambahan 300 kalori per hari bagi wanita yang sedang hamil
c. Tambahan 800 – 1000 kalori per hari bagi wanita yang sedang menyusui.
3) Menu makanan bagi narapidana yang sedang ditetapkan oleh dokter lembaga
pemasyarakatan.
4) Tanpa saran/nasehat dokter lembaga pemasyarakatan, perubahan menu makanan
bagi narapidana yang sakit tidak diperbolehkan.
Beberapa faktor pada sanitasi lingkungan sebagai determinan penyakit
tuberkulosis paru adalah :
a. Penghuni Rumah
Penghuni rumah dapat mempengaruhi kualitas udara didalam rumah. Adapun
hal-hal yang menyebabkan menurunnya kualitas udara ini dapat dibedakan menjadi 2
hal hal pokok :
1) Kepadatan hunian. Semakin banyak jumlah penghuni maka akan semakin cepat
udara didalam rumah mengalami pencemaran. Manusia dalam kehidupan
liter itu jumlah oksigen yang diambil adalah sebanyak 2 liter dan akan
menghasilkan 1,7 liter gas asam arang . Dengan Demikian akan meningkatkan
kadar CO2
2) Kesehatan para penghuni. Kesehatan penghuni juga memegang peranan
penting dalam mempengaruhi kualitas udara terutama ditinjau dari segi
bakteriologisya. Hal itu akan lebih nyata apabila penghuni rumah tersebut,
ialah mereka yang mempunyai penyakit saluran pernapasan, dan bila mereka
mengeluarkan bakteri melalui pernapasannya maka akan ditularkan kepada
penghuni lainnya melalui udara yang kotor tersebut.
yang telah ada di dalam rumah dan akan menurunkan kadar oksigen
di dalam udara. Konsep Departemen Kesehatan RI yang menggunakan luas
lantai kamar menimal sebesar 4,5 m² dan anak-anak usia 1–10 tahun
memerlukan 1,5 m², sedangkan ketentuan luas ruangan untuk setiap orang di
Lapas menurut Surat Edaran Dirjen Pemasyarakatan tahun 2005 adalah 1,80 x
3,00 m/orang.
Sebenarnya udara bukanlah merupakan habitat atau tempat hidup bakteri. Oleh
karena itu bakteri di udara hanya kejadian yang sewaktu-waktu terkontaminasi.
Bakteri pathogen dapat ditularkan melalui udara dalam bentuk partikel debu
dan pengeringan dari drooplet liur. Meskipun demikian pada dasarnya
perjalanan bakteri di udara mempunyai pola umum berupa garis lurus yang
terus menerus jumlahnya sesuai dengan lamanya waktu di udara.
Kepadatan penghuni dalam satu rumah tinggal akan memberikan pengaruh bagi
akan menyebabkan berjubelan (overcrowded). Hal ini tidak sehat karena
disamping menyebabakan kurangnya konsumsi oksigen, juga bila salah satu
anggota keluarga terkena penyakit infeksi, terutama tuberkulosis akan mudah
menular kepada anggota keluarga yang lain, dimana seorang penderita rata-rata
dapat menularkan kepada 2-3 orang di dalam rumahnya. Kepadatan merupakan
faktor awal yang berperan (pre-requisite) dalam proses penularan penyakit,
semakin padat maka perpindahan penyakit khususnya penyakit melalui udara
akan semakin mudah dan cepat. Oleh sebab itu kepadatan hunian dalam rumah
tempat tinggal merupakan variabel yang berperan dalam kejadian tuberkulosis
b. Ventilasi.
Udara segar diperlukan dalam rumah untuk mengganti udara ruangan yang
yang sudah terpakai. Udara segar diperlukan untuk menjaga temperatur dan
kelembaban udara dalam ruangan. Sebaiknya temperatur udara dalam ruangan harus
lebih rendah paling sedikit 4ºC dari temperatur udara luar untuk daerah tropis.
Umumnya temperatur kamar 22 ºC – 30 ºC sudah cukup segar. Pergantian udara
bersih untuk orang dewasa adalah 33 m³/orang/jam. Kelembaban udara berkisar 50 –
75 % optimum. Untuk memperolah kenyamanan udara seperti dimaksud di atas
diperlukan adanya ventilasi yang baik. Ventilasi yang baik dalam ruangan harus
memenuhi syarat lainnya. Untuk luas lubang ventilasi tetap, minimum 5 % dari luas
lantai ruangan. Sedangkan luas lubang insidentil (dapat dibuka dan ditutup) minimum