KALKULASI KEKUATAN LENSA INTRA OKULER
NURCHALIZA HAZARIA SIREGAR
NIP.19700908 200003 2 001
DEPARTEMEN ILMU KESEHATAN MATA
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA MEDAN
DAFTAR ISI
PENDAHULUAN...1
KEKUATAN LENSA INTRA OKULER...2
PENGUKURAN KEKUATAN KORNEA...2
PENGUKURAN PANJANG BOLA MATA...8
FORMULA KEKUATAN LENSA INTRA OKULER...5
KEKUATAN LENSA INTRAOKULER PADA ANAK...18
TARGET REFRAKSI... 20
PENDAHULUAN
Lensa Intra okulerpertama kali diimplantasikan ke dalam mata oleh Harold Ridley
pada tahun 1949 di Inggris. Hasil yang didapatkan pada studinya bahwa ukuran lensa yang
ditanam sangat tinggisehingga menyebabkan koreksi berlebihan, hal ini yang mendorong
timbulnya beberapa penelitian untuk memperkirakan kekuatanlensa intra okuler yang akan
ditanamkan. Sejak itu munculah lensa intra okuler bilik mata depan dan lensa bilik belakang
yang beredar di pasaran.(1)
Kalkulasi kekuatanlensa intra okulermerupakan persamaan untuk menentukan
ukuranlensa intra okuler yang tepat, berhubungan dengan berbagai variabel antara lain
panjang bola mata (axial length), hasil keratometri dan kedalaman bilik mata depan
(ACD).(2)Keakuratanpemeriksaanbiometri sangat penting pada operasi katarak untuk
mengurangi kesalahan refraksi dan hasil tajam penglihatan yang baik. Setelah operasi
diharapkan mencapai target emetropia dikarenakan tidak semua pasien nyaman
menggunakan kacamata atau lensa kontak.(3)
Ketepatan pengukuran kekuatan lensa sangat penting, mengingat sebagian besar
kesalahan perhitungan adalah saat pemeriksaan biometri dankeratometri. Hasil optimal
untuk lensa intra okuler yangbaru dikembangkan seperti lensa torik, multifokal, akomodatif,
dan aspherik juga tergantung pada keakuratan pengukuran biometri. Berkembangnya
kemajuan alat-alat untuk perhitungan panjang bola mata dan penggunaan formula lensa intra
okuler menuntut dokter mata mempunyai pemahaman dasar mengenai hubungan antara status
refraksi sebelumnya dan kesalahan yang mungkin terjadi pada perhitungan kekuatan lensa
KEKUATAN LENSA INTRA OKULER
Kalkulasi kekuatan lensa intra okuler sebelum operasi katarak bukan merupakan ilmu pasti
tetapi seorang dokter mata harus dapat menghindari kesalahan sehingga didapatkan visual
outcome yang sesuai. Terdapat 3 hal kesalahan yang perlu diminimalisasi :
(1) Penilaian pasien setelah operasi sesuai keperluan dan harapan.
(2) Mengoptimalisasi pemeriksaan biometri dan keratometri.
(3) Menilai kualitas dari pemeriksaan biometri sebelum operasi dan mengevalu asinya.(3)
Implantasi lensa intra okuler bertujuan agar bayangan tepat jatuh pada retina, untuk itu
diperlukan persiapan sebelum operasi masing-masing mata dengan pengukuran kekuatan
kornea, panjang bola, bilik mata depan dan posisi lensa intra okuler di dalam mata.(6)
1. PENGUKURAN KEKUATAN KORNEA
Kekuatan refraksi kornea sangat besar berkisar dua pertiga dari kekuatan refraksi
mata. Kesalahan kecil pada pengukuran radius kurvatura kornea akan memberikan kesalahan
besar pada hasil kekuatan lensa intraokuler yang akan ditanamkan. Rumus awal kekuatan
refraksi kornea :(5)
F = n-1 (1000)/ r
Ket : F = Kekuatan refraksi kornea (D)
n = Indeks refraksi kornea
r = Radius kurvatura kornea (mm)
Ketepatan dalam mengukur kekuatan lensa intra okuler adalah ukuran kekuatan
kornea (radius kurvatura kornea). Indeks refraksi kornea berbeda-beda pada masing-masing
memiliki rata-rata kelengkungan kornea 7-8 mm. Sebuah kornea yang sehat tidak benar-benar
transparan karena dapat menyebarkan cahaya sekitar 10 %. Kekuatan diopter kornea sesuai
dengan kelengkungan kornea, dimana semakin tajam kelengkungannya akan memberikan
kekuatan diopter yang lebih besar.(3,5)Pengukuran kekuatan kornea dapat menggunakan
keratometer, Topografi korneadan kekuatan kornea dapat juga diketahui dengan pemeriksaan
ORBSCAN.
a. Keratometer
Keratometer yang dikenal dengan ophthalmometer adalah alat diagnostik untuk
mengukurr kelengkungan dari permukaan anterior kornea, terutama untuk menilai tingkat dan
sumbu astigmatisme. Kelengkungan kornea bagian anterior tidak sama tetapi pada sebagian
besar individu kelengkungan kornea semakin merata pada bagian perifer. Pada keratometer
radius kurvatura kornea yang diperoleh kemudian dikonversikan menjadi power dalam satuan
dioptri dengan menggunakan indeks refraksi kornea.(8)
Keratometer merupakan pengukuran kekuatan kornea pada dua meridian yaitu ukuran
diopter yang paling kuat dan yang paling lemah. Kedua diopter kemudian dirata-ratakan dan
menjadi data untuk menentukan kekuatan lensa intra okuler dengan menggunakan berbagai
formula.(8)
Kesalahan dari pengukuran radius kurvatura kornea ini biasanya bersumber dari alat
yang tidak ditera (baik alat keratometer manual maupun yang automatik letak di sentral
kornea). Keratometer umumnya memiliki dua skala, satu memberikan diameter
kelengkungan kornea dalam milimeter dan lainnya memberikan kekuatan kornea dalam
dioptri. Pasien yang menggunakan lensa kontak harus dilepas setidaknya 48 jam sebelum
penggunaan keratometri karena penggunaan jangka panjang dapat mendatarkan kornea
Cara penggunaan keratometer :
1. Fokus pada eyepiece
Eyepiece harus terfokus pada objek sebelum membaca, untuk mencegah akomodasi
dari pemeriksa yang akan memberikan hasilyang tidak akurat.
2. Posisi dari pasien
Pasien harus duduk dalam kondisi yang nyaman, dengan kening menempel pada
hea drest. Fiksasi diperlukan agar hasil akurat dan stabil.
3. Sistem garis optikal
Untuk mendapatkan garis optikal dan lokasi dari kornea maka :
Pandangan mata ke alat.
Cahaya dari pen torch diarahkan ke eyepiece dan lihat refleksi cahaya di kornea.
4. Badan instrumen awalnya diposisikan pada jarak yang paling jauh dari kornea dan
perlahan-lahan bergerak majusampai gambar mire datang ke depan sampai jelas
terlihat dan terletak di sentral.
Jenis-jenis keratometer terdiri dari :
1. Keratometer Bausch & Lomb, satu posisi
Operator harus fokus dan superimpose gambar dua lingkaran dan atur tanda plus dan
minus. Jika meredian tidak 90 dan 180 maka alat di rotasi kan sampai tercapai
a ligment yang benar.
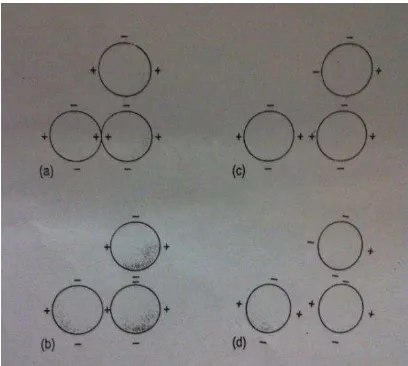
Vertica l doubling yang tepat tetapi horizontal doubling terlalu jauh (Gambar 1.a)
Vertica l dan horizontaldoubling yang tepat (Gambar 1.c)
Kornea astigmatisma memperlihatkan meredian yang tidak beaturan (Gambar 1.d)(8)
Gambar 1. Empat contoh mire pada keratometer Bausch &Lomb.(8)
2. Keratometer Javal-Schiötz (Gambar 2)
Badan instrument dalam posisi horizontal. Lihat lurus kedepan pada eyepiece,
kemudian operator melihat empat gambar : masing-masing dua gambar berada di
kanan dan kiri, untuk mengetahui meredian utama maka dua garis harus di
sejajarkan. Penanda warna (hijau dan merah) membantu untuk memastikan
gambar terletak tepat segaris. Kedua pasang gambar harus digerakan sampai
hanya bersentuhan. Jika astigmatisma tepat pada 180 derajat maka garis hitam
tipis terletak aligment secara sempurna pada mire, jika belum sempurna maka
badan instrumen dirotasikan sampai didapatkan alignment yang sempurna. Axis
dapat di baca pada scala di protaktor eksternal. Badan instrument di rotasikan 90
derajat untuk mendapatkan hasil yang kedua.
Jarak mire terlalu jauh (Gambar 2.a)
Jarak mire tepat (Gambar 2.c)
Kornea astigmatisma, memperlihatkan meredian yang tidak beraturan (Gambar 2.d) (8)
Gambar2.Mire alignmentpada Keratometer Javal-Schiötz.(8)
Kendala padapemeriksaan keratometri:
1. Fiksasi yang kurang
Pemeriksa harus memastikan bahwa pasien melihat cahaya fiksasi dan refleksi dari
struktur mata dilihat baik secara langsung maupun melalui lensa mata keratometer. Radius
kurvatura kornea meningkat pada bagian perifer sekitar 0,5 mm yaitu 3 mm dari nasal ke
puncak kornea dan meningkat sekitar 0,4 mm yaitu 3 mm dari temporal ke puncak kornea.
Jika pengukuran diambil ketika pasien tidak terfiksasi dengan benar maka nilai error akan
didapatkan. Ketika fiksasi sangat sulit pada mata yang sedang diperiksa maka fiksasi pada
mata kontralateral. Fiksasi yang kurang pada pasien adalah sumber utama dari kesalahan
keratometri.
2.Tear film yang abnormal
Tea r film brea k up yang tidak normal seperti pada pasien-pasien dengan dry eye
kental seperti metilselulosa harus dihindari karena akan menghasilkan pembacaan
kelengkungan yang tidak akurat.
3.Nystagmus
Nistagmus umumnya berkurang pada awal pembukaan mata. Pasien diminta untuk
menutup mata selama 10 detik, kemudian dilakukan pemeriksaan keratometri.(3,8)
b. ORBSCAN
ORBSCAN adalah alat yang menggabungkan slit scan dan gambar placido untuk
memberikan gambaran tiga dimensi kornea bagian anterior dan posterior.Topografi kornea
dengan keratometri dan sistem disk Placido pada mulanya diciptakan untuk mengukur
kelengkungan kornea anterior. Hasi keratometri didapatkan dengan analisis data melalui
komputer.(8)
2. PENGUKURAN PANJANG BOLA MATA
Panjang bola mata merupakan salah satu komponen untuk menentukan kalkulasi lensa
intra okuler. Dengan biometri dapat dilakukan pengukuran panjang bola mata, kedalaman
bilik mata dan posisi lensa intra okuler di dalam mata.Ketepatan biometri sangat penting
untuk mencapai target refraksi setelah operasi.(1)
a. Ultrasonografi
Pengukuran panjang bola mata adalah salah satu langkah paling penting untuk
perhitungan kekuatanlensa intra okuler. Sebuah kesalahan dalam pengukuran panjang bola
mata 1 mm dapat menyebabkan kesalahan dalam lensa intra okuler sekitar 2,5 D.
Penyempurnaan terus-menerus penggunaan ultrasonografi dalam oftalmologi penting dalam
meminimalkan kesalahan ini.(1,5,11)
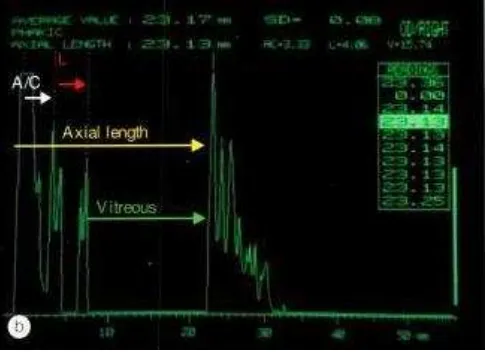
Panjang bola mata dapat diukur menggunakan A-scan ultrasound yang mengukur jarak
antara permukaan anterior kornea sampai fovea. Prinsip pengukuran panjang bola mata
dengan alat ultrasound ialah waktu yang diperlukan oleh gelombang suara saat dikeluarkan
dari probe transmitter, berjalan menuju target serta kembali lagi ke probe penerima, dimana
keduanya disatukan pada probe ultrasound yang disebut sebagai transciever. (1,5)
A-scan saat ini digunakan untuk perhitungan biometrik. A-scan-biometri mencakup dua
teknik utama: metode applanasi (kontak) dan teknik imersi (non kontak).(4,5,9,10)
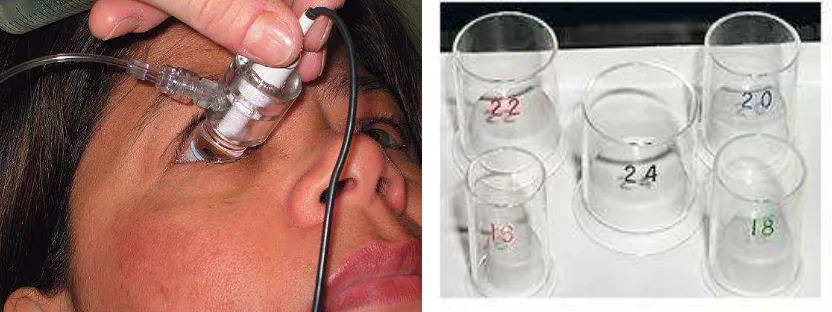
o Teknik applanasi (Kontak)
Dalam teknik applanasi, probe USG langsung menyentuh kornea. Teknik applanasi
membutuhkan kontak langsung dan kompresi anterior kornea. Pada literatur disebutkan
bahwa panjang bola mata akan lebih pendek 0,1-0,33 mm dengan menggunakan teknik
Pasien diperiksa pada posisi duduk, dan diteteskan anastesi lokal pada kedua mata.
Probe digerakan perlahan ke atas dan ke bawah atau ke sisi samping untuk mengoptimalkan
empat echospike yang terlihat di layar. Keempat echospike dari kiri ke kanan
menggambarkan permukaan anterior kornea, permukaan anterior lensa, permukaan posterior
lensa, permukaan anterior retina.(4.9)
Gambar 4. Teknik applanasi.(4)
o Teknik Imersi (Non kontak)
Teknik imersi adalah tehnik dimana USG probe tidak melakukan kompresi pada bola
mata, teknik ini telah terbukti lebih tepat daripada teknik applanasi. Ketepatan pengukuran
juga akan lebih baik jika dilakukan pada pasien dengan posisi tegak (duduk) dibandingkan
hasil yang diperoleh dengan applanasi ketika pasien posisi berbaring. Teknik imersi penting
dalam mata dengan panjang bola mata kecil (hyperopia tinggi, microphthalmos,
nanophthalmos).Kekurangan teknik imersi ialah dianggap kurang praktis dibandingkan
teknik applanasi karena membutuhkan waktu yang lebih lama mempersiapkan pasien.(3,10)
Teknik imersi diyakini mempunyai akurasi yang cukup baik jika dilakukan secara
hati-hati. Pasien dalam posisi supine,dan kedua mata diteteskan anastesi lokal. Pasien
menatap langit-langitdan scleral shell ditempatkan antara kelopak mata dan berpusat
dikornea. Scleral shell kemudian diisi larutan gonioskopik, sebaiknya metylselulosa 1 % dan
ujung probe ditempatkan ke dalam larutan. Larutan harus bebas dari gelembung udara karena
gelembung udara akan menyebabkan variasi dalam kecepatan suara. Probe diletakan 5
sampai 10 mm dari kornea dan tidak boleh menyentuh kornea. Sejajarkan gelombang USG
dengan makula, pasien melihat cahaya fiksasi pada probe. Melebarkan pupil sebelum
pemeriksaan akan membuat pemeriksaan lebih mudah.(5,10)
Biometry A-Scan saat ini dapat diperoleh dengan mudah karena diproduksi oleh berbagai
pabrik, dengan ketepatan pengukuran panjang bola mata yang bervariasi antara 0,1 s/d 0,2
mm atau sekitar 0,25 s/d 0,50 dioptri.
Keuntungan :
Dapat digunakan pada katarak yang matur.
Jaringan lunak dapat diidentifikasi
Dapat dilakukan pengukuran segmental Kerugian :
Memiliki akurasi yang kurang (120 μm)
Kontak antara scleral shell dan mata dapat menimbulkan perubahan pada bentuk bola mata.
Memerlukan anastesi.
Akurasi alat lebih sulit disesuaikan pada perbedaan velocity contohnya pada silicon oil pada vitreus, bola mata yang terlalu panjang atau pendek, pseudophakia.
Lebih sulit pada fiksasi pasien.
Pada saat melakukan pemeriksaan biometry A-Scan perlu diketahui beberapa
karakteristik echo yang baik telihat pada tabel di bawah ini.(1)
Karakteristik A-Scan yang baik(1)
Terdapat 5 echo :
Echo kornea yang tinggi
Echo yang tinggi dari lensa bagian anterior dan posterior lensa
Echo retina yang tinggi dengan bentuk yang langsung tegak lurus
Echo yang tidak terlalu tinggi dari sklera
Echo yang rendah yang berasal dari lemak orbita Tinggi echo yang baik :
Ketinggian echo dari bagian anterior lensa harus lebih dari 90 %
Echo yang berasal dari posterior lensa tingginya antar 50 s/d 75 %
Echo retina mempunyai tinggi yang lebih dari 75 %
b. Pa rtia l Coherence La ser Interferometry (IOL Ma ster)
Baru-baru ini telah dikembangkan alat pengukur kekuatanlensa intra okuler yang
sangat praktis menggunakan partial coherence laser interferometer. Alat ini dikomersilkan
oleh Zeiss lebih dikenal dengan Zeiss IOL Master. Alat ini dapat mengukur panjang bola
mata, mengukur kekuatan kornea sekaligus kedalaman bilik mata depan sehingga dengan satu
kali pemeriksaan dan dalam waktu yang singkat (1 menit) dapat diperoleh ukuran
kekuatanlensa intra okuler. Laser interferometer dikembangkan untuk meningkatkan
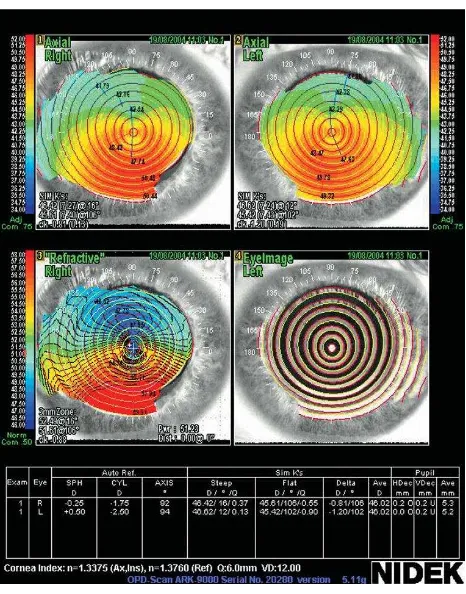
Gambar 8. IOL master(3) Gambar 9. Hasil Pemeriksaan IOL Master( 9)
Sistem ini telah terbukti sangat akurat dan sederhana untuk digunakan dalam berbagai
situasi pengukuran sulit. IOL Master ideal untuk digunakan dalam mata yang sulit diukur
dengan menggunakan ultrasonografi, contohnya pada mata dengan staphyloma posterior atau
mata dengan nistagmus.IOL Master ini dapat digunakan pada visus 6/18 atau lebih baik.
Kelebihan alat ini ialah pemeriksaan dilakukan tanpa kontak, sehingga menghilangkan
variabilitas faktor pemeriksa. Kenyamanan dan kepatuhan pasien sangat diperlukan. Pasien
dengan katarak padat atau subkapsular padat, retinal detachment, kekeruhan pada kornea,
atau kekeruhan pada vitreousdan pasien yang tidak kooperatif dapat menghalangi
pengukuran.(10,11)
IOL Ma ster menggunakan Doppler dengan interferometer koherensi yang rendah
untuk mengukur panjang bola mata. Sebuah sinar collimated inframerah (780 nm) dari dioda
laser multimode ditransmisikan ke bola mata melalui sebuah interferometer Michelson.
Puncak pertama kali terlihat pada layar interferometer muncul pada membran limitan retina
dan puncak kedua pada membrana brunch. Pasien duduk dengan dagu dan dahi diletakkan
pada sebuah band dan diminta untuk fokus pada cahaya target. Operator hanya harus
menggunakan joystick untuk memfokuskan instrumen dan menekan tombol untuk merekam
Pada pemeriksaan menggunakan IOL Master didapatkan :
Keuntungan :
Bersifat non kontak ( tidak menggunakan anastesi, tidak ada resiko terluka maupun infeksi).
Memiliki akurasi yang tinggi (10x lebih akurat daripada pengukuran dengan USG).
Memiliki resolusi 10 μm.
Akurasi dalam pengukuran tidak dipengaruhi oleh miopia yang tinggi, ukuran pupil, keadaan akomodasi mata.
Pada alat sudah terdiri dari pengukuran untuk panjang bola mata, diameter kornea, kedalaman bilik mata depan sekaligus.
Alat dapat disesuaikan untuk akurasi pengukuran panjang bola mata pada keadaan mata dengan silikon oil, aphakia, pseudophakia.
Sedikit variabilitas pada pengukuran antara masing-masing pengguna.
Mudah untuk digunakan.
Pengukuran cepat : 0,4 detik.
Automatis dapat mendeteksi mata kanan atau mata kiri.
Penyesuaianterintegrasi untukpengukuran jarakyang berbeda (kornea-RPE) dibandingkan dengan A-Scanbiometritehnik imersi (kornea-ILM).
Kerugian :
Tidak dapat digunakan pada posisi horizontal
Sangat diperlukan kerjasama dengan pasien
Tidak dapat digunakan pada katarak yang matur, sikatrik pada sentral kornea, dan katarak subkapular posterior
Pengukuran segmental tidak dapat dilakukan
3. FORMULA KEKUATANLENSA INTRA OKULER
Pengukuran kekuatan lensa intra okuler bukan merupakan exact science atau ilmu
pasti tetapi operator harus dapat meminimalisasi kesalahan sehingga didapatkan tajam
penglihatan yang diharapkan. Penanaman lensa intra okuler bertujuan untuk memperbaiki
tajam penglihatan setelah ekstraksi katarak sehingga didapatkan target emetropia.(7)
Pada awalnya kalkulasi kekuatan lensa intra okuler dikembangkan oleh
Sanders,Retzlaff dan Kraff pada tahun 1980 menggunakan analisis regresi untuk mengukur
kekuatan refraksi setelah operasi katarak, dikenal juga dengan formula SRK 1 : (3,11,12,13)
P = A – 2,5 X panjang bola mata – 0,9 X rata rata keratometri
Keterangan :
P = kekuatan lensa intra okuler
A = A konstanta
Akonstanta dipengaruhi kedalaman bilik mata depan dan perbedaan panjang bola
mata. A konstanta diperoleh dari penelitian terhadap berbagai jenis lensa yang
digunakan, dimana produsen lensa intra okuler akan melampirkan nilai A konstanta
dari masing-masing lensa intra okuler yang diproduksi. Contohnya nilai A konstanta
posterior cha mber lensa intra okuler mempunyai 116,2 sampai 118,7 dan anterior
cha mber lensa intra okuler berkisar 114,2 sampai 115,8 sedangkan ir is-fixated lensa
intra okuler sebesar114,2 sampai 115,6. Variabel A konstanta akan semakin besar jika
IOL ditempatkan lebih ke arah posterior (lebih dekat ke retina).(1,8)
Dari studi yang dikembangkan bahwa formula SRK 1 lebih tepat prediksi kekuatan
pada formula SRK II dengan menambahkan nilai konstanta A1 yang nilainya berbeda -beda
bergantung pada panjang bola mata. Rumus formulasi kekuatan lensa intra okuler menjadi :
P = A1 – 2,5 X panjang bola mata – 0,9 X rata-rata keratometri
P = kekuatan lensa intra okuler
A1 = A konstanta bergantung dari panjang bola mata (L)
jika L < 20 mm : A1= A+3
20 ≤ L < 21 : A1 = A+2
21 ≤ L < 22 : A1 = A+1
22 ≤ L < 24,5 : A1 = A
L > 24,5 : A1 = A - 0,5
Pada tahun 1988 Holladay memperhitungkan kedalaman bilik mata depan
berdasarkan panjang bola mata, rata- rata keratometri dan kekuatan kornea, faktor ketebalan
retina dan memperkenalkan konsep surgeon factor.(1)
Surgeon fa ctor adalah jarak antara iris plane dan power plane dari lensa intra okuler, dimana
jarak dari kornea ke iris plane dikalkulasikan dari tinggi puncak kornea. Nilai surgeon factor
berkisaran -4 sampai +4. Jika posisi lensa intra okuler direncanakan persis sejajar dengan iris
maka angka surgeon factor tersebut adalah 0 (nol). Nilai surgeon factor dikeluarkan oleh
masing-masing produsen lensa intra okuler. Dengan rumus awal didapatkan: (13,14)
Surgeon fa ctor = (panjang bilik mata depan x 0,9704) – 3,595
Pada tahun 1993 Hoffer Q pada teori kalkulasi lensa intra okuler menggunakan nilai
kedalaman bilik mata depan. Perhitungan bilik mata depan (ACD) berdasarkan rumus :
Parameter bilik mata depan (ACD), A konstanta, dan surgeon factors dapat
dikonversikan dengan menggunakan rumus diatas, tetapi lebih mudah jika memiliki tabel
konversi.
Berikut adalah tabel konversi nilai A konstanta, surgeon factor dan kedalaman atau panjang
bilik mata depan rumus : (13)
Holladay padapengembangan teori pengukurankekuatan lensa intra okulernya baik
digunakan pada panjang bola mata mendekati nilai normal: 23,45 mm tetapi formula
Holladay tepat digunakan pada hipermetropia tinggisehingga perlu menggunakan 2 buah
piggyba ck IOLuntuk mencapai target refraksi.(1)
Haigismengemukakan formulasi kalkulasi lensa intra okulernya dengan tiga
A-konstanta a0,a1,dan a2. A-konstan pertama berkaitan dengan lensa intra okuler, A-konstan
kedua berkaitan dengan bilik mata depan dan A-konstan ketiga berkaitan dengan panjang
bola mata. Kelemahan formula Haigis adalah harus memasukan kira-kira 50 data pasien
setelah operasiagar mendapatkan ketiga A konstanta tersebut.Formula Haigis digunakan
Tabel . Formula lensa intra okuler berdasarkan panjang bola mata(1,13,14)
Kesalahan pengukuran kekuatan lensa yang akan diimplantasikan mencangkup beberapa
faktor yaitu :(1)
Kesalahan instrumen seperti biometri, keratometri
Kurang tepatnya tindakan operasi
Memilih formulalensa intra okuleryang tidak tepat
Kesalahan dari pabrik ketika memberikan label lensa
Kesalahan marker yakni pada kondisi kekeruhan korpus vitreous yang padat
KEKUATAN LENSA INTRA OKULER PADA ANAK
Persiapan sebelum operasi katarak pada anak agak sulit dilakukan dan sangat
membutuhkan kerjasama. Pemeriksaan lengkap dimulai dengan pemeriksaan tajam
penglihatan menggunakan Snellen, Allen, HOTV, Tumbling E atau fiksasi bola mata.
Pemeriksaan refraksi menggunakan sikloplegik jika mata tidak afakia, diikuti dengan
pemeriksaan slit lamp dan pengukuran tekanan intra okular dengan Perkins tonometri dalam
pengaruh anestesi.(17,18)
Pemeriksaan biometri dengan A scan Immersion Ultrasonografi untuk mengukur
panjang bola mata dan pemeriksaan keratometri menggunakanhald-held keratometry, kedua
pemeriksaan ini di bawah pengaruh anastesi. Dari penelitian DI Flitcroft dkk di
Dublin,Ireland (1999) didapatkan rata-rata keratometri pada katarak kongenital sebesar
mata terhadap kalkulasi lensa intra okuler sebesar 2,5 D/ mm dan pada ukuran bola mata
yang pendek (20 mm) terdapat kesalahan sebesar 3,75 D/ mm.(17,18)
Tidak terprediksinya kalkulasi kekuatan lensa intra okuler pada anak- anak karena
beberapa faktor yakni besarnya variabel bergantung pada pertumbuhan mata, kesulitan
pengukuran keratometri dan panjang bola mata serta pemilihan formula lensa intra okuler
yang sesuai karena umumnya semua formula lensa intra okuler didesain untuk dewasa.
Terdapat tantangan untuk mengimplantasikan lensa intra okuler pada anak-anak dengan
target emetropia dikarenakan beresiko signifikan miopia.(16,18)
Beberapa formula lensa intra okuler yang disarankan pada anak :
1. Formula Hoffer Q digunakan pada panjang bola mata kurang dari 22 mm, dengan
anggapan bahwa pada anak ukuran bola mata yang pendek atau masih mengalami
perkembangan sejalan dengan pertambahan usia. Pada penelitian Andreo dkk juga
dilaporkan bahwa keakuratan pada ukuran bola mata yang pendek sangat rendah,
studinya menggunakan formula Hoffer Q kesalahan lebih rendah (1,4D) jika
dibandingkan dengan formula SRK II (1,8D).(1,19)
2. Panjang bola mata anak terus bertambah hingga usia 11 tahun, pemilihan kekuatan
lensa intra okuler pada anak sangat sulit dikarenakan anak akan mengalami
pergeseran miopia. Menurut penelitian Flitcroft dkk berdasarkan kalkulasi
menggunakan formula SRK II bahwa kekuatan lensa intra okuler yang digunakan
Menurut Flitcroft lensa intra okuler yang pada usia :
1 tahun pertama Dikurangi 6 D dari hasil kalkulasi lensa intra okuler
1-4 tahun Dikurangi 3 D dari hasil kalkulasi lensa intra okuler
5-12 tahun Di kurangi 1 D dari hasil kalkulasi lensa intra okuler
3. Berdasarkan usia anak pada saat operasi katarak. Menurut Trivedi RH, ketika lensa
intra okuler yang akan diimplantasikan maka pertumbuhan panjang bola mata harus
diperkirakan lebih dari satu sampai dua tahun setelah operasi. Lensa intra okuler yang
akan ditanamkan pada infant biasanya 20% atau lebih undercorrection.(20)
1 tahun pertama + 12 sampai + 7
1-2 tahun + 6
2-4 tahun + 5
4 tahun + 4
5 tahun + 3
6 tahun + 2
7 tahun + 1,5
8 – 10 tahun + 1
10 – 14 tahun + 0,5
>14 tahun Plano
TARGET REFRAKSI
Keakuratan pengukuran biometri yakni pengukuran panjang bola mata, rata-rata
diameter kornea dan kekuatan kornea sangat penting.Meminimalisasi kesalahan pengukuran
diharapkan dapat mencapai target refraksi yang sesuai untuk mencegah aniseikonia. Pada
emetropia yakni visus 6/6 tanpa bantuan kacamata. Walaupun pada beberapa kondisi dapat
tidak diberikan target emetropia antara lain pada pasien glaukoma dengan lapang pandang
yang sudah menyempit dan pasien degenerasi makula.(1,3)
DAFTAR PUSTAKA
1. Soekardi I, Hutauruk JA. (2004). Transisi Menuju Fakoemulsifikasi. Jakarta: Granit;
p183-198.
2. Kang Wang, Jia. Wen Chang, Shu. (2013). Optical Biometri Intraocular Lens Power
Calculation Using Different Formulas in patients with Different Axial Lenghts. Int J
Ophthalmol;6(2);p150-154
3. Sculvor, David (2007). Biometry. Ophthalmology Investigation and Examination
Technique. Chapter 13;p151-166.
4. American Academy of Ophthalmology. Clinical Optics.Section 3.2011-2012.
p211-219.
5. Jackson L, Timothy (2008). Biometry. Modifields Manual of Ophthalmology Mosby
Elsivier. Chapter 6;p226-231.
6. Ghanem, C Ramon. Azar, T Dimitri.(2009).Intraocular lens Power calculation.
Yanoff and Duker Ophthalmology. Third Edition. Elsivier.p188.
7. Vaughan, Asbury. (2008). Oftalmologi Umum. Edisi 17. Hal 397-397.
8. Benjamin, Larry.(2008). Optical and anatomical Assesment of the Cornea. Modifields
Manual of Ophthalmology. Mosby Elsivier. Chapter 6; p65.
9. Kanski,JJ.Clinical Ophthalmology A Systematic Approach. Sixth
Edition.Elsevier.p44.
10. Hao Bai. Quan Li Wan,Jun. Qiang Wang, Qing et All. (2008). The measurement of
Anterior Chamber Depth and Axial Lenght with IOL Master compared with Contact
Ultrasonic Axial . Int J Ophthalmol; 1(2);p151-154.
11. Zhong,Jian Guang. Shao,Yilei. Tao, Aizhu.(2014). Axial Biometri of the Entire Eye
using Ultra-Long Scan Depth Optical Coherence Tomography;157;p412-420.
12. Alpins, Noel. Walsh, Gemma. Accurate Biometri and Intraocular Lens Power
13. Hill W.(2005). Highly accurate IOL calculation. Cataract an Refractive Surgery
Toda y.p67-70.
14. Norrby S, Lydahl E, Koranyi G, et all.(2006). Reduction of trend Error in Power
Calculation. Eye;20;p90-97.
15. Maclaren,Robert, Natkurnarajah, Mythili. (2007). Biometri and Formula Accuracy
with Intraocular Lenses used for Cataract Surgery in Extreme Hyperopia. Am J
Ophthalmol Vol 143 No 6;p920-930.
16. Kapamajian,A Michael. Miler, M Kevin. (2008). Efficacy and Safety of Cataract
Extraction with negative Power Intra Ocular Lens Implantation. The Open
Ophthalmology Journal;p15-19.
17. Flitcroft DI et all. (1999). Intraocular Lenses in Children : Changes in Axial Lenght,
Corneal Curvature and Refraction. Br J Ophthalmol;83;p265-269.
18. Yen G Kimbery, Reddy Kasvini et all. (2009). Iris Fixated Posterior Chamber
Intraocular Lenses in Children;147;p121-126.
19. Tromans C. Haigh PM. S Biswas. Lloyd IC. (2001). Accuracy of Intraocular Lens
Power calculation in Pediatric Cataract Surgery. BJ Ophthalmology;85;p930-941.
20. Trivedi H,Rupal. Wilson,Edward. (2006). IOL Power Calculation for Pediatric