RAWAT INAP ANAK RSUD TANGERANG
TAHUN 2011
Laporan Penelitian ini ditulis sebagai salah satu syarat untuk memperoleh gelar SARJANA KEDOKTERAN
OLEH :
Adinda Pramitra Permatasari
NIM : 109103000027
PROGRAM STUDI PENDIDIKAN DOKTER
FAKULTAS KEDOKTERAN DAN ILMU KESEHATAN
UNIVERSITAS ISLAM NEGERI
SYARIF HIDAYATULLAH
JAKARTA
v
Assalamu’alaikum Warahmatullahi Wabarakatuh.
Puji dan syukur saya panjatkan kehadirat Allah SWT karena atas segala rahmat dan hidayah-Nya sehingga dapat menyeleseikan penelitian yang berjudul PENGARUH STATUS GIZI TERHADAP DEMAM BERDARAH DENGUE DI
INSTALASI RAWAT INAP ANAK RSUD TANGERANG TAHUN 2011. Shalawat serta salam saya sampaikan kepada Nabi besar Muhammad SAW, suri tauladan kita dengan sebaik-baiknya akhlak. Saya menulis laporan penelitian ini untuk memenuhi syarat kelulusan memperoleh gelar Sarjana Kedokteran (S.Ked) pada Program Studi Pendidikan Dokter Fakultas Kedokteran dan Ilmu Kesehatan Universitas Islam Negeri Syarif Hidayatullah Jakarta. Oleh karena itu saya mengucapkan terima kasih kepada :
1. Prof. Dr. (hc). Dr. M.K. Tadjudin, Sp.And sebagai Dekan Fakultas Kedokteran dan Ilmu Kesehatan UIN Syaruf Hidayatullah Jakarta.
2. Dr. dr. Syarief Hasan Lutfie, Sp.KFR sebagai Ketua Program Studi Pendidikan Dokter Fakultas Kedokteran dan Ilmu Kesehatan UIN Syaruf Hidayatullah Jakarta.
3. dr. Riva Auda, Sp.A, M.Kes sebagai dosen pembimbing I dan dr. Erike Anggraini S, M.Pd sebagai dosen pembimbing II yang telah banyak menyediakan waktu, tenaga dan pikiran untuk membimbing dan mengarahkan saya dalam penyususnan penelitian ini.
4. Direktur serta semua staf bagian diklit dan rekam medik RSUD Tangerang yang sudah mengizinkan dan membantu saya untuk melakukan penelitian di RSUD Tangerang.
vi
6. Seluruh teman sejawat mahasiswa Pendidikan Dokter angkatan 2009 yang selalu bersama-sama menempuh pendidikan selama ini.
Akhir kata saya berharap Allah SWT berkenan membalas segala kebaikan dari semua pihak yang telah membantu saya menyeleseikan penelitian ini. Semoga penelitian ini dapat membawa manfaat bagi perkembangan ilmu khususnya dalam bidang kedokteran.
Wassalamu’alaikum Warahmatullahi Wabarakatuh
Jakarta, 25 September 2012
vii
terhadap demam berdarah dengue di instalasi rawat inap anak RSUD Tangerang 2011. Tahun 2012
Anak dengan status gizi lebih (obesitas) akan menderita penyakit demam berdarah dengan derajat yang lebih parah dibandingkan dengan status gizi kurang dan status gizi baik. Tujuan penelitian ini adalah untuk mengetahui pengaruh status gizi terhadap penyakit demam berdarah dengue di instalasi rawat inap anak RSUD Tangerang tahun 2011. Penelitian ini bersifat analitik dengan rancangan cross-sectional. Sampel diambil secara total sampling, dengan jumlah 98 orang. Hasil penelitian dengan menggunakan uji chi square menunjukkan bahwa pasien anak status gizi lebih (obesitas) dengan diagnosis DBD derajat 3 dan 4 (berat) 54,5%, status gizi lebih dengan diagnosis DBD derajat 1 dan 2 (ringan) 45,5%, status gizi baik dan kurang dengan diagnosis DBD derajat 3 dan 4 (berat) 26,3%, status gizi baik dan kurang dengan diagnosis DBD derajat 1 dan 2 ( ringan) 73,7%. Terdapat pengaruh status gizi dengan derajat demam berdarah p=0,013 (p<0,05). Sehingga dapat disimpulkan bahwa terdapat pengaruh antara status gizi terhadap derajat demam berdarah di instalasi rawat inap anak RSUD Tangerang tahun 2011 dengan
odds ratio 3,4 (95% CI 1,258 – 8,973).
Kata Kunci : Status Gizi, Demam Berdarah Dengue ABSTRACT
Adinda Pramitra Permatasari. Medical Study Programme. The Influence of nutritional status on dengue hemorrhagic fever in children pediatric ward of Tangerang District Hospital in 2011. Year 2012
Children with obese will suffer from dengue hemorrhagic fever with a more severe degree than the malnutrition and good nutritional status. The purpose of this study was to determine the effect of nutritional status on dengue hemorrhagic fever in children pediatric ward of Tangerang District Hospital in 2011. This research was an analytical cross-sectional design. Samples taken by total sampling, (n=98). The results using the chi square test showed patients obese with a diagnosis of DHF grade 3 and 4 (severe) 54.5%, patients obese with a diagnosis of DHF grade 1 and 2 (mild) 45, 5%, and patients non obese with a diagnosis of DHF grade 3 and 4 (severe) 26.3%, patients non obese with a diagnosis of DHF degrees 1 and 2 (mild) 73.7%. There is a degree of influence the nutritional status of dengue hemorrhagic fever p = 0.013 (p <0.05). It can be concluded that there is influence of nutritional status on the degree of dengue hemorrhagic fever in children pediatric ward of Tangerang District Hospital in 2011 with odds ratio3,4 (95% CI 1,258 – 8,973).
viii
1.4 Tujuan Penelitian... 3
1.5 Manfaat Penelitian... 3
BAB II TINJAUAN PUSTAKA 4 2.1 Demam Berdarah Dengue... 4
2.1.1 Definisi... 4
2.1.7 Diagnosis Demam Berdarah Dengue... 15
2.1.7.1 Gejala Klinis demam berdarah dengue... 15
2.1.7.2 Data Laboratorium... 15
2.1.8 Tata Laksana Demam Berdarah Dengue... 16
2.1.8.1 Derajat Penyakit... 16
ix
2.2.1.2 Panjang atau Tinggi badan ... 22
2.2.1.3 Lingkar Kepala... 22
2.2.2 Pengaruh Status Gizi terhadap Demam Berdarah Dengue... 25
2.3 Kerangka Konsep... 2.4 Definisi Operasional... 26 27 BAB III METODOLOGI PENELITIAN 28 3.1 Desain Penelitian... 28
3.2 Waktu dan Tempat Penelitian... 28
3.3. Populasi dan Sampel... 28
3.4 Kritelia Penelitian... 29
3.4.1 Kriteria Inklusi... 29
3.4.2 Kriteria Eksklusi... 29
3.5 Cara Kerja Penelitian... 29
3.5.1 Izin Pengambilan Data sekunder penelitian... 29
3.5.2 Alur Penelitian... 30
3.6 Manajement Data... 30
3.6.1 Pengumpulan Data... 30
3.6.2 Pengolahan Data... 31
3.6.3 Analisis Data... 31
3.6.4 Penyajian Data... 31
BAB IV HASIL DAN PEMBAHASAN... 32
4.1 Karakteristik Subyek Penelitian... 32
4.2 Analisis Hasil Penelitian... 38
4.3 Keterbatasan Penelitian... 41
BAB V KESIMPULAN DAN SARAN... 42
5.1 Kesimpulan... 42
5.2 Saran... 43
x
Halaman
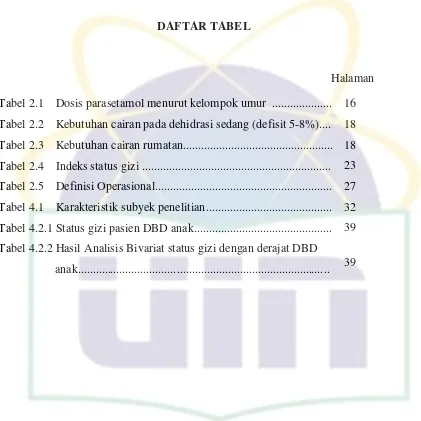
Tabel 2.1 Dosis parasetamol menurut kelompok umur ... 16
Tabel 2.2 Kebutuhan cairan pada dehidrasi sedang (defisit 5-8%).... 18
Tabel 2.3 Kebutuhan cairan rumatan... 18
Tabel 2.4 Indeks status gizi ... 23
Tabel 2.5 Definisi Operasional... 27
Tabel 4.1 Karakteristik subyek penelitian... 32
Tabel 4.2.1 Status gizi pasien DBD anak... 39
xi
Halaman
Gambar 2.1 Struktur Virus Dengue... 5
Gambar 2.2 Patogenesis DBD... 11
Gambar 2.3 Teori Enhancing Antibody..... 12
Gambar 2.4 Fase perjalanan klinis DBD... 14
Gambar 2.5 Tata Laksana Pasien DBD dengan penigkatan >20%... 19
Gambar 2.6 Tata Laksana Pasien SSD... 20
Gambar 2.7 Kerangka Konsep... 26
Gambar 3.1 Alur Penelitian... 30
Gambar 4.1 Karakteristik Jenis Kelamin... 33
Gambar 4.2 Karakteristik Umur Pasien Anak... 34
Gambar 4.3 Karakteristik Bulan Perawatan... 35
Gambar 4.4 Karakteristik ruang rawat inap... 36
xii WHO : World Health Organization
RSUD : Rumah Sakit Umum Daerah RSUP : Rumah Sakit Umum Pusat
RSUPN : Rumah Sakit Umum Pusat Nasional RSU : Rumah Sakit Umum
RS : Rumah Sakit
KLB : Kejadian Luar Biasa DBD : Demam Berdarah Dengue RNA : Ribonucleic Acid
NS : Nonstruktural
SSD : Sindrom Syok Dengue Ig : Imunoglobulin
TNF : Tumor Necrosis Factor
IL : Interleukin
FDP : fibrinogen degradation products
ADE : antibody dependent enhancement
PAF : platelet activating factor
USG : ultrasonography
BMI : Body Mass Index
CRP : C Reaktif Protein
xiii
Lampiran 1. Data rekam medik pasien anak RSUD Tangerang Lampiran 2. Alat Pengukur
BAB I
PENDAHULUAN
1.1Latar Belakang
Demam berdarah dengue (DBD), adalah penyakit infeksi yang disebabkan virus dengue dengan manifestasi klinis demam, perdarahan (terutama di kulit), hepatomegali, dan kegagalan sirkulasi darah.1 World Health Organization (WHO)
memperkirakan sekitar 2,5 miliar orang di 100 negara endemik DBD, mentransmisikan virus dengue sehingga 50 juta infeksi terjadi setiap tahun dengan 500.000 kasus demam berdarah dengue dan 22.000 kematian berasal dari kalangan anak-anak.2
Di Indonesia, lebih dari 35% dari penduduk negara tinggal di daerah perkotaan, 150.000 kasus demam berdarah dengue dilaporkan tahun 2007 (rekor tertinggi) dengan lebih dari 25.000 kasus dilaporkan dari Jakarta dan Jawa Barat.3 Dari database Departemen Kesehatan Republik Indonesia dilaporkan bahwa pada tahun 2009 terdapat 158.912 penderita demam berdarah dengue di Indonesia. Data yang sama menunjukkan provinsi DKI Jakarta memiliki insidens DBD tertinggi (313 kasus per 1000 penduduk).4
Demam berdarah dengue disebabkan virus dengue yang termasuk kelompok B
Arthropod Borne Virus (Arboviroses) yang sekarang dikenal sebagai genus Flavivirus, famili Flaviviridae. Terdapat 4 jenis serotipe virus dengue, yaitu ; DEN-1, DEN-2, DEN-3, dan DEN-4. Terdapat tiga faktor yang memegang peranan pada penularan infeksi virus dengue, yaitu manusia, virus, dan vektor perantara. Virus dengue ditularkan kepada manusia melalui gigitan nyamuk Aedes aegypti.5
Menurut penelitian yang dilakukan di Thailand, didapatkan hasil bahwa sindrom syok dengue lebih sering terjadi pada anak berstatus gizi kurang daripada anak yang berstatus gizi normal. Hal ini berasal dari data status gizi 4532 anak dengan infeksi dengue dengan 734 anak diantaranya memiliki indikasi lain (diare & pneumonia).8
Penelitian yang dilakukan di bagian rawat inap anak Rumah Sakit Umum Pusat (RSUP) Sanglah, Denpasar, Bali, menyimpulkan bahwa obesitas merupakan faktor risiko terjadinya sindrom syok dengue (SSD) pada anak. Anak yang obesitas berisiko 4,9 kali lebih besar dibandingkan dengan anak yang tidak obesitas.9
Penelitian yang dilakukan di enam rumah sakit di Jakarta ( RSUPN Dr Cipto Mangunkusumo, RSUP Fatmawati, RSU Pasar Rebo, RSU Koja, RSAB Harapan Kita dan RSU Sumber Waras) saat kejadian luar biasa DBD tahun 2004, mendapatkan 1818 kasus DBD pada anak usia 0-15 tahun. Penelitian ini mendapatkan sebagian besar pasien DBD memiliki status gizi baik 42,3%, dan 1,4% pasien DBD yang memiliki status gizi buruk.10
Oleh karena itu, peneliti akan akan mengadakan penelitian yang bertujuan untuk mengetahui pengaruh status gizi terhadap demam berdarah dengue di instalasi rawat inap anak RSUD Tangerang periode Januari sampai dengan Desember 2011.
1.2Rumusan Masalah
Berdasarkan uraian latar belakang di atas, dapat dirumuskan masalah penelitian sebagai berikut :
Apakah terdapat pengaruh status gizi terhadap beratnya demam berdarah dengue di instalasi rawat inap anak RSUD Tangerang periode Januari sampai dengan Desember 2011 ?
1.3Hipotesis
1.4 Tujuan Penelitian Tujuan Umum
Mengetahui pengaruh status gizi terhadap beratnya demam berdarah dengue di instalasi rawat inap anak RSUD Tangerang periode Januari sampai dengan Desember 2011.
Tujuan Khusus
1. Mengetahui jumlah pasien anak yang mengalami demam berdarah dengue di instalasi rawat inap anak RSUD Tangerang periode Januari sampai dengan Desember 2011.
2. Untuk mengetahui bahwa pada anak dengan status gizi lebih sangat berisiko mengalami demam berdarah dengue berat.
1.5 Manfaat Penelitian
1. RSUD Tangerang
Penelitian ini dapat memberikan informasi atau masukan tentang pengaruh status gizi terhadap beratnya demam berdarah dengue.
2. Universitas Islam Negeri Syarif Hidayatullah
Hasil Penelitian ini dapat dijadikan masukan dan pertimbangan dalam membuat kebijakan-kebijakan di bidang kesehatan di masa mendatang khususnya dalam penatalaksanaan penderita demam berdarah dengue pada anak. Hasil penelitian juga diharapkan dapat menjadi data dasar bagi penelitian selanjutnya.
3. Peneliti
a. Sebagai salah satu syarat dalam menyelesaikan program sarjana kedokteran.
b. Melalui penelitian ini peneliti dapat menerapkan dan memanfaatkan ilmu yang didapat selama pendidikan dan menambah pengetahuan dan pengalaman dalam membuat penelitian ilmiah.
BAB II
TINJAUAN PUSTAKA
2.1 Demam Berdarah Dengue 2.1.1. Definisi
Demam berdarah dengue (DBD), adalah penyakit infeksi yang disebabkan virus dengue dengan manifestasi klinis demam tinggi, perdarahan terutama di kulit, hepatomegali, dan kegagalan sirkulasi.1 Pada demam berdarah dengue terjadi hemokonsentrasi (peningkatan hematokrit) akibat perembesan plasma.11
Demam berdarah dengue disebabkan virus dengue yang termasuk kelompok B Arthropod Bone virus (Arboviroses) genus flavivirus, famili
Flaviviridae, dan mempunyai 4 jenis serotipe, yaitu : DEN-1, DEN-2, DEN-3, dan DEN-4.5
2.I.2 Epidemiologi
Sebanyak 1,8 milliar (lebih dari 70%) dari populasi di seluruh dunia yang tinggal di negara-negara anggota dari WHO, Asia Tenggara, dan Pasifik wilayah Barat berisiko terkena demam berdarah dengue dan hampir 75% dari beban penyakit global akibat demam berdarah dengue.3
Wabah demam berdarah adalah masalah kesehatan terbesar di Indonesia, Myanmar, Sri Lanka, Thailand, dan Timor Leste yang berada di zona khatulistiwa dan musim tropis. Aedes aegypti tersebar luas di perkotaan dan pedesaan, serotipe virus beredar dan demam berdarah adalah penyebab utama rawat inap dan kematian pada anak-anak. Lebih dari 35% dari penduduk Indonesia tinggal di daerah perkotaan, 150.000 kasus dilaporkan pada tahun 2007 (rekor tertinggi) dengan lebih dari 25.000 kasus dilaporkan dari Jakarta dan Jawa Barat.3
yang lebih muda. Pada orang dewasa penyakit ini lebih sering disertai fenomena perdarahan.7
2.1.3 Cara Penularan 2.1.3.1 Virus
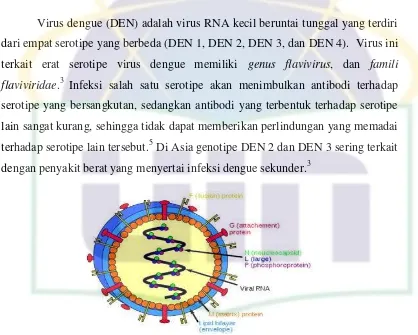
Virus dengue (DEN) adalah virus RNA kecil beruntai tunggal yang terdiri dari empat serotipe yang berbeda (DEN 1, DEN 2, DEN 3, dan DEN 4). Virus ini terkait erat serotipe virus dengue memiliki genus flavivirus, dan famili flaviviridae.3 Infeksi salah satu serotipe akan menimbulkan antibodi terhadap serotipe yang bersangkutan, sedangkan antibodi yang terbentuk terhadap serotipe lain sangat kurang, sehingga tidak dapat memberikan perlindungan yang memadai terhadap serotipe lain tersebut.5 Di Asia genotipe DEN 2 dan DEN 3 sering terkait dengan penyakit berat yang menyertai infeksi dengue sekunder.3
Gambar 2.1 Struktur Virus Dengue
Sumber : M. Z. Fanani, 2011
Partikel matur dari virus dengue berbentuk bulat dengan diameter 50 nm yang mengandung beberapa isi dari tiga protein struktural yang berasal dari host,
membran tunggal dan bilayer genom RNA beruntai tunggal.3 Panjang genom virus 11 kb dan genom dengan urutan yang lengkap berguna
untuk isolasi dari keempat serotipe virus dengue.11
Genom RNA virus Dengue mengkode tiga protein struktural, kapsid (C), membran (M), dan selubung (E) serta tujuh protein nonstruktural, yaitu NS1, NS2a, NS2b, NS3, NS4a, NS4b, dan NS5.12
2.1.3.2 Vektor
Berbagai serotipe virus dengue ditularkan ke manusia melalui gigitan nyamuk
Aedes aegypti yang terinfeksi. Selain itu, nyamuk Aedes albopictus, Aedes polynesiensis, dan beberapa spesies yang lain dapat juga menularkan virus ini walaupun merupakan vektor yang kurang berperan.3
Nyamuk Aedes aegypti termasuk spesies tropis dan subtropis yang di distribusikan secara luas di seluruh dunia, terutama di antara garis Lintang 350 Lintang Utara dan 350 Lintang Selatan. Aedes aegypti telah ditemukan sejauh 450 lintang utara, tetapi invasi terjadi selama musim panas dan nyamuk tidak bertahan di musim dingin. Karena suhu yang lebih rendah, Aedes aegypti relatif jarang ditemukan di atas ketinggian 1000 meter.3
2.1.3.3 Host
Setelah masa inkubasi 4-10 hari, infeksi salah satu virus dari empat serotipe dapat menghasilkan spektrum yang luas dari penyakit, walaupun infeksi tanpa gejala atau subklinis. Infeksi primer menyebabkan kekebalan perlindungan seumur hidup terhadap infeksi serotipe. Individu yang terkena infeksi akan dilindungi dari penyakit dengan serotipe yang berbeda dalam 2-3 bulan infeksi primer tetapi tanpa kekebalan jangka panjang.3
Faktor-faktor risiko yang menentukan derajat keparahan penyakit yaitu infeksi sekunder, usia, etnis, dan mungkin penyakit kronis (asma, anemia sel sabit, dan diabetes melitus). Pada usia anak, kurang mampu mengkompensasi kebocoran kapiler sehingga dapat berisiko besar menjadi sindrom syok dengue.3
setelah adanya virus dengue dalam tubuh manusia. Bentuk reaksi terhadap virus antara manusia yang satu dengan manusia yang lain dapat berbeda dan memanifestasikan perbedaan penampilan gejala klinis dan perjalanan penyakit.12 2.1.3.4 Penularan Virus Dengue
Manusia adalah host utama dari virus. Virus dengue yang beredar dalam sirkulasi darah manusia yang ditularkan oleh nyamuk betina yang terinfeksi. Virus ini kemudian menginfeksi usus nyamuk dan kemudian menyebar secara sistemik selama periode 8-12 hari yang selanjutnya siap ditularkan kembali kepada manusia lainnya. Masa inkubasi ekstrinsik dipengaruhi sebagian oleh kondisi lingkungan, terutama suhu lingkungan. Aedes agypti adalah salah satu vektor yang paling efisien untuk arbovirus karena sangat antropofilik dan selalu berada di dekat manusia.3
2.1.4 Patofisiologi 2.1.4.1 Sistem Vaskular
Patofisiologi primer DBD dan SSD adalah peningkatan akut permeabilitas vaskuler yang mengarah pada kebocoran plasma ke dalam ruang ekstravaskuler. Hal tersebut menimbulkan hemokonsentrasi dan penurunan tekanan darah. Volume plasma menurun lebih dari 20% pada kasus-kasus berat, hal ini didukung penemuan postmortem meliputi efusi pleura, hemokonsentrasi, dan hipoproteinemia.12
Jika penderita sudah stabil dan mulai sembuh, cairan ekstravasasi diabsorpsi dengan cepat, menimbulkan penurunan hematokrit. Perubahan hemostasis pada DBD dan SSD melibatkan 3 faktor : perubahan vaskuler, trombositopeni, dan kelainan koagulasi. Hampir semua penderita DBD mengalami peningkatan fragilitas vaskuler dan trombositopeni, dan banyak diantaranya penderita menunjukkan gangguan koagulasi.12
2.1.4.2 Sistem Respon Imun
berlangsung 5-7 hari. Setelah itu muncul respon imun baik humoral maupun seluler. 12
Antibodi terhadap virus dengue dapat ditemukan di dalam darah sekitar demam hari ke 5, meningkat pada minggu pertama sampai dengan ketiga, dan menghilang setelah 60-90 hari. Pada infeksi primer antibodi IgG meningkat sekitar demam hari ke 14 sedang pada infeksi sekunder antibodi IgG meningkat pada hari kedua. Oleh karena itu, diagnosis dini infeksi primer hanya dapat ditegakkan dengan mendeteksi antibodi IgM setelah hari sakit kelima, diagnosis infeksi sekunder dapat ditegakkan lebih dini dengan adanya peningkatan antibodi IgG dan IgM yang cepat.12
2.1.4.3. Trombositopenia
Pada kasus DBD, kelainan hematologis ini ditemukan. Nilai trombosit mulai menurun pada masa demam dan mencapai nilai terendah pada masa syok. Pada masa konvalesens kadar trombosit akan sangat cepat meningkat dan kadar trombosit menjadi normal biasanya tercapai 7-10 hari sejak permulaan sakit. Trombositopenia berhubungan dengan meningkatnya megakariosit muda dalam sumsum tulang dan masa hidup trombosit yang pendek akibat meningkatnya destruksi trombosit. Penyebab peningkatan destruksi trombosit tidak diketahui, namun beberapa faktor dapat menjadi penyebab yaitu virus dengue, komponen aktif sistem komplemen, kerusakan sel endotel, dan aktivasi sistem pembekuan darah secara bersamaan atau terpisah.1
2.1.4.4 Sistem koagulasi dan fibrinolisis
Infeksi virus dengue merupakan salah satu penyebab terjadinya inflamasi sistemik yang ditandai dengan meningkatnya kadar berbagai sitokin dalam
sirkulasi seperti TNFα, IL-1, dan IL-6, yang dapat menimbulkan aktivasi sistem koagulasi dan fibrinolisis pada DBD.1
faktor II, V, VII, VIII, X, dan fibrinogen. Pada kasus DBD berat terjadi peningkatan fibrinogen degradation products (FDP). 1
2.1.4.5 Sistem Komplemen
Sistem komplemen diaktifkan oleh kompleks virus dan antibodi dengan mensekresikan C3a dan C5a, yang mengakibatkan peningkatan permeabilitas dinding pembuluh darah sehingga terjadi ekstravasasi plasma dari intravaskuler menuju ekstravaskuler.1 Bukti-bukti yang mendukung peran sistem komplemen pada penderita DBD ialah ditemukannya kadar histamin yang meningkat dalam urin 24 jam, adanya kompleks imun yang bersirkulasi (circulating immune complex) baik pada DBD derajat ringan maupun berat, dan adanya korelasi antara kadar kuantitatif kompleks imun dengan derajat berat penyakit.1
2.1.4.6 Respon Leukosit
Pada penderita DBD dapat terjadi leukopenia ringan sampai lekositosis sedang. Leukopeni dapat dijumpai antara hari pertama dan ketiga dengan hitung jenis yang masih dalam batas normal. Jumlah granulosit menurun pada hari ketiga sampai kedelapan. Pada sediaan apus darah tepi penderita DBD dapat ditemukan limfosit bertransformasi atau atipik (20-50%), terutama pada infeksi sekunder. Limfosit atipik ini merupakan sel berinti satu (mononuklear) dengan struktur kromatin inti halus dan agak padat, serta sitoplasma yang relatif lebar dan berwarna biru tua. Limfosit atipik ini dikenal sebagai limfosit plasma biru yang ditemukan sejak hari ketiga demam.1
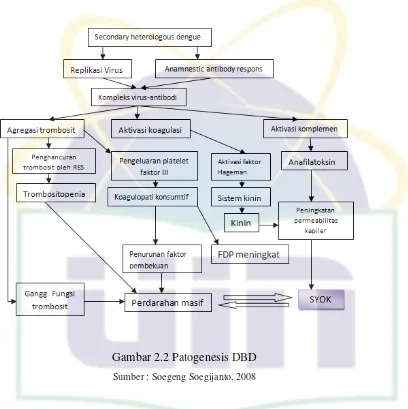
2.1.5 Patogenesis
Patogenesis demam berdarah dengue (DBD) dan sindrom syok dengue (SSD) masih merupakan masalah yang kontroversial karena sejauh ini belum ada teori yang menjelaskan secara tuntas patogenesis DBD. Secara garis besar ada dua teori yang banyak dianut untuk menjelaskan perubahan patogenesis pada DBD dan SSD yaitu hipotesis infeksi sekunder (teori secondary heterologous infection) dan hypothesis antibody dependent enhancement (ADE).12
dapat menetralisasi yang sama (homologous). Tetapi jika orang tersebut mendapatkan infeksi sekunder dengan jenis serotipe virus yang lain, maka terjadi infeksi yang berat. Pada infeksi selanjutnya, antibodi heterologous yang telah terbentuk dari infeksi primer akan membentuk kompleks dengan infeksi virus dengue baru dari serotipe berbeda, namun tidak dapat dinetralisasi virus baru bahkan membentuk kompleks yang infeksius.12
Akibat adanya infeksi sekunder oleh virus yang heterolog (virus dengan serotipe lain atau virus lain) karena adanya non-netralising antibodi maka partikel virus DEN dan molekul antibodi IgG membentuk kompleks virus-antibodi. Ikatan
antara kompleks tersebut dengan reseptor Fc pada sel melalui bagian Fc IgG
menimbulkan peningkatan (enhancement) infeksi virus DEN. Kompleks virus-antibodi meliputi sel makrofag yang beredar dan virus-antibodi tersebut akan bersifat opsonisasi, internalisasi sehingga makrofag mudah terinfeksi. Makrofag akan teraktivasi dan akan memproduksi IL-1, IL-6, dan TNF-α dan juga “platelet
activating factor” (PAF). Karena antibodi bersifat heterolog, maka virus tidak dapat dinetralisasi tetapi bebas bereplikasi di dalam makrofag.12
TNF-α yang terangsang IFN maupun makrofag teraktivasi antigen - antibodi kompleks. Kompleks ini akan menyebabkan kebocoran dinding pembuluh darah, merembesnya cairan plasma ke jaringan tubuh yang disebabkan kerusakan endotel pembuluh darah yang mekanismenya sampai saat ini belum jelas. Hal tersebut akan mengakibatkan syok.12
Gambar 2.2 Patogenesis DBD
Sumber : Soegeng Soegijanto, 2008
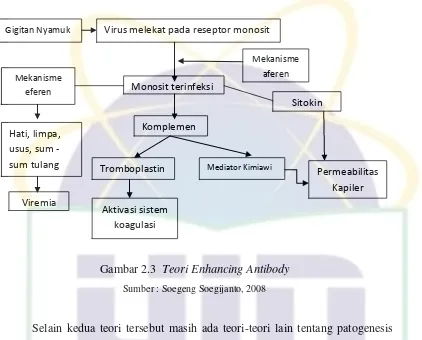
Teori Infection Enhancing Antibody berdasarkan pada peran sel fagosit mononuklear merangsang terbentuknya antibodi non - netralisasi. Antigen dengue lebih banyak didapat pada sel makrofag yang tinggal menetap di jaringan. Pada kejadian ini antibodi non - netralisasi berupaya melekat pada sekeliling permukaan sel makrofag yang beredar dan tidak melekat pada sel makrofag yang menetap di jaringan. Makrofag yang dilekati antibodi non - netralisasi, akan memiliki sifat opsonisasi, internalisasi, dan akhirnya sel mudah terinfeksi. Makrofag yang terinfeksi akan menjadi aktif dan akan melepaskan sitokin yang memiliki sifat vasoaktif atau prokoagulasi diantaranya IL-1, IL-6, dan TNF-α juga
Gambar 2.3 Teori Enhancing Antibody
Sumber : Soegeng Soegijanto, 2008
Selain kedua teori tersebut masih ada teori-teori lain tentang patogenesis DBD diantaranya, adalah teori virulensi virus yang mendasarkan pada perbedaan serotipe virus dengue Den-1, Den-2, Den-3, dan Den-4. Semuanya dapat ditemukan pada kasus yang fatal, tetapi berbeda antara daerah yang satu dengan yang lain.12
Teori antigen-antibodi, menjelaskan bahwa pada penderita DBD terjadi penurunan aktivitas sistem komplemen yang ditandai dengan penurunan kadar C3, C4, dan C5. Empat puluh delapan sampai tujuh puluh dua persen penderita DBD terbentuk kompleks imun antara IgG dengan virus dengue, selanjutnya kompleks imun tersebut dapat menempel pada trombosit, sel B, dan sel dalam organ tubuh lain. Terbentuknya kompleks imun tersebut akan memengaruhi aktivitas komponen sistem imun yang lain.12
Teori mediator, menjelaskan bahwa makrofag yang terinfeksi virus dengue akan melepas berbagai mediator seperti interferon, IL-1, IL-6, IL-2, TNF-α, dan lain-lain. Diperkirakan mediator dan endotoksin bertanggung jawab atas terjadinya syok septik, demam, dan peningkatan permeabilitas kapiler.12
Gigitan Nyamuk Virus melekat pada reseptor monosit
2.1.6 Manifestasi Klinis
Terdapat 4 gejala utama penyakit DBD, yaitu demam tinggi, fenomena perdarahan, hepatomegali, dan kegagalan sirkulasi. Gejala lain adalah perasaan tidak enak di daerah epigastrium, nyeri di bawah lengkung iga kanan, atau kadang-kadang nyeri perut dapat dirasakan di seluruh perut.1
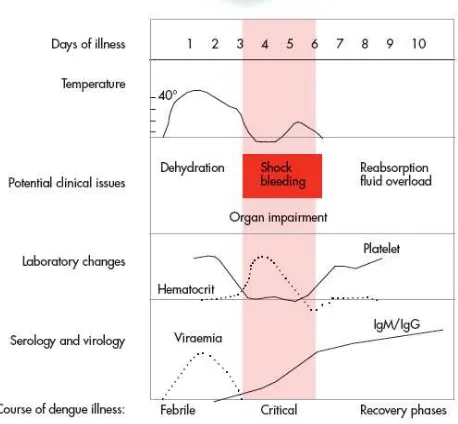
Gambaran klinis penderita dengue terdiri atas 3 fase yaitu fase febris, fase kritis, dan fase pemulihan.
1. Fase febris.
Biasanya demam mendadak tinggi 2-7 hari, disertai muka kemerahan, eritema kulit, nyeri seluruh tubuh, mialgia, artralgia, dan sakit kepala. Pada beberapa kasus ditemukan nyeri tenggorok, faring hiperemis, injeksi konjungtiva, anoreksia, mual, dan muntah. 3
Pada fase ini dapat pula ditemukan tanda perdarahan seperti petekie, perdarahan mukosa, dan dapat pula terjadi perdarahan pervaginam dan perdarahan gastrointestinal walaupun jarang. Hepatomegali timbul saat beberapa hari setelah demam.3
2. Fase kritis.
Terjadi pada hari ke 3-7 dengan penurunan suhu tubuh menjadi 37,5-380C atau kurang, disertai peningkatan permeabilitas kapiler secara paralel dengan hematokrit menigkat, merupakan tanda awal fase kritis. Timbulnya kebocoran plasma biasanya berlangsung selama 24-48 jam. Kebocoran plasma sering didahului oleh leukopeni progresif disertai penurunan hitung trombosit.3
Tingkat kebocoran plasma bervariasi. Efusi pleura dan asites secara klnis terdeteksi tergantung pada tingkat kebocoran plasma dan volume dari terapi cairan. Foto dada dan USG abdomen sangat berguna untuk penegakan diagnosis. Tingkat kenaikan hematokrit juga merupakan dasar yang menggambarkan tingkat keparahan kebocoran plasma.3
penurunan nilai organ, asidosis metabolik, dan koagulasi intravaskular diseminata. Hal ini dapat menyebabkan perdarahan yang parah dan hematokrit menjadi turun saat syok berat. Selain itu, penurunan fungsi organ yang berat seperti hepatitis, ensefalitis atau miokarditis, dan atau perdarahan berat juga dapat berkembang tanpa kebocoran plasma atau syok.3
3. Fase pemulihan.
Bila fase kritis terlewati maka terjadi pengembalian cairan dari ekstravaskuler ke intravaskuler secara perlahan pada 48-72 jam setelahnya. Keadaan umum penderita membaik, nafsu makan pulih kembali, hemodinamik stabil, dan diuresis membaik.3
Beberapa pasien mungkin memiliki rash, pruritus, bradikardi, dan perubahan pada fase ini. Hematokrit akan stabil atau lebih rendah karena efek pengenceran dari reabsorpsi cairan. Jumlah sel darah putih akan naik segera setelah suhu normal dibandingkan jumlah trombosit. Gangguan pernapasan dari efusi pleura dan asites akan terjadi bila pemberian cairan intravena yang berlebihan. Selama fase kritis atau fase pemulihan, terapi cairan yang berlebihan berhubungan dengan edema paru dan gagal jantung kongestif.3
Gambar 2.4 Fase perjalanan klinis DBD
2.1.7 Diagnosis Demam Berdarah Dengue 2.1.7.1 Gejala klinis demam berdarah dengue.
Demam tinggi mendadak tanpa sebab yang jelas, berlangsung terus menerus selama 2-7 hari.
Terdapat manifestasi perdarahan ditandai dengan : - Uji bendung positif.
- Petekie, ekimosis, purpura.
- Perdarahan mukosa, epistaksis, perdarahan gusi. - Hematemesis atau melena.
Pembesaran hati.
Syok, ditandai frekuensi denyut nadi teraba cepat dan lemah sampai tidak teraba, penyempitan tekanan nadi ( ≤ 20 mmHg), hipotensi sampai tidak terukur, kaki dan tangan dingin, kulit lembab, capillary refill time
memanjang (> 2 detik), dan pasien tampak gelisah.11 2.1.7.2 Data Laboratorium
Trombositopenia (100 000/μl atau kurang).
Adanya kebocoran plasma karena peningkatan permeabilitas kapiler, dengan manifestasi sebagai berikut :
- Peningkatan hematokrit ≥ β0% dari nilai standar.
- Penurunan hematokrit ≥ β0%, setelah mendapat terapi cairan. - Efusi pleura/perikardial, asites, dan hipoproteinemia.11
Dua kriteria klinis pertama ditambah satu dari kriteria laboratorium (atau hanya peningkatan hematokrit) cukup untuk menegakkan diagnosis kerja DBD.11
2.1.8 Tata Laksana Demam Berdarah Dengue 2.1.8.1 Derajat Penyakit
Derajat penyakit DBD diklasifikasikan dalam 4 derajat (pada setiap derajat sudah ditemukan trombositopenia dan hemokonsentrasi):
Derajat 1 : Demam disertai gejala tidak khas dan satu-satunya menifestasi perdarahan ialah uji bendung.
Derajat II : Seperti derajat I, disertai perdarahan spontan di kulit dan atau perdarahan lain.
Derajat III: Didapatkan kegagalan sirkulasi, yaitu nadi cepat dan lambat, tekanan nadi menurun (20 mmHg atau kurang) atau hipotensi, sianosis di sekitar mulut, kulit dingin dan lembab, dan anak tampak gelisah.
Derajat IV : Syok berat (profound shock), nadi tidak dapat diraba dan tekanan darah tidak terukur.11
2.1.8.2 Penatalaksanaan
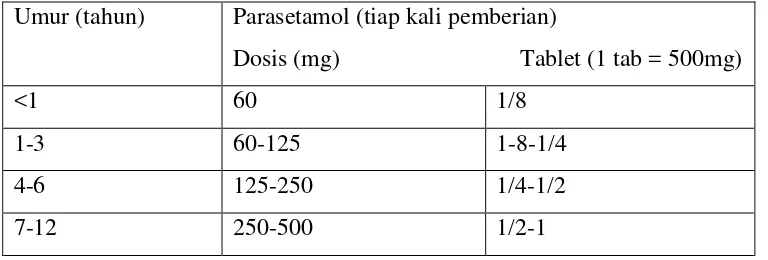
Tata laksana bersifat simptomatik dan suportif. Antipiretik kadang-kadang diperlukan, tetapi perlu diperhatikan bahwa antipiretik tidak dapat mengurangi lama demam pada DBD. Parasetamol direkomendasikan untuk mengatasi demam. Pemberian parasetamol dapat disederhanakan seperti tertera pada tabel 2.1.5 Tabel 2.1 Dosis parasetamol menurut kelompok umur
Umur (tahun) Parasetamol (tiap kali pemberian)
Dosis (mg) Tablet (1 tab = 500mg)
<1 60 1/8
1-3 60-125 1-8-1/4
4-6 125-250 1/4-1/2
7-12 250-500 1/2-1
Pengobatan suportif lain yang dapat diberikan antara lain larutan oralit, larutan gula garam, jus buah, susu, dan lain-lain. Apabila pasien mulai terlihat tanda - tanda dehidrasi pemberian cairan oral dapat diberikan untuk mencegah dehidrasi. Pasien perlu diberikan minum 50 ml/kg BB dalam 4-6 jam pertama. Setelah keadaan dehidrasi dapat diatasi anak diberikan cairan rumatan 80-100 ml/kg BB dalam 24 jam berikutnya. Bayi yang masih minum ASI, tetap harus diberikan ASI selain larutan oralit. Apabila cairan oral tidak dapat diberikan oleh karena tidak dapat minum, muntah, atau nyeri perut yang berlebihan, maka cairan intravena rumatan perlu diberikan.5
Peningkatan nilai hematokrit 10-20% menandakan pasien memasuki fase kritis dan memerlukan pengobatan cairan intravena apabila pasien tidak dapat minum oral. Pasien harus dirawat dan diberikan cairan sesuai kebutuhan. Tanda vital, hasil laboratorium, asupan dan keluaran cairan harus di catat dalam lembar khusus. Penurunan hematokrit merupakan tanda-tanda perdarahan. Umumnya pada fase ini pasien tidak dapat makan dan minum karena anoreksia dan muntah. Kewaspadaan perlu ditingkatkan pada pasien dengan risiko tinggi, seperti bayi, DBD derajat III dan IV, berbadan gemuk, perdarahan berat, dan penurunan kesadaran.13
Tabel 2.2 Kebutuhan cairan pada dehidrasi sedang (defisit 5-8%)
Berat badan waktu masuk RS Jumlah cairan ml/kg berat badan perhari
<7 220
7-11 165
12-18 132
>18 88
Sumber : Depkes, 2005
Pemilihan jenis dan volume cairan yang diperlukan tergantung dari umur dan berat badan pasien serta derajat kehilangan plasma, yang sesuai dengan derajat hemokonsentrasi. Pada anak gemuk, kebutuhan cairan disesuaikan dengan berat badan ideal untuk anak umur yang sama. Kebutuhan cairan rumatan dapat diperhitungan dari tabel 2.3 berikut.5
Tabel 2.3 Kebutuhan cairan rumatan
Berat Badan (kg) Jumlah cairan (ml)
10 100 per kg BB
10-20 1000 + 50 x kg (diatas 10 kg)
>20 1500 + 20 x kg (diatas 20 kg)
Sumber : Depkes, 2005
Kemampuan untuk memberi cairan sesuai kebutuhan pada fase ini menentukan prognosis. Sebagian pasien sembuh setelah pemberian cairan intravena, sedangkan pasien dengan kondisi berat atau tidak mendapat cairan sesuai dengan kebutuhan akan jatuh ke dalam fase syok. Pemberian cairan intravena sebelum terjadi kebocoran plasma sebaiknya dihindarkan karena dapat menimbulkan kelebihan cairan. Pemantauan tanda vital pada fase kritis bertujuan untuk mewaspadai gejala syok.13
berikan cairan sebanyak-banyaknya 20 ml/kgBB atau tetesan lepas selama 10-15 menit sampai tekanan darah dan nadi dapat diukur, kemudian turunkan sampai 10 ml/kg/jam. Berikan oksigen pada kasus dengan syok.13
Setelah itu ulangi pemeriksaan hematokrit. Apabila ada kenaikan hematokrit, ganti cairan dengan koloid yang sesuai (diindikasikan pada keadaan syok berulang atau syok berkepanjangan), dengan tetesan 10 ml/kg/jam. Apabila syok masih berkepanjangan dan didapatkan penurunan hematokrit, maka mungkin terdapat perdarahan bermakna yang memerlukan transfusi darah. Apabila ada penurunan hematokrit dan tanda vital yang tidak stabil meski sudah telah diberi cairan pengganti dengan volume cukup banyak, berikan packed red cell (PRC) 5 ml/kg/kali. Apabila tidak tersedia, dapat diberikan sediaan darah segar 10 ml/kg/kali.13
Gambar 2.5 Tata Laksana Pasien DBD dengan penigkatan >20%
2.2 Status Gizi
Gizi adalah suatu proses organisme menggunakan makanan yang dikonsumsi secara normal melalui proses digesti, absorpsi, transportasi, penyimpanan, metabolisme, dan pengeluaran yang digunakan untuk mempertahankan kehidupan, pertumbuhan, dan fungsi normal dari organ-organ, serta menghasilkan energi.14
Status gizi ialah keadaan yang diakibatkan oleh status keseimbangan antara jumlah asupan (intake) zat gizi dan jumlah yang dibutuhkan (requirement)
oleh tubuh untuk berbagai fungsi biologis (pertumbuhan fisik, perkembangan, aktivitas, pemeliharaan kesehatan, dan lain sebagainya). Jika terdapat ketidakseimbangan antara jumlah asupan dan dibutuhkan yang dibutuhkan untuk fungsi biologis maka akan terjadi penurunan / peningkatan status gizi.15
Penilaian status gizi pada pasien anak merupakan hal yang terpenting dalam perawatan karena status gizi dapat mempengaruhi respon penyakit pasien tersebut. Pada pasien anak status gizi harus diperhatikan karena pada pasien anak tejadi proses pertumbuhan dan perkembangan yang dipengaruhi oleh genetik dan juga bersamaan dengan penyakit lain selain status gizi. Dengan demikian,
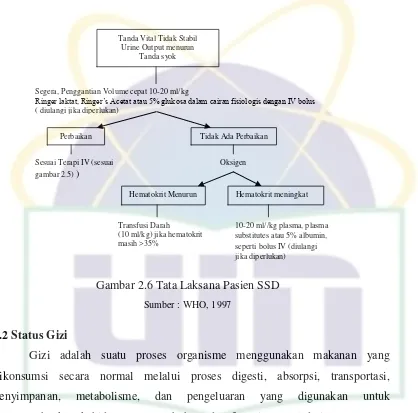
Tanda Vital Tidak Stabil Urine Output menurun
Tanda syok
Segera, Penggantian Volume cepat 10-20 ml/kg
Ringer laktat, Ringer’s Acetat atau 5% glukosa dalam cairan fisiologis dengan IV bolus ( diulangi jika diperlukan)
Perbaikan Tidak Ada Perbaikan Sesuai Terapi IV (sesuai
gambar 2.5) )
Oksigen
Hematokrit Menurun Hematokrit meningkat
Transfusi Darah
Gambar 2.6 Tata Laksana Pasien SSD
penilaian status gizi merupakan bagian terpenting dalam hal evaluasi klinis dan perawatan pada pasien anak.16
Penilaian status gizi secara langsung dapat dibagi menjadi empat penilaian yaitu antropometri, klinis, biokimia, dan biofisik. Tetapi dalam lingkungan masyarakat itu sendiri, cara pengukuran status gizi yang paling sering digunakan adalah antropometri gizi.14
2.2.1 Antropometri
Antropometri digunakan untuk menilai dan memprediksi kinerja, kesehatan dan kelangsungan hidup individu baik dari segi kesejahteraan sosial dan ekonomi. Antropometri sering digunakan karena murah dan tidak invasif untuk mengukur status gizi secara umum dalam populasi. 17
2.2.1.1 Berat Badan
Berat badan adalah pengukuran status gizi secara keseluruhan dengan usia, jenis kelamin, dan panjang/tinggi badan diperlukan untuk interpretasi yang optimal. Berat badan seharusnya diukur di tempat terang dan tidak menggunakan pakaian. Bayi tidak menggunakan popok. Berat badan dicatat dengan ketepatan 0,01 kg pada bayi dan 0,1 kg pada anak yang lebih tua.16
Berat badan merupakan pilihan utama karena berbagai pertimbangan, antara lain :
1. Parameter yang paling baik, mudah terlihat perubahan dalam waktu singkat karena perubahan-perubahan konsumsi makanan dan kesehatan.
2. Memberikan gambaran status gizi sekarang dan kalau dilakukan secara periodik memberikan gambaran yang baik tentang pertumbuhan.
3. Merupakan ukuran antropometri yang sudah dipakai secara umum dan luas di Indonesia sehingga tidak merupakan hal baru yang memerlukan penjelasan secara meluas.
5. KMS (Kartu Menuju Sehat) yang digunakan sebagai alat yang baik untuk pendidikan dan memonitor kesehatan anak menggunakan juga berat badan sebagai dasar pengisiannya.
6. Karena masalah umur merupakan faktor untuk penilaian status gizi, berat badan terhadap tinggi badan sudah dibuktikan sebagai indeks yang tidak tergantung pada umur.
7. Alat pengukur dapat diperoleh di daerah pedesaan dengan ketelitian yang tinggi dengan menggunakan timbangan gantung yang sudah dikenal oleh masyarakat.18
2.2.1.2 Panjang atau Tinggi Badan
Pengukuran panjang atau tinggi badan sangat penting untuk memantau status gizi jangka panjang. Untuk bayi baru lahir sampai usia 2 atau 3 tahun, pengukuran panjang badan menggunakan papan ukur dan juga dibutuhkan 2 orang pengukur. Posisi orang pertama yaitu lurus dengan kepala bayi yang melawan bagian kepala ranjang. Posisi orang kedua memegang lutut bayi sejajar dengan meja dan tumit sejajar dengan papan kaki, sehingga mencegah mencegah pergerakan bayi saat diukur.16
Berdasarkan Irene E, Olsen, Maria R, Mascarenhas dan Virginia AS menyatakan bagi anak-anak yang dapat berdiri sendiri, tinggi badan diukur dengan menggunakan stadiometer. Pengukuran dilakukan dengan menggunakan pakaian yang tidak tebal dan tidak memakai alas kaki untuk memungkinkan pemeriksa memeriksa dengan posisi yang benar. Selama pengukuran, anak berdiri tegak, kedua kaki, tumit, pantat dan bagian belakang dari kepala menempel pada stadiometer dan menatap ke depan. Pengukuran panjang dan tinggi badan dicatat dengan ketepatan terdekat sampai 0,1 cm.16
2.2.1.3 Lingkar Kepala
merupakan indikator yang kurang sensitif bila dibandingkan dengan berat badan dan tinggi badan. Lingkar kepala tidak dapat digunakan pada anak yang menderita hidrosefalus.16
Lingkar kepala diukur dengan menempatkan pita ukur pada supraorbital sampai dengan oksipital. Pengukuran harus dicatat dengan nilai kesalahan 0,1 cm.16
Berdasarkan Bruce Cogill dari Anthropometric Indicators Measurement Guide terdapat 3 indikator yang biasa digunakan untuk menilai status gizi pada anak :
a. Berat badan terhadap umur.
b. Tinggi badan atau panjang badan terhadap umur.
c. Berat badan terhadap tinggi badan atau panjang badan.17
Dalam antropometri gizi digunakan indeks antropometri sebagai dasar penilaian status gizi, beberapa indeks antropometri yang sering digunakan yaitu Berat badan menurut Umur (BB/U), Tinggi badan menurut Umur (TB/U), dan Berat badan menurut Tinggi Badan (BB/TB). 19
Dalam menentukan klasifikasi status gizi, penelitian ini menggunakan kurva pertumbuhan CDC (Centers for Disease Control and Prevention) 2000. Kurva ini tersedia untuk anak laki-laki dan perempuan usia 0 hingga 36 bulan untuk berat badan, panjang, lingkar kepala. Tersedia pula kurva usia 2 sampai 20 tahun untuk berat badan, tinggi badan, BMI (Body Mass Index) terhadap usia, dan berat badan terhadap tinggi badan. 16
BB/U dibandingkan dengan acuan standard (CDC 2000) dan dinyatakan dalam persentase :
1. > 120% : Gizi Lebih. 2. 80-120% : Gizi baik.
3. 60-80% : Tanpa edema ; Gizi kurang.
Dengan edema ; Gizi buruk (kwasiorkhor). 4. < 60% : Gizi buruk : tanpa edema (marasmus).
Dengan edema (marasmus-kwasiorkhor).20
Interpretasi dari TB/U dengan acuan standard (CDC 2000) dan dinyatakan dalam persentase :
1. 90-110% : baik/normal. 2. 70-89% : tinggi kurang.
3. < 70% : tinggi sangat kurang.20
BB/TB (%) = Interpretasi dari BB/TB dengan acuan standard (CDC 2000 dan dinyatakan dalam persentase :
2.2.2 Pengaruh Status Gizi terhadap Demam Berdarah Dengue
Menurut penelitian yang dilakukan di Thailand, didapatkan hasil status gizi kurang kemungkinan terjadi sindrom syok dengue lebih tinggi dari pasien dengan satus gizi normal. Hal ini berasal dari data status gizi 4532 anak dengan infeksi dengue dengan 734 anak diantaranya memiliki penyakit lain (diare dan penumonia).8
Penelitian yang dilakukan di bagian rawat inap anak Rumah Sakit Umum Pusat (RSUP) Sanglah Denpasar Bali, menyimpulkan bahwa obesitas adalah faktor risiko terjadinya sindrom syok dengue pada anak. Besarnya risiko sindrom syok dengue pada anak obesitas 4,9 kali lebih besar dibandingkan dengan anak tidak obesitas.9
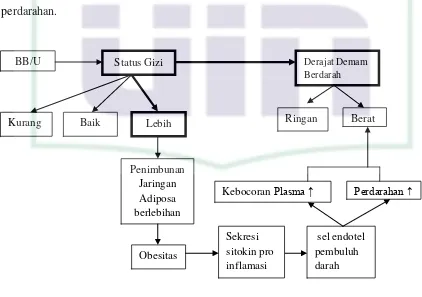
2.3 Kerangka Konsep
Penelitian ini menunjukkan pengaruh status gizi terhadap penyakit demam berdarah dengue di RSUD Tangerang 2011. Status gizi lebih menyebabkan penimbunan jaringan adiposa yang berlebih sehingga terjadi peningkatan sitokin pro inflamasi. Sitokin menyebabkan peningkatan kejadian pada penderita DBD, ditambah patogenesis DBD berdasarkan teori Infection Enhancing Antibody dan teori mediator makrofag yang terinfeksi virus dengue, akan menjadi aktif dan akan melepaskan sitokin yang memiliki sifat vasoaktif atau prokoagulasi diantaranya IL-1, IL-6, dan TNF-α juga Platelet Activating Factor (PAF). Bahan-bahan mediator tersebut akan memengaruhi sel-sel endotel dinding pembuluh darah dan sistem hemostatik yang akan mengakibatkan kebocoran plasma dan perdarahan.
Kebocoran Plasma ↑ Perdarahan ↑
= Variabel yang diteliti
= Hubungan yang diteliti
2.4 Definisi Operasional
Tabel 2.5 Definisi Operasional
No .
BAB III
METODOLOGI PENELITIAN
3.1 Desain Penelitian
Penelitian ini adalah penelitian deskriptif analitik bivariat. Penelitian ini menggunakan studi cross sectional.
3.2 Waktu dan Tempat Penelitian
Penelitian ini dilakukan di bagian rekam medik RSUD Tangerang. Waktu penelitian adalah pada bulan 27 Juni – 4 Agustus 2012.
3.3 Populasi dan Sampel
Populasi penelitian ini adalah seluruh pasien DBD yang dirawat di instalasi rawat inap anak RSUD Tangerang. Sedangkan populasi terjangkaunya adalah seluruh pasien DBD di instalasi rawat inap anak RSUD Tangerang periode Januari sampai Desember 2011. Sampel yang ditargetkan pada penelitian ini minimal sebanyak 62 orang.
Dihitung dengan rumus yang menggunakan :
Diketahui :
OR : 4,927 (kepustakaan)9 P2 : 0,434 (kepustakaan)9
= 55,7
Ditambah 10%, Jadi besar sample yang diambil adalah 61,27. Dibulatkan menjadi 62
3.4 Kriteria Penelitian 3.4.1 Kriteria Inklusi :
1. Data pasien anak yang terdiagnosis pasti DBD.
Derajat 1 : Demam disertai gejala tidak khas dan satu-satunya menifestasi perdarahan ialah uji bendung.
Derajat II : Seperti derajat I, disertai perdarahan spontan di kulit dan atau perdarahan lain.
Derajat III: Didapatkan kegagalan sirkulasi, yaitu nadi cepat dan lambat, tekanan nadi menurun (20 mmHg atau kurang) atau hipotensi, sianosis di sekitar mulut, kulit dingin dan lembab, dan anak tampak gelisah.
Derajat IV: Syok berat (profound shock), nadi tidak dapat diraba dan tekanan darah tidak terukur.11
2. Data pasien DBD di instalasi rawat inap anak RSUD Tangerang periode bulan Januari sampai dengan Desember 2011, data pasien anak berumur <14 tahun.
3.4.2 Kriteria Eksklusi
1. Data pasien anak yang tidak terdiagnosis pasti demam berdarah dengue. 2. Data rekam medik yang tidak lengkap.
3.5 Cara Kerja Penelitian
3.5.1 Izin Pengambilan Data Sekunder Penelitian
3.5.2 Alur Penelitian
3.6 Manajement Data 3.6.1 Pengumpulan Data
Data diperoleh dari bagian rekam medik RSUD Tangerang. Data berupa rekam medik pasien DBD di Instalasi rawat inap anak RSUD Tangerang periode bulan Januari sampai dengan Desember 2011.
Pengajuan Judul Penelitian
Persetujuan Pembimbing
Izin Rumah Sakit
Bagian Rekam Medik Pembuatan Proposal
Pembuatan surat izin penelitian ke RSUD
Tangerang
Pengambilan Data
Demam berdarah dengue pada anak
3.6.2 Pengolahan Data
Pengolahan data dilakukan dengan menggunakan program SPSS for Windows versi 16.
3.6.3 Analisis Data
Pada penelitian ini dilakukan analitik data uji chi-square. 3.6.4 Penyajian Data
BAB IV
HASIL DAN PEMBAHASAN
4.1 Karakteristik Subyek Penelitian
Pada periode Januari sampai dengan Desember 2011 dijumpai 121 pasien DBD dirawat di bagian anak, RSUD Tangerang. Dari 121 pasien tersebut hanya 98 pasien yang memiliki data lengkap dan digunakan untuk analisis data. Kriteria pasien anak dalam penelitian ini adalah anak dengan usia 0-14 tahun.
Tabel 4.1 Karakteristik subyek penelitian (n=98)
Karakteristik n % Rerata (SD) Musin Kemarau (Mei - September)
61
Kadar Trombosit saat hari pertama rawat inap
- 89.084 (60.873)
Kadar Hematokrit awal - 38.33 (6.075)
Subyek penelitian berdasarkan jenis kelamin dari 98 pasien anak terdiri dari 51 orang (52%) anak laki-laki, dan 47 orang (48%) anak perempuan, dengan rentang umur antara 0-14 tahun. Hal ini menunjukkan bahwa laki-laki lebih banyak terkena DBD dibandingkan dengan perempuan.
Temuan ini tidak jauh berbeda dari penelitian yang dilakukan di bagian anak RSUD Ulin Banjarmasin yang mendapatkan bahwa distribusi jenis kelamin pada anak laki-laki 66 orang (54,6%) lebih banyak dibandingkan dengan anak perempuan 57 orang (45,4%) dari 123 kasus.21
Anak laki-laki memiliki angka kesakitan yang lebih tinggi dibanding anak perempuan, tetapi pada dasarnya tidak ada perbedaan dalam hal jenis kelamin terhadap angka kesakitan DBD. Meskipun hasil penelitian lain menunjukkan pola kejadian yang sama.22
Gambar 4.1 Karakteristik Jenis Kelamin
Berdasarkan penggolongan umur, subjek penelitian ini didominasi oleh anak berumur 6-10 tahun sebanyak 54 orang (55,1%), selanjutnya kelompok umur 0-5 tahun sebanyak 27 orang (27,6%), dan kelompok 11-14 tahun 17 orang (17,3%).
Hasil tersebut hampir sama dengan penelitian yang dilakukan di bagian anak RSUP Dr. Sardjito Yogyakarta yang mendapatkan bahwa kasus DBD lebih banyak terjadi pada anak usia 6-10 tahun (usia sekolah dasar).22 Hal ini ditemukan
51
47
45 46 47 48 49 50 51 52
Laki-laki Perempuan
52%
juga pada penelitian di RS. M. Djamil Padang yang mendapatkan kelompok usia terbanyak 5 – 10 tahun (49,8%).23
Menurut penelitian oleh Raihan dkk di bagian anak RSUP Dr. Cipto Mangunkusumo Jakarta mendapatkan bahwa kerentanan untuk terjadi syok relatif konstan antara umur 4 sampai 12 tahun dan menurun pada usia remaja. Kemungkinan disebabkan karena pada anak yang lebih muda endotel pembuluh darah kapiler lebih rentan terjadi pelepasan sitokin sehingga terjadi peningkatan permeabilitas kapiler. Selain itu perbedaan ini kemungkinan disebabkan karena terjadinya perubahan pola transmisi. Awal era DBD transmisi umumnya terjadi di rumah namun saat ini telah beralih ke fasilitas publik seperti sekolah dan tempat bermain anak-anak sehingga banyak kasus ditemukan pada usia sekolah.24
Kejadian DBD pada usia lebih dari 5 tahun bahkan dewasa berhubungan dengan teori secondary heterolog infection bahwa penyakit akan muncul apabila seseorang setelah terinfeksi virus dengue untuk pertama kali kemudian mendapatkan infeksi kedua dengan virus dengue serotipe lain dalam jarak waktu 6 bulan sampai 5 tahun.9
Gambar 4.2 Karakteristik Umur Pasien Anak
Rerata berat badan subyek penelitian adalah 25,69 ± 13,597 kg dengan berat badan terkecil 6 kg dan berat badan terberat 62 kg. Kekurangan dari rerata berat badan ini adalah perbedaan yang terlalu jauh antara berat badan yang teringan dan terberat. Hal ini disebabkan karena rerata berat badan yang dinilai umur 0-14 tahun. Subyek penelitian berdasarkan status gizi sebagian besar yaitu
27
0-5 tahun 6-10 tahun 11-14 tahun
27,6%
55,1%
memiliki status gizi baik 46 orang (46,9%), selanjutnya status gizi kurang 30 orang (30,6%), dan status gizi lebih 22 orang (22,4%).
Penelitian yang dilakukan oleh Saniathy E, Arhana BNP, Suandi IKG, Sidiartha IGL di bagian rawat inap anak Rumah Sakit Umum Pusat (RSUP) Sanglah Denpasar Bali memperoleh rerata berat badan pada kasus DBD syok yaitu 29,5 ± 13,0 kg sedangkan pada kasus DBD tidak syok yaitu 26,4 ± 12,2 kg.9
Berat badan merupakan salah satu indikator untuk menentukan status gizi anak. Semakin tinggi angka berat badan anak, maka anak tersebut mempunyai status gizi lebih. Status gizi seseorang sangat berkaitan dengan respon imun tubuh. Seorang anak yang memiliki status gizi lebih akan terjadi peningkatan dalam mensekresikan dan melepaskan sitokin pro inflamasi, sehingga mempunyai peluang besar menjadi SSD.9
Berdasarkan bulan perawatan dijumpai sebagian besar 61 orang (62,2%) pasien anak menderita saat musim hujan periode bulan Oktober sampai dengan April. Saat musim kemarau periode bulan Mei sampai dengan September didapatkan 37 orang (37,8%) pasien anak.
Hasil tersebut di temukan juga pada penelitian di Palembang yang menghubungkan antara peningkatan curah hujan dengan peningkatan kasus DBD anak yang dirawat di tiga rumah sakit di Palembang. Terdapat korelasi antara curah hujan dengan peningkatan jumlah kasus DBD yang dirawat.25
Rerata lama rawat inap subyek penelitian ini adalah 4,96 ± 2,149 hari dengan rawat inap terlama 16 hari. Rerata pasien masuk rumah sakit demam hari ke 4,15 ±1,187 dengan riwayat demam masuk terlama hari ke 7.
Hasil penelitian tersebut hampir sama dengan penelitian di bangsal anak RSUP Dr. Kariadi Semarang ditemukan hasil rerata lama perawatan adalah 5,2 ± 4,41 hari, dengan lama perawatan terpanjang 23 hari. Rerata hari demam sebelum dirawat adalah 4,1 ± 1,57 hari.26
Penelitian pada bagian anak RSUP Dr. Cipto Mangunkusumo Jakarta, hampir 80% pasien anak dirawat setelah mengalami demam tiga hari di rumah atau sakit hari keempat.24
Lama sakit menentukan perjalanan penyakit DBD berada pada suatu fase dari tiga fase yang ada yaitu fase demam (hari sakit ke 1-3), fase kritis/syok (hari sakit ke 4-7) kebocoran plasma terhebat terjadi setelah demam 3 hari dan berlangsung selama 24-48 jam. Fase penyembuhan yaitu apabila fase kritis terlewati dan terjadi pengembalian cairan dari ekstravaskuler ke intravaskuler secara perlahan pada 48-72 jam setelahnya (hari sakit lebih dari 7).24
Berdasarkan penggolongan kelas rawat inap, subjek sebagian besar berada di kelas 3 sebanyak 59 orang (60,2%), selanjutnya kelas 2 sebanyak 18 orang (18,4%) dan kelas 1 sebanyak 18 orang (18,4%). Pasien anak yang datang dengan keadaan kritis langsung masuk ke ruang ICCU sebanyak 3 orang (3,1%).
Gambar 4.4 Karakteristik ruang rawat inap
18 18
Kelas 1 Kelas 2 Kelas 3 Ruang ICCU 18,4%
60,2%
Kadar trombosit saat hari pertama penderita masuk rumah sakit atau demam hari ke 4 , rata-rata 89.084/mm3 ± 60.873/mm3. Ditemukan juga hal yang sama, di bagian anak RSUPN CM Jakarta yaitu kadar trombosit 50.000-100.000/mm3 sebesar 67,4%.24
Mekanisme terjadinya trombositopenia pada DBD/SSD kemungkinan bersifat multifaktorial. Terdapat beberapa asumsi mengenai keadaan ini, diantaranya menyatakan bahwa kombinasi dari difusi cedera sel endotel, peningkatan aktivasi platelet, dan disseminated intravascular coagulation akan mengakibatkan peningkatan konsumsi trombosit.
Trombositopenia di bawah 100.000/mm3 merupakan salah satu kriteria diagnosis DBD, nilai trombosit mulai menurun pada masa demam hari ke 3 dan mencapai nilai terendah pada masa syok. Beberapa studi menunjukkan bahwa keadaan trombositopenia tidak dapat digunakan dalam menilai derajat suatu penyakit DBD/SSD. Sehingga trombositopenia hanya digunakan sebagai salah satu kriteria laboratoris dalam menegakkan diagnosis DBD/SSD.27
Kadar hematokrit awal pada pasien anak DBD dalam penelitian ini antara 25-53% dengan rerata kadar hematokrit 38,33% ± 6.075. Kadar hematokrit tertinggi selama rawat inap pada pasien anak DBD dalam penelitian ini antara 42-55% dengan rerata 48,13 ± 2,693.
Hal ini ditemukan sama pada penelitian yang dilakukan pada RS. M. Djamil Padang, terdapat pasien anak DBD dengan kadar hematokrit <42% pada saat masuk.23 Berbeda dengan penelitian yang dilakukan di RSUPN CM Jakarta berdasarkan karakteristik hematokrit, ditemukan kadar hematokrit >42% sebesar 54,3% dari pasien DBD anak.24
kebocoran plasma. Namun kadar hematokrit juga dipengaruhi oleh penggantian
dini volume, intake kurang, loss, dehidrasi, dan perdarahan.24 Keaadaan akhir pasien keluar dari rumah sakit sebagian besar 95 orang
pasien sembuh (96,9%) dan 3 orang pasien yang meninggal (3,1%) dengan status gizi kurang.
Ditemukan pada penelitian yang dilakukan oleh Saniathy E, Arhana BNP, Suandi IKG, Sidiartha IGL di bagian rawat inap anak Rumah Sakit Umum Pusat (RSUP) Sanglah Denpasar Bali memperoleh keadaan akhir pasien keluar rumah sakit sebagian besar sembuh, dan hanya 2 orang pasien yang meninggal.9
Pada sebagian besar kasus, dengan pengelolaan yang tepat didapatkan
outcome yang baik. Penderita DBD yang mengalami syok dengan awitan akut dan cepat teratasi mengalami perbaikan klinis yang seringkali dramatis. Hal ini berkaitan dengan kenyataan bahwa tidak terjadi kerusakan atau lesi vaskuler akibat inflamasi DBD, pada penyakit ini perubahan fungsional vaskuler sangat mungkin disebabkan oleh sekresi mediator-mediator inflamasi.28
Gambar 4.5 Karakteristik Keadaan Akhir Pasien
4.2 Analisis Hasil Penelitian
Dari tabel 4.2.1 di didapatkan hasil bahwa status gizi baik memiliki angka kejadian yang lebih tinggi terkena DBD pada pasien anak di RSUD Tangerang.
95
3 0
20 40 60 80 100
sembuh meninggal
96,9%
Tebel 4.2.1 Status gizi pasien DBD anak
Dari hasil analisis statistik, didapatkan hasil uji analisis statistik Chi Square dan diperoleh nilai p value adalah 0,013. Nilai p < α (0,05) yang berarti H0 ditolak. Hal tersebut menunjukkan bahwa terdapat hubungan antara status gizi terhadap derajat demam berdarah dengue pada penderita DBD anak di RSUD Tangerang. Hal ini berarti bahwa status gizi berpengaruh terhadap derajat demam berdarah dengue.
Tabel 4.2.2 Hasil Analisis Bivariat status gizi dengan derajat DBD anak
Status Gizi
Pengaruh status gizi lebih terhadap kejadian derajat DBD masih kontroversial. Dari beberapa penelitian kasus DBD dengan grade 3 dan 4 (berat) ditemukan pada status gizi kurang dan juga ada pula yang ditemukan pada status gizi lebih. Menurut penelitian yang dilakukan Kalayanarooj dan Nimmanninitya di Thailand, didapatkan hasil bahwa status gizi kurang memiliki sindrom syok dengue lebih tinggi daripada pasien dengan satus gizi normal. Hal ini berasal dari data status gizi 4532 anak dengan infeksi dengue dengan 734 anak diantaranya memiliki indikasi lain (diare & penumonia).Status gizi kurang pada DBD 7,9% sedangkan pada SSD 10,9%, perbedaan ini berbeda secara bermakna dengan rasio odds 1,43 ((1,11-1,83) dan nilai p = 0,004.8
Penelitian yang mendukung adalah penelitian yang dilakukan oleh Saniathy E, Arhana BNP, Suandi IKG, Sidiartha IGL di bagian rawat inap anak Rumah Sakit Umum Pusat (RSUP) Sanglah Denpasar Bali, menyimpulkan bahwa obesitas adalah faktor risiko terjadinya sindrom syok dengue pada anak, besarnya risiko sindrom syok dengue pada anak obesitas dengan rasio odds 4,9 (IK 95% 1,5 -16,0) dan nilai p = 0,009. 9
Obesitas yaitu kelainan yang ditandai dengan penimbunan jaringan lemak (adiposa) di dalam tubuh secara berlebihan. Secara fungsi biologis jaringan adiposa dibagi menjadi jaringan adiposa putih dan jaringan lemak coklat, dan yang dimaksud dengan lemak adalah jaringan adiposa putih yang merupakan cadangan terbesar dalam tubuh dan ditemukan pada daerah subkutan dan visera. Jaringan adiposa berfungsi sebagai penyimpan lemak dan mensuplai energi ke seluruh tubuh. Sel-sel adiposit mensekresi adipokin seperti leptin dan adiponektin yang merupakan sinyal-sinyal protein serta sitokin dan kemokin seperti TNF-α, IL-6, IL-10, dan IL-1 .31
merupakan salah satu sitokin utama yang diproduksi oleh jaringan adiposa menyebabkan peningkatan produksi dari sitokin Th2 seperti IL-4 dan IL-5.30
Oleh karena itu dengan adanya peningkatan sitokin pro inflamasi yang berasal dari obesitas, hal ini menyebabkan peningkatan kejadian pada penderita DBD. Patogenesis DBD berdasarkan teori Infection Enhancing Antibody dan teori mediator makrofag yang terinfeksi virus dengue akan menjadi aktif dan akan melepaskan sitokin yang memiliki sifat vasoaktif atau prokoagulasi diantaranya IL-1, IL-6 dan TNF α juga Platelet Activating Factor (PAF). Bahan-bahan mediator tersebut akan memengaruhi sel-sel endotel dinding pembuluh darah dan sistem hemostatik yang akan mengakibatkan kebocoran plasma dan perdarahan. 4.3 Keterbatasan Penelitian
Penelitian ini mempunyai mempunyai beberapa keterbatasan yang dapat mempengaruhi hasil penelitian, yaitu :
1. Pengaturan berkas pasien yang tidak terletak dalam satu ruangan dan tidak teratur menyebabkan pencarian berkas tersebut membutuhkan waktu yang cukup lama.
BAB V
KESIMPULAN DAN SARAN
5.1 KESIMPULAN
a. Jenis kelamin anak laki-laki 51 orang (52%) dan jenis kelamin anak perempuan 47 orang (48%).
b. Penggolongan umur, didominasi oleh anak berumur 6-10 tahun 54 orang (55,1%), kelompok umur 0-5 tahun 27 orang (27,6%), dan kelompok 11-14 tahun 17 orang (17,3%).
c. Rerata berat badan adalah 25,69 ±13,597 kg dengan berat badan terkecil 6 kg dan terberat 62 kg. Berdasarkan status gizi sebagian besar yaitu memiliki status gizi baik 46 orang (46,9%), selanjutnya status gizi kurang 30 orang (30,6%), dan status gizi lebih 22 orang (22,4%).
d. Bulan perawatan dijumpai sebagian besar saat musim hujan 61 orang (62,2%), sedangkan saat musim kemarau periode didapatkan 37 orang (37,8%). Rerata pasien masuk rumah sakit demam hari ke 4,15 ±1,187 dan riwayat demam masuk RS terlama yaitu hari ke 7.
e. Penggolongan kelas rawat inap, sebagian besar berada di kelas 3 59 orang (60,2%), kelas 2 18 orang (18,4%), kelas 1 18 orang (18,4%), dan ruang ICCU 3 orang (3,1%).
f. Kadar trombosit saat hari pertama penderita masuk rumah sakit atau demam hari ke 4, rata-rata 89.084/mm3 (antara 9.000-293.000/mm3). Kadar hematokrit awal antara 25-53% dengan rerata kadar hematokrit 38,33% ± 6.075. Kadar hematokrit tertinggi selama rawat inap 42-55% dengan rerata 48,13 ± 2,693.
g. Keadaan akhir pasien keluar dari rumah sakit sebagian besar 95 pasien sembuh (96,9%) dan 3 pasien yang meninggal (3,1%) dengan status gizi kurang.
berdarah dengue berat pada anak status gizi lebih 3,4 kali lebih besar dibandingkan dengan anak status gizi baik dan kurang.
5.2 Saran
1. Penelitian pengaruh status gizi dengan beratnya penyakit demam berdarah dengue pada anak dapat dilanjutkan oleh peneliti lain.
2. Diperlukan penelitian dengan jangka waktu yang lebih lama, sehingga pengambilan data rekam medik menjadi lebih banyak dikarenakan banyak data rekam medik yang tidak lengkap.
DAFTAR PUSTAKA
1. Ikatan Dokter Anak Indonesia. Buku ajar infeksi & pediatri tropis. Edisi Kedua. Jakarta:IDAI;2012.h.155-181.
2. World Health Organization.Global Alert and Response (GAR), Impact of
Dengue. Diunduh dari website :
http://www.who.int/csr/disease/dengue/impact/en/. Diakses tanggal 23 Januari 2012.
3. World Health Organization and the Special Programme for Research and Training in Tropical Disease. Dengue guidlines for diagnosis, treatment, prevention and control. New edition. World Health Organization; 2009.h.1-86.
4. Kementrian Kesehatan Republik Indonesia. Database Kesehatan Departemen Kesehatan RI. Diunduh dari website : http://www.bankdata.depkes.go.id/nasional/public/report/. Diakses tanggal 10 Juli 2011.
5. Departemen Kesehatan Republik Indonesia. Pedoman tata laksana klinis infeksi dengue sarana pelayanan kesehatan. Departemen Kesehatan. Jakarta. 2005.h. 25-43.
6. Pencegahan dan pengendalian dengue dan demam berdarah dengue : Panduan lengkap / WHO ; alih bahasa , Palupi Widyastuti; editor bahasa indonesia Salmiyatun. Jakarta : EGC; 2004.h.25-30.
7. Behrman RE, Kliegman RM, dan Arvin AM. Nelson Ilmu Kesehatan Anak. Ed 15 Vol 2. Jakarta: EGC; 2000.h.1134-35.
8. Kalayanarooj S, Nimmannitya S. Is dengue severity related to nutritional status. SouthEast Asian J Trop Med Public Health 2005;36:380-4.
9. Saniathy E, Arhana BNP, Suandi IKG, Sidiartha IGL. Obesitas sebagai faktor risiko sindrom syok dengue di RSUP Sanglah Denpasar. Sari Pediatri. 2009; 11( 4):238-43.
10. Citraresmi E, Hadinegoro SR, Akib AAP. Diagnosis dan tata laksana demam berdarah dengue pada kejadian luar biasa tahun 2004 di enam rumah sakit di Jakarta. Sari Pediatri. 2007; 8(3): 8-14.
12. Soegijanto S. Demam berdarah dengue. Edisi 2. Surabaya : Airlangga University Press; 2008.h.45-132.
13.Hadinegoro SR, Kadim M, Devaera Y, Idris NS, Ambasari CG. Update management of infetious disease and gastrointestinal disorders. Jakarta : Fakultas Kedokteran Universitas Indonesia Departemen Ilmu Kesehatan Anak; 2012.h.1-25.
14. Nyoman ID, dkk. Penilaian status gizi. Jakarta: EGC; 2002.h.5-10.
15. Apriani G, Hardinsyah, Efendi YH. Pengaruh status gizi awal dan konsumsi chlorella growth factor terhadap keluhan klinis penderita demam berdarah dengue. Jurnal Gizi dan Pangan. 2010; 5(3):137-9.
16. E Irene, Olsen, RD, Mazcarenhas R, dan Stalling VA, Clinical assesment of nutritional status. Dalam Duggan C, et al. Nutrition in pediatric. Edisi ke-4. Canada : BC Decker ; 2008.h.1-5.
17. Cogill B. Anthropometric indicators measurement guide. Washington DC: Food and nutrition technical assistance project, Academy for Educational Project; 2001.h.10-13.
18. Nelii S. Hubungan status gizi dengan kejadian renjatan pada penderita anak demam berdarah dengue periode Januari – Juni 2006 di RS. Dr. M. Djamil Padang. Padang; Program studi ilmu biomedik Universitas Andalas. 2007.
19. Supariasa. Penilaian Status Gizi. Jakarta : EGC; 2008. h.37-121
20. Matondang CS, Wahidayat I, Sastronegoro S. Diagnosis fisis pada anak. Edisi ke 2. Jakarta : CV Sagung Seto; 2003.
21. Hartoyo E. Spektrum klinis demam berdarah dengue pada anak. Sari Pediatri. 2008 Oktober ;10(3):145-50.
22. Wibowo K, Juffrie M, Laksanawati IS, Mulatsih S. Pengaruh Transfusi trombosit terhadap terjadinya perdarahan masif pada demam berdarah dengue. Sari Pediatri. 2011 ; 12(6):404-8.
23. Mayetti. Hubungan gambaran klinis dan laboratorium sebagai faktor risiko syok pada demam berdarah dengue. Sari Pediatri. 2010; 11(5): 367-73. 24. Raihan, Hadinegoro SR, Tumbelaka AR. Faktor prognosis terjadinya syok
25. Iriani Y. Hubungan antara curah hujan dan peningkatan kasus demam berdarah dengue anak di Kota Palembang. Sari Pediatri. 2012 ; 13(3): 378-83.
26. Santosa B, RMD Kisdjamiatun, Ermin T, Mahayani NPA. Korelasi Kadar
plasminogen activator inhibitor 1 (PAI-1) plasma dengan enzim transaminase serum pada demam berdarah dengue. Sari Pediatri. 2010; 12(1): 6-10.
27. Gunawan S, Sutanto FC, Tatura SNN, Mantik MFJ. Platelet distribution width dan mean platelet volume : hubungan dengan derajat penyakit demam berdarah dengue. Sari Pediatri. 2010;12( 2): 74-77.
28. Aji FD. Kualitas hidup anak pasca sindrom syok dengue. Tesis. Fakultas Kedokteran Universitas Diponegoro; 2004.
29. Hersoug L-G, Linneberg A. The link between the epidemics of obesity and allergic diseases: does obesity induce decreased immune tolerance allergy. 2007;62:1205-13.
30. Fanani MZ. Arsitektur genom virus dengue dan peluang desain inhibitor. Fakultas Sains dan Teknologi, Universitas Airlangga : Surabaya; 2011. 31. Dahlan, Sopiyudin. Besar sampel dan cara pengambilan sampel dalam