DAFTAR RIWAYAT HIDUP
Nama : Fitriyani S.
Tempat, tanggal lahir : Silaen, 6 April 1992 Agama : Kristen Protestan
Alamat : Jalan Berdikari No.52 pasar 1 Padang Bulan
Riwayat pendidikan :
1. S1 Kedokteran, Fakultas Kedokteran Universitas Sumatera Utara, Medan (2010-sekarang)
2. SMAN-2 Balige, Sumatera Utara (2007-2010)
3. SMP SW. Budhi Dharma Balige, Sumatera Utara (2004-2007) 4. SDN 173564 Silaen, Sumatera Utara (1998-2004)
Riwayat Pelatihan :
1. Seminar KTI dan Update Kedokteran Riwayat Organisasi :
1. UKM KMK (Kebaktian Mahasiswa Kristen ) Fakultas Kedokteran Universitas Sumatera Utara Tahun (2010 – sekarang).
DATA INDUK PENELITIAN jenis kelamin responden
Frequency Percent 91 65.0 49 35.0 140 100.0
Hasil pengobatan
Frequency Percent Valid Percent
Cumulative Percent
Sembuh 72 51.4 51.4 51.4
Gagal 22 15.7 15.7 67.1
Pindah 19 13.6 13.6 80.7
Default 20 14.3 14.3 95.0
Meninggal 1 .7 .7 95.7
pengobatan lengkap 6 4.3 4.3 100.0
jenis kelamin responden * hasil pengobatan Crosstabulation
hasil pengobatan
Total
sembuh gagal pindah default meninggal
pengob
% of Total 51.4% 15.7 %
Total sembuh Gagal pindah default gal lengkap
umur
100.0% 100.0% 100.0% 100.0% 100.0%
DAFTAR PUSTAKA
Addis, Z., Birhan, W., Alemu, A., Mulu, A., Ayal, G., Negash, A. 2013.Treatment
Outcome of Tuberculosis Patients in Azezo Health Center, North West
Ethiopia. International Journal of Biomedical And Advance Research. 4:169.
Alatas, H., Karyomanggolo, W.T., Musa, D.A., Boediarso, A., Oesman, I.N., Idris
N.S. Desain Penelitian. Dalam : Sastroasmoro S. dan Ismael S..
Dasar-Dasar Metodologi Penelitian Klinis, Ed.4. Jakarta : Sagung Seto, 112-113.
Alsagaf, H., Mukty, A. 2010. Dasar-Dasar Ilmu Penyakit Paru.Ed.7. Surabaya : Airlangga University Press, 73-109.
Amin, Z., Bahar, A. 2009. Tuberkulosis Paru. Dalam : Buku Ajar Penyakit Dalam,
Ed.2. Jakarta: Internapublishing, 2230-2239.
Caetona, M.P., Carvalho, A., Valente, I., Braga, R., Duarte, R. 2012. Predictors of
Delayed Sputum Smear and Culture Conversion Among a Portuguese
Population with Pulmonary Tuberculosis. Journal Revista Portuguesa de
Pneumologia. [online]18:72-79. Available From
http://www.ncbi.nlm.nih.gov/pubmed/22277838 [Accessed 7 Mei 2013].
Departemen Kesehatan Republik Indonesia. 2010. Data TB 2010. Subdit TB Departemen Kesehatan Republik Indonesia.
Firdous, U., Rahardjo, E., Roselinda. 2006. Faktor-faktor Penderita TB paru Putus
Berobat. Media litbang XVI : 4 : 20.
Fortun J, Marti´n-D.P., Molina, A., Navas E., Hermida, J., Cobo J, Go´mez-M.E.,
Moreno S.2007. Sputum Conversion Among Patients with Pulmonary
Tuberculosis: Are There Implications for Removal of Respiratory
Gebretsadik, Berhe, Fikre, E., Abraham, A. 2011. Treatment Outcome of
Smear-Positive Pulmonary Tuberculosis Patients in Tigray Region, Northern
Ethiopia. 21.
Hertiyana, R., Rohani, Aandirini, F. 2012. Karakteristik Pasien Tuberkulosis Paru
Kasus Baru dengan BTA Positif Di RSUD Arifin Achmad Periode Januari
2009 Sampai Desember 2012: Bagian Ilmu Paru Kedokteran Universitas Riau: 4-5.
International Tuberculosis Lung Disease Research Institute. 2001. TB Manual
National Tuberculosis Programme Guidelines. Warsaw.
Jawetz, Melnick, Adelsberg’s. 2005. Mikrobiologi Kedokteran,Ed 1. Mudihardi E.,
Kuntaman, dan Warto E.B. Jakarta: Salemba Medika, 453-464.
Kementerian Kesehatan Republik Indonesia. 2013. Ringkasan Eksekutif Data dan
Informasi Kesehatan Provinsi Sumatera Utara. Pusat Data Dan Informasi
Kemenkes RI.
Kementerian Kesehatan Republik Indonesia.2009. Pedoman Penanggulangan
Tuberkulosis. Menteri Kesehatan Republik Indonesia.
Kenyorini, Suradi, Eddy, S. 2006. Uji Tuberkulin. JTI. 3(2): 7-15.
Kurbatova, E.V., Gammino, V.M., Bayona, J.,Becerra, M.C., Danilovitz, M.,
Falzon, D., Gelmanova, I., Keshavjee, S., Mitnick, C.D., Quelapio, M.I.,
Riekstina, V., Taylor, A., Viiklepp, P., Zignol, M.,Cegielski, J.P. 2012.
Predictors of sputum culture conversion among patients treated for
multidrug-resistant tuberculosis : Int J Tuberc Lung Dis.16(10) :1335–1343.
MacDonald, R.,J.,Reichman, L.B.2003. Tuberculosis. In: Capro J.D., Karlinsky J.,
Munir, S.M., Nawas, A., Soetoyo,Dianiati, K. 2010. Pengamatan Pasien
Tuberkulosis Paru dengan Multidrug Resistant (TB-MDR) di Poliklinik Paru RSUP Persahabatan : J Respir Indo. 30(2) : 92-104.
Pajankar, S., Khandekar, R.,Amri, M.A.,Lawati, M.R. 2008. Factors Influencing
Sputum Smear Conversion at One and Two Months of Tuberculosis
Treatment. Oman Medical Journal. [Online] Volume 23( 4): 263-268. Available from http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3273921/
[Accessed 7 Mei 2013].
PDPI. 2011. Tuberkulosis. Ed.2. Jakarta : PDPI, 3-66.
Pengobatan TBC. 2012. [Online Image]. Available from
http://medicastore.com/tbc/pengobatan_tbc.htm [Accessed 4 Mei 2013].
Raviglione, M.C., O’brien T.J. 2008. Mycobacterial Disease. In: Fauci, A.S.,
Kasper, L., Braunwald, E., and Hausen, S.L. (eds) . Harrison’s Principal Of
Internal Medicine, Ed.17. Newyork: Mc Graw Hill Medical, 1006-1020.
Sjahrurachman, Agus. 2010. Diagnosis Multi Drug Resistant Mycobacterium
tuberculosis. Jurnal Tuberculosis Indonesia. Vol 7 : 13-15.
Su, W-J., Feng, J-Y., Chiu, Y-C., Huang, S-F., Lee, Y-C.2011. Role of 2-Month
Sputum Smears in Predicting Culture Conversion in Pulmonary
Tuberculosis: Eur Respir J. 37: 376–38.
Tabrani, Irma. 2008. Konversi Sputum BTA pada Fase Intensif TB Paru Kategori I
antara Kombinasi Dosis Tetap (KDT) dan Obat Anti Tuberculosis (OAT)
Generic di RSUP. H.Adam Malik Medan. Tesis, Universitas Sumatera
Utara.
Tatalaksana pasien TB. 2012. [Online Image]. Available from
http://medicallinkgo.wordpress.com/2012/04/12/tatalaksana-pasien-tb/
Triyani,Y., Parwati, I.,Sjahid, I., Gunawan, J.E. 2007. Peralihan (Konversi) Sputum
BTA Antara Pemberian Dosis Baku (Standar) dan Tinggi Rifampicin pada
Pengobatan (Terapi) Anti Tuberkulosis Kelompok (Kategori) I. Indonesian
Journal of Clinical Pathology and Medical Laboratory. Vol. 14(1): 1-10.
World Heath Organization. 2009. Treatment of Tuberculosis: Guidelines for
National Programmes,[Online]. Available from
http://www.who.int/tb/publications/tb_treatmentguidelines/en/ [Accessed 5
Mei 2013].
BAB 3
KERANGKA KONSEP
3.1. Kerangka Konsep
Dilihat dari tujuan penelitian, maka kerangka konsep penelitian ini adalah :
Skema 3.1. Kerangka Konsep
3. 2. Variabel dan Defenisi Operasional 1. BTA Positif
a. Defenisi Operasional : BTA positif adalah jika bila minimal
satu kali dari sekurang-kurangnya dua kali pemeriksaan sputum
pada pagi hari menunjukkan hasil positif atau dikatakan positif
bila dua atau lebih pemeriksaan sputum positif, atau satu kali
sputum positif didukung hasil pemeriksaan foto toraks sesuai Pasien TB paru BTA positif
yang tidak mengalami konversi sputum setelah 2 bulan pengobatan
Hasil pengobatan pasien TB paru BTA positif yang tidak mengalami konversi sputum setelah 2 bulan pengobatan
Sembuh
dengan gambaran TB oleh klinikus, atau satu kali pemeriksaan
dahak BTA positif ditambah hasil kultur M.tuberculosis. b. Cara Ukur : Dilihat dari rekam medis
c. Alat Ukur : Rekam medis
d. Hasil Ukur : Pada pemeriksaan mikrokopik ditemukan
kuman BTA, radiologi gambaran TB paru aktif dan kultur
ditemukan M.tuberculosis. e. Skala Pengukuran : nominal
2. Tidak mengalami konversi sputum
a. Defenisi operasional : jika pada pemeriksaan sputum setelah 2
bulan pengobatan tetap positif
b. Cara ukur : Dilihat dari hasil konversi pada rekam
medis
c. Alat ukur : rekam medis
d. Hasil ukur : Konversi sputum tetap positif
e. Skala pengukuran: nominal
3. Hasil pengobatan TB paru
a. Defenisi operasional : Hasil pengobatan adalah hasil yang
didapatkan dari pengobatan TB paru dari konversi sputum
b. Cara ukur : Dilihat dari rekam medis
c. Alat ukur : Rekam medis
d. Hasil ukur : Sembuh setelah 7 bulan dan Tidak sembuh
atau gagal
BAB 4
METODE PENELITIAN
4.1. Rancangan Penelitian
Penelitian ini adalah penelitian deskriptif dengan desain studi Cross
Sectional. Penelitian ini dilakukan dengan satu kali pengukuran atau pengambilan
data (Ghazali et al, 2011). Dan selanjutnya dilihat gambaran hasil pengobatan TB Paru BTA positif yang menggunakan strategi DOTS setelah 2 bulan pengobatan
tidak mengalami konversi pada pemeriksaan sputum.
4.2. Lokasi dan Waktu Penelitian
Lokasi penelitian adalah di RSUP H. Adam Malik. Waktu pelaksanaan
penelitian dimulai pada Juli-November 2013.
4. 3. Populasi dan Sampel Penelitian 4. 3. 1. Populasi Penelitian
Populasi pada penelitian ini adalah semua TB paru BTA positif di RSUP
H. Adam Malik pada tahun 2004- 2012.
4.3.2. Sampel Penelitian
Sampel penelitian diambil dengan menggunakan metode total sampling. Sampel yang akan diteliti adalah sampel yang memenuhi kriteria penelitian.
Adapun kriteria penelitian adalah :
a. Kriteria Inklusi
1. Pasien TB paru BTA positif
2. Mengikuti pengobatan dengan lengkap
3. Pasien TB paru BTA positif yang tidak mengalami konversi
b. Kriteria Eksklusi
1. Pasien TB paru BTA positif yang setelah 2 bulan menjalani
pengobatan sudah menjadi negatif pada pemeriksaan sputum
2. Pasien TB yang mengalami efek samping sehingga OAT
diberhentikan sebagian atau semuanya.
4.4. Metode Pengumpulan Data
Jenis data yang dikumpulkan dalam penelitian ini adalah data sekunder.
Data sekunder adalah data yang telah tersusun dalam bentuk dokumen-dokumen.
Bentuk data sekunder yang digunakan adalah rekam medis dari RSUP H. Adam
Malik. Dari rekam medis didapatkan data tentang jenis kelamin, usia dan
persentasi pasien yang sembuh setelah pengobatan dan pasien yang tidak sembuh.
4.5. Metode Analisis Data
Pada penelitian ini, data yang didapat diolah dan dianalisis menggunakan
BAB 5
HASIL PENELITIAN DAN PEMBAHASAN
5.1. Hasil Penelitian
5.1.1. Deskripsi Lokasi Penelitian
Penelitian ini diadakan di sub bagian rekam medis Rumah Sakit Umum
Pusat Haji Adam Malik Medan. Rumah Sakit ini beralamat di Jalan Bunga Lau
No. 17 Kecamatan Medan Tuntungan Kotamadya Medan Provinsi Sumatera
Utara. Rumah Sakit Umum Pusat Haji Adam Malik merupakan rumah sakit kelas
A sesuai dengan SK Menkes No. 335/Menkes/SK/VII/1990. Berdasarkan SK
Menkes No. 502/Menkes /SK/IX/1991, RSUP H. Adam Malik Medan juga
sebagai pusat rujukan wilayah Pembangunan A yang meliputi Provinsi Sumatera
Utara, Nangroe Aceh Darussalam, Sumatera Barat dan Riau.
5.1.2. Deskripsi Data Penelitian
Proses pengambilan data pada penelitian ini adalah dengan menggunakan
data sekunder yaitu rekam medis. Dengan cara mengumpulkan data berupa nama,
usia, jenis kelamin, hasil konversi bulan kedua, dan hasil pengobatan. Data
tersebut dianalisis untuk akhirnya dapat disimpulkan melalui paparan di bawah
ini.
Penelitian ini dilakukan dengan melihat data TB elektronik untuk tahun
2004-20012. Data tahun 2009-2012 dapat dilihat juga dalam rekam medis. Dari
data tersebut didapatkan sebanyak 3353 pasien TB paru yang datang berobat ke
Poliklinik Paru. Dari 3353 pasien hanya 140 pasien yang setelah dua bulan
pengobatan tidak mengalami konversi sputum. Jadi, yang dapat dianalisis hanya
5.1.2.1. Distribusi Jumlah Penderita TB Paru
Distribusi jumlah penderita TB Paru dari tahun 2004-2012 dapat dilihat
pada tabel berikut.
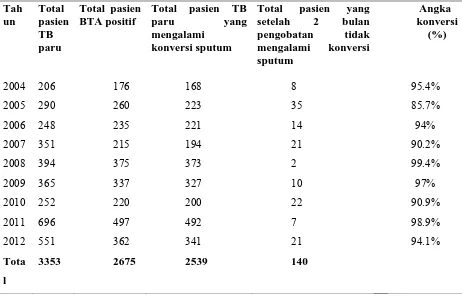
Tabel 5.1. Distribusi Jumlah Pasien TB Paru Tah
Dari tabel di atas didapatkan bahwa dari 3353 pasien TB paru, terdapat
2675 pasien yang hasil sputum positif. Terdapat 2539 pasien yang setelah 2 bulan
pengobatan mengalami konversi sputum dari 2675 pasien BTA positif. Dengan
begitu angka konversi sputum untuk 9 tahun adalah 2539/2675 (94.9%). Dari
2675 pasien BTA positif terdapat 140 pasien yang tidak mengalami konversi
sputum. Angka konversi sputum tertinggi terdapat pada tahun 2008 yaitu 99.4%.
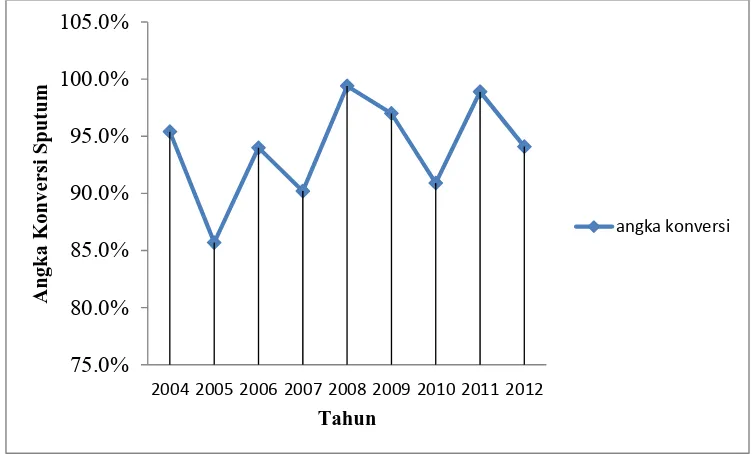
Skema 5.1. Grafik Angka Konversi TB paru BTA Positif Tahun
2004-2012
Grafik di atas menunjukkan angka konversi TB paru BTA positif dari
tahun 2004-2012. Dari grafik di atas terlihat bahwa terjadi peningkatan dan
penurunan angka konversi sputum tiap tahunnya. Hal ini menunjukkan bahwa
terjadi peningkatan dan penurunan keberhasilan pengobatan TB paru BTA positif.
5.1.2.2. Distribusi Penderita TB Paru yang Tidak Mengalami Konversi Sputum Setelah 2 Bulan Pengobatan Berdasarkan Jenis Kelamin
Distribusi penderita TB Paru berdasarkan jenis kelamin dapat dilihat pada
tabel berikut. 75.0% 80.0% 85.0% 90.0% 95.0% 100.0% 105.0%
2004 2005 2006 2007 2008 2009 2010 2011 2012
Angka Konversi Sputum
Tahun
Tabel 5.2. Distribusi Penderita TB Paru yang Tidak Mengalami Konversi Sputum Setelah 2 Bulan Pengobatan Berdasarkan Jenis Kelamin
Jenis kelamin N (orang) %
Laki-laki 91 65
Perempuan 49 35
Total 140 100
Dari tabel 5.2., menunjukkan bahwa berdasarkan jenis kelamin, terdapat
91 orang (65%) laki-laki yang menderita TB paru BTA positif dan tidak
mengalami konversi sputum setelah dua bulan pengobatan. Sementara, perempuan
sebanyak 49 orang (35%).
5.1.2.3. Distribusi Penderita TB Paru yang Tidak Mengalami Konversi Sputum Setelah 2 Bulan Pengobatan Berdasarkan kelompok Usia
Distribusi penderita TB Paru berdasarkan kelompok usia dapat dilihat pada
tabel berikut.
Tabel 5.3. Distribusi Penderita TB Paru yang Tidak Mengalami Konversi Sputum Setelah 2 Bulan Pengobatan Berdasarkan Kelompok Usia
Dari tabel di atas didapatkan bahwa kelompok usia terbanyak yang
menderita TB paru BTA positif dan tidak mengalami konversi sputum setelah dua
bulan pengobatan adalah kelempok usia 15-35 tahun sebanyak 81 orang (57.9%).
Diikuti Kelompok usia 36-56 tahun sebanyak 46 orang (32.9%), dan kelompok
usia 57-77 tahun sebanyak 13 orang (9.3%).
Kelompok usia N (orang) %
15-35 81 57.9
36-56 46 32.9
57-77 13 9.3
5.1.2.4. Distribusi Penderita TB Paru yang Tidak Mengalami Konversi sputum Setelah 2 Bulan Pengobatan Berdasarkan Hasil Pengobatan
Tabel 5.4. Distribusi Penderita TB Paru yang Tidak Mengalami Konversi Sputum Setelah 2 Bulan Pengobatan Berdasarkan Hasil Pengobatan
Hasil pengobatan N %
Sembuh 72 51.4
Gagal 12 15.7
Pindah 19 13.6
Putus berobat 20 14.3
Meninggal 1 0.7
Pengobatan lengkap 6 4.3
Total 140 100
Tabel di atas menunjukkan dari 140 orang ada 72 orang (51.4%) yang
sembuh, 12 orang (15.7%) gagal, 19 orang ( 13.6%) pindah, 20 orang ( 14.3%)
putus berobat, 1 orang (0.7%) meninggal, dan 6 orang (4.3%) pengobatan
lengkap.
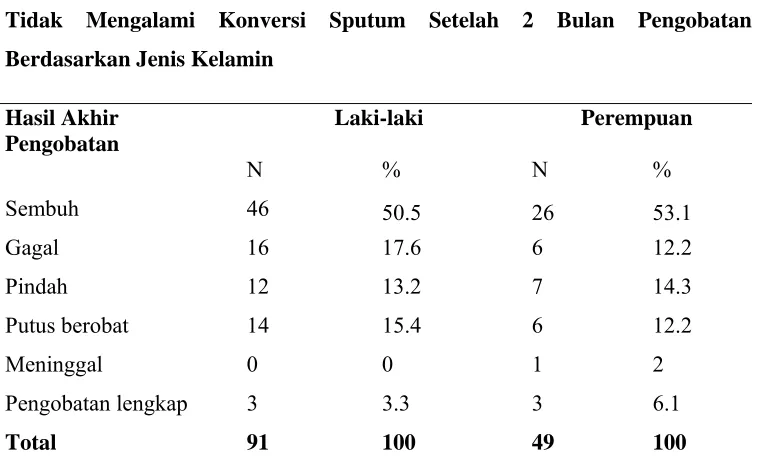
Tabel 5.5. Distribusi Hasil Akhir Pengobatan Pasien TB Paru yang Tidak Mengalami Konversi Sputum Setelah 2 Bulan Pengobatan Berdasarkan Jenis Kelamin
Hasil Akhir Pengobatan
Laki-laki Perempuan
N % N %
Sembuh 46 50.5 26 53.1
Gagal 16 17.6 6 12.2
Pindah 12 13.2 7 14.3
Putus berobat 14 15.4 6 12.2
Meninggal 0 0 1 2
Pengobatan lengkap 3 3.3 3 6.1
Total 91 100 49 100
Dari tabel di atas didapatkan ada 91 orang pasien laki-laki dan 49 orang
perempuan. Dari 91 orang laki-laki, 46 orang (50.5%) sembuh, 16 orang (17.6%)
gagal, 12 orang (13.2%) pindah, 14 orang (15.4%) putus berobat, dan 3 orang
(3.3%) pengobatan lengkap. Sementara dari 49 orang perempuan didapatkan, 26
orang (53.1%) sembuh, 6 orang (12.2%) gagal, 7 orang (14.3%) pindah, 6 orang
(12.2%) putus berobat, 1 orang (2%) meninggal, dan 3 orang (6.1%) pengobatan
lengkap.
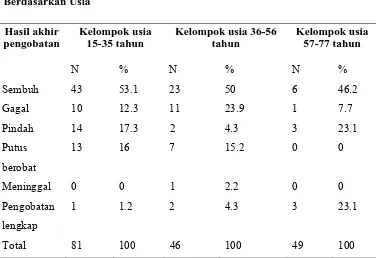
Tabel 5.6. Distribusi Hasil Akhir Pengobatan Pasien TB Paru yang Tidak Mengalami Konversi Sputum Setelah 2 Bulan Pengobatan Berdasarkan Usia
Dari tabel di atas didapatkan 81 orang pada usia 15-35 tahun. Dari 81
orang didapatkan ada 43 orang (53.1%) sembuh, 10 orang (12.3%) gagal, 14
orang (17.3%%) pindah, 13 orang (16%) putus berobat, tidak ada yang meninggal,
dan 1 orang (1.2%) pengobatan lengkap.
Terdapat 46 orang usia 35-56 tahun. Dari 46 orang didapatkan, 23 orang
sembuh (50%), 11 orang (23.9%) gagal, 2 orang (4.3%) pindah, 7 orang (15.2%)
putus berobat, 1 orang (2.2%) meninggal, 2 orang (4.3%) pengobatan lengkap.
Terdapat 49 pasien usia 57-77 tahun, dari 49 orang, 6 orang (46.2%) sembuh, 1
orang (7.7%) gagal, 3 orang (23.1%) pindah, tidak ada pasien yang putus berobat
5.2. Pembahasan
Hasil pengobatan TB paru setelah dua bulan dapat dilihat dari hasil
konversi sputum. Pemeriksaan sputum merupakan indikator untuk melihat
respon pengobatan. Sehingga konversi sputum adalah hal yang sangat penting
untuk menilai keefektifan penggunaan obat (Pajankar et al, 2008 )
Kegagalan atau keterlambatan konversi sputum lebih dari 2 bulan akan
memberikan hasil pengobatan yang tidak baik. Konversi sputum BTA adalah
salah satu indikator yang digunakan untuk memantau dan menilai pengobatan.
Yaitu dengan menentukan angka konversi sputum. Konversi sputum BTA adalah
mengubah hasil pemeriksaan hapusan sputum BTA penderita TB paru dari BTA
positif menjadi BTA negatif setelah menjalani masa pengobatan (terapi intensif)
selama 2 bulan (Pajankar et al, 2008). Dari hasil konversi ditemukan adanya pasien-pasien yang pemeriksaan sputum BTA positif tidak mengalami konversi.
Banyak kepustakaan telah mencantumkan penjelasan bahwa konversi sputum
BTA diharapkan terjadi dalam dua bulan setelah pengobatan fase intensif.
Dari hasil penelitian ini dapat diketahui bahwa selama sembilan tahun
terdapat 3353 pasien TB paru, 2675 pasien BTA positif, dan 2539 pasien
mengalami konversi sputum. Sementara ada 140 orang yang tidak mengalami
konversi sputum. Dengan kata lain angka konversi dari penelitian ini selama
sembilan tahun adalah 2539/2675 (94.9%). Seperti penjelasan sebelumnya bahwa
konversi sputum adalah salah satu indikator untuk memantau atau menilai
5.2.1. Jenis kelamin
Dari status rekam medis didapatkan jumlah pasien laki-laki yang
menderita TB paru dan tidak mengalami konversi sputum setelah 2 bulan
pengobatan adalah 91 orang (65%), perempuan sebanyak 49 orang (35%). Hasil
yang sama juga didapatkan pada penelitian Pajankar et.al. (2008) yaitu laki-laki 21 orang (54%) dan 18 orang (46%) perempuan. Hal yang sama juga didapatkan
dari penelitian Tabrani (2008) dengan laki-laki 22 orang (64%) dan perempuan 12
orang (36%). Menurut penelitian Tsukamura dalam Munir et.al. (2010) juga mendapatkan hal yang sama yaitu laki-laki 12 orang (63%) dan perempuan 7
orang (37%). Dari penelitian Hertiyana et.al. (2013) hasil didapatkan jenis kelamin pasien tuberkulosis paru kasus baru dengan BTA positif lebih banyak
laki-laki yaitu berjumlah 60 orang (63.8%) dibandingkan perempuan dengan
jumlah 34 orang (36.2%). Namun berbeda dengan hasil penelitian
Balasubramanian, lebih banyak terjadi pada perempuan dibanding laki-laki
dengan perbandingan (6,5:1). Begitu juga dengan penelitian oleh Thorson dalam
Hertiyana et.al. (2013) pasien tuberkulosis paru dengan BTA positif paling banyak terjadi pada perempuan dibanding laki-laki, dengan perbandingan (1,2:1).
Secara epidemiologi dibuktikan terdapat perbedaan antara laki-laki dan
perempuan dalam hal penyakit infeksi, progresivitas penyakit, insidens dan
kematian akibat TB. Berdasarkan WHO Tuberculosis Control in South East Asia
Region tahun 2012, pasien tuberkulosis kasus baru dengan BTA positif sering
terjadi pada perempuan (81%) dibandingkan laki-laki yang hanya 75%.
Perkembangan penyakit juga mempunyai perbedaan antara laki-laki dan
perempuan yaitu perempuan mempunyai penyakit lebih berat pada saat datang ke
rumah sakit. Perempuan lebih sering terlambat datang ke pelayanan kesehatan
dibandingkan dengan laki-laki. Hal ini mungkin berhubungan dengan aib dan rasa
malu lebih dirasakan pada perempuan dibanding laki-laki. Perempuan juga lebih
sering mengalami kekhawatiran akan dikucilkan dari keluarga dan lingkungan
Menurut Nagawa dalam Munir et.al, (2010) melaporkan pada perempuan ditemukan diagnosis yang terlambat sedangkan pada laki-laki cenderung pergi ke
pelayanan kesehatan ketika mereka mengetahui pengobatan TB gratis sedangkan
perempuan tidak.
5.2.2. Usia
Hasil penelitian ini menunjukkan bahwa berdasarkan kelompok usia
didapatkan kelompok usia terbanyak yang menderita TB paru BTA positif dan
tidak mengalami konversi sputum setelah dua bulan pengobatan adalah kelompok
usia 15-35 tahun sebanyak 81 orang (57.9%). Kelompok usia 36-56 tahun
sebanyak 46 orang (32.9%), dan kelompok usia 57-77 tahun sebanyak 13 orang
(9.3%). Penelitian Pajankar et.al, (2008), kelompok usia terbanyak adalah usia 21-40 tahun, penelitian Tabrani (2008) usia terbanyak yaitu 15-49 tahun. Penelitian
Hertiyana et.al, (2013) mengatakan bahwa kelompok usia terbanyak adalah usia 35-44 tahun.
Berdasarkan WHO Tuberculosis Control in South East Asia Region tahun 2012, pasien tuberkulosis kasus baru dengan BTA positif terbanyak terjadi pada
usia produktif antara 15-34 tahun. Umur produktif sangat berbahaya terhadap
tingkat penularan karena pasien mudah berinteraksi dengan orang lain, mobilitas
yang tinggi dan memungkinkan untuk menular ke orang lain serta lingkungan
sekitar tempat tinggal.
5.2.3. Hasil Akhir Pengobatan
Dari hasil penelitian ini terdapat 72 orang (51,4%) yang sembuh yaitu
pasien telah menyelesaikan pengobatannya secara lengkap dan hasil pemeriksaan
ulang dahak (follow-up) negatif pada akhir pengobatan dan minimal satu pemeriksaan follow-up sebelumnya negatif. Terdapat 12 orang (15,7%) yang gagal kemungkinan karena ketidaktahuan pasien dengan penyakitnya, efek
samping obat, dan ketidakpatuhan pasien. Terdapat 19 orang ( 13,6%) pindah
hasil pengobatannya tidak diketahui. Terdapat 20 orang ( 14,3%) putus berobat
yaitu pasien yang tidak berobat 2 bulan berturut-turut atau lebih sebelum masa
pengobatannya selesai, 1 orang (0,7%) meninggal, dan 6 orang (4,3%) pengobatan
lengkap. Pasien ini sudah menjalani pengobatan dengan hasil akhir pemeriksaan
sputum BTA negatif Keputusan pasien dikatakan selesai pengobatan apabila
pasien tersebut telah berobat tetapi tidak memenuhi syarat sembuh atau gagal.
Penelitian lain yang dilakukan oleh Addis et.al. (2011) di North West Ethiopia. Dari seluruh pasien yang berobat terdapat 299 orang (62%) pengobatan
lengkap , 89 orang (18.5%) sembuh, 41 orang meninggal (8.5%), 1 orang (0.21%)
gagal, 44 orang (9.13%) pindah, dan 8 orang (1.7%) putus berobat. Dengan
tingkat keberhasilan 80.5%.
Selain itu penelitian yang dilakukan oleh Gebretsadik et.al. (2011) di negara Etiopia memaparkan dari seluruh pasien terdapat 343 orang (85.5%)
sembuh, 18 orang (4.4%) pengobatan lengkap, 6 orang pindah (1.47%), gagal 15
orang (3.2%), 13 orang (3.2%)putus berobat, dan 16 orang (3.9%) meninggal.
Penelitian yang dilakukan di Indonesia didapatkan bahwa terdapat 88
orang (88%) sembuh dan gagal 12 orang (12%) (dengan rincian pengobatan
lengkap 9 orang, pindah 2 orang, dan 1 orang meninggal. Hasil pengobatan
tersebut dipengaruhi oleh 2 faktor yang penting yaitu, pelayanan kesehatan yang
memadai dan adanya volunter dalam hal ini PMO yang memperhatikan pasien.
Selain itu dipengaruhi oleh penanganan TB dengan strategi DOTS yang
BAB 6
KESIMPULAN DAN SARAN
6.1. Kesimpulan
Berdasarkan hasil penelitian yang dilakukan mengenai “Gambaran Hasil
Akhir Pengobatan TB Paru BTA Positif yang Menggunakan Strategi DOTS
Setelah 2 Bulan Pengobatan Tidak Mengalami Konversi Sputum pada Tahun
2004-2012 di RSUP H. Adam Malik” serta pembahasan yang telah dilakukan
maka dapat diambil kesimpulan sebagai berikut :
a. Terdapat 140 orang dari pasien TB paru yang tidak mengalami
konversi sputum setelah 2 bulan pengobatan dari 3353 pasien dan
2675 yang BTA positif, 2539 yang mengalami konversi sputum.
Dengan demikian angka konversi TB paru tahun 2004-2012
adalah 2539/2675 (94.9%).
b. Tingkat keberhasilan pengobatan TB paru tiap tahunnya mulai
tahun 2004-2012 mengalami kemajuan dan kemunduran terlihat
dari hasil konversi sputum tiap tahunnya yaitu, tahun 2004
(95.4%), tahun 2005 (85.7%), tahun 2006 (94%), tahun 2007
(90.2%), tahun 2008 (99.4%), tahun 2009 (97%), tahun 2010
(90.9%), tahun 2011 (98.9%), tahun 2012 (94.1%).
c. Laki-laki lebih banyak yang hasil sputumnya tidak mengalami
konversi yaitu 91 orang (65%) sementara perempuan sebanyak 49
orang (35%).
d. Usia terbanyak menderita TB paru BTA positif adalah usia 15-35
tahun sebanyak 81 orang (57.9%)
e. Pengobatan TB paru dengan strategi DOTS sudah baik terlihat
dari jumlah pasien yang sembuh setelah 2 bulan tidak konversi
sebanyak 72 orang (51.4%) yang sembuh, 12 orang (15.7%)
berobat, 1 orang (0.7%) meninggal, dan 6 orang (4.3%)
pengobatan lengkap.
f. Dari 91 orang laki-laki, 46 orang (50.5%) sembuh, 16 orang
(17.6%) gagal, 12 orang (13.2%) pindah, 14 orang (15.4%) putus
berobat, dan 3 orang (3.3%) pengobatan lengkap.
g. Dari 49 orang perempuan didapatkan, 26 orang (53.1%) sembuh,
6 orang (12.2%) gagal, 7 orang (14.3%) pindah, 6 orang (12.2%)
putus berobat, 1 orang (2%) meninggal, dan 3 orang (6.1%)
pengobatan lengkap.
h. Hasil pengobatan yang sembuh terbanyak pada usia 15-35 tahun
didapatkan ada 43 orang (53.1%) sembuh, 10 orang (12.3%)
gagal, 14 orang (17.3%%) pindah, 13 orang (16%) putus berobat,
tidak ada yang meninggal, dan 1 orang (1.2%) pengobatan
lengkap.
i. Pada usia 35-56 tahun, 23 orang sembuh (50%), 11 orang
(23.9%) gagal, 2 orang (4.3%) pindah, 7 orang (15.2%) putus
berobat, 1 orang (2.2%) meninggal, 2 orang (4.3%) pengobatan
lengkap.
j. Usia 57-77, 6 orang (46.2%) sembuh, 1 orang (7.7%) gagal, 3
orang (23.1%) pindah, tidak ada pasien yang putus berobat dan
meninggal, dan 3 orang (23.1%) pengobatan lengkap.
6.2. Saran
a.
Rekam Medis sebagai sumber data penelitian sebaiknya lebih lengkap dalam melampirkan data-data pasien, keluhan pasien, pelaporanpemeriksaan, hasil pemeriksaan dan follow up serta pengobatan yang dilakukan sehingga memudahkan peneliti dalam pengolahan data.
b.
Penelitian tentang keberhasilan pengobatan TB Paru perlu dilakukan lagi melihat angka konversi TB Paru BTA Positif yang masih meningkat danc.
Sehubungan dengan masih tingginya angka kejadian TB paru, sebaiknya tindakan-tindakan dalam upaya pencegahan, diagnosis dini harus secaraintensif dilakukan sehingga dapat mencegah terjadinya TB paru
BAB 2
TINJAUAN PUSTAKA 2. 1. Defenisi TB Paru
TB paru adalah suatu penyakit menular yang disebabkan oleh basil
Mycobacterium tuberculosis (Alsagaf dan Mukty, 2010).
TB paru adalah kasus TB yang menegenai parenkim paru (PDPI,2011).
TB paru merupakan penyakit akibat infeksi yang menular melalui udara
yang membutuhkan kombinasi banyak obat dan membutuhkan waktu yang lama
(Su et al,2011).
2. 2. Klasifikasi TB Paru
Sampai sekarang belum ada kesepakatan di antara para klinikus, ahli
radiologi, mikrobiologi, dan ahli kesehatan masyarakat tentang keseragaman
klasifikasi tuberkulosis. Namun, menurut PDPI tahun 2011, berdasarkan hasil
pemeriksaan dahak, TB paru dapat dilasifikasikan menjadi:
1. TB Paru BTA positif adalah bila minimal satu kali dari
sekurang-kurangnya dua kali pemeriksaan sputum pada pagi hari menunjukkan
hasil positif pada laboratorium yang memenuhi syarat External
Quality Assurance (EQA). Atau pada negara yang belum memiliki
laboratorium syarat EQA dikatakan positif bila dua atau lebih
pemeriksaan sputum positif, atau satu kali sputum positif didukung
hasil pemeriksaan foto toraks sesuai dengan gambaran TB oleh
klinikus, atau satu kali pemeriksaan dahak BTA positif ditambah hasil
kultur M.tuberculosis.
2. TB paru negatif adalah apabila hasil pemeriksaan sputum negatif tetapi
hasil kultur positif, atau dua kali pemeriksaan sputum negatif tetapi
2. 3. Faktor Resiko Terinfeksi TB Paru
a. Risiko penularan setiap tahunnya ditunjukkan dengan Annual Risk of
Tuberculosis Infection (ARTI) yaitu proporsi penduduk yang berisiko
terinfeksi TB selama satu tahun. ARTI sebesar 1%, berarti 10 (sepuluh)
orang di antara 1000 penduduk terinfeksi setiap tahun. ARTI di Indonesia
bervariasi antara 1-3%. Hanya sekitar 10% yang terinfeksi TB akan
menjadi sakit TB. Dengan ARTI 1%, diperkirakan diantara 100.000
penduduk rata-rata terjadi 1000 terinfeksi TB dan 10% diantaranya (100
orang) akan menjadi sakit TB setiap tahun. Sekitar 50 diantaranya adalah
pasien TB BTA positif.
b. Terpapar dengan sumber infeksi, orang yang terpapar langsung dengan
seseorang yang sudah terinfeksi dengan TB paru akan lebih beresiko
terjadinya TB paru. Pasien yang batuk lebih dari 48 kali/malam akan
menginfeksi 48% dari orang yang kontak dengan pasien. Sementara pasien
yang batuk kurang dari 12 kali/malam menginfeksi 28% dari kontaknya
dan jumlah basil sebagai penyebab infeksi.
c. Virulensi yang tinggi dari basil tuberculosis, setelah ditemukannya gen
pada Mycobacterium tuberculosis yaitu katG gene, rpoV, dan erp gene. d. Umur , pada anak-anak berumur lebih dari 4 tahun lebih sering terinfeksi
primary tuberculosis, pada wanita lebih sering terinfeksi pada umur 25-34
tahun.
e. Daya tahan tubuh yang menurun, ditentukan oleh : faktor genetika, faktor
faal (umur ), faktor lingkungan ( nutrisi, perumahan, dan pekerjaan), bahan
toksik (alkohol, rokok, kortikosteroid), faktor imunologis (infeksi primer,
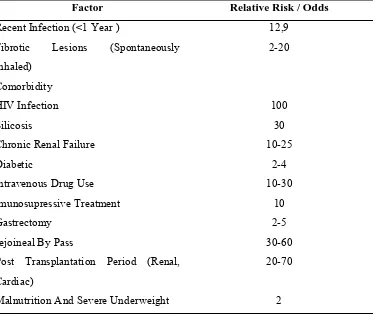
Tabel 2. 1 Faktor Resiko TB Paru Karena Penyakit Lainnya:
Factor Relative Risk / Odds
Recent Infection (<1 Year ) 12,9
Fibrotic Lesions (Spontaneously
Inhaled)
2-20
Comorbidity
HIV Infection 100
Silicosis 30
Chronic Renal Failure 10-25
Diabetic 2-4
Intravenous Drug Use 10-30
Imunosupressive Treatment 10
Gastrectomy 2-5
Jejoineal By Pass 30-60
Post Transplantation Period (Renal,
Cardiac)
20-70
Malnutrition And Severe Underweight 2
2. 4. Etiologi
TB paru adalah penyakit menular karena infeksi basil Mycobacterium
tuberculosis yang bersifat patogen pada manusia. Mycobacteria tergolong kepada
family mycobacteriaceae dan ordo actynomycetales. Ditemukan Dr. Robert Koch
sehingga sering disebut dengan Koch's disease yang dikenal dengan penyakit Tuberkulosis (TB, TBC) (McDonald dan Reichman, 2003). Bakteri ini terutama
menginfeksi paru-paru (80%) yang menular melalui saluran pernafasan
(Raviglione dan O’Brien, 2008)
Dalam jaringan, basil tuberkel adalah bakteri batang lurus dengan ukuran
sekitar 0,4 – 3 µm. Pada media buatan, bentuk kokoid dan filamentous dan tidak
gram positif. Setelah diwarnai dengan dengan pencelup dasar tidak dapat
didekolorisasi dengan alkohol. Basil tuberkel ini dapat ditandai dengan pencepat
asam (acid fast bacilli). Hal ini tergantung pada integritas lilin pembungkus,
mycolat acid, dan dinding sel lainnya yng bersifat lipid.
Pewarnaan teknik Ziehl Neelsen digunakan untuk mengidentifikasikan
bakteri cepat asam. Melalui pewarnaan ini didapatkan bakteri tuberkulosis
berwarna merah dengan latar belakang biru. Mycobacterium dapat dikultur pada media Lowenstein-Jansen dengan suhu optimum 37C, bersifat obligat aerob dan
tumbuh sangat lamban dengan lama inkubasi 4-8 minggu, koloni kering, kasar,
dan berwarna kekuningan. Selain itu, bakteri ini lebih resisten terhadap faktor
kimia daripada bakteri lain. Seperti resisten terhadap pengeringan, sebagian besar
disinfektan, asam dan basa, serta sensitif terhadap panas (Jawetz et al, 2005).
2. 5. Patogenesis dan Imunitas
Penyakit TB paru merupakan penyakit menular yang penularannya terjadi
melalui terinhalasinya droplet infection dari pasien yang mengalami TB paru. Penularan lebih mudah terjadi bila ada hubungan yang dekat dan lama dengan
penderita TB paru aktif yaitu golongan penderita yang disebut dengan open case. Bentuk penularan lain adalah melalui debu yang beterbangan di udara yang
mengandung basil tuberkulosis.
Perjalanan basil tuberkulosis dalam saluran pernapasan akan mengaktifkan
sistem imun sebagai pertahanan tubuh. Dari mulai saluran pernapasan atas sampai
saluran pernapasan bawah tubuh akan melakukan pertahanan melalui peran sel
silia pada sel mukosa saluran pernapasan. Sementara itu, makrofag alveolar belum
diaktivasi untuk memfagositosis basil tersebut. Setelah diaktifkannya makrofag,
maka bakteri akan berinteraksi dengan molekul-molekul pada permukaan
makrofag seperti, reseptor komplemen, reseptor manose, reseptor gamma
immunoglobulin GFc, dan reseptor scavenger tipe A. Proses fagositosis akan
meningkatkan aktivasi komplemen yaitu C3 dan mengaktifkan C3b sebagai
tergantung pada kemampuan asidifikasi bakteri tersebut. Komplek kejadian
tersebut dipengaruhi oleh glycolipid lipoarabinomannan ( LAM ) sehingga kalmodulin terganggu dan basil dapat bertahan. Pertahanan dari basil tersebut
mengakibatkan rupturnya fagosom dan basil akan terlepas.
Selain itu, proses tersebut akan mengaktifkan sistem imun baik seluluer
maupun humoral. Pada tahap ini, penderita masih belum menunjukkan gejala.
Setelah 2-4 minggu akan terlihat respon penderita yaitu, respon CMI dan
kerusakan jaringan yang merusak makrofag yang tidak aktif dan membentuk
nekrosis kaseosa yang akan menghambat pertumbuhan mycobacterium.
Imunitas spesifik juga berperan penting untuk mempertahankan tubuh dari
basil tuberkulosis yang terus bertumbuh. Melalui sistem imun spesifik, akumulasi
limfosit dan akumulasi sejumlah makrofag yang teraktivasi akan terbentuk
granulomatous lessions atau tuberkel. Lesi ini, akan membentuk epiteloid dan
giant cell. Hal ini mengaktifkan berbagai produk mycobacterium untuk merusak
makrofag dan membentuk neksoris jaringan yang padat di tengah tuberkel.
Namun terbentuknya tuberkel dan nekrosis akan mencegah pertumbuhan bakteri
karena oksigen dan pH yang rendah. Beberapa bentuk lesi akan sembuh dengan
terbentuknya fibrosis dan bentuk kalsifikasi (Raviglione dan O’Brien, 2008).
2. 6. TB Paru Primer dan Post Primer
TB paru dapat dikategorikan sebagai TB paru primer dan post primer. TB
paru primer merupakan keradangan paru yang disebabkan oleh basil tuberkulosis
pada tubuh penderita yang belum pernah mempunyai kekebalan terhadap basil
tersebut. Pada daerah yang transmisi TB paru masih sangat tinggi, TB paru primer
akan terlihat pada anak-anak (Alsagaf dan Mukty, 2010)
Pada permulaan infeksi, basil tuberkulosis masuk ke dalam tubuh yang
belum memiliki kekebalan akan mengadakan perlawanan dengan cara infiltrasi
dengan uji tuberkulin kulit masih negatif. Namun setelah 3-7 minggu sudah
terbentuk zat anti sehingga terjadi reaksi spesifik yaitu tanda-tanda umum dan
tuberkulin positif.
Pada tahap permulaan, fokus primer dapat memberikan keluhan atau
tanda-tanda seperti :
a. Suhu badan meningkat
b. Malaise, anoreksia, nafsu makan menurun
c. Uji tuberkulin negatif
Setelah <12 minggu, terjadi reaksi tubuh seperti di atas ditambah
tanda-tanda di bawah ini yaitu:
a. Batuk karena pembesaran kelenjar yang menekan pernapasan dan uji
tuberkulin positif
b. Pada foto toraks tampak pembesaran kelenjar limfa di daerah hilu, trakea,
dan leher
c. Infiltrat halus yang menyebar pada seluruh lapangan paru (TB paru milier)
Pada umumnya, TB paru primer dapat sembuh sendiri tetapi dapat kambuh
di kemudian hari. Selain itu dapat sembuh dengan meninggalkan bekas, atau
berkomplikasi dengan cara menyebar secara perkontinuitatum, lymfogen, dan
bronkogen. Selain itu, TB paru primer dapat berakhir dengan sembuh
meninggalkan sequele atau meninggal dunia.
TB paru post primer atau disebut dengan post primary tuberculosis,
progressive tuberculosis, adult type, reactivation atau secondary tuberculosis
merupakan reaktivasi dari endogen dan interaksi eksogen. Interaksi eksogen yaitu
infeksi ulang pada tubuh yang pernah menderita TB. Reaktivasi endogen berasal
dari basil yang sudah pernah ada dalam tubuh yang aktif kembali. Namun,
sebagian besar terjadi karena infeksi ulang yang ditandai dengan permulaan
Pada pemeriksaan patologi akan terdapat gambaran berikut :
a. Pneumonia lobuler dalam perjalanan lebih lanjut dapat sembuh sendiri
secara sempurna, sembuh dengan ada perkapuran, perkejuan dengan
terbentuknya rongga atau kavitas , aneurisma Ramussen, batuk darah, dan
fistula bronkopleura terbuka dan tertutup.
b. Fokus asinus sebagai akibat penyebaran basil secara bronkogen atau
karena proses penyembuhan yang meninggalkan jaringan ikat atau fibrosis.
2. 7. Diagnosis TB Paru
Untuk menegakkan diagnosis TB paru perlu dilakukan beberapa
pemeriksaan seperti: pemeriksaan klinis, pemeriksaan radiologik dan pemeriksaan
laboratorium (mikrobiologik).
2.7. 1. Pemeriksaan Klinis
Pada pemeriksaan klinis dibagi atas pemeriksaan gejala klinis dan
pemeriksaan jasmani. Pada pemeriksaan didapatkan gejala klinis seperti :
1. Gejala respiratorik
a. Batuk merupakan gejala yang paling paling sering dikeluhkan.
Batuk timbul oleh karena bronkus sudah terlibat. Batuk-batuk yang
berlangsung ≥3 minggu harus dipikirkan adanya tuberkulosis paru.
b. Batuk darah. Darah yang dikeluarkan dapat berupa garis-garis,
bercak-bercak atau bahkan dalam jumlah banyak. Batuk darah
dapat juga terjadi pada bronkiektasis dan tumor paru.
c. Sesak napas dijumpai jika proses penyakit sudah lanjut dan
terdapat kerusakan paru yang cukup luas.
d. Nyeri dada timbul apabila sistem persarafan yang terdapat di
pleura sudah terlibat.
2. Gejala Sistemik
a. Demam merupakan gejala yang paling sering dijumpai, biasanya
b. Gejala sistemik lain seperti keringat malam, anoreksia, malaise,
berat badan menurun serta nafsu makan menurun.
Selain itu dilihat dari pemeriksaan jasmani. Pemeriksaan jasmani sangat
tergantung pada luas lesi dan kelainan struktural paru yang terinfeksi. Pada
permulaan penyakit sulit didapatkan kelainan pada pemeriksaan jasmani. Suara
atau bising napas abnormal dapat berupa suara bronkial, amforik, ronki basah,
suara napas melemah, tanda-tanda penarikan paru, diafragma dan mediastinum.
Sedangkan limfadenitis yang disebabkan oleh M.tuberculosis dapat menyebabkan pembesaran kelenjar limfe dalam beberapa minggu atau bulan dan selalu disertai
nyeri tekan pada nodul yang bersangkutan. Lesi umumnya terletak di sekitar
perjalanan vena jugularis, belakang leher ataupun di daerah supra klavikula.
2.7.2. Pemeriksaan Laboratorium
2.7.2.1. Pemeriksaan Darah Rutin
Hasil pemeriksaan darah rutin kurang spesifik untuk tuberkulosis paru.
Laju endapan darah sering meningkat pada proses aktif, tetapi laju endapan darah
yang normal tidak menyingkirkan tuberkulosis. Limfositosis juga kurang spesifik.
2.7.2.2. Pemeriksaan Bakteriologik
Untuk pemeriksaan bakteriologik ini spesimen dapat diambil dari sputum,
bilasan lambung, jaringan, baik lymph node atau jaringan reseksi operasi, cairan pleura, cucian lambung, cairan serebrospinalis, pus / aspirasi abses, urine, apusan
laring.
Pada pemeriksaan mikroskopik biasa dapat dilihat adanya basil tahan
asam. Dibutuhkan paling sedikit 5000 batang kuman per cc sputum untuk
mendapatkan kepositifan. Pewarnaan yang umum dipakai adalah pewarnaan Ziehl
Nielsen dan pewarnaan Kinyoun-Gabbett. Cara pengambilan sputum tiga kali
dengan cara:
1. Spot (sputum saat kunjungan pertama)
2. Sputum pagi (keesokan harinya)
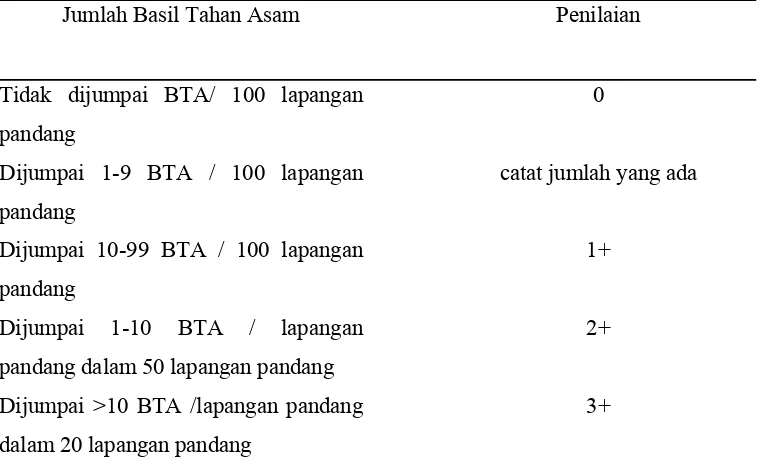
Untuk penilaian terhadap pemeriksaan mikroskopis, WHO
merekomendasikan pembacaan dengan menggunakan skala IUATLD.
Tabel 2.2. Penilaian Sputum BTA
Jumlah Basil Tahan Asam Penilaian
Tidak dijumpai BTA/ 100 lapangan
pandang
0
Dijumpai 1-9 BTA / 100 lapangan
pandang
catat jumlah yang ada
Dijumpai 10-99 BTA / 100 lapangan
pandang
1+
Dijumpai 1-10 BTA / lapangan
pandang dalam 50 lapangan pandang
2+
Dijumpai >10 BTA /lapangan pandang
dalam 20 lapangan pandang
3+
Interpretasi hasil pemeriksaan mikroskopik yaitu:
bila 2x positif : mikroskopik (+)
bila 1x positif,2x negatif : ulang BTA 3x
bila 1x positif : mikroskopik positif
bila 3x negatif : mikroskopik negatif
Selain itu dapat diperiksa dengan mikroskop fluorescens. Gambaran basil
tahan asam yang terlihat lebih besar dan lebih jelas karena daya pandang
diperluas dan adanya fluorescens dari zat warna auramin-rhodamin.
Pada pemeriksaan kultur dibutuhkan paling sedikit 10 kuman tuberkulosis
yang hidup. Jenis-jenis pemeriksaan kultur sputum ini antara lain : metode
konvensional seperti Lowenstein-Jensen, Ogawa, Kudoh, Middlebrook 7H-10 dan
7H-11 dan metode Radiometrik seperti BACTEC. Dengan teknik ini waktu yang
2.7.2.3. Pemeriksaan Sitologi pada Tuberkulosis Kelenjar
Pemeriksaan biopsi aspirasi untuk diagnosis penyakit ini adalah aman,
mudah dan murah untuk dikerjakan meskipun pasiennya anak-anak. Secara
makroskopik nodul mula-mula berisi zat yang berwarnah abu-abu dan jernih tapi
lama kelamaan warnah bisa berubah menjadi kekuningan seperti keju. Penglihatan
di bawah mikroskop terhadap sekret tampak tuberkel-tuberkel yang khas dengan
sel datia langerhans. Jika terjadi perkejuan yang lama dan meluas maka struktur
kelenjar dapat hilang sama sekali dan digantikan dengan struktur yang atipik.
Pada proses penyembuhan dapat terjadi fibrosis dan pengapuran. Bahayanya dari
penyakit ini ialah meskipun kelihatannya penyakit sudah tenang akan tetapi
terkadang dapat menyebar ke tempat lain seperti tulang, otak dan lain-lain.
Dengan ditemukannya sel epiteloid, datia langerhans ataupun massa nekrosis
perkejuan maka pemeriksaan sitologi dikatakan positif.
2.7.2.4. Imunologi/Serologi
Pemeriksaan imunologi dilakukan dengan uji tuberkulin. Di Indonesia
dengan prevalensi TB yang tinggi pemeriksaan ini kurang berarti apalagi pada
orang dewasa. Uji ini akan bermakna jika didapatkan konversi dari uji yang
sebelumnya atau apabila kepositifan dari uji yang didapat besar sekali atau timbul
bula. Tes tuberkulin berguna dalam menentukan diagnosis penderita (terutama
pada anak-anak yang mempunyai kontak dengan seorang penderita tuberkulosis
yang menular). Namun penderita tersebut harus diperiksa oleh dokter yang
berpengalaman. Uji tuberkulin merupakan pemeriksaan paling bermanfaat untuk
menunjukkan sedang/pernah terinfeksi Mycobacterium tuberculosis dan sering digunakan dalam "Screening TBC " (Kenyorini et al, 2006).
Reaksi uji tuberkulin yang dilakukan secara intradermal akan
menghasilkan hipersensitivitas tipe IV atau delayed-type hypersensitivity (DTH). Masuknya protein TB saat injeksi akan menyebabkan sel T tersensitisasi dan
menggerakkan limfosit ke tempat suntikan. Limfosit akan merangsang
terbentuknya indurasi dan vasodilatasi lokal, edema, deposit fibrin, dan penarikan
Protein tuberkulin yang disuntikkan di kulit, kemudian diproses dan
dipresentasikan ke sel dendritik/langerhans ke sel T melalui molekul MHC-II.
Sitokin yang diproduksi oleh sel T akan membentuk molekul adhesi endotel.
Monosit keluar dari pembuluh darah dan masuk ke tempat suntikan yang
berkembang menjadi makrofag. Produk sel T dan makrofag menimbulkan edema
dan bengkak. Test kulit positif maka akan tampak edema lokal atau infiltrat
maksimal 48-72 jam setelah suntikan. Efektifitas dalam menemukan infeksi TBC
dengan uji tuberkulin adalah lebih dari 90%. Uji tuberkulin dibaca setelah 48-72
jam (saat ini dianjurkan 72 jam) setelah penyuntikan. Indurasi diperiksa dengan
cara palpasi untuk menentukan tepi indurasi, ditandai dengan alat tulis, kemudian
diukur dengan alat pengukur transparan, diameter transversal indurasi yang terjadi
dan dinyatakan hasilnya dalam milimeter. Jika tidak timbul indurasi sama sekali
hasilnya dilaporkan sebagai 0 mm ( PPTI, 2006 ).
Menurut McDonald dan Reichman, 2003, interpretasi ukuran indurasi
reaksi tuberkulin adalah:
1. Indurasi 5 mm artinya:
a. Suspek terinfeksi HIV dan Imunocompromised
b. Close contacts dengan orang yang terinfeksi TB
c. Orang dengan foto toraks tidak normal dengan gambaran TB paru
yang sudah pernah diobati
2. Indurasi 10 mm:
a. Datang dari daerah dengan prevalensi tinggi TB
b. Individu dengan HIV negatif tetapi pengguna NAPZA
c. Konversi uji tuberkulin menjadi 10 mm dalam 2 tahun, Individu
dengan kondisi klinis yang merupakan resiko tinggi TB : DM ,
Malabsorbsi, CRF, Tumor di leher dan kepala, Leukemia,
lymphoma, Penurunan BB > 10% , Silikosis
3. Indurasi ≥15 mm
a. Bukan resiko tinggi tertular TB
ELISA (Enzyme Linked Immmunosorbent Assay) merupakan test serologi yang dapat mendeteksi respons humoral berupa proses antigen-antibodi yang
terjadi. Dengan cara ini maka dapat ditentukan kadar antibodi terhadap basil
tuberkulosis pada serum penderita. Dari hasil penelitian didapatkan bahwa IgG
saja yang memberikan kenaikan diatas normal secara bermakna. Sayangnya uji
serologis ini hanya memberikan sensitifitas yang sedang saja (62%).
2.7.3. Pemeriksaan Radiologik
Pemeriksaan rutin adalah foto toraks PA. Tuberkulosis memberikan
gambaran bermacam-macam pada foto toraks. Gambaran radiologik yang
ditemukan dapat berupa bayangan berawan/nodular di segmen apikal dan
posterior lobus atas paru dan segmen superior bawah, kavitas lebih dari satu
dikelilingi oleh bayangan opak berawan atau nodular, bayangan bercak milier dan
efusi pleura unilateral (PDPI,2011)
Menurut Hood Alsagaf dan Abdul Mukty (2010), berdasarkan luasnya
proses yang tampak pada foto toraks dapat dibagi sebagai berikut:
a. Lesi minimal (minimal lesion) adalah bila proses tuberkulosis paru mengenai sebagian kecil dari satu atau dua paru dengan luas tidak lebih
dengan volume paru yang terletak diatas chondrosternal junction dari iga kedua dan prosesus spinosus dari vertebra torakalis IV atau korpus
vertebra torakalis V dan tidak dijumpai kavitas.
b. Lesi sedang (moderately advanced lesion) adalah bila proses penyakit lebih luas dari lesi minimal dan dapat menyebar dengan densitas sedang,
tetapi luas proses tidak boleh lebih luas dari satu paru, atau jumlah dari
seluruh proses yang ada paling banyak seluas satu paru atau bila proses
tuberkulosis tadi mempunyai densitas lebih padat, lebih tebal maka proses
tersebut tidak boleh lebih dari sepertiga pada satu paru dan proses ini dapat
/tidak disertai kavitas. Bila disertai kavitas maka luas (diameter) semua
kavitas tidak boleh lebih dari 4 cm.
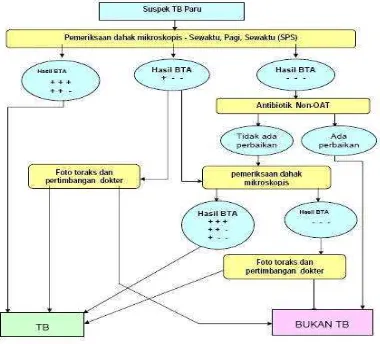
Gambar 2. 1. Alur Diagnosis TB
Sumber : http://medicallinkgo.wordpress.com/2012/04/12/tatalaksana-pasien-tb/
2.8. Pengobatan TB Paru
Pengembangan pengobatan TB paru yang efektif merupakan hal yang
penting untuk menyembuhkan pasien TB dan menghindari MDR TB (Tabrani,
Menurut PDPI tujuan pengobatan TB paru adalah :
a. Menyembuhkan pasien dan mengembalikan kualitas hidup dan
produktivitas
b. Mencegah kematian karena penyakit TB aktif atau efek lanjutan
c. Mencegah kekambuhan
d. Mengurangi transmisi atau penularan kepada yang lain
e. Mencegah terjadinya resistensi obat serta penularannya
Menurut Depkes, Pengobatan TB dilakukan dengan prinsip - prinsip
sebagai berikut:
a. OAT harus diberikan dalam bentuk kombinasi beberapa jenis obat,
dalam jumlah cukup dan dosis tepat sesuai dengan kategori
pengobatan.
b. Untuk menjamin kepatuhan pasien menelan obat, dilakukan
pengawasan langsung (DOT= Directly Observed Treatment) oleh seorang Pengawas Menelan Obat (PMO).
c. Pengobatan TB diberikan dalam 2 tahap, yaitu tahap awal (intensif)
dan lanjutan.
Tahap awal (intensif) :
a. Pada tahap awal (intensif) pasien mendapat obat setiap hari dan
perlu diawasi secara langsung untuk mencegah terjadinya resistensi
obat.
b. Bila pengobatan tahap intensif tersebut diberikan secara tepat,
biasanya pasien menular menjadi tidak menular dalam kurun
waktu 2 minggu.
c. Sebagian besar pasien TB BTA positif menjadi BTA negatif
(konversi) dalam 2 bulan.
Tahap lanjutan :
a. Pada tahap lanjutan pasien mendapat jenis obat lebih sedikit,
namun dalam jangka waktu yang lebih lama
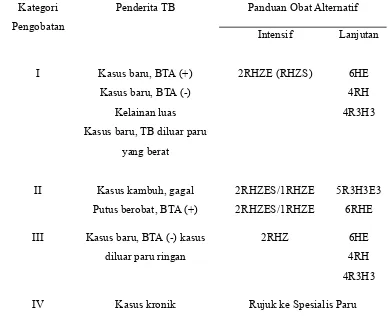
Tabel 2. 3. Paduan OAT Alternatif
Kategori
Pengobatan
Penderita TB Panduan Obat Alternatif
Intensif Lanjutan
I Kasus baru, BTA (+)
Kasus baru, BTA (-)
Kelainan luas
Kasus baru, TB diluar paru
yang berat
2RHZE (RHZS) 6HE
4RH
4R3H3
II Kasus kambuh, gagal
Putus berobat, BTA (+)
2RHZES/1RHZE
IV Kasus kronik Rujuk ke Spesialis Paru
Tabel 2.4. Jenis dan dosis OAT lini pertama :
Rifampisin 10-20 (maks. 600
Tabel 2.5. Cara Kerja OAT Lini Pertama
INH Bakterisidal melawan basil intraseluler dan ekstraseluler
Rifampisin Bakterisidal intraseluler dan ekstraseluler , dan sterilisasi
terutama memetabolisme organism secara perlahan-lahan
Pirazinamid Bakterisidal terutama memetabolisme organism secara
perlahan-lahan organism intaseluler, Aktif pada suasana pH
asam, dan sinergis dengan baik dengan INH dan obat lain
Etambutol Bakterisidal dengan melawan basil intaseluler dan
ekstraseluler pada dosis 25 mg/kg BB dan bakteristatik pada
dosis 15 mg/kg BB
Jenis obat lini kedua:
a. Kanamisin
b. Kapreomisin
c. Amikasin
d. Kuinolon
e. Sikloserin
f. Etionamid dan Para-amini salisilat
Kombinasi dari 4 OAT akan mampu mengurangi resitensi kuman
TB terhadap obat TB karena kemungkinan penderita kecil untuk memilih salah
satu obat untuk diminum (Tabrani,2008).
2.9. TB MDR (Multi Drug Resistance)
Tuberkulosis resisten obat anti tuberkulosis merupakan satu fenomena
buatan manusia sebagai akibat pengobatan yang tidak adekuat. TB MDR adalah
adalah M. tuberculosis yang resisten minimal terhadap rifampisin dan INH dengan atau tanpa OAT lainnya. Karena rifampisin dan INH adalah 2 obat yang sangat
penting pada pengobatan TB yang diterapkan pada strategi DOTS.
TB MDR disebabkan oleh banyak faktor. Dari faktor mikrobiologi, TB
oleh keterlambatan diagnosis, pengobatan tidak mengikuti guideline, penggunaan paduan OAT yang tidak adekuat yaitu karena jenis obatnya yang kurang atau
karena lingkungan tersebut telah terdapat resitensi yang tinggi terhadap OAT yang
digunakan misal rifampisin atau INH, tidak ada / kurangnya pelatihan TB, tidak
ada pemantauan pengobatan , fenomena addition syndrome yaitu suatu obat yang ditambahkan pada satu paduan yang telah gagal. Bila kegagalan ini terjadi karena
kuman tuberkulosis telah resisten pada paduan yang pertama maka “penambahan”
1 jenis obat tersebut akan menambah panjang daftar obat yang resisten, dan
organisasi program nasional TB yang kurang baik. Selain itu, TB MDR juga
disebabkan oleh faktor obatnya. Hal itu dikarenakan pengobatan TB jangka
waktunya lama lebih dari 6 bulan sehingga membosankan pasien, obat toksik
menyebabkan efek samping sehingga pengobatan kompllit atau sampai selesai
gagal, obat tidak dapat diserap dengan baik misal rifampisin diminum setelah
makan, atau ada diare, kualitas obat kurang baik misal penggunaan obat
kombinasi dosis tetap yang mana bioavibiliti rifampisinnya berkurang, regimen /
dosis obat yang tidak tepat, harga obat yang tidak terjangkau dan pengadaan obat
terputus. Faktor pasien juga dapat menjadi penyebab TB MDR. Hal itu dapat
dilihat dari PMO tidak ada/kurang baik, kurangnya informasi atau penyuluhan,
kurang dana untuk obat, pemeriksaan penunjang dll, efek samping obat, sarana
dan prasarana transportasi sulit / tidak ada, masalah sosial, dan gangguan
penyerapan obat. Selain itu, dari faktor programnya, terlihat dari tidak ada
fasilitas untuk biakan dan uji kepekaan , program DOTS belum berjalan dengan
baik memerlukan biaya yang besar (PDPI, 2011).
Kasus MDR pengobatannya jauh lebih sukar daripada kasus TB biasa,
tidak hanya membahayakan dirinya tetapi juga menular bagi masyarakat
sekitarnya. Karena itu kasus tersebut harus diidenfikasi dengan benar dan cepat
agar pengobatan dapat dilakukan dengan tepat dan secepatnya. Mengingat bahwa
diagnos TB MDR adalah bukanlah diagnosis klinis, maka pemeriksaan uji
kepekaan menjadi sangat penting dalam tatalaksana kasus MDR. Apalagi
pernyataan kesembuhan juga didasarkan atas hasil pemeriksaan biakan
Secara umum menurut PDPI pada tahun 2011 resitensi terhadap obat anti
tuberkulosis dibagi menjadi :
a. Resistensi primer ialah apabila pasien sebelumnya tidak pernah
mendapat pengobatan OAT atau telah mendapat pengobatan OAT
kurang dari 1 bulan
b. Resistensi initial ialah apabila kita tidak tahu pasti apakah pasien
sudah ada riwayat pengobatan OAT sebelumnya atau belum pernah
c. Resistensi sekunder ialah apabila pasien telah mempunyai riwayat
pengobatan OAT minimal 1 bulan
Prinsip Umum Pengobatan TB-MDR menurut WHO adalah :
a. Penggunaan paling tidak 4 obat-obatan sangat mungkin tidak
efektif
b. Jangan menggunakan obat yang mempunyai resitensi silang (cross resistance)
c. Singkirkan obat yg tidak aman untuk pasien.
d. Harus siap mencegah, memantau dan menangulangi efek samping
obat
e. Gunakan obat dari grup 1-5 dengan urutan yang berdasarkan
kekuatannya.
Strategi yang digunakan untuk pengobatan TB MDR dikenal dengan
strategi DOTS PLUS. Hierarki pengobatan dengan strategi DOTS-PLUS adalah
dengan memberikan OAT lini pertama yaitu, ZE (HR) karena efek dan
toleransinya bagus.
2.10. Strategi DOTS (Directly Observed Treatment Short Course)
Organisasi kesehatan dunia (WHO) mengatakan bahwa keberhasilan
program penanggulangan TB adalah dengan menerapkan strategi DOTS yang juga
telah diterapkan di Indonesia. Oleh karena itu, pemahaman tentang DOTS
merupakan hal yang sangat penting agar TB dapat ditanggulangi dengan baik.
Strategi ini, merupakan strategi yang efektif untuk memastikan kepatuhan berobat
Pengendalian TB di Indonesia 2010-2014, probabilitas terjadinya resistensi obat
TB lebih tinggi di rumah sakit dan sektor swasta yang belum terlibat dalam
program pengendalian TB nasional sebagai akibat dari tingginya ketidakpatuhan
dan tingkat drop out pengobatan karena tidak diterapkannya strategi DOTS yang tinggi.
Komponen DOTS terdiri dari :
1. Komitmen pemerintah untuk menjalankan program TB nasional
2. Penemuan kasus TB dengan pemeriksaan BTA mikroskopis
3. Pemberian obat jangka pendek yang diawasi secara langsung dikenal
dengan istilah Directly Observed Therapy 4. Pengadaan OAT secara berkesinambungan
5. Monitoring serta pencatatan dan pelaporan yang baku / standar
Selain itu ada 6 elemen kunci dalam strategi stop TB yang
direkomendasikan WHO :
1. Peningkatan dan ekspansi DOTS yang bermutu, meningkatkan
penemuan kasus dan penyembuhan melalui pendekatan yang efektif
terhadap seluruh pasien terutama pasien tidak mampu.
2. Memberikan perhatian khusus pada TB-HIV, MDR-TB dengan
aktivitas gabungan TB-HIV, DOTS-PLUS, dan pendekatan lain yang
relevan.
3. Kontribusi pada sistem kesehatan dengan kolaborasi bersama program
kesehatan yang lain dan pelayanan umum.
4. Melibatkan seluruh praktisi kesehatan, masyarakat, swasta dan
nonpemerintah dengan pendekatan berdasarkan public primary mix untuk mematuhi International Standars of TB Care.
5. Mengikutsertakan pasien dan masyarakat yang berpengaruh untuk
berkontribusi pada pemeliharaan kesehatan yang efektif.
6. Memungkinkan dan meningkatkan penelitian untuk pengembangan
obat baru, alat diagnostik, dan vaksin.
Untuk mencapai tersebut, hal yang penting adalah adanya PMO. Dimana
hadir di poliklinik untuk mendapatkan penjelasan tentang DOT. PMO tersebut
adalah orang yang sukarela membantu pasien sampai sembuh dan diutamakan
petugas kesehatan. Tetapi dapat juga kader kesehatan, kader dasawisma, kader
PPTKI, PKK, atau anggota keluarga yang disegani pasien.
Selain itu melalui strategi DOTS diadakan penyuluhan tentang TB. Baik
penyuluhan perorangan dapat dilakukan di unit rawat jalan, di apotik dan
penyuluhan kelompok .
Di Indonesia pengendalian TB dengan strategi DOTS menyatakan bahwa
laju penurunan prevalensi dan mortalitas TB belum cukup cepat untuk menjadi
setengah pada tahun 2015 sesuai target Millenium Development Goals (MDGs).
Keberhasilan strategi DOTS diukur dengan angka kesembuhan minimal 85
%. Angka kesembuhan tersebut menyatakan persentasi penderita TB paru BTA
positif yang sembuh setelah pengobatan selesai dari jumlah penderita TB paru
yang tercatat. Di Sumatera Utara angka keberhasilan penobatan dengan strategi
DOTS sudah mencapai 89 % (Kemenkes,2013). Hal itu menunjukkan
keberhasilan yang baik pada pengobatan TB paru BTA positif.
2.11. Hasil Akhir Pengobatan
Hasil pengobatan TB paru setelah fase intensif dapat dilihat dari hasil
konversi sputum. Pemeriksaan sputum merupakan indikator untuk melihat
respon pengobatan. Sehingga konversi sputum adalah hal yang sangat penting
untuk menilai keefektifan penggunaan obat (Pajankar et al, 2008 ; Kurbatova et al, 2012)
Kegagalan atau keterlambatan konversi sputum lebih dari 2 bulan akan
memberikan hasil pengobatan yang tidak baik. Mengetahui faktor-faktor yang
mengakibatkan hal tersebut sangat penting untuk mengetahui pengobatan
selanjutnya (Fortune et al, 2007; Su et al, 2011; Caetano, 2012).
Banyak kepustakaan telah mencantumkan penjelasan bahwa konversi
(terapi fase intensif), tetapi belum ada publikasi yang menjelaskan pada minggu
ke berapa konversi sputum BTA mulai terjadi pada penderita TB (Triyani et al, 2007).
Banyak faktor yang mengakibatkan tidak terjadinya konversi sputum
setelah fase intensif. Hal itu disebabkan keterlambatan konversi sputum dan
terjadinya MDR. Faktor yang mengakibatkan tersebut telah dibahas pada
penjelasan TB- MDR. Menurut penelitian yang dilakukan Pajankar dkk tahun
2008, hal itu disebabkan pengobatan yang tidak adekuat di negara berkembang,
usia yang semakin tua, faktor- faktor penyulit dari penderita yang memiliki
penyakit lain, dan kavitas yang persisten di dalam paru.
Hasil akhir pengobatan TB paru ada yang sembuh yaitu pasien telah
menyelesaikan pengobatannya secara lengkap dan pemeriksaan ulang dahak
(follow-up) hasilnya negatif pada akhir pengobatan dan minimal satu pemeriksaan
follow-up sebelumnya negatif. Pengobatan lengkap dalah pasien yang telah
menyelesaikan pengobatannya secara lengkap tetapi tidak memenuhi persyaratan
sembuh atau gagal. Disebut meninggal jika pasien yang meninggal dalam masa
pengobatan karena sebab apapun. Pasien pindah adalah pasien yang pindah
berobat ke unit dengan register TB 03 yang lain dan hasil pengobatannya tidak
diketahui. Default (putus berobat) adalah pasien yang tidak berobat 2 bulan berturut-turut atau lebih sebelum masa pengobatannya selesai. Dikatakan pasien
gagal yaitu yang hasil pemeriksaan dahaknya tetap positif atau kembali menjadi
positif pada bulan kelima atau lebih selama pengobatan (Kemenkes, 2009).
Pada penderita TB paru yang tidak mengalami konversi setelah 2 bulan
pengobatan dilakukan intervensi yaitu OAT Sisipan (HRZE). Paduan OAT ini
diberikan kepada pasien BTA positif yang pada akhir pengobatan intensif masih
tetap BTA positif. Paket sisipan KDT adalah sama seperti paduan paket untuk
tahap intensif kategori 1 yang diberikan selama sebulan (28 hari) sebagaimana
Tabel. 2.6. Dosis KDT fase sisipan : HRZE
Berat Badan Tahap Intensif Tiap Hari Selama 28 Hari
RHZE (150/75/400/275)
30 – 37 Kg 2 Tablet 4KDT
38 – 54 Kg 3 Tablet 4 KDT
55 – 70 Kg 4 Tablet 4 KDT
≥71 Kg 5 Tablet 4 KDT
Paket sisipan Kombipak adalah sama seperti paduan paket untuk tahap
intensif kategori 1 yang diberikan selama sebulan (28 hari).
Tabel 2.7. OAT Kombipak Sisipan HRZE
Tahap
Penggunaan OAT lini kedua misalnya golongan aminoglikosida (misalnya
kanamisin) dan golongan kuinolon tidak dianjurkan diberikan kepada pasien baru
tanpa indikasi yang jelas karena potensi obat tersebut jauh lebih rendah daripada
OAT lini pertama. Disamping itu dapat juga meningkatkan terjadinya risiko
BAB 1 PENDAHULUAN
1.1. Latar Belakang
TB paru adalah suatu penyakit menular yang disebabkan oleh basil
Mycobacterium tuberculosis (Alsagaf dan Mukty, 2010). TB paru masih
merupakan masalah kesehatan utama di dunia. 95 % TB paru terjadi di negara
berkembang. Laporan WHO pada tahun 2010 menyatakan bahwa angka kejadian
TB di dunia sebesar 9,4 juta (antara 8,9 juta hingga 9,9 juta jiwa). Prevalensi
kasus TB di seluruh dunia sebesar 14 juta (berkisar 12 juta sampai 16 juta). Saat
ini Indonesia berada pada peringkat kelima di dunia. Hal ini dikarenakan jumlah
penderita TB di Afrika Selatan dan Nigeria melebihi dari jumlah penderita TB di
Indonesia.
Menurut Global Tuberculosis pada tahun 2009, diperkirakan prevalensi
TB di Indonesia untuk semua tipe TB adalah 505.614 kasus pertahun, 244 per
10.000 penduduk dan 1.550 perhari. Insidensi penyakit TB 528.063 kasus
pertahun, 228 kasus per 10.000 penduduk dan 1.447 perhari. Insidensi kasus baru
236.029 pertahun, 102 kasus per 10.000 penduduk, dan 647 perhari. Insidensi
kasus TB yang mengakibatkan kematian 91.369 pertahun, 30 kasus per 10.000
penduduk, dan 250 perhari.
Di Sumatera Utara, penemuan kasus baru terdapat 14.158 pertahun
(Indonesia Health Profile, 2008). Sementara, Case Detection Rate TB paru
Sumatera Utara 41,44 per Juni 2012 dan Sucsess rate 89 % dari target
keberhasilan 87% ( Kemenkes , 2013 ).
Karena permasalahan TB yang masih menjadi perhatian yang serius, maka
pada tahun 1994 Indonesia bekerjasama dengan WHO untuk mengadakan
evaluasi bersama (WHO-Indonesia Joint Evaluation) yang menghasilkan perlunya
perubahan yang lebih mendasar lagi pada strategi penanggulangan TB di
Indonesia. Dikenal dengan Strategi DOTS. Strategi ini, merupakan strategi yang
Dengan strategi DOTS diharapkan dapat mengurangi biaya pengobatan TB paru,
mengurangi frekuensi resistensi obat, kasus kambuh, kasus gagal pengobatan dan
meningkatkan angka kesembuhan. Di Indonesia pengendalian TB dengan strategi
Direct Observed Treatment Shortcourse (DOTS) untuk laju penurunan prevalensi
dan mortalitas belum cukup cepat untuk menjadi setengah pada tahun 2015 sesuai
target Millenium Development Goals (MDGs). Padahal, stategi DOTS sudah
sangat bagus dirumuskan. Hal itu terlihat dari masih ada pasien TB paru yang
belum berhasil.
Pedoman Nasional Penanggulangan Tuberkulosis di Indonesia yang
dikeluarkan oleh Departemen Kesehatan Republik Indonesia tahun 2010
menyatakan bahwa pengobatan TB paru ditentukan berdasarkan temuan kuman
BTA dalam sputum. Dalam hal ini, peran laboratorium dalam memantau
pengobatan TB orang dewasa adalah sangat penting. Pemeriksaan tersebut
dilakukan dengan memeriksa ulang sputum BTA secara mikroskopis.
Pemeriksaan hapusan sputum BTA dengan mikroskop cahaya merupakan
pemeriksaan penunjang diagnostik utama di negara yang sedang berkembang.
Karena pemeriksaan dengan sarana tersebut paling berhasil (efisien), mudah,
murah, dan cepat. Sedangkan pemeriksaan biakan merupakan pemeriksaan baku
emas (gold standard) untuk menetapkan diagnosis TB. Namun, pemeriksaan
tersebut memiliki beberapa kendala yaitu: biaya, teknik, dan waktu yang cukup
lama untuk mendapatkan hasil positif.
Konversi sputum BTA adalah salah satu indikator yang digunakan
untuk memantau dan menilai pengobatan. Yaitu dengan menentukan angka
konversi sputum. Konversi sputum BTA adalah mengubah hasil pemeriksaan
hapusan sputum BTA penderita TB paru dari BTA positif menjadi BTA negatif
setelah menjalani masa pengobatan (terapi intensif) selama 2 bulan (Pajankar et
al, 2008). Beberapa kepustakaan menyebutkan bahwa waktu mulai dan lama
terjadinya konversi sputum dipengaruhi oleh banyak faktor. Dari hasil konversi
ditemukan adanya pasien-pasien yang pemeriksaan sputum BTA positif tidak
mengalami konversi. Padahal, banyak kepustakaan telah mencantumkan