HUBUNGAN GEJALA KLINIK DENGAN TES CUKIT KULIT PADA PENDERITA RINOSINUSITIS KRONIK
TESIS
Disusun untuk Memenuhi Sebagian Persyaratan Mencapai Derajat Magister Kesehatan
Program Studi Magister Medokteran Keluarga Minat Utama: Ilmu Biomedik
Oleh: Novita Irawaty
S.500109039
PROGRAM PASCASARJANA UNIVERSITAS SEBELAS MARET
SURAKARTA 2014
2
HUBUNGAN GEJALA KLINIK DENGAN TES CUKIT KULIT PADA PENDERITA RINOSINUSITIS KRONIK
TESIS
Oleh Novita Irawaty
S.500109039 Komisi
Pembimbing
Telah dinyatakan memenuhi syarat pada tanggal...2014
Mengetahui, Ketua Program Studi Magister Kedokteran Keluarga
Dr. H. Hari Wujoso, dr., Sp.F., M.M. NIP 196210221995031 001
Jabatan Nama Tanda
Tangan
Tanggal
Pembimbing I Dr. H. Hari Wujoso, dr., Sp.F., M.M.
NIP 196210221995031 001 ... ...2014
Pembimbing II dr.S.Hendradewi,SpTHTKL,Msi.Med
NIP 19651121 201001 2 001 ... ...2014
ii
4
PERNYATAAN
Yang bertanda tangan di bawah ini, peneliti : Nama : Novita Irawaty
NIM : S.500109039
Menyatakan dengan sesungguhnya bahwa tesis yang berjudul “Hubungan Gejala
Klinik Dengan Tes Cukit Kulit Pada Penderita Rinosinusitis Kronik” adalah betul-betul karya sendiri. Hal-hal yang bukan karya saya, dalam tesis tersebut diberi tanda citasi dan ditunjukkan dalam daftar pustaka.
Apabila di kemudian hari terbukti pernyataan saya tidak benar, maka saya bersedia menerima sanksi akademik berupa pencabutan tesis dan gelar yang saya peroleh dari tesis tersebut.
Surakarta, September 2014 Yang Membuat Pernyataan
Novita Irawaty
iv
DAFTAR RIWAYAT HIDUP
A. IDENTITAS
Nama : dr. Novita Irawaty
NIM : S 500109039
Tempat/Tanggal Lahir : Medan, 19 November 1973
Agama : Islam
Jenis Kelamin : Perempuan
B. RIWAYAT PENDIDIKAN
1. TK Tugama – Medan : Tahun 1978 - 1980
2. SD Sutomo – Medan : Tahun 1980 - 1986 3. SMPN 1 – Medan : Tahun 1986 - 1989 4. SMAN 4 – Medan : Tahun 1989 - 1992 5. FK Universitas Yarsi – Jakarta : Tahun 1992 - 2002 6. PPDS I IK THT-KL FK UNS Surakarta : Januari 2009 - sekarang 7. Magister Kedokteran Keluarga Minat Biomedik
Pascasarjana UNS : Januari 2009 – sekarang
C. RIWAYAT KELUARGA
1. Nama Orangtua : H. ABD. Rahman Hj. Lina Nurfaedah
v
6
2. Nama Suami : dr. Kristanto Yuli Yarsa Sp.B (K) Onk 3. Nama Anak : 1. Danendra Rafi Noval Yarsa
2. Diandra Naifa Nova Yarsa
D. RIWAYAT PEKERJAAN
1. Dokter PTT Puskesmas Rawat Jalan Depok I Sleman kabupaten Jogjakarta, DIY
Tahun 2003-2005
2. Dokter PNS Puskesmas Rawat Jalan Depok I Sleman kabupaten Jogjakarta, DIY
Tahun 2005-2008
vi
KATA PENGANTAR
Dengan memanjatkan Alhamdulillah puji syukur kepada Allah SWT Yang Maha Kuasa yang telah melimpahkan berkat dan rahmat-Nya sehingga penulis dapat menjalani pendidikan sampai selesainya tesis ini, sebagai salah satu persyaratan dalam memperoleh gelar Spesialis THT-KL dalam Program Pendidikan Dokter Spesialis I Ilmu Kesehatan Telinga Hidung Tenggorok Bedah Kepala Leher Fakultas Kedokteran Universitas Sebelas Maret/ RSUD dr. Moewardi Surakarta dan mencapai derajat Magister Kedokteran Keluarga Universitas Sebelas Maret.
Terima kasih penulis sampaikan kepada Prof. Dr. Ravik Karsidi, Drs., MS, selaku rektor UNS, Prof. Dr. Ir. Ahmad Yunus M.S, selaku Direktur Program Studi Pascasarjana UNS dan Dr. Hari Wujoso, dr., SpF., M.M, selaku Ketua Program Studi Kedokteran Keluarga yang telah memberikan kesempatan penulis untuk mengikuti pendidikan mencapai derajat Magister Kedokteran Keluarga di Program Pascasarjana UNS Surakarta.
Pada kesempatan ini penulis mengucapkan terima kasih yang tidak terhingga kepada Direktur RSUD Dr. Moewardi, drg. Basuki Soetardjo, MMR dan Dekan Fakultas Kedokteran Universitas Maret Surakarta Prof. Dr. Zaenal Arifin Adnan, dr., SpPD KR-FINASIM, atas kesempatan yang diberikan kepada penulis untuk menjalankan tugas sebagai residen THT-KL FK UNS di RSUD Dr Moewardi.
vii
8
Ucapan terima kasih penulis sampaikan kepada Dr. Hari Wujoso, dr., SpF., M.M, selaku pembimbing yang telah memberikan banyak nasihat, dukungan dan bimbingan pada penyusunan tesis ini.
Kepada dr. Sarwastuti Hendradewi, SpTHT-KL, Msi.Med, selaku pembimbing dan Ketua Program Studi PPDS I Ilmu Kesehatan THT-KL Fakultas Kedokteran Universitas Sebelas Maret, penulis mengucapkan terima kasih atas semua nasihat dan dukungan dan bimbingan pada penyusunan tesis ini.
Ucapan terima kasih juga penulis sampaikan kepada dr. Vicky Eko Nurcahyo, SpTHT-KL, M.Sc, selaku Sekretaris Program Studi PPDS I Ilmu Kesehatan THT-KL Fakultas Kedokteran Universitas Sebelas Maret yang telah banyak memberi nasihat dan bimbingan selama menjalani program ini.
Kepada dr. Made Setiamika, SpTHT-KL (K), selaku Kepala Bagian/ SMF THT-KL RSUD Dr. Moewardi Surakarta dan dr. Hadi Sudrajad, SpTHT-KL, Msi. Med, selaku Sekertaris Bagian/ SMF THT-KL RSUD Dr. Moewardi Surakarta yang telah banyak memberi nasihat dan bimbingan selama menjalani program studi ini.
Kepada seluruh staf pengajar Ilmu Kesehatan THT-KL FK UNS: Prof. EM. Dr. Muhardjo, dr., DHA, SpTHT-KL(K), dr. Djoko SS. SpTHT-KL(K), MBA, MARS, Msi, dr. Sutomo Sudono, SpTHT-KL(K), Almarhum dr. Chairul Hamzah, SpTHT-KL(K), dr. Sudargo, SpTHT-KL, dr. Bambang Suratman, SpTHT-KL(K), dr. Sudarman, SpTHT-KL(K), dr. Imam Prabowo, SpTHT-KL, dr. Putu Wijaya Kandhi, SpTHT-KL, dr. Novi Primadewi, SpTHT-KL, MKes, dr. Dewi Pratiwi, SpTHT-KL,
viii
MKes. Penulis mengucapkan terima kasih yang sebesar-besarnya atas segala bimbingan dan arahan selama proses pendidikan dan penyelesaian penelitian ini.
Terima kasih kepada teman sejawat residen THT-KL dan seluruh paramedis RSUD Dr. Moewardi dan semua pihak yang telah membantu baik secara langsung maupun tidak langsung.
Kepada kedua orang tua, dr. H.ABD. Rahman dan Hj. Lina Nurfaedah yang selalu mendoakan, memberikan dukungan, semangat serta biaya kepada penulis, dengan penuh rasa hormat, cinta dan kasih sayang, gelar ini nanti akan ananda persembahkan untuk papa mama. Tak lupa kepada kedua mertua alm.dr. Soejarsono Sp.B Finacs dan Ibu Sri Mardjani Pudjiastuti SH.MKN, kakak dan adik yang selalu memberikan dukungan dan semangat kepada penulis.
Khusus untuk suami tercinta : dr. Kristanto Yuli Yarsa Sp.B (K) Onk terima kasih yang tidak terhingga atas segala keikhlasan, kesabaran, pengertian, dorongan semangat, cinta, kasih sayang dan doa yang tulus sehingga penelitian ini dapat saya selesaikan. Kepada anakku tercinta Danendra Rafi Noval Yarsa dan Diandra Naifa Nova Yarsa, terimakasih mommy ucapkan atas pengertian dan kasih sayang ananda.
Dengan segala kerendahan hati disadari bahwa tanpa bimbingan semua staf pendidik dan bantuan semua pihak yang terlibat, maka karya ilmiah ini tidak akan bisa diselesaikan.
Pada kesempatan ini pula penulis menyampaikan maaf yang setulus-tulusnya kepada semua dosen, teman sejawat, paramedis dan karyawan di lingkungan Bagian Ilmu Kesehatan Telinga Hidung Tenggorok Bedah Kepala Leher Fakultas
ix
10
Kedokteran Universitas Sebelas Maret, atas semua kesalahan dan kekhilafan selama menempuh pendidikan dokter spesialis, dan magister kedokteran keluarga.
Semoga Allah SWT memberkati kita semua, Amien.
Surakarta, September 2014
Penulis
x
HALAMAN JUDUL……….. DAFTAR ISI……….. DAFTAR SINGKATAN………. DAFTAR GAMBAR……….. DAFTAR TABEL……… DAFTAR LAMPIRAN……… ABSTRAK……….. BAB I PENDAHULUAN………..
A. Latar Belakang………
B. Rumusan Masalah ……….
C. Tujuan Penelitian………...
D. Manfaat………..
E. Originalitas Penelitian……….
BAB II TINJAUAN PUSTAKA……….
A. Rinosinusitis Kronik………
1. Definisi ………
2. Gejala klinik……….
3. Etiologi ………
4. Patofisiologi ………..………..
A. Patogenesis Alergi………
B. Tes Cukit Kulit………..
C. Kerangka Teori………..
D. Kerangka Konsep………..
E. Hipotesis………..
BAB III METODE PENELITIAN……… A. Tempat dan Waktu Penelitian ... B. Jenis dan Rancangan Penelitian ... C. Variabel Penelitian ... 1. Variabel Bebas ...
i ii v vii viii ix x 1 1 3 3 3 4 5 5 5 5 9 10 12 15 20 21 21 22 22 22 23 23 xi
12
2. Variabel Tergantung ... D. Populasi dan Sampel ...
1. Populasi Target ... 2. Populasi Terjangkau ... 3. Sampel ... 4. Kriteria Inklusi ... 5. Kriteria Eksklusi ... E. Perkiraan Besar Sampel ... F. Definisi Operasional Variabel ...
1. Rinosinusitis Kronik………
2. Tes Cukit Kulit……….
G. Alur Penelitian……….
H. Cara Kerja dan Teknik Pengumpulan Data………..
I. Analisis Data………..
BAB IV HASIL PENELITIAN………. A. Deskripsi Karakteristik Responden……… 1. Deskripsi Umur dan Jenis Kelamin……… 2. Distribusi Karakteristik Penderita Alergi hirupan, Alergi Ingestan
dan Banyaknya Tes Cukit Kulit Yang Positif……….. B. Hubungan Gejala Klinik Dengan Tes Cukit Kulit……… BAB V PEMBAHASAN………
A. Deskripsi Karakteristik Responden Berdasarkan Umur dan Jenis Kelamin……….. B. Distribusi Karakteristik Pasien Alergi Hirupan, Alergi Ingestan dan
Banyaknya Tes Cukit Kulit yang Positif……… C. Hubungan Gejala Klinik Dengan Tes Cukit Kulit……….
BAB VI KESIMPULAN DAN SARAN……… DAFTAR PUSTAKA………. 23 23 23 23 23 23 24 24 25 25 26 29 29 30 31 31 31 33 33 35 35 37 38 39 40 xii
DAFTAR SINGKATAN
APC
CT scan
ECF-A ECP EDN ELISA GM-CSF ICAM IFN α IFN IgE IL-13 IL-1α IL-1 IL-4 IL-5 IL-6 IL-8 KOM MBP
= Antigen precenting Cell
= Computerized tomography scan
= Eosinophil chemotactic factor of anaphylaxis
= Eosinophil cationic protein
= Eosinophil derivat neurotoxin
= Enzyme-linked immunosorbent assay
= Granulocyte macrophage colony stimulating factor
= Intercelluler cell adhesion molecule
= Interferon alfa
= Interferon gamma
= Imunoglobulin E
= Interleukin-13
= Interleukin-1 alfa
= Interleukin-1 beta
= Interleukin-4
= Interleukin-5
= Interleukin-6
= Interleukin-8
= Kompleks ostiomeatal
= Major basic protein
xiii
14
MHC RA RAFL RAFS RANTES RSK TGF- Th THT-KL TNF-α VCAM
= Major Histocompatibility Complex
= Rinitis alergi
= Reaksi alergi fase lambat = Reaksi alergi fase segera
= Regulated on activation normal T cell expressed and secreted
= Rinosinusitis kronik
= Transforming growth factor β
= T-Lymphocyte helper
= Telinga, hidung, tenggorok, bedah kepala dan leher
= Tumor necrosis factor-alfa
= Vascular cell adhesion molecule
xiv
DAFTAR GAMBAR
Gambar 2.1. Siklus Rinosinusitis……… 11
Gambar 2.2 Skema Perubahan Sel Epitel Respiratorik Yang Terjadi Setelah Terpapar Benda Asing, Diikuti Berbagai Proses Yang Melibatkan Sel Limfosit TH1 dan TH2, Menghasilkan Pelepasan Sitokin dan Mempengaruhi Sel-Sel Fagosit……….
12 Gambar 2.3 A. Sudut Melakukan Cukit Pada Kulit Dengan Lancet………
B. Contoh reaksi hasil positif pada tes cukit……… 17 17
xv
16
DAFTAR TABEL
Tabel 3.1 Obat-obatan yang dapat mempengaruhi tes kulit sehingga harus dibebaskan beberapa hari sebelumnya... 19 Tabel 4.1 Deskripsi responden berdasarkan umur dan jenis kelamin………. 31 Tabel 4.2 Distribusi karakteristik pasien alergi hirupan, alergi ingestan dan
banyaknya hasil tes cukit kulit yang positip……… 33 Tabel 4.3 Hubungan gejala klinik dengan tes cukit kulit………. 33
xvi
DAFTAR LAMPIRAN
Lampiran 1. Ethical Clearence... 45
Lampiran 2. Formulir Persetujuan... 46
Lampiran 3. Status Penelitian... 47
Lampiran 4. Data Dasar Penelitian... 49
Lampiran 5. Analisis Data... 50
xvii
18
ABSTRAK
Novita Irawaty. S.50010300039. 2014. HUBUNGAN GEJALA KLINIK DENGAN HASIL TES CUKIT KULIT PADA PENDERITA RINOSINUSITIS KRONIK. TESIS. Pembimbing I: Dr. H. Hari Wujoso, dr., Sp.F., M.M., dr. S. Hendradewi, SpTHT-KL, MSi.Med. Tesis: Program Studi Magister Kedokteran Keluarga Minat Biomedik Pascasarjana Universitas Sebelas Maret Surakarta.
Latar Belakang : Rinosinusitis kronik merupakan peradangan kronik pada mukosa hidung dan sinus paranasal. Rinosinusitis kronik dapat disebabkan karena alergi dan non alergi. Diagnosis pasti ditegakkan dengan tes cukit kulit. Biaya dan ketersediaan alat untuk tes alergi membuat sulit untuk menegakkan diagnosis pasti sehingga pada daerah yang sulit untuk mendapatkan tes alergi hanya mengandalkan gejala klinik. Penelitian ini untuk mengetahui hubungan gejala klinik dengan tes cukit kulit pada penderita rinosinusitis kronik.
Bahan dan Cara : Penelitian ini merupakan penelitian eksploratif dengan desain cross
sectional di Departemen THT-KL FK UNS/ RSUD Dr. Moewardi Surakarta. Sampel
diambil secara consecutive sampling mulai April 2014 sampai Mei 2014. Penderita rinosinusitis kronik dilakukan anamnesis dan ditanyakan gejala penyakit dan penderita dilakukan tes cukit kulit. Analisis statistik bivariat menggunakan uji chi square.
Hasil : Dari 30 subjek penelitian didapatkan 15 penderita dengan tes cukit kulit positif dan 15 penderita dengan tes cukit negatif. Dari kedua kelompok ini didapatkan perbedaan bermakna pada variabel umur sedangkan pada variabel jenis kelamin tidak didapatkan perbedaan bermakna. Dari kedua kelompok ini dianalisis terhadap hubungan gejala klinik alergi.Ternyata didapatkan hasil yang bermakna ini bisa diartikan didapatkan hubungan gejala klinik alergi dengan hasil tes cukit.
Kesimpulan : Terdapat hubungan bermakna pada umur dan gejala klinik dengan hasil tes cukit kulit penderita rinosinusitis kronik.
Kata Kunci : rinosinusitis kronik, gejala klinik, tes cukit kulit
xviii
ABSTRACT
Novita Irawaty. S.50010300039. 2014. Correlation between Clinical Symptom with Skin Prick Test in Chronic Rhinosinusitis Patients . Advisor I: Dr. H. Hari Wujoso, dr., Sp.F., M.M. Advisor II: dr. S. Hendradewi, SpTHT-KL, MSi.Med. Thesis: F amily Medicine Master Program, Sebelas Maret University Surakarta.
Background: Chronic rhinosinusitis is an inflamation disease in nose and paranasal
sinuses. Chronic rhinosinusitis can be caused by allergic and non-allergic. The diagnosis can be confirmed with skin prick test. The cost and availability of skin prick test make it difficult to establish a definitive diagnosis so that the areas that are hard to get allergy tests rely on clinical symptoms.This study was to determine the relationship of clinical symptoms with skin prick test in patients with chronic rhinosinusitis .
Methods: This is an explorative study with cross sectional design in Departement
ORL-HNS Sebelas Maret University / Dr. Moewardi Hospital Surakarta. The samples were selected with consequtive sampling method and collected from April 2014 untill Mei 2014. Patients with chronic rhinosinusitis made history and symptoms of the disease and asked skin prick tests. Statistic data were analyzed with Pearson chi square.
Results: From 30 subjects obtained 15 patients with positive skin prick test and 15
patients with a negative test. From both groups were analyzed on the relationship between clinical symptoms of allergy. From these two groups found significant differences in the variables of age, while the gender variable was not found significant differences. The results interpreted relationship between the clinical symptoms of allergy with skin prick test.
Conclusion: There is a significant relation to the age and clinical symptoms with skin
prick test results of patients with chronic rhinosinusitis .
Keywords: chronic rhinosinusitis, clinical symptom, skin prick test
xix
1
BAB I
PENDAHULUAN
A. Latar Belakang
Rinosinusitis kronik adalah inflamasi pada mukosa hidung dan sinus paranasal dengan jangka waktu gejala lebih dari dua belas minggu yang ditandai oleh dua atau lebih gejala, berupa hidung tersumbat atau obstruksi atau kongesti di sertai sekret nasal (anterior, posterior nasal drip). Gejala lainnya yaitu nyeri wajah spontan atau nyeri pada penekanan atau berkurangnya sensasi penghidu. Pemeriksaan endoskopi ditemukan polip atau sekret mukopurulen yang berasal dari meatus media dan atau edema atau obstruksi mukosa primer pada meatus media dan atau pada pemeriksaan computed tomography (CT) scan berupa perubahan mukosa pada kompleks osteomeatal dan atau sinus paranasal (Fokkens et al, 2012).
Rinosinusitis kronik di Amerika Serikat akan mempengaruhi lebih dari 30 juta penduduk dan akan terus meningkat. Di Eropa, rinosinusitis diperkirakan mengenai 10% hingga 30% individu. Di poliklinik THT RSUD Dr. Moewardi Surakarta pada tahun 2012 tercatat sekitar 50% penderita dengan rinosinusitis kronik dari 200 penderita yang datang ke poli Rinologi. Rinosinusitis kronik secara signifikan dapat menurunkan kualitas hidup penderitanya (Busquets dan Hwang, 2006 ; Fokkens et al, 2012)
Penderita dengan rinosinusitis kronik akibat alergi mempunyai prevalensi sekitar 60-80% dibandingkan dengan penderita rinosinusitis kronik non alergi sekitar
1
30-40% (Donald dan Dennis, 2011). Penelitian yang lain menunjukkan juga bahwa penderita dengan rinosinusitis mempunyai prevalensi hasil tes alergi pada kulit yang lebih besar dibandingkan penderita non alergi (Gutman, 2004 ; Kirtsreesakul dan Ruttanaphol, 2008).
Patofisiologi terjadinya rinosinusitis kronik karena dipengaruhi oleh patensi ostium-ostium sinus di dalam kompleks osteomeatal (KOM). Gangguan pada KOM dapat menyebabkan terjadinya gangguan ventilasi dan pembersihan mukosa. Mukosa menjadi edema sehingga silia tidak dapat bergerak dan ostium sinus akan tersumbat. Akibatnya terjadi tekanan negatif di dalam rongga sinus dan terjadi transudasi, sekret yang terkumpul dalam sinus. (Nizar dan Wardani, 2000). Hal tersebut akan bermanifestasi sebagai gejala klinis yang terjadi pada penderita rinosinusitis, gejala yang ditimbulkan dapat mengganggu kualitas hidup penderita, oleh karenanya diagnosis dan penatalaksanaan yang tepat sangat diperlukan (Naclerio, 2004; Baumann, 2010; Young et al., 2012). Gejala yang timbul akibat rinosinusitis kronik merupakan salah satu hal penting dalam menegakkan diagnosis, di samping pemeriksaan nasoendoskopi dan pencitraan CT scan. Gejala rinosinusitis kronik menurut EPOS berupa hidung tersumbat, pilek, nyeri/ rasa tertekan di wajah dan gangguan penghidu (Fokkens et al., 2012). Gejala ini mirip dengan gejala alergi yaitu hidung meler, hidung tersumbat, bersin berulang dan hidung gatal. Untuk membedakan gejala klinik alergi dan non alergi dibutuhkan pemeriksaan tes cukit kulit (Sumarman, 2001 ; Kartikawati 2007).
3
Biaya dan ketersediaan alat untuk tes alergi membuat sulit untuk menegakkan diagnosa pasti terutama pada daerah yang sulit mendapatkan alat tes alergi hanya mengandalkan gejala klinik. Penelitian ini untuk mengetahui hubungan gejala klinik dengan tes cukit kulit pada penderita rinosinusitis kronik.
B. Rumusan Masalah
Adakah hubungan antara gejala klinik dengan tes cukit kulit pada penderita
rinosinusitis kronik ?
C. Tujuan Penelitian
Penelitian ini bertujuan untuk mengetahui hubungan antara gejala klinik dengan hasil tes cukit kulit pada penderita rinosinusitis kronik.
D. Manfaat Penelitian
1. Dalam bidang akademik penelitian ini diharapkan dapat memberikan informasi tentang hubungan antara gejala klinik dengan hasil tes cukit kulit pada penderita rinosinusitis kronik.
2. Hasil penelitian ini juga diharapkan dapat menjadi informasi yang berguna bagi klinisi dalam penanganan pasien yang menderita rinosinusitis kronik.
E. Orisinalitas Penelitian
Penelitian lain yang terkait dengan judul penelitian ini adalah :
Peneliti (Tahun)
Judul Variabel Hasil
Sudha, 2010 Hayriye, 2012 Sanli, 2006
Relationship of total IgE, Spesific IgE, Skin test Reactivity and eosinophils
in indian patients with allergy
The relationship between symptoms and the results of
skin prick test in patients with allergic rhinitis.
Comparison of nasal smear eosinophlia with skin prick test positivity in patients
with allergic rhinitis
Penderita alergi,total IgE, Spesific IgE, tes
cukit kulit
Tes Tusuk Kulit Symptom alergi
Eosinofil kerokan hidung Hasil tes tusuk
kulit
Adanya hubungan peningkatan kadar
total IgE, IgE spesifik dengan tes
cukit kulit Tidak didapatkan
hubungan bermakna antara
tes tusuk kulit positip dengan symptom alergi. Adanya hubungan
antara hasil tes tusuk kulit dan kerokan mukosa
hidung dengan gejala klinik.
5
BAB 2
TINJAUAN PUSTAKA A. Rinosinusitis Kronik 1. Definisi
European Position on Paper on Rinosinusitis and Nasal Polyps (EPOS) tahun
2012, rinosinusitis adalah peradangan pada mukosa hidung dan sinus paranasal dengan jangka waktu gejala lebih dari dua belas minggu yang ditandai dengan dua atau lebih dari gejala.
2. Gejala klinik
Gejala dapat berupa sumbatan hidung atau sekret nasal (anterior atau post
nasal drip) dengan disertai nyeri atau nyeri tekan daerah wajah dan atau disertai
berkurang atau hilangnya penghidu. Pemeriksaan nasoendoskopi ditemukan polip dan atau terdapat sekret mukopurulen primer dari meatus media, dan atau edema atau obstruksi mukosa primer pada meatus media. Pemeriksaan CT-scan didapatkan perubahan mukosa pada kompleks osteomeatal dan atau sinus paranasal (Lee, 2004 ; Fokkens et al, 2012).
Gejala klinik yang disebabkan oleh alergi yang khas ialah terdapatnya serangan bersin berulang. Sebetulnya bersin merupakan gejala yang normal, terutama pada pagi hari atau bila terdapat kontak dengan sejumlah besar debu. Hal ini merupakan mekanisme fisiologik, yaitu proses membersihkan sendiri (self cleaning
process). Bersin dianggap patologik, bila terjadinya lebih dari 5 kali setiap serangan,
sebagai akibat dilepaskannya histamin. Disebut juga sebagai bersin patologis
3
(Soepardi dan Iskandar, 2004). Gejala lain ialah keluar ingus (rinore) yang encer dan banyak, hidung tersumbat, hidung dan mata gatal, yang kadang-kadang disertai dengan banyak air mata keluar (lakrimasi). Tanda-tanda alergi juga terlihat di hidung, mata, telinga, faring atau laring. Tanda hidung termasuk lipatan hidung melintang – garis hitam melintang pada tengah punggung hidung akibat sering menggosok hidung ke atas menirukan pemberian hormat (allergic salute), pucat dan edema.
Gejala-gejala tersebut diakibatkan kinerja histamin dan berbagai mediator lain dapat dijelaskan bahwa :
Bersin-bersin dimana histamin merupakan mediator utama terjadinya bersin. Bersin umumnya merupakan gejala RAFC, berlangsung selama 1-2 menit pasca terkena pacuan alergen dihubungkan dengan degranulasi mastosit (terlepasnya histamin), dan hanya kadang-kadang terjadi pada RAFL. Bersin disebabkan stimulasi reseptor H1 pada ujung saraf vidianus (C fiber nerve ending). Peptida endotelin-1 yang dioleskan pada mukosa hidung menyebabkan bersin.
Gatal-gatal (pruritus) merupakan kondisi yang mekanismenya tidak sepenuhnya diketahui dengan baik. Diduga berbagai mediator bekerja pada serabut saraf halus C tak bermyelin (unmyelinated ) dekat bagian basal, epidermis, atau mukosa, yang dapat menimbulkan rasa gatal khusus, yang disalurkan secara lambat sepanjang neuronsensoris yang kecil didalam nervus spinalis ke thalamus dan korteks sensoris.
7
Gatal-gatal berlangsung terutama sepanjang RAFC dan pada rinitis alergi secara khas menimbulkan gatal palatum. Gatal-gatal terjadi pada saat histamin berikatan dengan reseptor-H1, pada ujung serabut saraf trigeminal dan dapat terjadi langsung pasca provokasi histamin. Mungkin juga prostaglandin berperan namun hanya kecil saja disalurkan secara lambat.
Ingus (rhinorrhea) didefinisikan sebagai pengeluaran sekresi kelenjar membran mukosa hidung yang berlebihan, dimulai dalam tiga menit pasca acuan allergen dan berakhir pada sekitar 20-30 menit kemudian. Beringus merupakan gejala dominan sepanjang RAFC tetapi juga dapat sepanjang RAFL. Sekresi kelenjar tersebut merupakan akibat terangsangnya saraf parasimpatis dan mengalirnya cairan plasma dan molekul-molekul protein besar melewati dinding kapiler pembuluh darah hidung. Histamin yang dilepas mastosit penyebab utama beringus, yang diduga karena histamin meningkatkan permeabilitas vaskuler melalui reaksi langsung pada reseptor H1. Dalam berespon terhadap pacuan alergen, beringus dapat terjadi pada hidung kontralateral. Hal ini disebabkan terjadinya reflex nasonasal dan sepertinya diperantarai asetilkholin karena dapat dihambat oleh atropin pretreatment. Jadi, beringus hasil induksi alergen merupakan akibat kombinasi proses penurunan permeabilitas vaskuler, hipersekresi
kelenjar mukosa hidung ipsilateral, dan akibat refleks kelenjar mukosa hidung kontralateral. Pacuan hidung dengan leukotriene dan bradikinin juga menyebabkan beringus melalui mekanisme peningkatan permeabilitas vaskuler dan hipersekresi kelenjar. Mediator lain yang juga berperan pada proses beringus (ECP, PAF, LTC4, Substance P dan VIP).
Hidung Buntu (nasal congestion) pada rinitis alergi merupakan kemacetan aliran udara yang tidak menetap, tetapi terjadi temporer akibat kongesti sementara yang bersifat vasodilatasi vaskuler. Mekanisme vasodilatasi ini diperantarai reseptor-H1, yang berakibat pelebaran cavernous venous sinusoid dalam mukosa konka, sehingga terjadi peningkatan tahanan udara dalam hidung. Timbunan sekret dalam hidung juga menambah sumbatan hidung. Peningkatan aktivitas parasimpatis juga menyebabkan vasodilatasi dengan akibat buntu hidung, namun pengaruhnya kecil saja. Vasodilatasi vaskuler hidung lebih dipengaruhi oleh sejumlah mediator antara lain histamin, bradikinin, PGD2 ,LTC4, LTD4, PAF. Buntu hidung akibat histamin sepanjang RAFC berlangsung singkat saja,tidak lebih dari 30 menit setelah bersin-bersin. Sepanjang RAFL, peran histamin terhadap vasodilatasi vaskuler juga kecil saja, namun peran leukotrien (LTC4, LTD4) pada vasodilatasi adalah sepuluh kali lebih kuat dibanding
9
histamin. Provokasi hidung dengan LTD4 menyebabkan peningkatan tahanan udara hidung, tanpa rasa gatal, tanpa bersin-bersin dan tanpa beringus. PGD2 dan bradikinin juga jauh lebih kuat dalam menimbulkan buntu hidung. Demikian juga neuropeptida substance P
dan calcitonin-gene related dapat menimbulkan vasodilatasi dan
karenanya turut dalam terjadinya buntu hidung.
3. Etiologi
Etiologi rinosinusitis kronik dapat dikelompokkan menjadi 2 tipe, yaitu; tipe infeksi dan non infeksi. Rinosinusitis infeksi biasanya didahului dengan infeksi saluran nafas atas akut yang disebabkan virus. Virus yang sering menjadi penyebab adalah virus influenza, corona virus dan rinovirus. Infeksi virus sering diikuti infeksi bakteri, terutama bakteri (streptococcus pneumonia dan staphilococcus aureus) dan
haemophilus influenza. Rinosinusitis kronik non infeksi bisa disebabkan alergi, faktor
lingkungan (misalnya polutan), rinitis vasomotor dan perubahan hormonal. Alergi atau polutan lingkungan dapat memperburuk rinosinusitis virus atau bakteri demikian pula sebaliknya (Lee, 2004).
Berbagai faktor lokal maupun sistemik dapat menyebabkan inflamasi atau kondisi yang mengarah pada obstruksi ostium sinus, faktor tersebut meliputi infeksi saluran napas atas, alergi, paparan bahan iritan, kelainan anatomi serta defisiensi imun (Lee, 2004).
Faktor kelainan atau variasi anatomi pada daerah kompleks osteomeatal seperti sel Haller (sel agger nasi yang menonjol ke arah insersi antero-superior dari konka media), konka media yang paradoks, bulla ethmoidalis yang mengadakan kontak di bagian medial, deformitas prosesus unsinatus, pneumatisasi konka dan septum deviasi dapat menyebabkan penyempitan ostiomeatal secara mekanik (Clement, 2006).
Rinosinusitis kronik sebagian besar (84%) disebabkan alergi terutama rinitis alergi. Penyebab non alergi yang mempunyai peran penting pada rinosinusitis kronik antara lain rinitis vasomotor, drug induced rhinosinusitis, non alergy rhinitis with
eosinophilia syndrome (NARES) structural rhinitis, neutrophilic rhinosinusitis, dan
polip hidung (Lee, 2004). Etiologi dari rinosinusitis kronik tidak berdiri sendiri-sendiri tapi alergi atau polutan lingkungan dapat memperburuk rinosinusitis (Lee, 2004).
4. Patofisiologi
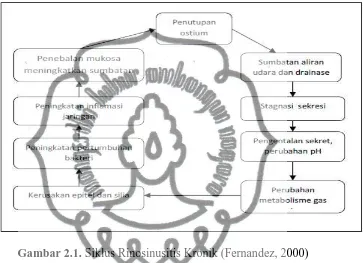
Patofisiologi rinosinusitis kronik terkait 3 faktor: patensi ostium, fungsi silia dan kualitas sekret. Rinosinusitis kronik dimulai dari blokade akibat udem (gambar 2.1). Apabila terjadi udem, mukosa yang berhadapan akan sering bertemu sehingga silia tidak dapat bergerak dan lendir tidak dapat dialirkan, Blokade daerah kompleks ostiomeatal menyebabkan gangguan drainase dan ventilasi sinus-sinus anterior. Sumbatan yang berlangsung terus menerus mengakibatkan hipoksia, retensi sekret serta perubahan pH sekret, hal ini merupakan media yang baik untuk tumbuh kuman patogen. Bakteri juga memproduksi toksin, toksin akan merusak silia. Hipertrofi
11
[image:30.612.157.520.194.457.2]mukosa akan memperberat blokade kompleks ostiomeatal. Siklus ini dapat dihentikan dengan membuka sumbatan yang terjadi pada kompleks ostiomeatal sehingga drainase dan aerasi sinus akan menjadi baik (Jackman dan Kennedy, 2006).
Gambar 2.1. Siklus Rinosinusitis Kronik (Fernandez, 2000)
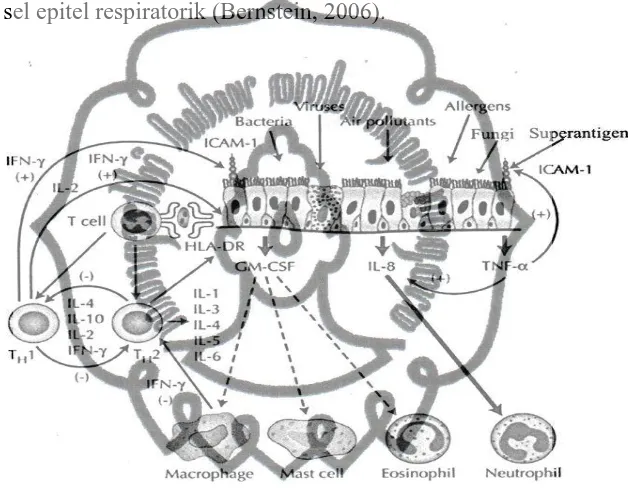
Inflamasi memegang peranan penting dalam patogenesis rinosinusitis kronik (Bhattacharya et al, 2001). Fase inisial yang paling penting untuk terjadinya rinosinusitis kronik adalah iritasi mukosa (Bernstein, 2006). Gambaran skematik (gambar 2.2) menunjukkan perubahan potensial pada mukosa nasal yang terjadi setelah terpapar oleh virus,bakteri, alergen, polusi udara, superantigen maupun jamur. Perubahan mukosaakan mengakibatkan peningkatan ICAM-1 (intercellullar adhesion
molecule 1) dan berbagai sitokin.Molekul HLA-DR (human leukocyte antigen DR)
pada permukaan epitelial ikut meningkat. HLA-DR berperan pada respon imun spesifik melalui sel TH1 dan TH2, sel TH1 dan TH2 melepaskan sitokin spesifik.
GM-CSF (granulocyte-macrophage-colony stimulating factor), IL-8 dan TNF-α
(tumor necrosing factoralpha) ikut dilepaskan yang kemudian memberikan
peningkatan efek kepada sel makrofag, mastosit, eosinofil dan neutrofil. Interferon gamma yang dilepaskan sel TH1 juga ikut meningkatkan produksi ICAM-1 pada permukaan sel epitel respiratorik (Bernstein, 2006).
Gambar 2.2 Skema perubahan sel epitel respiratorik yang terjadi setelah terpapar benda asing, diikuti berbagai proses yang melibatkan sel limfosit TH1 dan TH2, menghasilkan pelepasan sitokin dan mempengaruhi sel-sel fagosit (Bernstein, 2006).
B. Patogenesis Alergi
Alergi merupakan reaksi hipersensitivitas tipe I, alergen yang masuk kedalam tubuh menimbulkan respon imun dengan dibentuknya IgE. Berdasarkan waktu berlangsungnya reaksi, reaksi alergi dibagi atas 2 fase, yaitu reaksi alergi fase cepat (RAFC) dan reaksi alergi fase lambat (RAFL) (Bubnoff, Geiger dan Beiber, 2001).
[image:31.612.168.482.225.469.2]13
Dalam patogenesis alergi dibedakan ke dalam fase sensitisasi dan elisistasi yang dapat dibedakan atas tahap aktifasi dan tahap efektor (Bubnoff, Geiger dan Beiber, 2001).
1. Fase sensitisasi
Fase sensitisasi dimulai dengan adanya paparan alergen di mukosa hidung. Alergen tersebut ditangkap oleh makrofag atau monosit yang berperan sebagai
Antigen Presenting Cell (APC) kemudian diproses. APC menjadi peptide pendek dan
dipresentasikan melalui kelompok major histocompatibility complex (MHC) klas II. APC kemudian dipresentasikan pada sel Th0. Ikatan antara APC dan Th0 akan memacu diffrensiasi Th0 menjadi Th1 dan Th2 dan melepaskan sitokin IL-3, IL-4, IL-5, IL-9, IL-10, IL-13, granulocyte macrophage colony stimulating factor
(GMCSF) (Baraniuk, 2001 ; Bubnoff, Geiger dan Beiber, 2001)
Presentasi alergen oleh sel-sel APC kepada sel B dan pengaruh sitokin IL-4 serta IL-3 di permukaan sel limposit B, menyebabkan aktivasi sel limposit B untuk memproduksi IgE, kemudian IgE dilepaskan ke sirkulasi darah serta jaringan sekitar. Sel basofil, sel mast dan sebagian IgE berikatan dengan reseptornya (FcεRI)
dipermukaan. Pada keadaan ini seorang dikatakan sudah tersensitasi serta memberikan hasil positif pada uji kulit (Baraniuk, 2001 ; Bubnoff, Geiger dan Beiber, 2001 ; Abbas, 2005).
2. Fase elisitasi a. Tahap aktifasi
Paparan ulang alergen yang serupa pada penderita yang sudah sensitif akan mengakibatkan terjadinya ikatan/bridging antara dua molekul IgE pada permukaan sel mast/basofil dengan alergen tersebut. Interaksi antara IgE memicu aktifasi
guanosine triphospate (GTP) binding (G) protein, kemudian mengaktifkan enzim
phospolipase C yang akan mengkatalisis phosphatidyl monositol bihosphat (PIP2)
menjadi inositol triphosphate (IP3) dan diacyl glycerol (DAG) pada membrane PIP2.
Inositol triphosphate (IP3) mengakibatkan terlepasnya ion calcium intra sel (Ca++)
dari reticulum endoplasma. Ion Ca++ dalam sitoplasma langsung mengaktifkan beberapa enzim seperti phospolipase-A dan komplek Ca++- calmodulin sehingga mengaktifkan enzim myosin light chain kinase. Ca++ dan DAG bersama-sama dengan membran phospolipid mengaktifkan protein kinase C. Pada akhirnya, aktifitas ini akan membentuk mediator lipid yang tergolong dalam newly formed mediators
seperti prostaglandin D2 (PGD2), leukotrien C4 (LTC-4), platelet activakting factors
(PAF) dan eksositosis granula sel mast yang berisi mediator kimia yang disebut sebagai preformed mediator seperti histamin, tryptase dan bradikinin. Mediator-mediator inflamasi yang dilepaskan oleh sel mast dan basofil akan berikatan dengan reseptor di ujung saraf, endotel pembuluh darah dan kelenjar di mukosa hidung sehingga menimbulkan gejala rhinitis alergi fase cepat (RAFC) (Baraniuk, 2001 ; Abbas, 2005).
b. Tahap efektor
Tahap ini terjadi antara 4-6 jam setelah paparan alergen dan menetap selama 24-48 jam. Gambaran khas RAFL adalah tertariknya berbagai macam sel inflamasi
15
khususnya eosinofil ke lokasi reaksi alergi. Eosinofil dalam perjalanannya dari sirkulasi darah sampai ke jaringan/lokasi alergi dipengaruhi faktor kemotaktik, melalui beberapa tahap seperti migrasi (perpindahan) eosinofil dari tengah ke tepi dinding pembuluh darah dan mulai berikatan secara reversibel dengan endotel yang mengalami inflamasi (rolling), diikuti perlekatan pada dinding pembuluh darah yang diperantarai oleh interaksi molekul adesi endotel seperti intercellular adhesion
molecule–1 (ICAM-1) dan vascular cell adhesion molecule-1 (VCAM-1) yang
bersifat spesifik terhadap perlekatan sel eosinofil karena sel eosinofil mengekpresikan
very late antigen-4 (VLA-4) yang akan berikatan dengan VCAM-1. ICAM-1 juga
diekspresikan oleh sel epitel mukosa hidung penderita rinitis alergi yang mendapatkan paparan alergen spesifik terus menerus (Baraniuk, 2001 ; Lambrecht, 2001).
C. Tes cukit kulit
Tes cukit kulit sampai saat ini masih dilakukan secara luas untuk menunjang diagnosis penyakit alergi. Tes cukit kulit dapat dilakukan secara massal dalam waktu singkat dengan hasil cukup baik. Prinsip tes cukit kulit adalah adanya IgE spesifik pada permukaan basofil atau sel matosit pada kulit, IgE merangsang pelepasan histamin, leukotrien dan mediator lain bila IgE tersebut berikatan dengan alergen yang digunakan pada uji kulit, sehingga menimbulkan reaksi positif berupa bentol
(wheal) dan kemerahan (flare) (Kresno, 2007 ; Kartikawati, 2007). Tetapi uji kulit
tidak selalu memberikan hasil positif walaupun pemeriksaan dengan cara lain berhasil positif, terutama alergi terhadap obat (Kresno, 2007)
Tes kulit dapat dilakukan dengan beberapa cara yaitu tes gores, tes cukit kulit atau skin prick test, tes suntik intradermal dan skin endpoint titration (SET). Tes kulit telah digunakan secara luas sebagai salah satu alat untuk mengaktifkan diagnosis alergi terhadap alergen dan merupakan indikator yang aman, mudah dilakukan, hasil cepat didapat, biaya yang relatif murah dengan sensitifitas tinggi serta dapat dipakai sebagai pemeriksaan penyaring. Tes cukit kulit dapat mendiagnosis rinitis alergi akibat alergen inhalan dari derajat sedang sampai berat, tetapi pada penderita dengan sensitifitas rendah, kemungkinan tidak terdeteksi walaupun terdapat korelasi dengan gejala klinik. Bila pada anamnesis terdapat kecurigaan adanya alergi, sedangkan tes kulit negatif, tindakan yang perlu dilakukan adalah :
1. Periksa obat-obatan yang dapat mempengaruhi hasil tes 2. Periksa adakah penyebab hasil negatif palsu.
3. Observasi penderita selama adanya paparan alergen yang tinggi (Irawati, 2002).
Tes cukit kulit memiliki sensitifitas dan spesifitas tinggi. Puluhan alergen dapat dikerjakan dalam satu kali tes. Tes dilakukan pada bagian volar lengan bawah dengan penusukan sedalam epikutan sehingga tidak melewati membrane basalis yang dapat menimbulkan pendarahan yang bias menyebabkan hasil tes menjadi tidak akurat. Tes ini meggunakan jarum tuberculin no 26 G atau blood lancet. Tes cukit kulit ini hampir tidak menimbulkan rasa sakit, sehingga lebih disukai penderita. Hasil tes dapat dievaluasi dalam waktu singkat (10-15 menit), serentak untuk 25-30 alergen. Alergen yang digunakan terdiri atas satu seri alergen hirup, satu seri alergen
17
makanan, larutan histamin sebagai kontrol positif, serta larutan saline atau buffer
phospat sebagai kontrol negatif. Jumlah alergen sebaiknya terbatas sampai sekitar
enam alergen uatama saja (housedust mite 2-3 spesies, pollen, mold dan binatang peliharaan). Tes kulit untuk alergen hirup memiliki nilai klinis yang lebih berharga daripada alergen makanan (Sumarman, 2001 ; Pawarti, 2004).
A
[image:36.612.160.441.220.604.2]B
Gambar 2.3.
A. Sudut melakukan cukit pada kulit dengan blood lancet
B. Contoh reaksi hasil positif pada tes cukit
Beberapa metode yang dilakukan untuk menginterprestasikan hasil tes kulit cukit: 1. Mengukur diameter bentol (wheal) yang terjadi dengan menggunakan
planimeter. Respon positif dinyatakan apabila ditemukan setiap adanya bentol yang mempunyai ukuran diameter ≥ 9 mm di atas kontrol negatif (saline)
(Jackola et al, 2003).
2. Membandingkan bentol yang terjadi pada masing-masing ekstrak alergen yang diberikan dengan kontrol positif (histamin) dan kontrol negatif (saline). Metode ini disebut metode pepys dengan penilaian sebagai berikut : (Sumarman, 2001).
a. - (negatif) : apabila sama dengan kontrol negatif.
b. +1 (ringan) : apabila bentol lebih besar dari kontrol negatif dan atau terdapat eritema.
c. + 2 (sedang) : apabila bentol lebih kecil dari kontrol positif tetapi lebih besar dari kontrol negatif.
d. + 3 (kuat) : apabila bentol sama besar dengan kontrol positif e. +4 (sangat kuat) : apabila bentol lebih besar dari kontrol positif
3. Menurut GLORIA (Global Resources in Allergy), 2003, bentol yang terjadi dengan diameter > 3 mm menunjukan bahwa penderita menghasilkan antibodi IgE terhadap alergen yang spesifik (Kaplan et al, 2003).
19
Tabel 2.1. Obat-obatan yang dapat mempengaruhi tes kulit sehingga harus dibebaskan beberapa hari sebelumnya (Lucie et al, 2013):
Obat-obatan Dibebaskan sebelum pemeriksaan
Anti histamin generasi 1 Anti histamin generasi 2
Ketotifen
Kortikosteroid jangka pendek (≤10 hari)
<50 mg/hari prednisolon-equivalent >50 mg/hari prednisolon-equivalent Kortikosteroid jangka panjang (>10 hari)
<10 mg/hari prednisolon-equivalent >10 mg/hari prednisolon-equivalent
Omalizumab Antidepresant
Doxepin Desipramine
>2 hari 7 hari >5 hari
>3 hari >1 minggu
>3 minggu >1 minggu >4 minggu
7 hari 3 hari
[image:38.612.108.534.175.570.2]D. KERANGKA TEORI Faktor Etiologi:
- Odontogen - Infeksi (bakteri,
virus) - Alergi
- Patensi ostium - Fungsi silia yang
terganggu Faktor etiologi: -variasi anatomi -kelainan Obstruksi ostiomeatal RINOSINUSITIS KRONIK
Gejala klinik : hidung tersumbat, hidung meler, nyeri kepala atau nyeri wajah, penurunan penciuman,
bersin-bersin, gatal pada hidung atau mata APC
TH1
- IL-2 - IFN-γ - TNF-α
TH2 Sel B IgE - IL-4 - IL-13 - IL-5
Ig E pada sel mast dan basofil dan degranulasi
Eosinofil Mediator inflamasi Tes cukit kulit Mediator proinflamasi Keterangan : yang diteliti
21
F. Kerangka konsep
G. Hipotesis
Adanya hubungan gejala klinik dengan tes cukit kulit pada penderita rinosinusitis kronik.
Tes cukit kulit
Rinosinusitis kronik Gejala
klinik
BAB III
METODE PENELITIAN A. Tempat dan Waktu Penelitian
Penelitian ini dilaksanakan di SMF IK THT-KL, RSUP Dr. Moewardi Surakarta sejak April – Juni 2014
B. Jenis dan Rancangan Penelitian
Rancangan penelitian ini adalah cross sectional. Penelitian ini untuk menilai apakah gejala klinik berhubungan dengan tes cukit kulit pada penderita rinosinusitis kronik. Dari penderita yang datang ke bagian THT RS Muwardi dengan gejala rinosinusitis kronik yang telah ditegakkan dari anamnesis menurut kriteria
European position paper on rhinosinusitis and nasal polyps (EPOS), 2012 dan
dengan tes cukit kulit positif. Pada penderita tersebut di kumpulkan data pelengkap meliputi umur, jenis kelamin, dan riwayat atopi ditentukan apakah penderita tersebut masuk kriteria inklusi atau eksklusi. Pada penderita yang masuk kriteria inklusi dilakukan pemeriksaan alergi dengan menggunakan tes cukit kulit dan dilakukan pencatatan mengenai gejala klinik. Selain itu juga dilakukan pendataan terhadap variabel pengganggu.
Kemudian pada penderita ini dilakukan analisis variabel bebas dengan variabel tergantung untuk mengetahui adanya hubungan antara gejala alergi dengan tes cukit kulit. Juga akan dilakukan analisis berganda untuk variabel-variabel lain yang diduga mempengaruhi hasil penelitian.
22
23
C. Variabel Penelitian 1. Variabel bebas adalah tes cukit kulit.
2. Variabel tergantung adalah gejala klinik.
D. Populasi dan Penderita 1. Populasi target
Populasi target adalah penderita rinosinusitis kronik dengan tes cukit kulit. 2. Populasi terjangkau
Populasi terjangkau adalah penderita rinosinusitis kronik yang berobat ke RS dr Moewardi.
3. Penderita
Penderita penelitian ini adalah penderita rinosinusitis kronik di RS dr Moewardi tahun 2014 yang sesuai kriteria inklusi dan eksklusi.
4. Kriteria inklusi
a. Penderita yang datang ke RS dr Moewardi menderita rinosinusitis kronik ditegakan dengam kriteria EPOS.
b. Usia antara 18-65tahun.
c. Penderita setuju untuk ikut dalam penelitian ini dan diminta persetujuan secara tertulis (inform consent) setelah mendapatkan keterangan yang cukup tentang keuntungan dan hal-hal yang tidak diinginkan yang dapat terjadi selama mengikuti penelitian.
d. Bebas obat kortikosteroid oral dan topikal, β-blocker serta antihistamin.
5. Kriteria eksklusi
a. Riwayat pernah menjalani operasi daerah sinus atau hidung. b. Riwayat obstruksi mekanik (massa tumor atau hidung). c. Menderita penyakit sistemik.
E. Perkiraan Besar Penderita
Perhitungan penderita untuk penelitian cross sectional untuk mengetahui hubungan pada dua kelompok yang dilakukan dengan menggunakan program perhitungan jumlah penderita. Penelitian merupakan cross sectional untuk menguji uji hipotesis dari suatu variabel sebagai independent dan nominal dikotom.
Berdasarkan rumus berikut:
• Studi = studi cross sectional, pemilihan jumlah penderita akan mengikuti besar penderita untuk studi cross sectional 2 proprosi kelompok
• α = 0,05 = 0,β0
• Zα = derivat baku normal untuk α = 0,05 (1 arah), adalah 1,96
• Z = power 80%, adalah 0,842
• P1 = proporsi penderita yang tes cukit kulit tinggi pada penderita dengan gejala klinik yang rendah dari penelitian sebelumnya (Ahmadiafshar, 2012) sebesar 0,1.
• P2 = proporsi penderita yang tes cukit kulit tinggi pada penderita dengan gejala klinik yang tinggi dari penelitian sebelumnya (Ahmadiafshar, 2012) sebesar 0,7.
25
• P = (P1+P2)/2 = 0,5 Rumus
(Dikutip dari Casagrande, et al. 1978)
Dari perhitungan besar penderita untuk tiap kelompok = 12 orang. Ditambah antisipasi perkiraan drop out 10% maka jumlah penderita tiap kelompok adalah 14 orang.
F. Definisi Operasional Variabel 1. Rinosinusitis kronik
Definisi: Rinosinusitis kronik adalah inflamasi mukosa hidung dan sinus paranasal dengan jangka waktu gejala >12 minggu yang ditandai oleh ≥β gejala yang salah satunya berupa hidung tersumbat/obstruksi/kongesti atau sekret nasal (anterior,
posteriornasal drip) ditambah nyeri wajah spontan atau pada penekanan, atau
berkurangnya/kehilangan sensasi penghidu serta temuan endoskopi berupa polip atau sekret mukopurulen yang berasal dari meatus media dan atau edema/obstruksi mukosa primer pada meatus media dan atau temuan computed tomography (CT-scan) berupa perubahan mukosa pada kompleks osteomeatal dan atau sinus paranasal (Fokkens et al, 2012).
Gejala klinik rinitis alergi dapat merupakan kelainan hidung yang disebabkan oleh proses inflamasi mukosa hidung yang diperantarai oleh reaksi hipersensitivitas/ alergi tipe I dari Gell dan Comb setelah mukosa hidung terpapar alergen. Gejala klinik dari alergi dapat berupa hidung tersumbat, rhinorea, bersin-bersin dan gatal (ARIA, 2007). Alat ukur: Anamnesis dan kuesioner
Cara ukur:Secara subjektif, anamnesis diperoleh dari keluhan penderita Skala ukur: Kategorik-Nominal
Hasil ukur: gejala yang dinilai meliputi : 1. Hidung tersumbat ada atau tidak
2. Sekret nasal anterior atau posterior ada atau tidak
3. Nyeri wajah spontan atau dengan penekanan ada atau tidak 4. Berkurangnya penciuman ada atau tidak
5. Bersin-bersin ada atau tidak
6. Gatal pada mata atau hidung ada atau tidak 7. Keluar air mata ada atau tidak
2. Tes cukit kulit
Definisi: Tes cukit kulit adalah salah satu jenis tes kulit sebagai alat diagnosis yang banyak digunakan oleh para klinisi untuk membuktikan IgE spesifik yang terikat pada sel mastosit kulit.Terikatnya IgE pada mastosit ini menyebabkan keluarnya histamin dan mediator lainnya yang dapat menyebabkan vasodilatasi dan peningkatan permeabilitas pembuluh darah akibatnya timbul flare atau kemerahan dan wheal atau
27
bentol pada kulit sesuai metode The Standardization Committee of Northern (Scandinavian Society of Allergology).
Pemeriksaan ini dilakukan setelah ditegakan diagnosis rinosinusitis kronik. Alat ukur: besar bentol >3mm/positip 3.
Alat dan bahan :
a. Alergen makanan dan alergen hirup dr Indrayana b. Jarum Marrow Brow
c. Pulpen
Adapun ekstrak alergen yang dipakai adalah buatan dr Indrayana, sebagai berikut:
Alergen Hirup Alergen Ingestan
1. Debu rumah (house dust) 1. Gandum (wheat flour) 2. Campuran debu rumah (house
dander)
2. Coklat (chocolate)
3. Tungau (mite culture) 3. Kacang mete 4. Serpihan kulit manusia (human
dander)
4. Kopi (coffee)
5. Serbuk sari rumput (grass pollen) 5. Teh (tea)
6. Serbuk sari padi (rice pollen) 6. Kedelai (soybean) 7. Serbuk sari jagung (corn pollen) 7. Terigu (wheat) 8. Jamur (mixed fungi) 8. Tomat (tomato) 9. Kecoa (cockroach) 9. Wortel (carrot) 10.Bulu ayam (chicken feathers) 10. Nanas (pineapple) 11.Bulu anjing (dog dander) 11. Kacang tanah (bean) 12.Bulu kucing (cat dander) 12. Susu sapi(milk)
13. Putih telur
14. Kuning telur 15. Tongkol 16. Ayam 17. Cumi 18. Bandeng
19. Udang (shrimp) 20. Kakap
21. Kepiting (crab) 22. Kerang (cockle)
Prosedur pemeriksaan tes cukit kulit
1. Tandai area yang akan kita tetesi ekstrak alergen dengan bolpoin.
2. Histamin dan kontrol negatif (larutan buffer) diteteskan pada daerah yang berseberangan. Kemudian teteskan ekstrak alergen lainnya
3. Tusuk kulit yang telah ditetesi histamin, buffer kontrol, dan ekstrak alergen dengan menggunakan jarum marrow brow. Tusukan dilakukan dengan pelan menembus lapisan epidermis.
4. Ukur diameter bentol pada kulit yang ditetesi histamin dan larutan buffer harus negatif.
5. Tes dibaca setelah 15-20 menit dengan mengukur bentol yang timbul.
6. Mengukur setiap diameter lingkaran pada selotip. Dinyatakan +1 bila ukuran bentol lebih besar dari kontrol, +2 bila ukuran bentol 50% dari diameter histamin dan +3 bila ukuran bentol sama besar dengan histamin, +4 bila ukuran bentol lebih besar dari histamin.
29
Hasil ukur : dinyatakan positip bila bentol lebih dari atau sama dengan +3 atau +4 pada satu atau lebih alergen
Skala ukur: Kategorik-Nominal
G.Alur Penelitian
H. Cara Kerja dan Teknik Pengumpulan Data
1. Penderita yang terdiagnosis rinosinusitis kronik yang memenuhi kriteria inklusi serta menandatangani lembar persetujuan.
Penderita Rinosinusitis Kronik
Kriteria inklusi/ eksklusi
Informed consent
Pengisian kuesioner
Tes cukit kulit Gejala klinik
ANALISIS DATA
2.Terhadap seluruh subjek penelitian dilakukan pemeriksaan anamnesis, pemeriksaan fisik dan nasoendoskopi untuk diagnosis pasti rinosinusitis kronik.
3. Dilakukan tes cukit kulit dengan alergen dr. Indrayana.
4. Setelah semua penderita terkumpul dan memenuhi jumlah minimal penderita/subjek penelitian (n) kemudian dilakukan pengumpulan data dan dilakukan analisis statistik serta penyusunan dan penelitian karya ilmiah.
I. ANALISIS DATA
Data yang terkumpul disajikan dalam bentuk tabel dan atau grafik yang disertai dengan penjelasannya. Kemudian kelompok penderita dengan tes cukit kulit positif dan kelompok penderita tes cukit kulit negatif dilakukan uji komparasi terhadap variabel pengganggu. Variabel pengganggu bersama dengan variabel tergantung dianalisis menggunakan regresi logistik untuk mengetahui variabel yang paling berpengaruh.
Data yang dianalisis adalah rekam medik yang mempunyai data cukup lengkap baik mengenai anamnesis, pemeriksaan fisik dan hasil tes cukit kulit, kemudian data diolah dengan menggunakan SPSS 13.0 for windows. Analisis data menggunakan uji hipotesis chi-square.
31
BAB IV
HASIL PENELITIAN
Penderita penelitian ini adalah penderita rinosinusitis kronik yang bersedia menjadi subjek penelitian dan menandatangani informed consent. Pengambilan penderita menggunakan cara non-probability sampling, yaitu dengan teknik
consecutive sampling sehingga didapat jumlah penderita sebesar 30 penderita dengan
karakteristik responden berdasarkan jenis kelamin dan umur responden. Penelitian ini dilakukan di bulan April 2014 hingga Juni 2014 di Poliklinik THT-KL RSUD Dr. Moewardi Surakarta.
A. Deskripsi Karakteristik Responden 1. Deskripsi Umur dan Jenis Kelamin
[image:50.612.144.564.532.660.2]Data dasar dalam penelitian ini adalah umur dan jenis kelamin yang kemudian di anamnesis dan diberikan kuesioner dan diperiksa tes cukit kulit.
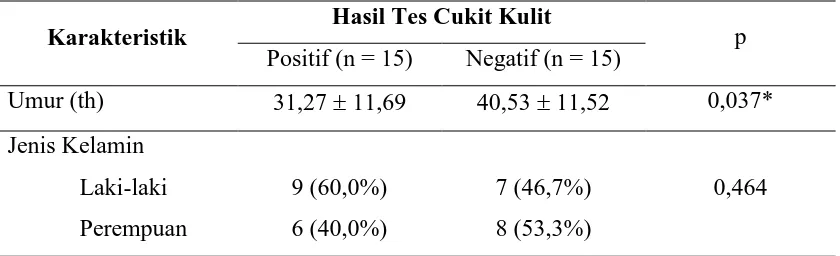
Tabel 4.1. Deskripsi responden berdasarkan umur dan jenis kelamin
Karakteristik Hasil Tes Cukit Kulit p
Positif (n = 15) Negatif (n = 15)
Umur (th) 31,27 11,69 40,53 11,52 0,037*
Jenis Kelamin Laki-laki Perempuan
9 (60,0%) 6 (40,0%)
7 (46,7%) 8 (53,3%)
0,464
31
Tabel diatas menjelaskan bahwa umur kedua kelompok penderita berdistribusi normal. Deskripsi dinyatakan dengan mean SD sedangkan uji beda secara statistik dilakukan dengan independent samples t test. Jenis kelamin merupakan variabel kategorik. Deskripsi dinyatakan dengan frekuensi (persentase) sedangkan uji beda secara statistik dilakukan dengan chi square test.* p < 0,05 artinya uji statistik signifikan pada = 5%
Tabel di atas memperlihatkan deskripsi karakteristik penderita pada masing-masing kelompok dan hasil uji beda secara statistik antara kedua kelompok tersebut. Pada tabel dapat dilihat bahwa rata-rata umur penderita dengan hasil tes cukit kulit positif adalah 31,27 tahun (SD = 11,69) dan rata-rata umur penderita dengan hasil tes cukit kulit negatif adalah 40,53 tahun (SD = 11,52). Pengujian statistik menunjukkan bahwa perbedaan tersebut signifikan (p < 0,05) sehingga dapat disimpulkan bahwa umur penderita dengan hasil tes positif lebih muda dibandingkan umur penderita dengan hasil tes negatif.
Distribusi jenis kelamin menunjukkan bahwa dari 15 penderita dengan hasil tes cukit kulit positif, ada 9 orang (60,0%) laki-laki dan 6 orang (40,0%) perempuan. Adapun dari 15 penderita dengan hasil tes cukit kulit negatif, ada 7 orang (46,7%) laki-laki dan 8 orang (53,3%) perempuan. Pengujian statistik menunjukkan bahwa perbedaan tersebut tidak signifikan (p > 0,05) sehingga dapat disimpulkan bahwa distribusi jenis kelamin pada kedua kelompok homogen.
[image:51.612.112.532.229.457.2]33
b. Distribusi karakteristik penderita alergi hirupan, alergi ingestan dan banyaknya hasil tes cukit kulit yang positip
Dilakukan pendataan yang berhubungan dengan banyaknya penderita yang menderita alergi hirupan, alergi ingestan dan jumlah penderita yang menderita ekstrak alergen lebih dari 1.
Tabel 4.2 Distribusi karakteristik penderita alergi hirupan, alergi ingestan dan banyaknya hasil tes cukit kulit yang positip
Karakteristik f (%)
Alergi hirupan 14 (93,3%)
Alergi ingestan 12 (80,0%)
Hasil tes cukit kulit (≥ 1) 14 (93,3%)
[image:52.612.119.527.220.465.2]Tabel di atas memperlihatkan karakteristik penderita alergi. Dapat dilihat bahwa dari 15 penderita yang hasil tes cukit kulitnya positif, yang mengalami alergi bersifat alergi hirupan ada 14 orang (93,3%), yang mengalami alergi ingestan ada 12 orang (80,0%), dan ada 14 orang (93,3%) yang hasil tes cukit kulitnya positip ≥ 1. 2. Hubungan gejala klinik dengan tes cukit kulit
Tabel 4.3 Hubungan gejala klinik dengan tes cukit kulit
Gejala Klinis Hasil Tes Cukit Kulit OR p Positif (n = 15) Negatif (n = 15)
Positif Negatif
14 (93,3%) 1 (6,7%)
7 (46,7%)
8 (53,3%) 16,000 0,005*
[image:52.612.116.504.602.687.2]Tabel diatas menjelaskan diagnosis berdasarkan gejala klinis merupakan variabel kategorik. Deskripsi dinyatakan dengan frekuensi (persentase) sedangkan uji beda secara statistik dilakukan dengan chi square test.* p < 0,05 artinya uji statistik signifikan pada = 5%
Tabel di atas memperlihatkan distribusi berdasarkan gejala klinis dan perbandingannya antara kedua kelompok penderita. Dapat dilihat bahwa dari 15 penderita dengan hasil tes cukit kulit positif, ada 14 orang (93,3%) dengan gejala klinisnya positif dan ada 1 orang (6,7%) dengan gejala klinisnya negatif. Dari 15 penderita dengan hasil tes cukit kulit negatif, ada 7 orang (46,7%) yang diagnosis gejala klinisnya positif dan ada 8 orang (53,3%) yang diagnosis gejala klinisnya negatif. Secara statistik perbedaan distribusi tersebut signifikan (p < 0,05). Dengan demikian dapat disimpulkan bahwa ada hubungan gejala klinis dengan hasil tes cukit kulit.
[image:53.612.111.526.228.458.2]35
BAB V
PEMBAHASAN
Penelitian ini merupakan penelitian dengan desain cross sectional untuk mengetahui hubungan antara gejala klinik dengan hasil tes cukit kulit pada penderita rinosinusitis kronik di Poliklinik Ilmu Kesehatan THT-KL RSUD Dr. Moewardi Surakarta.
1. Deskripsi Karakteristik Responden berdasarkan Umur dan Jenis Kelamin
Pada penelitian ini didapatkan rata-rata umur penderita dengan hasil tes cukit kulit positif adalah 31,27 tahun (SD = 11,69) dan rata-rata umur penderita dengan hasil tes cukit kulit negatif adalah 40,53 tahun (SD = 11,52) dan perbedaan tersebut signifikan (p < 0,05) dapat disimpulkan bahwa umur penderita dengan hasil tes cukit kulit yang positif lebih muda dibandingkan umur penderita dengan hasil tes cukit kulit yang negatif. Hal ini sesuai dengan studi Saisawat (2009) didapatkan bahwa rata-rata umur lebih muda pada hasil tes cukit kulit positif dibandingkan hasil tes cukit kulit negatif (p<0,5).
Menurut Bachert dan kawan-kawan (2006) bahwa umur pada penderita alergi lebih muda daripada non alergi <35 tahun 32,6% dibanding non alergi 6,7%, 35-54 tahun alergi 30,4% dan non alergi 8,9%, umur >54 alergi 26,7% dan non alergi 12,6%. (Bachert, 2006). Studi Shusterman (2006) menyatakan bahwa pada strata umur pertengahan lebih banyak (35-51 tahun;n=24) dibanding strata umur yang lebih
35
muda atau lebih tua (masing-masing n=18). Sedangkan studi Rondon et al (2007) mengatakan bahwa tidak ada perbedaan dalam umur yang ditemukan antara penderita alergi dan penderita non alergi. Pada studi Pallasoho et al (2006) didapatkan bahwa sensitasi kulit lebih rendah pada umur lebih tua, dimana yaitu umur 26-39 tahun (56,8%) dengan umur 50-60 tahun (35,6%). Namun hasil penelitian ini agak berbeda dengan beberapa penelitian terdahulu, yang mana pada studi Olsson (2003) bahwa tidak ditemukannya peningkatan yang signifikan pada prevalensi gejala non alergi dengan bertambahnya umur.
Kecenderungan umur pada usia produktif dapat dijelaskan bahwa pada umur tersebut lebih banyak berada di lingkungan dengan suhu dan kelembaban yang memungkinkan lebih mudah terpapar allergen seperti lingkungan pekerjaan, area sekolah ataupun tempat belajar atau bekerja yang berdebu dengan venilasi ruangan yang kurang baik.
Pada penelitian ini dengan pengujian statistik menunjukkan bahwa pada jenis kelamin dengan hasil tes cukit kulit positif dengan tes cukit kulit negatif tidak ada perbedaan yang signifikan (p > 0,05) sehingga disimpulkan bahwa distribusi jenis kelamin pada kedua kelompok homogen. Hal ini sesuai dengan studi Saisawat (2009) bahwa secara statistik tidak ada perbedaan yang signifikan antara jenis kelamin laki-laki dengan perempuan. Pada studi Shusterman (2006) didapatkan bahwa tidak ada perbedaan signifikan antara rinitis alergi dengan non alergi pada jenis kelamin laki-laki dengan perempuan. Penelitian Olsson (2003) juga menunjukkan bahwa
37
prevalensi laki-laki dan perempuan tidak ada perbedaan. Hal ini berbeda dengan studi Carmen et al (2007) didapatkan bahwa didapatkan perempuan lebih banyak pada rinitis alergi dibandingkan rinitis non alergi dan kontrol. Pada studi Olivieri (2002) didapatkan bahwa rinitis alergi lebih sering terjadi pada laki-laki dibawah 35 tahun dan pada perempuan diatas umur tersebut (p=0.006).
2. Distribusi karakteristik penderita alergi hirupan, alergi ingestan dan banyaknya hasil tes cukit kulit yang positip.
Pada penelitian ini hasil tes cukit kulit positif, yang mengalami alergi hirupan ada 14 orang (93,3%), yang mengalami alergi ingestan ada 12 orang (80,0%), dan ada 14 orang (93,3%) yang hasil tes cukit kulitnya yang positip ≥ 1. Hal ini sesuai dengan peneltian bahwa penderita rinosinusitis kronik alergi penyebab terbanyak adalah karena alergi hirupan. Subjek pada penelitian ini sebagian besar memiliki lebih dari satu alergen positif pada pemeriksaan tes cukit kulit hal ini sesuai dengan penelitian Denny (2010) yang mana sebagian besar penderita dengan hasil tes cukit kulit positif terhadap lebih dari satu alergi hirupan adalah rinitis alergi persisten (47,3%). Penelitian Anthony (2007) didapatkan penderita rinitis kronik dengan hasil tes cukit kulit positif 67% dan hasil tes cukit kulit positip lebih dari satu alergi hirupan (95%) pada rinitis kronik.
Pada penelitian Sanli (2006) menemukan bahwa 73,2% dari penderita dalam kelompok studi memiliki reaksi positif terhadap satu alergen atau lebih. Hasil ini ditemukan mirip dengan yang diperoleh Takwoingi (2003) yakni 90%. Ini mungkin karena kenaikan prevalensi alergi penyakit di seluruh dunia.
Hasil tes cukit positif mengindikasikan bahwa di dalam tubuh penderita sudah dihasilkan antibody IgE terhadap allergen spesifik yang berarti sudah terjadi pengenalan antara antigen spesifik dengan antibodi (sudah terjadi proses sensitisasi). Hasil tes cukit kulit yang negatif pada penelitian ini menunjukan kemungkinan alergen yang tersensitisasi pada tubuh penderita, tetapi juga menunjukkan kemungkinan alergen yang tersensitasi pada tubuh penderita bukanlah alergen yang berasal dari 33 jenis alergen yang digunakan pada tes cukit kulit pada penelitian ini. 3. Hubungan gejala klinik dengan tes cukit kulit
Pada penelitian ini memperlihatkan gejala klinik dan perbandingan antara hasil tes cukit kulit positif (93,3%) dan negatif (53,3%). Secara statistik perbedaan distribusi tersebut signifikan (p < 0,05). Dengan demikian dapat disimpulkan bahwa ada hubungan antara gejala klinis dengan hasil tes cukit kulit. Hal ini sesuai dengan penelitian Dottorini (2007) bahwa ada peningkatan yang signifikan antara gejala alergi dengan tes cukit kulit positif.
Penelitian ini berbeda dengan studi Saisawat (2009) bahwa tidak ada perbedaan antara gejala klinik pada tes culit kulit positif maupun negatif. Dan penelitian Carmen (2007) yang menyatakan tidak ada perbedaan yang signifikan anatara gejala klinik pada rinitis alergi persisten (mean 7.88±2.7) dengan rinitis non alergi persisten (mean 7.75±2.8).
39
BAB VI
KESIMPULAN DAN SARAN
A. KESIMPULAN
Terdapat hubungan yang bermakna dari penelitian ini antara gejala klinik dengan tes cukit kulit pada penderita rinosinusitis kronik.
B. SARAN
Perlu diadakan penelitian lebih lanjut mengenai gejala klinik berdasarkan beratnya gejala masing-masing dengan tes cukit kulit pada penderita rinosinusitis kronik.
39
DAFTAR PUSTAKA
Abbas AK, Lichman AH. 2005. Cellular and mollecular immunology, fifth edition. Philadelphia: Elsevier Daunders: 391–410
Alexander D. Karatzanis, George Fragiadakis, Joanna Moshandrea,Johannes Zenk, Heinrich Iro, George A. Velegrakis.2009. Septoplasty outcome in patients with and withoutallergic rhinitis DOI:10.4193/Rhin08.126 Rhinology, 47, 444-449.
Anthony PW Yuen et al. 2007. The skin prick test results of 977 patients suffering. 13;131-6.
Arif SANLI, M.D., Sedat AYDIN, M.D., Günay ATEfi, M.D., Mehmet EKEN, M.D., Özlem ÇELEB, M.D. 2006. Comparison of nasal smear eosinophilia with skin prick testpositivity in patients with allergic rhinitis. Kulak Burun Bogaz Ihtis Derg;16(2):60-63
Bachert C, P. van Cauwenberge, J. Olbrecht, J. van Schoor. 2006. Prevalence, classification and perception of allergic and nonallergicrhinitis in Belgium Allergydoi: 10.1111/j.1398-9995.2006.1054.x
Baraniuk JN. 2001. Pathogenesis of allergic rhinitis. J Allergy Clin Immunol.; 99: S 763-7672.
Bernstein JM. 2006. Chronic rhinosinusitis with and without nasal polyposis. In brook I, eds. Sinusitis from microbiology to management. New York: Taylor & Francis;371-398
Bhattacharyya N, Vyas DK, Fechner FP, Gliklich RE, Metson R. 2001; Tissue esoinophilia in chronic sinusitis. Arch Otol Head Neck Surg. 127: 1102-5. Bubnoff D, Geiger E, Beiber T. 2001 Antigen presenting Cells in allergy. J. Allergy
Clin Immunol; 108: 329- 39.
Busquets JM, Hwang PH. 2005. Nonpolypoid rhinosinusitis: Classification, diagnosis and treatment. In Bailey BJ, Johnson JT, Newlands SD, eds. Head & Neck Surgery – Otolaryngology. 4th ed. Vol 1. Philadelphia: Lippincott Williams & Wilkins, 406-416.
41
Carmen Rondon et al.2007.Local IgE production and positive nasalprovocation test in patients with persistentnonallergic rhinitis American Academy of Allergy, Asthma & Immunologydoi:10.1016/j.jaci.01.006
Carmen Rondon, MD, PhD, Inmaculada Don, MD, Maria J. Torres, MD, PhD, Paloma Campo, MD, andMiguel Blanca, MD, PhD. 2009. Evolution of patients with nonallergic rhinitis supportsconversion to allergic rhinitis J Allergy Clin Immunol.;123:1098-102.
Carmen Rondon, MD, Jose J. Romero, BS, Soledad Lopez, PhD, Cristina Antu nez,PhD, Enrique MartınCasanez, MD, PhD, Maria J. Torres, MD, PhD, CristobalinaMayorga, PhD, Rebeca R Pena, MD, PhD, and Miguel Blanca, MD, PhD.2007. Local IgE production and positive nasalprovocation test in patients with persistent nonallergic rhinitis. American Academy of Allergy, Asthma & Immunologydoi:10.1016/j.jaci.01.006
Casagrande, J. T., Pike, M. C. and Smith P. G. 1978. The power function of the "exact" test for comparing two binomial distributions. Appi. Statist., 27, 176 -180.
Clement PAR. 2006. Classification of rhinosinusitis. In Brook I, eds. Sinusitis from microbiology to management. New York: Taylor & Francis, 15-34.
Dottorini ML, Bruni B, Peccini F, Bottini P, Pini L, Donato F, Casucci G, Tantucci C. 2007. Skin prick-test reactivity to aeroallergens and allergic symptoms in an urban population of central Italy: a longitudinal study. Clin Exp Allergy. Feb;37(2):188-96.
Fokkens WJ, Lund VJ, Mullol J, Bachert C, Alobid I, Baroody F, dkk. 2012. European position paper on rhinosinusitis and nasal polyps. A summary for otorhinolaryngologists. Rhinology. 50(1):1−1β.
Gutman M, Torres A, Keen KJ, et al. 2004. Prevalence of allergy in patients with chronic rhinosinusitis. Otolaryngol Head Neck Surg, 130:545–52.
Henny Kartikawati, 2007. Tes Cukit (Tes cukit kulit) Pada Diagnosis Penyakit Alergi, Bagian Ilmu Kesehatan Telinga Hidung Tenggorokan – Bedah Kepala Leher Fakultas Kedokteran Universitas Dipenogoro RS. Kariadi Semarang, http://hennykartika.wordpress.com/2007/03/08/skin-test/
Herrick C, Xu L, McKenzie A, Tigelaar. 2003. IL-13 Is Necessary, Not Simply Sufficient, for Epicutaneously Induced Th2 Responses to Sol