Volume 1 Nomor 5, September – Desember 2020
Hubungan Kadar hs-CRP dengan Keluaran Klinis Berdasarkan
Indeks Barthel pada Pasien Stroke Iskemia Akut
Diana* dan Mohammad Saiful Ardhi**
* Peserta Program Pendidikan Dokter Spesialis I Neurologi Fakultas Kedokteran Universitas Airlangga/RSUD Dr. Soetomo Surabaya ** Staf pengajar SMF/Departemen Neurologi Fakultas Kedokteran Universitas Airlangga/RSUD Dr. Soetomo Surabaya
ABSTRAK
Pendahuluan: Kerusakan jaringan otak akibat iskemia menyebabkan inflamasi lokal akut dan perubahan sitokin inflamasi terutama C- reactive protein (CRP). Tujuan: Penelitian ini untuk membuktikan hubungan antara kadar hs-CRP dengan keluaran klinis yang dinilai dengan menggunakan indeks Barthel pada pasien stroke iskemia akut. Metode: Penelitian ini merupakan penelitian analitik observasional dengan rancangan penelitian kohort pada pasien stroke iskemia akut yang memenuhi kriteria inklusi dan eksklusi. Pada subjek penelitian dilakukan pemeriksaan kadar hs-CRP saat awitan stroke iskemia < 72 jam dan dilakukan pemeriksaan keluaran klinis dengan menggunakan indeks Barthel saat tujuh hari awitan stroke iskemia.Hasil: Analisis penelitian menunjukkan bahwa subjek penelitian yang memiliki kadar hs-CRP ≥ 1,5 mg/dL dengan indeks Barthel <75 yaitu 7 subjek (63,6%) lebih besar dibandingkan pada indeks Barthel ≥ 75 yaitu 4 subjek (36,4%), perbedaan ini bermakna secara statistik dengan p= 0,00, RR=3,118 (IK 95%, 1,532-6,348). Usia ≥ 60 tahun dengan indeks Barthel < 75 yaitu 12 subjek (42,9%) dan indeks Barthel ≥ 75 sebanyak 16 subjek (57,1%), p=0,020, RR= 2,743 (IK 95% 1,102-6,826). Analisis multivariat menunjukkan adjusted OR 6,159 (p=0,016) pada kadar hs-CRP ≥ 1,5 mg/dL dan adjusted OR 3,666 (p=0,048) pada usia ≥ 60 tahun. Kesimpulan: Terdapat hubungan yang bermakna antara kadar hs-CRP dengan keluaran klinis yang dinilai dengan menggunakan indeks Barthel pada pasien stroke iskemia akut.
Kata Kunci: High Sensitivity C-Reactive Protein, Indeks Barthel, Stroke Iskemia
ABSTRACT
Introduction: Brain damage due to ischemia causes acute local inflammation and changes in inflammatory cytokines especially C-Reactive Protein (CRP). Objective: The purpose of this study was to determine the association between hs-CRP levels and clinical studies assessed using the Barthel index in patients with acute ischemic stroke. Method: This study was an observational analytic study with a cohort study design in acute ischemic stroke patients.. The subject were blood drawn for examination of hs-CRP levels during stroke awitan <72 hours and clinical outcomes assessed using the Barthel index during the awitan of stroke for seven days. Results: This study showed that there were 7 subjects (63.6%) who had levels of hs-CRP ≥ 1.5 mg/dL with a Barthel index <75, greater than the Barthel index ≥ 75 which were only 4 subjects (36.4%), significantly difference with p = 0.00, RR = 3.118 (95% CI, 1,532-6,348). There were 12 subjects (42.9%) who had age ≥ 60 years with Barthel index <75, and Barthel index ≥ 75 were 16 subjects (57.1%), significantly difference with p = 0.020, RR = 2.743 (95% CI 1.102-6.826). In multivariate analysis, the adjusted OR was 6.159 (p = 0.016) at hs-CRP level ≥ 1.5 mg/dL and adjusted OR 3.666 (p = 0.048) at age ≥ 60 years. Conclusion: There was a significant association between hs-CRP levels and clinical outcomes asssessed using the Barthel index in patients with acute ischemic stroke.
PENDAHULUAN
Stroke adalah suatu kondisi akibat gangguan aliran darah ke otak yang ditandai dengan defisit neurologis fokal atau global yang terjadi lebih dari 24 jam atau meninggal sebelum 24 jam dan penyebab lain telah disingkirkan.1 Stroke merupakan penyebab utama
kematian dan kecacatan di banyak negara. Secara global, pada tahun 2013 sekitar 6.5 juta kematian dan 113 juta kecacatan yang diakibatkan stroke.2 Di Indonesia
berdasarkan Riset Kesehatan Dasar tahun 2013 diperoleh data bahwa prevalensi stroke mengalami peningkatan dari 8,3 per mil pada tahun 2007 menjadi 12,1 per mil pada tahun 2013.3
Indonesia stroke registry tahun 2014mencatat, bahwa stroke iskemia merupakan sebagian besar kasus (67,1%) sedangkan stroke perdarahan sebesar 32,9%. Faktor risiko yang paling umum untuk stroke iskemia adalah hipertensi (63,4%), diikuti oleh diabetes mellitus dan dislipidemia. Mortalitas pada stroke iskemia sebesar 8,3%kematian setelah 48 jam, dan 3,5% kematian sebelum 48 jam. Selain itu, stroke juga merupakan penyebab utama disabilitas pada orang dewasa, sehingga stroke menjadimasalah kesehatan yang serius.4 Disabilitas
pada stroke dapat dinilai dengan skala indeks Barthel. Di Indonesia, skor indeks Barthel sudah banyak digunakan sebagai penilaian keluaran klinis pasien stroke.
Otak merupakan organ dengan metabolisme yang aktif. Glukosa dan oksigen merupakan substrat penting dalam proses metabolisme di otak untuk menghasilkan energi.5 Pada stroke iskemia, kerusakan jaringan otak
terjadi akibat penurunan aliran darah ke otak sehingga terjadi penurunan oksigen dan glukosa lokal progresif yang menyebabkan gagalnya produksi Adenosin
Triphosfat (ATP).6 Kerusakan jaringan otak akan
memicu reaksi inflamasi dalam beberapa jam hingga hari dan berperan pada kerusakan neuronal. Kerusakan otak akibat iskemia menyebabkan inflamasi lokal akut dan perubahan sitokin inflamasi seperti IL-1, IL-6 dan tumor necrosis factor (TNF) yang menginduksi sel hepatosit sehingga mensintesis C- reactive protein (CRP).7,8 Baru-baru ini, banyak data yang menunjukkan
bahwa CRP tidak hanya sebagai penanda inflamasi tetapi juga sebagai mediator langsung dari reaksi inflamasi dan respon imun bawaan.9
Beberapa studi menunjukkan adanya hubungan peningkatan CRP dengan prognosis fungsional pada pasien stroke akut.10 Studi Napoli et al, tahun 2001
melaporkan adanya peningkatan kadar CRP signifikan berhubungan dengan derajat keparahan stroke, luas lesi dan keterlibatan fungsi kortikal.11
TUJUAN
Pada penelitian ini kami ingin mengetahui adakah hubungan antara kadar hs-CRP serum awal dengan
keluaran klinis yang dinilai dengan menggunakan indeks Barthel pada pasien stroke iskemia. Dengan dilakukan penelitian ini diharapkan dapat membantu klinisi dalam memprediksi dan meningkatkan keluaran klinis pasien stroke iskemia akut.
METODE
Jenis penelitian yang digunakan adalah penelitian observasional analitik dengan rancangan kohort prospektif untuk mengetahui hubungan antara kadar hs-CRP dengan keluaran klinis yang dinilai dengan menggunakan indeks Barthel pada pasien stroke iskemia akut.
Kriteria inklusi 1. Awitan < 72 jam 2. Stroke serangan pertama 3. Skor NIHSS 5-15
4. Bersedia mengikuti penelitian (informed consent)
Kriteria eksklusi
1. Infeksi pada saat masuk rumah sakit 2. Penyakit jantung akut
3. Riwayat keganasan
4. Penyakit gangguan hati (hepatic failure)
Metoda pengambilan subjek penelitian dilakukan menurut kasus yang datang berturut-turut (sampling
on consecutive admission) sampai tercapai jumlah sampel yang telah ditetapkan. Proses pendataan dan pengambilan subjek penelitian dilakukan selama periode Juni 2019 sampai September 2019 di ruangan Seruni A, B, dan Seruni RSUD Dr. Soetomo, Surabaya.
Terdapat 60 subjek penelitian yang terdiri dari 49 subjek dengan kadar hs-CRP < 1,5 mg/dL dan 11 subjek dengan kadar hs-CRP ≥ 1,5 mg/dL. Hasil penelitian dianalisis menggunakan uji statistic Chi Square, multivariat regresi logistik dan dilakukan perhitungan
Rasio Odds (RO). HASIL
Data demografi subjek meliputi usia dan jenis kelamin dapat dilihat pada Tabel 1. Secara statistik tidak didapatkan perbedaan data dasar yang bermakna.
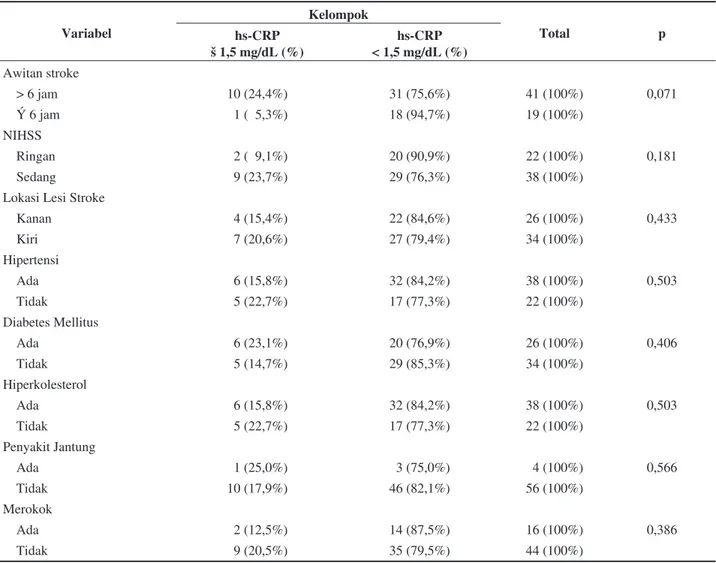
Data klinis subjek penelitian saat masuk rumah sakit meliputi awitan serangan stroke, NIHSS, lokasi lesi stroke, hipertensi, diabetes mellitus, dislipidemi, penyakit jantung dan merokok. Secara statistik tidak didapatkan perbedaan data dasar yang bermakna. Hal ini dapat dilihat pada Tabel 2.
Pada kelompok subjek indeks Barthel < 75 dengan usia ≥ 60 tahun didapatkan 12 subjek (42,9%), sedangkan subjek usia < 60 tahun adalah 5 dari 32 subjek (15,6%). Perbedaan ini signifikan secara statistik
dengan p 0,020 dan risiko relatif (RR) sebesar 2,743 (IK 95% 1,102-6,826) (Tabel 3).
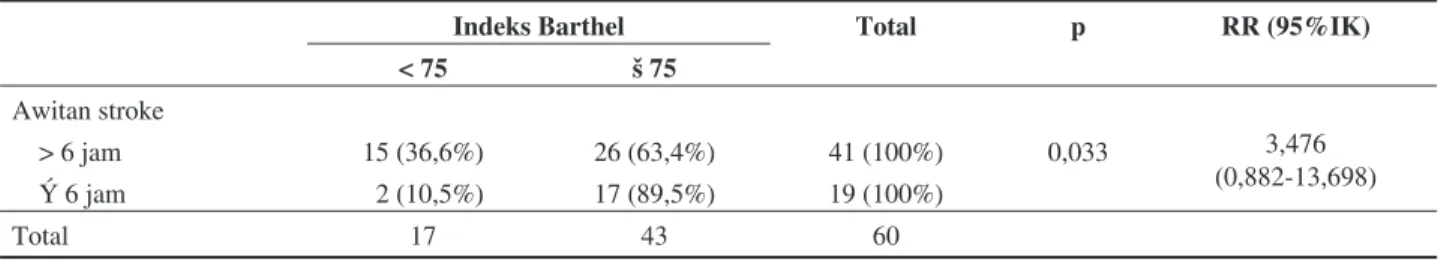
Sedangkan pada kelompok subjek indeks Barthel < 75 dengan awitan serangan stroke > 6 jam didapatkan 15 subjek (36,6%), sedangkan awitan serangan stroke ≤ 6 jam didapatkan 2 subjek (10,5%). Perbedaan ini signifikan secara statistik dengan p 0,033, namun tidak signifikan secara klinis dengan RR sebesar 3,476 (IK 95% 0,882-13,697) (Tabel 4).
Pada kelompok subjek indeks Barthel < 75 dengan lesi stroke kanan didapatkan 6 subjek (23,1%) sedangkan lesi stroke sisi kiri didapatkan 11 subjek (32,4%), perbedaan ini tidak signifikan secara statistik dengan p 0,429. Hal ini dapat dilihat pada Tabel 5.
Pada kelompok subjek dengan indeks Barthel < 75 dengan kadar hs-CRP ≥ 1,5 mg/dL adalah 7 subjek (63,6%), sedangkan subjek yang memiliki kadar hs-CRP < 1,5 mg/dL adalah 10 (20,4%). Dengan menggunakan uji chi square didapatkan perbedaan yang bermakna secara statistik dengan p 0,008dan risiko relatif (RR) sebesar 3,118 (IK 95% 1,532-6,348) (Tabel 6).
Analisis bivariat variabel usia dengan p < 0,2, memenuhi syarat untuk dilakukan analisis multivariat bersama kadar hs-CRP dengan menggunakan regresi logistik. Hasil analisis multivariat dengan regresi logistik metode backward-LR dapat dilihat pada Tabel 7 yang menunjukkan variabel hs-CRP dan usia bermakna secara statistik.
Pada subjek penelitian berdasarkan kadar hs-CRP didapatkan nilai RO 6,159 (IK 95% 1,407-26,953) dengan interpretasi bahwa subjek dengan kadar hs-CRP ≥ 1.5 mg/dL memiliki risiko mengalami indeks Barthel < 75 sebesar 6,825 kali jika dibandingkan dengan subjek yang kadar hs-CRP < 1,5 mg/dL. Pada subjek penelitian berdasarkan usia didapatkan nilai RO 3,666, dengan interpretasi bahwa subjek usia ≥ 60 tahun memiliki risiko mengalami indeks Barthel < 75 sebesar 3,666 kali dibandingkan dengan subjek usia < 60 tahun.
Berdasarkan analisis multivariat ini didapatkan, bahwa variabel yang berpengaruh terhadap keluaran klinis pada pasien stroke iskemia yang dinilai dengan indeks Barthel adalah kadar hs-CRP dan usia dengan kekuatan hubungan terbesar adalah kadar hs-CRP.
PEMBAHASAN
Pada analisis karakteristik dasar subjek penelitian tidak didapatkan perbedaan yang bermakna pada beberapa variabel dasar yang terdiri dari data demografi dan klinis. Data demografi meliputi jenis kelamin dan usia. Data klinis meliputi awitan serangan stroke iskemia, NIHSS, hipertensi, hiperkolesterol, penyakit jantung, diabetes mellitus. Kesamaan data dasar ini berguna untuk mengurangi bias pada penelitian.
Variabel perancu yang dapat mempengaruhi keluaran klinis yang dinilai dengan indeks Barthel pada penelitian ini adalah usia, awitan serangan stroke dan lokasi lesi stroke iskemia akut. Usia memegang peranan penting dalam perbaikan kondisi pasien stroke. Semakin tua usia penderita maka proses perbaikan kondisi akan membutuhkan waktu yang lebih lama karena pada usia lanjut terjadi penurunan kemampuan fisik.12
Berdasarkan Peraturan Pemerintah Republik Indonesia Nomor 43 Tahun 2004 menyebutkan, bahwa usia 60 tahun keatas merupakan lanjut usia yang meningkatkan disabilitas.13
Pada penelitian ini didapatkan, bahwa subjek penelitian yang memiliki indeks Barthel <75 dengan usia ≥60 tahun memiliki perbedaan bermakna secara statistik bila dibandingkan dengan subjek usia < 60 tahun dengan p 0,048, adjusted OR 3,666 (IK 95% 1,014-13,259). Berdasarkan data tersebut maka dapat dikatakan terdapat hubungan yang bermakna anatara usia dengan keluaran klinis yang dinilai dengan indeks Barthel pada pasien stroke iskemia akut, subjek dengan usia ≥ 60 tahun mempunyai risiko 3,666 kali mengalami indeks Barthel < 75 dibandingkan dengan subjek usia < 60 tahun. Hasil ini sesuai dengan penelitian Rohaedi dkk yang menyebutkan, bahwa usia lanjut (≥ 60 tahun) mengalami ketergantungan dalam aktivitas kehidupan sehari-hari yang dinilai dengan indeks Barthel.14 Hasil
yang sama juga didapatkan dari studi oleh Macciocchi
et al bahwa usia mempengaruhi keluaran klinis yang dinilai dengan indeks Barthel pada pasien stroke iskemia.15 Studi Pettersen et al melaporkan bahwa
penderita stroke dengan usia ≥ 75 tahun berisiko 3,5 kali mengalami outcome yang buruk dibandingkan usia < 75 tahun.16 Faktor usia pada penelitian ini merupakan
faktor perancu yang bermakna terhadap keluaran klinis yang dinilai dengan indeks Barthel pada pasien stroke iskemia akut.
Awitan serangan stroke saat masuk rumah sakit dapat memprediksi keluaran klinis pascastroke, terutama pada penderita yang mendapatkan pengobatan reperfusi. Pada penelitian sebelumnya menjelaskan bahwa awitan serangan stroke yang lebih awal saat masuk rumah sakit meningkatkan keluaran klinis dan menurunkan kematian pascastroke, namun studi ini melibatkan pasien stroke yang mendapatkan terapi reperfusi dan keluaran klinis yang lebih baik dikaitkan karena efek dari terapi reperfusi.17,18Studi Matsuo et al menunjukkan awitan
serangan stroke iskemia ≤ 6 jam saat masuk rumah sakit berhubungan dengan keluaran klinis yang baik pascastroke. Pada studi lain yang tidak melibatkan pasien stroke yang mendapatkan terapi trombolisis, menunjukkan awitan serangan stroke yang lebih awal saat masuk rumah sakit dapat meningkatkan keluaran klinis pada pasien yang mendapatkan manajemen stroke yang standar.19
Pada penelitian ini, kami juga menganalisis hubungan antara awitan serangan stroke iskemia akut
saat masuk rumah sakit dengan keluaran klinis yang dinilai dengan indeks Barthel. Subjek penelitian yang memiliki indeks Barthel < 75 pada awitan serangan stroke > 6 jam adalah 15 dari 41 subjek, sedangkan awitan serangan stroke ≤ 6 jam adalah 2 dari 17 subjek. Perbedaan ini signifikan secara statistik dengan p 0,033, namun tidak signifikan secara klinis dengan RR sebesar 3,476 (IK 95% 0,882-13,697). Dengan demikian dapat dikatakan, bahwa awitan serangan stroke saat masuk rumah sakit dalam penelitian ini merupakan faktor perancu yang tidak bermakna untuk keluaran klinis yang dinilai dengan indeks Barthel pada pasien stroke iskemia akut.
Beberapa literatur menyebutkan, bahwa lokasi lesi stroke berpengaruh terhadap gangguan fungsi dan keluaran klinis pascastroke. Lesi hemisfer kanan dan kiri dapat menunjukkan perbedaan beberapa fungsi kortikal, seperti lesi stroke hemisfer sisi kiri dapat menyebabkan gangguan pada pemahaman dan ekspresi bahasa. Hemispasial atau neglect unilateral lebih sering didapatkan pada stroke hemisfer kanan. Neglect unilateral dan afasia merupakan defisit neuropsikologi yang sering terjadi pada pasien paska stroke dan memprediksi keluaran klinis yang buruk.20
Pada penelitian ini tidak didapatkan perbedaan signifikan keluaran klinis antara pasien lesi stroke di hemisfer sisi kanan dan sisi kiri. Hasil penelitian ini sesuai dengan studi Kongsawasdi et al yang melaporkan, bahwa lateralisasi hemisfer tidak berperan pada keluaran klinis stroke yang dinilai dengan mRS, namun didapatkan bahwa fungsi motorik tungkai merupakan prediktor independen untuk kemampuan berjalan dan pemulihan fungsional.20 Beberapa penelitian lainnya menemukan
bahwa pasien stroke dengan lesi hemisfer sisi kanan memiliki hasil yang lebih buruk dibandingkan pasien dengan lesi hemisfer sisi kiri,21,22 sedangkan yang lain
menemukan bahwa pasien stroke lesi sisi kiri memiliki keluaran klinis yang lebih buruk.23,24 Perbedaan ini dapat
disebabkan karena heterogenitas populasi, metode, waktu dan instrumen penilaian keluaran klinis.
Peningkatan kadar CRP dapat mencerminkan luasnya infark otak.11 Dalam penelitian kami, pasien
dengan kadar CRP yang tinggi memiliki nilai indeks Barthel yang rendah. Pada penelitian ini didapatkan hubungan signifikan antara kadar hs-CRP dengan keluaran klinis yang dinilai dengan menggunakan indeks Barthel p=0,016 dan adjusted OR= 6,159 (IK 95% 1,407-26,953). Berdasarkan data tersebut maka dapat diinterprestasikan bahwa penderita stroke iskemia akut dengan kadar hs-CRP ≥ 1,5 mg/dL mempunyai risiko 6,159 kali untuk mengalami indeks Barthel < 75 dibandingkan penderita stroke akut dengan kadar hs-CRP < 1,5 mg/dL. Hasil penelitian ini sesuai dengan studi Shoaeb et al yang menunjukkan, bahwa kadar CRP pada stroke iskemia akut berhubungan dengan keluaran klinis pada pasien stroke iskemia yang dinilai dengan mRS (r = 0.56) dan indeks Barthel (r =-0.66).25
Pada studi Mazaheri et al juga melaporkan, bahwa kadar CRP pada fase akut stroke berhubungan dengan keluaran klinis yang dinilai dengan mRS hari ke-4 RO 5.16 (IK 95% 1.05 – 25.27), hari ke 90 RO 17.14 (I 95% 5.49-53.49) dan indeks Barthel pada hari ke-4 RO 7.65 (I 95% 2.06-28.39), hari ke 90 RO 7.95 (I 95% 3.07- 20.57), namun penelitian ini melibatkan pasien stroke perdarahan.26 Studi Arcoleo et al melaporkan
bahwa CRP merangsang ekspresi iNOS dan produksi NO pada makrofag. NO yang dihasilkan iNOS dapat merusak atau menghancurkan sel otak.27,28Pada studi
in vitro melaporkan bahwa, CRP pada konsentrasi ≥15 mg/L signifikan mengurangi jumlah sel progenitor endotel, menghambat ekspresi sel endotel tunika intima, kinase-2 (Tie-2), lektin sel endotel dan cadherin endotel vaskular yang secara signifikan meningkatkan apoptosis dan menghambat angiogenesis.29
Banyak penelitian yang menunjukkan nilai kadar CRP berkorelasi dengan keluaran klinis pascastroke iskemia, namun pada setiap penelitian didapatkan nilai kadar CRP yang berbeda-beda. Studi Napoli et al menunjukkan bahwa kadar hs-CRP ≥ 1.5 mg/dL yang diukur saat keluar rumah rumah sakit berkorelasi dengan keluaran klinis yang buruk.11
Bakhsayesh et al melaporkan, bahwa kadar CRP sebagai penanda inflamasi dapat digunakan sebagai nilai prediktor untuk outcome stroke iskemik akut. Hasil penelitian Bakhsayesh et al menunjukkan, bahwa kadar CRP serum >10,5 mg/L memprediksi kematian stroke selama tiga bulan dengan sensitivitas 75% dan spesifisitas 63.8%, selain itu serum CRP> 8.5mg/L merupakan prediktor prognosis yang buruk dengan sensitivitas 73,1%, dan spesifisitas 69,4%.30 Studi yang dilakukan oleh Shoaeb et al tahun
2014 melaporkan, bahwa kadar CRP 10,25 mg/L memiliki sensitivitas 75% dan spesifisitas 82% dalam memprediksi keluaran klinis buruk pada pasien stroke iskemia.25 Pada
studi Mazaheri et al tahun 2017 melaporkan, bahwa kadar CRP ≥ 7 mg/L yang diambil saat < 12 jam awitan stroke berkorelasi dengan keluaran klinis yang dinilai mRS dan indeks Barthel.26 Studi Kuhlmann et al pada tahun 2009
menunjukkan, bahwa konsentrasi CRP 10 – 20 mg/L secara klinis menyebabkan stres oksidatif yang dapat merusak sawar darah otak.31Perbedaan kadar CRP dapat disebabkan
karena heterogenitas populasi, waktu pemeriksaan kadar CRP dan penilaian keluaran klinis.
Respon inflamasi pada stroke iskemia akut memicu mikroglia, astrosit, sel endotel dan neuron melepaskan sejumlah sitokin seperti IL-1 dan TNF- menginduksi sel hepatosit mensintesis CRP.32,33 CRP juga dianggap
berkontribusi langsung terhadap kerusakan otak sekunder akibat iskemia yang diduga melalui eksaserbasi cedera jaringan yang dimediasi komplemen. 34 Napoli et
al melaporkan bahwa CRP akan mengikat sel rusak melalui reseptor Fc yang memicu aktivasi komplemen dan pelepasan faktor kemotaktik, opsonisasi intrasel dan di sekitar lesi yang menyebabkan peningkatan infiltrasi.8 Hal ini mengakibatkan kematian neuron dan
Studi Gill et al tahun 2004 menunjukkan, bahwa
human CRP yang diberikan pada tikus yang mengalami iskemia otak akan berikatan dengan sel neuron rusak kemudian mengaktifkan komplemen yang memediasi eksaserbasi cedera jaringan.35 Studi Pepys et al
menemukan molekul 1,6-bis (phosphocholine)-hexane (Bis (PC) - H) mengikat CRP sehingga mencegah interaksi antara CRP dan ligannya, seperti C1q dan reseptor Fc. Studi ini menyimpulkan bahwa Bis (PC) -H hampir sepenuhnya menghambat peningkatan ukuran infark.8,33,34 Oleh karena itu dapat disimpulkan
bahwa peningkatan kadar CRP tidak hanya merupakan konsekuensi dari infark otak, tetapi juga berperan terhadap kerusakan iskemia.
Stroke iskemia terjadi akibat adanya pembentukan trombus yang dipicu oleh tissue factor (TF).33 Beberapa
studi menunjukkan, bahwa kadar CRP menginduksi ekspresi TF melalui aktivasi Nuclear Factor kappa B (NFkB) di sel endotel dan sel otot polos vaskuler.29,33,36
Studi Berge et al tahun 2001 juga menunjukkan, bahwa aktivasi faktor koagulasi pada pasien stroke meningkatan mortalitas.37 CRP juga meregulasi plasminogen
activator inhibitor-1 (PAI-1) dan menghambat tissue
plasminogen activator (tPA) sehingga mengganggu proses fibrinolitik.33
Faktor perancu keluaran klinis pasien stroke iskemia pada penelitian ini adalah usia. Setelah dianalisis lebih lanjut menggunakan uji multivariat regresi logistik metode backward didapatkan hasil, bahwa variabel yang berhubungan terhadap nilai indeks Barthel sebagai keluaran klinis pada pasien stroke iskemia akut adalah kadar hs-CRP dan usia. Kekuatan hubungan terbesar adalah kadar hs-CRP dengan nilai adjusted OR 6,159, dengan interpretasi bahwa subjek stroke iskemia dengan kadar hs-CRP ≥1,5 mg/dL memiliki risiko untuk mengalami indeks Barthel < 75 sebesar 6,159 kali dibandingkan subjek kadar hs-CRP <1,5 mg/dL.
Penelitian ini memiliki keterbatasan antara lain; proporsi kelompok indeks Barthel < 75 lebih sedikit dibandingkan indeks Barthel ≥75, penilaian kadar hs-CRP hanya dilakukan satu kali dan penilaian keluaran klinis dengan indeks Barthel hanya dilakukan satu kali pada hari ke tujuh awitan serangan stroke.
KESIMPULAN
Terdapat hubungan antara kadar hs-CRP dengan keluaran klinis yang dinilai dengan indeks Barthel pada pasien stroke iskemia akut. Kadar hs-CRP ≥ 1.5 mg/ dL memiliki risiko mengalami indeks Barthel < 75 sebesar 6,825 kali dibandingkan dengan subjek yang kadar hs-CRP < 1,5 mg/dL.
DAFTAR PUSTAKA
1. Sacco RL, Kasner SE, Broderick JP, Caplan LR, Connors JJB, Culebras A, et al. Updated Definition of Stroke for the 21st Century: A Statement for Healthcare Professionals From the American Heart Association/American Stroke Association. Stroke. 2013;44:2064-2089. doi:10.1161/STR.0b013e318296aeca 2. Venketasubramanian N, Yoon W, Pandian J, Navarro C. Stroke
Epidemiology in South, East and South-East Asia: A Review. J Stroke. 2017;19(3):286-294.
3. Badan Penelitian dan Pengembangan kesehatan kementrian Kesehatan RI. RISET KESEHATAN DASAR. In: Riset Kesehatan Dasar. ; 2013:1-360.
4. Yudiarto F, Machfoed M, Darwin A, Ong A, Karyana M, Siswanto -. Indonesia Stroke Registry (S12.003). Neurology. 2014;82(10 Supplement):S12.003. http://n.neurology.org/ content/82/10_Supplement/S12.003.abstract.
5. Caplan L. Caplan’s Stroke Clinical Approach. 4th ed. Philadelphia: Saunders Elsevier; 2009.
6. Grotta J, Albers G, Broderick J, Al E. Stroke: Pathophysiology, Diagnosis and Management. 6th ed. Elsevier Health Sciences; 2016.
7. Lakshmikumar MT, Bettegowda S, Yamini A. High sensitive C- reactive protein in acute ischemic stroke and its short term Prognostic significance: A study from rural hospital. Sch J Appl Med Sci. 2017;5(9):3598-3604. doi:10.21276/sjams.2017.5.9.25 8. Napoli M Di, Elkind MS V, Godoy DA, Singh P, Papa F,
Popa-wagner A, et al. Role of C-reactive protein in cerebrovascular disease: a critical review. Expert Rev Cardiovasc Ther. 2016;9(12):1565-1584. doi:10.1586/erc.11.159
9. McFadyen JD, Kiefer J, Braig D. Dissociation of C-Reactive Protein Localizes and Amplifies inflammation: evidence for a Direct Biological Role of C-Reactive Protein and its Conformational Changes. Front Immunol. 2018;9:1-10. doi:10.3389/fimmu.2018.01351
10. Geng H, Wang X, Fu R, Jing M, Huang L. The Relationship between C-Reactive Protein Level and Discharge Outcome in Patients with Acute Ischemic Stroke. Int J Environ Res Public Health. 2016;13(636):1-11. doi:10.3390/ijerph13070636
11. Napoli M Di, Papa F, Bocola V. C-Reactive Protein in Ischemic Stroke. An Independent Prognostic Factor. Stroke. 2001;32:917-925.
12. Parekh I, Rhoda A. Functional Outcomes of Stroke Patients Admitted to a Tertiary Hospital in the Western Cape, South Africa. South African J Physiother. 2013;69(2):10-14. doi:10.4102/ sajp.v69i2.23
13. Kementerian Kesehatan RI. Analisis Lansia di Indonesia. In: Pusat Data Dan Informasi Kementerian Kesehatan RI. ; 2017. 14. Rohaedi S, Putri ST, Karimah AD. TINGKAT KEMANDIRIAN
LANSIA DALAM ACTIVITIES DAILY. 2016;2(1).
15. Macciocchi SN, Diamond PT, Alves WM, Mertz T. Ischemic Stroke : Relation of Age, Lesion Location, and Initial Neurologic Deficit to Functional Outcome. Arch Phys Med Rehabiil. 1998;79:1255-1257.
16. Pettersen R, Dahl T, Wyller TB. Prediction of long-term functional outcome after stroke rehabilitation. Clin Rehabil 2002;. 2002;16:149-159.
17. León-jiménez C, Ruiz-sandoval JL, Chiquete E, Vega-arroyo M. Hospital arrival time and functional outcome after acute ischaemic stroke: Results from the PREMIER study. Neurol (English Ed. 2014;29(4):200-209. doi:10.1016/j.nrleng.2013.05.005
18. Matsuo R, Yamaguchi Y, Matsushita T, Hata J, Kiyuna F, Fukuda K, et al. Association between onset-to-door time and clinical outcomes after ischemic stroke. Stroke. 2017;48(11):3049-3056. doi:10.1161/STROKEAHA.117.018132
19. Denti L, Artoni A, Scoditti U, Gatti E, Bussolati C, Ceda GP. Pre-hospital Delay as Determinant of Ischemic Stroke Outcome in an Italian Cohort of Patients Not Receiving Thrombolysis. J Stroke Cerebrovasc Dis. 2016:1-9. doi:10.1016/j.jstrokecerebrov asdis.2016.02.032
20. Kongsawasdi S, Klaphajone J, Watcharasaksilp K, Wivatvongvana P. Prognostic Factors of Functional Recovery from Left Hemispheric Stroke. Sci World J. 2018;2018:1-8.
21. Laufer Y, Sivan D, Schwarzmann R, Sprecher E. Neurorehabilitation and Neural Repair. Am Soc Neurorehabilitation Addit. 2003;17:207-213. doi:10.1177/0888439003259169
22. Ween JE, Alexander MP, Esposito MD, Roberts M. Factors predictive of stroke outcome in a rehabilitation setting. 1996;(May 1994).
23. Patel AT, Duncan PW, Lai S, Studenski S, At AP, Pw D, et al. The Relation Between Impairments and Functional Outcomes Poststroke. Arch Phys Med Rehabil. 2000;81`. doi:10.1053/ apmr.2000.9397
24. Fink JN, Frampton CM, Lyden P. Does Hemispheric Lateralization Influence Functional and Cardiovascular Outcomes After Stroke ? An Analysis of Placebo-Treated Patients From Prospective Acute Stroke Trials. Stroke. 2008;39:3335-3340. doi:10.1161/ STROKEAHA.108.523365
25. Shoaeb MA, Shehata MA, Taema KM. CRP in Cerebrovascular Stroke: Prognostic implications. Egypt J Crit Care Med. 2014;2(1):43-52. doi:10.1016/j.ejccm.2014.03.001
26. Mazaheri S, Reisi E, Poorolajal J, Ghiasian M. C-Reactive Protein Levels and Clinical Outcomes in Stroke Patients: A Prospective Cohort Study. Arch Irianian Med. 2018;21(1):8-12.
27. Ikeda U, Maeda Y, Yamamoto K, Shimada K. C -Reactive Protein Augments Inducible Nitric Oxide Synthase Expression in Cytokine-Stimulated Cardiac Myocytes. Cardiovasc Res. 2002;56:86-92.
28. Terpolilli NA, Moskowitz MA, Plesnila N. Nitric oxide : considerations for the treatment of ischemic stroke. J Cereb Blood Flow Metab. 2012;32:1332-1346. doi:10.1038/jcbfm.2012.12
29. Devaraj S, Singh U, Jialal I. The Evolving Role of C-Reactive Protein in Atherothrombosis. Clin Chem. 2009;55(2):229-238. doi:10.1373/clinchem.2008.108886
30. Sciences M, Ahmadi-ahangar A, Impairment M. Predictive ability of C-reactive protein for stroke. Casp J Intern Med. 2016;7(June):151-152.
31. Kuhlmann CRW, Librizzi L, Closhen D, Pflanzner T, Lessmann V, Pietrzik CU, et al. Mechanisms of C-reactive protein-induced blood-brain barrier disruption. Stroke. 2009;40(4):1458-1466. doi:10.1161/STROKEAHA.108.535930
32. Deb P, Sharma S, Hassan KM. Pathophysiologic mechanisms of acute ischemic stroke: An overview with emphasis on therapeutic significance beyond thrombolysis. Pathophysiology. 2010;17(3):197-218. doi:10.1016/j.pathophys.2009.12.001 33. Calabro P, Golia E, T.H. Yeh E. Role of C-Reactive Protein
in Acute Myocardial Infarction and Stroke: Possible Therapeutic Approaches. Curr Pharm Biotechnol. 2011;13(1):4-16. doi:10.2174/138920112798868764
34. Pepys MB, Hirschfield GM, Tennent GA, Gallimore JR, Kahan MC, Bellotti V, et al. Targeting C-reactive protein for the treatment of cardiovascular disease. Nature. 2006;440(April):1217-1221. doi:10.1038/nature04672
35. Gill R, Kemp JA, Sabin C, Pepys MB. Human C-Reactive Protein Increases Cerebral Infarct Size After Middle Cerebral Artery Occlusion in Adult Rats. J Cereb Blood Flow Metab. 2004;24(1214-18):1214-1218. doi:10.1097/01. WCB.0000136517.61642.99
36. Cermak BJ, Key NS, Bach RR, Balla J, Jacob HS, Vercellotti GM. C-Reactive Protein Induces Human Peripheral Blood Monocytes. Blood. 1993;82(2):513-520.
37. Berge E, Friis P, Sandset PM. Hemostatic Activation in Acute Ischemic Stroke. Thromb Res. 2001;101:13-21.
LAMPIRAN
Tabel 1. Karakteristik demografi subjek penelitian
Variabel hs-CRP Total p ≥ 1,5 mg/dL (%) < 1.5 mg/dL (%) Jenis Kelamin Laki-laki 7 (18,9%) 30 (81,1%) 37 (100%) 0,583 Perempuan 4 (17,4%) 19 (82,6%) 23 (100%) Usia ≥ 60 tahun 7 (25,0%) 21 (75,0%) 28 (100%) 0,181 < 60 tahun 4 (12,5%) 28 (87,5%) 32 (100%)
Tabel 2. Karakteristik Klinis Subjek Penelitian Saat Masuk Rumah Sakit
Variabel Kelompok Total p hs-CRP ≥ 1,5 mg/dL (%) < 1,5 mg/dL (%)hs-CRP Awitan stroke > 6 jam 10 (24,4%) 31 (75,6%) 41 (100%) 0,071 ≤ 6 jam 1 ( 5,3%) 18 (94,7%) 19 (100%) NIHSS Ringan 2 ( 9,1%) 20 (90,9%) 22 (100%) 0,181 Sedang 9 (23,7%) 29 (76,3%) 38 (100%)
Lokasi Lesi Stroke
Kanan 4 (15,4%) 22 (84,6%) 26 (100%) 0,433 Kiri 7 (20,6%) 27 (79,4%) 34 (100%) Hipertensi Ada 6 (15,8%) 32 (84,2%) 38 (100%) 0,503 Tidak 5 (22,7%) 17 (77,3%) 22 (100%) Diabetes Mellitus Ada 6 (23,1%) 20 (76,9%) 26 (100%) 0,406 Tidak 5 (14,7%) 29 (85,3%) 34 (100%) Hiperkolesterol Ada 6 (15,8%) 32 (84,2%) 38 (100%) 0,503 Tidak 5 (22,7%) 17 (77,3%) 22 (100%) Penyakit Jantung Ada 1 (25,0%) 3 (75,0%) 4 (100%) 0,566 Tidak 10 (17,9%) 46 (82,1%) 56 (100%) Merokok Ada 2 (12,5%) 14 (87,5%) 16 (100%) 0,386 Tidak 9 (20,5%) 35 (79,5%) 44 (100%)
Tabel 3. Hubungan Antara Usia dengan Indeks Barthel
Indeks Barthel Total p RR (95%IK)
< 75 ≥ 75 Usia 2,743 (1,102-6,826) ≥ 60 tahun 12 (42,9%) 16 (57,1%) 28 (100%) 0,020 < 60 tahun 5 (15,6%) 27 (84,4%) 32 (100%) Total 17 43 60
Tabel 4. Hubungan Awitan Stroke Saat Masuk Rumah Sakit dengan Indeks Barthel
Indeks Barthel Total p RR (95%IK)
< 75 ≥ 75 Awitan stroke 3,476 (0,882-13,698) > 6 jam 15 (36,6%) 26 (63,4%) 41 (100%) 0,033 ≤ 6 jam 2 (10,5%) 17 (89,5%) 19 (100%) Total 17 43 60
Tabel 5. Hubungan Antara Lokasi Lesi Stroke dengan Indeks Barthel
Indeks Barthel Total p RR (95%IK)
< 75 ≥ 75
Lokasi Lesi Stroke
0,713 (0,304-1,675)
Kanan 6 (23,1%) 20 (76,9%) 26 (100%) 0,429
Kiri 11 (32,4%) 23 (67,6%) 34 (100%)
Total 17 43 60
Tabel 6. Hubungan Antara Kadar hs-CRP dengan Indeks Barthel Indeks Barthel Total p RR (95%IK) < 75 ≥ 75 hs-CRP 3,118 (1,532-6,348) ≥ 1,5 mg/dL 7 (63,6%) 4 (36,4%) 11 (100%) 0,008 < 1,5 mg/dL 10 (20,4%) 39 (79,6%) 49 (100%) Total 17 43 60
Tabel 7. Hasil Analisis Multivariat Regresi Logistik
Nilai p adjusted OR IK 95%
Min Mak
Kadar hs-CRP ,016 6,159 1,407 26,953
Usia ,048 3,666 1,014 13,259