1
BAB I PENDAHULUAN A. Latar Belakang Masalah
Epilepsi merupakan salah satu gangguan neurologis yang umum terjadi di seluruh dunia (WHO, 2001). Epilepsi adalah suatu kondisi neurologis yang ditandai oleh adanya kejadian kejang berulang (kambuhan) yang bersifat spontan disebabkan oleh pelepasan sinkron berulang, abnormal, dan berlebihan dari neuron otak (Ikawati, 2011).
Insiden epilepsi di dunia masih tinggi yaitu berkisar antara 33-198 per 100.000 penduduk tiap tahunnya (WHO, 2006). Insiden epilepsi tiap tahun di negara maju ditemukan sekitar 50/100.000 penduduk, sementara di negara berkembang mencapai 100/100.000 penduduk (WHO, 2001). Di Indonesia sendiri, prevalensi penderita epilepsi cukup tinggi yaitu berkisar antara 0,5%-2%. Jadi, apabila penduduk Indonesia berjumlah sekitar 200 juta jiwa, maka kemungkinan penderita epilepsi sebanyak 1-4 juta jiwa. Sedangkan, insidensi epilepsi di Indonesia berkisar antara 11-34 orang/ 100.000 penduduk (Anonim, 2006).
Epilepsi dapat terjadi pada pria maupun wanita dan pada semua umur. Sebagian besar kasus epilepsi dimulai pada masa anak-anak (Purba, 2008). Insiden tertinggi terjadi pada umur 20 tahun pertama, menurun sampai umur 50 tahun, dan setelah itu meningkat lagi (Ikawati, 2011). Kajian Pinzon (2006) terhadap penelitian terdahulu menunjukkan insidensi epilepsi pada anak-anak adalah tinggi dan memang merupakan penyakit neurologis utama pada kelompok
2
usia tersebut, bahkan dari tahun ke tahun ditemukan bahwa prevalensi epilepsi pada anak-anak cenderung meningkat.
Pediatrik/ anak-anak termasuk dalam populasi yang bersifat khas. Pediatrik bukan merupakan bentuk miniatur dari orang dewasa (US. Department of Health and Human Service, 1998). Pemilihan Obat Anti Epilepsi (OAE) pada pediatrik bukanlah tugas yang sederhana. Banyak variabel yang harus dipertimbangkan antara lain OAE-specific variables (sindrom epilepsi spesifik, efikasi/ efektivitas, efek samping, farmakokinetik, formulasi, dan sebagainya), patient specific variables (latar belakang genetik, jenis kelamin, usia, komorbiditas, dan status sosial ekonomi), dan nation specific variables (ketersediaan dan biaya OAE) (Glauser dkk, 2006).
Terapi yang bersifat khas dan memerlukan jangka waktu lama, tentunya meningkatkan risiko terjadi Drug Related Problems (DRPs) selama pengobatan (Siregar, 2004). DRPs adalah peristiwa yang tidak diinginkan yang dialami oleh pasien yang melibatkan atau diduga melibatkan terapi obat dan gangguan pada pencapaian tujuan terapi yang diinginkan. DRPs dapat dibedakan menjadi DRPs aktual dan DRPs potensial. DRPs aktual adalah problem atau masalah yang berkaitan dengan terapi obat yang sudah terjadi pada pasien dan harus berusaha diselesaikan. DRPs potensial adalah suatu problem atau masalah yang mungkin terjadi berkaitan dengan terapi obat dan menjadi suatu risiko yang dapat berkembang pada pasien jika tidak dilakukan suatu tindakan untuk mencegahnya (Cipolle dkk, 2004).
3
Beberapa penelitian menemukan adanya kejadian DRPs dalam pengobatan epilepsi. Hampir semua obat antiepilepsi menyebabkan banyak masalah dengan obat (DRPs). DRPs yang paling sering terjadi pada pengobatan epilepsi adalah interaksi obat, kegagalan untuk menerima obat, dan efek samping obat (Kanjanasilp dkk, 2008).
Kajian dari penelitian Dr. Wan dalam Splete (2010) menunjukkan bahwa DRPs dalam hal efek samping masih menjadi problem bagi pasien epilepsi. Hasil penelitian menunjukkan 21,67% pasien mengalami efek samping yang mengganggu dan 12,69% pasien menghentikan pengobatannya. Dari 12,69% pasien tersebut, diperoleh 45% berhenti karena efek samping.
Dewasa ini pola peresepan pada pengobatan epilepsi lini pertama ditemukan ada dua macam pola yaitu monoterapi dan politerapi. Padahal pengobatan lini pertama untuk kebanyakan pasien epilepsi adalah monoterapi (Sachdeo, 2007). Sedangkan, pemilihan politerapi untuk pengobatan lini pertama epilepsi tidak disarankan. Penggunaan politerapi baru dapat dipertimbangkan ketika pasien gagal dua atau lebih percobaan monoterapi (WHO, 2009).
DRPs merupakan tantangan yang penting bagi tim kesehatan karena dapat mempengaruhi morbiditas dan mortalitas serta kualitas hidup pasien. DRPs mungkin juga memiliki konsekuensi ekonomi bagi pasien dan masyarakat (Van Mil, 1999). Penelitian menunjukkan frekuensi DRPs berkurang setelah dilakukan pharmaceutical care pada pasien epilepsi. Praktek pharmaceutical care salah satunya melalui mengidentifikasi, mencegah, dan menyelesaikan masalah terkait obat (DRPs) (Kanjanasilp dkk, 2008).
4
Dari hal di atas, maka dalam penelitian ini dilakukan identifikasi DRPs potensial penggunaan Obat Anti Epilepsi (OAE) pada pasien pediatrik di RSUD Prof. Dr. Margono Soekarjo Purwokerto. Peneliti memilih tempat di rumah sakit tersebut karena merupakan rumah sakit pendidikan dan milik pemerintah daerah tingkat I di Kabupaten Banyumas. Selain itu, dari studi pendahuluan menunjukkan bahwa dari tahun ke tahun insidensi epilepsi pada kelompok usia pediatrik paling tinggi dibandingkan kelompok usia dewasa maupun geriatrik. Pada tahun 2010, dari total 111 kasus epilepsi menunjukkan kelompok usia pediatrik 55,86% (62 kasus), usia dewasa 41,44% (46 kasus), dan usia geriatrik 2,70% (3 kasus). Pada tahun 2011, dari total 107 kasus menunjukkan kelompok usia pediatrik 62,62% (67 kasus), usia dewasa 35,51% (38 kasus), dan usia geriatrik 1,87% (2 kasus). Pada tahun 2012, dari total 150 kasus menunjukkan kelompok usia pediatrik 59,33% (89 kasus), usia dewasa 37,33% (56 kasus), dan usia geriatrik 3,33% (5 kasus).
B. Perumusan Masalah
Rumusan masalah dalam penelitian ini adalah:
1. Bagaimanakah gambaran pola penggunaan obat anti epilepsi pada pasien pediatrik di Instalasi Rawat Inap RSUD Prof. Dr. Margono Soekarjo Purwokerto selama tahun 2012?
2. Berapakah jumlah dan persentase kasus epilepsi pediatrik di Instalasi Rawat Inap RSUD Prof. Dr. Margono Soekarjo Purwokerto selama tahun 2012 yang mengalami DRPs (Drug Related Problems) potensial dari penggunaan obat anti epilepsi?
5
C. Tujuan Penelitian
Tujuan dari penelitian ini yaitu untuk mengetahui:
1. Gambaran pola penggunaan obat anti epilepsi pada pasien pediatrik di Instalasi Rawat Inap RSUD Prof. Dr. Margono Soekarjo Purwokerto selama tahun 2012.
2. Jumlah dan persentase kasus epilepsi pediatrik di Instalasi Rawat Inap RSUD Prof. Dr. Margono Soekarjo Purwokerto selama tahun 2012 yang mengalami DRPs (Drug Related Problems) potensial dari penggunaan obat anti epilepsi.
D. Manfaat Penelitian 1. Bagi rumah sakit
a. Menambah referensi penelitian di RSUD Prof. Dr. Margono Soekarjo Purwokerto.
b. Sebagai bahan informasi, masukan, dan pertimbangan kepada rumah sakit mengenai DRPs potensial penggunaan obat anti epilepsi pada pasien pediatrik. Dari informasi tersebut, diharapkan tim pelayanan kesehatan baik dokter, apoteker, perawat, dan lain-lain dapat bersama-sama untuk mencegah dan mengatasi DRPs potensial yang teridentifikasi di kemudian hari. Sehingga, diharapkan pasien epilepsi pediatrik akan mendapatkan pengobatan yang lebih baik dan memperoleh outcome yang lebih optimal.
2. Bagi Peneliti dan Penelitian
a. Menambah referensi penelitian.
b. Diharapkan dapat memicu peneliti selanjutnya untuk melakukan penelitian lebih lanjut pada DRPs yang lain.
6
E. Tinjauan Pustaka 1. Pediatrik
a. Definisi dan klasifikasi pediatrik
Pediatrik bukan merupakan miniatur dari orang dewasa. Hal ini karena pada pediatrik masih terjadi pertumbuhan dan perkembangan dalam profil farmakologinya yang berbeda dengan populasi dewasa (US. Department of Health and Human Service, 1998).
Populasi pediatrik dapat diklasifikasikan menjadi 4 kelompok berdasarkan usia seperti pada tabel berikut ini:
Tabel I. Klasifikasi Pediatrik Berdasarkan Kelompok Usia
Kelompok Usia
Neonatus sejak lahir- 1 bulan
Infant 1 bulan - < 12 bulan
Anak-anak 1 tahun - 12 tahun
Remaja 13 tahun - 18 tahun
(US. Department of Health and Human Service, 1998) Pada pasien epilepsi, menurut Aicardi (1994) terdapat penggolongan kelompok usia yang masing-masing mempunyai korelasi dengan sindrom epilepsi. Penggolongan tersebut antara lain:
1.) Kelompok neonatus –3 bulan 2.) Kelompok usia 4 bulan – 4tahun 3.) Kelompok usia 5 - 9 tahun 4.) Kelompok usia lebih dari 9 tahun
b. Profil farmakologi/ farmakokinetik pada pediatrik
Perubahan dalam populasi pediatrik yang masih dalam proses pertumbuhan dan perkembangan menjadi faktor yang mempengaruhi ADME (Absorpsi,
7
Distribusi, Metabolisme, dan Ekskresi) dan menyebabkan perubahan dalam tindakan farmakokinetik dan/ atau parameter farmakokinetikanya (US. Department of Health and Human Service, 1998).
Secara umum, informasi farmakokinetik diperlukan untuk memilih dosis yang tepat pada populasi anak-anak, mengingat kesimpulan bahwa perjalanan penyakit pada populasi orang dewasa dan anak-anak cukup mirip untuk memungkinkan ekstrapolasi data dewasa untuk anak-anak dan dosis/ hubungan respon juga mirip (US. Department of Health and Human Service, 1998).
Perubahan profil farmakokinetika pediatrik pada proses ADME antara lain sebagai berikut:
1.) Absorpsi
Perubahan perkembangan pada populasi anak dapat mempengaruhi absorpsi termasuk efek pada tingkat keasaman lambung, pengosongan lambung dan usus, luas permukaan dari situs penyerapan, sistem enzim pencernaan untuk obat yang secara aktif diangkut di mukosa gastrointestinal, permeabilitas pencernaan, dan fungsi empedu. Demikian pula perubahan perkembangan di kulit, otot lemak, dan termasuk perubahan dalam kandungan air serta tingkat vaskularisasi, dapat mempengaruhi pola absorpsi obat yang diberikan melalui intramuskular, subkutan, atau perkutan (Yaffe, 1992).
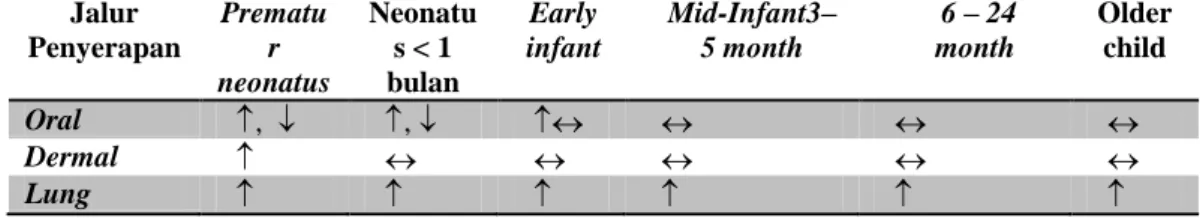
Absorpsi pada gastrointestinal, dapat digambarkan melalui tabel berikut ini: Tabel II. Absorpsi Gastrointestinal pada Pediatrik Dibandingkan Dewasa Jalur Penyerapan Prematu r neonatus Neonatu s < 1 bulan Early infant Mid-Infant3– 5 month 6 – 24 month Older child Oral , , Dermal Lung
8
(Holbein, 2003) 2.) Distribusi
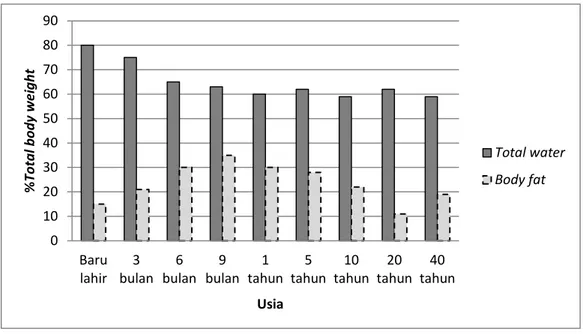
Distribusi obat dapat dipengaruhi oleh perubahan komposisi tubuh, seperti perubahan total air dan jaringan adiposa/ lemak, yang belum tentu sebanding dengan perubahan total berat badan. Perubahan dalam ikatan protein plasma juga dapat mempengaruhi distribusi (Gilman, 1990).
Gambar 1. Perbedaan Komposisi Total Air dan Lemak pada Berbagai Usia
(Kearn, 2003) 3.) Metabolisme
Metabolisme obat biasanya terjadi dalam hati, tetapi juga dapat terjadi dalam ginjal, paru-paru, dan kulit. Perubahan dalam kapasitas metabolisme dapat mempengaruhi penyerapan dan eliminasi, tergantung pada sejauh mana proses metabolisme usus dan hati yang terlibat. Meskipun perubahan perkembangan diakui, informasi tentang metabolisme obat tertentu pada bayi baru lahir, bayi, dan anak-anak sangat terbatas. Secara umum, dapat diasumsikan bahwa anak-anak
0 10 20 30 40 50 60 70 80 90 Baru lahir 3 bulan 6 bulan 9 bulan 1 tahun 5 tahun 10 tahun 20 tahun 40 tahun % Tot al bo dy we igh t Usia Total water Body fat
9
akan membentuk metabolit yang sama seperti orang dewasa melalui jalur seperti oksidasi, reduksi, hidrolisis, dan konjugasi, namun tingkat pembentukan metabolit bisa berbeda (US. Department of Health and Human Service, 1998).
Tabel III. Perbedaam Farmakokinetik Metabolisme Fase I Enzim Pemetabolisme Perkembangan Ulasan
Enzim Pengoksidasi Sangat berkurang saat lahir Memperpanjang eliminasi beberapa obat, seperti fenitoin, diazepam Hepatic monooxygenase
system
Melebihi kapasitas dewasa oleh usia 6 bulan
Alkohol dehidrogenase Mendekati kapasitas mirip dewasa setelah usia 5 tahun
Hadir pada 2 bulan, namun <3-4 % kapasitas dewasa
Demetilasi Tidak terlihat sampai 14-15 bulan
Hidrolisis Muncul pertama pada usia beberapa bulan
(Manuel dan Kerner, 2003) Tabel IV. Perkembangan Farmakologi Metabolisme Fase 1
Metaboli sme Fase 1 Premature neonates Neonatal < 1 month Early infant Mid-Infant 3–5 month Late infant-toddler 6 – 24 month Older child CYP1A2 Scale BW3/4 Scale BW3/4 CYP2E1 Scale BW3/4 Scale BW3/4 CYP A Scale BW3/4 Scale BW3/4 CYP3A7 Other CYPs Scale BW3/4 Scale BW3/4
ADH Scale BW3/4 Scale BW3/4
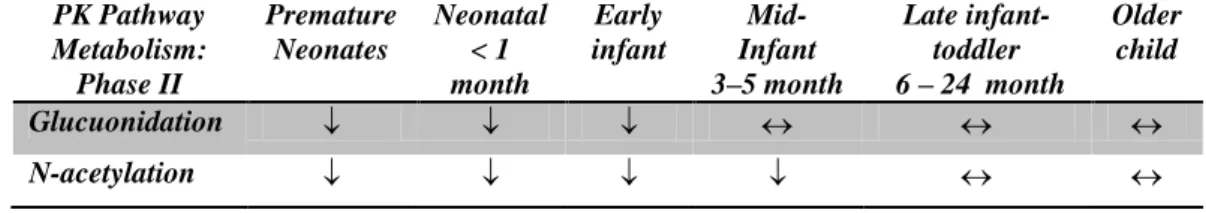
(Holbein, 2003) Tabel V. Perkembangan Farmakologi Metabolisme Fase 2
(Holbein, 2003) PK Pathway Metabolism: Phase II Premature Neonates Neonatal < 1 month Early infant Mid-Infant 3–5 month Late infant-toddler 6 – 24 month Older child Glucuonidation N-acetylation
10
4.) Ekskresi
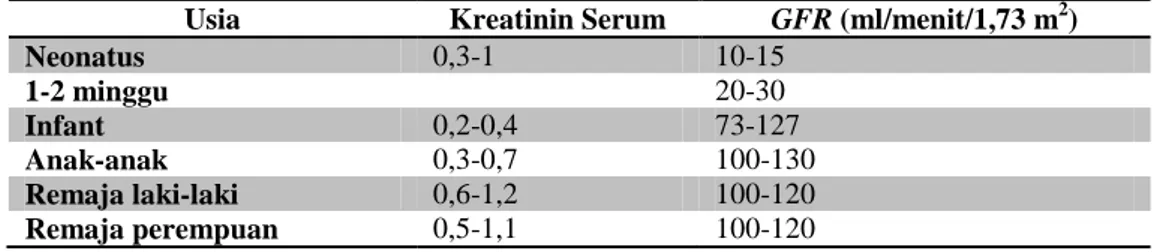
Jalur ekskretoris dapat mempengaruhi ekskresi obat misalnya lewat ginjal, rute empedu, dan paru. Ekskresi obat oleh ginjal dikontrol oleh filtrasi glomerulus, sekresi tubular, dan reabsorpsi tubular. Usia dapat mempengaruhi eksposur sistemik untuk obat di mana ekskresi ginjal adalah jalur eliminasi yang dominan. Hal ini dapat dilihat dari tabel berikut ini:
Tabel VI. Perbedaan Farmakokinetik: Eliminasi – Filtrasi Glomerulus Usia Kreatinin Serum GFR (ml/menit/1,73 m2)
Neonatus 0,3-1 10-15 1-2 minggu 20-30 Infant 0,2-0,4 73-127 Anak-anak 0,3-0,7 100-130 Remaja laki-laki 0,6-1,2 100-120 Remaja perempuan 0,5-1,1 100-120 (Murphy, 2005) 2. Epilepsi a. Definisi
Epilepsi didefinisikan sebagai suatu kondisi neurologis yang ditandai oleh adanya kejadian kejang berulang (kambuhan) yang bersifat spontan disebabkan oleh pelepasan sinkron berulang, abnormal, dan berlebihan dari neuron otak (Ikawati, 2011). Serangan atau bangkitan epilepsi yang dikenal dengan nama epileptic seizure adalah manifestasi klinis yang serupa dan berulang secara paroksismal, yang disebabkan oleh hiperaktivitas listrik sekelompok sel syaraf di otak yang spontan dan bukan disebabkan oleh suatu penyakit otak akut (unprovoked) (Shorvon, 2000).
Manifestasi serangan atau bangkitan epilepsi secara klinis dapat dicirikan sebagai berikut yaitu gejala yang timbulnya mendadak, hilang spontan, dan
11
cenderung untuk berulang. Sedangkan gejala dan tanda-tanda klinis tersebut sangat bervariasi dapat berupa gangguan tingkat penurunan kesadaran, gangguan sensorik (subjektif), gangguan motorik atau kejang (objektif), gangguan otonom, dan perubahan tingkah laku (psikologis). Semuanya itu tergantung dari letak fokus epileptogenesis atau sarang epileptogen dan penjalarannya sehingga dikenalah bermacam jenis epilepsi (Shorvon, 2000).
b. Epidemiologi
Epilepsi merupakan salah satu gangguan neurologis yang umum terjadi di seluruh dunia (WHO, 2001). Insiden epilepsi di dunia masih tinggi yaitu berkisar antara 33-198 per 100.000 penduduk tiap tahunnya (WHO, 2006). Insiden epilepsi di negara maju ditemukan sekitar 50/100.000 penduduk, sementara di negara berkembang mencapai 100/100.000 penduduk (WHO, 2001). Di Indonesia sendiri, prevalensi penderita epilepsi cukup tinggi yaitu berkisar antara 0,5%- 2%. Jadi, apabila penduduk Indonesia berjumlah sekitar 200 juta jiwa, maka kemungkinan penderita epilepsi sebanyak 1-4 juta jiwa. Sedangkan, insidensi epilepsi di Indonesia berkisar antara 11-34 orang/ 100.000 penduduk (Anonim, 2006).
Epilepsi dapat terjadi pada pria maupun wanita dan pada semua umur. Sebagian besar kasus epilepsi dimulai pada masa anak-anak (Purba, 2008). Insiden tertinggi terjadi pada umur 20 tahun pertama, menurun sampai umur 50 tahun, dan setelah itu meningkat lagi (Ikawati, 2011). Kajian Pinzon (2006) terhadap penelitian terdahulu menunjukkan insidensi epilepsi pada anak-anak adalah tinggi dan memang merupakan penyakit neurologis utama pada kelompok
12
usia tersebut, bahkan dari tahun ke tahun ditemukan bahwa prevalensi epilepsi pada anak-anak cenderung meningkat.
c. Etiologi
Dilihat dari penyebabnya, sekitar 70% kasus epilepsi yang tidak diketahui sebabnya (epilepsi idiopatik) dan 30% yang diketahui sebabnya (epilepsi simptomatik) (Perdossi, 2003). Epilepsi dapat disebabkan oleh abnormalitas aktivitas syaraf akibat proses patologis yang mempengaruhi otak, gangguan biokimia atau metabolik, dan lesi mikroskopik di otak akibat trauma pada saat lahir, atau cedera lain (Ikawati, 2011).
Pada bayi, penyebab paling sering yaitu asfiksi atau hipoksia waktu lahir, gangguan metabolik, trauma intrakranial waktu lahir, malformasi kongenital otak, atau infeksi. Penyebab epilepsi pada usia 5-6 tahun umumnya karena febril/ demam tinggi. Sedangkan pada anak-anak dan usia remaja kebanyakan berupa epilepsi idiopatik, yang tidak diketahui penyebabnya (Ikawati, 2011). Bila salah satu orang tua epilepsi (epilepsi idiopatik) maka kemungkinan 4% anaknya epilepsi, sedangkan bila kedua orang tuanya epilepsi maka kemungkinan anaknya epilepsi menjadi 20% - 30% (Gram dan Dam, 1995).
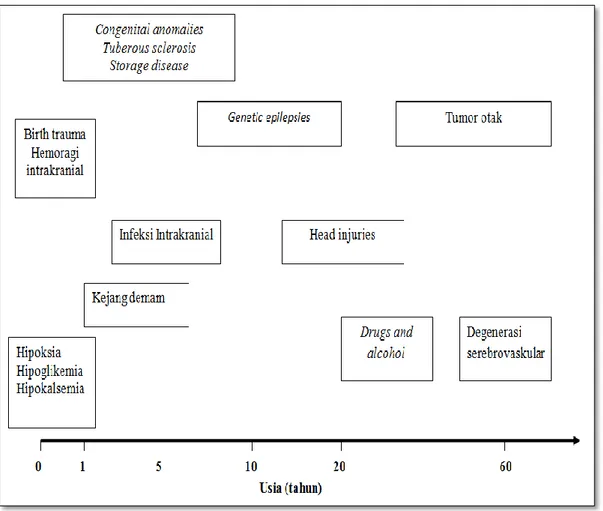
Dan untuk usia dewasa, penyebab epilepsi lebih variatif antara lain idiopatik, karena birth trauma, cedera kepala, tumor otak (usia 30-50 tahun), dan faktor risiko penyakit serebro vaskuler (> 50 tahun) (Ikawati, 2011).
13
Gambar 2. Penyebab Epilepsi yang Dikelompokan Berdasarkan Usia
( Brodie dkk, 2005) Menurut Harsono (1999) dari penyebabnya epilepsi ada 2 golongan yaitu:
1.) Epilepsi primer (idiopatik)
Epilepsi primer hingga kini tidak ditemukan penyebabnya. Pada epilepsi primer tidak ditemukan adanya kelainan anatomik seperti trauma maupun neoplasma yang menimbulkan kejang. Ada dugaan bahwa terjadi kelainan pada gangguan keseimbangan zat kimiawi dalam sel syaraf di area jaringan otak yang abnormal. Kejang yang terjadi dapat ditimbulkan karena abnormalitas susunan syaraf pusat.
14
2.) Epilepsi sekunder
Epilepsi sekunder berarti bahwa gejala yang timbul ialah sekunder atau akibat dari adanya kelainan pada jaringan otak. Jadi pada epilepsi sekunder penyebabnya diketahui. Kelainan jaringan otak dapat dikarenakan bawaan sejak lahir atau adanya jaringan parut sebagai akibat kerusakan otak pada waktu lahir atau pada masa perkembangan anak. Gangguan ini bersifat reversible, misalnya tumor, trauma, luka kepala, meningitis, dan lainnya. Obat antiepilepsi diberikan hingga penyakit primer dapat disembuhkan. Penyebab spesifik dari epilepsi sebagai berikut:
a.) Kelainan yang terjadi selama perkembangan janin, seperti ibu pada saat hamil menelan obat-obat tertentu yang dapat merusak otak janin, minum alkohol, mengalami infeksi, atau mengalami cedera.
b.) Kelainan yang terjadi pada saat kelahiran, seperti hipoksia atau kerusakan karena tindakan.
c.) Kecenderungan timbulnya epilepsi yang diturunkan.
d.) Penyakit keturunan seperti Fenil Keto Uria (FKU), sklerosis tube rose, dan neurofibromatosis dapat menyebabkan kejang yang berulang.
e.) Cedera kepala yang dapat menyebabkan kerusakan pada otak. f.) Radang atau infeksi pada otak dan selaput otak.
g.) Penyumbatan pembuluh darah otak atau kelainan pembuluh darah otak.
15
d. Patofisiologi
Dalam keadaan normal, lalu-lintas impuls antar neuron berlangsung dengan baik dan lancar. Apabila mekanisme yang mengatur lalu-lintas antar neuron menjadi kacau dikarenakan breaking system pada otak terganggu maka neuron-neuron akan bereaksi secara abnormal. Neurotransmiter yang berperan dalam mekanisme pengaturan ini adalah glutamat, yang merupakan brain’s excitatory neurotransmitter dan GABA (Gamma Amino Butyric Acid), yang bersifat sebagai brain’s inhibitory neurotransmitter (Cotman, 1995).
Golongan neurotransmiter lain yang bersifat eksitatorik adalah aspartat dan asetil kolin, sedangkan yang bersifat inhibitorik lainnya adalah noradrenalin, dopamine, serotonin (5-HT), dan peptida. Neurotransmiter ini hubungannya dengan epilepsi belum jelas dan masih perlu penelitian lebih lanjut (Cotman, 1995).
Kejang adalah manifestasi paroksismal dari sifat listrik di bagian korteks otak. Kejang terjadi saat adanya ketidakseimbangan antara kekuatan eksikatori/ pemicuan dan inhibisi/ penghambatan dalam jaringan neuron kortikal (Ikawati, 2011). Menurut Cotman (1995), ketidakseimbangan antara eksikatori dan inhibitori tersebut terjadi secara tiba-tiba pada keadaan berikut ini:
1.) Keadaan dimana fungsi neuron penghambat (inhibitorik) kerjanya kurang optimal sehingga terjadi pelepasan impuls epileptik secara berlebihan, disebabkan konsentrasi GABA yang kurang. Pada penderita epilepsi ternyata memang mengandung konsentrasi GABA yang rendah di otaknya (lobus
16
oksipitalis). Hambatan oleh GABA ini dalam bentuk inhibisi potensial post sinaptik.
2.) Keadaan dimana fungsi neuron eksitatorik berlebihan sehingga terjadi pelepasan impuls epileptik yang berlebihan. Disini fungsi neuron penghambat normal tetapi sistem pencetus impuls (eksitatorik) yang terlalu kuat. Keadaan ini ditimbulkan oleh meningkatnya konsentrasi glutamat di otak. Pada penderita epilepsi didapatkan peningkatan kadar glutamat pada berbagai tempat di otak.
e. Diagnosa
Evaluasi penderita dengan gejala yang bersifat paroksismal, terutama dengan faktor penyebab yang tidak diketahui, memerlukan pengetahuan dan keterampilan khusus untuk dapat menggali dan menemukan data yang relevan. Dalam melakukan pemeriksaan, pemeriksa dituntut supaya mampu melakukan pemeriksaan anamnesis yang cermat dan tepat terhadap penderita (wawancara riwayat kejang pasien, termasuk apa yang terjadi sebelum, selama, dan setelah serangan kejang), serta melakukan pemeriksaan klinis dan neurologis secara sistematik. Apabila hasil diagnosa mengarah ke epilepsi maka sudah sepantasnya direncanakan pemeriksaan spesifik yang mendukung diagnosa epilepsi (Harsono, 2001). Pemeriksaan tersebut antara lain Electroencephalography (EEG), Magnetic Resonance Imaging (MRI), Computed Tomography (CT) Scanning (Ikawati, 2011). Penegakan diagnosa harus dilaksanakan secara runut dan terarah.
Diagnosa merupakan kesimpulan dari anamnesis dan pemeriksaan fisik yang telah dikerjakan. Apabila telah diyakini bahwa kasus yang dihadapi adalah kasus
17
epilepsi maka seyogyanya diagnosanya tidak terhenti pada epilepsi saja. Identifikasi jenis serangan maupun jenis epilepsi harus memperjelas diagnosa. Hal ini sangat diperlukan karena berkaitan erat dengan rencana pemberian OAE. Sementara itu, pada kasus tertentu diperlukan pemeriksaan lebih lanjut untuk mencari faktor penyebabnya (Harsono, 2001).
Dalam situasi yang meragukan, maka dapat terjadi dua macam kekeliruan. Pertama, kasus bukan epilepsi dengan gejala yang sangat mirip epilepsi didiagnosa sebagai epilepsi. Kedua, kasus epilepsi yang gejalanya sangat samar atau tidak dikenal sebagai gejala epilepsi dianggap kasus bukan epilepsi. Kedua jenis kekeliruan tadi akan membawa akibat yang sangat merugikan kepada penderita, karena diagnosa tidak berubah dan terapinya tetap berdasarkan diagnosa yang keliru. Situasi yang merugikan akan mendorong pemikiran ke arah diagnosa banding. Konsekuensi diagnosa banding adalah pemikiran dan upaya untuk membuktikan berbagai kemungkinan yang ada. Secara teori, akan terjadi sederetan pemeriksaan tambahan yang biayanya cukup mahal. Sebaliknya, apabila tidak dilakukan pemeriksaan penunjang maka pihak pemeriksa tetap dalam keadaan ragu-ragu (Harsono, 2001).
Diagnosa epilepsi sebaiknya sampai dengan jenis epilepsi, gejala-gejala, dan faktor pencetus serangan. Hal ini sangat erat kaitannya dengan program terapi dan pemberian OAE. Disamping itu, apabila memungkinkan diagnosa etiologi ditegakkan pula, dengan demikian program terapi dan pemberian OAE dapat dibuat secara menyeluruh (Harsono, 2001).
18
f. Klasifikasi Kejang dan Tipe Epilepsi
Berdasarkan tanda klinik dan data EEG (Electroencephalography), kejang dibagi menjadi 4 yaitu:
1.) Kejang umum (generalized seizure), yaitu kejang yang terjadi jika aktivasi terjadi pada kedua hemisfer otak secara bersama-sama.
Tabel VII. Klasifikasi Kejang Umum
Kejang umum (generalized seizure) yang terdiri dari :
Keterangan
a.) Tonic-clonic convulsion (grand mal)
Bentuk kejang yang paling banyak terjadi.
Pasien bisa tiba-tiba kehilangan kesadaran, diikuti dengan kejang yang disebut fase tonik selama 30-60 detik, kemudian kejang klonik selama 30-60 detik. Bisa terjadi sianosis, inkontinensi urin, atau menggigit lidah.
Terjadi beberapa menit, kemudian diikuti lemah, kebingungan, sakit kepala atau tertidur.
Pasca kejang pasien mendapatkan kembali kesadaran, mungkin merasa sangat lelah dengan sakit kepala dan kebingungan. Pasien tidak memiliki memori tentang apa yang terjadi, dan mungkin menemukan dirinya di lantai dalam posisi yang aneh. Seringkali jatuh ke dalam tidur nyenyak.
b.) Abscense attacks/ petit mal
Jenis yang jarang.
Umumnya hanya terjadi pada masa anak-anak atau awal remaja.
Onset mendadak, biasanya tidak ada atau hanya minimal manifestasi motorik.
Penderita tiba-tiba melotot dengan pandangan kosong, atau matanya berkedip-kedip, dengan kepala terkulai. Tidak responsif bila diajak bicara.
Kejadiannya hanya beberapa detik, dapat terjadi beberapa kali sehari, dan bahkan sering tidak disadari oleh penderita sendiri.
c.) Myoclonic seizure
Biasanya terjadi pada pagi hari setelah bangun tidur. Terdiri dari sentakan tiba-tiba seperti terkena sengatan listrik, umumnya terjadi pada dua sisi tubuh.
Pasien mungkin secara tidak sadar akan menjatuhkan atau membuang benda yang dipegangnya.
Jenis yang sama (tetapi non-epileptik) bisa terjadi pada orang normal.
19
Tabel VII. Lanjutan...
Kejang umum (generalized seizure) yang terdiri dari :
Keterangan d.) Atonic seizure Jarang terjadi.
Bisa mengalami kehilangan kekuatan otot, terutama lengan dan kaki, sehingga bisa jatuh.
Kejang ini sangat singkat, hanya beberapa detik, tetapi mungkin terjadi beberapa kali sehari.
Kadang-kadang pasien memiliki epilepsi tambahan seperti absence atau myoclonic seizure.
e.) Tonic seizure
Kekuatan otot meningkat sehingga tubuh, lengan, dan kaki pasien memegang/ mengencang secara tiba-tiba. Sering terjadi penyimpangan pada mata dan kepala ke arah satu sisi, kadang-kadang rotasi dari seluruh tubuh. Sering terjadi saat pasien tidur dan melibatkan seluruh bagian otak sehingga mempengaruhi seluruh tubuh. Ada kehilangan kesadaran secara immediate.
Jika pasien berdiri saat kejang ini terjadi, pasien akan jatuh.
f.) Clonic seizure
Jarang terjadi.
Terdiri dari gerakan sentakan ritmik dari tangan dan kaki, terkadang terjadi kedua sisi tubuh pasien.
g.) Infantile spasms/ West
syndrome
Terjadi pada usia antara 3 sampai 12 bulan dan umumnya berhenti pada usia 2 sampai 4 tahun.
Sentakan tiba-tiba yang diikuti dengan penegangan.
Seringkali lengan tangan terentangkan dengan cepat, lutut tertarik ke atas dan tubuh membungkuk ke depan (jack knife seizures).
Sering terjadi setelah bangun tidur dan jarang terjadi dalam kondisi tidur.
( Ikawati, 2011 dan WHO, 2002)
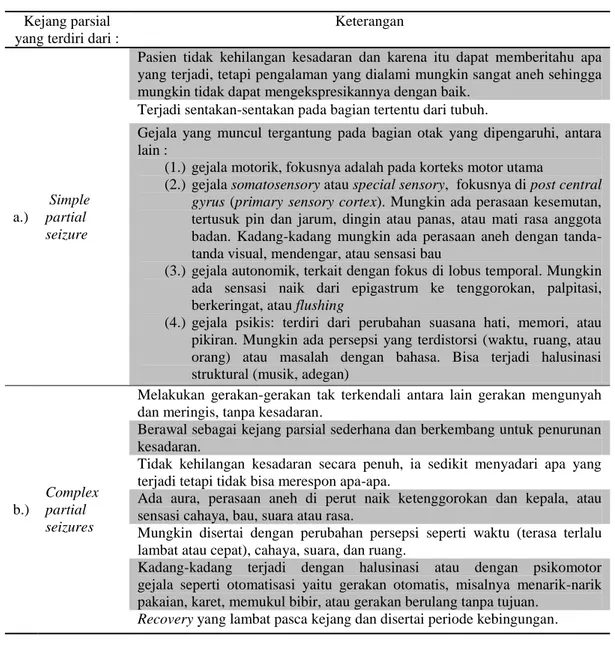
2.) kejang parsial/ fokal yaitu kejang yang terjadi jika aktivasi dimulai dari daerah tertentu dari otak.
20
Tabel VIII. Klasifikasi Kejang Parsial
Kejang parsial yang terdiri dari :
Keterangan
a.)
Simple partial seizure
Pasien tidak kehilangan kesadaran dan karena itu dapat memberitahu apa yang terjadi, tetapi pengalaman yang dialami mungkin sangat aneh sehingga mungkin tidak dapat mengekspresikannya dengan baik.
Terjadi sentakan-sentakan pada bagian tertentu dari tubuh.
Gejala yang muncul tergantung pada bagian otak yang dipengaruhi, antara lain :
(1.) gejala motorik, fokusnya adalah pada korteks motor utama
(2.) gejala somatosensory atau special sensory, fokusnya di post central gyrus (primary sensory cortex). Mungkin ada perasaan kesemutan, tertusuk pin dan jarum, dingin atau panas, atau mati rasa anggota badan. Kadang-kadang mungkin ada perasaan aneh dengan tanda-tanda visual, mendengar, atau sensasi bau
(3.) gejala autonomik, terkait dengan fokus di lobus temporal. Mungkin ada sensasi naik dari epigastrum ke tenggorokan, palpitasi, berkeringat, atau flushing
(4.) gejala psikis: terdiri dari perubahan suasana hati, memori, atau pikiran. Mungkin ada persepsi yang terdistorsi (waktu, ruang, atau orang) atau masalah dengan bahasa. Bisa terjadi halusinasi struktural (musik, adegan)
b.)
Complex partial seizures
Melakukan gerakan-gerakan tak terkendali antara lain gerakan mengunyah dan meringis, tanpa kesadaran.
Berawal sebagai kejang parsial sederhana dan berkembang untuk penurunan kesadaran.
Tidak kehilangan kesadaran secara penuh, ia sedikit menyadari apa yang terjadi tetapi tidak bisa merespon apa-apa.
Ada aura, perasaan aneh di perut naik ketenggorokan dan kepala, atau sensasi cahaya, bau, suara atau rasa.
Mungkin disertai dengan perubahan persepsi seperti waktu (terasa terlalu lambat atau cepat), cahaya, suara, dan ruang.
Kadang-kadang terjadi dengan halusinasi atau dengan psikomotor gejala seperti otomatisasi yaitu gerakan otomatis, misalnya menarik-narik pakaian, karet, memukul bibir, atau gerakan berulang tanpa tujuan.
Recovery yang lambat pasca kejang dan disertai periode kebingungan.
( Ikawati, 2011 dan WHO, 2002) 3.) Unclassified seizures yaitu semua jenis kejang yang tidak dapat diklasifikasikan karena ketidaklengkapan data atau tidak dapat dimasukan dalam kategori klasifikasi yang tersebut di atas (Ikawati, 2011).
4.) Status epileptikus, yaitu kejang yang terjadi terus menerus selama 5 menit atau lebih atau kejadian kejang 2 kali atau lebih tanpa pemulihan kesadaran di antara dua kejang tersebut. Status epileptikus merupakan
21
kondisi darurat yang memerlukan pengobatan secara tepat untuk meminimalkan kerusakan neurologik permanen maupun kematian (Ikawati, 2011). Status ini mungkin bisa terjadi sebagai epilepsi pertama bagi pasien, atau dapat dipicu oleh penghentian antikonvulsan secara tiba-tiba (WHO, 2002).
g. Terapi Epilepsi
Farmakoterapi epilepsi sangat individual dan membutuhkan titrasi dosis untuk mengoptimalilasi terapi obat antiepilepsi (maksimal dalam mengontrol kejang dengan efek samping yang minimal) (Ikawati, 2011).
1.) Tujuan terapi
Tujuan terapi epilepsi adalah untuk mengontrol atau mengurangi frekuensi kejang dan memastikan kepatuhan pasien terhadap pengobatan, dan memungkinkan pasien dapat hidup dengan normal. Khusus untuk status epileptikus, terapi sangat penting untuk menghindarkan pasien dari kegawatan akibat serangan kejang yang berlangsung lama (Ikawati, 2011).
Dari kelompok pasien yang menjalani terapi ada yang dapat terbebas dari minum obat 2-4 tahun secara terus menerus, namun ada juga yang sembuh secara alamiah setelah mencapai usia tertentu dan ada pula yang harus minum OAE seumur hidup. Beberapa pasien mungkin secara genetik refrakter terhadap terapi OAE. Pasien epilepsi refrakter yaitu tidak mampu dikendalikan bangkitan dengan jenis OAE apapun, bahkan dengan dosis maksimum (Wells, 2005).
22
2.) Sasaran terapi
Sasaran terapi epilepsi adalah keseimbangan neurotransmiter GABA di otak (Ikawati, 2011).
3.) Strategi terapi
Strategi terapi epilepsi adalah mencegah atau menurunkan lepasnya muatan listrik syaraf yang berlebihan melalui perubahan pada kanal ion atau mengatur ketersediaan neurotransmitter, dan atau mengurangi penyebaran pacuan dari fokus serangan dan mencegah cetusan serta putusnya fungsi agregasi normal neuron (Ikawati,2011).
4.) Tata laksana terapi a.) Terapi farmakologi
Terapi farmakologi pada epilepsi merupakan terapi menggunakan OAE (Obat Anti Epilepsi).
b.) Terapi non-farmakologi
Selain dengan terapi menggunakan obat, dapat pula dilakukan terapi non-farmakologi. Terapi non-farmakologi untuk epilepsi meliputi:
(1.)Pembedahan
Merupakan opsi pada pasien yang tetap mengalami kejang meskipun sudah mendapat lebih dari 3 agen antikonvulsan, adanya abnormalitas fokal, lesi epileptik yang menjadi pusat abnormalitas epilepsi (Ikawati, 2011).
23
(2.)Diet Ketogenik
Diet ketogenik adalah diet tinggi lemak, cukup protein, dan rendah karbohidrat, yang akan menyediakan cukup protein untuk pertumbuhan, terapi kurang karbohidrat untuk kebutuhan metabolisme tubuh. Dengan demikian tubuh akan menggunakan lemak sebagai sumber energi, yang pada gilirannya akan menghasilkan senyawa keton. Mekanisme diet ketogenik sebagai antiepilepsi masih belum diketahui secara pasti, namun senyawa keton ini diperkirakan berkontribusi terhadap pengontrolan kejang.
Adanya senyawa keton secara kronis akan memodifikasi siklus asam trikarbosilat untuk meningkatkan sintesis GABA di otak, mengurangi pembentukan reactive oxigene species (ROS), dan meningkatkan produksi energi dalam jaringan otak. Selain itu, beberapa aksi penghambatan syaraf lainnya adalah peningkatan asam lemak tak jenuh ganda yang selanjutnya akan menginduksi ekspresi neural protein uncoupling (UCPs), meng-upregulasi banyak gen yang terlibat dalam metabolisme energi dan biogenesis mitokondria. Efek-efek ini lebih lanjut akan membatasi pembentukan ROS dan meningkatkan produksi energi dan hiperpolarisasi syaraf. Berbagai efek ini secara bersama-sama diduga berkontribusi terhadap peningkatan ketahanan syaraf terhadap picuan kejang (Ikawati, 2011).
24
3. Obat Anti Epilepsi (OAE)
a. Kategori OAE
Obat-obat antiepilepsi dapat dibagi menjadi 2 kategori berdasarkan efeknya yaitu efek langsung pada membran yang eksitabel dan efek melalui perubahan neurotransmitter (Wibowo dan Gofir, 2006).
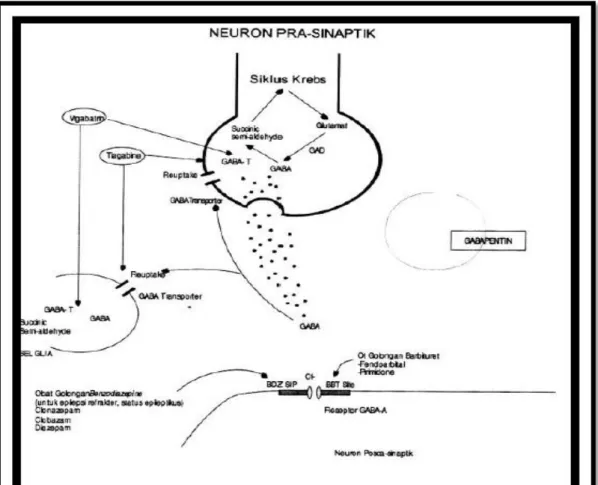
1.) Efek langsung pada membran yang eksitabel
Gambar 3. Mekanisme Inhibisi Obat Anti Epilepsi
(Wibowo dan Gofir, 2006) Perubahan pada permeabilitas membran merubah fase recovery serta mencegah aliran frekuensi tinggi dan neuron-neuron pada keadaan lepas muatan
25
listrik epilepsi. Efek ini karena adanya perubahan mekanisme pengaturan aliran ion Na+ dan ion Ca2+. Channel Na secara dinamis berada dalam tiga keadaan:
a.) Keadaan istirahat yaitu keadaan selama Na+ berjalan menuju ke sel melalui channel Na.
b.) Keadaan aktif yaitu keadaan dimana terjadi peningkatan Na+ yang masuk ke dalam sel.
c.) Keadaan inaktif yaitu keadaan dimana channel tidak memberikan jalan untuk Na+ masuk ke dalam sel.
Dalam keadaan istirahat, sel-sel neuron mempunyai keseimbangan antara ion ekstraseluler dan intraseluler, yakni ion Ca, Na, dan Cl lebih cenderung berada di luar sel sedangkan ion K cenderung berada di dalam sel. Adanya rangsang mekanik, kimiawi, dan listrik serta rangsangan lain akibat suatu penyakit membuat permeabilitas membran terhadap ion-ion tersebut meningkat. Ion Na, Ca, dan Cl masuk ke dalam sel secara berlebihan. Hal ini mencetuskan pelepasan muatan listrik yang berlebihan sehingga menyebabkan terjadinya epilepsi (Wibowo dan Gofir, 2006).
Obat-obat anti epilepsi dengan mekanisme ini, bekerja dengan memblokade channel Na sehingga menutup channel ini dan membuat channel Na dalam keadaan inaktif. Blokade channel Na pada akson pre-post sinaptik menyebabkan stabilisasi membran neuronal, menghambat dan mencegah potensial aksi post tetanik, membatasi perkembangan aktifitas serangan, dan mengurangi penyebaran serangan (Wibowo dan Gofir, 2006). Adapun OAE dengan mekanisme ini antara
26
lain fenitoin, karbamazepin, okskarbazepin, valproat, dan lamotigrin (Ikawati, 2011).
Efek perubahan mekanisme pengaturan aliran ion Ca2+ melalui mekanisme menghambat kanal ion Ca2+ tipe T. Arus Ca2+ kanal tipe T merupakan arus pacemaker dalam neuron talamus yang bertanggung jawab terjadinya letupan kortikal ritmik kejang. Obat anti epilepsi yang menurunkan nilai ambang arus ion Ca2+, contohnya yaitu etoksuksimid (Ikawati, 2011).
2.) Efek melalui perubahan neurotransmiter
Gambar 4. Mekanisme Eksitasi Obat Anti Epilepsi
27
Mekanisme obat jenis ini dapat dibagi menjadi dua bagian yaitu mekanisme dengan memblokade aksi glutamat (glutamate blockers) dan mekanisme dengan mendorong aksi inhibisi GABA (Gamma Amino ButyricAcid) pada membran post-sinaptik dan neuron (Wibowo dan Gofir, 2006).
a.) Blokade aksi glutamat (glutamate blockers)
Reseptor glutamat mengikat glutamat, suatu neurotransmitter eksitatorik asam amino yang penting dalam otak. Reseptor glutamat mempunyai 5 tempat ikatan yang potensial sehingga menyebabkan respon yang berbeda-beda tergantung tempat yang distimulasi atau dihambat. Tempat pengikatan tersebut diantaranya kainite site, Alpha-amino-3-hidroxy-5-methylisoxazole-4-propionic acid (AMPA) site, N-methyl-D-aspartate (NMDA) site, glisine site, dan metabotropic site yang mempunyai 7 subunit (Glu R 1-7). Adapun obat-obat anti epilepsi yang termasuk dalam mekanisme ini diantaranya ialah felbamat dan topiramat (Wibowo dan Gofir, 2006).
b.) Mendorong aksi inhibisi GABA pada membran post sinaptik dan neuron Reaksi kejang merupakan hasil ketidakseimbangan antara aktivitas eksitasidan inhibisi pada otak, dimana aktivitas eksitasinya lebih tinggi daripada inhibisi. Akson melepaskan neurotransmitter, melalui ruang sinaps yang berhubungan dengan dendrit-dendrit dan badan sel neuron lain. Neurotransmitter terbagi menjadi dua bagian yaitu eksitator dan inhibitor. Hasil pengaruh kedua neurotransmitter tersebut dapat bersifat eksitasi atau inhibisi. Jika yang terjadi lebih kuat eksitasi, maka neuron akan lebih mudah melepaskan muatan listrik dan
28
meneruskan impuls ke neuron-neuron lain. Sebaliknya jika inhibisi yang lebih kuat, maka neuron-neuron akan dihambat untuk tidak meneruskan impuls ke neuron lain. Proses inhibisi ini akan menghentikan serangan epilepsi (Wibowo dan Gofir, 2006).
Obat-obat yang bekerja dengan meningkatkan transmisi inhibitori GABAergik, antara lain:
(1.)agonis reseptor GABA, dengan mekanisme meningkatkan transmisi inhibitori dengan mengaktifkan kerja reseptor GABA. Contohnya benzodiazepin dan barbiturat.
(2.)inhibitor GABA transaminase, dengan mekanisme menghambat GABA transaminase sehingga konsentrasi GABA meningkat. Contohnya vigabatrin.
(3.)Inhibitor GABA transporter, dengan mekanisme menghambat GABA transporter sehingga memperlama aksi GABA. Contohnya tiagabin.
(4.)meningkatkan konsentrasi GABA, diperkirakan dengan menstimulasi pelepasan GABA dari non-vesicular pool pada cairan serebrospinal pasien. Contohnya gabapentin.
29
b. Prinsip Penggunaan OAE
Dalam pemberian OAE pada pasien epilepsi perlu memperhatikan prinsip-prinsip sebagai berikut:
Tabel IX. Prinsip Penggunaan OAE Prinsip Umum
1.) Terapi antiepilepsi dipilih yang sesuai dengan jenis epilepsi, adverse effect dari obat antiepilepsi yang spesifik, dan kondisi pasien
8.) Apabila gagal mencapai target terapi yang diharapkan, obat antiepilepsi dapat dihentikan secara perlahan dan diganti dengan obat lain. Penggunaan obat antiepilepsi secara politerapi sebaiknya dihindari
2.) Monoterapi lebih baik untuk mengurangi potensi adverse effect, meningkatkan kepatuhan pasien, tidak terbukti bahwa politerapi lebih baik dari monoterapi
9.) Jika memungkinkan dapat dilakukan monitoring kadar obat dalam darah sebagai dasar dilakukan penyesuaian dosis disertai dengan pengamatan terhadap kondisi klinis pasien
3.) Menghindari atau meminimalkan penggunaan antiepilepsi sedatif untuk mengurangi toleransi, efek pada intelegensia, memori, kemampuan motorik bisa menetap selama pengobatan
10.) Jika dosis obat yang dapat ditoleransi tidak dapat mengontrol kejang atau efek samping dialami oleh pasien, obat pertama dapat diganti (disubstitusi dengan obat lini pertama lainnya dari obat antiepilepsi)
4.) Penggunaan OAE tidak mempengaruhi status mental
11.) Interval waktu tertentu, perlu memonitoring kemungkinan timbul ketoksikan
5.) Jika memungkinkan, terapi diinisiasi dengan satu antiepilepsi nonsedatif, jika gagal dapat diberikan antiepilepsi sedatif atau dengan politerapi
12.) Terapi OAE dilanjutkan pada pasien bebas kejang hingga 1-2 tahun
6.) Pemberian obat antiepilepsi diinisiasi dengan dosis terkecil dan dapat ditingkatkan sesuai kondisi klinis pasien. Hal ini untuk meningkatkan kepatuhan pasien
13.) Jangan memutus OAE tanpa mengecek EEG pasien
7.) Variasi individual pasien terhadap respon obat antiepilepsi memerlukan pemantauan ketat dan penyesuaian dosis
14.) Penghentian OAE dilakukan dengan menurunkan dosis secara perlahan
30
c. Pedoman penggunaan OAE
Gambar 5. Bagan Pedoman Penggunaan OAE
(Wibowo dan Gofir, 2009)
Tidak efektif Evaluasi hasil
Ganti dengan obat first line lainnya dari group yang berbeda
Tidak efektif Evaluasi hasil
Naikan dosis perlahan sampai serangan terkontrol atau sampai dosis maksimal yang dapat ditoleransi
atau sampai efek samping muncul Pengaturan dosis sesuai karakter individu Pilih obat monoterapi sesuai dengan jenis serangan
Tentukan kapan memulai pengobatan
Evaluasi hasil
Kurang baik Baik
Politerapi dengan kombinasi 2 macam obat
lini pertama Evaluasi diagnosis, ketaatan pasien, tipe serangan, komplikasi,
penyakit lain
Ganti 1 obat lini pertama dengan lini kedua tidak efektif
Epilepsi refrakter, hentikan obat lini ke-2 dan
coba berbagai macam OAE, pembedahan
Tidak efektif
Pertimbangan untuk menarik obat lini 1
sehingga menjadi monoterapi , dengan obat
lini ke-2 efektif Lanjutkan
31
d. Aspek-aspek yang harus diperhitungkan dalam memilih OAE, antara lain: 1.) Efikasi yaitu seberapa baik obat dalam menghentikan bangkitan kejang
pada pasien.
2.) Keamanan yaitu ada tidaknya risiko serius untuk reaksi idiosinkrasi dan sifat teratogenik.
3.) Adverse effects yaitu efek samping yang dapat terjadi.
4.) Kemudahan administrasi, meliputi: frekuensi dosis, inisiasi pengobatan dengan dosis biasa atau titrasi lambat, serta ada tidaknya sediaan parenteral.
5.) Profil farmakokinetika, seperti dimetabolisme oleh hati atau tidak, diekskresikan oleh ginjal atau tidak, dan terikat dengan protein atau tidak, serta penyerapan dipengaruhi oleh makanan/ obat-obatan atau tidak. 6.) Interaksi obat, hal ini dapat dikaitkan dengan banyak OAE yang
menginduksi interaksi obat yang merangsang atau menghambat enzim sitokrom P450.
7.) Biaya, hal ini menjadi masalah tertentu terutama pada pasien miskin dan lansia.
( Venkataraman dan Narayanan, 2005) e. Pemilihan OAE pada pediatrik
Pemberian/ administrasi obat pada pediatrik perlu mendapat perhatian. Pemilihan OAE untuk epilepsi pada pediatrik bukanlah tugas yang sederhana. Banyak variabel yang harus dipertimbangkan antara lain AED-specific variables (sindrom epilepsi spesifik, efikasi/ efektivitas, efek samping, farmakokinetik,
32
formulasi, dan sebagainya), patient specific variables (latar belakang genetik, jenis kelamin, usia, komorbiditas, dan status sosial ekonomi), dan nation specific variables (ketersediaan dan biaya OAE) (Glauser dkk, 2006).
Tabel X. Pemilihan OAE Tiap Jenis Seizure pada Pediatrik Tipe seizure First-line drugs Second-line
drugs
Alternatif/ obat lain yang
dapat dipertimbangkan
Obat yang harus dihindari (mungkin memperburuk kejang) Generalised tonic–clonic Karbamazepina Lamotriginb Valproat Topiramata,b Klobazam Levetirasetam Okskarbazepina Asetazolamida Klonazepam Fenobarbitala Fenitoina Primidona,c Tiagabin Vigabatrin Absence Etoksuksimid Lamotriginb Valproat Klobazam Klonazepam Topiramata Karbamazepina Gabapentin Okskarbazepina Tiagabin Vigabatrin Myoclonic Valproat Topiramata Klobazam Klonazepam Lamotrigin Levetirasetam Pirasetam Karbamazepina Gabapentin Oksarbazepina Tiagabin Vigabatrin Tonic Lamotriginb Valproat Klobazam Klonazepam Levetirasetam Topiramata Asetazolamida Fenobarbitala Fenitoina Primidona,c Karbamazepina Okskarbazepina Atonic Lamotriginb Valproat Klobazam Klonazepam Levetirasetam Topiramata Asetazolamida Fenobarbitala Primidona,c Karbamazepina Okskarbazepina Fenitoina Infantile spasms Steroid a Vigabatrin b Klobazam Klonazepam Valproat Topiramata Nitrazepam Karbamazepina Okskarbazepina Focal with/without secondary generalisati on Karbamazepina Lamotriginb Okskarbazepinab Valproat Topiramata,b Klobazam Gabapentin Levetirasetam Fenitoina Tiagabin Asetazolamidac Klonazepam Fenobarbitala Primidona,c Keterangan :
a. Enzim hati menginduksi OAE.
b. Harus digunakan sebagai pilihan pertama dalam keadaan seperti diuraikan dalam NICE Technology Appraisal of Newer AEDs for Children.
c. Jarang dan perlu inisiasi, jika barbiturat yang akan digunakan maka fenobarbital yang lebih disukai.
33
Terkait dengan keamanan penggunaan obat anti epilepsi pada pediatrik, maka dikeluarkanlah lisensi untuk obat anti epilepsi seperti pada tabel berikut ini:
Tabel XI. Tabel Lisensi Penggunaan OAE pada Pediatrik
Nama Obat Usia di bawah ini bersifat unlicensed
Monoterapi Adjuctive treatment
Asetazolamida Unlicensed No age limit specified
Karbamazepin No age limit specified No age limit specified
Klobazam Unlicensed < 3 years but can be used in
children aged 6 months to 3 years in exceptional cases
Klonazepam No age limit specified No age limit specified
Etoksuksimid No age limit specified No age limit specified
Gabapentin Unlicensed < 6 years
Lamotrigin < 12 years < 2 years
Levetiracetam Unlicensed < 16 years
Okskarbazepin < 6 years < 6 years
Fenobarbital No age limit specified No age limit specified
Fenitoin No age limit specified No age limit specified
Pirasetam Unlicensed < 16 years
Primidon No age limit specified No age limit specified
Valproat No age limit specified No age limit specified
Tiagabin Unlicensed < 12 years
Topiramat < 6 years < 2 years
Vigabatrin No age limit specified No age limit specified
(NICE Guideline, 2004)
f. Dosis OAE
Pemberian obat antiepilepsi perlu dilakukan titrasi dosis yaitu diinisiasi dengan dosis terkecil dan dapat ditingkatkan sesuai kondisi klinis pasien (Ikawati, 2011). Dosis merupakan salah satu AED-specific variables yang akan mempengaruhi efikasi/ efektifitas dan efek samping (Glauser dkk, 2006).
34
Tabel XII. Regimen Pemberian OAE pada Pediatrik
OAE Dosis Awal
(mg/kg BB/hari) Dosis pemeliharaan (mg/kg/hari) Frekuensi Pemberian (kali/hari) Fenitoin 5 5-15 1-2 Karbamezepin 5 10-25 2-4 Okskarbazepin 5 10-50 2-3 Lamotigrin 0,5 2-8 1-2 Zonisamid 2-4 4-8 2 Etoksuksimid 10 15-30 1-2 Felbamat 15 30-45 2 Topiramat 0,5-1 5-9 2 Klobazam 0,25 0,5-1 1-2 Klonazepam 0,025 0,0250-1 2-3 Fenobarbital 4 4-8 1-2 Primidon 10 20-30 1-2 Vigabatrin 40 50-150 1-2 Gabapentin 20 20-40 3 Valproat 10 15-40 2-3 Levitiracetam 10 20-60 2 (Brodie dkk, 2005) g. Efek samping OAE
Hampir semua OAE menimbulkan efek samping. Efek samping yang sering dihubungkan dengan penggunaan OAE adalah idiosinkrasi, gangguan kognitif, dan komplikasi lain akibat penggunaan jangka panjang. Dengan hal ini, maka dalam pengobatan epilepsi perlu mempertimbangkan antara kekhasiatan obat dan efek samping yang dapat terjadi pada penderita (Tan dkk, 2008).
Tabel XIII. Efek Samping OAE
OAE Efek Samping akut Efek samping kronis Concentration Dependent Idiosyncratic
Karbamazepin Diplopia, pusing, kantuk, mual, lethargy
Diskrasia darah,
rash
Hiponatremia
Etoksuksimid Ataksia, kantuk, GI distress, keadaan tidak tenang, hiccoughs
Diskrasia darah,
rash
Perubahan perilaku, sakit kepala
Felbamat Anoreksia, mual, muntah, insomnia, sakit kepala
Anemia aplastik, gagal hati akut
Not established
Gabapentin Pusing, kelelahan,
somnolence, ataksia
Pedal edema Peningkatan berat badan
Lamotrigin Diplopia, pusing, keadaan tidak tenang, sakit kepala
35
Tabel XIII. Lanjutan....
OAE Efek samping akut Efek samping kronis Concentration Dependent Idiosyncratic
Levetirasetam Sedasi, gangguan perilaku Not established Not established Okskarbazepin Sedasi, pusing, ataksia, mual Rash Hiponatremia
Fenobarbital Ataksia, hiperaktivitas, sakit kepala, keadaan tidak tenang, sedasi, mual
Diskrasia darah,
rash
Perubahan perilaku, gangguan jaringan ikat, menurunkan intelektual,
metabolic bone disease,
perubahan mood, sedasi
Fenitoin Ataksia, nistagmus, perubahan perilaku, pusing, sakit kepala, inkoordinasi, sedasi, letargi,
cognitive impairment,
kelelahan, visual blurring
Diskrasia darah, rash, reaksi imunologi
Perubahan perilaku,
cerebellar syndrom, connective tissue change,
penebalan kulit, defisiensi folat, gingival hyperplasia, hirsutism,
pengkasaran fitur wajah, jerawat, gangguan kognitif, metabolic bone disease, sedasi
Primidon Perubahan perilaku, sakit kepala, mual, sedasi, keadaan tidak tenang Diskrasias darah, rash Perubahan perilaku, connective tissue disorders, cognitive impairment, sedasi
Tiagabin Pusing, kelelahan, kesulitan konsentrasi, gugup, tremor,
blurred vision, depresi, kelemahan
Not established
Topiramat Kesulitan konsentrasi, perlambatan psikomotor, problem bicara atau bahasa,
somnolence, kelelahan, pusing, sakit kepala
Asidosis
metabolik, acute angle glaucoma,
oligohidrosis
Batu ginjal, penurunan berat badan
Valproat Gl upset, sedasi, keadaan tidak
tenang, tremor,
trombositopenia
Gagal hati akut, pankreatitis akut, alopecia Polycystic ovary-like syndrome, peningkatan berat badan, hyperammonemia Zonisamid Sedasi, pusing, cognitive
impairment, mual
Rash,
oligohidrosis
Batu ginjal, penurunan berat badan
(Wells, 2005) Tabel XIV. Efek Samping yang Signifikan secara Klinik Penggunaan OAE pada Pediatrik
AED Efek samping yang signifikan
Asetazolamida Beberapa kehilangan napsu makan, depresi, kesemutan, perasaan di ekstremitas, poliuria, haus, sakit kepala, pusing, kelelahan, lekas marah, dan kasus sesekali mengantuk.
Karbamazepin Reaksi alergi kulit, gangguan akomodasi, misalnya penglihatan kabur, diplopia, ataksia dan mual. Terutama pada awal pengobatan, atau jika dosis awal terlalu tinggi, beberapa jenis reaksi yang merugikan terjadi sangat umum terjadi.
Klobazam Mengantuk telah dilaporkan. Toleransi dapat berkembang, terutama jika digunakan dalam waktu lama.
36
Tabel XIV. Lanjutan ....
AED Efek samping yang signifikan
Klonazepam Mengantuk dan kelelahan telah diamati: efek seperti biasanya sementara dan menghilang secara spontan sebagai pengobatan berlanjut atau dengan pengurangan dosis.
Gabapentin Mengantuk, kelelahan, dan pusing hiperkinesia dilaporkan (kejadian 2% atau lebih). Juga lebih sering labilitas emosional terjadi (>10%).
Lamotrigin Ruam kulit, yang umumnya muncul dalam 8 minggu setelah memulai pengobatan. Pengalaman negatif yang dilaporkan meliputi mengantuk, diplopia, pusing, sakit kepala, insomnia, kelelahan, demam (terkait dengan ruam sebagai bagian dari sindrom hipersensitivitas) dan agitasi, kebingungan dan halusinasi.
Levetirasetam Pusing, mengantuk, lekas marah, insomnia, labilitas emosional, ataksia, tremor, sakit kepala, dan mual.
Okskarbazepin Diplopia, sakit kepala, mual, ruam kulit, ataksia, dan kebingungan.
Fenobarbital Mengantuk, lesu, dan depresi mental. Selain itu, reaksi alergi pada kulit dan hiperkinesia.
Fenitoin Reaksi hipersensitivitas termasuk ruam kulit, mengantuk, ataksia, dan bicara cadel. Biasanya terkait dosis. Merendahkan fitur wajah, hiperplasia ginggiva, dan hirsutisme mungkin jarang terjadi. Beberapa komplikasi haemopoetik telah dilaporkan termasuk beberapa anemia, motor twitchings, dyskinesias
(jarang), tremor (jarang), dan kebingungan mental semuanya telah diamati.
Primidon Mengantuk dan kelesuan namun ini umumnya hanya terjadi pada awal pengobatan. Efek lainnya telah dilaporkan tetapi biasanya sementara. Reaksi psikotik telah dilaporkan jarang.
Valproat Sedasi dan tremor telah dilaporkan sesekali. Rambut rontok sementara, yang kadang-kadang sering kembali normal ketika obat dihentikan. Sodium valproate dikaitkan dengan risiko yang lebih tinggi dari malformasi janin jika dikonsumsi pada kehamilan. Menjadi efek samping yang terkait dosis, telah sering dilaporkan. Peningkatan berat badan juga dapat terjadi. Gangguan lambung sering terjadi pada awal pengobatan. Kadang-kadang, hiperaktif, agresi dan perilaku kerusakan telah dilaporkan. Kerusakan hati yang parah telah sangat jarang dilaporkan. Mereka yang paling berisiko berusia di bawah 3 tahun tetapi ini adalah yang paling mungkin terkait dengan penyakit metabolik terdiagnosis. Ensefalopati dan pankreatitis mungkin jarang terjadi. Juga, hyperammonaemia tanpa perubahan tes fungsi hati dapat terjadi sering dan biasanya bersifat sementara serta diskrasia darah dapat terjadi.
Tiagabin Pusing, kelelahan, kegelisahan (non-spesifik), tremor, kesulitan konsentrasi, dan perasaan depresi.
Topiramat Sakit kepala, mengantuk, pusing, parestesia, dan penurunan berat badan. Peningkatan risiko nefrolitiasis. Kesulitan dengan memori dan konsentrasi/ perhatian telah dilaporkan. Kasus reaksi mata - sekunder akut glaukoma sudut tertutup menyajikan sebagai mata merah menyakitkan atau miopia akut, jarang dikaitkan dengan topiramat terjadi dalam waktu 1 bulan setelah memulai pengobatan.
Vigabatrin Mengantuk dan eksitasi dan agitasi sangat umum, sementara mual, agitasi, agresi, lekas marah, dan depresi yang umum. Psikosis telah dilaporkan sebagai hal yang umum terjadi. Cacat bidang visual telah dilaporkan pada satu dari tiga orang yang memakai vigabatrin dengan onset biasanya setelah bulanan sampai tahunan pengobatan. Perimetri mungkin jarang pada anak kurang dari 9 tahun perkembangan, sehingga risiko pengobatan harus sangat hati-hati dipertimbangkan terhadap kemungkinan manfaat pada anak-anak.
37
h. Monitoring terapi
Mengingat banyaknya efek samping yang dapat muncul pada terapi OAE, maka monitoring sangat diperlukan terutama pada terapi jangka lama. Dalam monitoring, respon klinis lebih penting daripada konsentrasi obat serum. Pasien harus dipantau secara berkala respon klinis untuk kontrol kejang, kondisi komorbiditas, penyesuaian sosial (termasuk penilaian kualitas-hidup), interaksi obat, kepatuhan, dan efek samping (Wells, 2005).
4. Drug Related Problems
Drug Related Problems (DRPs) adalah peristiwa yang tidak diinginkan yang dialami oleh pasien yang melibatkan atau diduga melibatkan terapi obat dan gangguan pada pencapaian pencapaian tujuan terapi yang diinginkan. DRPs dapat dibedakan menjadi DRPs aktual dan DRPs potensial. DRPs aktual adalah problem atau masalah yang berkaitan dengan terapi obat yang sudah terjadi pada pasien dan harus berusaha diselesaikan. DRPs potensial adalah suatu problem atau masalah yang mungkin terjadi berkaitan dengan terapi obat dan menjadi suatu risiko yang dapat berkembang pada pasien jika tidak dilakukan suatu tindakan untuk mencegahnya (Cipolle dkk, 2004).
Kejadian DRPs dapat menyebabkan pengobatan menjadi tidak optimal, bahkan dapat menyebabkan kejadian yang merugikan bagi pasien. Penilaian terhadap DRPs yang meliputi mengidentifikasi, menyelesaikan, dan mencegah termasuk dalam bentuk pharmaceutical care practice yang merupakan peran farmasi klinik (Siregar, 2004).
38
Tabel XV. Kategori dan Penyebab Umum KejadianDRPs
DRPs Penyebab Umum
1. Tidak perlu obat
Tidak ada indikasi medis yang valid untuk terapi obat saat ini
Beberapa produk obat yang digunakan untuk suatu kondisi yang memerlukan terapi obat tunggal
Duplikasi terapi
Pemakaian multiple drug yang seharusnya cukup dengan single drug
Kondisi medis yang lebih tepat ditangani dengan terapi non farmakologi Minum obat untuk mencegah efek samping obat lain
Kondisi akibat drug abuse, penggunaan alkohol, atau merokok yang menyebabkan masalah
Penggunaan obat adiktif atau rekreasional
2. Perlu untuk terapi obat tambahan
Kondisi yang tidak diterapi
Perlu profilaksis atau terapi pemeliharaan
Preventive drug therapy untuk mengurangi risiko berkembangnya kondisi baru
Kondisi dengan resiko dan butuh obat untuk mencegahnya Kondisi yang membutuhkan kombinasi obat
Perlu terapi yang sinergis atau potensial
Sebuah kondisi medis memerlukan terapi inisiasi
3. Obat salah
Obat ini bukan yang paling efektif untuk masalah medis Tersedia obat lain yang lebih efektif
Kondisi medis yang sulit disembuhkan dengan obat Bentuk sediaan tidak sesuai
Kontraindikasi
4. Dosis terlalu rendah
Dosis terlalu rendah untuk menghasilkan respon Frekuensi pemberian terlalu panjang
Durasi terlalu pendek untuk menghasilkan respons yang diinginkan Kadar obat aktif dalam darah subterapeutik
5. ADR (Adverse Drug Reaction)
Produk obat menyebabkan reaksi yang tidak diinginkan yang tidak berhubungan dengan dosis
Interaksi obat Reaksi alergi
6. Dosis terlalu tinggi
Dosis terlalu tinggi Frekuensi terlalu pendek Durasi terlalu lama
Sebuah interaksi obat terjadi mengakibatkan reaksi toksik terhadap produk obat
7. Ketidakpatuhan
Pasien tidak mengerti intruksi penggunaan obat Pasien memilih untuk tidak minum obat Pasien lupa untuk minum obat
Terlalu mahal untuk pasien
Pasien tidak dapat menelan atau mengelola produk obat dengan tepat Produk obat tidak tersedia untuk pasien
39
F. Keterangan Empiris
Dalam penggunaan obat, pasien tentunya membutuhkan terapi yang sesuai, efektif, aman, dan rasional sehingga dapat mencapai hasil (outcomes) yang diinginkan. Terkait dengan hal tersebut, salah satu bentuk kepedulian farmasi dalam penggunaan obat dilakukan melalui farmasi klinik dengan praktek pharmaceutical care yang dipandang sebagai kerja sama sebagai tim pelayanan kesehatan. Praktek pharmaceutical care salah satunya melalui mengidentifikasi, mencegah, dan menyelesaikan masalah terkait obat (DRPs).
Penelitian ini diharapkan memperoleh gambaran tentang kejadian Drug Related Problems (DRPs) potensial penggunaan obat anti epilepsi pada pasien pediatrik di Instalasi Rawat Inap RSUD Prof. Dr. Margono Soekarjo Purwokerto selama tahun 2012.