KONSEP ASUHAN KEPERAWATAN
PADA KLIEN DENGAN PENYAKIT PARU
OBSTRUKSI MENAHUN (PPOM)
DISUSUN OLEH :
KELOMPOK 3
1.
Astri Milani
(
2.
Bangun Nugroho (
3.
Deni Estu Utami (13013)
4.
Desi Mustikasari (13014)
5.
Della Octavia
(13064)
6.
Diyan Malasari (13018)
7.
Dwi Prabandari (13019)
8.
Dosen Pembimbing : Siti Nur S, S. Kep., Ns., M. Kes
AKPER INSAN HUSADA SURAKARTA
2014
A. DEFINISI
dan asma. Ini merupakan kondisi yang terdapat pulih yang berkaitan dengan dispnea pada aktivitas fisik dan mengurangi aliran udara (Baughman, 2000 : 444).
2. Penyakit paru obtruksi menahun (PPOM) adalah aliran udara mengalami obstruksi yang kronis dan pasien mengalami kesulitan dalam pernafasan. PPOM sesungguhnya merupakan kategori penyakit paru-paru yang utama dan bronkitis kronis, dimana keduanya menyebabkan perubahan pola pernafasan (Reeves, 2001 : 41).
3. Penyakit Paru Obstruktif Kronik (PPOK) atau Penyakit Paru Obstruktif Menahun (PPOM) adalah klasifikasi luas dari gangguan yang mencakup bronkitis kronis, bronkiektasis, emfisema dan asma. (Bruner & Suddarth, 2002).
B. KLASIFIKASI
Penyakit yang termasuk dalam kelompok penyakit paru obstruksi kronik adalah sebagai berikut:
1. Bronkitis kronik
Bronkitis merupakan definisi klinis batuk-batuk hampir setiap hari disertai pengeluaran dahak, sekurang-kuranganya 3 bulan dalam satu tahun dan terjadi paling sedikit selama 2 tahun berturut-turut.(5)
2. Emfisema paru
Emfisema paru merupakan suatu definisi anatomic, yaitu suatu perubahan anatomic paru yang ditandai dengan melebarnya secara abnormal saluran udara bagian distal bronkus terminalis, yang disertai kerusakan dinding alveolus.(5)
3. Asma
Asma merupakan suatu penyakit yang dicirikan oleh hipersensitivitas cabang-cabang trakeobronkial terhadap pelbagai jenis rangsangan. Keadaan ini bermanifestasi sebagai penyempitan saluran-saluran napas secara periodic dan reversible akibat bronkospasme.(4)
Bronkiektasis adalah dilatasi bronkus dan bronkiolus kronik yan mungkin disebabkan oleh berbagai kondisi, termasuk infeksi paru dan obstruksi bronkus, aspirasi benda asing, muntahan, atau benda-benda dari saluran pernapasan atas, dan tekanan terhadap tumor, pembuluh darah yang berdilatasi dan pembesaran nodus limfe.(1)
C. ETIOLOGI
Etiologi penyakit ini belum diketahui. Penyakit ini dikaitkan dengan factor-faktor risiko yang terdapat pada penderita antara lain:(3)
1. Merokok sigaret yang berlangsung lama 2. Polusi udara
3. Infeksi peru berulang 4. Umur
5. Jenis kelamin 6. Ras
7. Defisiensi alfa-1 antitripsin 8. Defisiensi anti oksidan
Pengaruh dari masing-masing factor risiko terhadap terjadinya PPOK adalah saling memperkuat dan faktor merokok dianggap yang paling dominan.
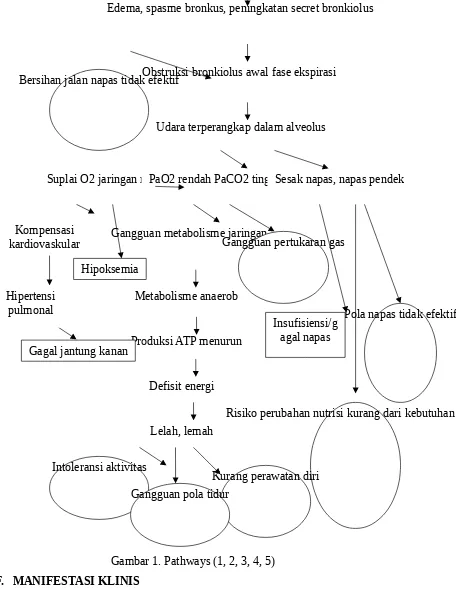
D. PATOFISIOLOGI
Fungsi paru mengalami kemunduran dengan datangnya usia tua yang disebabkan elastisitas jaringan paru dan dinding dada makin berkurang. Dalam usia yang lebih lanjut, kekuatan kontraksi otot pernapasan dapat berkurang sehingga sulit bernapas.(6)
Faktor predisposisi
Edema, spasme bronkus, peningkatan secret bronkiolus
Metabolisme anaerob
Udara terperangkap dalam alveolus Obstruksi bronkiolus awal fase ekspirasi
Defisit energi Produksi ATP menurun Gangguan metabolisme jaringan Suplai O2 jaringan rendahPaO2 rendah PaCO2 tinggi
Lelah, lemah
Sesak napas, napas pendek
Gangguan pertukaran gas
Risiko perubahan nutrisi kurang dari kebutuhan tubuh Pola napas tidak efektif
Gagal jantung kanan
Insufisiensi/g agal napas
Kurang perawatan diri Intoleransi aktivitas
Gangguan pola tidur Bersihan jalan napas tidak efektif
Hipoksemia
Gambar 1. Pathways (1, 2, 3, 4, 5)
F. MANIFESTASI KLINIS
Hipertensi pulmonal
Tanda dan gejala akan mengarah pada dua tipe pokok: (3)
1. Mempunyai gambaran klinik dominant kearah bronchitis kronis (blue bloater).
2. Mempunyai gambaran klinik kearah emfisema (pink puffers).
Tanda dan gejalanya adalah sebagi berikut:(3) 1. Kelemahan badan
2. Batuk 3. Sesak napas
4. Sesak napas saat aktivitas dan napas berbunyi 5. Mengi atau wheeze
6. Ekspirasi yang memanjang
7. Bentuk dada tong (Barrel Chest) pada penyakit lanjut. 8. Penggunaan otot bantu pernapasan
9. Suara napas melemah
10. Kadang ditemukan pernapasan paradoksal 11. Edema kaki, asites dan jari tabuh.
G. KOMPLIKASI
Komplikasi dari PPOM menurut Tucker (1998 : 238) adalah : 1. Disritmia
2. Gagal pernafasan akut 3. Gagal jantung
4. Kor pulmoner 5. Edema perifer 6. Hepatomegali 7. Sianosis
8. Distensi vena leher 9. Murmur regurgitasi 10. Polisitemia
11. Peptik dan refluks esofagus
Komplikasi dari PPOM menurut Smeltzer (2002 : 596) : 1. Gagal atau insufisiensi pernapasan
2. Atelektasis 3. Pneumonia 4. Pneumothoraks 5. Hipertensi paru
H. PEMERIKSAAN PENUNJANG
Pemeriksaan penunjang yang diperlukan adalah sebagai berikut: 1. Pemeriksaan radiologis
Pada bronchitis kronik secara radiologis ada beberapa hal yang perlu diperhatikan:
a. Tubular shadows atau farm lines terlihat bayangan garis-garis yang parallel, keluar dari hilus menuju apeks paru. Bayangan tersebut adalah bayangan bronkus yang menebal.(5)
b. Corak paru yang bertambah(5)
Pada emfisema paru terdapat 2 bentuk kelainan foto dada yaitu:
a. Gambaran defisiensi arteri, terjadi overinflasi, pulmonary oligoemia dan bula. Keadaan ini lebih sering terdapat pada emfisema panlobular dan pink puffer.(5)
b. Corakan paru yang bertambah.(5) 2. Pemeriksaan faal paru
Pada bronchitis kronik terdapat VEP1 dan KV yang menurun, VR yang bertambah dan KTP yang normal. Pada emfisema paru terdapat penurunan VEP1, KV, dan KAEM (kecepatan arum ekspirasi maksimal) atau MEFR (maximal expiratory flow rate), kenaikan KRF dan VR, sedangkan KTP bertambah atau normal. Keadaan diatas lebih jelas pada stadium lanjut, sedang pada stadium dini perubahan hanya pada saluran napas kecil (small airways). Pada emfisema kapasitas difusi menurun karena permukaan alveoli untuk difusi berkurang.(5)
3. Analisis gas darah
eritropoesis. Hipoksia yang kronik merangsang pembentukan eritropoetin sehingga menimbulkan polisitemia. Pada kondisi umur 55-60 tahun polisitemia menyebabkan jantung kanan harus bekerja lebih berat dan merupakan salah satu penyebab payah jantung kanan.(5)
4. Pemeriksaan EKG
Kelainan yang paling dini adalah rotasi clock wise jantung. Bila sudah terdapat kor pulmonal terdapat deviasi aksis kekanan dan P pulmonal pada hantaran II, III, dan aVF. Voltase QRS rendah Di V1 rasio R/S lebih dari 1 dan V6 rasio R/S kurang dari 1. Sering terdapat RBBB inkomplet.(5) 5. Kultur sputum, untuk mengetahui petogen penyebab infeksi.
6. Laboratorium darah lengkap
I. PENATALAKSANAAN
Tujuan penatalaksanaan PPOK adalah: (3)
1. Memeperbaiki kemampuan penderita mengatasiu gejala tidak hanya pada fase akut, tetapi juga fase kronik.
2. Memperbaiki kemampuan penderita dalam melaksanakan aktivitas harian. 3. Mengurangi laju progresivitas penyakit apabila penyakitnya dapat
dideteksi lebih awal.
Penatalaksanaan PPOK pada usia lanjut adalah sebagai berikut:(3)
1. Meniadakan faktor etiologi/presipitasi, misalnya segera menghentikan merokok, menghindari polusi udara.
2. Membersihkan sekresi bronkus dengan pertolongan berbagai cara.
3. Memberantas infeksi dengan antimikroba. Apabila tidak ada infeksi antimikroba tidak perlu diberikan. Pemberian antimikroba harus tepat sesuai dengan kuman penyebab infeksi yaitu sesuai hasil uji sensitivitas atau pengobatan empirik.
6. Penanganan terhadap komplikasi-komplikasi yang timbul.
7. Pengobatan oksigen, bagi yang memerlukan. Oksigen harus diberikan dengan aliran lambat 1 – 2 liter/menit.
8. Tindakan rehabilitasi yang meliputi:
a. Fisioterapi, terutama bertujuan untuk membantu pengeluaran secret bronkus.
b. Latihan pernapasan, untuk melatih penderita agar bisa melakukan pernapasan yang paling efektif.
c. Latihan dengan beban olah raga tertentu, dengan tujuan untuk memulihkan kesegaran jasmani.
d. Vocational guidance, yaitu usaha yang dilakukan terhadap penderita dapat kembali mengerjakan pekerjaan semula.
ASUHAN KEPERAWATAN PADA KLIEN PPOM/PPOK
A. PENGKAJIAN
Pengkajian mencakup informasi tentang gejala-gejala terakhir dan manifestasi penyakit sebelumnya. Berikut ini beberapa pedoman pertanyaan untuk mendapatkan data riwayat kesehatan dari proses penyakit: (1, 2)
1. Sudah berapa lama pasien mengalami kesulitan pernapasan? 2. Apakah aktivitas meningkatkan dispnea?
3. Berapa jauh batasan pasien terhadap toleransi aktivitas? 4. Kapan pasien mengeluh paling letih dan sesak napas? 5. Apakah kebiasaan makan dan tidur terpengaruh? 6. Riwayat merokok?
7. Obat yang dipakai setiap hari?
8. Obat yang dipakai pada serangan akut?
9. Apa yang diketahui pasien tentang kondisi dan penyakitnya?
Data tambahan yang dikumpulkan melalui observasi dan pemeriksaan sebagai berikut:
1. Frekuensi nadi dan pernapasan pasien? 2. Apakah pernapasan sama tanpa upaya?
3. Apakah ada kontraksi otot-otot abdomen selama inspirasi?
4. Apakah ada penggunaan otot-otot aksesori pernapasan selama pernapasan? 5. Barrel chest?
6. Apakah tampak sianosis? 7. Apakah ada batuk?
8. Apakah ada edema perifer?
9. Apakah vena leher tampak membesar?
10. Apa warna, jumlah dan konsistensi sputum pasien? 11. Bagaimana status sensorium pasien?
2. Adakah fremitus taktil menurun? Perkusi:
1. Adakah hiperesonansi pada perkusi? 2. Diafragma bergerak hanya sedikit? Auskultasi:
1. Adakah suara wheezing yang nyaring? 2. Adakah suara ronkhi?
3. Vokal fremitus nomal atau menurun?
B. DIAGNOSA KEPERAWATAN
1. Inefektif bersihan jalan nafas berhubungan dengan bronkospasme, peningkatan produksi sekret, sekresi tertahan tebal, sekresi kental, penurunan energi atau kelemahan.
2. Kerusakan pertukaran gas berhubungan dengan gangguan suplai oksigen (obstruksi jalan nafas oleh sekresi, spasme bronkus, jebakan udara), kerusakan alveoli.
3. Perubahan nutrisi kurang dari kebutuhan tubuh berhubungan dengan dypsnea, kelemahan efek samping obat, produksi sputum, anoreksia, mual atau muntah.
4. Resiko tinggi infeksi berhubungan dengan tidak adekuatnya pertahanan utama (penurunan kerja silia, menetapnya sekret)
5. Kurang pengetahuan berhubungan dengan kurang informasi atau tidak mengenal sumber informasi, salah mengerti tentang informasi, kurang mengingat atau keterbatasan kognitif.
C. INTERVENSI KEPERAWATAN
Menurut Donges (2000 : 156) fokus intervensi PPOM antara lain :
N O
DIAGNOSA TUJUAN INTERVENSI
1. Inefektif bersihan jalan nafas
Tujuan : mempertahankan potensi jalan nafas dengan
berhubungan dengan
bronkospasme, peningkatan produksi sekret, sekresi tertahan tebal, sekresi kental, penurunan energi atau kelemahan.
kriteria hasil :
Mempertahankan jalan nafas paten dengan bunyi nafas bersih dan jelas.
Menunjukkan perilaku untuk memperbaiki
bersihan jalan nafas, misal : batuk efektif dan mengeluarkan sekret.
bunyi nafas. b) Pantau frekuensi
pernafasan.
c) Catat adanya derajat dypsnea.
d) Kaji pasien untuk posisi yang nyaman. e) Pertahankan polusi
lingkungan minimum.
f) Bantu latihan nafas abdomen.
g) Tingkatkan masukan cairan sampai 3000 ml/hari. 2. Kerusakan
pertukaran gas berhubungan dengan gangguan suplai oksigen (obstruksi jalan nafas oleh sekresi, spasme bronkus, jebakan udara), kerusakan alveoli.
Tujuan yang ditetapkan adalah mempermudah pertukaran gas dengan kriteria hasil :
Pasien akan menunjukkan perbaikan ventilasi dengan oksigenasi jaringan adekuat dengan GDA dalam rentang normal dan bebas gejala distres pernafasan.
Pasien akan
berpartisipasi dalam program pengobatan dalam tingkat
a) Kaji frekuensi, kedalaman pernafasan, catat penggunaan otot aksesori, nafas bibir, ketidakmampuan bicara atau berbincang. b) Tinggikan kepala
tempat tidur, bantu pasien memilih posisi yang mudah untuk bernafas dan latihan nafas dalam. c) Kaji kulit dan warna
membran mukosa. d) Dorong pengeluaran
kemampuan atau situasi.
nafas, catat area penurunan aliran udara dan bunyi tambahan. f) Awasi tingkat
kesadaran atau status mental. g) Awasi tanda vital
dan irama jantung. h) Berikan O2
tambahan sesuai indikasi hasil GDA dan intoleransi pasien
3. Perubahan nutrisi kurang dari kebutuhan tubuh berhubungan dengan dypsnea, kelemahan efek samping obat, produksi sputum, anoreksia, mual atau muntah.
Tujuan yang ditetapkan adalah meningkatkan masukan nutrisi dengan kriteria hasil :
Pasien akan menunjukkan peningkatan berat badan menuju tujuan yang tepat.
Pasien akan menunjukkan perilaku atau
perubahan pola hidup untuk meningkatkan dan atau
mempertahankan berat yang tepat.
a) Kaji kebiasaan diit, masukan makanan saat ini.
b) Auskultasi bunyi usus.
c) Berikan perawatan oral, buang sekret. d) Dorongan periode istirahat selama 1 jam, sebelum dan sesudah makan. e) Hindari makanan
penghasil gas dan minuman karbonat. f) Hindari makanan
yang sangat panas atau sangat dingin. g) Timbang berat
badan sesuai indikasi.
laboratorium. i) Konsul dengan ahli
gizi. 4. Resiko tinggi
infeksi berhubungan dengan tidak adekuatnya pertahanan utama (penurunan kerja silia, menetapnya sekret)
Tujuan yang diterapkan tidak ada tanda dan gejala infeksi dengan kriteria hasil :
Menyatakan pemahaman
penyebab atau faktor resiko individu.
Mengidentifikasi intervensi untuk mencegah atau menurunkan resiko individu.
Menunjukkan teknik, perubahan pola hidup untuk meningkatkan lingkungan yang aman.
a) Kaji suhu tubuh pasien
b) Kaji pentingnya nafas dalam, batuk efektif, perubahan posisi sering, dan masukan cairan adekuat.
c) Kaji warna, karakter, bau sputum.
d) Ajarkan cuci tangan yang benar.
e) Awasi pengunjung. f) Dorong
keseimbangan antara aktivitas dan istirahat.
g) Diskusikan
kebutuhan masukan nutrisi adekuat. 5. Kurang
pengetahuan berhubungan dengan kurang informasi atau tidak mengenal sumber informasi, salah mengerti tentang informasi,
Tujuan yang ditetapkan adalah meningkatkan tingkat pengetahuan dengan kriteria hasil :
Menyatakan
pemahaman kondisi atau proses penyakit dan tindakan.
Mengidentifikasi
a) Jelaskan proses penyakit individu. b) Diskusikan obat
pernafasan, efek samping, dan reaksi yang tak diinginkan. c) Anjurkan
atau keterbatasan kognitif.
gejala yang ada dari proses penyakit dan menghubungkan dengan faktor penyebab.
Melakukan
perubahan pola hidup dan berpartisipasi dalam program pengobatan.
perawatan oral atau kebersihan gigi. e) Diskusikan
pentingnya
menghindari orang yang sedang infeksi pernafasan akut. f) Kaji efek bahaya
merokok dan nasehatkan
menghentikan rokok pada pasien dan atau orang terdekat. g) Berikan
DAFTAR PUSTAKA
1. Smeltzer, Suzanne C. (2001) Buku Ajar Keperawatan Medikal Bedah Brunner & Suddarth, alih bahasa: Agung Waluyo (et. al.), vol. 1, edisi 8, Jakarta: EGC 2. Long Barbara C. (1996) Perawatan medical Bedah Suatu pendekatan Proses keperawatan, alih bahasa: Yayasan Ikatan Alumni Pendidikan Keperawatan Padjajaran Bandung, Bandung.
3. Darmojo; Martono (1999) Buku Ajar Geriatri (Ilmu Kesehatan Usia Lanjut),
Jakarta: Balai penerbit FKUI
4. Price Sylvia Anderson (1997) Patofisiologi Konsep Klinis Proses-Proses Penyakit, alih bahasa: Peter Anugerah, Buku Kedua, edisi 4, Jakarta: EGC 5. Perhimpunan Dokter Spesialis Penyakit Dalam Indonesia (2001) Buku Ajar
Ilmu Penyakit Dalam Jilid II, edisi ketiga, Jakarta: balai Penerbit FKUI 6. Nugroho, Wahjudi (2000) Keperawatan Gerontik, edisi 2, Jakarta: EGC
7. Doenges, Marilynn E. (1999) Rencana Asuhan Keperawatan: Pedoman untuk Perencanaan dan Pendokumentasian Pasien, alih bahasa: I Made Kariasa, Ni Made Sumarwati, edisi 3, Jakarta: EGC
8. Caepenito Lynda Juall (1997) Buku Saku Diagnosa Keperawatan, alih bahasa: Yasmin Asih, edisi 6, Jakarta: EGC
9. Doenges, M.E., Moorhouse, M.F., Geissler, A.C., 2000, Rencana Asuhan Keperawatan Pedoman untuk Perencanaan dan Pendokumentasian