INFARK MIOKARD TANPA ELEVASI SEGMEN ST (NSTEMI)
SARI KEPUSTAKAAN
Oleh
SARI HARAHAP
DEPARTEMEN ILMU PENYAKIT DALAM
FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA
MEDAN
DAFTAR ISI
I. Pendahuluan ... 1
II. Definisi ... 1
III. Patofisiologi ... 2
IV. Diagnosa ... 3
IV.1 Anamnese ... 3
IV.2 Pemeriksaan fisik ... 5
IV.3 Pemeriksaan penunjang ... 6
V. Diagnosis Banding ... 9
VI. Manajemen Terapi ... 9
VI.1 Terapi suportif ... 10
VI.2 Terapi anti iskemik ... 11
VI.3 Terapi anti platelet ... 12
VI.4 Terapi antikoagulan ... 13
VI.5 Revaskularisasi koroner ... 15
VI. 6 CABG ... 17
VI.7 Tatalaksanan predischarge dan pencegahan sekunder ... 17
VII. Prognosa ... 19
VIII. Kesimpulan ... 20
I. PENDAHULUAN
Sindroma koroner akut (SKA) merupakan kumpulan gejala klinis yang menggambarkan kondisi iskemik miokard akut.1,2 Nyeri dada adalah gejala utama yang dijumpai serta dijadikan dasar diagnostik dan terapeutik awal, namun klasifikasi selanjutnya didasarkan pada gambaran elektrokardiografi (EKG).3 Terdapat dua klasifikasi pasien SKA berdasarkan gambaran EKG yaitu infark miokard dengan elevasi segmen ST (STEMI) dan infark miokard tanpa elevasi segmen ST (NSTEMI).2,3
NSTEMI biasanya disebabkan oleh penyempitan arteri koroner yang berat, sumbatan
arteri koroner sementara, atau mikroemboli dari trombus dan atau materi-materi
atheromatous. Dikatakan NSTEMI bila dijumpai peningkatan biomarkers jantung tanpa
adanya gambaran ST elevasi pada EKG, apabila tidak didapati peningkatan enzim-enzim
jantung kondisi ini disebut dengan unstable angina (UA) dan diagnosis banding diluar
jantung harus tetap dipikirkan.1,4
Setiap tahunnya di Amerika Serikat 1.360.000 pasien datang dengan SKA, 810.000
diantaranya mengalami infark miokard dan sisanya dengan UA. Sekitar dua per tiga pasien
dengan infark miokard merupakan NSTEMI dan sisanya merupakan STEMI.5 Didunia
sendiri, lebih dari 3 juta orang pertahun diperkirakan mendapatkan STEMI dan lebih dari 4
juta orang mengalami NSTEMI. Di Eropa diperkirakan insidensi tahunan NSTEMI adalah 3
dari 1000 penduduk, namun angka ini cukup bervariasi di negara-negara lain.3 Angka
mortalitas di rumah sakit lebih tinggi pada STEMI namun mortalitas jangka panjang didapati
dua kali lebih tinggi pada pasien-pasien dengan NSTEMI dalam rentang 4 tahun.3,6
Oleh karena itu, manajemen yang optimal terhadap kondisi NSTEMI sangat penting.6
Anamnese, pemeriksaan fisik, EKG, pertanda biokimia, dan ekokardiografi merupakan
alat-alat yang sangat penting digunakan untuk mendapatkan diagnosis yang tepat. Manajemen
SKA harus berfokus pada diagnosis yang cepat dan tepat, stratifikasi resiko, tindakan terapi
yang sesuai untuk mengembalikan aliran darah pembuluh koroner dan mengurangi iskemik
miokard.1,4
II. DEFINISI
Berdasarkan spektrum SKA, NSTEMI didefinisikan sebagai gambaran EKG depresi
segmen ST atau inversi gelombang T prominen dengan biomarker nekrosis yang positif ( mis,
III. PATOFISIOLOGI
Ciri khas patofisiologi kondisi NSTEMI adalah akibat ketidakseimbangan antara
suplai dan demand oksigen miokard. Mekanisme yang paling sering terlibat dalam
ketidakseimbangan tersebut disebabkan oleh menurunnya suplai oksigen ke miokard, melalui
lima mekanisme dibawah ini:2
1. Yang paling sering disebabkan oleh menyempitnya arteri koroner yang disebabkan oleh trombus yang terdapat pada plak ateroskelotik yang terganggu dan biasanya
nonoklusif. Mikroemboli dari agregat trombosit dan komponen-komponen dari plak
yang terganggu tersebut diyakini bertanggung jawab terhadap keluarnya markers
miokard pada pasien-pasien NSTEMI. Trombus/plak oklusif juga dapat menyebabkan
sindroma ini namun dengan suplai darah dari pembuluh darah kolateral. Patofisiologi
molekuler dan seluler paling sering yang menyebabkan plak aterosklerotik terganggu
adalah inflamasi arterial yang disebabkan oleh proses non infeksi (mis, lipid
teroksidasi), dapat pula oleh stimulus proses infeksi yang menyebabkan ekspansi dan
destabilisasi plak, ruptur atau erosi, dan trombogenesis. Makrofag yang teraktivasi
dan limfosit T yang berada pada plak meningkatkan ekspresi enzim-enzim seperti
metalloproteinase yang menyebabkan penipisan dan disrupsi plak yang dapat
menyebabkan NSTEMI.
2. Penyebab lain yang juga sering adalah obstruksi dinamis, yang dapat dipicu oleh
spasme fokal terus menerus dari segmen arteri koroner epicardial (Prinzmetal’s
angina). Spasme lokal ini disebabkan oleh hiperkontraktilitas otot polos vaskular dan
atau disfungsi endotel. Spasme pembuluh darah besar dapat terjadi pada puncak
obstruksi atau plak, yang mengakibatkan angina yang berasal dari campuran kondisi
tersebut atau NSTEMI/UA. Obstruksi koroner dinamik dapat pula disebabkan oleh
disfungsi mikrovaskular difus, sebagai contoh akibat disfungsi endotel atau konstriksi
abnormal dari pembuluh darah kecil intramural.
3. Penyempitan pembuluh darah tanpa spasme atau trombus. Kondisi ini terjadi pada
pasien dengan atherosklerosis progresif atau akibat restenosis setelah percutaneous
coronary intervention (PCI).
4. Diseksi arteri koroner (dapat terjadi sebagai penyebab SKA pada wanita-wanita
5. UA sekunder, yang kondisi pencetus nya terdapat diluar arteri koroner. Pasien dengan
UA sekunder biasanya, namun tidak selalu, memiliki penyempitan atherosklerotik
koroner yang membatasi perfusi miokard dan sering memiliki angina kronik stabil.
UA sekunder dapat dipresipitasi oleh kondisi-kondisi seperti peningkatan kebutuhan
oksigen miokard (demam, takikardia, tirotoksikosis), penurunan aliran darah koroner
(hipotensi) atau penurunan pasokan oksigen miokard (anemia atau hipoksemia).
Tabel.1 Penyebab NSTEMI2
IV. DIAGNOSA
Gejala utama dari NSTEMI adalah nyeri dada yang khas. Diagnosis kerja NSTEMI dipikirkan dengan menyingkirkan diagnosis lain berdasarkan EKG (tidak didapatinya ST elevasi persisten), selanjutnya biomarker-biomarker seperti troponin akan membedakan NSTEMI dengan UA, modalitas imaging digunakan untuk menyingkirkan diferensial diagnosis.3
IV.1 Anamnese
Nyeri dada akut adalah salah satu alasan utama pasien-pasien datang ke unit gawat
darurat dan diketahui pasien selama ini sebagai pertanda SKA, namun setelah evaluasi lebih
lanjut hanya sekitar 15-20% pasien dengan nyeri dada akut yang betul-betul mengalami SKA.
diwaspadai oleh pasien NSTEMI. Oleh karena itu pendekatan yang tepat akan keluhan nyeri
dada harus dilakukan.1,2
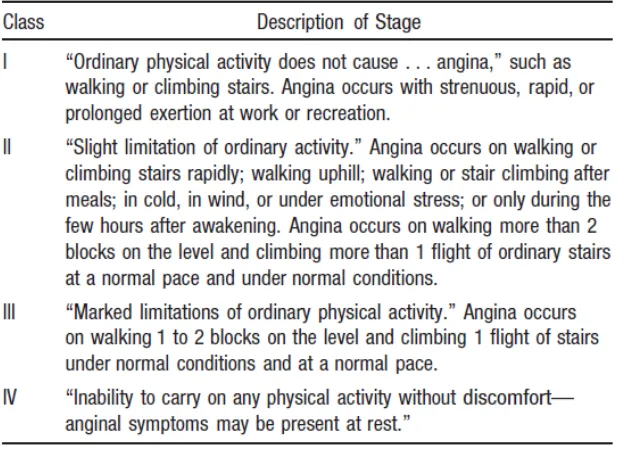
Presentasi klinis dari NSTEMI meliputi berbagai gejala yang cukup luas. Presentasi klinis yang selama ini umum diketahui antara lain:3
- Nyeri angina yang berdurasi panjang (> 20 menit) saat istirahat
- Angina onset baru (kelas II atau III berdasarkan klasifikasi Canadian Cardiovascular Society (CCS))
- Destabilisasi baru dari yang sebelumnya angina stabil dengan setidaknya memenuhi karakteristik angina kelas III CCS (crescendo angina), atau
- Angina post infark miokard
Gambaran klinis nyeri dada pada NSTEMI adalah rasa berat atau tekanan pada daerah retrosternal (angina) yang menjalar hingga ke lengan kiri, leher, atau rahang, yang dapat bersifat intermiten (umumnya berlangsung selama beberapa menit) atau persisten. Keluhan ini dapat diikuti dengan keluhan lainnya seperti fatik yang ekstrim, diaphoresis, nausea, nyeri perut, dyspnoea, dan syncope. Dapat pula didapati keluhan tidak khas lainnya seperti epigastric pain, masalah pencernaan, nyeri dada seperti ditikam, nyeri dada dengan ciri
pleuritik, atau bertambahnya sesak napas.3
Munculnya keluhan-keluhan tersebut setelah aktifitas fisik atau berkurang saat istirahat atau setelah penggunaan nitrat, mendukung diagnosis iskemia. Dalam anamnese perlu pula ditanyakan dan dievaluasi adanya faktor resiko standar seperti usia, diabetes
mellitus, hipertensi, merokok, riwayat keluarga, episode angina, konsumsi aspirin, riwayat
serupa mengalami hal yang sama, penyakit jantung koroner sebelumnya, dislipidemia, dan
lain sebagainya.1 Penting pula mengidentifikasi kondisi-kondisi klinis lainnya yang dapat mencetuskan NSTEMI seperti anemia, infeksi, inflamasi, demam dan kelainan metabolik atau endokrin (umumnya tiroid).3
Pasien-pasien yang mengalami NSTEMI tidak selalu datang dengan keluhan rasa
tidak nyaman pada daerah dada. Studi Framingham adalah studi pertama yang menunjukkan
bahwa setengah dari pasien infark miokard tidak menunjukkan gejala dan tidak disadari oleh
pasien. Canto et al menemukan bahwa sepertiga dari 434.877 pasien yang telah dikonfirmasi
mengalami infark miokard pada National Registry of Myocardial Infarction datang ke rumah
sakit dengan gejala selain rasa tidak nyaman pada daerah dada. Kondisi ini sepertinya lebih
sering muncul pada pasien-pasien berusia tua, wanita, memiliki diabetes dan atau memiliki
Tabel. 2 Tingkatan angina pektoris berdasarkan Canadian Cardiovascular Society2
IV.2 Pemeriksaan Fisik
Pemeriksaan fisik pada NSTEMI bisa saja normal. Setiap pasien dengan SKA harus diukur tanda-tanda vital nya (tekanan darah dikedua lengan jika disangkakan diseksi, frekuensi detak jantung, dan suhu) dan selanjutnya harus menjalani pemeriksaan fisik jantung dan dada yang lengkap.2 Tujuan utama dari pemeriksaan fisik adalah untuk menyingkirkan penyebab nyeri dada non kardiak dan kelainan jantung non iskemik (emboli paru, diseksi aorta, perikarditis, penyakit jantung katup) atau kemungkinan penyebab diluar jantung seperti penyakit paru akut (pneumothoraks, pneumonia, efusi pleura).1,3
Pemeriksaan fisik seperti diaphoresis, pucat, kulit dingin, sinus takikardia, suara
jantung ketiga atau keempat, ronkhi basah basal, dan hipotensi menunjukkan kemungkinan
area iskemik yang luas dan beresiko tinggi.5 Pemeriksaan fisik lain seperti pucat, banyak keringat dan tremor dapat mengarahkan ke kondisi-kondisi pencetus seperti anemia dan tirotoksikosis.3
IV.3 Pemeriksaan Penunjang
IV.3.1 EKG
EKG 12 lead saat istirahat merupakan alat diagnostik lini pertama dalam penilaian
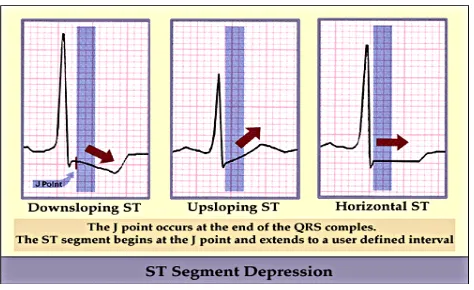
pasien-pasien yang disangkakan NSTEMI. EKG harus didapat dalam 10 menit setelah kontak medis pertama dan secepatnya diinterpretasikan oleh dokter. Karakteristik abnormalitas gambaran EKG yang ditemui pada NSTEMI adalah depresi segmen ST atau elevasi transient dan atau perubahan pada gelombang T (inversi gelombang T, gelombang T yang datar, gelombang T pseudo-normal).1,3
Jumlah lead yang menunjukkan depresi segmen ST dan derajat depresi segmen ST
mengindikasikan luas dan keparahan iskemia dan berkorelasi dengan prognosis. Deviasi
segmen ST yang baru, bahkan hanya 0,05 mV merupakan hal yang penting dan spesifik
dalam hal iskemik dan prognosis. Depresi segmen ST > 2 mm meningkatkan resiko
mortalitas. Inversi gelombang T juga sensitif untuk iskemik namun kurang spesifik, kecuali
bila ≥ 0,3mV baru dinyatakan bermakna.1,5
Jika EKG inisial normal atau inkonklusif, perekaman EKG ulangan sebaiknya dilakukan saat pasien mengalami gejala dan gambaran EKG ini dibandingkan dengan gambaran EKG saat pasien dalam kondisi asimtomatis. Perbandingan dengan EKG sebelumnya akan sangat bernilai pada pasien-pasien dengan kelainan jantung terdahulu, seperti hipertropi ventrikel kiri atau infark miokard sebelumnya. Perekaman EKG sebaiknya diulangi setidaknya pada 3 jam (6-9 jam) dan 24 jam setelah masuk ke rumah sakit. Pada kondisi dimana terjadi nyeri dada berulang atau muncul gejala-gejala lainnya, pemeriksaan EKG dapat diulangi secepatnya.3
Harus diingat bahwa gambaran EKG normal tidak menyingkirkan kemungkinan
NSTEMI. Terutama iskemik pada daerah arteri sirkumfleks atau iskemik ventrikel kanan terisolasi dapat luput dari gambaran EKG 12 lead, namun dapat terdeteksi pada lead V7-V9 dan pada lead V3R dan V4R.3
Gambar 2. Depresi segmen ST8
IV.3.2 Biomarker
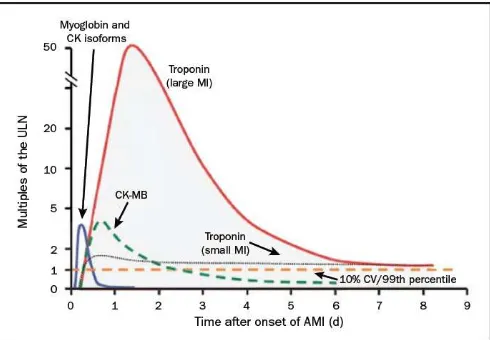
Kardiak troponin (TnT dan TnI) memegang peranan penting dalam diagnosis dan stratifikasi resiko, dan dapat membedakan NSTEMI dengan UA. Troponin lebih spesifik dan sensitif dibandingkan enzim jantung tradisional lainnya seperti creatine kinase (CK), isoenzim CK yaitu CKMB dan mioglobin. Peningkatan troponin jantung menggambarkan kerusakan selular miokard yang mungkin disebabkan oleh embolisasi distal oleh trombus kaya platelet dari plak yang ruptur atau mengalami erosi. Pada kondisi iskemik miokard (nyeri dada, perubahan EKG, atau abnormalitas gerakan dinding jantung yang baru), peningkatan troponin mengindikasikan adanya infark miokard.2,3
Pada pasien-pasien dengan infark miokard, peningkatan awal troponin muncul dalam 4 jam setelah onset gejala. Troponin dapat tetap meningkat sampai dua minggu akibat proteolisis aparatus kontraktil. Nilai cut off untuk infark miokard adalah kadar troponin
jantung melebihi persentil 99 dari nilai referensi normal (batas atas nilai normal).3
Kondisi-kondisi mengancam nyawa lainnya yang menunjukkan gejala nyeri dada
Gambar 3. Waktu rilisnya berbagai biomarker setelah infark miokard2,5
Creatine kinase – MB (CKMB) yang merupakan protein karier sitosolik untuk fospat
energi tinggi telah lama dijadikan sebagai standar diagnosis infark miokard. Namun CKMB
kurang sensitif dan kurang spesifik dibandingkan dengan troponin jantung dalam menilai
infark miokard. CKMB dalam jumlah yang kecil dapat ditemui pada darah orang sehat dan
meningkat seiring dengan kerusakan otot lurik.2
IV.3.3 Pemeriksaan Imaging
Foto thoraks biasanya dilaksanakan pada saat awal pasien masuk ke rumah sakit,
sehingga dapat dievaluasi kemungkinan lain penyebab nyeri dada dan sekaligus sebagai
skrining kongesti paru yang akan mempengaruhi prognosis.5
Pemeriksaan ekokardiografi dan doppler sebaiknya dilakukan setelah hospitalisasi
untuk menilai fungsi global ventrikel kiri dan abnormalitas gerakan dinding regional.
Ekokardiografi juga diperlukan untuk menyingkirkan penyebab lain dari nyeri dada.1
Cardiac magnetic resonance (CMR) dapat menilai fungsi dan perfusi jantung skaligus
Angiografi koroner merupakan pemeriksaan baku emas untuk mengetahui dan menilai keparahan penyakit arteri koroner. Angiografi urgent dilakukan untuk tindakan diagnostik pada pasien-pasien dengan resiko tinggi dan dengan diagnosis banding yang tidak jelas.3
V. DIAGNOSIS BANDING
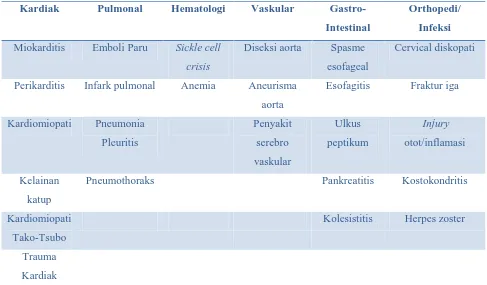
Berikut dibawah ini adalah kondisi-kondisi yang berasal dari jantung maupun non
jantung yang menyerupai NSTEMI :
Tabel 3. Kondisi-kondisi yang menyerupai NSTEMI3
Kardiak Pulmonal Hematologi Vaskular
Gastro-Intestinal
Orthopedi/
Infeksi
Miokarditis Emboli Paru Sickle cell
crisis
Diseksi aorta Spasme
esofageal
Cervical diskopati
Perikarditis Infark pulmonal Anemia Aneurisma
aorta
Pneumothoraks Pankreatitis Kostokondritis
Kardiomiopati
Pasien dengan sangkaan SKA harus dievaluasi dengan cepat. Keputusan yang dibuat
berdasarkan evaluasi awal terhadap pasien memiliki konsekuensi klinis dan ekonomis yang
bermakna. Pasien NSTEMI atau diduga NSTEMI yang dalam keadaan stabil sebaiknya
dirawat inap dan menjalani tirah baring dengan monitoring ritme EKG berkelanjutan dan
diobservasi akan kemungkinan iskemik berulang. Pasien dengan resiko tinggi, termasuk
stabil sebaiknya dirawat di unit koroner (coronary care unit) dan diobservasi setidaknya
24-48 jam.1
Terdapat empat komponen utama terapi pada NSTEMI yaitu terapi antiiskemia,
antiplatelet/antikoagulan, terapi invasif (kateterisasi dini/revaskularisasi), dan perawatan
sebelum meninggalkan RS dan sesudah perawatan RS.9 Terapi fibrinolitik (thrombolitik)
menggunakan streptokinase, urokinase, tenekteplase atau preparat lainnya sebaiknya tidak
digunakan pada pasien dengan NSTEMI.1
VI.1 Terapi Suportif
Pemberian oksigen dilakukan bila saturasi oksigen <90%, distres pernafasan, atau
memiliki resiko tinggi untuk terjadi hipoksemia.6,10
Untuk mengatasi nyeri dapat diberikan nitrogliserin sublingual atau buccal spray
(0.4mg). Nitrogliserin dapat diberikan setiap 5 menit dengan total 3 dosis pemberian. Jika
nyeri masih menetap atau pasien dengan hipertensi ataupun gagal jantung , nitrogliserin intra
vena dapat diberikan (dosis inisial 5-10 ug/menit dengan peningkatan 10 ug/menit sampai
tekanan darah sistolik turun dibawah 100 mmHg). Pemberian nitrogliserin
dikontraindikasikan pada pasien yang mengkonsumsi sildenafil dalam 24 jam sebelum masuk
rumah sakit atau 48 jam untuk tadalafil.6,10
Morfin dapat digunakan untuk mengatasi nyeri, walaupun terdapat beberapa observasi
yang mengindikasikan adanya peningkatan mortalitas pada SKA dengan penggunaan nya.
Sedangkan NSAID disarankan untuk dihentikan pengunaannya pada pasien NSTEMI, karena
dijumpai peningkatan resiko mortalitas, reinfark, hipertensi, gagal jantung dan ruptur
miokard sehubungan dengan penggunaannya.6
VI.2 Terapi Anti Iskemik
VI.2.1 Penghambat Reseptor Beta
Penghambat beta harus diberikan dalam 24 jam pertama pada pasien-pasien yang
tidak memiliki tanda gagal jantung ataupun low-output state, peningkatan resiko syok
kardiogenik atau kontraindikasi relatif lain terhadap penghambatan reseptor beta (interval PR
>0,24 detik, blok jantung derajat 2 atau 3, asma aktif, penyakit saluran nafas reaktif).6
Penghambat reseptor beta mengurangi insidensi iskemik berulang dan serangan infark
miokard berikutnya. Preparat oral ini sebaiknya dilanjutkan sampai waktu yang tak terbatas,
terutama pada pasien-pasien dengan fungsi ventrikel kiri yang berkurang. Penghambat
reseptor beta intravena dapat diberikan apabila tidak dijumpai kontraindikasi. Pada
pasien-pasien yang dikontraindikasikan menggunakan preparat penghambat beta dapat
menggunakan non-dihydropyridine calcium channel blocker (mis, verapamil atau diltiazem)
sebagai terapi inisial dengan memperhatikan bahwa pasien tersebut tidak mengalami
disfungsi ventrikel kiri yang signifikan atau kontraindikasi lainnya.6
VI.2.2 Nitrat
Keuntungan terapeutik dari penggunaan nitrat berhubungan dengan efek venodilator yang menyebabkan penurunan preload miokard dan volume end diastolik ventrikel kiri yang akhirnya menyebabkan penurunan konsumsi oksigen miokard. Selain itu nitrat akan menyebabkan dilatasi arteri koroner normal maupun arteri koroner yang mengalami aterosklerotik dan meningkatkan aliran kolateral koroner.3
Pada pasien dengan NSTEMI yang memerlukan perawatan rumah sakit, penggunaan nitrat intravena lebih efektif dibandingkan nitrat sublingual untuk mengurangi gejala dan depresi segmen ST. Dosis harus di up titrasi sampai gejala (angina atau dyspnoe) berkurang atau munculnya efek samping (sakit kepala atau hipotensi).3
VI.2.3 Calcium Channel Blocker
Calcium channel blockers merupakan obat vasodilator dan beberapa diantaranya
memiliki efek langsung terhadap konduksi atrioventrikular dan denyut jantung. Terdapat tiga
sub kelas dari calcium blocker yaitu dihydropyridines (nifedipine), benzothiazepines (diltiazem), dan phenylethylamines (verapamil). Ketiga sub kelas ini memiliki derajat yang
konduksi atrioventrikular. Nifedipin dan amlodipin memiliki efek vasodilatasi perifer yang paling besar, sementara diltiazem memiliki efek vasodilator yang paling kecil.3
VI.3 Terapi Antiplatelet VI.3.1 Aspirin
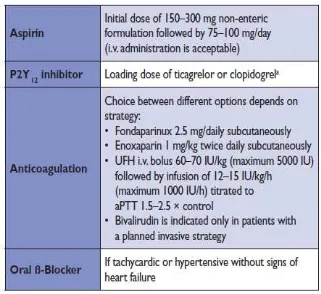
Aspirin sebaiknya diberikan kepada semua pasien kecuali ada kontraindikasi, dosis
inisial aspirin non enterik 150-300 mg dikunyah. Selanjutnya 75-100 mg per hari dalam
jangka panjang dikatakan memiliki efikasi yang sama dengan dosis besar dan memiliki resiko
intoleran saluran cerna yang lebih kecil.1,3
VI.3.2 P2Y12 Reseptor Inhibitor
Clopidogrel direkomendasikan pada seluruh pasien dengan dosis inisial 300 mg
selanjutnya diikuti 75 mg per hari. Pada pasien yang dipertimbangkan untuk menjalani PCI,
loading dose 600 mg disarankan untuk mencapai penghambatan fungsi trombosit yang lebih
cepat. Clopidogrel harus dipertahankan setidaknya selama 12 bulan kecuali terdapat resiko
perdarahan.1
Penelitian Triton TIMI-38 menunjukkan bahwa pada pasien-pasien dengan SKA yang
menjalani PCI, ternyata prasugrel secara signifikan menurunkan insidensi kejadian iskemik
baik dalam jangka panjang maupun pendek. Namun berhubungan dengan peningkatan resiko
perdarahan, terutama pada pasien berusia > 75 tahun, berat badan < 60 kg dan pasien-pasien
dengan riwayat TIA, stroke atau perdarahan intrakranial.1
Obat golongan P2Y12 Reseptor Inhibitor baru yang cukup menjanjikan sebagai obat
anti platelet adalah Ticagrelor. Seperti prasugrel, Ticagrelor memiliki onset of action yang
lebih cepat dan konsisten dibandingkan clopidogrel, namun juga memiliki offset of action
yang lebih cepat sehingga pemulihan fungsi platelet menjadi lebih cepat.3
VI.3.3 Glycoprotein IIb/IIIa Receptor Inhibitors
VI.4 Terapi Antikoagulan
Antikoagulan digunakan pada terapi NSTEMI untuk menghambat pembentukan dan atau aktivitas thrombin sehingga dapat mengurangi kejadian-kejadian yang berhubungan dengan pembentukan thrombus. Antikoagulan direkomendasikan untuk semua pasien sebagai tambahan terapi anti platelet.1,3
Terdapat beragam jenis antikoagulan yang tersedia, dan pemilihannya didasarkan
pada resiko iskemik, kejadian perdarahan dan pilihan strategi manajemen inisial ( urgent
invasif, early invasif atau konservatif).1,3 Jenis antikoagulan antara lain:3
- Indirect inhibitors koagulasi (butuh anti trombin untuk aksi penuhnya) :
o Indirect thrombin inhibitors : unfractionated heparin (UFH),
low molecular weight heparin (LMWHs)
o Indirect factor Xa inhibitors : LMWHs, fondaparinux - Direct inhibitors koagulasi
o Direct factor Xa inhibitors : apixaban, rivaroxaban, otamixaban
o Direct thrombin inhibitors (DTIs): bivalirudin, dabigatran
VI.4.1 Low Molecular Weight Heparin
Salah satu LMWH yang sering digunakan adalah enoxaparin yang merupakan
antikoagulan pilihan baik pada pasien-pasien yang direncanakan untuk tindakan konservatif
ataupun tindakan invasif. Dengan dosis 1 mg/kgBB dua kali sehari, enoxaparin dapat
dihentikan 24 jam setelah strategi invasif dilakukan. Dan sebaiknya diberikan selama 3
hingga 5 hari untuk pasien yang direncanakan tindakan konservatif.1
Pada pasien-pasien NSTEMI yang telah mendapat enoxaparin dan akan menjalani PCI, tidak dibutuhkan dosis enoxaparin tambahan jika suntikan sub kutan sebelumnya < 8 jam sebelum PCI. Namun bila suntikan sub kutan enoxaparin terakhir > 8 jam sebelum PCI, diperlukan dosis tambahan 0,3 mg/kgBB IV bolus. Tidak disarankan mengganti antikoagulan dengan jenis yang lain.3
LMWH dieliminasi sebagian melalui ginjal. Resiko akumulasi meningkat seiring dengan penurunan fungsi ginjal, sehingga mengakibatkan peningkatan resiko perdarahan. Sebagian besar LMWH dikontraindikasikan pada kasus-kasus gagal ginjal dengan CrCl < 30
VI.4.2 Fondaparinux
Fondaparinux direkomendasikan atas dasar efikasi yang paling baik dan profil
keamanan nya. Fondaparinux paling sedikit menyebabkan komplikasi perdarahan dan
memiliki bioavailabilitas 100 % setelah disuntikkan secara sub kutan dengan waktu paruh 17
jam serta diekskresikan oleh ginjal. Dosis yang direkomendasikan adalah 2,5 mg/hari.
Fondaparinux dikontraindikasikan pada pasien yang memiliki CrCl < 20 ml/menit. Tambahan
UFH dengan dosis 50-100 U/kg BB bolus diperlukan selama PCI karena didapatinya
insidensi trombosis kateter yang sedikit tinggi.1,3
Tidak ditemukan kasus heparin induced trombositopenia (HIT) akibat penggunaan
fondaparinux, sehingga monitoring jumlah trombosit tidak diperlukan. Monitoring terhadap
aktivitas anti Xa, activated partial thromboplastin time (aPTT), activated clotting time
(ACT), prothrombin dan thrombin time tidak memiliki pengaruh yang signifikan.3
VI.4.3 Unfractionated Heparin
UFH kurang baik diabsorpsi melalui rute sub kutan, sehingga penggunaan infus intravena menjadi rute pemberian yang lebih dipilih. Dengan dosis bolus inisial 60-70 IU/kgBB (maksimal 5000 IU) diikuti infus inisial 12-15 IU/kg/jam (maksimal 1000 IU/jam). Batas terapeutik UFH cukup sempit, sehingga diperlukan monitoring aPTT secara berkala, dengan target optimal 50-75 detik (1,5-2,5 kali batas teratas nilai normal). Pada nilai aPTT yang lebih tinggi, resiko komplikasi perdarahan akan meningkat, tanpa adanya efek anti trombotik. Efek antikoagulan UFH akan hilang dengan cepat dalam beberapa jam setelah
penghentian, sehingga dalam 24 jam penghentian terapi terdapat resiko reaktivasi proses koagulasi dan meningkatkan resiko kejadian iskemik berulang meskipun diberikan bersamaan dengan aspirin.3
Pada setting PCI, UFH diberikan sebagai bolus dengan pemantauan ACT. Dosis pemberian UFH pada setting PCI adalah 70-100 IU/kg atau 50-60 IU/kg bila dikombinasikan dengan GP IIb/IIIa receptor inhibitors 3
VI.4.4 Direct Thrombin Inhibitor
Tabel 5. Terapi NSTEMI 3
VI.5. Revaskularisasi koroner
Kateterisasi jantung diikuti oleh revaskularisasi telah terbukti mencegah iskemik berulang dan atau memperbaiki hasil akhir jangka pendek dan jangka panjang. Berdasarkan keakutan resiko, waktu pelaksanaan angiografi dibagi menjadi 4 kategori, yaitu:3
- invasive (< 72 jam);
o urgent invasive (<120 min);
o early invasive (<24 h);
- primarily conservative
VI.5.1. Strategi invasif (<72 jam setelah kontak medis pertama)
Pada pasien dengan resiko akut yang lebih sedikit dan tanpa pengulangan gejala, angiografi dapat dilakukan dalam batas waktu 72 jam. (ESC)
VI.5.1.1 Strategi Urgent Invasif ( < 120 menit)
Urgent invasif angiografi sebaiknya dilakukan pada pasien-pasien dengan resiko
- Angina refrakter (mengindikasikan adanya infark miokard yang sedang berlangsung tanpa adanya abnormalitas ST)
- Angina berulang meskipun dengan terapi antiangina yang kuat, berhubungan dengan ST depresi (2mm) atau gelombang T negatif yang dalam
- Gejala klinis gagal jantung atau hemodinamik tidak stabil (syok)
- Aritmia yang mengancam nyawa (fibrilasi ventrikel atau ventrikular takikardia)
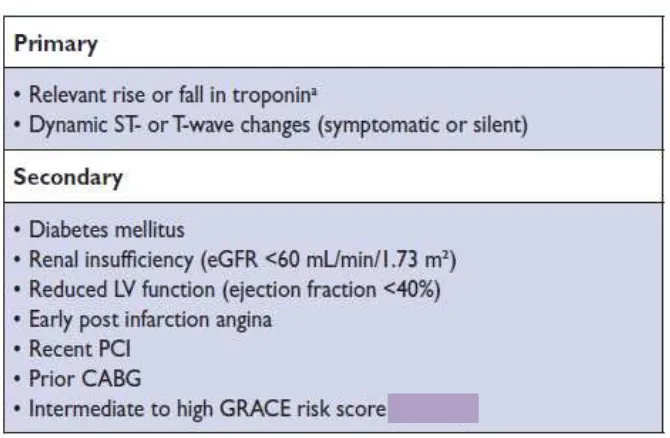
VI.5.1.2 Strategi Early Invasif (<24 jam setelah kontak medis)
Kebanyakan pasien memberi respon terhadap terapi anti angina inisial, namun resiko semakin meningkat dan membutuhkan angiografi yang diikuti dengan tindakan
revaskularisasi. Pasien-pasien dengan resiko tinggi ditandai dengan skor resiko GRACE > 140 dan atau dijumpainya setidaknya satu dari kriteria resiko tinggi primer pada tabel 6 sebaiknya menjalani evaluasi invasif dalam 24 jam.3
Tabel 6. Kriteria resiko tinggi yang perlu dilakukan manajemen invasif3
VI.5.2 Terapi Konservatif
Pada strategi konservatif dapat dilakukan tindakan angiografi elektif ataupun tidak
sama sekali. Pasien yang memenuhi semua kriteria dibawah ini dapat dikatakan memiliki resiko rendah dan tidak rutin menjalani evaluasi early invasif, yaitu:3
- Tidak ada nyeri dada berulang - Tidak ada tanda-tanda gagal jantung
- Tidak dijumpai peningkatan kadar troponin (pada saat datang maupun pada 6-9 jam)
- Tidak dijumpai inducible iskemi
Penatalaksanaan lebih lanjut untuk pasien-pasien ini sesuai dengan untuk evaluasi penyakit arteri koroner stabil. Sebelum keluar dari rumah sakit, stress test untuk merangsang iskemi akan berguna untuk rencana terapi kedepan dan dibutuhkan sebelum angiografi elektif.3
VI.6 CABG
Jika angiogram menunjukkan gambaran ateromatos namun tidak dijumpai lesi kritis pada koroner, pasien akan disarankan untuk mendapat terapi medis. Pada pasien dengan kelainan pada single-vessel, PCI dengan stenting pada culprit lesion adalah pilihan pertama. Pada pasien dengan kelainan multi vessel, keputusan mengenai PCI ataupun CABG harus dipertimbangkan berdasarkan individu pasien masing-masing. Tindakan sekuensial, yang terdiri dari PCI pada culprit lesion diikuti dengan tindakan CABG pada daerah non culprit lesion yang terbukti iskemi dan atau berdasarkan penilaian fungsi, kelihatannya dapat bermanfaat pada beberapa pasien.3
CABG biasanya disarankan pada pasien dengan penyakit arteri koroner yang kompleks yang tidak dapat dilakukan PCI, seperti kelainan koroner left main dengan triple vessel,oklusi total dan kelainan yang difus. Sangat penting pula untuk tetap memperhitungkan
resiko perdarahan, karena pasien-pasien ini sedang dalam terapi antiplatelet yang agresif.
Keuntungan CABG adalah yang paling baik setelah beberapa hari stabilisasi dengan terapi
Gambar.4 Penatalaksanaan NSTEMI Secara Skematis2
VI.7 Tatalaksana Predischarge dan Pencegahan Sekunder
Pasien dengan NSTEMI setelah melewati fase inisial memiliki resiko tinggi untuk
mengalami kejadian iskemia berulang. Oleh karena itu tindakan pencegahan yang esensial
seperti perbaikan pola hidup, penurunan berat badan, kontrol tekanan darah, manajemen
diabetes, intervensi lipid, penggunaan antiplatelet, penghambat beta, Angiotensin Converting
Enzym (ACE) inhibitor atau Angiotensin Receptor Blocker (ARB) akan sangat membantu.1,9
ACE inhibitor sebaiknya diberikan secara oral dalam 24 jam pertama pada pasien
dengan kongesti paru atau fraksi ejeksi ventrikel kiri ≤ 0,40 tanpa adanya hipotensi (tekanan
darah sistole < 100 mmHg atau < 30 mmHg dibawah baseline) atau kontraindikasi lain. ARB
dapat diberikan pada pasien-pasien yang intoleran terhadap ACE inhibitor.10
Statin direkomendasikan untuk semua pasien NSTEMI, terlepas dari berapa kadar
70 mg/dl.1 Penggunaan terapi antitrombotik jangka panjang setelah keluar dari RS pada
pasien NSTEMI dapat dilihat pada gambar 5.
Gambar 5. Penggunaan terapi antitrombotik jangka panjang setelah keluar dari RS pada pasien NSTEMI5
VII. PROGNOSA
Sejumlah metode untuk penilaian resiko kematian dan kejadian iskemik pada
pasien-pasien dengan NSTEMI telah cukup dikenal, hal ini memberikan dasar pengambilan
keputusan bagi tindakan terapeutik.2 Thrombolysis In Myocardial Infarction (TIMI) skor,
Platelet glycoprotein IIb/IIIa in Unstable agina: Receptor Suppression Using Integrilin
(PURSUIT) skor, dan Global Registry of Acute Coronary Events (GRACE) RSs skor dapat
dihitung dengan menggunakan variabel-variabel tertentu yang dinilai saat pasien masuk ke
rumah sakit.11 Salah satu skor yang sering dipakai yaitu TIMI skor dapat dilihat di tabel 7.
Dengan skor TIMI dapat dinilai semua sebab mortalitas, resiko infark miokard baru
4,7%, skor 2 resiko 8,3%, skor 3 resiko 13,2%, skor 4 resiko 19,9 %, skor 5 resiko 26,2%,
skor 6-7 resiko 40,9 %.2 Untuk skor TIMI < 3 dikatakan resiko rendah, skor TIMI 3-4 resiko
menengah dan skor TIMI 5-7 adalah resiko tinggi.1
Tabel 7. Thrombolysis In Myocardial Infarction (TIMI) skor1
Karakteristik Nilai
Usia ≥ 65 tahun 1
≥ 3 faktor resiko CAD
(DM, Hipertensi, Merokok, Kolesterol tinggi, Riwayat
keluarga)
1
Diketahui CAD (Stenosis ≥ 50%) 1
Penggunaan Aspirin dalam 7 hari terakhir 1
2 Kejadian angina dalam < 24 jam 1
Deviasi segmen ST ≥ 0,5 mm 1
Pe ↑ marker jantung 1
VIII. KESIMPULAN
NSTEMI merupakan salah satu bagian dari sindroma koroner akut yang ditandai
dengan gambaran EKG depresi segmen ST atau inversi gelombang T prominen dengan
biomarker nekrosis jantung yang positif (mis, troponin) namun tidak dijumpainya elevasi
segmen ST pada gambaran EKG. Dalam rentang 4 tahun, mortalitas jangka panjang untuk
pasien-pasien NSTEMI didapati dua kali lebih tinggi, sehingga diagnosis yang cepat dan
tepat, stratifikasi resiko, tindakan terapi yang sesuai untuk mengembalikan aliran darah
pembuluh koroner serta mengurangi iskemik miokard harus dapat dilakukan terutama melalui
empat komponen utama terapi pada NSTEMI yaitu pemberian antiiskemia,
antiplatelet/antikoagulan, terapi invasif (kateterisasi dini/revaskularisasi), dan perawatan
DAFTAR PUSTAKA
1. Daga LC, Kaul U, Mansoor A. Approach to STEMI and NSTEMI.
2. Anderson JL, Adams CD, Antman EM, Bridges CR, Califf RM, Casey DE, et al.
2012 ACCF/AHA Focused Update Incorporated Into the ACCF/AHA 2007
Guidelines for the Management of Patients With Unstable Angina/Non–ST-Elevation
Myocardial Infarction A Report of the American College of Cardiology
Foundation/American Heart Association Task Force on Practice Guidelines. diunduh
dari http://circ.ahajournals.org/ by guest on March 4, 2014
3. Hamm CW, Bassand JP, Agewall S, Bax J, Boersma E, Bueno H, et al. ESC
Guidelines for the management of acute coronary syndromes in patients presenting
without persistent ST-segment elevation The Task Force for the management of acute
coronary syndromes (ACS) in patients presenting without persistent ST-segment
elevation of the European Society of Cardiology (ESC). European Heart Journal
(2011) 32, 2999–3054
4. Hamm CW, Heeschen C, Falk E, Fox KAA. Acute Coronary Syndromes :
Pathophysiology, Diagnosis and Risk Stratification. diunduh dari
2014
5. Kumar A, Cannon CP. Acute Coronary Syndromes: Diagnosis and Management, Part
I.Mayo Clin Proc. 2009;84(10):917-938
6. Paxinos G, Katritsis DG. Current Therapy of Non-ST-Elevation Acute Coronary
Syndromes. Hellenic J Cardiol 2012; 53: 63-71
7. Myrtha R. Perubahan Gambaran EKG pada Sindrom Koroner Akut (SKA).
CDK.2011;38(7)
8. NTCM. EKG Pada Iskemia, Infark Miokard. PERKI-DKI Jaya
9. Harun S, Alwi I. Infark Miokard Akut Tanpa Elevasi ST dalam Buku Ajar Ilmu
Penyakit Dalam. Edisi V. Jakarta : Interna Publishing; 2009. Hlm 1757-1766
10.ACCF/AHA. ACCF/AHA Pocket Guideline Management of Patients With Unstable
Angina/Non–ST-Elevation Myocardial Infarction (Adapted from the 2007
ACCF/AHA Guideline and the 2011 ACCF/AHA Focused Update). diunduh dari
11.Goncalves PA, Ferreira J, Aguiar C, Gomes RS.TIMI, PURSUIT, and GRACE risk
scores: sustained prognostic value and interaction with revascularization in