BAB 2
TINJAUAN PUSTAKA
2.1. Definisi Efusi Pleura Tuberkulosis
Efusi pleura TB adalah efusi pleura yang disebabkan oleh M. TB yang dikenal juga dengan nama pleuritis TB.27 Peradangan rongga pleura pada umumnya secara klasik berhubungan dengan infeksi TB paru primer. Berbeda dengan bentuk TB di luar paru, infeksi TB pada organ tersebut telah terdapat kuman M. TB pada fase basilemia primer. Proses di pleura terjadi akibat penyebaran atau perluasan proses peradangan melalui pleura viseral sebagai proses hipersensitiviti tipe lambat. Mekanisme ini berlaku pada beberapa kasus tetapi data epidemiologi terbaru pleuritis TB mengarahkan mekanisme patogenik lain pada sebagian besar proporsi kasus. Pada pasien dewasa yang lebih tua kelainan pada pleura berhubungan dengan reaktivasi TB paru. Efusi pleura harus dicurigai akibat penyebaran infeksi sebenarnya ke ruang pleura dibandingkan prinsip reaksi imunologi terhadap Ag M. TB.28
2.2. Epidemiologi
TB masih menjadi penyebab kesakitan dan kematian utama khususnya di negara-negara berkembang.1 Karena itu TB masih merupakan masalah kesehatan masyarakat yang penting di dunia ini. Pada tahun 1992 WHO telah mencanangkan TB sebagai “Global Emergency”.2 Menurut data yang dilaporkan WHO tahun 2008
dengan apusan BTA positif.3 Diantara kasus baru itu diperkirakan 709 000 (7.7%) dengan HIV-positif.28 Asia mencapai 55% dari seluruh kasus di dunia, dan Afrika sekitar 31%.3
Menurut laporan WHO tahun 2004 diperkirakan angka kematian akibat TB adalah 8000 setiap hari dan 2-3 juta setiap tahun di seluruh dunia, dimana jumlah terbesar kematian akibat TB terdapat di Asia Tenggara yaitu 625 orang atau angka mortaliti sebesar 39 orang per 100.000 penduduk. Angka mortalitas tertinggi terdapat di Afrika yaitu 83 per 100.000 penduduk, prevalensinya meningkat seiring dengan peningkatan kasus HIV.4
Indonesia masih menempati urutan ke-3 setelah India, dan China dengan angka insiden TB tertinggi di dunia.2,3 Di Indonesia setiap tahun terdapat ± 250.000 kasus baru dan sekitar 140.000 kematian akibat TB. Di Indonesia TB adalah pembunuh nomor satu diantara penyakit menular dan merupakan penyebab kematian nomor 3 setelah penyakit jantung dan pernafasan akut pada seluruh kalangan usia.2
TB sering bermanifestasi ke organ-organ lain. Manifestasi ke pleura berupa pleuritis atau efusi pleura merupakan salah satu manifestasi TB ekstraparu yang paling sering terjadi selain limfadenitis TB.4,5 Sekitar ± 30% infeksi aktif M. TB bermanifestasi ke pleura.6 Menurut Jing dkk efusi pleura TB terjadi pada 10% penderita yang tidak diobati, dimana hasil tes tuberkulin positif dan sebagai komplikasi dari TB paru primer.9 Menurut Siebert dkk efusi pleura dapat terjadi pada
5% pasien dengan TB.14 Biasanya efusi pleura yang disebabkan oleh TB selain bersifat eksudatif juga bersifat limfositik.29,30
Frekuensi TB sebagai penyebab efusi pleura tergantung kepada prevalensi TB pada populasi yang diteliti. Penelitian di Spanyol terhadap 642 penderita efusi pleura ditemukan TB menjadi penyebab terbanyak efusi pleura; insidennya mencapai 25% dari seluruh kasus efusi pleura. Penelitian di Saudi Arabia terhadap 253 kasus dijumpai 37% disebabkan oleh TB. Di US insiden efusi pleura yang disebabkan TB diperkirakan mencapai 1.000 kasus. Atau sekitar 3-5% pasien dengan TB akan mengalami efusi pleura TB. Kelihatannya jumlah ini rendah, diakibatkan banyak pasien efusi pleura TB cenderung tidak terlaporkan karena sering sekali kultur M. TB hasilnya negatif.5 Di UK infeksi TB yang melibatkan pleura < 10% kasus.31 Sedangkan penelitian yang dilakukan di Rwanda pada 127 penderita efusi pleura dijumpai sekitar 86% penyebabnya adalah TB.32
Sedangkan efusi pleura pada penderita HIV dengan TB insidennya bisa lebih tinggi.33 Penelitian di Carolina Selatan dijumpai insidennya mencapai 11% penderita efusi pleura TB dengan HIV positif sedangkan pada HIV negatif dijumpai sekitar 6%.32 Penelitian di Burundi dan Tanzania ditemukan 60% penderita efusi pleura TB dengan HIV positif.35 Sedangkan pada penelitian di Afrika Selatan ditemukan bahwa 38% penderita efusi pleura TB dengan HIV positif sedangkan pada penderita efusi pleura TB dengan HIV negatif hanya 20%. Indonesia menempati urutan ke-3 dari antara negara-negara dengan prevalensi TB tertinggi,dimana penyebab utama efusi pleuranya adalah TB paru (30,26%) dengan umur terbanyak adalah 21-30 tahun.3,7
2.3. Patogenesis
Efusi pleura TB adalah efusi pleura yang disebabkan oleh M. TB suatu keadaan dimana terjadinya akumulasi cairan dalam rongga pleura.35 Mekanisme terjadinya efusi pleura TB bisa denganbeberapa cara:
1. Efusi pleura TB dapat terjadi dengan tanpa dijumpainya kelainan radiologi toraks. Ini merupakan sekuele dari infeksi primer dimana efusi pleura TB biasanya terjadi 6-12 minggu setelah infeksi primer, pada anak-anak dan orang dewasa muda.30,36 Efusi pleura TB ini diduga akibat pecahnya fokus perkijuan subpleura paru sehingga bahan perkijuan dan kuman M. TB masuk ke rongga pleura dan terjadi interaksi dengan Limfosit T yang akan menghasilkan suatu reaksi hipersensitiviti tipe lambat. Limfosit akan melepaskan limfokin yang akan menyebabkan peningkatan permeabilitas dari kapiler pleura terhadap protein yang akan menghasilkan akumulasi cairan pleura.30,35,36,37 Cairan efusi umumnya diserap kembali dengan mudah. Namun terkadang bila terdapat banyak kuman di dalamnya, cairan efusi tersebut dapat menjadi purulen, sehingga membentuk empiema TB.36
2. Cairan yang dibentuk akibat penyakit paru pada orang dengan usia lebih lanjut. Jarang, keadaan seperti ini bia berlanjut menjadi nanah (empiema).36 Efusi pleura ini terjadi akibat proses reaktivasi yang mungkin terjadi jika penderita mengalami imuniti rendah.37
3. Efusi yang terjadi akibat pecahnya kavitas TB dan keluarnya udara ke dalam rongga pleura. Keadaan ini memungkinkan udara masuk ke dalam ruang
antara paru dan dinding dada. TB dari kavitas yang memecah mengeluarkan efusi nanah (empiema). Udara dengan nanah bersamaan disebut piopneumotoraks.36
2.4. Aspek Imunologis
2.4.1. Sitokin
Sitokin merupakan golongan protein yang diproduksi oleh makrofag, eosinofil, sel mast, sel endotel, epitel, limfosit B, dan T yang diaktifkan yang semuanya ini masuk dalam golongan protein sistem imun yang mengatur interaksi antar sel yang memacu reaktivitas imun, baik pada imuniti non-spesifik maupun spesifik.38
Sitokin yang penting pada imuniti spesifik:
1. IL-2
Sekresi berasal dari Sel T. Berperan dalam proliferasi sel T, promosi AICD, aktivasi dan proliferasi sel NK, proliferasi sel B.
2. IL-4
Sekresi berasal dari Th2, sel mast. Berperan dalam mempromosikan diferensiasi Th2, pengalihan isotop ke IgE.
3. IL-5
4. TGF-β
Sekresi berasal dari sel T, makrofag, dan jenis sel lainnya. Sitokin ini menghambat proliferasi dan fungsi efektor sel T, menghambat proliferasi sel B, promosi pengalihan isotop ke IgA, menghambat makrofag.
5. IFN-γ
Sekresi berasal dari Th1, CD8+, sel NK. Sitokin ini bekerja mengaktivasi makrofag, meningkatkan ekspresi MHC-I dan MHC-II, dan meningkatkan presentasi Ag.
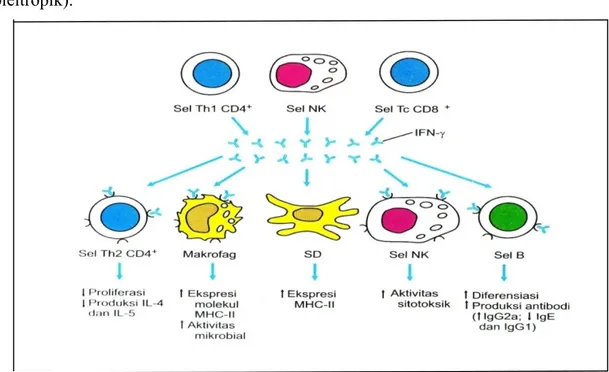
Sitokin-sitokin ini dapat memberikan lebih dari satu efek terhadap berbagai jenis sel (pleitropik).38
Gambar 1. Aktifitas pleotropik IFN-γ
Aktivasi makrofag yang diinduksi IFN-γ sangat berperan pada inflamasi kronis. Sitokin tersebut disekresi sel Th1, sel NK dan sel Tc dan bekerja terhadap berbagai jenis sel.38
2.4.2. Efek Biologik Sitokin
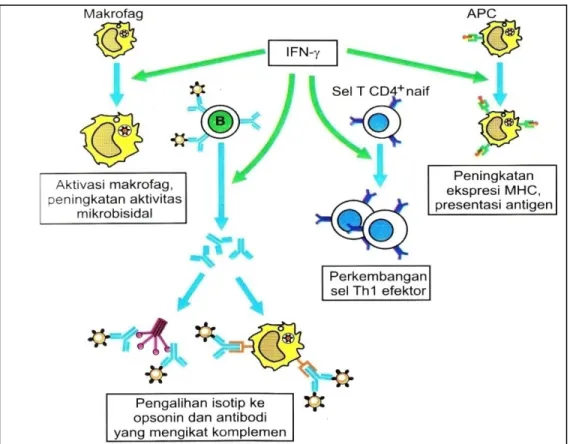
Efek biologik sitokin timbul setelah diikat oleh reseptor spesifiknya yang diekspresikan pada membran sel organ sasaran. Pada imuniti nospesifik, sitokin diproduksi makrofag dan sel NK, berperan pada inflamasi dini, merangsang proliferasi, diferensiasi dan aktivasi sel efektor khusus seperti makrofag. Pada imuniti spesifik sitokin yang diproduksi sel T mengaktifkan sel-sel imun spesifik (Gambar 2).38
Gambar 2. Fungsi sitokin pada pertahanan penjamu.
Pada imuniti spesifik sitokin yang diproduksi sel T mengaktifkan sel-sel imun spesifik.38
2.4.3. Efek Biologik IFN-γ
Interferon ditemukan tahun 1957 oleh Isaacs dan Lindenmann sebagai protein yang pembentukannya diinduksi oleh sel yang terinfeksi virus dan ia berperan mengganggu replikasi virus.39 Di samping sifat antivirus, interferon terbukti mempunyai fungsi pengatur imun seperti penambahan produksi dan aktivasi sel NK serta berfungsi sebagai pengatur sel, misalnya penghambat pertumbuhan sel.39,40 Berdasarkan sumber selnya interferon diklasifikasikan sebagai interferon fibroblas dan interferon imun. Ada 3 jenis IFN yaitu alfa, beta dan gamma. IFN-α diproduksi oleh leukosit, IFN-β oleh sel fibroblast yang bukan limfosit, dan IFN-γ atau interferon imun yang dihasilkan oleh limfosit T.38
Seperti halnya hormon, interferon dapat juga disebarkan ke seluruh tubuh melalui aliran darah dan dapat berpengaruh pada tempat-tempat sebelah distal dari tempat produksi.39 IFN-γ yang diproduksi berbagai sel sistem imun merupakan sitokin utama MAC (Macrophage Activating Cytokine) dan berperan terutama dalam
imuniti yang tidak spesifik dan spesifik seluler. IFN-γ adalah sitokin yang mengaktifkan makrofag untuk membunuh (fagosit) mikroba. IFN-γ merangsang ekspresi MHC-I dan MHC-II dan kostimulator APC. IFN-γ meningkatkan perbedaan sel CD4+ naik ke subset sel Th1 dan mencegah proliferasi sel Th2. IFN-γ bekerja terhadap sel B dalam pengalihan subkelas IgG yang mengikat Fcγ-R pada fagosit dan mengaktifkan komplemen. Kedua proses tersebut meningkatkan fagositosis mikroba yang diopsonisasi. IFN-γ dapat mengalihkan Ig yang berpartisipasi dalam eliminasi mikroba. IFN-γ mengaktifkan neutrofil dan merangsang efek sitolitik sel NK
(Gambar 1). IFN-γ mengaktifkan fagosit dan APC dan induksi pengalihan sel B (isotip antibodi yang dapat mengikat komplemen dan Fc-R pada fagosit, yang berbeda dengan isotip yang diinduksi IL-4), menginduksi tidak langsung efek Th1 atas peran peningkatan produksi IL-12 dan ekspresi reseptor.38
2.4.4. Sistem Imun pada TB
M.TB adalah patogen intraseluler yang dapat bertahan hidup dan berkembang biak di dalam makrofag. Makrofag dan limfosit T sangat berperan penting dalam respon imun terhadap TB. Makrofag alveolar memiliki reseptor khusus tool like
receptors (TLRs) yang dapat mengenali bahan-bahan asing seperti lipoprotein
mikobakterium. Makrofag memangsa M.TB dan menghasilkan sitokin, khususnya IL-12 dan IL-18 yang akan merangsang pertumbuhan limfosit T CD4+ melepaskan IFN-γ. IFN-γ penting dalam aktivasi mekanisme mikrobisid makrofag dan merangsang makrofag melepaskan TNF-α yang diperlukan dalam pembentukan granuloma. Makrofag akan memproses antigen (Ag) M.TB dan mempresentasikannya ke limfosit T CD4+ (helper T cell) dan limfosit T CD8+
(cytotoxic T-cell). Ini akan berbentuk ekspansi klonal dari limfosit T yang spesifik.
Responnya berupa tipe Th1 dengan sel CD4+, IFN-γ, dan IL-2 memainkan peranan penting.41,42,43,44,45
Reaksi hipersensitiviti jaringan menghasilkan pembentukan granuloma yang akan membatasi replikasi dan penyebaran mikobakteria. Granuloma perkijuan adalah lesi patologik klasik TB. Pada individu dengan imunokompromis reaksi hipersensitiviti jaringan berkurang sehingga terjadi respon inflamasi non spesifik dengan serbukan sedikit leukosit polimorfonuklear dan monosit dan basil dalam jumlah besar tetapi tanpa bentukan granuloma.41,43,44,46
Sel-sel mesotel pleura bertanggungjawab dan berperan terhadap terjadinya penumpukan netrofil dan fagositosis mononuklear dalam rongga pleura. Baru-baru ini dikelompokkan famili sitokin-kemotaktik disebut famili kemokin yang terbentuk dari
tiga subfamili polipeptida yang berhubungan pada sel-sel mesotel. Subfamili ini secara generik dikenal sebagai famili kemokin dan termasuk kemokin C-X-R, kemokin C-C, atau kemokin C atau yang dikenal dengan limfotaktin.5,49
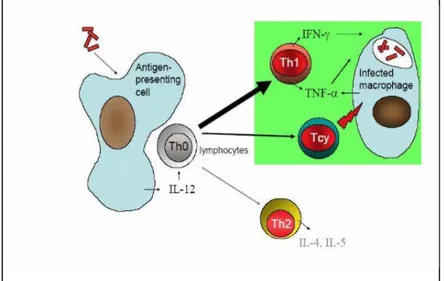
Gambar 4. Imuniti Seluler pada Infeksi Tuberkulosis.46
Pada penyakit-penyakit granulomatous pleura, cairan pleura paling banyak mengandung sel-sel mononuklear. Pada hewan dengan pleuritis TB, netrofil lebih dominan pada 24 jam pertama setelah masuknya BCG (Bacillus Calmette Guerin)
diikuti masuknya makrofag dalam jumlah yang banyak. Kemokin C-C yang dinamai
Monocyte Chemotactic Protein (MCP)-1, dijumpai dalam jumlah yang besar pada
cairan efusi TB. Macrophage Inflammatory Protein (MIP)-1 juga dijumpai pada
cairan pleura pasien-pasien efusi pleura TB. Pada pasien-pasien dimana fungsi kekebalan tubuhnya menurun seperti pada pasien dengan AIDS, kadar monosit dan kemokin monosit spesifik cairan pleura pasien efusi pleura TB lebih rendah. IFN-γ merupakan sitokin pertama yang penting dan dijumpai dalam jumlah yang besar pada
penelitian-penelitian sebelumnya yang memberikan kesan bahwa sel T helper tipe 1 (Th1) subset memperantarai limfosit dalam memberi respon terhadap infeksi M.TB. Saat terdapat pembagian sel-sel CD4 dalam rongga pleura pasien dengan efusi pleura TB, terdapat peningkatan jumlah produksi IFN-γ. Netralisasi produksi IFN-γ menyebabkan penghapusan produksi kemokin lokal oleh sel-sel mesotel dan penurunan pelepasan MIP-1 dan MCP-1.28,47
2.5. Manifestasi Klinis
Kadang-kadang efusi pleura TB asimptomatik jika cairan efusinya masih sedikit dan sering terdeteksi pada pemeriksaan radiologi yang dilakukan untuk tujuan tertentu.48 Namun jika cairan efusi dalam jumlah sedang sampai banyak maka akan memberikan gejala dan kelainan dari pemeriksaan fisik.15
Efusi pleura TB biasanya memberikan gambaran klinis yang bervariasi berupa gejala respiratorik, seperti nyeri dada, batuk, sesak nafas.15 Gejala umum berupa demam, keringat malam, nafsu makan menurun, penurunan berat badan, rasa lelah dan lemah juga bisa dijumpai. Gejala yang paling sering dijumpai adalah batuk (~70%) biasanya tidak berdahak, nyeri dada (~75%) biasanya nyeri dada pleuritik, demam sekitar 14% yang subfebris, penurunan berat badan dan malaise.30
Walaupun TB merupakan suatu penyakit yang kronis akan tetapi efusi pleura TB sering manifestasi klinisnya sebagai suatu penyakit yang akut.30 Sepertiga
penderita efusi pleura TB sebagai suatu penyakit akut yang gejalanya kurang dari 1 minggu.49 Pada suatu penelitian terhadap 71 penderita ditemukan 31% mempunyai
gejala kurang dari 1 minggu durasinya dan 62% dengan gejala kurang dari satu bulan.30 Umur penderita efusi pleura TB lebih muda daripada penderita TB paru. Pada suatu penelitian yang dilakukan di Qatar dari 100 orang yang menderita usia rata-rata 31.5 tahun, sementara di daerah industri seperti US usia ini cenderung lebih tua sekitar 49.9 tahun. Efusi pleura TB paling sering unilateral dan biasanya efusi yang terjadi biasanya ringan sampai sedang dan jarang massif.48 Pada penelitian yang dilakukan Valdes dkk pada tahun 1989 sampai 1997 terhadap 254 penderita efusi pleura TB ditemukan jumlah penderita yang mengalami efusi pleura di sebelah kanan 55,9%, di sebelah kiri 42,5% dan bilateral efusi 1,6% penderita serta 81,5% penderita mengalami efusi pleura kurang dari dua pertiga hemitoraks.50
2.6. Diagnosis
Diagnosis efusi pleura TB ditegakkan berdasarkan gejala klinis, pemeriksaan fisik, pemeriksaan radiologi torak, pemeriksaan bakteri tahan asam sputum, cairan pleura dan jaringan pleura, uji tuberkulin, biopsi pleura dan analisis cairan pleura.30 Diagnosis dapat juga ditegakkan berdasarkan pemeriksaan ADA, IFN-γ, dan PCR cairan pleura. Hasil darah perifer tidak bermanfaat; kebanyakan pasien tidak
mengalami lekositosis.30 Sekitar 20% kasus efusi pleura TB menunjukkan gambaran infiltrat pada foto toraks.50
Kelainan yang dapat dijumpai pada pemeriksaan fisik sangat tergantung pada banyaknya penumpukan cairan pleura yang terjadi. Pada inspeksi dada bisa dilihat kelainan berupa bentuk dada yang tidak simetris, penonjolan pada dada yang terlibat,
sela iga melebar, pergerakan tertinggal pada dada yang terlibat. Pada palpasi stem fremitus melemah sampai menghilang, perkusi dijumpai redup pada daerah yang terlibat, dari auskultasi akan dijumpai suara pernafasan vesikuler melemah sampai menghilang, suara gesekan pleura.30
Berdasarkan pemeriksaan radiologis toraks menurut kriteria American
Thoracic Society (ATS), TB paru dapat dibagi menjadi 3 kelompok yaitu lesi
minimal, lesi sedang, dan lesi luas.46 Sedangkan efusi pleura TB pada pemeriksaan radiologis toraks posisi Posterior Anterior (PA) akan menunjukkan gambaran
konsolidasi homogen dan meniskus, dengan sudut kostophrenikus tumpul, pendorongan trakea dan mediastinum ke sisi yang berlawanan.30
2.6.1. Apusan dan Kultur Sputum, Cairan Pleura dan Jaringan Pleura
Diagnosis pasti dari efusi pleura TB dengan ditemukan basil TB pada sputum, cairan pleura dan jaringan pleura.30 Pemeriksaan apusan cairan pleura secara Ziehl-
Nielsen (ZN) walaupun cepat dan tidak mahal akan tetapi sensitivitinya rendah
sekitar 35%.10,43,44,51 Pemeriksaan apusan secara ZN ini memerlukan konsentrasi
basil 10.000/ml dan pada cairan pleura pertumbuhan basil TB biasanya sejumlah kecil. Sedangkan pada kultur cairan pleura lebih sensitif yaitu 11-50% karena pada kultur diperlukan 10-100 basil TB. Akan tetapi kultur memerlukan waktu yang lebih lama yaitu sampai 6 minggu untuk menumbuhkan M.TB.52
2.6.2. Biopsi Pleura
Biopsi pleura merupakan suatu tindakan invasif dan memerlukan suatu pengalaman dan keahlian yang baik karena pada banyak kasus, pemeriksaan histopatologi dari biopsi spesimen pleura sering negatif dan tidak spesifik.52 Akan tetapi, diagnosis histopatologis yang didapat dari biopsi pleura tertutup dengan dijumpainya jaringan granulomatosa sekitar 60-80%.34 Sementara pemeriksaan yang dilakukan oleh A. H. Diacon dkk sensitiviti histologis, kultur dan kombinasi histologis dengan kultur secara biopsi jarum tertutup mencapai 66%, 48%, 79% dan pemeriksaann secara torakoskopi sensitivitinya 100, 76%, 100% dan spesifisitinya 100%.53
2.6.3. Uji Tuberkulin
Dulu tes ini menjadi pemeriksaan diagnostik yang penting pada pasien yang diduga efusi pleura TB. Test ini akan memberikan hasil yang positif setelah mengalami gejala > 8 minggu. Pada penderita dengan status gangguan kekebalan tubuh dan status gizi buruk, tes ini akan memberikan hasil yang negatif.30
2.6.4. Analisis Cairan Pleura
Analisis cairan pleura ini bermanfaat dalam menegakkan diagnosis efusi pleura TB. Sering kadar protein cairan pleura ini meningkat > 5 g/dl. Pada pasien kebanyakan hitung jenis sel darah putih cairan pleura mengandung limfosit > 50%.50,54
dengan gejala < 2 minggu, hitung jenis sel darah putih menunjukkan PMN lebih banyak. Pada torakosentesis serial yang dilakukan, hitung jenis lekosit ini menunjukkan adanya perubahan ke limfosit yang menonjol.30 Pada efusi pleura TB kadar LDH cairan pleura > 200 U, kadar glukosa sering menurun.31
Analisis kimia lain memberi nilai yang terbatas dalam menegakkan diagnostik efusi pleura TB. Pada penelitian-penelitian dahulu dijumpai kadar glukosa cairan pleura yang menurun, namun pada penelitian baru-baru ini menunjukkan kebanyakan pasien dengan efusi pleura TB mempunyai kadar glukosa diatas 60 mg/dl.Kadar pH cairan pleura yang rendah dapat kita curigai suatu efusi pleura TB. Kadar CRP cairan pleura lebih tinggi pada efusi pleura TB dibandingkan dengan efusi pleura eksudatif lainnya.30
2.6.5. Adenosin Deaminase (ADA)
ADA pertama sekali ditemukan tahun 1970 sebagai penanda kanker paru dan pada tahun 1978 Piras dkk menemukan ADA sebagai penanda efusi pleura TB.55 ADA merupakan enzim yang mengkatalis perubahan adenosine menjadi inosin. ADA merupakan suatu enzim Limfosit T yang dominan, dan aktivitas plasmanya tinggi pada penyakit dimana imuniti seluler dirangsang.56 Ada beberapa isomer ADA dimana yang menonjol adalah ADA 1 dan ADA 2. Dimana ADA 1 ditemukan pada semua sel dan ADA 2 mencerminkan aktivitas dari monosit atau makrofag. Penderita efusi pleura TB lebih dominan ADA 2.55
Gambaran yang menunjukkan peningkatan kadar ADA bermanfaat dalam menentukan diagnosis efusi pleura TB. Beberapa peneliti menggunakan berbagai tingkat cut-off untuk ADA efusi pleura TB antara 30-70 U/l. Pada kadar ADA cairan
pleura yang lebih tinggi cenderung pasien efusi pleura TB. Pada studi metaanalisis yang meninjau 40 artikel menyatakan bahwa ADA mempunyai nilai spesifisiti dan sensitivitinya mencapai 92% dalam menegakkan diagnosis efusi pleura TB.56 Kebanyakan pasien dengan efusi pleura TB mempunyai kadar ADA > 40 U/l. Pada pasien dengan gangguan kekebalan tubuh dengan efusi pleura TB kadar ini lebih tinggi lagi. Efusi pleura limfositik yang bukan disebabkan oleh TB biasanya mengandung kadar ADA < 40 U/l.34
Namun penggunaan ini juga tergantung pada prevalensi TB.56 Pada populasi dengan prevalensi efusi pleura TB yang rendah spesifisiti ADA dapat sangat rendah.38 Sehingga pada daerah dengan prevalensi rendah kemungkinan tinggi nilai positif palsu yang mana dapat menimbulkan penanganan yang berlebihan dan keterlambatan diagnosis penyakit lain seperti kanker.55
2.6.6. Interferon gamma (IFN-γ)
Tes lain yang bermanfaat dalam mendukung diagnosis efusi pleura TB adalah pemeriksaan kadar IFN-γ cairan pleura.18,19,57 IFN-γ merupakan suatu regulator imun yang penting dimana dapat berfungsi sebagai antivirus dan sitotoksik. IFN-γ
Produksi IFN-γ muncul sebagai mekanisme pertahanan yang bermanfaat. IFN-γ
membantu polymyristate acetate merangsang produksi hidrogen peroksida dalam
makrofag, dimana ini memfasilitasi aktifitas eliminasi parasit intraselular. Limfokin ini juga menghambat pertumbuhan mikobakteria dalam monosit manusia.30
Dari studi yang telah dilakukan Villena dkk yang mengukur kadar IFN-γ
cairan pleura dari 595 pasien, dimana 82 kasus penyebabnya adalah TB, dan dilaporkan bahwa level cut-off 3.7 IU/ml; dengan nilai sensitiviti 98% dan spesifisiti
98% dalam menegakkan diagnosis efusi pleura TB.57 Valdes dkk juga melaporkan pada penelitian yang dilakukan terhadap 145 pasien menunjukkan bahwa 74% dengan efusi pleura TB mempunyai kadar IFN-γ > 200 pg/ml.50 Pada penelitian lain
dijumpai pasien-pasien dengan empiema sering sekali kadar IFN-γ cairan pleura ini meningkat.16 Pada penelitian yang dilakukan Ekanita di Jakarta didapati peningkatan kadar IFN-γ yang cukup bermakna pada pasien efusi pleura TB dimana kadarnya rata-rata 1,63 ± 0,59 IU/ml.26 Greco dkk meninjau kembali semua studi dari tahun 1978 - November 2000. Studi ini mengikutsertakan 4.738 pasien dimana kadar ADA cairan pleura diukur dan 1.189 pasien dengan kadar IFN-γ yang diukur. Penelitian ini melaporkan bahwa nilai sensitiviti dan spesifisiti untuk ADA adalah 93% dan untuk IFN-γ adalah 96%.25
2.6.7. Polymerase Chain Reaction (PCR)
Ini merupakan tehnik amplifikasi DNA yang dengan cepat mendeteksi M. TB.32 Dewasa ini telah dikembangkan beberapa metode untuk amplifikasi asam nukleat in vitro. Dimana tujuan utama dari teknik ini adalah untuk memperbaiki sensitiviti uji yang berdasarkan pada asam nukleat dan untuk menyederhanakan prosedur kerjanya melalui automatisasi dan bentuk deteksi non-isotopik.58
PCR ini merupakan salah satu tehnik pemeriksaan yang digunakan dalam penegakan diagnosis efusi pleura TB karena metode konvensional masih rendah sensitivitinya. Sensitiviti PCR pada efusi pleura TB berkisar 20-81% dan spesitifiti nya berkisar 78-100%.37
Penelitian yang dilakukan di Spanyol menunjukkan bahwa PCR mempunyai sensitiviti 81% dan spesifisiti 98%.37 Penelitian Babu dkk di India tahun 1997 terhadap 20 penderita efusi pleura TB, PCR mempunyai sensitiviti 70% dan spesifisiti 100%.51 Penelitian yang dilakukan Bambang dkk terhadap 62 pasien yang diduga efusi pleura TB pada tahun 2004 dijumpai sensitiviti PCR 53,19% dan spesifisiti 93,33%.59 Pada tahun 2006 Amni melakukan penelitian mengenai pemeriksaan PCR dalam menegakkan diagnosis efusi pleura TB terhadap 20 orang penderita efusi pleura TB yang ada di Medan; dimana disimpulkan bahwa PCR mempunyai nilai sensitiviti 71,4% dan 100%.60
2.7. Kerangka Konsep Penelitian TB ESAT-6 CFP-10 EFUSI PLEURA EXUDATIF Reaksi Hipersensitif QUANTIKINE (IFN-γ) METODE ELISA NON TB TB Sitokin (IL-12, IL-18) T CD4+ IFN-γ