BAB 2
TINJAUAN PUSTAKA
2.1 Penyakit Paru Obstruktif Kronik
Penyakit paru obstruktif kronik (PPOK) merupakan penyakit paru kronik progresif yang tidak menular, ditandai dengan adanya hambatan aliran udara di saluran napas yang bersifat reversibel parsial. Penyakit PPOK berhubungan dengan respon inflamasi abnormal paru terhadap partikel berbahaya atau gas racun.11 Kebiasaan merokok merupakan faktor risiko utama penyakit PPOK. Selain itu, terdapat faktor-faktor risiko lainnya seperti riwayat terpajan polusi udara di lingkungan dan tempat kerja, hiperaktivitas bronkus, riwayat infeksi saluran napas bawah berulang dan defisiensi antitripsin alfa-1 yang sangat jarang terjadi di Indonesia.6,11
Diagnosis PPOK ditegakkan melalui anamnesis, pemeriksaan fisik, pemeriksaan penunjang seperti foto toraks dan uji faal paru.8,12 Gejala awal PPOK berupa batuk produktif yang sebagian besar terjadi diantara perokok berusia 40-50 tahun, sementara dyspnea (sesak napas) merupakan gejala lanjutan pada usia 50-60 tahun.12 Penyakit paru obstruktif kronik terdiri dari bronkitis kronik dan emfisema atau sering merupakan gabungan keduanya.7,8,12
Bronkitis kronik adalah kelainan saluran napas dimana penderita mengalami batuk kronis dan produksi sputum berlebihan yang terjadi minimal selama tiga bulan dalam dua tahun berturut-turut, disertai rasa kelelahan dan rasa tidak nyaman pada penderita.8,12,20 Gejala-gejala pada bronkitis kronik seperti batuk kronik dan produktif, obstruksi jalan napas dan gangguan pertukaran gas merupakan akibat perubahan patologi struktur paru. Perubahan struktur paru yang disebabkan oleh proses inflamasi kronik tersebut berupa peningkatan ukuran epitel-epitel kelenjar, hipertrofi otot polos dan jaringan penunjang pada dinding jalan napas, serta degenerasi tulang rawan jalan napas. Perubahan bronkiolus dan gangguan pertukaran gas di alveoli menyebabkan aliran darah dan aliran udara ke dinding alveoli yang
tidak sesuai (mismatched), dimana sebagian tempat (alveoli) terdapat aliran darah yang adekuat, tetapi sangat sedikit aliran udara dan sebaliknya pada sebagian tempat lain. Selain itu, juga terjadi penurunan kerja otot-otot respirasi dan penyempitan jalan napas yang menimbulkan hipoventilasi dan tidak cukupnya udara ke alveoli, hingga akhirnya menyebabkan peningkatan karbondioksida dalam darah dan kekurangan oksigen. Sementara itu, mediator-mediator inflamasi yang didominasi oleh sel T limfosit (CD8+), makrofag dan neutrofil mengakibatkan hipertrofi kelenjar-kelenjar yang memproduksi mukus dan peningkatan jumlah sel goblet, sehingga terjadi hipersekresi mukus.20
Emfisema adalah suatu kelainan anatomis paru ditandai oleh pelebaran rongga udara distal bronkiolus terminal dan kerusakan dinding alveoli.8 Pada emfisema terjadi penurunan elastisitas alveoli dan berkurangnya permukaan pertukaran gas sehingga pernapasan menjadi susah. Merokok adalah penyebab utama selain polusi dan faktor herediter.21,22 Gejala awal emfisema berupa sesak napas dan batuk yang disertai penurunan aktivitas menjadi sangat terbatas, hingga akhirnya terjadi kerusakan alveoli yang permanen dan hilangnya kemampuan pertukaran gas oleh seluruh bagian paru. Emfisema tidak dapat disembuhkan, tetapi perubahan sikap dengan berhenti merokok dan perawatan dapat menurunkan degenerasi paru dan mengatasi simtom. 21
2.2 Obat Bronkodilator
Obat bronkodilator merupakan obat utama perawatan PPOK.13 Bronkodilator menyebabkan relaksasi otot-otot saluran pernapasan sehingga saluran bertambah lebar dan pernapasan menjadi lebih mudah.23 Bronkodilator diberikan dalam perawatan reguler untuk mendapat efek bronkodilatasi dan juga digunakan untuk meredakan gejala eksaserbasi PPOK.7,12 Jenis obat bronkodilator yang digunakan dalam merawat PPOK yaitu obat golongan agonis beta 2 dan antikolinergik.13 Obat bronkodilator dapat diberikan secara tunggal ataupun dikombinasi, sesuai dengan klasifikasi derajat berat penyakit.8 Pemilihan bentuk obat diutamakan bentuk inhalasi yaitu metered-dose inhalers (MDIs) dan dry-powder inhalers (DPIs).7,12,13
2.2.1 Agonis beta 2
Obat golongan agonis beta 2 merupakan obat yang umumnya digunakan dalam perawatan penyakit asma dan PPOK.24 Efek farmakologi utama agonis beta 2 adalah sebagai bronkodilator yaitu untuk merelaksasi otot polos pernapasan melalui stimulasi reseptor adrenergik beta 2 yang banyak terdapat pada otot polos saluran napas.15,24 Stimulasi reseptor adrenergik beta 2 pada tingkat sel akan meningkatkan siklik adenosin monofosfat intraselular (cAMP) yang berperan dalam mengatur tonus otot polos pernapasan, sehingga terjadi bronkodilatasi. Selain itu, agonis beta 2 yang juga menstimulasi reseptor adrenergik beta 2 pada presinaptik ganglia parasimpatis saluran napas, menghambat pelepasan asetilkolin yang merupakan bronkokonstriktor sehingga menyebabkan bronkodilatasi.15,24,25
Berdasarkan lama kerjanya, agonis beta 2 dibedakan menjadi agonis beta berefek singkat/SABAs (Short Acting Beta Agonists) dan agonis beta berefek panjang/LABAs (Long Acting Beta Agonists). SABAs digunakan sebagai obat pereda simtom akut (reliever) karena memiliki onset kerja yang cepat (1-5 menit) walaupun tidak bertahan lama (4-6 jam).13,15,23 LABAs mempunyai efek bronkodilator yang bertahan sekitar 12 jam hingga 24 jam sehingga lebih efektif penggunaanya dalam pengobatan reguler penyakit PPOK.23
Agonis beta 2 dapat menimbulkan efek samping tremor, takikardia, gagal jantung kronik dan efek samping di rongga mulut berupa xerostomia.26,27
Tabel 1. Macam-macam obat agonis beta 215,18
Agonis Beta 2 Macam Obat
SABAs Salbutamol (albuterol), terbutaline, pirbuterol LABAs Salmeterol, formoterol, vilanterol, indacaterol
2.2.2 Antikolinergik
Pada PPOK, antikolinergik digunakan untuk mengurangi tonus otot yang menyebabkan hambatan aliran udara dan untuk menekan sekresi mukus.28 Sistem saraf parasimpatis berperan dalam mengatur tonus otot bronkus.13 Dalam keadaan
normal, rangsangan asetilkolin pada saraf parasimpatis reseptor muskarinik paru akan menyebabkan bronkokonstriksi, yaitu pada reseptor muskarinik M1 dan M3, sementara pada reseptor muskarinik M2 memiliki efek feedback untuk membatasi pelepasan asetilkolin. Selain itu, rangsangan asetilkolin pada reseptor muskarinik M3 di kelenjar submukosa saluran napas akan menyebabkan peningkatan sekresi mukus.13,28 Antikolinergik atau antimuskarinik bronkodilator merupakan antagonis reseptor muskarinik kolinergik non selektif yang bekerja dengan menghambat asetilkolin padasaraf parasimpatis sehingga menimbulkan bronkodilatasi.28
Bronkodilator antikolinergik terdiri dari antikolinergik berefek singkat/SAMA (Short acting muscarinic antagonist) seperti ipratropium bromida dan antikolinergik berefek panjang/LAMA (Long acting muscarinic antagonist) yaitu tiotropium bromida. SAMA bersifat non selektif dan menghambat ketiga reseptor muskarinik, menyebabkan bronkodilatasi dan sedikit supresi mukus, sedangkan LAMA bersifat lebih selektif terhadap reseptor M3.29 Seperti fungsi SABA, SAMA juga digunakan untuk mengatasi simtom akut bronkospasme, sementara LAMA digunakan dalam pengobatan reguler.15 Akan tetapi, jika dibandingkan dengan agonis beta 2, antikolinergik memiliki onset kerja yang lebih lama sehingga kurang efektif digunakan sebagai obat pereda simtom (reliever).23,28 Ipratropium bromida (SAMA) bekerja dalam 15 menit dan bertahan selama 6-8 jam, sementara tiotropium (LAMA) membutuhkan waktu yang lebih lama untuk bekerja (20 menit), walaupun dapat bertahan selama 24 jam.23
Bronkodilator antikolinergik memiliki lebih sedikit efek samping dibanding agonis beta 2. Xerostomia dan retensi urin merupakan efek samping yang paling sering dijumpai.23 Tiotropium menyebabkan xerostomia pada 6-13% pasien.27
2.3 Xerostomia 2.3.1 Definisi
Xerostomia berasal dari kata xeros (kering) dan stoma (mulut) yang artinya mulut kering. Xerostomia bukan merupakan penyakit, melainkan merupakan sensasi subjektif mulut kering yang tidak selalu disertai dengan hipofungsi kelenjar saliva/
hiposalivasi.3 Dasar terjadinya xerostomia adalah perubahan kuantitatif atau kualitatif fungsi kelenjar saliva.30 Perubahan komposisi dan kualitas saliva dapat menyebabkan xerostomia, walaupun tanpa terjadi penurunan aliran saliva.3,31
Xerostomia sering ditemukan pada usia lanjut dan prevalensinya tinggi pada wanita postmenopause. Prevalensi xerostomia juga meningkat seiring pertambahan umur, dengan estimasi sekitar 30% populasi yang berumur 65 tahun ke atas menderita xerostomia. Akan tetapi, dalam keadaan sehat/tanpa masalah medis dan tanpa mengkonsumsi obat-obatan, aliran saliva dan komposisi saliva bersifat stabil dan tidak berhubungan dengan peningkatan umur.3
2.3.2 Etiologi
Xerostomia dapat disebabkan oleh banyak faktor diantaranya akibat merokok, penggunaan obat-obatan, proses penuaan, penyakit sistemik, penyakit kelenjar saliva, efek radioterapi kepala leher dan akibat bernapas dari mulut.1-3,30,32 Selain faktor-faktor tersebut, xerostomia juga dapat terjadi akibat perubahan inervasi saraf autonom pada kelenjar saliva. Perubahan inervasi saraf yang didominasi rangsangan simpatis, seperti pada episode stres dan cemas akut mengakibatkan perubahan komposisi saliva yang menyebabkan sensasi mulut kering/xerostomia. Kondisi psikologis seperti depresi dan insomnia juga dapat menyebabkan xerostomia.3 Beberapa penyebab xerostomia dapat dijelaskan sebagai berikut:
1. Obat-obatan
Obat-obatan sering menyebabkan efek samping di rongga mulut berupa xerostomia. Lebih dari 500 jenis obat menyebabkan xerostomia dan dari obat yang sering diresepkan, 80% menyebabkan efek samping xerostomia. Obat-obatan yang menyebabkan xerostomia diantaranya obat golongan antikolinergik, antidepresan, antihistamin, obat diuretik, obat antihipertensi, bronkodilator dan opioid.3,27
Efek samping obat-obatan terhadap terjadinya xerostomia juga dipengaruhi oleh kombinasi obat, dosis obat dan lama penggunaan obat. Semakin banyak seseorang mengkonsumsi obat-obatan (polifarmasi) atau semakin tinggi dosis obat dan semakin lama penggunaan obat, simtom mulut kering akan semakin parah.1,3
2. Penyakit kelenjar saliva
Beberapa penyakit kelenjar saliva dapat menyebabkan hiposalivasi dan xerostomia. Penyakit kelenjar saliva yang menyebabkan hiposalivasi/xerostomia diantaranya seperti parotitis, sialolithiasis, mukokel, obstruksi kelenjar saliva, adenoma dan karsinoma.1
3. Penyakit sistemik
Sejumlah besar penyakit sistemik dapat menyebabkan xerostomia, baik sebagai efek samping penyakit maupun yang secara langsung mempengaruhi kelenjar saliva dan menyebabkan berkurangnya sekresi saliva. Beberapa penyakit sistemik yang menyebabkan xerostomia diantaranya sindrom Sjogren’s, diabetes, sarkoidosis, sistemik lupus eritematosus, infeksi HIV, hepatitis C, penyakit Graft-versus-host-disease, tuberkulosis dan penyakit ginjal kronik.1-3,30
Sindrom Sjogren’s merupakan penyakit autoimun yang ditandai dengan inflamasi kelenjar eksokrin, sehingga menyebabkan kekeringan permukaan mukosa, terutama pada mukosa mata dan mukosa mulut. Infiltrasi limfosit yang progresif merusak asini sekretori kelenjar saliva mayor dan kelenjar saliva minor secara perlahan, mengakibatkan hiposalivasi dan xerostomia. Selain itu, hipofungsi kelenjar juga diakibatkan adanya gangguan stimulus pada kelenjar saliva.3
Selain sindrom Sjogren’s, penyakit autoimun yaitu kronik Graft-versus-host-disease (cGVHD) juga menimbulkan manifestasi oral dan xerostomia merupakan keluhan yang paling sering ditemukan. Penyakit cGVHD menyebabkan fibrosis kelenjar saliva dan perubahan komposisi saliva (berkurangnya konsentrasi Na+ dan meningkatnya konsentrasi K+) sehingga terjadi penurunan aliran saliva. Pada tahap lanjut, penyakit cGVHD akan merusak fungsi kelenjar saliva mayor dengan menyerang reseptor muskarinik, transporter air dan ion kalsium.2,33
Keadaan xerostomia juga menjadi salah satu komplikasi oral penyakit diabetes mellitus. Sebesar 38,5% anak-anak dan 53% dewasa penderita diabetes mellitus tipe 1 mengalami xerostomia dan 14%-62% penderita diabetes mellitus tipe 2 mengalami xerostomia.30 Xerostomia terjadi terutama pada penderita penyakit diabetes mellitus dengan kontrol glikemik yang buruk, dimana ini diyakini berkaitan
dengan keadaan poliuri dan dehidrasi yang dialaminya.30,33,34 Pada penderita dengan kontrol diabetes buruk, pemeriksaan laju aliran saliva stimulasi pada kelenjar parotid menunjukkan nilai terendah dibandingkan dengan kelompok diabetes terkontrol. Sekitar 24%-48% penderita diabetes mengalami pembesaran kelenjar parotid.2 Penurunan laju sekresi saliva dan perubahan komposisi saliva terjadi sebagai akibat komplikasi kronis penyakit diabetes mellitus berupa neuropati, kelainan mikrovaskular dan disfungsi endotelial yang menyebabkan gangguan mikrosirkulasi.34
4. Usia
Xerostomia sering menjadi keluhan saat usia lanjut dan diperkirakan sekitar 12-47% individu usia lanjut mengalami mulut kering.30 Proses penuaan mengakibatkan berkurangnya sekresi saliva total saat istirahat.4,27 Sekitar 70% saliva total saat istirahat berasal dari kelenjar saliva submandibular dan sublingual sehingga berkurangnya aliran saliva yang berkaitan dengan usia disebabkan berkurangnya aliran saliva kelenjar submandibula dan sublingual dan sedikit dipengaruhi oleh kelenjar parotid.27 Pemeriksaan histomorfometrik pada jaringan kelenjar saliva menunjukkan berkurangnya volume asinar, meningkatnya volume duktus, dan terjadinya penggantian sel-sel asinar oleh jaringan adiposa dan jaringan fibrotik.4
Keadaan xerostomia pada manula dapat diperparah apabila manula menderita penyakit sistemik maupun mengkonsumsi obat-obatan akibat penyakit sistemik yang dideritanya.3,4 Penggunaan obat-obatan meningkat seiring bertambahnya umur. Lebih dari 75% individu berusia 65 tahun ke atas mengkonsumsi minimal satu obat, sehingga prevalensi xerostomia akibat obat-obatan tinggi pada usia lanjut.35
5. Terapi radiasi kepala dan leher
Radioterapi kepala dan leher dapat menyebabkan komplikasi akut dan komplikasi kronis pada kelenjar saliva, menyebabkan perubahan komposisi saliva dan akhirnya menyebabkan xerostomia.3 Pada tahap awal, ionisasi kelenjar saliva mengakibatkan inflamasi dan degenerasi pada parenkim kelenjar saliva, terutama pada sel asinar serous. Pada tahap akhir, radioterapi mengakibatkan hilangnya
sel-sel asinar, perubahan duktus epitelium, fibrosis dan degenerasi jaringan adiposa kelenjar saliva.36
Kelenjar saliva yang paling radiosensitif yaitu kelenjar parotid, diikuti kelenjar submandibula, sublingual dan kelenjar saliva minor. Efek akut radioterapi pada fungsi salivasi berlangsung pada minggu pertama radioterapi. Radiasi pada minggu pertama menyebabkan penurunan saliva sebesar 50%-60% dan setelah tujuh minggu mengalami penurunan sebesar 20%.3 Fungsi salivasi terus menurun hingga beberapa bulan setelah radioterapi (1-3 bulan).3,36 Jumlah dosis, durasi dan lamanya radioterapi berhubungan dengan keparahan xerostomia.3
2.3.3 Tanda dan Gejala
Tanda dan gejala klinis xerostomia yaitu sebagai berikut: 1. Tanda
Mukosa oral terlihat kering dan eritema, dorsal lidah terlihat berlobus dan fisur, yang disertai dengan atrofi papila filiformis.32,37 Xerostomia mengakibatkan mukosa menjadi rentan terhadap trauma, kandidiasis, terjadinya sindrom mulut terbakar dan halitosis.3 Prevalensi kandidiasis dan angular cheilitis meningkat akibat menurunnya aktivitas cleansing dan antimikroba saliva.37 Penderita xerostomia juga akan rentan terhadap karies servikal, karies rekuren, erosi enamel dan penyakit periodontal.3,32,37
2. Gejala
Penderita xerostomia akan mengalami kesulitan berbicara, mengunyah dan menelan serta mengalami perubahan pengecapan. Berkurangnya lubrikasi saliva saat makan, bahkan dapat menyebabkan makanan melekat dengan membran oral. Selain itu, penderita mengeluh adanya ketidaknyamanan oral dan pada yang memakai gigi tiruan, xerostomia akan menyebabkan retensi gigi tiruan yang buruk. Penderita xerostomia juga mengeluh adanya peningkatan kebutuhan untuk minum terutama pada malam hari dan ketika makan.1,32,35
2.3.3 Diagnosis
Ada beberapa cara yang dapat dilakukan untuk mendiagnosis xerostomia, diantaranya:
1. Anamnesis dan Kuesioner
Xerostomia merupakan keluhan subjektif mulut kering, sehingga diagnosis xerostomia dapat ditegakkan dengan hanya melakukan anamnesis, menanyakan pertanyaan-pertanyaan yang detail tentang keluhan mulut kering yang dialami seseorang.4
Kuesioner juga dapat digunakan untuk menegakkan diagnosis xerostomia. Pertanyaan dalam kuesioner meliputi gejala xerostomia dan perilaku dalam mengatasinya.4,38
Tabel 2. Kuesioner untuk mendiagnosis xerostomia38 1 Apakah mulut anda terasa kering saat ini?
2 Apakah saat mengkonsumsi makanan mulut anda juga terasa kering?
3 Apakah anda mengalami kesulitan dalam mengkonsumsi makanan yang kering? 4 Apakah anda mengalami kesulitan saat menelan makanan?
5 Apakah mulut anda membutuhkan air minum saat menelan makanan? 6 Apakah anda mengisap permen untuk meringankan mulut kering? 7 Apakah pada malam hari anda bangun untuk minum?
8 Apakah bibir anda terasa kering? 9 Apakah kulit wajah anda terasa kering? 10 Apakah mata anda terasa kering? 11 Apakah hidung anda terasa kering?
2. Pemeriksaan klinis rongga mulut
Pemeriksaan klinis meliputi pemeriksaan tanda-tanda kekeringan mukosa seperti bibir pecah, mukosa bukal yang pucat, lidah yang licin, eritema dan disertai atrofi papila. Kandidiasis sering ditemukan dan berkontribusi menyebabkan mukosa yang sensitif. Selain itu, lakukan pemeriksaan kelenjar saliva yaitu memeriksa apakah terjadi pembesaran, perubahan tekstur dan rasa sakit, serta memeriksa kuantitas dan kualitas saliva, melihat apakah saliva yang dihasilkan bersih, encer dan banyak.39
Xerostomia juga ditandai oleh sarung tangan dan kaca mulut yang terasa lengket dengan permukaan mukosa saat dilakukan pemeriksaan.3
3. Pemeriksaan laboratorium
Pemeriksaan fungsi kelenjar saliva dan laju sekresi saliva dapat dilakukan secara objektif menggunakan metode sialometri.3 Pemeriksaan dapat dilakukan terhadap saliva total (campuran cairan rongga mulut) maupun terhadap saliva individu, baik dalam keadaan tanpa stimulasi/istirahat atau dalam keadaan terstimulasi.27,33 Saliva total lebih banyak digunakan sebagai indikator mulut kering dan penyakit sistemik yang bersangkutan, sementara pemeriksaan saliva individu lebih bermanfaat dalam mendiagnosis penyakit kelenjar saliva.27
Teknik pengumpulan saliva dalam keadaan tanpa stimulasi diantaranya dengan metode draining/drooling, metode spitting, metode swabbing dan metode suction.40 Pengumpulan saliva yang terstimulasi dapat dilakukan dengan metode mengunyah parafin ataupun dengan mengaplikasikan asam sitrat pada lidah.40 Total waktu pengumpulan saliva sekitar 5-15 menit.27 Untuk melakukan pengumpulan saliva istirahat, individu yang akan diukur salivanya, diinstruksikan untuk tidak makan, minum, merokok atau melakukan stimulasi apapun (termasuk tindakan higiene oral) selama 90 menit sebelum dilakukan pengukuran.33
a. Saliva total tanpa stimulasi
Dalam keadaan tanpa stimulasi, laju alir saliva total normalnya sekitar 0,5 ml/menit dan dikatakan hiposalivasi jika laju alir saliva total kurang dari 0,1 ml/ menit.35,39 Pengumpulan saliva total istirahat dapat dilakukan dengan metode draining, spitting, suction dan absorbent (swab).3 Pada metode draining, saliva dibiarkan mengalir dari mulut ke dalam suatu wadah, sementara metode spitting yaitu mengumpulkan saliva dalam mulut yang kemudian ditampung dalam suatu wadah/sialometer 1-2 kali setiap menit. Metode suction menggunakan saliva ejector, sementara pada metode swab caranya menggunakan cotton roll/sponge yang sebelumnya diukur beratnya, kemudian dimasukkan ke dalam mulut dan dibiarkan saliva mengalir membasahinya. Cotton roll/sponge tersebut kemudian diukur kembali beratnya dan dicari hasil selisihnya. Metode swab merupakan teknik yang efektif
untuk memperkirakan derajat salivasi pasien dengan keadaan xerostomia yang parah.27
b. Saliva total terstimulasi
Pada keadaan terstimulasi, laju alir saliva meningkat menjadi 1,5-2 ml/menit dan dikatakan hiposalivasi jika kurang dari 0,7 ml/menit.33 Pengumpulan saliva total stimulasi dapat menggunakan metode mastikasi dengan parafin wax, metode rangsangan dengan asam sitrat dan metode absorbent dengan sponge. Pada metode mastikasi, individu diberi parafin wax untuk dikunyah selama 5 menit. Setelah itu, saliva yang terakumulasi dalam mulut ditampung setiap menit dalam suatu wadah. Metode rangsangan dengan asam sitrat yaitu dengan mengaplikasikan asam sitrat pada lateral lidah setiap 30 detik selama 5 menit, kemudian saliva dikumpulkan dalam suatu wadah setiap menit. Pada metode absorbent/swab, sponge diletakkan di dalam mulut setelah sebelumnya ditimbang beratnya. Kemudian individu diinstruksi untuk mengunyah sponge tersebut. Sponge kemudian diukur kembali beratnya dan dicari hasil selisihnya.27
c. Saliva individu kelenjar parotid
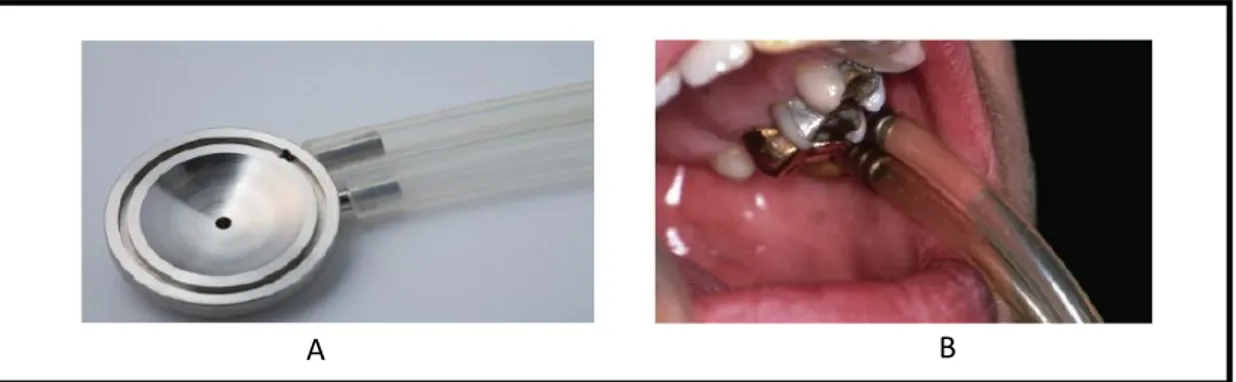
Pengumpulan saliva individu kelenjar parotid dapat dilakukan dengan menggunakan alat cup Carlson-Crittenden/cupLashley. Alat cupLashley terdiri dari dua chamber, dimana bagian dalam chamber diletakkan diatas orifisi duktus stensen (mukosa bukal disekitar gigi molar satu permanen), sementara bagian luar chamber dihubungkan ke suction. Dalam keadaan tanpa stimulasi, aliran saliva individu kelenjar parotid sangat rendah/hampir tidak ada, sehingga pengumpulan saliva individu kelenjar parotid biasanya dilakukan dalam keadaan terstimulasi menggunakan larutan asam sitrat 2-4%. Larutan ini diaplikasikan pada lateral border lidah menggunakan cotton swab dengan interval 30-60 detik selama 10 menit.27
Gambar 1. Pengumpulan saliva individu kelenjar parotid. A= Alat cup Lashley, B= Posisi peletakan alat diatas orifisi kelenjar parotid (duktus Stensen)27
d. Saliva individu kelenjar submandibula dan sublingual
Pengumpulan saliva individu kelenjar submandibula dan sublingual juga dapat dilakukan dalam keadaan tanpa stimulasi maupun dalam keadaan terstimulasi (dengan asam sitrat 2-4%). Pengumpulan saliva biasanya dilakukan dengan menggunakan metode suction. Pada teknik ini, duktus Stensen dihambat menggunakan cup Lashley atau cotton rolls dan saliva yang terakumulasi pada dasar mulut dapat diaspirasi menggunakan syringe atau menggunakan alat suction yang diperkenalkan Wolff.27
Gambar 2. Pengumpulan saliva individu kelenjar submandibula dan sublingual. A=Metode suction menggunakan syringe, B= alat suction menurut Wolff27 A B B A
4. Metode lain
Selain metode pemeriksaan seperti penjelasan sebelumnya, untuk mengevaluasi fungsi saliva dapat juga dilakukan dengan melihat kemampuan seseorang untuk mengunyah dan menelan biskuit kering dalam keadaan tanpa air.3 Sialografi, Ultrasonografi, MRI dan CT scan digunakan untuk mendeteksi adanya keadaan patologis seperti sialolith, obstruksi/kerusakan duktus, tumor dan kista yang menyebabkan disfungsi kelenjar saliva.39
2.4 Hubungan Penggunaan Obat Bronkodilator pada Pasien PPOK terhadap Terjadinya Xerostomia
Dalam keadaan istirahat, kelenjar saliva minor diperkirakan memproduksi setengah bagian dari saliva di rongga mulut.33 Sementara dalam keadaan stimulasi, sekitar 90% saliva dihasilkan oleh kelenjar mayor. Kelenjar mayor terdiri dari kelenjar parotid, kelenjar submandibula dan kelenjar sublingual. Struktur anatomi kelenjar saliva terdiri dari sel asinar dan sel duktus. Sel asinar membentuk hasil akhir sekretori, sedangkan sel duktus membentuk sistem cabang yang mendistribusi saliva dari sel asinar kedalam rongga mulut. Sel asini kelenjar parotid menghasilkan saliva serous, kelenjar sublingual dan kelenjar minor menghasilkan saliva mukus dan kelenjar submandibula menghasilkan saliva seromukus yang didominasi sifat mukus.1,33 Saliva serous adalah saliva yang encer, sementara saliva mukus lebih kental karena adanya kandungan musin, glikoprotein.1
Saliva terdiri dari dua komponen, yaitu komponen cairan yang mencakup ion-ion dan komponen protein. Kedua komponen tersebut disekresi secara terpisah dengan mekanisme berbeda yang berada di bawah rangsangan sistem saraf autonom. Sekresi komponen cairan diatur oleh rangsangan parasimpatis melalui reseptor muskarinik-kolinergik dan pelepasan komponen protein oleh rangsangan simpatis melalui reseptor beta adrenergik. Rangsangan saraf parasimpatis akan menghasilkan saliva dengan kandungan komponen cairan yang tinggi, tetapi dengan konsentrasi protein yang rendah, sementara rangsangan saraf simpatis menghasilkan konsentrasi
protein yang tinggi, tetapi sedikit saliva. Oleh karena itu, rangsangan simpatis menyebabkan sensasi mulut kering.33,41
Penggunaan agonis beta 2 menyebabkan perubahan komposisi saliva dan berkurangnya sekresi saliva.16 Obat bronkodilator agonis beta 2, merupakan obat simpatomimetik, yaitu obat yang bekerja pada saraf simpatis dan menyerupai kerja neurotransmitter adrenergik.26 Dengan adanya rangsangan simpatis, maka akan terangsang kelenjar submandibula dan kelenjar sublingual yang menghasilkan saliva mukus yang tebal dan kental, sedangkan kelenjar parotid yang tidak dipersarafi saraf simpatis tidak menghasilkan saliva.26 Dengan demikian, volume saliva yang dihasilkan akan lebih sedikit. Padahal dalam keadaan terstimulasi, kelenjar parotid berkontribusi besar menghasilkan saliva (50-70%).1 Selain itu, obat golongan simpatomimetik juga menyebabkan vasokonstriksi sehingga terjadi penurunan aliran saliva dan akhirnya mengakibatkan xerostomia.26
Obat bronkodilator antikolinergik memiliki mekanisme kerja yang berbeda dalam menyebabkan xerostomia. Obat golongan antikolinergik merupakan obat parasimpatolitik yang bekerja antagonis pada saraf parasimpatis.26 Seperti uraian sebelumnya, rangsangan parasimpatis berfungsi untuk mengatur sekresi komponen cairan saliva. Dengan adanya kerja obat antikolinergik yang menghambat perlekatan asetilkolin pada reseptor muskarinik-kolinergik saraf parasimpatis, maka akan terjadi gangguan sekresi cairan saliva yang akhirnya menyebabkan xerostomia.41
2.5 Kerangka Teori
Obat bronkodilator pada pasien PPOK
Antikolinergik/ antimuskarinik SAMA LAMA Efek sistemik : Batuk, supraventikular takiaritmia, retensi urin, akut glaukoma Rongga mulut : Xerostomia, iritasi oral Efek sistemik : Nausea, konstipasi, sakit kepala Rongga mulut : Xerostomia Agonis Beta 2 SABA LABA Efek sistemik : Tremor, takikardia, hipokalemia Rongga mulut : Xerostomia Efek sistemik : Tremor, takikardia, hipokalemia Rongga mulut : Xerostomia
2.6 Kerangka Konsep
Xerostomia Obat bronkodilator pada pasien
PPOK
Jenis obat
Lama pemberian obat
Jenis Kelamin Usia pasien