REFERAT
PNEUMONIA KOMINITI
(Community Acquired Pneumonia)
YY Disusun oleh : Anggi Saputri 030.11.029 Pembimbing : Dr. Atika Sari, Sp.PFAKULTAS KEDOKTERAN UNIVERSITAS TRISAKTI JAKARTA KEPANITERAAN KLINIK BAGIAN ILMU PENYAKIT DALAM
RSU ANGKATAN LAUT MINTOHARDJO PERIODE 7 MARET – 14 MEI 2016
KATA PENGANTAR
Puji syukur kepada Tuhan Yang Maha Esa atas rahmat dan anugerah serta hikmah-Nya kepada penulis atas kesempatanya yang telah diberikan. Terima kasih juga kepada dr. Atika Sari, Sp.P selaku pembimibing atas waktu, pengarahan, masukan serta berbagai ilmu yang telah diberikan sehingga penulis dapat menyelesaikan referat yang berjudul pneumonia komuniti (Community-acquired pneumonia) sebagai salah satu
syarat menyelesaikan Kepaniteraan Klinik Ilmu Penyakit Dalam di rumah sakit TNI Angkatan Laut Dr. Mintohardjo periode 7 maret – 14 mei 2016.
Adapun tugas ini di tulis berdasarkan acuan dari berbagai sumber yang ada. Tentunya dalam penulisan tugas ini masih banyak kekurangan dan kesalahan yang tidak dapat dihindari. Oleh karena itu segala kritik dan saran guna penyempurnaan referat ini sangat penulis harapkan.
Akhir kata, semoga tugas ini dapat bermanfaat bagi penulis dan para pembaca terutama dalam bidang Ilmu Penyakit Dalam.
Jakarta, April 2016 Penulis
BAB I PENDAHULUAN
Community-acquired pneumonia (CAP) tetap menjadi salah satu penyakit yang
serius dan paling sering terjadi, di samping telah tersedianya antimikroba poten yang terbaru dan vaksin yang efektif. Di Amerika, pneumonia merupakan penyakit urutan keenam yang menyebabkan kematian dan merupakan penyebab nomor satu dari penyakit infeksi. Karena pneumonia merupakan penyakit yang tidak dilaporkan, informasi mengenai insiden hanya berdasarkan estimasi secara mentah, tetapi terdapat sampai 5.6 juta kasus CAP terjadi setiap tahunnya, dan sebanyak 1.1 juta memerlukan perawatan di rumah sakit. Angka mortalitas pneumonia pada pasien rawat jalan sebesar 1-5%, tetapi pada pasien yang dirawat di rumah sakit angka mortalitas sebesar 12%, yang meningkat pada populasi tertentu seperti pasien dengan bakteremia, dan beberapa dengan perawatan rumah sakit di rumahnya, dan kira-kira 40% pasien yang mengalami sakit yang parah memerlukan Intensive Care Unit.
Epidemiologi dan penanganan pneumonia telah mengalami perubahan, insiden pneumonia meningkat terutama pada pasien yang lebih tua dan beberapa dengan komorbid tertentu (Penyakit Paru Obstruktif Kronis, Diabetes Mellitus, Insufisiensi Renal, gagal jantung kongestif, penyakit jantung koroner, keganasan, penyakit neurologic kronis dan penyakit liver kronis. Pasien-pasien ini mungkin terinfeksi dengan pathogen yang baru teridentifikasi atau yang sebelumnya tidak diketahui. Pada waktu yang sama, jumlah dari antimikroba yang terbaru sudah tersedia. Pada saat yang sama pula dengan perkembangan dari antimikroba, terjadi juga evolusi dari mekanisme resistensi bakteri tertentu. Pada tahun 1990, banyak pathogen respirasi umumnya yang mengalami resisten. Peningkatan frekuensi resistensi terjadi pada bakteri seperti Streptococcus pneumoniae,
BAB II PEMBAHASAN 1. ANATOMI
Paru manusia terbentuk setelah embrio mempunyai panjang 3 mm. Pembentukan paru di mulai dari sebuah Groove yang berasal dari Foregut. Selanjutnya pada Groove ini
terbentuk dua kantung yang dilapisi oleh suatu jaringan yang disebut Primary Lung Bud. Bagian proksimal foregut membagi diri menjadi 2 yaitu esophagus dan trakea.
Pada perkembangan selanjutnya trakea akan bergabung dengan primary lung bud.
Primary lung bud merupakan cikal bakal bronchi dan cabang-cabangnya. Bronchial-tree
terbentuk setelah embrio berumur 16 minggu, sedangkan alveoli baru berkembang setelah bayi lahir dan jumlahnya terus meningkat hingga anak berumur 8 tahun. Ukuran alveol bertambah besar sesuai dengan perkembangan dinding toraks. Jadi, pertumbuhan dan perkembangan paru berjalan terus menerus tanpa terputus sampai pertumbuhan somatik berhenti.
Saluran pernafasan terdiri dari rongga hidung, rongga mulut, faring, laring, trakea, dan paru. Laring membagi saluran pernafasan menjadi 2 bagian, yakni saluran pernafasan atas dan saluran pernafasan bawah. Pada pernafasan melalui paru-paru atau pernafasan
external, oksigen di pungut melalui hidung dan mulut. Pada waktu bernafas, oksigen
masuk melalui trakea dan pipa bronchial ke alveoli dan dapat erat hubungan dengan darah didalam kapiler pulmonaris. Hanya satu lapis membran yaitu membran alveoli, memisahkan oksigen dan darah oksigen menembus membran ini dan dipungut oleh hemoglobin sel darah merah dan dibawa ke jantung. Dari sini dipompa didalam arteri kesemua bagian tubuh. Darah meninggalkan paru-paru pada tekanan oksigen 100 mm hg dan tingkat ini hemoglobinnya 95%. Di dalam paru-paru, karbon dioksida, salah satu hasil buangan. Metabolisme menembus membran alveoli, kapiler dari kapiler darah ke alveoli dan setelah melalui pipa bronchial, trakea, dinafaskan keluar melalui hidung dan mulut.
SISTEM SALURAN PERNAFASAN
Sumber : (Evelyn. Pearce, Anatomi dan Fisiologi untuk Paramedis, Tahun 1992, Hal 219).
FISIOLOGI
Udara bergerak masuk dan keluar paru-paru karena ada selisih tekanan yang terdapat antara atmosfir dan alveolus akibat kerja mekanik otot-otot. Seperti yang telah diketahui, dinding toraks berfungsi sebagai penembus. Selama inspirasi, volume toraks bertambah besar karena diafragma turun dan iga terangkat akibat kontraksi beberapa otot yaitu sternokleidomastoideus mengangkat sternum ke atas dan otot seratus, skalenus dan interkostalis eksternus mengangkat iga-iga (Price,1994)
Selama pernapasan tenang, ekspirasi merupakan gerakan pasif akibat elastisitas dinding dada dan paru-paru. Pada waktu otot interkostalis eksternus relaksasi, dinding dada turun
dan lengkung diafragma naik ke atas ke dalam rongga toraks, menyebabkan volume toraks berkurang. Pengurangan volume toraks ini meningkatkan tekanan intrapleura maupun tekanan intrapulmonal. Selisih tekanan antara saluran udara dan atmosfir menjadi terbalik, sehingga udara mengalir keluar dari paru-paru sampai udara dan tekanan atmosfir menjadi sama kembali pada akhir ekspirasi (Price,1994)
Tahap kedua dari proses pernapasan mencakup proses difusi gas-gas melintasi membrane alveolus kapiler yang tipis (tebalnya kurang dari 0,5 µm). Kekuatan pendorong untuk pemindahan ini adalah selisih tekanan parsial antara darah dan fase gas. Tekanan parsial oksigen dalam atmosfir pada permukaan laut besarnya sekitar 149 mmHg. Pada waktu oksigen diinspirasi dan sampai di alveolus maka tekanan parsial ini akan mengalami penurunan sampai sekiktar 103 mmHg. Penurunan tekanan parsial ini terjadi berdasarkan fakta bahwa udara inspirasi tercampur dengan udara dalam ruangan sepi anatomic saluran udara dan dengan uap air. Perbedaan tekanan karbondioksida.
antara darah dan alveolus yang jauh lebih rendah menyebabkan karbondioksida berdifusi kedalam alveolus. Karbondioksida ini kemudian dikeluarkan ke atmosfir (Price,1994) Dalam keadaan beristirahat normal, difusi dan keseimbangan oksigen di kapiler darah paru-paru dan alveolus berlangsung kira-kira 0,25 detik dari total waktu kontak selama 0,75 detik. Hal ini menimbulkan kesan bahwa paru-paru normal memiliki cukup
cadangan waktu difusi. Pada beberapa penyakit misal; fibosis paru, udara dapat menebal dan difusi melambat sehingga ekuilibrium mungkin tidak lengkap, terutama sewaktu berolahraga dimana waktu kontak total berkurang. Jadi, blok difusi dapat mendukung terjadinya hipoksemia, tetapi tidak diakui sebagai faktor utama (Rab,1996).
2. 1 Sistem Pertahanan Paru
Paru-paru mempunyai pertahanan khusus dalam mengatasi berbagai kemungkinan terjadinya kontak dengan aerogen dalam mempertahankan tubuh. Sebagaimana mekanisme tubuh pada umumnya, maka paru-paru mempunyai pertahanan seluler dan humoral. Beberapa mekanisme pertahanan tubuh yang penting pada paru-paru dibagi atas(Rab,1996) :
Filtrasi udara
Partikel debu yang masuk melalui organ hidung akan :
Yang berdiameter 5-7 µ akan tertahan di orofaring.
Yang berdiameter 0,5-5 µ akan masuk sampai ke paru-paru
Yang berdiameter 0,5 µ dapat masuk sampai ke alveoli, akan tetapi dapat pula di keluarkan bersama sekresi.
Mukosilia
Baik mucus maupun partikel yang terbungkus di dalam mucus akan digerakkan oleh silia keluar menuju laring. Keberhasilan dalam mengeluarkan mucus ini tergantung pada kekentalan mucus, luas permukaan bronkus dan aktivitas silia yang mungkin terganggu oleh iritasi, baik oleh asap rokok, hipoksemia maupun hiperkapnia.
Sekresi Humoral Lokal
zat-zat yang melapisi permukaan bronkus antara lain, terdiri dari :
Lisozim, dimana dapat melisis bakteri
Laktoferon, suatu zat yang dapat mengikat ferrum dan bersifat bakteriostatik
Interferon, protein dengan berat molekul rendah mempunyai kemampuan dalam membunuh virus.
Ig A yang dikeluarkan oleh sel plasma berperan dalam mencegah terjadinya infeksi virus. Kekurangan Ig A akan memudahkan terjadinya infeksi paru yang berulang.
Fagositosis
Sel fagositosis yang berperan dalam memfagositkan mikroorganisme dan kemudian menghancurkannya. Makrofag yang mungkin sebagai derivate monosit berperan sebagai fagositer. Untuk proses ini diperlukan opsonim dan komplemen.
Faktor yang mempengaruhi pembersihan mikroba di dalam alveoli adalah :
Gerakan mukosiliar.
Faktor humoral lokal.
Virulensi dari kuman yang masuk.
- Berbagai faktor bahan-bahan kimia yang menurunkan daya tahan paru, seperti alkohol, stress, udara dingin, kortekosteroid, dan sitostatik.
2.2 Sistem Pernafasan
2.2.1. Pengertian Pernafasan
Pernafasan atau ekspirasi adalah menghirup udara dari luar yang mengandung O2 (oksigen) kedalam tubuh serta menghembuskan udara yang banyak mengandung CO2 (karbon dioksida) sebagai sisa dari oksidasi keluar tubuh. Penghisapan ini disebut inspirasi dan menghembuskan disebut ekspirasi (Syaifuddin,1996).
2.2.2. Fungsi Pernafasan
Fungsi pernafasan adalah
Mengambil oksigen kemudian dibawa oleh darah keseluruh tubuh (sel-selnya) untuk mengadakan pembakaran.
Mengeluarkan karbon dioksida yang terjadi sebagai sisa pembakaran, kemudian dibawa oleh darah ke paru-paru untuk dibuang (karena tidak berguna lagi oleh tubuh).
dan melembabkan udara (Syaifuddin, 1996)
Pertukaran oksigen dan karbon dioksida antara darah dan udara berlangsung di
alveolus paru-paru. Pertukaran tersebut diatur oleh kecepatan dan di dalamnya aliran udara timbal balik (pernafasan), dan tergantung pada difusi oksigen dari alveoli ke dalam darah kapiler dinding alveoli. Hal yang sama juga berlaku untuk gas dan uap yang terhirup paru-paru merupakan jalur masuk terpenting dari bahan-bahan berbahaya lewat udara pada paparan kerja (WHO, 1993).
proses sistem pernafasan atau sistem respirasi berlangsung dengan beberapa tahap yaitu :
Ventilasi yaitu pergerakan udara ke dalam dan keluar paru.
Pertukaran gas dalam alveoli dan darah atau disebut pernapasan luar. Transportasi gas melalui darah.
Pertukaran gas antara darah dengan sel-sel jaringan atau disebut pernapasan dalam. Metabolisme penggunaan O2 di dalam sel serta pembuatan CO2 yang disebut pernapasan seluler.
2.2.4. Mekanisme Kerja Sistem Pernapasan
Proses terjadinya pernapasan terbagi 2 yaitu : Inspirasi (menarik napas)
Ekspirasi (menghembus napas)
Inspirasi adalah proses yang aktif, proses ini terjadi bila tekanan intra pulmonal (intra alveol) lebih rendah dari tekanan udara luar. Pada tekanan biasa, tekanan ini berkisar antara -1 mmHg sampai dengan -3 mmHg. Pada inspirasi dalam tekanan intra alveoli dapat mencapai -30 mmHg. Menurunnya tekanan intra pulmonal pada waktu inspirasi disebabkan oleh mengembangnya rongga toraks akibat kontraksi otot-otot inspirasi. Ekspirasi adalah proses yang pasif, proses ini berlangsung bila tekanan intra pulmonal lebih tinggi dari pada tekanan udara luar sehingga udara bergerak keluar paru.
Meningkatnya tekanan di dalam rongga paru terjadi bila volume rongga paru mengecil akibat proses penguncupan yang disebabkan oleh daya elastis jaringan paru.
Penguncupan paru terjadi bila otot-otot inspirasi mulai relaksasi. Pada proses ekspirasi biasa tekanan intra alveoli berkisar antara + 1 mmHg sampai dengan + 3 mmHg (Alsagaff, 2002).
2. DEFINISI
Pneumonia merupakan penyakit infeksi yang menyerang parenkim dari paru-paru. Di samping penyakit ini merupakan penyebab yang signifikan morbiditas dan mortalitas, pneumonia kadang salah terdiagnosis, salah dalam penatalaksanaannya dan kadang dianggap penyakit yang tidak penting.1
CAP sendiri adalah suatu infeksi yang menyerang alveoli, jalan nafas distal dan jaringan intersisial dari paru-paru yang terjadi di luar lingkup rumah sakit. Karakteristik secara klinis dari penyakit ini ialah demam, menggigil, batuk, nyeri dada pleuritik, produksi sputum dan ditemukannya minimal 1 opasitas dari foto rontgen thorax. Terdapat empat bentuk umum dari pneumonia, yaitu pneumonia lobaris, bronkopneumonia, pneumonia interstitial, dan pneumonia miliar. Pneumonia lobaris terjadi di satu lobus paru secara menyeluruh, bronkopneumonia merupakan konsolidasi yang bersifat tidak menyeluruh pada satu atau beberapa lobus yang biasanya terdapat di bagian posterior sekitar bronkus dan bronkiolus. Pneumonia intersisial merupakan inflamasi dari intersisial, termasuk dinding alveolus dan jaringan ikat di sekitar cabang dari bronkovaskular. Pneumonia miliar merupakan lesi pada paru yang disebabkan oleh penyebaran hematogen.1
3. EPIDEMIOLOGI
Pneumonia merupakan salah satu penyebab utama kematian di seluruh dunia dan merupakan penyebab kematian ke tujuh di Amerika Serikat. Penyakit ini adalah penyebab kematian nomor satu dari golongan penyakit menular di Amerika Serikat. Setiap tahun di Amerika Serikat, ada sekitar 1-2.000.000 kasus Community Acquired Pneumonia mengarah ke sebanyak 1,1 juta pasien di rawat inap dan 45.000 mengalami kematian.2
Insidens CAP adalah yang tertinggi pada kelompok usia ekstrim, yaitu sekitar 915.900 kasus pada pasien berusia > 65 tahun setiap tahun di Amerika Serikat. Angka kematian kurang dari 1% untuk orang dengan CAP yang tidak memerlukan rawat inap, namun rata-rata angka kematian dari 12% sampai 14% di antara sakit pasien dengan CAP yang dirawat di rumah sakit. Di antara pasien yang dirawat di unit perawatan intensif (ICU), atau pasien bacteremia, atau yang berasal dari panti jompo,
rata-rata angka kematian meningkat menjadi 30% sampai 40%. Oleh karena itu, sangat penting bahwa dokter mengenali dan mengobati CAP tepat.2
Faktor resiko untuk CAP adalah konsumsi alkohol, asma, imunosupresi, institusionalisasi, usia lebih dari 70 tahun dan 60 – 69 tahun. Faktor resiko untuk pneumococcal pneumonia adalah demensia, kejang, gagal jantung, penyakit cerebrovaskular, konsumsi alkohol, rokok, PPOK, dan infeksi HIV. Faktor resiko untuk CA-MRSA adalah ras native Amerika, anak jalanan, homoseksual, tahanan penjara, tentara militer, panti asuhan, atlit seperti pegulat.3
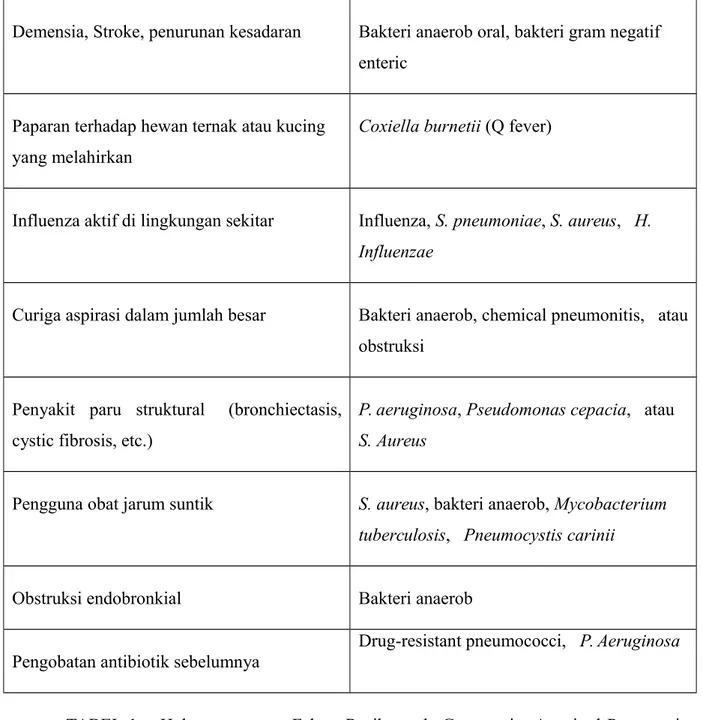
Di bawah ini adalah tabel hubungan antara faktor resiko pada Community Acquired Pneumonia dengan jenis patogen tersering yang menjadi etiologinya.1
Faktor Resiko
Patogen Paling Sering
Pengkonsumsi Alkohol Streptococcus pneumoniae, bakteri anaerob
oral, bakteri gram negatif, Mycobacterium
tuberculosis
PPOK / Perokok S. pneumoniae, Hemophilus influenzae,
Moraxella catarrhalis, Legionella Tinggal di Panti Asuhan atau Panti Jompo S. pneumoniae, bakteri gram negatif, H.
influenzae, Staphylococcus aureus, bakteri
anaerob, Chlamydia pneumoniae, Mycobacterium tuberculosis
Kebersihan Gigi yang Buruk Anaerobes Epidemic Legionnaire's disease
Legionella spp
Paparan terhadap kelelawar Histoplasma capsulatum
Paparan terhadap unggas Chlamydia psittaci, Cryptococcus neoformans, H. Capsulatum
Demensia, Stroke, penurunan kesadaran Bakteri anaerob oral, bakteri gram negatif enteric
Paparan terhadap hewan ternak atau kucing yang melahirkan
Coxiella burnetii (Q fever)
Influenza aktif di lingkungan sekitar Influenza, S. pneumoniae, S. aureus, H.
Influenzae
Curiga aspirasi dalam jumlah besar Bakteri anaerob, chemical pneumonitis, atau obstruksi
Penyakit paru struktural (bronchiectasis, cystic fibrosis, etc.)
P. aeruginosa, Pseudomonas cepacia, atau S. Aureus
Pengguna obat jarum suntik S. aureus, bakteri anaerob, Mycobacterium tuberculosis, Pneumocystis carinii
Obstruksi endobronkial Bakteri anaerob Pengobatan antibiotik sebelumnya
Drug-resistant pneumococci, P. Aeruginosa
TABEL 1 : Hubungan antara Faktor Resiko pada Community Acquired Pneumonia dengan Jenis Patogen Penyebabnya dari Data Epidemiologi.1
4. ETIOLOGI
Ketika dilakukan diagnosis cepat yang optimal dalam manajemen CAP, pathogen yang berkaitan tidak dapat di identifikasi pada 50% pasien, bahkan ketika diagnostik secara extensive dilakukan. Tidak ada tes tunggal yang tersedia untuk mengidentifikasi seluruh pathogen potensial dan setiap diagnostik mempunyai keterbatasan. Seperti misalnya, kultur sputum untuk bakteri gram kurang dapat menunjukkan adanya bakteri Streptococcus pneumonia dan tesi ini juga tidak dapat mendeteksi pathogen lain seperti Mycoplasma pneumoniae, Chlamydia pneumoniae,
Pada beberapa penelitian menunjukan bahwa beberapa pasien dengan CAP dapat mengalami infeksi lebih dari satu pathogen yang membutuhkan terapi untuk semua pathogen yang teridentifikasi, tetapi tidak dapat didiagnosis secara dini dengan kultur spesimen yang sudah ada. Infeksi campuran dapat melibatkan lebih dari satu spesies bakteri, atau dapat juga campuran antara bakteri dan virus pathogen. Peran pathogen “atipikal” disini kontroversial karena frekuensi dari organisme ini secara luas tergantung dari pemeriksaan diagnostik dan penggunaan kriteria-kriteria tertentu, dan ini tidak pasti karena jika bakteri ini menginfeksi dengan bakteri lain atau jika bakteri ini menyebabkan infeksi dini yang menuju kepada infeksi bakteri sekunder. Yang termasuk di dalam bakteri “atipikal” ialah Mycoplasma pneumoniae,
Chlamydia pneumoniae, Legionella spp.
Pada saat ini juga terjadi peningkatan kewaspadaan pada pathogen terbaru (seperti hantavirus) dan pathogen “atipikal”. Pada beberapa penelitian, sejumlah besar pasien tidak memiliki etiologi yang jelas. Hal ini bisa disebabkan karena penanganan sebelumnya dengan antibiotic, pathogen yang tidak biasa ditemui seperti fungi,
Coxiella burnetii, infeksi virus, dan munculnya pathogen yang sekarang tidak dikenal
atau tidak teridentifikasi.
Organisme Etiologi CAP Pasien Rawat Jalan
Beberapa penelitian telah dilakukan pada pasien dengan CAP dan pada grup ini terdapat 40-50%. Dengan menggunakan kultur sputum, pneumococcus merupakan patogen yang paling sering dapat diidentifikasi (9-20% episode), ketika M. pneumoniae merupakan organisme yang memang umumnya sering ditemukan saat diagnosis dilakukan (13-37% dari seluruh kejadian). Chlamydia pneumoniae telah dilaporkan sebanyak 17% didapat dari pasien rawat jalan dengan CAP. Dari lingkup kelompok pasien rawat jalan, Legionella spp. juga dapat terlihat dengan angka dari 0.7 – 13% dari semua pasien. Insiden infeksi virus bervariasi, tetapi sempat ditemukan sebanyak 36% kasus dalam satu serial. Insiden terjadinya infeksi dari bakteri gram negatif sulit ditentukan dari beberapa penelitian yang sekarang tersedia, tetapi kompleksitas dari populasi yang sekarang dirawat di luar rumah sakit semaking meningkat, dan banyak pasien yang memang mempunyai faktor risiko untuk kolonisasi bakteri basil gram negatif pada saluran pernafasan, yang memang merupakan faktor predisposisi untuk terjadinya pneumonia.
Organisme yang Menyebabkan CAP pada Pasien Rawat Inap di Luar ICU
Berdasarkan kesimpulan dari 15 studi dari Amerika Utara dimana lebih dari tiga dekade pada pasien rawat inap, Bartlett dan Mundy menyimpulkan bahwa S.
pneumonia merupakan pathogen yang paling sering teridentifikasi (20-60% dari
seluruh episode), diikuti dengan H. influenza (3-10% dari seluruh episode) dan
Staphylococcus aureus, Legionella, M. pneumoniae, C. pneumoniae dan virus.
Beberapa pasien (3-6%) dengan pneumonia disebabkan karena aspirasi. Di seluruh penelitian, agen etiologis sulit ditemukan pada 20-70%. Pada beberapa studi, M.
pneumonia dan C. pneumoniaedi antara beberapa yang dirawat di luar ICU. Insiden
infeksi dari organism “atipikal” sebesar 40-60% dari seluruh pasien, kadang sebagai bagian dari infeksi campuran. Insiden yang tinggi telah diidentifikasi dengan serologis dan diagnosis lainnya untuk yang termasuk titer akut tinggi sebanyak 4 kali lipat kenaikan antara titer akut dan konvalesen, tetapi criteria serologis dan diagnostik untuk memeriksa pathogen tersebut tidak terstandardisasi, dan termasuk juga IgG dan IgM. Ketika pathogen atipikal telah diidentifikasi, bakteri tersebut tidak hanya ditemukan pada pasien yang muda dan sehat, tetapi ditemukan juga di semua golongan umur.
Bakteri enterik gram negatif tidak biasa ditemukan pada CAP, tetapi mungkin tampak pada 10% pasien rawat inap non-ICU. Mereka kadang ditemukan pada pasien dengan komorbid penyakit tertentu (terutama PPOK) dengan terapi antibiotik oral sebelumnya, beberapa dengan perawatan rumah sakit di rumahnya dan beberapa dengan malignancy hematologi atau imunosupresi.
Satu studi membuktikan bakteri enteric gram negative diidentifikasi dari 9% pasien dan 11% dari seluruh pathogen lainnya dan adanya komorbid yang berkaitan yang dapat meningkatkan risiko terjadinya infeksi dengan mikroorganisme tersebut, seperti penyakit jantung, penyakit paru kronis, insufisiensi renal, penyakit liver toxic, penyakit neurologis kronis, diabetes, dan malignancy yang aktif dalam 1 tahun. Meskipun insidens infeksi P. aeruginosa tidak tinggi pada kebanyakan pasien dengan CAP, organisme ini ditemukan pada 4% dari seluruh pasien CAP dengan diagnosis etiologis yang sudah dilakukan. Masih terdapat controversial tentang insidens sebenarnya dari infeksi bakteri gram negative pada pasien dengan CAP, ketika diagnostic seperti kultur sputum biasanya tidak dapat membedakan antara kolonisasi organisme ini dengan infeksi sebenarnya. Insidens dari infeksi gram negative tidak
setinggi seluruh pasien dengan CAP, tetapi meningkat pada pasien yang dirawat dalam ICU.
Organisme Penyebab CAP pada Pasien Rawat Inap yang Membutuhkan ICU Ketika organisme aerobic gram negatif telah diidentifikasi dengan peningkatan frekuensi pada pasien dengan CAP yang membutuhkan ICU, organisme yang paling sering ialah pneumococcus, Legionella, dan H. influenzae, di samping S. aureus juga menjadi patogen yang cukup sering juga menjadi penyebab. Patogen atipikal seperti
C. pneumoniae dan M. pneumoniae dapat membuat penyakit menjadi lebih parah,
organisme ini memang lebih sering dibandingkan Legionella dalam menjadi penyebab dari CAP yang parah. Secara keseluruhan, sampai 10% dari pasien dengan CAP yang dirawat dalam ICU, dan pneumococcus muncul pada sepertiga dari seluruh pasien. Dari beberapa pasien yang dirawat dalam ICU, organisme seperti P. aeruginosa sering diidentifikasi, terutama pada pasien dengan bronchiectasis. Pada populasi ini, enterobacteraceae telah ditemukan pada 22% pasien dan 10-15% pada pasien ICU yang juga terinfeksi P. aeruginosa. Dari seluruh serial, 50-60% pasien dengan CAP yang parah mempunyai etiologi yang tidak jelas, dan kesalahan dalam menentukan pathogen ini tidak berkaitan dengan hasil yang berbeda dibandingkan jika pathogen tersebut telah diidentifikasi.
5. PATOFISIOLOGI
Pneumonia terjadi akibat dari proliferasi pathogen mikrobial pada tingkat alveolus dan respon dari tingkat host terhadap pathogen ini. Mikroorganisme dapat masuk ke saluran pernafasan bawah melalui beberapa jalan. Yang paling sering ialah akibat aspirasi dari oropharynx. Sejumlah kecil aspirasi terjadi paling sering ketika tidur (terutama pada orang tua) dan pada pasien dengan penurunan tingkat kesadaran. Banyak pathogen yang terinhalasi sebagai droplet yang terkontaminasi. Selain itu, pneumonia juga dapat terjadi melalui penyebaran hematogen (seperti endocarditis tricuspid) atau dari penyebaran dari infeksi pleural atau ruang mediastinum.
Factor mekanis sangat penting dalam menentukan system pertahanan tubuh penderita. Rambut dan turbinasi dari lubang hidung menangkap partikel yang lebih besar yang terinhalasi sebelum mereka mencapai saluran pernafasan bawah, dan cabang dari trakeobronkial menangkap juga partikel dari saluran pernafasan tersebut, dimana klirens mukosiliar dan factor local antibacterial juga membersihkan atau
membunuh pathogen potensial. Reflex dan mekanisme batuk juga dapat melindungi dari aspirasi. Flora normal yang menempel pada sel mukosa dari oropharynx juga dapat mencegah bakteri pathogen dalam mengikat dan dapat menurunkan risiko pneumonia.
Ketika perlindungan tersebut dihadapi oleh mikroorganisme yang cukup kecil untuk terinhalasi pada tingkat alveolus, makrofag alveolar setempat secara efisien membersihkan dan membunuh pathogen. Makrofag dibantu oleh protein lokal (seperti surfactant protein A dan D) yang mempunyai kemampuan untuk opsonizing atau aktivitas antibacterial. Pathogen tersebut dieliminasi bisa melalui system mukosiliar atau limfatik dan dapat menunjukan reaksi dari inflamasinya. Hanya ketika kapasitas dari makrofag alveolar untuk membunuh mikroorganisme melebihi kemampuan, pneumonia secara klinis baru bermanifestasi. Pada situasi ini, makrofag alveolar memulai respons inflamasi untuk meningkatkan system pertahanan dari saluran pernafasan bawah. Respon inflamasi tersebut dapat memicu timbulnya manifestasi klinis dari pneumonia. Pengeluaran dari mediator inflamasi seperti Interleukin (IL) dan tumor necrosis factor dapat menyebabkan terjadinya demam. Kemokin seperti IL-8 dan granulocyte colony-stimulating factor dapat merangsang pengeluaran dari netrofil dan cara kerja mereka di paru yang menghasilkan leukosit perifer dan meningkatkan sekresi purulen. Mediator inflamasi yang dikeluarkan oleh makrofag dan netrofil yang terbaru dapat membuat kebocoran kapiler alveolar yang sama seperti pada Acute Respiratory Distress Syndrome (ARDS). Meskipun pada pneumonia kebocoran yang terjadi bersifat terlokalisasi. Bahkan eritrosit dapat menembus juga melalui membrane kapiler alveolar dengan hemoptisis konsekuen. Kebocoran kapiler dapat menyebabkan munculnya infiltrat pada gambaran radiologi dan ronkhi yang terdengar pada auskultasi dan juga hypoxemia yang disebabkan karena alveolar yang terisi. Bahkan ada beberapa pathogen yang dapat berperan langsung pada vasokontriksi hypoxic yang secara normal terjadi pada alveoli yang terisi cairan dan dapat menyebabkan hypoxemia.
Peningkatan pernafasan pada Systemic Inflammatory Response Syndrome (SIRS) dapat menyebabkan alkalosis respiratori. Penurunan compliance karena kebocoran kapiler, hypoxemia, peningkatan pernafasan, peningkatan sekresi dan bronkospasm dapat memicu terjadinya dyspnea. Jika terjadi cukup parah, perubahan struktur mekanis dari paru juga dapat terjadi seperti penurunan dari volume paru dan
komplians dan shunting aliran darah intrapulmoner dapat menyebabkan kematian pada pasien.
6. KLASIFIKASI
Klasifikasi dan penentuan tingkat keparahan pada CAP ditentukan terutama ditentukan untuk mengetahui rekomendasi rawat inap dan untuk menentukan prognosis dari CAP ini. Ada 2 macam grading yang digunakan pada CAP yaitu CURB – 65 / CRB – 65 dan Pneumonia Severity Index (PSI).4,5
CURB-65 dan CRB-65 Severity Scores untuk Community-Acquired Pneumonia (CAP)4,5
Faktor Klinis Poin
Confusion (terlihat bingung) 1 Blood Urea nitrogen > 19 mg per dL (BUN) 1 Respiratory rate > 30 breaths per minute (frekuensi napas)
1 Systolic Blood pressure < 90 mm Hg (tekanan darah sistolik)
or
Diastolic Blood pressure < 60 mm Hg ( tekanan darah diastolik)
1
Age > 65 years (usia) 1
Total poin:
Skor CURB-65 Tingkat kematian (%) Rekomendasi
0 0.6 Resiko rendah, dipertimbangkan untuk rawat di
rumah.
1 2.7
2 6.8 Rawat inap sementara atau rawat jalan dengan pengawasan ketat.
3 14.0 Pneumonia berat; rawat inap dan pertimbangkan
untuk rawat di ICU
4 or 5 27.8
CURB-65 = Confusion, Urea nitrogen, Respiratory rate, Blood pressure, 65 years of age and older.
CRB-65 score Tingkat kematian (%) Rekomendasi
0 0.9 Resiko kematian sangat rendah; biasanya tidak perlu dirawat di rumah sakit
1 5.2 Resiko kematian meningkat; perlu
dipertimbangkan untuk dirawat inap
2 12.0
3 or 4 31.2 Resiko kematian tinggi; perlu secepatnya dirawat inap.
CRB-65 = Confusion, Respiratory rate, Blood pressure, 65 years of age and older. Pneumonia Severity Index (PSI)
Faktor Resiko Nilai
Usia
Pria usia (th)
Wanita usia (th) −10
Tinggal dalam panti jompo atau panti asuhan +10 Penyakit komorbid lain
Penyakit Keganasan +30
Penyakit Hepar +20
Penyakit Ginjal +10
Penyakit Cerebrovaskular +10
Gagal Jantung Kongestif +10
Pemeriksaan Fisik
Gangguan mental +20
Takipneu (>30 kali/menit) +20
Hipertensi Sistolik (<90 mm Hg) +20
Suhu tubuh (<35° atau >40° C) +15
Detak jantung >125 beats/min +10
Laboratorium dan Hasil Radiografi
pH darah (arterial) <7.35 +30
Hipoxemia (arterial Pao2<60 mm Hg atau saturasi O2 <90%) +10
Na <130 mEq/L +20
Gula darah >250 mg/dL +10
Anemia (hematokrit <30%) +10
Efusi pleura 10
Adapted from Kolleff MH, Micek ST: Methicillin-resistant Staphylococcus aureus—a new community-acquired pathogen? Curr Opin Infect Dis 2006;19:161-168. © 2002 The Cleveland Clinic Foundation.
Table 6: Pneumonia Severity Index: Resiko kematian dalam 30 hari berdasarkan PSI
Kelas Resiko Poin Tingkat kematian (%)
I 0 0.1
II <70 0.6
III 71-90 2.8
IV 91-130 8.2
V >130 29.2
Adapted from Kolleff MH, Micek ST: Methicillin-resistant Staphylococcus aureus—a new community-acquired pathogen? Curr Opin Infect Dis 2006;19:161-168. © 2002 The Cleveland Clinic Foundation.
Pasien dengan CAP grade I dan II menurut PSI dapat menjalani rawat jalan saja apabila tidak ada instabilitas hemodinamik, tidak memerlukan oksigen tambahan secara kronis, imunokompeten, dan dapat mengkonsumsi obat oral. Pasien grade III harus dipertimbangkan untuk rawat inap sementara atau dapat rawat jalan, diputuskan sesuai dengan kondisi klinisnya, sedangkan pasien grade IV dan V direkomendasikan untuk rawat inap.
Sedangkan berdasarkan CURB – 65, pasien dengan skor 0 – 1 dirawat jalan, skor 2 dirawat dalam bangsal biasa, dan skor >= 3 dirawat inap dalam pelayanan ICU.
Namun ada beberapa kategori sehingga pasien dengan resiko kematian rendah perlu di rawat jalan:
1. Terdapat komplikasi dari pneumonia tersebut
2. Terdapat eksaserbasi dari penyakit lain yang mendasarinya misalnya PPOK, Dekompensasio Kordis, atau Diabetes Melitus.
3. Tidak mampu untuk mengkonsumsi obat oral atau menjalani pengobatan rawat jalan
4. Faktor resiko multipel yang mendekati batas skor
Selain itu dapat pula seorang pasien yang perlu dirawat inap karena hipoksemia, atau pasien dengan skor PSI rendah (I-III) yang perlu dirawat inap karena syok, dekompensasi dari penyakit lain, effusi pleura, masalah sosial dan masalah pengasuhan di rumah karena pasien memerlukan pengasuhan khusus, serta riwayat respon yang tidak adekuat terhadap antibiotik empiris. Pada pasien pengguna jarum suntik, muntah terus menerus yang sulit diatasi, penyakit psikiatri berat, homelessness, tidak dapat berfungsi dengan baik secara sosial dan kognitif.
7. Diagnosis CAP
Manisfestasi klinis berupa batuk, demam, produksi sputum, dan nyeri dada pleuritik. Pada pemeriksaan fisik dapat ditemukan suara nafas bronkial dan ronkhi (rales) pada paru – paru, namun kurang sensitif dan tidak spesifik sehingga diperlukan pemeriksaan penunjang yaitu dengan radiografi paru (chest x-ray). Pemeriksaan radiologi ini penting untuk menegakan diagnosis, serta membedakan CAP dari penyakit paru lain yang juga memberikan gambaran batuk dan demam seperti bronkitis akut. Selain itu dari pemeriksaan radiologi kita dapat menduga agen penyebab infeksi, prognosis, diagnosis banding, dan kondisi lain yang berhubungan. Pada pasien yang dirawat inap dengan kecurigaan pneumonia namun dengan hasil radiologi negatif, boleh diberikan terapi secara presumptif dengan antibiotik, lalu dilakukan pemeriksaan ulang radiologi 24 – 48 jam kemudian. Etiologi pasti perlu ditentukan apabila ada resistensi terhadap antibiotik yang digunakan secara empiris dan terapi antibiotik akan diganti sesuai dengan etiologinya. Antibiotik spektrum luas yang direkomendasikan
pada umumnya tidak berguna pada psittacosis dan tularemia. Selain itu diagnosis etiologi juga perlu dilakukan bila akan menimbulkan implikasi epidemiologis yang penting karena sangat menular. Misalnya pada SARS (Severe Acute Respiratory Syndrome), influenza, legionnaires disease atau bioterorisme agent. Menentukan etiologi pasti dapat dilakukan dengan cara kultur darah, kultur sputum, atau kultur cairan pleura. Selain itu dapat pula dilakukan non bronchoscopic bronchovascular lavage (BAL). 87% kultur dari BAL adalah positif, bahkan pada pasien yang telah menerima pengobatan antibiotik. Indikasi untuk melakukan BAL, protected specimen brushing, dan transthoracic lung aspiration ini adalah pada pasien immunocompromise dan CAP gagal pengobatan.6