BAB I
KELAINAN KELENJAR PAROTIS A. Definisi Kelainan Kelenjar Saliva1,2
Kelainan kelenjar saliva (parotis) adalah suatu keadaan abnormal dalam kelenjar saliva yang menyebabkan pembengkakan atau nyeri. Kelainan kelenjar saliva meliputi tumor neoplastik dan non neoplastik.
Tumor non neoplastik adalah segala bentuk perubahan atau penyimpangan pertumbuhan dan perkembangan sel sehingga tidak mencapai pertumbuhan dan perkembangan normal pada fase tertentu dan kemudian berhenti. Kelainan non neoplastik ini dapat disebabkan oleh gangguan genetik (kongenital), trauma, obstruksi, retensi mukus, atau infeksi yang mengganggu cell circle.
Neoplasia adalah pembentukan jaringan baru yang abnormal dan tidak dapat dikontrol oleh tubuh. Ada dua tipe neoplasia, yaitu neoplasia jinak (benign neoplasm) dan neoplasia ganas (malignant neoplasm). Neoplasia jinak adalah pertumbuhan jaringan baru yang lambat, ekspansif, terlokalisir, berkapsul, dan tidak bermetastasis (anak sebar). Neoplasia ganas adalah tumor yang tumbuhnya cepat, infiltrasi ke jaringan sekitarnya, dan dapat menyebar ke organ-organ lain/ metastase.
B. Kelainan Kelenjar Saliva Neoplastik
Neoplasma kelenjar air liur adalah neoplasma jinak atau ganas yang berasal dari sel epitel kelenjar air liur.
1. Epidemiologi3
Resiko terjadinya neoplasma parotis berhubungan dengan ekspos radiasi sebelumnya. Akan tetapi ada faktor resiko lain yang memepengaruhi terjadinya karsinoma kelenjar air liur seperti pekerjaan, nutrisi, dan genetik. Kemungkinan tekena pada laki-laki sama dengan perempuan. Kelenjar air liur mayor paling sering terkena adalah glandula parotis yaitu 10-80%, sedangkan kelenjar air liur minor yang paling sering terkena terletak pada palatum. Kurang lebih 2-25% dari
tumor parotis, 35-40% dari tumor submandibula, 50% dari tumor palatum, dan 95-100% dari tumor glandula sublingual adalah ganas. Insiden tumor kelenjar liur meningkat sesuai dengan umur, kurang dari 2% mengenai penderita usia <16 tahun.
2. Klasifikasi Histopatologi
Klasifikasi histopatologi menurut WHO/AJCC a. Tumor jinak
1) Pleomorphic adenoma (mixed beningn tumor)
Adenoma pleomorfik merupakan tumor yang paling sering ditemukan di kelenjar liur, kebanyakan pada orang yang berusia >40 tahun. Tidak ada perbedaan kejadian antara laki-laki dan perempuan.1
Gejala Klinis: didapat benjolan pada kelenjar parotis (di sekitar liang telinga) tanpa rasa sakit. Bila cukup besar, daun telinga terlihat terangkat bila dibandingkan dengan daun telinga yang normal di kontralateral. Tumor ini tumbuh lambat, berbatas tegas, dapat digerakkan, konsistensi kenyal dengan permukaan yang halus dan gangguan saraf fasialis tidak ditemukan.1,2
Histopatologi: pleomorphic adenoma menunjukkan campuran proliferasi jaringan epithel dalam daerah jaringan myxoid, mucoid, atau chondroid. Tumor sebagian mempunyai kapsul fibrous.4
Pada saat operasi massa tumor tampak berkapsul, tetapi pemeriksaan patologis menunjukkan perluasan keluar kapsul. Jika seluruh tumor dengan massa kelenjar parotis yang normal mengelilingi tumor direseksi, insidens kekabuhannya kurang dari 8 persen. Seadandainya adenoma pleomorfik kambuh, terdapat kemungkinan cedera yang besar pada paling sedikit satu dari bagian saraf fasialis ketika tumor direseksi ulang.5
Meskipun tumor ini dianggap jinak, terdapat kasus kekambuhan yang berkali-kali dengan pertumbuhan yang berlebihan di mana tumor meluas dan mengenai daerah kanalis eksterna dan dapat
meluas ke rongga mulut dan ruang parafaringeal. Tumor yang kambuh dapat mengalami degenerasi maligna, tetapi insidens ini kurang dari 6 persen. Terapi iradiasi terhadap tumor yang kambuh berulang kali dan tidak dapat direseksi diberikan pengobatan paliatif.4,5
2) Monomorphic adenoma
Tumor-tumor monomorfik tersusun reguler berbentuk grandular, dengan tidak adanya dominasi komponen jaringan mesenkim. Tumor yang termasuk ke dalam adenoma monomorfik adalah Warthin tumor (papillary cystadenoma lymphomatosum), basal sel adenoma, oxyphilic adenoma (oncocytoma), canalicular adenoma, myoepthelioma, dan clear cell adenoma.
3) Papillary cystadenoma lymphomatosum (Warthin’s tumor)
Tumor ini jarang ditemukan (10% dari tumor kelenjar liur), kebanyakan didapat pada pria usia 50-60 tahun.
Tumor jinak kelenjar saliva yang paling umum dijumpai diantara tumor-tumor monomorfik lainnya dan sering terjadi pada kelenjar parotis. Penderita laki-laki lebih banyak daripada penderita perempuan.
Histopatologi: berbentuk glandula yang dipisahkan celah-celah yang cenderung dan membentuk proyeksi papila-papila yang tertanam didalam jaringan limfoid yang padat. Rongga kistik dilapisi oleh sel epitel yang eosinopilik (onkosit) 2 lapis (bilayer).
Terapi terdiri dari reseksi bedah dengan melindungi saraf fasialis. Tumor ini berkapsul dan tidak mungkin kambuh.
Dengan bertambahnya usia, kemungkinan bahwa massa dalam kelenjar liur menjadi ganas bertambah besar, pada umumnya yang sering terjadi pada orang dengan usia 40 tahun adalah 25 % tumor parotis, 50 % tumor submandibula, dan satu setengah sampai dua pertiga dari seluruh tumor kelenjar liur minor adalah ganas.5
1) Mucoepidermoid carcinoma
Gejala klinis: umumnya melibatkan kelenjar ludah mayor, yaitu kelenjar ludah parotis. Tumor ini sering terjadi pada orang dewasa, penderita perempuan lebih banyak daripada penderita laki-laki. Tumor ini tumbuhnya lambat, berasal dari sel epitelium duktus dan berpotensi metastasis.
Histopatologi: secara mikroskopis dibedakan atas low grade, intermediate grade, dan high grade. Menunjukkan campuran sel kelenjar penghasil mukus dan del epitel intermediate. Ketiga sel-sel ini berasal dari sel duktus yang berpotensi mengalami metaplasia. Low grade merupakan massa yang kenyal dan mengandung solid proliferasi sel tumor, pembentukan struktur seperti duktus dan adanya cystic space yang terdiri dari epidermoid sel dan sel intermediate. Tipe intermediate ditandai massa tumor yang lebih solid sebagian besar sel epidermoid dan sel intermediate dengan sedikit memproduksi kelenjar mukus. Tipe poorly diferentiated ditandai dengan populasi sel-sel pleomorfik dan tidak terlihat sel-sel berdiferensiasi.
2) Karsinoma sel asinar
Terjadi pada sekitar 3 % dari tumor parotis. Tumor ini menyerang lebih banyak wanita dibanding pria. Puncak insidens antara usia dekade 5 dan 6. Terdapat metastasis ke nodus servikal pada 15% kasus. Tanda patologik khas adalah adanya amiloid. Asal mula sel ini dipikirkan dari komponen serosa asinar dan sel duktus intercalated.6
Histopatologi: berisi sel-sel asinar yang seragam dengan nukleus kecil berada di sentral dengan sitoplasma yang basofilik dan padat mirip sel-sel sekretoris (asinar) dari kelenjar saliva normal. Tumor ini dapat bermetastasis ke limfonodi regional.
3) Karsinoma Sel Skuamosa
Umumnya terjadi pada pria usia tua dan ditandai dengan pertumbuhan cepat. Insiden metastasis ke nodus limfatikus sebanyak 47 %. Tumor ini biasanya terdapat pada kelenjar parotis. Tumor ini dipikirkan berasal dari sel duktus ekskretorius.6
4) Karsinoma Duktus Saliva
Tumor ini jarang, menyerupai kanker duktus mammae. Duktus Stensen lebih sering terkena dibandingkan dengan duktus Wharton. Tumor ini memiliki kecenderungan untuk terjadi berulang pada tempat yang sama (35%) dan dapat berkembang ke metastasis jauh (62%), dengan hanya 23 % pasien yang dapat hidup selama 3 tahun.6
3. Klasifikasi Stadium Klinis7
Penentuan satadium menurut AJCC tahun 2002, berdasarkan klasifikasi TNM TN
M
Keterangan ST T N M
Tx Tumor primer tak dapat ditentukan I T1 T2 N0 N0 M0 M0
T0 Tidak ada tumor primer II T3 N0 M0
T1 Tumor ≤2 cm, tidak ada ekstensi ekstraparenkim III T1 T2 N1 N1 M0 M0 T2 Tumor >2-4 cm, tidak ada
ekstensi ekstraparenkim IV T4 T3 T4 N0 N1 N1 M0 M0 M0
T3 Tumor >4cm-6 cm, atau ada ekstensi ekstraparenkim tanpa terlibat n VII Tiap T Tiap T Tiap T N2 N3 Tiap N M0 M0 M1
T4 Tumor >6cm atau ada invasi ke n VII atau dasar tengkorak
Nx Metastasis k.g.b tidak dapat ditentukan N1 Metastasis k.g.b tunggal <3 cm, ipsilateral N2 Metastasis k.g.b tunggal/multiple >3cam-6 cm,ipsilateral/bilateral/kontralater al
N2a Metastase k.g.b tunggal >3cm-6cm, ipsilateral N2b Metastase k.g.b. multiple >6 cm,ipsilateral N2c Metastase k.g.b >6 cam bilateral/kontralateral N3 Metastase k.g.b >6 cm
Mx Metastase jauh tidak dapat ditentukan
M0 Tidak ada metastase jauh M1 Metastase jauh
4. Prosedur Diagnostik a. Pemeriksaan Klinis
1) Anamnesa
Anamnesa dengan cara menanyakan kepada penderita atau keluarganya tentang:
a) Keluhan
i. Pada umunya hanya benjolan soliter,tidak nyeri, di pre/infra/retro aurikula (tumor parotis), atau di submandibula (tumor submandibula), atau intraoral (tumor kelenjar liur minor)
ii. Rasa nyeri sedang sampai hebat (pada keganas parotis atau submandibula
iii. Paralisis n.fasialis, 2-3 % (pada keganasan parotis)
iv. Disfagia, sakit tenggorok, gangguan pendengaran (lobus profundus parotis terlibat)
v. Paralisis n.glossofaringeus, vagus, acessorius, hipoglosus, pleksus simatkus (pada karsinoma arotis lanjut)
vi. Pembesaran kelenjar getah benging leher (metastase) b) Perjalanan penyakit (progresifitas penyakit)
c) Faktor etiologi dan resiko (radioterapi kepala, leher, ekspos radiasi d) Pengobatan yang telah diberikan dan responnya
e) Berapa lama kelambatan
2) Pemeriksaan fisik a) Status general
Pemeriksaan umum dari kepala sampai kaki, tentukan : i. Penampilan (karnofski, WHO)
ii. Keadaan umum
iii. Adakah anemia,ikterus, periksa T, N, R, t, kepla, thorax, abdomen, ekstremitas, vertebrae, pelvis
iv. Adakah tanda dan gejala metastase jauh (paru, tulang, tengkorak,dll)
b) Status lokal
i. Inspeksi (termasuk intraoral, adakah pendesakan tonsil/uvula) ii. Palpasi (termasuk palpasi bimanual, untuk menilai konsistensi,
permukaan, mobilitas terhadap jaringa sekitar.) iii. Pemeriksaan fungsi n.VII, VIII, IX, X, XI, XII.
c) Status regional
Palpasi adakah pembesaran kelenjar getah bing ipsilateral dan kontralateral, bila adapembesran tentukan lokasi, jumlah, ukuran terbesar dan mobilitasnya.
b. Pemeriksaan radiologis (atas indikasi) 1) X foto polos
X foto mandibula AP/ Eisler, dikerjakan bila tumor mendekati tulang Sialografi, dibuat bila diagnosis banding kista parotis/submandibula X foto thorax, untuk mencari metastase jauh
2) Imaging
CT Scan/MRI pada tumor yang mobilitasnya terbatas, untuk mengetahui luas ekstensi tumor lokoregional. CT Scan perlu dibuat pada tumor parotis lobus profundus untuk mengetahui perluasan ke orofaring.
Sidikan Tc seluruh tubuh, pada tumor ganas untuk deteksi metastase jauh
c. Pemeriksaan Laboratorium
Pemeriksaan laboratorium rutin, seperti dahar , urine, SGPT/SGOT, alkali fosfatase, BUN/kreatinin, globulin, albumin, serum elektrolit, faal hemostasis, untuk menilai keadaan umum dan kesiapan operasi.
d. Pemerikasaan Patologi 1) FNA
Belum merupakan pemeriksaan yang baku 2) Biopasi insisional
Dikerjakan ada tumor ganas yang inoperable 3) Biopsi eksisional
Pada tumor parotis yang operabel dilakukan parotidektomi superfisial
a. Pada tumor submandibula yang operabel dilakukan eksisi submandibula
b. Pada tumor sublingual dan kelenjar air liur minor yang operabel dilakukan eksisi luas (minimal 1 cm dari batas tumor)
4) Pemeriksaan potong beku
Dikerjakan terhadap spesimen operasi pada biopsi eksisional. 5. Prosedur Terapi3
Terapi pilihan utama untuk tumor kelenjar air liur adalah pembedahan. Radioterapi sebagai terapi adjuvan paska bedah hanya dilakukan atas indikasi, atau diberikan pada tumor kelenjar air liur yang inoperabel.
Kemotarapi hanya diberikan sebagai adjuvan, meskipun masih dalam penelitian dan hasilnya belum memuaskan.
Tumor Primer a. Tumor Operabel
1) Terapi utama (pembedahan) Tumor parotis
a) Parotidektomi superfisial, dilakukan pada : tumor jinak parotis lobus superfisialis
b) Parotidektomi total, dilakukan pada :
Tumor ganas parotis yang belum ada ekstensi ekstraparenkim dan n VII
Tumor jinak parotis yang mengenai lobus profundus c) Parotidektomi total diperluas, dilakukan pada : Tumor
ganas parotis yang sudah ada ekstensi ekstraparenkim dan mengenai n VII
d) Deseksi leher radikal (RND), dikerjakan pada : ada metastase k.g.b leher yang masih operabel.
2) Terapi tambahan
Radioterapi paskabedah diberikan pada tumor ganas kelenjar liur dengan kriteria :
a) High grade malignancy
b) Masih ada residu makroskopis dan mikroskopis
c) Tumor menempel pada saraf (n fasialis, n lingualis, hipoglosus, dan accecorius)
d) Setiap T3, T4 e) Karsinoam residif
f) Karsinoma parotis lobus profundus
Radioterapi sebaiknya dimulai 4-6 minggu setelah pembedahan untuk memberian penyembuhan luka operasi yang adekuat, terutama bila dikerjakan tandur saraf.
Radioterapi lokal dilakukan pada lapanganoperasi meliputi bekas insisi sebanyak 50 Gy dalam 5 minggu.
Radioterapi regional/leher ipsilateral diberikan pada T3,T4, atau high grade malignancy.
b. Tumor inoperabel 1) Terapi utama
Radioterapi : 65-70 Gy dalam 7-8 minggu 2) Terapi tambahan
Kemoterapi :
a) Untuk jenis adenokarsinoma (adenoid cystic carcinoma, adenocarcinoma, malignant mixed tumor, acinic cell carcinoma)
i. Adriamisin 50 mg/ m2 iv pada hari 1
ii. 5 fluorourasil 500 mg/m2 iv pada hari 1 diulang tiap 3 minggu iii. Sisplatin 100 mg/m2 iv pada hari ke 2
b) Untuk jenis carcinoma sel skuamous ( squamous cell carcinoma, mucoepidemoid carcinoma)
i. Methotrexate 50 mg/m2 iv pada hari 1 dan 7 diulang tiap 3 minggu ii. Sisplatin 100 mg/m2 iv pada hari ke 2
c. Metastase kelenjar getah bening (N) 1) Terapi utama
a) Operabel : deseksi leher radikal (RND)
b) Inoperabel : redioterapi 40 Gy/+ kemoterapi preoperatif, kemudian dievaluasi
i. Menjadi operabel --> RND
ii. Tetap inoperabel --> radioterapi dilanjutkan sampai 70 Gy 2) Terapi tambahan
Radioterapi leher ipsilateral 40 Gy d. Metastasis jauh (M)
Terapi paliatif : kemoterapi
1) Untuk jenis adenkarsinoma (adenoid cystic carcinoma, adenocarcinoma, malignant mixed tumor, acinic cell carcinoma) a) Adriamisin 50 mg/m2 iv pada hari 1
b) 5 fluorourasil 500 mg/m2 iv pada hari 1 diulang tiap 3 minggu c) Sisplatin 100 mg/m2 iv pada hari ke 2
2) Untuk jenis karsinoma sel skuamosa (squamous cell carcinoma, mucoeidemoid carcinoma)
a) Methotrexate 50 mg/m2 iv pada hari 1 dan 7 diulang tiap 3 minggu
T
u
m
o
r
P
a
r
o
t
i
s
(
N
n
e
g
a
t
i
f
)
P
a
r
o
t
i
d
e
k
t
o
m
i
s
u
p
e
r
f
i
s
i
a
l
P
o
t
o
n
g
b
e
k
u
J
i
n
a
k
S
t
o
p
G
a
n
a
s
P
a
r
o
t
i
d
e
k
t
o
m
i
T
o
t
a
l
P
o
t
o
n
g
b
e
k
u
M
e
t
a
k
.
g
.
b
(
-)
S
t
o
p
M
e
t
a
k
.
g
.
b
(
+
)
R
N
D
Bagan Penanganan Tumor Parotis Operabel Dengan (N) Secara Klinis Negatif
T
U
M
O
R
R
E
S
I
D
I
F
T
U
M
O
R
R
E
S
I
D
I
F
T
e
r
a
p
i
s
e
b
e
l
u
m
n
y
a
:
o
p
e
r
a
t
i
f
T
e
r
a
p
i
s
e
b
e
l
u
m
n
y
a
:
o
p
e
r
a
t
i
f
N positif bilateral : RND dapat dikerjakan satu tahap dengan preservasi v.jugulasris interna atau dikerjakan 2 tahap dengan jarak waktu 3-4 minggu.
Indikasi radioterapi adjuvan pada leher setelah RND :
1. Kelenjar getah bening yang mengandung metastase > 1 buah 2. Diameter kelenjar getah bening > 3 cm
3. Ada pertumbuhan ekstrakapsuler 4. High grade malignancy
Bagan Penatalaksanaan Tumor Kelenjar Liur Yang Residif
6. Prosedur Follow Up
Jadwal follow up dianjurkan sebagai berikut : a. Dalam 3 tahun pertama : tiap 3 bulan b. Dalam 3-5 tahun : tiap 6 bulan
c. Setelah 5 tahun sekali : setiap tahun sekali untuk seumur hidup Pada follow up tahunan penderita diperiksa secara lengkap, fisik, X foto toraks, USG hepar, dan bone scan untuk menentukan apakah penderita tersebut betul bebas dari kanker atau tidak.
Pada follow up ditentukan :
a. Lama hidup dalam tahun atau bulan
b. Lama interval bebas kanker dalam tahun atau bulan c. Keluhan penderita
d. Status penyakit : 1) Bebas kanker 2) Residif 3) Metastase
4) Timbul kanker atau penyakit baru e. Komplikasi terapi
f. Tindakan atau terapi yang diberikan
C. Kelainan Kelenjar Saliva Non Neoplastik 1. Parotitis
Parotitis adalah proses peradangan (inflamasi) pada kelenjar parotis. Peradangan pada kelenjar parotis dapat disebabkan oleh infeksi, autoimun, penyakit sistemik dan neoplasma. Infeksi merupakan penyebab yang paling sering pada kelenjar parotis.8
Etiologi
Parotitis dapat disebabkan oleh berbagai hal yaitu infeksi, penyakit autoimun, penyakit sistemik dan neoplasma. Namun, infeksi adalah penyebab tersering dari parotitis.9
Berdasarkan onsetnya parotitis karena infeksi dibagi menjadi dua yaitu parotitis akut dan kronis, sedangkan berdasarkan mikroorganisme penyebabnya dibagi menjadi parotitis karena infeksi virus dan bakteri.
a. Parotitis Akut
Infeksi virus
Penyebab virus tersering pada parotitis adalah virus RNA dari kelompok paramyxovirus yang dikenal sebagai penyakit gondongan (mumps). Selain virus mumps, virus lain yang dapat
menyebabkan parotitis adalah virus coxsackie , virus parainfluenza (tipe I dan III), virus influenza tipe A.10
Infeksi bakteri
Bakteri penyebab parotitis supuratif adalah Staphylococcus aureus, Streptococcus viridans, S. pneumoniae, Haemophilus influenzae, Streptococcus pyogenes dan Escherichia coli.8
b. Parotitis Kronis
Proses peradangan pada kelenjar parotis berjalan dalam waktu yang lama dan sering kambuh. Etiologi dari peradangan kronis ini terjadi pada parenkim kelenjar atau sistem dukstus, misalnya adanya sumbatan pada duktus oleh batu. Parotitis rekurens juvenil adalah peradangan kelenjar parotis yang berulang pada anak-anak.1
c. Mikroorganisme lain penyebab
Agen infeksius lain juga dapat yang dapat menyebabkan peradangan pada kelenjar parotis akibat asenden infeksi dari rongga mulut atau bagian dari proses sistemik seperti mycobacteria (tuberculosis), syphilis dan toxoplasmosis.
Patofisiologi Infeksi Bakteri
Parotitis supuratif akut adalah infeksi pada kelenjar parotis yang disebabkab oleh bakteri. Penyakit ini biasanya timbul pada pasien dengan sistem imun yang rendah, pasien dengan dehidrasi, pasien dengan higienitas mulut yang buruk. Mulut yang kering akibat menurunnya aliran saliva merupakan media yang baik untuk pertumbuhan kuman. Keadaan-keadaan yang dapat menyebabkan menurunnya aliran saliva, misalnya pasien yang megalami dehidrasi akibat suatu tindakan pasca operasi dengan tidak adekuatnya hidrasi pada pasien tersebut. 9
Bakteri penyebab parotitis supuratif adalah Staphylococcus aureus, Streptococcus viridians, Streptococcus pneumonia, Escherichia coli dan Haemophilus influenza. Pasien yang tidak terdiagnosis atau pasien yang tidak mendapatkan pengobatan secara adekuat (antibiotik) dapat menimbulkan abses intraglandular.9
Infeksi virus
Penyebab utama pada parotids karena infeksi virus adalah mumps, yang disebabkan oleh RNA virus grup paramyxovirus. Mumps adalah penyebab utama dari infeksi kelenjar saliva, terutama kelenjar parotis. Setelah masuk melalui saluran respirasi, virus mulai melakukan multiplikasi atau memperbanyak diri dalam sel epithel saluran nafas,virus kemudian menuju ke banyak jaringan serta menuju kekelenjar ludah dan parotis.9
Mumps merupakan penyakit epidemika dimana penularannya melalui kontak langsung dengan air liur, muntah yang bercampur dengan air liur dan urin. Epidemi tampaknya terkait dengan tidak adanya imunisasi, terbatas pada kelompok yang berhubungan erat, misalnya hidup dalam satu rumah, sekolah, asrama, dll. Virus lain yang dapat menyebabkan parotitis adalah Coxsackie A virus, echovirus, cytomegalovirus, parainfluenza virus tipe 1 dan 2. Penyebaran virus pada organ-organ lain dapat terjadi. Setelah virus bereplikasi di saluran pernapasan dan kelenjar getah bening,dari sini virus menyebar melalui aliran darah ke organ-organ lain, termasuk selaput otak, gonad, pankreas, payudara, tiroid, jantung, hati, ginjal dan saraf otak.9
Mikroorgenisme lain Cytomegalovirus
Infeksi kelenjar parotis akibat cytomegalovirus (CMV) merupakan kejadian yang jarang terjadi. Dapat terjadi pada neonates akibat infeksi melalui plasenta. Selain itu, pada pasien-pasien dengan immunodeficiency,
seperti HIV, CMV dapat menyebabkan infeksi pada kelenjar parotis dengan gejala demam dan pembesaran kelenjar parotis.9
Mycobacteria
Tuberculosis primer pada kelenjar parotis adalah keadaan yang jarang. Infeksi pada kelenjar parotis akibat Mycobacterium tuberculosis terjadi karena penyebaran melalui kelenjar getah bening yang merupakan infeksi dari gigi (TB gingivitis), laring (TB laryngitis) atau dari tonsil.9
Manifestasi Klinis Parotitis supuratif akut
Parotitis supuratif akut ditandai oleh nyeri yang timbul mendadak kemerahan, pembengkakan daerah parotis dengan konsistensi lunak dan kadang tampak eksudat pada mukosa pipi daerah muara duktus parotid. Gejala lain adalah demam yang tidak terlalu tinggi, malaise, nyeri kepala serta adanya trismus.11
Mumps
Mumps adalah penyebab utama pada parotitis. Masa inkubasi mumps adalah 2-3 minggu sampai timbulnya gejala klinis. Penderita mumps dianggap infeksius pada 3 hari sebelum gejala hingga 9 hari setelah gejala timbul. Transmisinya melalui kontak langsung dengan droplet air liur, muntah yang disertai air liur serta droplet pernapasan. Gejala prodromal yang ditimbulkannya adalah demam, malaise, nyeri kepala dan nyeri otot. Pembengkakan pada kelenjar parotis unilateral didapatkan pada 20-30 % kasus dan 70 % kasus didapatkan pembengkakan bilateral. Nyeri lokal yang hebat seperti pada saat membuka mulut,misalnya saat berbicara atau makan juga dapat terjadi. Diagnosis mumps sering terlewatkan, 20 % dari kasus adalah asimptomatik dan 40-50% kasus hanya terlihat gejala non spesifik atau hanya gejala pernapasan, terutama sekali pada anak usia dibawah 5 tahun.10
Parotitis Kronis
Parotitis kronis merupakan pembengkakan dan rasa tidak enak dari kelenjar mayor yang berjalan dalam waktu lama dan sering kambuh. Parotitis kronis dapat disebabkan oleh infeksi bakteri yang berulang. Selain itu, parotitis kronis dapat terjadi pada parenkim kelenjar atau sistem duktus, seperti batu.1 Secara klinis, keadaan kronis ini memenuhi satu dari
tiga kriteria. Pertama, adanya episode berulang dari parotitis akut yang berhubungan dengan pembengkakan pada kelenjar parotis namun dengan gejala klinis yang tidak terlalu nampak serta ukuran kelenjar yang mengalami pembengkakan tidak sebesar pada parotitis akut. Kedua, pembesaran kelenjar parotis dengan progresivitas yang lambat dengan episode periodik parotitis akut. Ketiga, progresitivitas yang lambat disertai dengan rasa tidak nyeri pada pembesarannya. Hal ini sering diragukan dengan suatu neoplasma.9
Selain karena infeksi, parotitis kronis juga disebabkan oleh adanya sumbatan pada duktusnya, misalnya karena batu, mukus atau terjadinya striktur pada duktusnya. Adanya pembengkakan yang rekuren dan nyeri di daerah parotis, dapat kita konfirmasi dengan melakukan sialografi dimana dilakukan penyuntikan zat warna kedalam duktus parotis untuk melihat adanya sumbatan.11
Parotitis rekuren juvenile adalah suatu episode kambuh/berulangnya inflamasi pada kelenjar parotis yang berhubungan dengan non-obstruktif, yang biasanya terjadi pada usia 3-6 tahun. Pada waktu dulu, infeksi secara asenden karena infeksi pada gigi diketahui menjadi penyebab utama pada parotitis rekuren juvenile, namun sekarang diketahui bahwa penyebab dari parotitis rekuren juvenile adalah keadaan-keadaan yang mengakibatkan berkurangnya laju pada aliran saliva, misalnya akibat dehidrasi, distorsi dan striktur pada duktus parotis serta metaplasia.11
Pemeriksaan Penunjang
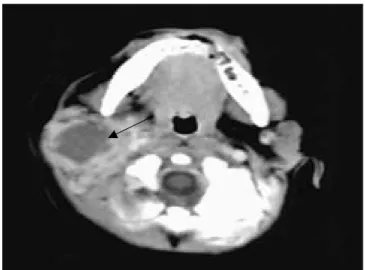
Pada parotitis supuratif akut didapatkan jumlah leukosit yang meningkat, kemudian dilakukann kultur bakteri dengan mengambil eksudat purulen yang dikeluarkan duktus parotis. Pada pemeriksaan CT-Scan, dapat ditemukan gambaran hipodensitas pada kelenjar yang telah ditemukan abses (gambar 4). Pada keadaan akut dimana infeksi masih berlangsung, sialografi tidak dilakukan karena dengan dimasukkannya zat kontras, dapat menyebabkan asending infeksi pada duktusnya.9
Gambar 1. CT-Scan pada parotitis supuratif, gambaran hipodensitas (anak panah)9
Mumps seringkali asimptomatik dan gejala yang tidak khas, maka perlu dikonfirmasi dengan tes serologis. Center for Disease Control and Prevention (CDC) sangat menganjurkan untuk mengambil sampel darah, swab bukal atau kerongkongan dan sampel urin untuk semua kasus yang dicurigai mumps. Tes serologis meliputi deteksi IgM, IgG dan PCR.10
Untuk mengetahui adanya sumbatan, misalnya batu dapat dilakukan sialografi. Adanya pelebaran pada duktus parotis dapat terlihat melaui sialografi.
Gambar 2. Gambaran normal dari duktus parotis (anak panah)6
Gambar 3. Duktus parotis mengalami dilatasi (anak panah) Penatalaksanaan
Penatalaksanaan pada mumps berupa terapi simptomatik yaitu analgetik dan kortikosteroid serta tirah baring. Menurut departemen Kesehatan RI tahun 2007, penatalaksanaan mumps adalah ostirahat di tempat tidur hingga suhu tubuh normal kembali. Makanan yang dikonsumsi adalah cair dan lunak. Dapat digunakan obat kumur untuk membersihkan selaput lendir mulut dan minum yang banyak untuk menghindari dehidrasi.
Pada parotitis supuratif akut, penatalaksanaannya meliputi terapi kausatif (bakteri penyebab) dan rehidrasi untuk mencegah kekeringan mulut. Antibiotik resisten penisilinase dimulai sambil menunggu hasil kultur. Koreksi terhadap dehidrasi dilakukan, kompres hangat dan
analgetik diberikan untuk terapi simptomatik dan higiene mulut harus diperhatikan. Jika infeksi melanjut walaupun sudah dilakukan penatalaksanaan medis yang adekuat, operasi untuk drainase mungkin diperlukan.11
2. Mukokel
Mucocele adalah Lesi pada mukosa (jaringan lunak) mulut yang diakibatkan oleh pecahnya saluran kelenjar liur dan keluarnya mucin ke jaringan lunak di sekitarnya. Mucocele bukan kista, karena tidak dibatasi oleh sel epitel. Mucocele dapat terjadi pada bagian mukosa bukal, anterior lidah, dan dasar mulut. Mucocele terjadi karena pada saat air liur kita dialirkan dari kelenjar air liur ke dalam mulut melalui suatu saluran kecil yang disebut duktus. Terkadang bisa terjadi ujung duktus tersumbat atau karena trauma misalnya bibir sering tergigit secara tidak sengaja, sehingga air liur menjadi tertahan tidak dapat mengalir keluar dan menyebabkan pembengkakan (mucocele). Mucocele juga dapat terjadi jika kelenjar ludah terluka. Manusia memiliki banyak kelenjar ludah dalam mulut yang menghasilkan ludah. Ludah tesebut mengandung air, biopsy, dan enzim. Ludah dikeluarkan dari kelenjar ludah melalui saluran kecil yang disebut duct (pembuluh).
Terkadang salah satu saluran ini terpotong. Ludah kemudian mengumpul pada titik yang terpotong itu dan menyebabkan pembengkakan, atau mucocele. Pada umumnya mucocele didapati di bagian dalam bibir bawah. Namun dapat juga ditemukan di bagian lain dalam mulut, termasuk langit-langit dan dasar mulut. Akan tetapi jarang didapati di atas lidah. Pembengkakan dapat juga terjadi jika saluran ludah (duct) tersumbat dan ludah mengumpul di dalam saluran.
Etiologi
Umumnya disebabkan oleh trauma, misalnya bibir yang sering tergigit pada saat sedang makan, atau pukulan di wajah. Dapat juga disebabkan
karena adanya penyumbatan pada duktus (saluran) kelenjar liur minor. Mucocele Juga dapat disebabkan oleh obat-obatan yang mempunyai efek mengentalkan ludah.
Gambaran Klinis
Batas tegas, Konsistensi lunak, Warna transluscent, Ukuran biasanya kecil, Tidak ada keluhan sakit, Kadang-kadang pecah, hilang tapi tidak lama kemudian akan timbul lagi.
3. Ranula
Etiologi Dan Patogenesis
Ranula terbentuk sebagai akibat normal melalui duktus ekskretorius major yang membesar atau terputus atau terjadinya rupture dari saluran kelenjar terhalangnya aliran liur yang sublingual (duktus Bartholin) atau kelenjar submandibuler (duktus Wharton), sehingga melalui rupture ini air liur keluar menempati jaringan disekitar saluran tersebut. Selain terhalangnya aliranliur, ranula bisa juga terjadi karena trauma dan peradangan. Ranulamirip dengan mukokel tetapi ukurannya lebih besar.
Bila letaknya didasar mulut, jenis ranula ini disebut ranula Superfisialis. Bila kista menerobos dibawah otot milohiodeusdan menimbulkan pembengkakan submandibular, ranula jenisini disebut ranula Dissecting atau Plunging.
Gambaran Klinis
Bentuk dan rupa kista ini seperti perut kodok yang menggelembung keluar (Rana=Kodok), dinding sangat tipis dan mengkilap, warna translucent, kebiru-biruan, palpasi ada fluktuasi, dan tumbuh lambat dan expansif.
Sialadenitis adalah infeksi bakteri dari glandula salivatorius, biasanya disebabkan oleh batu yang menghalangi atau hyposecretion kelenjar. Proses inflamasi yang melibatkan kelenjar ludah disebabkan oleh banyak faktor etiologi. Proses ini dapat bersifat akut dan dapat menyebabkan pembentukan abses terutama sebagai akibat infeksi bakteri. Keterlibatannya dapat bersifat unilateral atau bilateral seperti pada infeksi virus. Sedangkan Sialadenitis kronis nonspesifik merupakan akibat dari obstruksi duktus karena sialolithiasis atau radiasi eksternal atau mungkin spesifik,yang disebabkan dari berbagai agen menular dan gangguan imunologi.
Etiologi
Sialadenitis biasanya terjadi setelah obstruksi hyposecretion atau saluran tetapi dapat berkembang tanpa penyebab yang jelas. Terdapat tiga kelenjar utama pada rongga mulut,diantaranya adalah kelenjar parotis, submandibular, dan sublingual. Sialadenitis paling sering terjadi pada kelenjar parotis dan biasanya terjadi pada pasien dengan umur 50-an sampai 60-an, pada pasien sakit kronis dengan xerostomia, pasien dengan sindrom Sjögren, dan pada mereka yang melakukan terapi radiasi pada rongga mulut. Remaja dan dewasa muda dengan anoreksia juga rentan terhadap gangguan ini. Organisme yang merupakan penyebab paling umum pada penyakit ini adalah Staphylococcus aureus; organisme lain meliputi Streptococcus, koli, dan berbagai bakteri anaerob.
Gejala Umum
Meliputi gumpalan lembut yang nyeri di pipi atau di bawah dagu, terdapat pembuangan pus dari glandula ke bawah mulut dan dalam kasus yang parah, demam, menggigil dan malaise (bentuk umum rasa sakit).
5. Sjorgen syndrome
Syndrom Sjogren adalah suatu penyakit autoimun dengan manifestasi klinis mata kering (keratokonjungtiva sicca) dan mulut kering (xerostomia) akibat destruksi pada kelenjar lakrimalis dan kelenjar saliva melalui mediasi limfosit. Walaupun penyebab spesifik penyakit ini tidak diketahui, penyakit
ini merupakan penyakit dengan multifaktor dengan adanya infiltrasi limfosit dan hipereaktif imun.
Gejala
Gejala dari sjorgen syndrome antara lain; mulut kering, kesulitan menelan, kerusakan gigi, penyakit gingiva, mulut luka dan pembengkakan, dan infeksi pada kelenjar parotis bagian dalam pipi.
Etiologi
Penyebab sjorgen syndrome tidak diketahui, ada dukungan ilmiah yang menyatakan bahwa penyakit ini adalah penyakit turunan atau adanya faktor genetik yang dapat memicu terjadinya sjorgen syndrome, karena penyakit ini kadang-kadang penyakit ditemukan pada anggota keluarga lainnya. Hal ini juga ditemukan lebih umum pada orang yang memiliki penyakit autoimun lainnya seperti lupus eritematous sistemik, autoimun penyakit tiroid, diabetes, dll.
6. Sialorrhea
Sialorrhea adalah suatu kondisi medis yang ditandai dengan menetesnya air liur atau sekresi saliva yang berlebihan.
Etiologi
Penyebab dari sialorrhea dapat bevariasi berupa gejala dan gangguan neurologis, infeksi atau keracunan logam berat dan insektisida serta efek samping dari obat-obatan tertentu.
7. Sialosis
Sialosis didefinisikan sebagai pembengkakan inflamasi dan non-neoplastik dari kelenjar saliva. Paling sering mengenai kelenjar parotis biasanya bilateral, tapi kadang-kadang juga mengenai kelenjar submandibularis dan sublingualis.
Etiologi
Penyebab pembengkakan belum diketahui dengan jelas, walaupun dihubungkan dengan sejumlah penyakit sistemik, terutama diabetes melitus,
akromegali, alkoholisme, malnutrisi, bulimia nervosa dan anoreksia nervosa. Sialosis Juga digambarkan sebagai efek samping sejumlah obat-obatan. 8. Sialometaplasia necrotic
Lesi pada kelenjar saliva yang bersifat nonneoplastik, peradangan yang dapat sembuh dengan sendirinya, terutama mengenai kelenjar saliva yang terdapat pada palatum. Lebih sering terjadi pada penderita laki-laki daripada perempuan.
Gejala klinis
- Muncul secara spontan
- Terdapat lesi dan pembengkakan
- Ukuran maksimal 1-2 cm
- Lesi bilateral atau unilateral
- Burning sensation (sensasi terbakar)
Histopatologi
Necrosis lobuler pada kelenjar saliva, metaplasia squamosa pada asinus dan saluran-saluran,hyperplasia pseudoepitelomatosa dan jaringan granulasi yang nyata serta inflamasi.
Etiologi
Tidak diketahui secara pasti namun berhubungan dengan trauma dan terapi radiasi.
9. Sialolitiasis Definisi
Kira-kira 80-90% dari batu kelenjar saliva terjadi di kelenjar submandibular dan hanya 10-20% terdapat di kelenjar parotid, dan hanya persentase yang sangat kecil terdapat pada kelenjar sublingual dan kelenjar liur minor. Sialolitiasis adalah penyebab yang paling sering pada penyakit kelenjar liur dan dapat terjadi pada semua usia dengan predileksi tinggi pada laki-laki. Faktor resiko terjadinya obstruksi batu kelenjar liur termasuk sakit yang lama disertai dehidrasi. Kadang disertai juga dengan gout, diabetes dan hipertensi.
Saliva yang normal mengandung banyak hidroksiapatit, bahan utama pada batu kelenjar liur. Agregasi dari debris yang termineralisasi dalam duktus akan membentuk nidus, lalu menyebabkan pembentukan kalkuli, statis saliva dan kemudian obstruksi. Kelenjar submandibular lebih rentan terhadap pembentukan kalkuli dibandingkan kelenjar parotid karena duktusnya yang lebih panjang, kandungan musin dan alkali dalam saliva yang lebih tinggi dan konsentrasi kalsium dan fosfat yang tinggi. Kalkuli submandibular secara primer mengandung kalsium fosfat dan hidroksiapatit. Kalkuli parotid adalah lebih jarang radiopak.
Gejala dan Tanda
Pembengkakan berulang dan nyeri pada kelenjar submandibular dengan eksaserbasi apabila makan adalah gejala yang sering muncul pada batu kelenjar liur. Obstruksi yang lama dapat menyebabkan terjadinya infeksi akut dengan nyeri yang semakin berat dan eritema pada kelenjar tersebut. Pasien juga mengeluhkan adanya riwayat xerostomia dan kadang-kadang terasa ada benda asing seperti pasir di rongga mulut.
Gambaran Radiologis
Foto Rontgen dengan posisi lateral dan oklusal dapat menunjukkan batu radiopak tetapi posisi ini tidak selalu dapat diandalkan. Posisi intraoral mungkin lebih membantu. Sialografi adalah metode pencitraan yang paling akurat untuk mendeteksi kalkuli. Sialografi dapat dikombinasi dengan CT scan atau MRI, terutama CT scan sangat sensitive terhadap garam kalsium. Ultrasound ternyata tidak dapat membantu.
10. Xerostomia
Xerostomia sejati dapat disebabkan oleh penyakit kelenjar saliva primer atau manifestasi sekunder dari suatu kelainan sistemik atau terapi obat. Penyakit kelenjar saliva primer meliputi sindrom Sjorgen, kerusakan pascaradiasi atau anomali pertumbuhan. Penyebab sistemik sekunder dari xerostomia meliputi kegelisahan kronis, dehiderasi atau terapi obat.
BAB II KESIMPULAN
1. Kelainan kelenjar saliva adalah suatu keadaan abnormal dalam kelenjar saliva yang dapat merujuk pada kondisi yang menyebabkan pembengkakan atau nyeri. Kelainan kelenjar saliva ini dibagi menjadi dua, yaitu kelainan non neoplastik dan neoplastik.
2. Tumor non neoplastik adalah segala bentuk perubahan atau penyimpangan pertumbuhan dan perkembangan sel sehingga tidak mencapai pertumbuhan dan perkembangan normal atau menimbulkan suatu pertumbuhan patologis pada fase tertentu dan kemudian berhenti. Seperti : mukokel, ranula, sialadenitis, sialolithiasis, sialosis, sialorrhea, xerostomia dll.
3. Neoplasia adalah pembentukan jaringan baru yang abnormal dan tidak dapat dikontrol oleh tubuh. Ada dua tipe neoplasia, yaitu neoplasia jinak (benign neoplasm) dan neoplasia ganas (malignant neoplasm). Seperti : adenoma pleomorfik, adenoma monomorfik, mukoepidermoid karsinoma, tumor sel granular, dll.
DAFTAR PUSTAKA
1. De jong, Wim. 2004. Buku Ajar Ilmu Bedah. Jakarta: EGC
2. Reksoprodjo Soelarto, dkk. Kumpulan Kuliah Ilmu Bedah. Jakarta: FKUI 3. Protokol PERABOI 2003
4. Robbins and Cotran : Pathologic Basic Of disease
5. Adams LG, Boies RL, Paparella MM. Dalam: Buku Ajar Penyakit THT , Ed.6. Jakarta : EGC
6. Bardia Amirlak. Dalam Parotid Tumors, Malignant: http://www.emedicine.com/plastic/TOPIC372.HTM#ref12
7. Communicable Disease Division. Causes of Psrotitis. Oklahoma State Division Health. Available from: www.communicablediseasedivision.com 8. Som P.M dan Brandwein M.S. Salivary Glands : Anatomy and Physiology.
Available from : www.similima.com
9. Regezi J, Sciubba J, Jordan R. Oral Pathology: Clinical Pathologic Correlation Fifth Edition. China: Saunder Elsevier
10. Syafriadi, Mei. 2008. Patologic Mulut Tumor Neoplastik dan NonNeoplastik Rongga Mulut. Yogyakarta: ANDI.
http://www.repository.usu.ac.id/bitstream/123456789/20503/3/Chapter %2011.pdf