KARAKTERISTIK INFEKSI LEHER DALAM
DI SMF THT-KL RSUP. H.ADAM MALIK MEDAN
TAHUN 2006-2012
Tesis
Oleh :
dr. Julia Maria Sari
PROGRAM PENDIDIKAN MAGISTER KEDOKTERAN KLINIK ILMU KESEHATAN TELINGA HIDUNG TENGGOROK
BEDAH KEPALA LEHER
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA MEDAN
KATA PENGANTAR
Dengan mengucapkan Bismillahirahmanirrahim, saya sampaikan
rasa syukur kehadiran Allah SWT karena dengan rahmat dan karunia-Nya
saya dapat menyelesaikan tesis ini sebagai salah satu syarat dalam
menyelesaikan pendidikan untuk memperoleh gelar Magister dalam
bidang Ilmu Kesehatan Telinga Hidung Tenggorok dan Bedah Kepala
Leher di Fakultas Kedokteran Universitas Sumatera Utara Medan. Saya
menyadari penulisan tesis ini masih jauh dari sempurna, baik isi maupun
bahasannya. Walaupun demikian, mudah-mudahan tulisan ini dapat
menambah perbendaharaan penelitian dengan judul KARAKTERISTIK
ABSES LEHER DALAM DI SMF THT-KL RSUP. H. ADAM MALIK MEDAN TAHUN 2006-2012.
Dengan telah selesainya tulisan ini, pada kesempatan ini dengan
tulus hati saya mengucapkan terima kasih yang tak terhingga dan
penghargaan setinggi-tingginya kepada yang terhormat:
Prof. Dr. dr. Abd.Rachman S., Sp.THT-KL(K) atas kesediaannya sebagai
ketua pembimbing penelitian ini, dr. Ida Sjailandrawati Harahap,
SpTHT-KL, dr. Harry A.Asroel,M.Ked, SpTHT-KL sebagai anggota pembimbing,
dan Prof. Dr. Albiner Siagian, Msi sebagai pembimbing ahli. Di tengah
kesibukan mereka, dengan penuh perhatian dan kesabaran, telah banyak
memberi bantuan, bimbingan, saran dan pengarahan yang sangat
bermanfaat kepada saya dalam menyelesaikan tulisan ini.
Dengan telah berakhirnya masa pendidikan magister saya, pada
kesempatan yang berbahagia ini perkenankanlah saya menyampaikan
penghargaan dan terima kasih yang sebesar-besarnya kepada:
Yang terhormat Rektor Universitas Sumatera Utara, Bapak Prof. dr.
Syahril Pasaribu, Sp.A(K), DTM&H dan mantan Rektor Universitas
Sumatera Utara, Prof. dr. Chairuddin Panusunan Lubis, Sp.A(K), DTM&H,
yang telah memberikan kesempatan kepada penulis untuk mengikuti
Program Magister Kedokteran Klinik di Departemen THT-KL Fakultas
Yang terhormat Dekan Fakultas Kedokteran Universitas Sumatera
Utara Prof. dr. Gontar Alamsyah Siregar, Sp.PD(KGEH), atas kesempatan
yang diberikan kepada saya untuk mengikuti Program Magister
Kedokteran Klinik di Fakultas Kedokteran Universitas Sumatera Utara.
Yang terhormat Bapak Direktur RSUP. H. Adam Malik Medan, yang
telah mengizinkan peneliti untuk melakukan penelitian di rumah sakit yang
beliau pimpin dan telah memberi kesempatan pada saya untuk menjalani
masa pendidikan di RSUP. H. Adam Malik Medan.
Yang terhormat Ketua Departemen Ilmu Kesehatan Telinga Hidung
Tenggorok dan Bedah Kepala Leher Fakultas Kedokteran USU Prof. Dr.
dr. Abdul Rachman Saragih, Sp.THT-KL(K) dan Ketua Program Studi Ilmu
Kesehatan THT-KL Fakultas Kedokteran USU Dr. dr. Tengku Siti Hajar
Haryuna, Sp.THT-KL, Ketua Program Studi Ilmu Kesehatan THT-KL
Fakultas Kedokteran USU periode sebelumnya Prof. dr. Askaroellah
Aboet, Sp.THT-KL(K) yang telah memberikan izin, kesempatan dan ilmu
kepada saya dalam mengikuti Program Magister Kedokteran Klinik sampai
selesai.
Yang terhormat Guru-guru saya di jajaran Departemen THT-KL
Fakultas Kedokteran USU/RSUP. H. Adam Malik Medan, Prof. dr. Ramsi
Lutan, Sp.THT-KL(K), dr. Yuritna Haryono, Sp.THT-KL(K), Prof. dr.
Askaroellah Aboet, Sp.THT-KL(K), Prof. Dr. dr. Abdul Rachman Saragih,
Sp.THT-KL(K), dr. Muzakkir Zamzam, Sp.THT-KL(K), dr. Mangain
Hasibuan, Sp.THT-KL, dr. T.Sofia Hanum, Sp.THT-KL(K), Prof. Dr. dr.
Delfitri Munir, Sp.THT-KL(K), dr. Linda I. Adenin, Sp.THT-KL, dr. Ida
Sjailandrawati Hrp, Sp.THT-KL, dr.Adlin Adnan, Sp.THT-KL, dr. Rizalina
A. Asnir, Sp.THT-KL(K), dr. Siti Nursiah, Sp.THT-KL, dr. Andrina Y.M.
Rambe, Sp.THT-KL, dr. Harry Agustaf Asroel, M.Ked, Sp.THT-KL, dr.
Farhat, M.Ked(ORL-HNS), Sp.THT-KL(K), Dr. dr. Tengku Siti Hajar
Haryuna, Sp.THT-KL, dr. Aliandri, Sp.THT-KL, dr. Ashri Yudhistira,
M.Ked(ORL-HNS), Sp.THT-KL, dr. Devira Zahara, M.Ked(ORL-HNS),
Sp.THT-KL, dr. H.R. Yusa Herwanto, M.Ked(ORL-HNS), Sp.THT-KL, dr.
Sp.THT-KL. Terima kasih atas segala ilmu, keterampilan dan
bimbingannya selama ini.
Yang tercinta teman-teman sejawat PPDS Ilmu Kesehatan THT-KL
Fakultas Kedokteran USU, atas bantuan, nasehat, saran maupun
kerjasamanya selama masa pendidikan.
Yang tersayang Ayahanda dr. H. N. Rizal R.S., Sp.PD dan Ibunda
Hj. Irmayati, ananda sampaikan rasa hormat dan terima kasih yang tak
terhingga serta penghargaan yang setinggi-tingginya atas kasih sayang
yang telah diberikan dan dilimpahkan kepada ananda sejak dalam
kandungan, dilahirkan, dibesarkan dan diberi pendidikan yang baik serta
diberikan suri tauladan yang baik hingga menjadi landasan yang kokoh
dalam menghadapi kehidupan ini. Yang tersayang ayah mertua Drs. H.
Zainal Arifin Miraza dan ibu mertua Hj. Syahyarani, yang selama ini telah
memberikan dorongan dan restu untuk selalu menuntut ilmu
setinggi-tingginya. Dengan memanjatkan doa kehadirat Allah SWT, Ya Allah
ampunilah dosa kedua orang tua hamba serta sayangilah mereka
sebagaiman mereka menyayangi hamba sewaktu kecil, dan sayangi
jualah kedua mertua hamba sebagaimana mereka menyanyangi hamba,
amin amin amin ya robbalalamin.
Kepada suamiku tercinta dan tersayang dr. Syaiful Arief Miraza,
tiada kata yang lebih indah yang dapat diucapkan selain ucapan terima
kasih yang setulus-tulusnya atas pengorbanan tiada tara, cinta dan kasih
sayang, kesabaran, ketabahan, pengertian dan dorongan semangat yang
tiada henti-hentinya dan doa sehingga dengan penyertaan Tuhan akhirnya
kita sampai pada saat yang berbahagia ini.
Kepada seluruh keluarga, kerabat dan handai taulan yang tidak
dapat disebutkan satu persatu penulis mengucapkan terima kasih atas
limpahan kasih sayang dan tak henti-hentinya memberikan dorongan serta
doa kepada penulis.
Akhirnya izinkanlah saya mohon maaf yang setulus-tulusnya atas
segala kesalahan dan kekurangan saya selama mengikuti pendidikan ini,
selama mengikuti pendidikan kiranya mendapat balasan yang berlipat
ganda dari Tuhan, yang Maha Pemurah, Maha Pengasih dan Maha
Penyayang. Amin.
Medan, 22 November 2013
Penulis
KARAKTERISTIK INFEKSI LEHER DALAM DI SMF THT-KL RSUP. H. ADAM MALIK MEDAN TAHUN 2006-2012
ABSTRAK
Pendahuluan: Infeksi leher dalam merupakan infeksi leher pada ruang (potensial) diantara fasia leher, terdiri dari abses peritonsil, parafaring, retrofaring dan submandubula. Pada saat ini kasus infeksi leher dalam sudah jarang dijumpai sejak diperkenalkannya antibiotik. Namun infeksi leher dalam masih merupakan kasus kedaruratan THT-KL dikarenakan dapat mengakibatkan komplikasi yang berakibat fatal.
Tujuan: Mengetahui karakteristik infeksi leher dalam di SMF THT-KL RSUP. H. Adam Malik Medan Tahun 2006-2012
Metode: Penelitian deskriptif terhadap 40 penderita Infeksi leher dalam dari tahun 2006-2012.
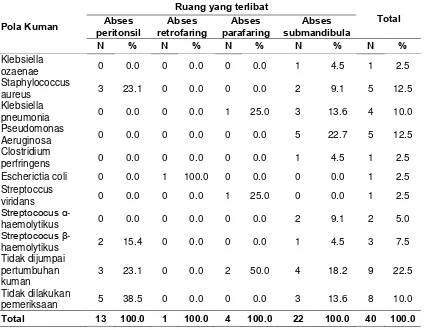
Hasil Penelitian: Dari 40 penderita, 55% dijumpai abses submandibula, 32,5% abses peritonsil, 10,0% abses parafaring, dan 2,5% abses retrofaring. Pada abses submandibula dijumpai usia >50-60 tahun 40,9%, laki-laki 63,6%, keluhan terbanyak pembengkakan di leher 68,2%, dan disebabkan infeksi gigi 86,4%. Pada abses peritonsil, usia >20-30 tahun 30,8%, laki-laki 30,7%, keluhan sakit menelan 46,2%, dan terbanyak disebabkan oleh tonsilitis 53,8%. Pada abses parafaring, usia >20-30 tahun 50%, laki- laki 75%, keluhan sakit menelan 50%, dan penyebabnya tidak jelas 50%. Pada abses retrofaring, usia >20-30 tahun 100%, laki- laki 100%, keluhan sakit menelan 100%, dan disebabkan TBC 100%. Dari hasil kultur 22,5% tidak dijumpai pertumbuhan kuman, 85% tanpa penyakit penyerta, 85% tanpa komplikasi, 60% terapi dengan medikamentosa dan operatif dan 90% sembuh.
THE CHARACTERISTIC OF DEEP NECK INFECTIONS AT H. ADAM MALIK GENERAL HOSPITAL MEDAN IN 2006-2012
ABSTRACT
Introduction: A deep neck infection is a neck infection at the space (a potential) between the fascia of the neck, consists of peritonsil, parapharynx, retropharynx and submandibular abscesses. Currently, the case of deep neck infection is rarely found since the discovering of antibiotics. Deep neck infection is still a case of emergency in ENT-HNS cause resulting a fatal complications.
Purpose: To identify the characteristic of deep neck infection at H. Adam Malik General Hospital Medan in 2006-2012.
Method: A descriptive study of 40 patients in 2006-2012.
Result: From 40 patients, 55% were the submandibular abscess, 32,5% peritonsil abscess, 10,0% parapharynx abscess, and 2,5% retropharynx abscess. In the submandibular abscess, 40,9% were found at age> 50-60 years, 63,6% men, 68,2% with a main complaint of swelling in the neck, and 86,4% due to the tooth infection. In the peritonsil abscess, 30,8% were found at age> 20-30 years, 30,7% men, 46,2% with a main complaint of sore throat, and 53,8% due to tonsillitis. In the parapharynx abscess, 50% were found aged>20-30 years, 75% men, 50% with a main complaint of sore throat, and 50% the cause were not clear. In the retropharynx abscess, 100% were found at age> 20-30 years, 100% men, 100% with a main complaint of sore throat, and 100% due to tuberculosis. Of culture results 22,5% were found no growth of bacteria, 85% with no comorbidities, 85% without complications, 60% with medicament and operative therapy, and 90% healed.
KATA PENGANTAR
BAB 1. PENDAHULUAN
1.1. Latar Belakang 1
1.2. Perumusan Masalah 3
1.3. Tujuan Penelitian 3
1.4. Manfaat Penelitian 4
BAB 2. TINJAUAN PUSTAKA
2.1.
2.2.
Definisi infeksi leher dalam
Etiologi dan Patogenesis
5
5
2.3. Gejala klinis dan Diagnosis 6
2.4. Pemeriksaan Penunjang 6
2.5. Prinsip Penatalaksanaan 8
2.6. Komplikasi infeksi leher dalam 9
2.7. Ruang Lingkup 9
Angina Ludovici / Ludwig’s angina
BAB 3. METODE PENELITIAN
3.1. Jenis Penelitian 32
3.2. Waktu dan Tempat Penelitian 32
3.3. Populasi dan Sampel 32
3.4. Variabel Penelitian 32
3.5. Definisi Operasional 33
3.6. Teknik Pengumpulan Data 37
3.7. Pengolahan dan Analisa Data 37
3.8. Kerangka Kerja 37
3.9. Jadwal Penelitian 38
BAB 4. HASIL PENELITIAN
4.1. Hasil Statistik Deskriptif 39
4.1.1.
4.1.2.
Distribusi frekuensi infeksi leher
dalam berdasarkan ruang yang
terlibat
Distribusi frekuensi infeksi leher
dalam berdasarkan umur dan jenis
kelamin
39
40
4.1.3. Distribusi frekuensi infeksi leher
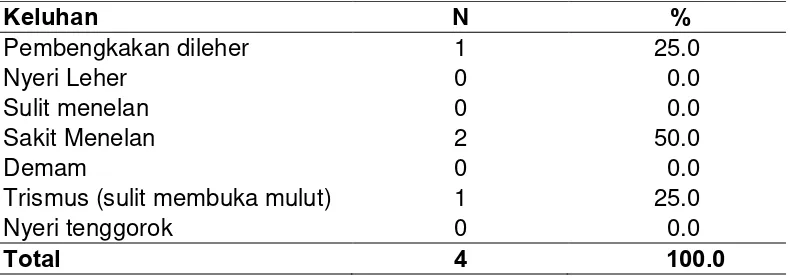
dalam berdasarkan keluhan 42
4.1.4. Distribusi frekuensi infeksi leher
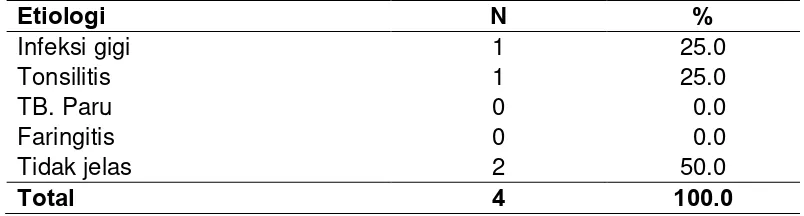
dalam berdasarkan etiologi 44
4.1.5. Distribusi frekuensi infeksi leher
dalam berdasarkan pola kuman 45
4.1.6.
4.1.7.
4.1.8.
4.1.9.
Distribusi frekuensi infeksi leher
dalam berdasarkan penyakit
penyerta
Distribusi frekuensi infeksi leher
dalam berdasarkan komplikasi
Distribusi frekuensi infeksi leher
dalam berdasarkan terapi
Distribusi frekuensi infeksi leher
46
46
47
dalam berdasarkan hasil terapi
BAB 5.
5.1.
5.2.
PEMBAHASAN
Distribusi frekuensi infeksi leher
dalam berdasarkan ruang yang
terlibat
Distribusi frekuensi infeksi leher
dalam berdasarkan umur dan jenis
kelamin
48
49
5.3. Distribusi frekuensi infeksi leher
dalam berdasarkan keluhan 50
5.4. Distribusi frekuensi infeksi leher
dalam berdasarkan etiologi. 51
5.5. Distribusi frekuensi infeksi leher
dalam berdasarkan pola kuman 52
5.6.
Distribusi frekuensi infeksi leher dalam
berdasarkan penyakit penyerta
Distribusi frekuensi infeksi leher
dalam berdasarkan komplikasi
Distribusi frekuensi infeksi leher
dalam berdasarkan terapi
Distribusi frekuensi infeksi leher
dalam berdasarkan hasil terapi
KESIMPULAN DAN SARAN
DAFTAR TABEL
Halaman
Tabel 1.
Tabel 2.
Distribusi frekuensi infeksi leher
dalam berdasarkan ruang yang
terlibat
Distribusi frekuensi abses peritonsil
berdasarkan umur dan jenis kelamin
39
40
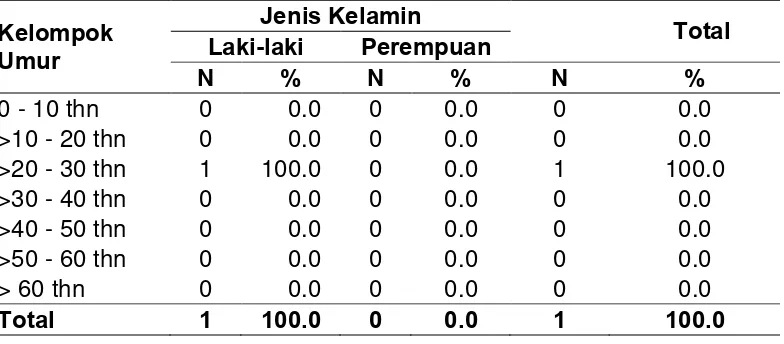
Tabel 3. Distribusi frekuensi abses retrofaring
berdasarkan umur dan jenis kelamin 40
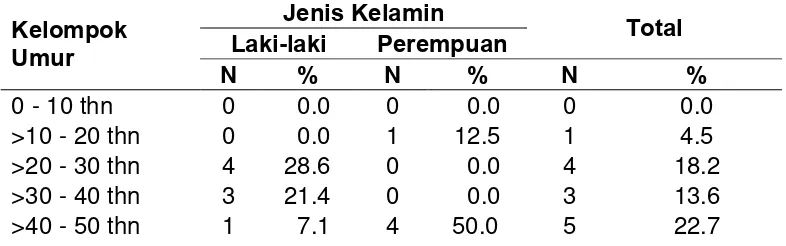
Tabel 4. Distribusi frekuensi abses parafaring
berdasarkan umur dan jenis kelamin 41
Tabel 5. Distribusi frekuensi abses submandibula
berdasarkan umur dan jenis kelamin 41
Tabel 6.
Distribusi frekuensi abses peritonsil
berdasarkan keluhan
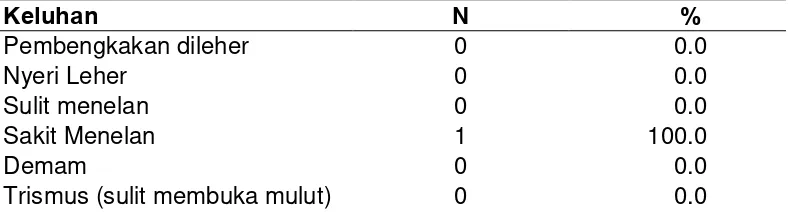
Distribusi frekuensi abses retrofaring
berdasarkan keluhan
Distribusi frekuensi abses parafaring
berdasarkan keluhan
Distribusi frekuensi abses
submandibula berdasarkan keluhan
Distribusi frekuensi abses peritonsil
berdasarkan etiologi
Distribusi frekuensi abses retrofaring
berdasarkan etiologi
Distribusi frekuensi abses parafaring
berdasarkan etiologi
Distribusi frekuensi abses
submandibula berdasarkan etiologi
Distribusi frekuensi infeksi leher
dalam berdasarkan pola kuman
Tabel 15
Tabel 16
Tabel 17
Tabel 18
Distribusi frekuensi infeksi leher
dalam berdasarkan penyakit penyerta
Distribusi frekuensi infeksi leher
dalam berdasarkan komplikasi
Distribusi frekuensi infeksi leher
dalam berdasarkan terapi
Distribusi frekuensi infeksi leher
dalam berdasarkan hasil terapi
46
47
47
DAFTAR GAMBAR
Halaman
Gambar 1. Algoritma penatalaksanaan abses
leher dalam
8
Gambar 2. Daerah parafaring dari potongan
axial
19
Gambar 3. Potongan vertikal submandibula 22
Gambar 4. Ruang- ruang potensial di daerah
leher
KARAKTERISTIK INFEKSI LEHER DALAM DI SMF THT-KL RSUP. H. ADAM MALIK MEDAN TAHUN 2006-2012
ABSTRAK
Pendahuluan: Infeksi leher dalam merupakan infeksi leher pada ruang (potensial) diantara fasia leher, terdiri dari abses peritonsil, parafaring, retrofaring dan submandubula. Pada saat ini kasus infeksi leher dalam sudah jarang dijumpai sejak diperkenalkannya antibiotik. Namun infeksi leher dalam masih merupakan kasus kedaruratan THT-KL dikarenakan dapat mengakibatkan komplikasi yang berakibat fatal.
Tujuan: Mengetahui karakteristik infeksi leher dalam di SMF THT-KL RSUP. H. Adam Malik Medan Tahun 2006-2012
Metode: Penelitian deskriptif terhadap 40 penderita Infeksi leher dalam dari tahun 2006-2012.
Hasil Penelitian: Dari 40 penderita, 55% dijumpai abses submandibula, 32,5% abses peritonsil, 10,0% abses parafaring, dan 2,5% abses retrofaring. Pada abses submandibula dijumpai usia >50-60 tahun 40,9%, laki-laki 63,6%, keluhan terbanyak pembengkakan di leher 68,2%, dan disebabkan infeksi gigi 86,4%. Pada abses peritonsil, usia >20-30 tahun 30,8%, laki-laki 30,7%, keluhan sakit menelan 46,2%, dan terbanyak disebabkan oleh tonsilitis 53,8%. Pada abses parafaring, usia >20-30 tahun 50%, laki- laki 75%, keluhan sakit menelan 50%, dan penyebabnya tidak jelas 50%. Pada abses retrofaring, usia >20-30 tahun 100%, laki- laki 100%, keluhan sakit menelan 100%, dan disebabkan TBC 100%. Dari hasil kultur 22,5% tidak dijumpai pertumbuhan kuman, 85% tanpa penyakit penyerta, 85% tanpa komplikasi, 60% terapi dengan medikamentosa dan operatif dan 90% sembuh.
THE CHARACTERISTIC OF DEEP NECK INFECTIONS AT H. ADAM MALIK GENERAL HOSPITAL MEDAN IN 2006-2012
ABSTRACT
Introduction: A deep neck infection is a neck infection at the space (a potential) between the fascia of the neck, consists of peritonsil, parapharynx, retropharynx and submandibular abscesses. Currently, the case of deep neck infection is rarely found since the discovering of antibiotics. Deep neck infection is still a case of emergency in ENT-HNS cause resulting a fatal complications.
Purpose: To identify the characteristic of deep neck infection at H. Adam Malik General Hospital Medan in 2006-2012.
Method: A descriptive study of 40 patients in 2006-2012.
Result: From 40 patients, 55% were the submandibular abscess, 32,5% peritonsil abscess, 10,0% parapharynx abscess, and 2,5% retropharynx abscess. In the submandibular abscess, 40,9% were found at age> 50-60 years, 63,6% men, 68,2% with a main complaint of swelling in the neck, and 86,4% due to the tooth infection. In the peritonsil abscess, 30,8% were found at age> 20-30 years, 30,7% men, 46,2% with a main complaint of sore throat, and 53,8% due to tonsillitis. In the parapharynx abscess, 50% were found aged>20-30 years, 75% men, 50% with a main complaint of sore throat, and 50% the cause were not clear. In the retropharynx abscess, 100% were found at age> 20-30 years, 100% men, 100% with a main complaint of sore throat, and 100% due to tuberculosis. Of culture results 22,5% were found no growth of bacteria, 85% with no comorbidities, 85% without complications, 60% with medicament and operative therapy, and 90% healed.
`BAB I PENDAHULUAN
1.1. Latar Belakang Masalah
Infeksi leher dalam merupakan infeksi leher pada ruang-ruang
potensial leher dekat pembuluh darah, saraf dan otot. Pada saat ini kasus
infeksi leher dalam jarang kita jumpai sejak diperkenalkannya antibiotik.
Akan tetapi infeksi leher dalam masih tetap merupakan salah satu kasus
kedaruratan THT-KL. Hal ini disebabkan penyebaran infeksi pada leher
dalam dapat mengakibatkan komplikasi yang bersifat bahaya dan
berakibat fatal (Saragih, 2003).
Infeksi leher dalam sebagai akibat penjalaran infeksi dari berbagai
sumber, seperti gigi, mulut, tenggorok, sinus paranasal, telinga tengah dan
leher, tergantung pada ruang mana yang terlibat. Gejala dan tanda
klinisnya berupa nyeri dan pembengkakan yang menunjukkan lokasi
infeksi. Yang termasuk abses leher dalam ialah abses peritonsil, abses
parafaring, abses retrofaring, dan abses ludovici (Ludwig’s angina) atau
abses submandibula (Rahardjo, 2008).
Diagnosis ditegakkan berdasarkan anamnesis, pemeriksaan fisik,
pemeriksaan laboratorium dan pemeriksaan radiologi. Ada empat prinsip
penatalaksanaan abses leher dalam yaitu proteksi dan kontrol jalan nafas,
pemberian antibiotik yang adekuat, insisi dan drainase abses serta
pemberian hidrasi dan nutrisi yang adekuat (Sulaiman, 2010).
Menurut penelitian yang dilakukan di Departemen THT Fakultas
Kedokteran Maulana Azad New Delhi dan Rumah Sakit Lok Nayak pada
Mei sampai Desember 2002 dijumpai 54 penderita infeksi leher dalam
yang terdiri dari submandibular 20 penderita, submental 10 penderita,
peritonsil 3 penderita, parafaring 6 penderita, retrofaring 4 penderita,
Ludwig’s angina 6 penderita (Meher et al., 2005).
Pada evaluasi terhadap 150 penderita di klinik THT Universitas
penderita infeksi leher dalam adalah pria dengan usia rata-rata 31,86
tahun. Dari penelitian di atas ditemukan 60 penderita (37%) sumber infeksi
pada infeksi leher dalam yang disebabkan oleh infeksi gigi, diikuti oleh
penyebab yang tidak jelas 49 penderita (33%), infeksi faring dan tonsil 30
penderita (20%), infeksi kelenjar ludah 6 penderita (4%) dan trauma 5
penderita (3%) (Coelbo et al., 2009).
Penelitian yang dilakukan di Rumah Sakit Royal Perth Australia dari
tahun 2000-2007, penderita infeksi leher dalam datang ke rumah sakit
dengan gejala rasa nyeri 91%, pembengkakan di leher 87%, trismus 78%,
disfagia 52%, eritema leher 16%, disfonia 10%, dispnu 8%, dan stridor 4%
(Matzelle et al., 2009).
Pada penelitian yang dilakukan oleh Alexandre dan kawan-kawan
di Sao Paulo Santa Casa Brazilia yang dilakukan secara analisis
retrospektif pada 80 penderita infeksi leher dalam dari Juni 1997-Juni
2003, didapatkan usia rata-rata yang paling sering menderita infeksi leher
dalam bervariasi, yaitu antara usia 36-57 tahun. Penderita infeksi leher
dalam lebih banyak ditemui pada pria dibandingkan wanita (Suebara,
2008). Sedangkan menurut Jun dan kawan-kawan pada penelitian yang
dilakukan di Departemen THT Rumah Sakit Iwaki Kyoritsu Jepang dari
Januari 1998-Agustus 2007 selama 10 tahun, ditemukan 56 penderita
infeksi leher dalam yang terdiri dari 42 penderita pria dan 23 penderita
wanita, dengan usia rata-rata 51 dan 53 tahun (Hasegawa et al., 2010).
Saat ini belum didapatkan data-data tentang karakteristik infeksi
leher dalam di Departemen THT-KL FK. USU/ SMF THT-KL RSUP. H.
Adam Malik Medan, karena itulah peneliti tertarik untuk melakukan
penelitian tentang hal ini.
1.2. Perumusan Masalah
Berdasarkan latar belakang penelitian yang telah diuraikan di atas,
dapat dirumuskan masalah penelitian, yaitu bagaimana karakteristik
infeksi leher dalam di Departemen THT-KL FK. USU/ SMF THT-KL RSUP.
1.3. Tujuan Penelitian 1.3.1. Tujuan Umum
Mengetahui karakteristik infeksi leher dalam di Departemen THT-KL
FK. USU/ SMF THT-KL RSUP. H. Adam Malik Medan tahun 2006-2012.
1.3.2. Tujuan Khusus
1.3.2.1. Mengetahui distribusi frekuensi infeksi leher dalam di RSUP. H.
Adam Malik Medan berdasarkan ruang yang terlibat.
1.3.2.2. Mengetahui distribusi frekuensi infeksi leher dalam di RSUP. H.
Adam Malik Medan berdasarkan umur dan jenis kelamin.
1.3.2.3. Mengetahui distribusi frekuensi infeksi leher dalam di RSUP. H.
Adam Malik Medan berdasarkan keluhan.
1.3.2.4. Mengetahui distribusi frekuensi infeksi leher dalam di RSUP. H.
Adam Malik Medan berdasarkan etiologi.
1.3.2.5. Mengetahui distribusi frekuensi infeksi leher dalam di RSUP. H.
Adam Malik Medan berdasarkan pola kuman.
1.3.2.6. Mengetahui distribusi frekuensi infeksi leher dalam di RSUP. H.
Adam Malik Medan berdasarkan penyakit penyerta.
1.3.2.7. Mengetahui distribusi frekuensi infeksi leher dalam di RSUP. H.
Adam Malik Medan berdasarkan komplikasi.
1.3.2.8. Mengetahui distribusi frekuensi infeksi leher dalam di RSUP. H.
Adam Malik Medan berdasarkan terapi.
1.3.2.9. Mengetahui distribusi frekuensi infeksi leher dalam di RSUP. H.
Adam Malik Medan berdasarkan hasil terapi.
1.4. Manfaat Penelitian
1.4.1. Dapat bermanfaat sebagai bahan informasi dalam upaya
peningkatan kelengkapan data penderita infeksi leher dalam.
1.4.2. Dapat bermanfaat sebagai bahan penyuluhan bagi masyarakat
untuk mengetahui pencegahan, gejala dan penatalaksanaan
penderita infeksi leher dalam.
BAB 2
TINJAUAN KEPUSTAKAAN
2.1. Definisi Infeksi Leher Dalam
Infeksi leher dalam merupakan infeksi leher pada ruang (potensial)
diantara fasia leher dalam sebagai akibat penjalaran infeksi dari berbagai
sumber seperti gigi, mulut, tenggorok, sinus paranasal, telinga tengah dan
leher (Fachruddin, 2007).
Abses terjadi sebagai akumulasi dari pus dalam suatu rongga
patalogis yang dapat terjadi dibagian tubuh manapun sebagai reaksi
pertahanan tubuh terhadap benda asing. Infeksi pada area leher dalam
tidak selalu menyebabkan abses. Pada kasus-kasus dimana infeksi
jaringan lunak tidak terlokalisir dimana eksudat menyebar keantara celah
interstitial jaringan ikat (Surarso, 2011).
2.2. Etiologi Dan Patogenesis
Pembentukan abses merupakan hasil perkembangan dari flora
normal dalam tubuh. Flora normal dapat tumbuh dan mencapai daerah
steril dari tubuh baik secara perluasan langsung, maupun melalui laserasi
atau perforasi. Berdasarkan kekhasan flora normal yang ada di bagian
tubuh tertentu maka kuman dari abses yang terbentuk dapat diprediksi
berdasarkan lokasinya. Sebagian besar abses leher dalam disebabkan
oleh campuran berbagai kuman, baik kuman aerob, anaerob, maupun
fakultatif anaerob (Pulungan, 2011).
Sumber infeksi paling sering pada infeksi leher dalam berasal dari
infeksi tonsil dan gigi. Infeksi gigi dapat mengenai pulpa dan periodontal.
Penyebaran infeksi dapat meluas melalui foramen apikal gigi ke daerah
sekitarnya. Apek gigi molar I yang berada di atas mylohyoid
menyebabkan penjalaran infeksi akan masuk terlebih dahulu ke daerah
sublingual, sedangkan molar II dan III apeknya berada di bawah
mylohyoid sehingga infeksi akan lebih cepat ke daerah submaksila
Menurut penelitian yang dilakukan Parhischar dan kawan-kawan,
terhadap 210 infeksi leher dalam, 175 (83,3%) dapat diidentifikasi
penyebabnya. Penyebab terbanyak infeksi gigi 43%. Ludwig’s angina
yang disebabkan infeksi gigi 76%, abses submandibula 61% disebabkan
oleh infeksi gigi (Parhiscar et al., 2001).
Yang dan kawan-kawan (2008) melaporkan dari 100 penderita
infeksi leher dalam, 77 (77%) penderita dapat diidentifikasi sumber infeksi
sebagai penyebabnya. Penyebab terbanyak berasal dari infeksi orofaring
35%, odontogenik 23%. Penyebab lain adalah infeksi kulit, sialolitiasis,
trauma, tuberkulosis, dan kista yang terinfeksi.
2.3. Gejala Klinis dan Diagnosis
Gejala klinis infeksi leher dalam secara umum sama dengan gejala
infeksi pada umumnya yaitu, nyeri, demam, pembengkakan dan gangguan
fungsi. Berdasarkan ruang yang dikenai akan menimbulkan gejala spesifik
yang sesuai dengan ruang potensi yang terlibat (Ballenger, 1994;
Fachruddin, 2000).
Pada penelitian Lee dan kawan-kawan di Korea, melaporkan
gejala klinis pada 158 kasus infeksi leher dalam, yaitu keluhan leher
bengkak (74,7%), keluhan sakit leher (41,1%), demam (14,6%), panas
dingin (10,1%), sulit bernafas (10,1%), disfagia (6,3%), dan trismus (1,9%)
(Lee et al., 2007).
2.4. Pemeriksaan Penunjang • Rontgen servikal lateral
Dapat memberikan gambaran adanya pembengkakan jaringan
lunak pada daerah prevertebra, adanya benda asing, gambaran udara di
subkutan, air fluid levels, erosi dari korpus vertebra. Penebalan jaringan
lunak pada prevertebra setinggi servikal II (C2), lebih 7 mm dan setinggi
14 mm pada anak, lebih 22 mm pada dewasa dicurigai sebagai suatu
abses retrofaring (Vieira, 2008).
Dilakukan pada kasus infeksi leher dalam yang dicurigai berasal
dari gigi (Viera, 2008).
• Rontgen toraks
Perlu dilakukan untuk evaluasi mediastinum, empisema subkutis,
pneumonia yang dicurigai akibat aspirasi dari abses (Viera, 2008).
• CT Scan
Berdasarkan penelitian Crespo dkk, dikutip dari Murray AD dkk,
bahwa dengan hanya pemeriksaan klinis tanpa CT Scan mengakibatkan
estimasi terhadap luasnya abses yang terlalu rendah pada 70% pasien.
CT Scan memberikan gambaran abses berupa adanya air fluid levels
(Viera, 2008).
Menurut penelitian yang dilakukan pada 65 penderita infeksi leher
dalam di Departemen THT-KL Universidade Estadual de Campinas, São
Paulo, Brazil, pemeriksaan CT Scan dengan kontras adalah penting dalam
mengevaluasi lokasi infeksi pada ruang leher sehingga mempermudah
tindakan drainase dan pembedahan. John dan kawan-kawan
menggunakan pemeriksaan CT Scan dengan kontras untuk mendiagnosis
infeksi leher dalam pada anak-anak yang akan diberikan terapi antibiotik
intravena (McClay et al., 2003).
• Pemeriksaan bakteriologi
Pemeriksaan bakteriologi pus dari lesi yang dalam. Setelah
desinfeksi kulit, pus dapat diambil dengan aspirasi memakai jarum aspirasi
atau dilakukan insisi. Pus yang diambil sebaiknya tidak terkontaminasi
dengan flora normal yang ada di daerah saluran nafas atas atau rongga
mulut. Spesimen yang telah diambil dimasukkan ke dalam media
transportasi yang steril (Yang, 2008).
2.5. Prinsip Penatalaksanaan
Prinsip utama adalah menjamin dan memelihara jalan nafas yang
memadai. Jika diperlukan jalan nafas buatan, intubasi endotrakea sulit
dilakukan karena abses merubah atau menyumbat jalan nafas atas. Jika
krikotirotomi. Terapi selanjutnya dimaksudkan untuk mengatasi infeksi dan
mencegah komplikasi (Bailey, 2006).
Pemeriksaan kultur darah serta aspirasi abses dan pemberian
antibiotik serta drainase bedah, diperlukan pada penatalaksanaan infeksi
ini. Resusitasi cairan diperlukan karena hampir selalu terjadi dehidrasi
oleh karena intake yang tidak mencukupi karena seringnya terjadi trismus
(Bailey, 2006).
Drainase bedah diindikasikan untuk penderita dengan abses atau
ancaman terjadinya komplikasi. Ruang primer yang terkena dan perluasan
keruang lainnya harus dibuka dan didrainase. Drainase dapat berupa
aspirasi abses atau insisi dan eksplorasi, tergantung pada luasnya abses
dan komplikasi yang ditimbulkannya (Surarso, 2011;Triana, 2011).
Berikut algoritma untuk menegakkan diagnosis dan
penatalaksanaan infeksi/abses leher dalam (Bailey, 2006; Surarso, 2011).
Gambar 1. Algoritma penatalaksanaan infeksi leher dalam (Bailey,
2006).
2.6. Komplikasi Infeksi leher dalam
Komplikasi infeksi leher dalam menurut Bailey (2006) terdiri dari:
• Perdarahan pada arteri karotis
• Trombosis pada sinus kavernosus
• Defisit neurologi yang terdiri dari: Horner Syndrome, pada nervus
kranial IX dan XII
• Edema paru
• Mediastinitis
• Perikarditis
• Aspirasi
• Sepsis
B. Komplikasi pembedahan:
• Kerusakan dari struktur neurovascular
• Infeksi pada luka
• Keracunan darah
• Luka parut
• Aspirasi
2.7. Ruang Lingkup
Infeksi di dalam ruang (potensial) leher dalam meliputi abses yang
terbentuk di peritonsil, parafaring, retrofaring, angina ludovici (Ludwig’s
angina) atau abses submandibula (Surarso, 2011; Bradley, 2012).
2.8. Abses Peritonsil
Definisi
Abses peritonsil (Quinsy) adalah kumpulan nanah/pus dalam ruang
peritonsil, diantara kapsul fibrous tonsil dengan muskulus konstriktor
faringeal superior, biasanya pada bagian kutub atas (Cowan, 1997;
Dingra, 2007).
Abses peritonsil biasanya terjadi sebagai komplikasi tonsilitis akut
atau infeksi yang bersumber dari kelenjar mukus weber dikutub atas tonsil
(Bailey, 2006; Galioto, 2008).
Biasanya kuman penyebab sama dengan penyebab tonsilitis, dapat
ditemukan kuman aerob dan anerob. Streptococcus pyogenes (grup A
beta hemolytic streptococcus) merupakan kuman aerob yang paling sering
dijumpai pada abses peritonsil. Infeksi gigi dan merokok juga menjadi
faktor risiko terjadinya abses peritonsil (Balleger 1997;MD Galioto, 2008).
Patogenesis
Daerah superior dan lateral fosa tonsilaris merupakan jaringan ikat
longgar sehingga infiltrasi atau supurasi ke ruang peritonsil tersering
menempati area ini, sehingga palatum mole tampak membengkak. Infeksi
biasanya berasal dari kripta magna yang ada di dekat kutub atas
(Fachruddin, 2007; Surarso, 2011).
Pada stadium permulaan ditandai dengan area infiltrat yang
bengkak dan hiperemis. Bila proses berlanjut, terjadi supurasi sehingga
daerah tersebut lebih lunak. Pembengkakan peritonsil akan mendorong
tonsil dan uvula kearah kontralateral (Ballenger, 1997; Surarso, 2011).
Bila proses peradangan berlanjut ke area sekitarnya akan
menyebabkan iritasi pada muskulus pterigoid interna sehingga timbul
trismus. Abses peritonsil dapat pecah spontan dan menimbulkan
komplikasi aspirasi ke paru (Fachruddin, 2007; Surarso, 2011).
Dalam penelitian terbaru menyatakan adanya keterlibatan kelenjar
weber yang berperan dalam terjadinya abses peritonsil. Kelenjar weber
merupakan kumpulan sekitar 20-25 kelenjar ludah yang berada langsung
diatas rongga tonsil, didalam palatum mole dan dihubungkan dengan
permukaan tonsil oleh sebuah saluran. Kelenjar weber berperan untuk
membersihkan daerah tonsil dari debris dan sisa-sisa makanan yang
terperangkap. Jika kelenjar weber mengalami inflamasi dapat terjadi
selulitis lokal. Pada proses infeksi yang berlanjut terus, saluran yang
terbentuknya nanah merupakan tanda dan gejala yang klasik dari abses
peritonsil (Galioto, 2008).
Tanda Dan Gejala
Abses peritonsil biasanya didahului oleh nyeri tenggorok selama
2-3 hari yang secara perlahan-lahan menjadi lebih berat dan biasanya
unilateral. Abses peritonsil bilateral pernah dilaporkan tetapi jarang terjadi
(Fachruddin, 2007).
Dapat terjadi nyeri alih pada telinga dan pembengkakan pada leher
akibat limfadenopati infektif.
Gejala klinis abses peritonsil terdiri dari:
• Demam tinggi, suhu tubuh bisa mencapai 39-40°C atau lebih
• Lemah
• Menggigil
• Sakit kepala
• Muntah
• Nyeri tenggorok yang berat, biasanya unilateral. Nyeri dapat
menjalar ke telinga dan sudut mandibula. Nyeri bertambah sesuai
dengan perluasan timbunan nanah.
• Nyeri menelan (odinofagia) dan sulit menelan (disfagia). Penderita
tidak dapat menelan air ludahnya sendiri.
• Hipersalivasi dan air ludah menetes dari sudut mulut.
• Suara tidak jelas seperti mengulum makanan, yang dikenal dengan
sebutan “hot potato voice”.
• Mulut berbau (fetor ex ore).
• Sukar membuka mulut (trismus).
• Nyeri bila menggerakkan kepala ke lateral akibat infiltrasi ke
jaringan leher di regio tonsil (Dingra, 2007; Surarso, 2011).
Tanda-tanda Klinis
Kadang-kadang sukar memeriksa seluruh faring karena trismus.
menonjol ke depan, dapat teraba fluktuasi. Uvula membengkak dan
terdorong ke sisi kontralateral. Tonsil tampak hiperemis, membengkak dan
terdorong kearah tengah, depan dan bawah. Mukopus dapat terlihat
menutupi daerah tonsil. Sering dijumpai limfadenopati leher pada sisi yang
sakit (Dingra, 2007).
Diagnosis
Diagnosis ditegakkan berdasarkan (Steyer, 2002; Dhingra, 2007):
1. Anamnesis
2. Pemeriksaan fisik
3. Aspirasi abses
Aspirasi abses merupakan gold standard untuk menegakkan
diagnosa abses peritonsil
4. Pemeriksaan laboratorium
Pus yang didapat dari tindakan aspirasi dikirim ke laboratorium
untuk dilakukan pewarnaan gram dan kultur untuk menentukan
regimen terapi yang sesuai
5. Pemeriksaan radiologi
Pemeriksaan radiologi yang dapat membantu menegakkan
diagnosa abses peritonsil adalah CT Scan dan MRI.
Penatalaksanaan
A. Konservatif
Pada stadium infiltrasi, diberikan antibiotik dosis tinggi dan obat
simptomatik. Juga perlu kumur-kumur dengan cairan hangat dan kompres
dingin pada leher. Bila terdapat trismus, maka untuk mengatasi rasa nyeri
dapat diberikan analgetik (lokal) dengan menyuntikkan xylocain atau
novocaine 1% di ganglion sfenopalatina. Ganglion ini terletak di bagian
belakang atas lateral dari konka media. Ganglion sfenopalatina
mempunyai nervus palatina anterior, media dan posterior yang
Pasien sebaiknya dirawat di rumah sakit dan diberikan cairan infus untuk
mencegah dehidrasi (Dhingra, 2007; Fachruddin, 2007).
Pemilihan antibiotik sangat tergantung kepada hasil biakan dan uji
kepekaan dari pus yang didapat melalui tindakan aspirasi. Antibiotik
sebagai pilihan digunakan golongan penicillin tetapi karena munculnya
bakteri yang memproduksi beta-laktamase maka pilihan antibiotik telah
berubah. Beberapa penelitian melaporkan lebih dari 50% hasil kultur
didapati kuman anerob yang memproduksi beta-laktamase, hal inilah yang
membuat banyak para dokter menggunakan antibiotik spektrum luas
sebagai first line therapy (Galioto, 2008).
Manfaat pemberian steroid pada pengobatan abses peritonsil
belum diteliti lebih lanjut meskipun steroid banyak dipakai untuk
mengurangi edema dan inflamasi pada penyakit THT lainnya (Galioto,
2008).
B. Operatif
Ada 3 prosedur operasi untuk pengobatan abses peritonsil, yaitu
aspirasi jarum, insisi dan drainase serta tonsilektomi.
a) Aspirasi jarum/ Pungsi
Bila telah terbentuk abses, dilakukan aspirasi pada daerah
abses, kemudian diinsisi untuk mengeluarkan pus. Aspirasi
abses merupakan gold standard untuk menegakkan abses
peritonsil (Fachruddin, 2007).
b) Insisi dan drainase
Insisi dilakukan pada daerah yang menonjol (berfluktuasi),
biasanya pada bagian depan pilar anterior, batas antara 1/3
bagian atas dan tengah tonsil atau pada pertengahan garis
yang menghubungkan dasar uvula dengan geraham atas
terakhir pada sisi yang sakit (Ballenger, 1997; Fachruddin,
2007).
c) Tonsilektomi
Setelah dilakukan insisi dan drainase kemudian pasien
bersama-sama tindakan drainase abses disebut tonsilektomi “a’chaud”.
Bila tonsilektomi dilakukan 3-4 hari sesudah drainase abses,
disebut tonsilektomi ”a’ tiede” dan bila tonsilektomi 4-6 minggu
sesudah drainase abses, disebut tonsilektomi “a’ froid”. Pada
umumnya tonsilektomi dilakukan setelah infeksi tenang, yaitu
2-3 minggu sesudah drainase abses (Fachruddin, 2007).
Komplikasi
Abses dapat pecah spontan dan menyebabkan perdarahan dan
aspirasi paru (Lee KJ, 1997; Surarso, 2011).
1. Penjalaran infeksi dan abses ke daerah parafaring yang dapat
menyebabkan abses parafaring. Penyebaran infeksi melalui m.
konstriktor faringeus superior dapat menyebabkan abses parafaring
dimana bagian luar tonsil terikat longgar pada m. konstriktor
faringeus superior.
2. Infeksi meluas masuk ke mediastinum sehingga terjadi
mediastinitis. Infeksi dapat turun ke bawah (mediastinum) melalui
ruang visceral vascular. Ruangan ini adalah ruang potensial dalam
carotid sheath yang berada mulai dari dasar tengkorak hingga ke
medistinum dan menerima kontribusi dari seluruh tiga lapisan fasia
profunda dan dapat menjadi tempat infeksi sekunder yang
menyebar langsung dari ruang-ruang lain di leher dalam termasuk
dari ruang peritonsil.
3. Bila abses menjalar ke daerah intrakranial dapat mengakibatkan
trombus sinus kavernosus, meningitis dan abses otak. Infeksi dapat
menyebar ke atas (intrakranial) melalui ruang visceral vascular
yang mulai dari dasar tengkorak menyebabkan trombus sinus
kavernosus. Abses peritonsil yang berkomplikasi menjadi abses
parafaring dapat meluas ke intrakranial dimana dasar ruang
parafaring berada di dasar tengkorak (pars petrosus os temporal
2.9. Abses Retrofaring
Abses retrofaring adalah suatu peradangan yang disertai
pembentukan pus pada daerah retrofaring. Biasanya terjadi pada anak
usia 3 bulan hingga 5 tahun. Umumnya terjadi karena pada usia tersebut
ruang retrofaring masih berisi kelenjar dari hidung, sinus paranasal,
nasofaring, faring, tuba eustachius dan telinga tengah. Sedangkan pada
usia 6 tahun kelenjar-kelenjar tersebut mengalami atrofi (Fachruddin,
2007; Surarso, 2011).
Etiologi
Keadaan yang dapat menyebabkan terjadinya abses ruang
retrofaring ialah (Facruddin 2007):
1. Infeksi saluran nafas atas yang menyebabkan limfadenitis
retrofaring.
2. Trauma dinding belakang faring oleh benda asing seperti tulang
ikan atau tindakan medis, seperti adenoidektomi, intubasi
endotrakea dan endoskopi.
3. Tuberkulosis vertebra servikalis bagian atas (abses dingin).
Berdasarkan jenisnya secara umum abses retrofaring terbagi dua yaitu:
1. Akut
Sering terjadi pada anak-anak berumur dibawah 4-5 tahun.
Keadaan ini terjadi akibat infeksi pada saluran nafas atas seperti
pada adenoid, nasofaring, rongga hidung, sinus paranasal dan
tonsil yang meluas ke kelenjar limfe retrofaring (limfadenitis)
sehingga menyebabkan supurasi pada daerah tersebut. Sedangkan
pada orang dewasa terjadi akibat infeksi langsung oleh karena
trauma akibat penggunaan instrumen (intubasi endotrakea,
endoskopi, sewaktu adenoidektomi) atau benda asing.
2. Kronis
Biasanya terjadi pada orang dewasa atau anak-anak yang lebih
vertebra servikalis dimana pus secara langsung menyebar melalui
ligamentum longitudinal anterior. Selain itu abses dapat terjadi
akibat infeksi TBC pada kelenjar limfe retrofaring yang menyebar
dari kelenjar limfe servikal (Fachruddin, 2007; Surarso, 2011).
Pada banyak kasus sering dijumpai adanya kuman aerob dan
anaerob secara bersamaan. Beberapa organisme yang dapat
menyebabkan abses retrofaring adalah: kuman aerob; Streptococcus
beta–hemolyticus group A (paling sering), Streptococcus pneumoniae,
Streptococcus non–hemolyticus, Staphylococcus aureus, Haemophilus
sp., kuman anaerob; Bacteroides sp., Veillonella, Peptostreptococcus,
Fusobacteria (Fachruddin, 2007; Surarso, 2011).
Tanda dan Gejala
Pada anak dari anamnesis biasanya didahului oleh infeksi saluran
nafas atas. Pada orang dewasa dari anamnesis biasanya didahului
riwayat tertusuk benda asing pada dinding posterior faring, pasca tindakan
endoskopi atau adanya riwayat batuk kronis (Fachruddin, 2007).
Gejala utama abses retrofaring ialah rasa nyeri dan sukar menelan.
Pada anak kecil, rasa nyeri menyebabkan anak menangis terus (rewel)
dan tidak mau makan dan minum. Juga terdapat demam, leher kaku dan
nyeri. Dapat timbul sesak napas karena sumbatan jalan napas, terutama
di hipofaring. Bila proses peradangan berlanjut sampai mengenai laring
dapat timbul stridor. Sumbatan oleh abses juga dapat mengganggu
resonansi suara sehingga terjadi perubahan suara (Adam, 1997;
Fachruddin, 2007).
Berdasarkan umur, gejala pada orang dewasa yaitu sakit
tenggorokan, demam, disfagia, odinofagia, leher sakit, dispnu. Gejala
pada anak-anak diatas 1 tahun yaitu sakit tenggorokan (84%), demam
(64%), leher kaku (64%), odinofagia (55%), dan batuk. Sedangkan gejala
pada bayi yaitu demam (85%), leher bengkak (97%), kurang asupan oral
Diagnosis
Diagnosis ditegakkan berdasarkan adanya riwayat infeksi saluran
nafas bagian atas atau trauma, gejala dan tanda klinik serta pemeriksaan
penunjang foto rontgen lateral jaringan lunak leher. Pada kasus-kasus ini,
radiografi jaringan lunak lateral leher menunjukkan peningkatan bayangan
jaringan lunak yang jelas antara saluran udara faring dan korpus vertebra
servikalis. Laring dan trakea ditunjukkan dalam posisi ke arah depan. Jika
terdapat keraguan mengenai radiografi, maka dapat dipertegas dengan
radiografi penelanan barium (Adam 1997; Kahn JH, 2010).
Penatalaksanaan
A. Medikamentosa
Sebagai terapi medikamentosa diberikan antibiotika dosis tinggi,
untuk kuman aerob dan anaerob, diberikan secara parenteral.
Tujuan dari farmakoterapi adalah untuk membasmi infeksi,
mengurangi morbiditas, dan mencegah komplikasi.
B. Tindakan bedah
Dilakukan pungsi dan insisi abses melalui laringoskop langsung
dalam posisi pasien baring Trendelnburg. Pus yang keluar segera
diisap, agar tidak terjadi aspirasi. Tindakan dapat dilakukan dalam
analgesia lokal atau anesthesia umum. Pasien dirawat inap sampai
gejala dan tanda infeksi reda. Kadang-kadang, intubasi endotrakeal
atau krikotirotomi mungkin diperlukan jika pasien menunjukkan
tanda-tanda obstruksi saluran napas atas (Fachruddin, 2007; Khan
JH, 2010).
Komplikasi
Komplikasi yang mungkin terjadi ialah penjalaran ke ruang
parafaring, ruang vaskuler visera, mediastinitis, obstruksi jalan napas
aspirasi dan abses paru. Infeksi itu sendiri seperti sepsis dan kematian
(Fachruddin, 2007; Khan 2012).
2.10. Abses Parafaring
Abses parafaring dapat terjadi setelah infeksi faring, tonsil, adenoid,
gigi, parotis, atau kelenjar limfatik. Pada banyak kasus abses parafaring
merupakan perluasan dari infeksi leher dalam yang berdekatan seperti;
abses peritonsil, abses submandibula, abses retrofaring maupun
mastikator (Ballenger, 1997; Fachruddin, 2007).
Gambar 2. Daerah parafaring dari potongan axial (Bailey, 2006)
Etiologi
Ruang parafaring dapat mengalami infeksi dengan cara:
1. Langsung, yaitu akibat tusukan jarum pada saat melakukan
tonsilektomi dengan analgesia. Peradangan terjadi karena ujung
jarum suntik yang telah terkontaminasi kuman menembus lapisan
otot tipis (m. konstriktor faring superior) yang memisahkan ruang
parafaring dari fosa tonsilaris.
2. Proses supurasi kelenjar limfa leher bagian dalam, gigi, tonsil,
faring, hidung, sinus paranasal, mastoid dan vertebra servikal dapat
3. Penjalaran infeksi dan ruang peritonsil, retrofaring atau
submandibula (Ballenger, 1997; Fachruddin, 2007).
Tanda dan Gejala
Sebagian besar pasien mengalami edema, sakit tenggorokan, dan
odinofagia. Jika infeksi meluas dari faring ke ruang ini, pasien akan
menunjukkan trismus yang jelas. Adanya pembengkakan di sekitar
angulus mandibula dan demam tinggi. Sedangkan dinding faring lateral
mungkin terdorong ke medial, seperti pada abses peritonsilar (Bailey,
2006; Fachruddin, 2007).
Diagnosis
Diagnosis ditegakkan berdasarkan riwayat penyakit, gejala dan
tanda klinik. Bila meragukan, dapat dilakukan pemeriksaan penunjang
berupa foto rontgen jaringan lunak AP atau CT Scan (Bailey, 2006;
Fachruddin,2007).
Terapi
Terapi yang berhasil mencakup perbaikan jalan napas, antibiotik
parenteral, dan drainase bedah. Drainase eksternal adalah melalui fosa
submaksillaris seperti yang dijelaskan oleh Mosher tahun 1929 (Bailey,
2006).
Untuk terapi medikammentosa pada abses parafaring adalah
dengan pemberian antibiotika dosis tinggi secara parenteral terhadap
kuman aerob dan anaerob. Evakuasi abses harus segera dilakukan bila
tidak ada perbaikan dengan antibiotika dalam 24-48 jam dengan cara
eksplorasi dalam narkosis. Caranya melalui insisi dari luar dan intra oral
(Surarso, 2011).
Insisi dari luar dilakukan 2½ jari di bawah dan sejajar mandibula.
Secara tumpul eksplorasi dilanjutkan dari batas anterior m.
sternokleidomastoideus ke arah atas belakang menyusuri bagian medial
terabanya prosesus stiloid. Bila nanah terdapat di dalam selubung karotis,
insisi dilanjutkan vertikal dari pertengahan insisi horizontal ke bawah di
depan m. sternokleidomastoideus (cara Mosher) (Bailey, 2006;
Fachruddin, 2007).
Insisi intraoral dilakukan pada dinding lateral faring. Dengan
memakai klem arteri eksplorasi dilakukan dengan menembus m.
konstriktor faring superior ke dalam ruang parafaring anterior. Insisi
intraoral dilakukan bila perlu dan sebagai terapi tambahan terhadap insisi
eksternal. Pasien dirawat inap sampai gejala dan tanda infeksi reda
(Bailey, 2006; Fachruddin, 2007).
Komplikasi
Proses peradangan dapat menjalar secara hematogen, limfogen
atau langsung ke daerah sekitarnya. Penjalaran ke atas dapat
mengakibatkan peradangan intrakranial, ke bawah menyusuri selubung
karotis mencapai mediastinum. Komplikasi yang paling berbahaya dari
infeksi spatium faringomaksilaris adalah terkenanya pembuluh darah
sekitarnya. Dapat terjadi tromboflebitis septic vena jugularis. Juga dapat
terjadi perdarahan masif yang tiba-tiba akibat dari erosi arteri karotis
interna. Komplikasi ini dapat memberi kesan dengan adanya perdarahan
awal yang kecil (perdarahan tersamar) (Adam, 1997; Fachruddin, 2007).
2.11. Abses Submandibula
Ruang submandibula terdiri dari ruang sublingual dan ruang
submaksila dan submental. Muskulus milohiod memisahkan ruang
sublingual dengan ruang submental dan submaksila. Ruang sublingual
dipisahkan dari ruang submaksila oleh otot milohioid. Didalam ruang
sublingual terdapat kelenjar liur sublingual beserta duktusnya (Bailey,
2006).
Abses submandibula dan angina ludovici (Ludwig’s angina) dapat
faring, kelenjar limfe submandibula. Mungkin juga kelanjutan infeksi dari
ruang leher dalam lain (Raharjo, 2008; Ballenger, 2009).
Gambar 3. Potongan vertikal submandibula (Lee KJ, 1997).
Etiologi
Sumber infeksi seringkali dari gigi molar ke dua atau ke tiga,
ataupun peradangan supuratif kelenjar limfe servikal di ruang sub
mandibula yang merupakan penyebab dari abses sub lingual ataupun
submental (Surarso, 2010). Pada kasus yang berasal dari infeksi gigi,
sering ditemukan kuman anaerob Bacteroides melaninogenesis,
Eubacterium Peptostreptococus dan yang jarang adalah kuman
Fusobacterium (Novialdi, 2011).
Tanda dan Gejala
Demam dan nyeri leher yang disertai pembengkakan di bawah
dagu atau dibawah lidah baik unilateral atau bilateral, disertai rasa
demam, nyeritenggorok atau trismus. Mungkin didapatkan riwayat infeksi
atau cabut gigi. Pembengkakan dapat berfluktuasi atau tidak (Ballenger,
1997; Fachruddin, 2007).
Diagnosis
Diagnosis ditegakkan berdasarkan hasil anamnesis yang cermat,
pemeriksaan fisik dan pemeriksaan penunjang. Pada beberapa kasus
beberapa daerah infeksi leher dalam dan jika pasien sudah mendapatkan
pengobatan sebelumnya, pada pasien biasanya dijumpai riwayat sakit
gigi, mengorek atau mencabut gigi (Bailey, 2006; Surarso, 2010).
Terapi
Antibiotika dosis tinggi terhadap kuman aerob dan anaerob harus
diberikan secara parenteral. Evakuasi abses dapat dilakukan dalam
anastesi lokal untuk abses yang dangkal dan terlokalisasi atau eksplorasi
dalam narcosis bila letak abses dalam dan luas. Insisi dibuat pada tempat
yang paling berfluktuasi atau setinggi os hyoid, tergantung letak dan luas
abses. Pasien dirawat inap sampai 1-2 hari gejala dan tanda infeksi reda
(Surarso, 2010).
2.12. Angina Ludovici/Ludwig’s Angina
Ludwig’s angina mula-mula di deskripsikan oleh Wilhelm Frederick
von Ludwig pada 1836. Ludwig’s angina atau angina ludovici ialah infeksi
ruang submandibula berupa selulitis atau flegmon dari bagian superior
ruang suprahioid dengan tanda khas berupa pembengkakan, tidak
membentuk abses, sehingga keras pada perabaan submandibula (Adam,
1997; Fachruddin, 2007).
Etiologi
Penyebab angina ludovici adalah trauma bagian dalam mulut,
infeksi lokal pada mulut, karies gigi, terutama gigi molar dan premolar,
tonsillitis dan peritonsilitis, trauma pada ekstraksi gigi, angina vincent,
erysipelas wajah, otitis media dan eksterna serta ulkus pada bibir dan
hidung. Jika infeksi berasal dari gigi, organism pembentuk gas tipe
anaerob sangat dominan. Jika infeksi bukan berasal dari gigi, biasanya
Tanda dan Gejala
Tanda-tanda dan gejala ludwig’s angina adalah selulitis, nyeri
tenggorok dan leher, disertai selulitis yang berkembang pesat atau
pembengkakan di daerah submandibula, yang tampak hiperemis dan
keras pada perabaan. Demam, sakit gigi, malaise, disfagia dan napas
berbau trismus, merupakan gejala yang umum.
Peradangan ruang ini menyebabkan kekerasan yang berlebihan
pada jaringan dasar mulut dan mendororng lidah ke atas dan belakang
dengan demikian dapat menyebabkan obstruksi jalan napas secara
potensial (Adam, 1997).
Diagnosis
Diagnosis ditegakkan berdasarkan riwayat sakit gigi, gejala dan
tanda klinik. Pada “Pseudo Angina Ludovici”, dapat terjadi fluktuasi
(Fachruddin, 2007).
Diagnosis menurut kriteria Grodinsky yaitu :
• Keterlibatan secara bilateral atau lebih ruang leher dalam
• Gangren yang disertai dengan pus serosanguinous
• Keterlibatan jaringan ikat, fasia, dan otot tetapi tidak mengenai
struktur kelenjar.
• Penyebaran melalui ruang fasial lebih sering daripada melalui sistem
limfatik(Lemonick, 2002).
Terapi
Sebagai gold standard dalam penanganan angina ludovici adalah
bebaskan jalan nafas, kemudian diberikan terapi antibiotika dengan dosis
tinggi, untuk kuman aerob dan anaerob, dan diberikan secara parenteral.
Selain itu dilakukan eksplorasi yang dilakukan untuk tujuan dekompresi
(mengurangi ketegangan) dan evakuasi pus (pada angina ludovici jarang
terdapat pus) atau jaringan nekrosis. Insisi dilakukan di garis tengah
secara horizontal setinggi os hyoid (3-4 jari di bawah mandibula), dengan
Sebelum dilakukan insisi dan drainase, sebaiknya dilakukan persiapan
terhadap kemungkinan trakeostomi karena ketidakmampuan dilakukan
intubasi pada pasien (Fachruddin, 2007; Russel, 2011).
Komplikasi
Komplikasi yang sering terjadi ialah (Medina, 2005; Facruddin,
2007):
1. Sumbatan jalan napas
2. Penjalaran abses ke ruang leher dalam lain dan mediastinum
3. Sepsis
2.13. Anatomi Leher
Pada daerah leher terdapat beberapa ruang potensial yang dibatasi
oleh fasia servikalis. Fasia servikalis terdiri dari lapisan jaringan ikat
fibrosus yang membungkus organ, otot, saraf dan pembuluh darah serta
membagi leher menjadi beberapa ruang potensial. Fasia servikalis terbagi
menjadi tiga bagian yaitu fasia servikalis superfisialis, media dan fasia
servikalis profunda. Ketiga fasia ini dipisahkan oleh otot platisma yang
tipis dan meluas ke anterior leher. Otot platisma sebelah inferior berasal
dari fasia servikalis profunda dan klavikula serta meluas ke superior untuk
berinsersi di bagian inferior mandibula. (Ballenger, 1994).
Fasia servikalis superfisial terletak tepat di bawah kulit leher
berjalan dari perlekatannya di prosesus zigomatikus pada bagian superior
dan berjalan ke bawah ke arah toraks dan aksila yang terdiri dari jaringan
lemak subkutan. Ruang antara fasia servikalis superfisial dan fasia
servikalis profunda berisi kelenjar limfe superfisial, saraf dan pembuluh
darah termasuk vena jugularis eksterna (Ballenger, 1994).
Fasia servikalis profunda mengelilingi daerah leher dalam dan
terdiri dari tiga lapisan yaitu:
1. Lapisan superfisial
Lapisan ini membungkus leher secara lengkap, dimulai dari dasar
menyebarkan ke daerah wajah dan melekat pada klavikula serta
membungkus m. sternokleidomastoideus, m. trapezius, m.
masseter, kelenjar parotis dan submaksila. Lapisan ini disebut juga
lapisan eksternal, investing layer, lapisan pembungkus dan lapisan
anterior.
2. Lapisan media
Lapisan ini dibagi atas dua yaitu divisi muskular dan viscera.
a) Divisi muskular, terletak dibawah lapisan superfisial fasia
servikalis profunda dan membungkus m. sternohioid, m.
sternotiroid, m. tirohioid dan m. omohioid. Di bagian superior
melekat pada os hioid dan kartilago tiroid serta dibagian inferior
melekat pada sternum, klavikula dan skapula.
b) Divisi viscera, membungkus organ-organ anterior leher yaitu
kelenjar tiroid, trakea dan esofagus. Di sebelah posterosuperior
berawal dari dasar tengkorak bagian posterior sampai ke
esofagus sedangkan bagian anterosuperior melekat pada
kartilago tiroid dan os hyoid. Lapisan ini berjalan ke bawah
sampai ke toraks, menutupi trakea dan esofagus serta bersatu
dengan perikardium. Fasia bukofaringeal adalah bagian dari
divisi viscera yang berada pada bagian posterior faring dan
menutupi m. konstriktor dan m. buccinator.
3. Lapisan profunda
Lapisan ini dibagi menjadi dua yaitu divisi alar dan prevertebra.
a) Divisi alar terletak diantara lapisan media fasia servikalis
profunda dan divisi prevertebra, yang berjalan dari dasar
tengkorak sampai vertebra torakal II dan bersatu dengan divisi
viscera lapisan media fasia servikalis profunda. Divisi ala
melengkapi bagian posterolateral ruang retrofaring dan
merupakan dinding anterior dari danger space.
b) Divisi prevertebra berada pada bagian anterior korpus vertebra
dan lateral meluas ke prosesus tranversus serta menutupi
ke os koksigeus serta merupakandinding posterior dari danger
space dan dinding anterior dari korpus vertebra.
Ketiga lapisan fasia servikalis profunda ini membentuk selubung
karotis (carotid sheath) yang berjalan dari dasar tengkorak melalui ruang
faringomaksilaris sampai ke toraks (Raharjo SP,2013)
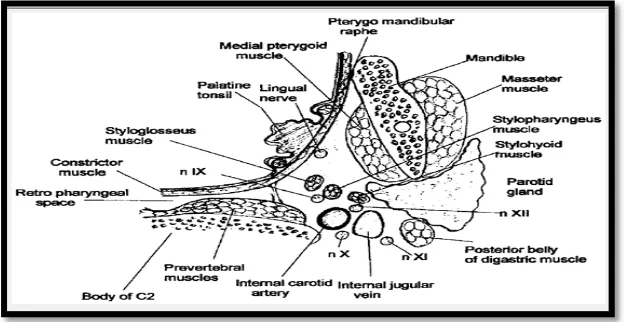
Gambar 4. Ruang-ruang potensial di daerah leher (Bailey, 2006)
Ruang potensial leher dalam dibagi menjadi ruang yang melibatkan
daerah sepanjang leher, ruang suprahioid dan ruang infrahioid.
• Ruang sepanjang leher
Ruang ini meliputi ruang retrofaring, the danger space, ruang
prevertebral dan ruang vascular visceral. (Raharjo SP,2013).
Di bagian posterior ruang retrofaring terdapat danger space,
disebut demikian karena berisi jaringan ikat longgar sehingga
resistensinya kecil terhadap penyebaran infeksi dan berjalan mulai dari
dasar tengkorak hingga ke diafragma. Ruang prevertebral terletak diantara
otot-otot prevertebral dan fasia prevertebral. Infeksi di sini dapat
menerobos ke lateral atau inferior ke dalam mediastinum posterior (Bailey,
2006).
Ruang visceral vascular adalah ruang potensial dalam carotid
sheath. Sebagaimana halnya ruang prevertebral, ruang visceral vascular
dan resisten terhadap penyebaran infeksi. Ruangan ini berada mulai dari
dasar tengkorak hingga ke medistinum dan menerima kontribusi dari
seluruh tiga lapisan fascia profunda dan dapat menjadi tempat infeksi
sekunder yang menyebar langsung dari ruang-ruang lain di leher (Bailey,
2006).
• Ruang suprahioid
Ruang yang berada di atas tulang hioid antara lain adalah ruang
submandibular, ruang parafaring, ruang peritonsil, ruang mastikator, ruang
temporal dan ruang parotis. Ruang submandibular dibatasi di anterior dan
lateral oleh mandibula, bagian superior oleh mukosa lingual dan di
postero-inferior oleh hioid serta lapisan superfisial fascia servikalis
profunda dibagian inferior (Bailey, 2006).
Ruang parafaring, disebut juga ruang faringomaksila, ruang
perifaring atau ruang faring lateral. Digambarkan berbentuk corong terbalik
dengan dasarnya berada di dasar tengkorak dan apeksnya di hioid. Ruang
parafaring berhubungan dengan beberapa ruang leher dalam termasuk
submandibular, retrofaringeal, ruang parotis dan ruang mastikator. Hal ini
memiliki implikasi klinis penting dalam penyebaran infeksi di ruang-ruang
leher (Ballenger, 1997).
Ruang parafaring kemudian dibagi oleh prosessus styloid menjadi
kompartemen anterior, muskuler, atau prestyloid serta kompartemen
posterior neuro vaskuler atau poststyloid. Ruang prestyloid berisi lemak,
otot, kelenjar limfe, dan jaringan konektif serta dibatasi oleh fossa tonsilar
dimedial dan pterygoid medial disebelah lateral (Ballenger, 1997).
Ruang poststyloid berisi carotid sheath dan saraf kranialis IX, X, XII.
Aponeurosis stylopharingeal zuckerkandel dan testus dibentuk oleh
perpotongan antara fascia alar, buccoparyngeal dan stylomuscular fascia
yangbertindak sebagai penghalang penyebaran infeksi dari kompartemen
prestyloid ke poststyloid (Bailey, 2006).
Ruang peritonsil dibentuk oleh kapsul dari tonsil palatina di medial,
oleh otot konstriktor faring superior di sisi lateral dan pilar anterior tonsil di
jaringan ikat longgar terutama yang dekat dengan palatum mole yang
menjelaskan mengapa mayoritas abses peritonsil berlokasi di pole
posterior dari tonsil (Ballenger, 1997).
Ruang mastikator dibentuk oleh lapisan superfisial dari fascia
servikalis profunda dan membungkus masseter dibagian lateral dan m.
pterigoid di medial. Ruang mastikator berhubungan langsung dengan
ruang temporal di bagian superior di bawah zigoma (Raharjo SP,2013).
Ruang temporal dibatasi di lateral oleh lapisan superfisial fasia
servikalis yang melekat ke zigoma dan temporal ridge serta batas
medialnya adalah periosteum tulang temporal. Ruang ini dibagi menjadi
ruang superfisial dan profunda oleh m. Temporalis (Bailey, 2006).
Ruang parotid, selain berisi kelenjar parotis juga kelenjar limfe
parotis, n. fasialis dan vena fasialis posterior. Lapisan pembungkus
memiliki bagian paling lemah di permukaan supero-medial menyebabkan
adanya hubungan langsung ruangan ini dengan ruang parafaring
(Ballenger, 1997; Surarso, 2011).
• Ruang infrahioid
Ruang potensial yang ada di bawah tulang hioid adalah ruang
visceral anterior. Area ini dibungkus oleh lapisan media dari fasia
servikalis profunda dan mengandung kelenjar tiroid, esofagus dan trakea.
Ruang potensial ini mulai dari kartilago tiroid hingga ke anterior dari
mediastinum superior dan arkus aorta (Ballenger, 1997; Surarso, 2011)
2.13. Kekerapan
Lee dan kawan-kawan (2007) melaporkan 158 kasus infeksi leher
dalam dari tahun 1995-2004. Ditemukan 89 penderita laki-laki dan 69
penderita perempuan. Usia penderita mulai dari 1-89 tahun dengan nilai
umur rata-rata 35,4 tahun.
Yang dan kawan-kawan (2008) pada 100 kasus infeksi leher dalam
yang dilakukan April 2001 sampai Oktober 2006 mendapatkan
perbandingan laki-laki dan perempuan 3:2. Usia 1-88 tahun dengan nilai
29%, abses submandibula 35%, parafaring 20%, mastikator 13%,
peritonsil 9%, sublingual 7%, parotis 3%, infra hyoid 26%, retrofaring 13%,
dan ruang karotis 11%.
Di bagian THT-KL Rumah Sakit dr. M. Djamil Padang (Oktober
2009- September 2010) didapatkan 33 penderita infeksi leher dalam,
abses peritonsil 11 penderita, abses submandibula 9 penderita, abses
parafaring 6 penderita, abses retrofaring 4 penderita, abses mastikator 3
penderita, abses pretrakea 1 penderita.
2.14. Kerangka konsep
Etiologi Umur
Jenis Kelamin
Infeksi Leher Dalam
Peritonsil Retrofaring Parafaring Submandibula
Keluhan Utama Gejala Klinis Lokasi Mikrobiologi Radiologi
Penatalaksanaan
Komplikasi Tanpa Komplikasi
BAB 3
METODE PENELITIAN
3.1. Jenis Penelitian
Penelitian ini bersifat deskriptif dengan menggunakan design case
series dari data sekunder di Departemen THT-KL FK. USU/ SMF THT-KL
RSUP. H. Adam Malik Medan.
3.2. Tempat dan Waktu Penelitian
Penelitian dilakukan di Departemen KL FK. USU/ SMF
THT-KL RSUP. H. Adam Malik Medan sejak bulan Januari 2006 - Desember
2012
3.3. Populasi Dan Sampel
3.3.1. Populasi
Seluruh data penderita dengan diagnosis infeksi leher dalam yang
datang ke Departemen THT-KL FK. USU/ SMF THT-KL RSUP. H. Adam
Malik Medan
3.3.2. Sampel Penelitian
Sampel penelitian adalah seluruh populasi dari penderita infeksi
leher dalam (total sampling) yang datang ke Departemen THT-KL FK.
USU/ SMF THT-KL RSUP. H. Adam Malik Medan sejak Januari 2006
sampai dengan Desember 2012.
3.4. Variabel Penelitian
Variabel yang diteliti adalah umur, jenis kelamin, keluhan, etiologi,
ruang yang terlibat, pola kuman, penyakit penyerta, komplikasi, terapi, dan
hasil terapi.
3.5. Definisi Operasional
3.5.1. Infeksi leher dalam merupakan infeksi leher pada ruang
infeksi dari berbagai sumber seperti gigi, mulut, tenggorok, sinus
paranasal, telinga tengah dan leher.
3.5.2. Abses peritonsil adalah kumpulan nanah yang terbentuk dalam
ruang peritonsil, diantara kapsul fibrous dari tonsil dengan
muskulus konstriktor faringeal superior, biasanya pada bagian
kutub atas. Abses peritonsil merupakan abses yang biasanya
merupakan lanjutan dari infeksi tonsil. Kuman sering sama dengan
penyebab tonsilitis. Gejala berupa demam, nyeri tenggorok, nyeri
menelan, hipersalivasi, nyeri telinga dan suara bergumam. Pada
pemeriksaan fisik didapatkan arkus faring tidak simetris,
pembengkakan di daerah peritonsil, uvula terdorong ke sisi yang
sehat, dan trismus. Tonsil hiperemis, dan kadang terdapat
detritus. Abses ini dapat meluas ke daerah parafaring. Untuk
memastikan diagnosis dapat dilakukan pungsi aspirasi dari tempat
yang paling fluktuatif.
3.5.3. Abses retrofaring adalah terkumpulnya nanah di ruang retrofaring
yang merupakan salah satu daerah potensial di leher dalam.Pada
umumnya sumber infeksi saluran nafas atas yang menyebabkan
limfadenitis retrofaring, trauma dinding belakang faring oleh benda
asing (tulang ikan dan tindakan medis) dan tuberkulosis vertebra
servikalis bagian atas. Gejala klinis berupa demam, nyeri
tenggorok, pergerakan leher terbatas, sesak nafas, odinofagi
maupun disfagi. Pada pemeriksaan didapatkan pembengkakan
dinding posterior faring. Aspirasi pus berfungsi sebagai diagnostik
dan terapi. Pemeriksaan penunjang berupa foto rontgen jaringan
lunak leher sisi lateral.
3.5.4. Abses parafaring adalah kumpulan nanah yang terbentuk di
dalam ruang parafaring. Abses parafaring dapat terjadi secara
langsung, akibat tusukan jarum saat melakukan tonsilektomi.
Cara lainnya penyebaran infeksi faring, tonsil, adenoid, gigi,
parotis, atau kelenjar limfatik. Pada banyak kasus abses
berdekatan seperti; abses peritonsil, abses submandibula, abses
retrofaring maupun mastikator. Gejala abses parafaring berupa
demam, trismus, nyeri tenggorok, odinofagi dan disfagia. Pada
pemeriksaan fisik didapatkan pembengkakan di daerah parafaring,
pendorongan dinding lateral faring ke medial, dan angulus
mandibula tidak teraba. Diagnosis dapat ditegakkan dengan
anamnesis dan pemeriksaan penunjang berupa foto rontgen
jaringan lunak leher sisi lateral atau CT Scan.
3.5.5. Abses submandibula adalah terbentuknya abses pada ruang
potensial di regio submandibula yang disertai dengan nyeri
tenggorok, demam dan terbatasnya gerakan membuka mulut.
Abses submandibula terjadi karena adanya infeksi yang
bersumber dari gigi, dasar mulut, faring, kelenjar limfe
submandibula. Mungkin juga kelanjutan infeksi dari ruang leher
dalam lain. Pada pemeriksaan fisik didapatkan pembengkakan di
daerah submandibula, fluktuatif, lidah terangkat ke atas dan
terdorong ke belakang, angulus mandibula dapat diraba. Pada
aspirasi didapatkan pus.
3.5.6. Umur adalah usia yang dihitung dalam tahun dan menurut ulang
tahun terakhir sesuai dengan yang tertulis di rekam medis,
dikelompokkan atas:
3.5.7. Jenis kelamin yaitu ciri biologis yang membedakan orang yang
satu dengan lainnya, terdiri atas
• Laki-laki