MANFAAT PEMBERIAN EKSTRAK DAUN JAMBU BIJI (Psidii
folium) PADA PENINGKATAN TROMBOSIT PASIEN DEMAM
BERDARAH DENGUE DEWASA DI KOTA MEDAN
TESIS
Oleh
SUVIANTO HENDRI LESMANA
NIM : 047101008
DEPARTEMEN ILMU PENYAKIT DALAM
FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA
MEDAN
MANFAAT PEMBERIAN EKSTRAK DAUN JAMBU BIJI (Psidii
folium) PADA PENINGKATAN TROMBOSIT PASIEN DEMAM
BERDARAH DENGUE DEWASA DI KOTA MEDAN
TESIS
Diajukan sebagai salah satu syarat untuk memperoleh Gelar Spesialis Penyakit
Dalam dalam Program Studi Ilmu Penyakit Dalam pada Fakultas Kedokteran
Universitas Sumatera Utara
Oleh
SUVIANTO HENDRI LESMANA
NIM: 047101008
DEPARTEMEN ILMU PENYAKIT DALAM
FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA
MEDAN
ABSTRAK
Pendahuluan dan Tujuan : Gastroesophageal Reflux Disease (GERD)
memberikan dampak negatif pada kualitas hidup pasien yang sebanding dengan penyakit kronik lainnya, sehingga penegakan diagnosis GERD secara akurat sangatlah penting untuk tatalaksana selanjutnya. Berbagai kuesioner berdasarkan gejala yang dinilai oleh pasien sendiri, dapat membantu diagnosis GERD tanpa pemeriksan endoskopi sebelumnya. Kami membandingkan Frequency Scale for the
Symptoms of GERD (FSSG) dan GERD Questionnaire (GerdQ) dengan gambaran
endoskopi pada pasien esofagitis refluks dengan tujuan mengetahui kuesioner mana yang lebih baik untuk diagnostik dari segi sensitivitas, spesifisitas dan akurasi.
Metode : Penelitian ini dilakukan secara potong lintang, melibatkan 72 pasien
dengan gejala dispepsia dengan atau tanpa heartburn/regurgitasi. Subyek mengisi kuesioner FSSG dan GerdQ, kemudian menjalani endoskopi, setelah itu dikelompokkan menjadi esofagitis refluks, dispepsia fungsional dan diagnosis lainnya (gastritis, ulkus antrum, hiatal hernia esofagus). Kami membandingkan sensitivitas, spesifisitas dan akurasi FSSG dan GerdQ dengan menggunakan kurva ROC, dengan menganalisis area di bawah kurva.
Hasil Penelitian: Berdasarkan gambaran endoskopi ke-72 subyek sebagai berikut :
gastritis, ulkus antrum dan hiatal hernia esofagus 52,8%, dispepsia fungsional
37,5 %, esofagitis refluks 9,7 %, ditemukan bahwa GerdQ lebih baik dalam hal spesifisitas dan akurasi dibandingkan dengan FSSG (berturut-turut sensitivitas, spesifisitas, akurasi dan nilai P FSSG vs GerdQ : 100 %, 23,1 %, 61,5 %, 0,318 vs 100 %, 73,8%, 86,9%, 0,001).
Kesimpulan : Kuesioner GerdQ lebih baik dipergunakan untuk menegakkan
diagnosis esofagitis refluks dibandingkan dengan kuesioner FSSG di RSUP Haji Adam Malik Medan.
Kata Kunci : esofagitis refluks, GERD, FSSG, GerdQ, endoskopi, klasifikasi Los
Angeles, heartburn
ABSTRACT
Background and Aim: Gastroesophageal Reflux Disease (GERD) contributes to
negative impacts in patients’ quality of life, as much other chronic diseases do, thus accurate diagnosis establishment is very important to step into further management. Various self-assessment symptom-based questionnaires have been developed as diagnostic tools of GERD. We compared the Frequency Scale for the Symptoms of GERD (FSSG) and GERD Questionnaire (GerdQ) with endoscopic findings of reflux esophagitis patients in order to find out the best questionnaire of the two, by determining their sensitivity, specificity and accuracy.
Method: This study was conducted cross-sectionally, involving 72 dyspeptic
patients, with or without heartburn/regurgitation. Subjects fulfilled both FSSG and GerdQ questionnaires, then they underwent endoscopy, after that being grouped to esophagitis reflux, functional dyspepsia and other diagnoses (gastritis, antral ulcus, hiatal hernia esophagus). We compared the sensitivity, specificity and accuracy of FSSG and GerdQ using ROC curve, by analyzing the area under the curve.
Result: According to the endoscopic findings of the 72 subjects as follows : gastritis,
antral ulcus and hiatal hernia esofagus 52.8%, functional dyspepsia 37.5 %, esophagitis reflux 9.7 %, it was revealed that GerdQ was better in specificity and accuracy compared with that of FSSG. (sensitivity, spesificity, accuracy and the P value of FSSG vs GerdQ consecutively: 100 %, 23.1 %, 61.5 %, 0.318 vs 100 %, 73.8%, 86.9%, 0,001).
Conclusion: GerdQ is better than FSSG in establishing the diagnosis of reflux
esophagitis in Haji Adam Malik General Hospital Medan.
Keywords : reflux esophagitis, GERD, FSSG, GerdQ, endoscopy, Los Angeles
KATA PENGANTAR
Alhamdulillah, puji syukur yang tak terhingga senantiasa penulis panjatkan
kehadirat Allah Subhanahu wa Ta’ala, atas karunia, petunjuk, kekuatan dan
kemudahan sehingga penulis dapat menyelesaikan tesis ini. Penulis sangat
menyadari bahwa tanpa bantuan dari semua pihak, tesis ini tidak mungkin dapat
penulis selesaikan. Oleh karena itu perkenankanlah penulis mengucapkan terima
kasih serta penghargaan yang setinggi-tingginya kepada semua pihak yang telah
membantu penulis dalam menyelesaikan tesis ini, baik secara langsung maupun tidak
langsung. Rasa hormat, penghargaan dan ucapan terima kasih sebesar-besarnya
penulis sampaikan kepada:
1. Dr. Salli Roseffi Nasution, SpPD-KGH, selaku Ketua Departemen Ilmu
Penyakit Dalam FK USU yang telah memberikan kesempatan pada penulis untuk
mengikuti pendidikan serta senantiasa membimbing, memberi dorongan, dan
nasehat selama penulis menjalani pendidikan.
2. Dr. Zulhelmi Bustami, SpPD-KGH dan Dr. Zainal Safri, SpPD, SpJP selaku
Ketua dan Sekretaris Program Studi Ilmu Penyakit Dalam FK USU yang telah
dengan sungguh-sungguh membantu dan membentuk penulis menjadi dokter
Spesialis Penyakit Dalam yang siap mengabdi pada nusa dan bangsa.
3. Dr.Armon Rahimi, SpPD-KPTI dan Dr.Tambar Kembaren, SpPD sebagai
pembimbing yang senantiasa memberikan dorongan dan bimbingan, serta telah
meluangkan waktu melalui diskusi dan materi dengan kesabaran sehingga
memberikan kemudahan dan kelancaran dalam pelaksanaan penelitian dan
penyelesaian tesis ini..
4. Para Guru Besar, Prof. Dr. Harun Rasyid Lubis, SpPD-KGH, Prof. Dr.
SpPD-KHOM, Prof. Dr.Gontar Alamsyah Siregar, SpPD-KGEH, Prof.Dr. Harris Hasan, SpPD, SpJP, Prof. Dr. Harun Al Rasyid Damanik,SpPD-KGK, yang
telah memberi bimbingan dan teladan selama penulis menjalani pendidikan.
5. Seluruh staf pengajar Departemen Ilmu Penyakit Dalam FK USU, para guru
penulis : Dr. Zulhelmi Bustami, SpPD-KGH, Dr. Salli Roseffi Nasution,
SpPD-KGH, Dr. Abdurrahim Rasyid Lubis, SpPD-KGH, Dr. A Adin Sutan Bagindo, KKV, Dr. Lufti Latief, KKV, Dr. Nur Aisyah, SpPD-KEMD, Dr. T. Bachtiar Panjaitan, SpPD, Dr. Syafii Piliang, SpPD-KEMD (alm), Dr. OK. Alfien Sjukran, SpPD-KEMD (alm), Dr. R. Tunggul Ch Sukendar, SpPD-KGH (alm), Dr. Chaerul Bahri, SpPD-KEMD (alm), semoga Allah SWT memberikan tempat terbaik bagi para almarhum di sisi-Nya; DR.Dr. Dharma Lindarto, KEMD, Dr. Mardianto, KEMD Dr. Santi Syafril, KEMD, Dr. Sri Maryuni Sutadi, KGEH, Dr. Betthin Marpaung, KGEH, Dr. Mabel Sihombing, SpPD-KGEH, DR. Dr.Juwita Sembiring, SpPD-SpPD-KGEH, Dr. Leonardo Basa Dairi, SpPD-KGEH, Dr. Dasril Effendi, SpPD-KGEH, Dr. Rustam Effendi YS, SpPD-KGEH, Dr. Yosia Ginting, SpPD-KPTI, Dr. Umar Zein, SpPD-KPTI, DTM&H, MHA, Dr. Tambar Kembaren, SpPD, Dr. Armon Rahimi, SpPD-KPTI, Dr.Tambar Kembaren, SpPD, Dr.Franscicus Ginting, SpPD, Dr.Endang Sembiring, SpPD, Dr.Saut Marpaung, SpPD, Dr. Refli Hasan, SpPD, SpJP, Dr. Zainal Safri, SpPD, SpJP, Dr. Alwinsyah Abidin, SpPD-KP, Dr.Pirma Siburian, SpPD-KGer, Dr. EN. Keliat, SpPD-SpPD-KP, Dr. Zuhrial Zubir, SpPD, Dr. Dairion Gatot, SpPD-KHOM, Dr. Sugiarto Gani, SpPD, Dr. Savita Handayani, SpPD-KHOM, Dr. Ilhamd, SpPD, DR. Dr. Blondina Marpaung, SpPD-KR, serta para guru lainnya yang tidak dapat penulis
sebutkan satu persatu, yang dengan kesabaran dan perhatiannya senantiasa
membimbing penulis selama mengikuti pendidikan, penulis haturkan rasa hormat
dan terima kasih yang tak terhingga.
6. DR.Dr. Dharma Lindarto, SpPD-KEMD sebagai mantan Sekretaris Program
7. Direktur dan mantan Direktur Rumah Sakit Umum Pusat H. Adam Malik Medan dan RSU Dr. Pirngadi Medan, yang telah memberikan fasilitas dan
kesempatan yang seluas-luasnya kepada penulis dalam menjalani pendidikan.
8. Rektor Universitas Sumatera Utara, Dekan dan Ketua TKP PPDS I Fakultas Kedokteran Universitas Sumatera Utara yang telah memberikan
penulis kesempatan untuk mengikuti Program Pendidikan Dokter Spesialis Ilmu
Penyakit Dalam di Fakultas Kedokteran Universitas Sumatera Utara.
9. Drs. Abdul Jalil Amri Arma, M.Kes, selaku pembimbing statistik yang telah
banyak meluangkan waktu untuk membimbing dan berdiskusi dengan penulis
dalam penyusunan tesis ini.
10. Prof. Dr. Habibah Hanum, SpPD-Kpsi, Prof. Dr. Lukman Hakim Zain,
SpPD-KGEH, Prof. Dr. M. Yusuf Nasution, SpPD-KGH yang telah
memberikan rekomendasi kepada penulis untuk mengikuti ujian masuk PPDS
Ilmu Penyakit Dalam.
11.Seluruh senior peserta PPDS-II Penyakit Tropik dan Infeksi, teman sejawat
stase Penyakit Tropik dan Infeksi, stase ruangan, stase poliklinik pria/wanita, stase konsultan, tanpa adanya bantuan mereka tidak mungkin
penulis dapat menyelesaikan penelitian ini.
12. Teman-teman seangkatan penulis yang memberikan dorongan semangat :
Dr.Nina Karmila, SpPD, Dr.Libya Husen, SpPD, Dr.Suherdi, SpPD, Dr.Wahyu Diansyah, SpPD, Dr.Eric Halim Sumampow, SpPD, Dr.Heny Syahrini Lubis, SpPD, Dr.Darma Muda Setia, SpPD, Dr.Safrian, SpPD, Dr.Hendra Zufry, SpPD, Dr.Jenda Maulana. , serta seluruh rekan seperjuangan peserta PPDS Ilmu Penyakit Dalam FK USU, yang telah mengisi
hari-hari penulis dengan persahabatan, kerja sama, keceriaan, dan kekompakan
dalam menjalani kehidupan sebagai residen.
13. Seluruh perawat/paramedik di berbagai tempat di mana penulis pernah
bertugas selama pendidikan, terima kasih atas bantuan dan kerjasama yang baik
selama ini.
14. Bapak Syarifuddin Abdullah, Kak Lely Husna, Sdr. Deni, Sdri. Yanti, Sdri.
Ilmu Penyakit Dalam FK USU, yang telah banyak membantu memfasilitasi
dalam menyelesaikan tugas pendidikan.
15. Para pasien yang telah bersedia ikut dalam penelitian ini sehingga penulisan
tesis ini dapat terwujud.
Sembah sujud dan terima kasih tak terhingga penulis haturkan kepada kedua
orangtua penulis tercinta, ayahanda (Alm) Sujono dan ibunda Sri Haryati yang
sangat ananda sayangi dan kasihi, tiada kata-kata yang tepat untuk mengucapkan
perasaan hati, rasa terima kasih atas segala jasa-jasanya ayahanda dan ibunda yang
tiada mungkin terucapkan dan terbalaskan. Demikian juga dengan mertua saya
(Alm) Dr.Erwoyo Ismo Irsan dan Dra.Hj.Penny Khairani Djahri yang telah
mendukung, membimbing, menyemangati dan menasehati agar kuat dalam
menjalani pendidikan, saya ucapkan terima kasih yang setulus-tulusnya. Semoga
Allah memberikan kesehatan dan kebahagiaan kepada orang tua yang sangat saya
cintai dan sayangi.
Kepada istriku tercinta Dr.Oki Lestari Irsan, SpS, adik ipar Joko Lesmono
Irsan, S.Kom, dan anak-anakku tercinta Alma Amanda, Rizqy Radithya, dan Muhammad Syafiq Syafwan, terima kasih atas kesabaran, ketabahan, pengorbanan
dan dukungan yang telah diberikan selama ini, semoga apa yang kita capai ini dapat
memberikan kebahagiaan dan kesejahteraan bagi kita dan diberkati Allah SWT.
Kepada saudara-saudaraku Suvianty Dwi Lestari, ST, Dr.Suhandoko, SpAn,
Susanty Andriani, S.Kom, Dimas Suprayogo, Amd, Reno Suprastiyo, S.Kom, Winndy Arianti yang telah banyak membantu, memberi semangat dan dorongan
selama pendidikan, terima kasihku yang tak terhingga untuk semuanya.
Akhirnya dengan segala kerendahan hati, penulis sampaikan pula terima
kasih kepada semua pihak yang tidak sempat penulis sebutkan satu persatu, yang
telah membantu baik secara langsung maupun tidak langsung selama pendidikan
maupun dalam penyelesaian tesis ini.
Semoga Allah SWT senantiasa memberikan limpahan rahmat dan
karuniaNya kepada kita semua dan semoga penelitian ini dapat bermanfaat bagi kita
DAFTAR ISI
1.2Perumusan Masalah... 4
1.3Tujuan Penelitian... 5
1.4Manfaat Penelitian... 5
BAB II TINJAUAN PUSTAKA 2.1Virus... 6
2.2Vektor... 7
2.3Host... 8
2.4Patogenese DBD... 8
2.5Diagnosia Demam Berdarah... 14
2.6Derajat Penyakit... 15
2.7Manifestasi Klinis... 16
2.8Diagnosis Laboratorium... 19
2.9Diagnosa Banding... 22
2.10 Penatalaksanaan... 23
2.11 Psidium guajava... 31
BAB III KERANGKA KONSEP DAN DEFINISI OPERASIONAL 3.1Kerangka Konsep... 35
3.2Definisi Operasional... 35
BAB IV METODE PENELITIAN 4.1DesainPenelitian... 36
4.2Waktu dan Tempat Penelitian... 36
4.3Subyek Penelitian... 36
4.4Kriteria Inklusi... 36
4.5Kriteria Eksklusi... 37
4.6Besar Sampel... 37
4.7Cara Kerja... 37
BAB V HASIL PENELITIAN DAN PEMBAHASAN
5.1Karakteristik Penelitian... 40
5.2Karakteristik Dasar Subyek Penelitian... 40
5.3Deskripsi rerata kadar Hemoglobin pada pemeriksaan tiap 24 jam pada kelompok ekstrak daun jambu biji dan kelompok non ekstrak daun jambu biji………. 43
5.4Deskripsi rerata kadar Hematokrit pada pemeriksaan tiap 24 jam pada kelompok ekstrak daun jambu biji dan kelompok non ekstrak daun jambu biji………. 46
5.5Deskripsi rerata jumlah Leukosit pada pemeriksaan tiap 24 jam pada kelompok ekstrak daun jambu biji dan kelompok non ekstrak daun jambu biji………. 49
5.6Deskripsi rerata jumlah Trombosit pada pemeriksaan tiap 24 jam pada kelompok ekstrak daun jambu biji dan kelompok non ekstrak daun jambu biji... 51 1. Lembaran Penjelasan kepada Calon Subyek Penelitian... 61
2. Surat Pernyataan Persetujuan (Informed Consent)... 62
3. Master Data Penelitian………... 63
4. Surat Persetujuan Komite Etik……….... 70
DAFTAR TABEL
No. Judul Halaman
2.1 Mediator Imun yang berperan dalam infeksi virus dengue 11
2.2 Manifestasi Klinis Dengue dan Non Dengue ……... 19
5.1 Data Karakteristik Dasar Subyek Penelitian …………... 41
5.2 Manifestasi Klinis Subyek Penelitian………. 42
5.3 Deskripsi Pemeriksaan Hb, Hct, Leukosit, Trombosit tiap
24 Jam……….. 42
5.4 Analisis Kadar Hemoglobin pada pemeriksaan tiap 24 jam dibandingkan sebelum perlakuan pada
Kelompok Ekstrak Daun Jambu Biji...…………... 44
5.5 Analisis Kadar Hemoglobin pada pemeriksaan tiap 24 jam dibandingkan dengan awal (0 Jam) pada
Kelompok Non Ekstrak Daun Jambu Biji...…………... 45
5.6 Analisis Kadar Hematokrit pada pemeriksaan tiap 24 jam dibandingkan sebelum perlakuan pada
Kelompok Ekstrak Daun Jambu Biji...…………... 47
5.7 Analisis Kadar Hematokrit pada pemeriksaan tiap 24 jam dibandingkan dengan awal (0 Jam) pada
Kelompok Non Ekstrak Daun Jambu Biji ………... 48
5.8 Analisis Jumlah Leukosit pada pemeriksaan tiap 24 jam dibandingkan sebelum perlakuan pada
Kelompok Ekstrak Daun Jambu Biji...…………... 49
5.9 Analisis Jumlah Leukosit pada pemeriksaan tiap 24 jam dibandingkan dengan awal (0 Jam) pada
Kelompok Non Ekstrak Daun Jambu Biji...…………... 50
5.11 Analisis Jumlah Trombosit pada pemeriksaan tiap 24 jam dibandingkan sebelum perlakuan pada
DAFTAR GAMBAR
No. Judul Halaman
2.1 Virus Dengue………. 7
2.2 Patogenese DBD……….. 9
2.3 Imunopatogenesis Infeksi Virus Dengue………... 10
2.4 Klasifikasi Dengue dan Derajat Keparahan... ... 16
2.5 Fase Hari-hari Sakit Infeksi Virus Dengue... 18
2.6 Protokol 1 Penanganan Tersangka (Probable) DBD Dewasa tanpa syok... 24
2.7. Protokol 2 Pemberian Cairan Pada Tersangka DBD Dewasa di Ruang Rawat... 25
2.8. Protokol 3 Penatalaksanaan DBD dengan peningkatan Ht > 20 %... 27
2.9 Protokol 4 Penatalaksanaan Perdarahan Spontan pada DBD Dewasa... 28
2.10 Protokol 5 Tatalaksana Sindrom Syok Dengue Pada Dewasa... 31
3.1 Kerangka Konsep Penelitian... 35
5.1 Kadar Hemoglobin Kelompok Ekstrak Daun Jambu Biji 44 5.2 Kadar Hemoglobin Kelompok Non Ekstrak Daun Jambu Biji... 45
5.5 Jumlah Leukosit Kelompok Ekstrak Daun Jambu Biji... 50
5.6 Jumlah Leukosit Kelompok Non Ekstrak Daun
Jambu Biji... 51
5.7 Peningkatan Trombosit Kelompok Ekstrak Daun
Jambu Biji... 52
5.8 Peningkatan Trombosit Kelompok Non Ekstrak Daun
Jambu Biji... 53
DAFTAR SINGKATAN
Singkatan Nama Penulisan
Pertama Kali Pada Halaman
DBD Demam Berdarah Dengue 1
IR Incidence Rate 1
CFR Case Fatality Rate 1
PSN Pemberantasan Sarang Nyamuk 2
TNF-α Tumor Necrosis Factor-Alpha 2
NO Nitric Oxide 2
RSUD Rumah Sakit Umum Daerah 2
POM Badan Pengawas Obat dan Makanan 3
RNA Ribonucleic Acid 3
GM-CSF Granulocyte Macrophage-Colony Stimulating
Factor 4
IL-11 Interleukin 11 4
SD Standard Deviasi 4
E Envelope 6
C Core 6
M Membrane Associated Protein 6
NS1 Non Structural 1 Protein 6
Den-3 Dengue 3 Serotipe 6
Den-4 Dengue 4 Serotipe 6
Ae Aedes 7
TH1 T Helpher 1 10
CD4 T Helpher 10
CD8 T Sitotoksik 10
C3a Complemen 3 a 11
C5a Complemen 5 a 11
IFN Interferon 12
KID Koagulasi Intravaskular Disseminata 13
WHO World Health Organization 14
HI Haemagglutination Inhibition test 19
CF Complement Fixation test 20
NF Neutralization test 20
ELISA Enzyme-Linked Immuno Sorbent Assay 20
IgG Immunoglobulin G 20
IgM Immunoglobulin M 20
RT-PCR Reverse Transcriptase Polymerase Chain Reaction 21
EBV Epstein-Barr Virus 22
PAPDI Perhimpunan Dokter Ahli Penyakit Dalam 23
Hb Haemoglobin 24
Ht Haematocrit 24
DAFTAR LAMPIRAN
No. Judul Halaman
1 Lembaran Penjelasan kepada Calon Subyek
Penelitian ……….. 61
2 Surat Pernyataan Persetujuan (Informed Consent) ………….. 62
3 Master Data Penelitian ………. 63
5 Surat Persetujuan Komite Etik ………. 70
ABSTRAK
Pendahuluan dan Tujuan : Gastroesophageal Reflux Disease (GERD)
memberikan dampak negatif pada kualitas hidup pasien yang sebanding dengan penyakit kronik lainnya, sehingga penegakan diagnosis GERD secara akurat sangatlah penting untuk tatalaksana selanjutnya. Berbagai kuesioner berdasarkan gejala yang dinilai oleh pasien sendiri, dapat membantu diagnosis GERD tanpa pemeriksan endoskopi sebelumnya. Kami membandingkan Frequency Scale for the
Symptoms of GERD (FSSG) dan GERD Questionnaire (GerdQ) dengan gambaran
endoskopi pada pasien esofagitis refluks dengan tujuan mengetahui kuesioner mana yang lebih baik untuk diagnostik dari segi sensitivitas, spesifisitas dan akurasi.
Metode : Penelitian ini dilakukan secara potong lintang, melibatkan 72 pasien
dengan gejala dispepsia dengan atau tanpa heartburn/regurgitasi. Subyek mengisi kuesioner FSSG dan GerdQ, kemudian menjalani endoskopi, setelah itu dikelompokkan menjadi esofagitis refluks, dispepsia fungsional dan diagnosis lainnya (gastritis, ulkus antrum, hiatal hernia esofagus). Kami membandingkan sensitivitas, spesifisitas dan akurasi FSSG dan GerdQ dengan menggunakan kurva ROC, dengan menganalisis area di bawah kurva.
Hasil Penelitian: Berdasarkan gambaran endoskopi ke-72 subyek sebagai berikut :
gastritis, ulkus antrum dan hiatal hernia esofagus 52,8%, dispepsia fungsional
37,5 %, esofagitis refluks 9,7 %, ditemukan bahwa GerdQ lebih baik dalam hal spesifisitas dan akurasi dibandingkan dengan FSSG (berturut-turut sensitivitas, spesifisitas, akurasi dan nilai P FSSG vs GerdQ : 100 %, 23,1 %, 61,5 %, 0,318 vs 100 %, 73,8%, 86,9%, 0,001).
Kesimpulan : Kuesioner GerdQ lebih baik dipergunakan untuk menegakkan
diagnosis esofagitis refluks dibandingkan dengan kuesioner FSSG di RSUP Haji Adam Malik Medan.
Kata Kunci : esofagitis refluks, GERD, FSSG, GerdQ, endoskopi, klasifikasi Los
Angeles, heartburn
ABSTRACT
Background and Aim: Gastroesophageal Reflux Disease (GERD) contributes to
negative impacts in patients’ quality of life, as much other chronic diseases do, thus accurate diagnosis establishment is very important to step into further management. Various self-assessment symptom-based questionnaires have been developed as diagnostic tools of GERD. We compared the Frequency Scale for the Symptoms of GERD (FSSG) and GERD Questionnaire (GerdQ) with endoscopic findings of reflux esophagitis patients in order to find out the best questionnaire of the two, by determining their sensitivity, specificity and accuracy.
Method: This study was conducted cross-sectionally, involving 72 dyspeptic
patients, with or without heartburn/regurgitation. Subjects fulfilled both FSSG and GerdQ questionnaires, then they underwent endoscopy, after that being grouped to esophagitis reflux, functional dyspepsia and other diagnoses (gastritis, antral ulcus, hiatal hernia esophagus). We compared the sensitivity, specificity and accuracy of FSSG and GerdQ using ROC curve, by analyzing the area under the curve.
Result: According to the endoscopic findings of the 72 subjects as follows : gastritis,
antral ulcus and hiatal hernia esofagus 52.8%, functional dyspepsia 37.5 %, esophagitis reflux 9.7 %, it was revealed that GerdQ was better in specificity and accuracy compared with that of FSSG. (sensitivity, spesificity, accuracy and the P value of FSSG vs GerdQ consecutively: 100 %, 23.1 %, 61.5 %, 0.318 vs 100 %, 73.8%, 86.9%, 0,001).
Conclusion: GerdQ is better than FSSG in establishing the diagnosis of reflux
esophagitis in Haji Adam Malik General Hospital Medan.
Keywords : reflux esophagitis, GERD, FSSG, GerdQ, endoscopy, Los Angeles
BAB I PENDAHULUAN
1.1.Latar Belakang
Penyakit Demam Berdarah Dengue ( DBD ) adalah penyakit yang disebabkan
oleh virus Dengue dan ditularkan melalui gigitan nyamuk Aedes aegypti atau Aedes
albopictus. Penyakit Demam Berdarah Dengue (DBD) merupakan salah satu
masalah kesehatan masyarakat di Indonesia, karena jumlah penderitanya semakin
meningkat dan wilayah terjangkitnya semakin meluas. Data di dalam buku ”Profil
Indonesia 2000” menunjukkan bahwa di antara negara-negara ASEAN, Indonesia
menduduki urutan kedua tertinggi kasus DBD yaitu sebesar 39.405 kasus, setelah
Vietnam yang merupakan negara dengan kasus DBD tertinggi yaitu sebesar 234.920
kasus, diikuti Thailand sebesar 24.826 kasus, Filipina 12.121 kasus, Singapura 1.355
kasus, Malaysia 605 kasus, dan Brunei Darussalam dengan 7 kasus (Sulani F, 2004).
Sejak pertama kali ditemukan di Jakarta dan Surabaya pada tahun 1968,
sampai saat ini penyakit DBD di Indonesia belum sepenuhnya dapat dikendalikan.
Jumlah korban dari tahun ke tahun cenderung mengalami peningkatan seiring
dengan meluasnya daerah terjangkit yang hampir menjangkau seluruh wilayah
Indonesia. Keadaan yang sama juga terjadi di wilayah Propinsi Sumatera Utara. Data
enam tahun terakhir (1998 – 2003) menunjukkan bahwa IR (Incidence Rate) berada
pada kisaran 1 – 7,66 per 100.000 penduduk, sedangkan CFR (Case Fatality Rate)
ada pada kisaran 0,005 – 3,68 %. Selama kurun waktu tersebut di Propinsi Sumatera
Utara terdapat beberapa Daerah Kabupaten/Kota yang dinyatakan daerah endemis
DBD (tiga tahun terakhir berturut-turut terjangkit DBD), yaitu Kota Medan, Kota
Binjai, Kabupaten Deli Serdang, Kabupaten Langkat dan Kabupaten Asahan (Sulani
F, 2004).
Data laporan tahunan 2006 – 2007 Dinas Kesehatan Kota Medan mendapatkan
insidence Rate berada pada kisaran 8,2 – 9,4 per 100.000 penduduk (Zein U dkk,
Pemberantasan DBD seperti juga penyakit menular lain, didasarkan atas
pemutusan rantai penularan. Dalam hal DBD, komponen penularan terdiri dari virus,
Aedes aegypti dan manusia. Karena sampai saat ini belum terdapat vaksin yang
efektif terhadap virus ini, maka pemberantasan ditujukan pada manusia dan terutama
pada vektornya dengan melaksanakan pemberantasan sarang nyamuk DBD
(PSN-DBD) (Sudarmo SP, 2000), (Ginting Y, 2004).
Sejak tahun 2003 Badan Pengawas Obat dan Makanan (POM) bekerjasama
dengan Fakultas Kedokteran Universitas Airlangga melakukan penelitian
pengembangan ekstrak daun jambu biji (Psidium Guajava L.(guava) leaves) untuk
pengobatan DBD. Pada tahap awal penelitian dimulai dengan pengujian preklinik
yang menggunakan hewan model mencit dengan pemberian oral ekstrak daun jambu
biji terbukti dapat menurunkan permeabilitas pembuluh darah. Pada penelitian
tersebut dilaporkan juga bahwa akstrak daun jambu biji terbukti dapat meningkatkan
jumlah sel hemopoietik pada kultur sumsum tulang tungkai tikus. Pada uji keamanan
(toksisitas) ekstrak daun jambu biji termasuk zat yang praktis tidak toksik (Balai
POM Jakarta, 2004).
Penatalaksanaan DBD ditujukan pada akibat dari permeabilitas kapiler yang
menyebabkan perembesan plasma dan gangguan fungsi trombosit dan koagulopati
yaitu dengan resusitasi cairan dengan kristaloid, kolloid, transfusi darah dan
pemberian vasopresor bila sudah terjadi renjatan. Pengobatan di masa datang yang
saat ini masih dalam penelitian diantaranya Antitrombin III, Immunoglobulin, Anti
endotoksin, Anti tumor necrosis factor (TNF), Antagonis reseptor interleukin-1,
Antinitric oxide (NO) (Soegijanto S, 2004).
Penelitian yang dilakukan Harjono Achmad dan C.Singgih Wahono di RSUD
Dr.Saiful Anwar Malang, pemberian ekstrak psidium guajava pada penderita demam
berdarah dengue di bangsal rawat inap penyakit dalam mendapatkan hasil dengan
pemberian kapsul ekstrak Psidium guajava 500 mg dengan dosis 3 x 2 kapsul selama
5 hari mempunyai hubungan yang bermakna secara statistik terhadap pencapaian
jumlah trombosit ≥ 100.000/μl pada hari kelima (x2=8.13 > 3.84, α=0.05; df=1).
Eddy Soewandojo dkk melakukan penelitian uji acak tersamar ganda
pemberian ekstrak daun jambu biji (Psidium guajava L) dalam bentuk sirup pada 40
penderita DBD dewasa derajat I dan II yang dibagi menjadi 2 kelompok yang
dirawat di Instalasi rawat inap medik ruang Penyakit Tropik-Infeksi RSUD
Dr.Soetomo Surabaya. Mendapatkan hasil dari analisis perbandingan perubahan
jumlah trombosit antara kedua kelompok, pada pemeriksaan trombosit 24 jam
setelah pemberian perlakuan didapatkan hasil rerata perubahan jumlah trombosit
pada kelompok ekstrak daun jambu biji 14.025,00/μL lebih besar dibandingkan
dengan kelompok kontrol -8.770,00/μL, setelah dilakukan uji-t 2 sampel bebas
didapatkan perbedaan yang bermakna dengan p=0,000. Demikian juga analisis pada
48 jam setelah perlakuan didapatkan rerata perubahan jumlah trombosit pada
kelompok ekstrak daun jambu biji 43.595,00/μL lebih besar dibandingkan kelompok kontrol 6.355,00/μL, setelah dilakukan uji-t sampel bebas didapatkan perbedaan yang bermakna dengan p=0,000 (Soewandojo, 2004 )
Daun jambu biji mengandung berbagai macam komponen diantaranya yang
mungkin berkhasiat mengatasi DBD adalah kelompok senyawa tanin dan kelompok
flavonoid yang dinyatakan sebagai quersetin. Dilaporkan bahwa senyawa tanin
dalam ekstrak daun jambu biji dapat menghambat aktivitas enzim reverse
transcriptase yang berarti menghambat pertumbuhan virus yang berinti RNA, dalam
kaitan dengan itu telah dilakukan uji invitro ekstrak daun jambu biji dimana ekstrak
tersebut terbukti dapat menghambat pertumbuhan virus dengue. Kelak setelah
dilakukan penelitian lebih lanjut diharapkan ekstrak daun jambu biji dapat digunakan
sebagai obat anti virus dengue. Telah dilakukan uji pemula berupa penelitian open
label di beberapa Rumah Sakit di Jawa Timur pada penderita DBD dewasa dan
anak-anak. Hasil penelitian tersebut menunjukkan bahwa pemberian ekstrak daun jambu
biji dapat mempercepat peningkatan jumlah trombosit tanpa disertai efek samping
yang berarti, misalnya sembelit. Penelitian open label ini masih perlu dilanjutkan
dengan uji klinik untuk membuktikan khasiat dengan evidence base yang lebih kuat/
bukti-bukti ilmiah. Pengamatan lain yang sedang dikerjakan pada penelitian di Unair
adalah pengaruh pemberian ekstrak daun jambu biji terhadap : sekresi GM-CSF dan
komplemen dan sekresi TNF-ά oleh monosit dalam hubungannya dengan mekanisme
terjadinya penurunan permeabilitas pembuluh darah (Balai POM Jakarta, 2004)
M.Nasiruddin dan Soegeng Soegijanto di Surabaya, pada pasien DBD anak
dengan pemberian ekstrak daun jambu biji dalam bentuk sirup 3 kali 1 sendok teh
setiap hari selama 3 – 4 hari. Peneliti mendapatkan hasil bahwa kecepatan
pencapaian jumlah trombosit lebih dari 100.000/μl pada kelompok ekstrak daun
jambu biji adalah 16,36 jam dgn SD 10,17 jam dibandingkan dengan kelompok
plasebo 33,82 jam dengan SD 23,61 jam (p = 0,003). (Nasiruddin M, 2004).
Rulik Rufiati dan Soegeng Soegijanto di Surabaya, melakukan penelitian
pengaruh pemberian ekstrak daun jambu biji (Psidium guajava L) terhadap
perubahan kadar Granulocyte Macrophage-Colony Stimulating Factor (GM-CSF)
dan Tumor Necrosis Factor-α (TNF-α) pada kasus demam berdarah dengue derajat I
dan II pada anak mendapatkan hasil dari 34 sampel didapatkan perbedaan kadar
GM-CSF yang bermakna antara kelompok kkasus dan kelompok kontrol pada panas hari
ke-4 (p=0,026) dan hari ke-5 (p=0,045), namun tidak berbeda bermakna pada kadar
TNF-α (Rufiati R, 2009)
1.2 Perumusan Masalah
Berdasarkan uraian dalam latar belakang masalah di atas, dapat dirumuskan
pertanyaan penelitian sebagai berikut :
1. Apakah ada kecepatan peningkatan jumlah trombosit pada pasien DBD
yang diberikan ekstrak daun jambu biji?
2. Apakah kadar rata-rata trombosit pasien DBD yang diberi ekstrak daun
jambu biji lebih tinggi.
Dengan Hipotesa Penelitian : Tidak ada perbedaan kecepatan peningkatan jumlah
trombosit pada pasien yang diberi ekstrak daun jambu biji dengan pasien yang tidak
diberi ekstrak daun jambu biji.
Untuk membandingkan kecepatan peningkatan jumlah trombosit antara kelompok
ekstrak daun jambu biji dan kelompok non ekstrak daun jambu biji.
1.4 Manfaat Penelitian
BAB II
TINJAUAN PUSTAKA
2.1.Virus
Virus Dengue adalah anggota genus Flavivirus dan famili Flaviviridae. Virus
berukuran kecil (50 nm) ini memiliki single stranded RNA. Virionnya terdiri atas
nucleocapsid dengan bentuk kubus simetris yang terbungkus dalam sampul
lipoprotein. Genome dari virus Dengue berukuran panjang ± 11.000 base pairs, dan
terbentuk dari tiga gen protein struktural yaitu selubung protein (E), nucleocapsid
atau protein core ( C ), membrane associated protein (M) suatu protein envelope dan
serta tujuh gen protein non struktural (NS) yaitu NS1, NS2a,NS2b, NS3, NS4a,
NS4b, dan NS5. NS1 adalah protein nonstruktur 1, merupak glikoprotein yang
berfungsi dalam siklus kehidupan virus yang belum jelas diketahui. NS1 dideteksi
dengan kadar yang tinggi pada penderita infeksi virus dengue dengan reaksi imun
sekunder, tetapi jarang dijumpai pada penderita yang menunjukkan reaksi imun
primer. NS2 memiliki 2 protein (NS2a dan NS2b) yang berperan pada proses
lipoprotein sedangkaan NS3 memiliki sebagian proteinase yang berfungsi sebagai
sitosol. Gen NS4 memiliki 2 protein hidrofob (NS4a dan NS4b) yang berperan pada
kompleks replikasi membrane RNA. NS5 memiliki berat molekul 105.000 dan
merupakan petanda protein Flavivirus.Envelope glycoprotein berhubungan dengan
aktifitas hemaglutinasi dan netralisasi virus.Terdapat empat serotipe virus yang
dikenal dengan Den-1, Den-2, Den-3 dan Den-4. Keempat serotype ini terdapat di
Indonesia dan dilaporkan bahwa serotype Den-3 sering menimbulkan wabah, sedang
di Thailand penyebab wabah yang dominant adalah virus Den-2. Jika seseorang
terinfeksi dengan salah satu serotipe tersebut, akan terjadi kekebalan seumur hidup
terhadap serotipe virus yang bersangkutan. Meskipun keempat virus memiliki daya
serotipe dapat menyebabkan penyakit berat dan fatal (Suroso T, 2003), (Soegijanto S
2004)
Gambar 2.1 Virus dengue (Soegijanto S, 2004)
2.2.Vektor
Penularan virus dengue dari orang ke orang lain adalah melalui gigitan
nyamuk Aedes ( Ae) dari sub genus Stegomyia. Ae. aegypti merupakan vektor
epidemi yang paling utama. Vektor sekunder lain yang juga berperanan pada
penularan virus Dengue adalah Ae. albopictus, Ae. polynesiensis, anggota dari Ae.
scuttelaris complex dan Ae. ( finlaya) niveus. Selain Ae. agypti semua vektor
sekunder mempunyai daerah distribusi geografis tersendiri yang terbatas. Yang
paling efisien sebagai vektor epidemi adalah Ae. Agypti (Suroso T, 2003)
Nyamuk Aedes tersebar luas diseluruh pelosok tanah air, oleh karena itu seluruh
wilayah Indonesia mempunyai risiko untuk terjangkit penyakit DBD kecuali pada
daerah dengan ketinggian diatas 1000 m diatas permukaan laut, karena pada
ketinggian tersebut suhu udara terlalu rendah sehingga tidak memungkinkan bagi
kehidupan nyamuk Aedes (Sungkar S, 2002), (Darlan DM, 2004)
Siklus hidupnya dimulai setelah nyamuk betina meletakkan telurnya pada dinding
tempat air jernih dan terlindung sinar matahari langsung ataupun tempat air yang
sedikit terkontaminasi seperti bak mandi, drum, tangki air, tempayan, vas bunga,
perangkap semut dan tempat minuman burung. Dalam suasana optimum,
perkembangan dari telur sampai dewasa memerlukan waktu sekurang-kurangnya 9
hari. Nyamuk betina yang telah dewasa siap mengisap darah manusia dan kawin
pergi jauh dari tempat berkembang biak karena menunggu nyamuk betina menetas
dan siap berkopulasi. Umumnya nyamuk betina akan mati dalam waktu 10 hari,
tetapi masa tersebut cukup bagi nyamuk untuk inkubasi virus (3-10 hari) dan
menyebarkan virus (Sungkar S, 2002)
2.3.Host
Sebagai hospes atau pejamu dari virus Dengue adalah manusia dan beberapa
spesies primata rendah. Tubuh manusia merupakan urban reservoir yang utama bagi
virus tersebut (Suroso T, 2003)
2.4.Patogenese DBD
DBD dimulai dengan masuknya virus dengue melalui gigitan nyamuk,
kemudian virus ini mengalami replikasi pada lymphnode lokal dan setelah 2 – 3 hari
menyebar ke sirkulasi dan jaringan-jaringan. Dalam siekulasi virus dengue
menginfeksi sel fagosit yaitu makrofag, monosit , sel Kupfer, sel B dan sel T
limfosit. Bila infeksi ini berlangsung untuk pertama kali dapat memberikan gejala
dan tanda yang ringan atau bahkan simptomatik, bergantung pada jumlah dan
virulensi virus serta daya tahan host. Seseorang yang terinfeksi pertama kali akan
menghasil kan antibodi terhadap virus Dengue serotipe tersebut. Seharusnya, bila
infeksi berikutnya terjadi oleh virus dengue dengan serotipe yang sama maka
penderita akan kebal. Tetapi mengapa pada daerah yang hanya terdapat satu serotipe
virus Dengue terdapat pula kasus yang berat? Hal ini terjadi oleh karena antibodi
yang terbentuk bersifat non neutralisasi, yang artinya tak dapat menetraliser virus
yang masuk. Keadaan ini mengakibatkan semakin mudahnya virus mengalami
replikasi. Banyak para ahli sependapat bahwa infeksi sekunder adalah penyebab
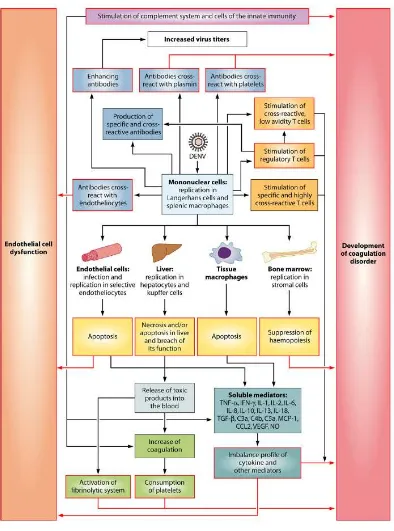
Respon imun yang diketahui berperan dalam patogenesis DBD adalah : a)
respons humoral berupa pembentukan antibodi yang berperan dalam proses
netralisasi virus, sitolisis yang dimediasi antibodi. Antibodi terhadap virus dengue
berperan dalam mempercepat replikasi virus pada monosit atau makrofag. Hipotesis
ini disebut antibody dependent enhancement (ADE); b)limfosit T baik T-helper
(CD4) dan T-sitotoksik (CD8) berperan dalam respon imun seluler terhadap virus
dengue. Diferensiasi T helper yaitu TH1 akan memproduksi interferon gamma, IL-2
dan limfokin, sedangkan TH2 memproduksi IL-4, IL-5, IL-6 dan IL-10; c)monosit
dan makrofag berperan dalam fagositosis virus dengan opsonisasi antibodi. Namun
proses fagositosis ini menyebabkan peningkatan replikasi virus dan sekresi sitokin
oleh makrofag; d).selain itu aktivasi komplemen oleh kompleks imun menyebabkan
terbentuknya C3a dan C5a. (Suhendro dkk, 2009).
Tabel 2.1 Mediator Imun yang berperan dalam infeksi virus dengue
(Martina dkk, 2009)
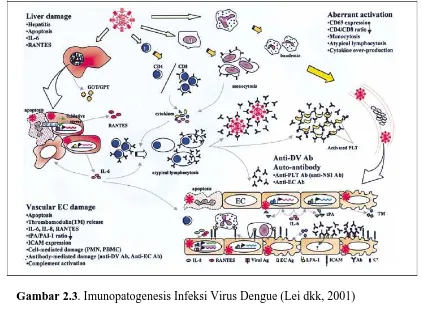
Halsted pada tahun 1973 mengajukan hipotesis secondary heterologous
infection yang menyatakan bahwa DHF terjadi bila sesorang terinfeksi ulang virus
dengan tipe yang berbeda. Re-infeksi menyebabkan reaksi amnestik antibodi
sehingga mengakibatkan konsentrasi kompleks imun (antigen antibodi) yang tinggi .
Keadaan ini mengakibatkan terjadinya reaksi imunologis berupa.
1. Aktivasi sistem komplemen
Aktivasi sistem komplemen mengakibatkan aktivasi C3 dan C5 sehingga
dilepaskan anafilatoksin C3a dan C5a. Anafilatoksin C3a dan C5a
yaitu perembesan plasma ke ekstravaskuler yang mengakibatkan anjloknya
volume darah dan dapat berakibat hipotensi, hemokonsentrasi, efusi pleura,
efusi perikard, asites dan shok. Hipovolemik ini juga berakibat pada hipoksia
jaringan, asidosis metabolik dan kematian. Perembesan plasma ini telah terjadi
pada saat permulaan penyakit dan memuncak pada saat terjadi renjatan.
2. Disfungsi trombosit .
Kompleks antigen-antibodi melekat pada permukaan trombosit mengakibatkan
kerusakan trombosit yang berakibat pada: .
–Gangguan agregasi trombosit .
–Trombosit dimusnahkan oleh sistem retikuloendotelial terutam hati dan
limpa. Hal ini akan mengakibatkan trombositopenia yang tentunya
mengakibatkan perdarahan.
– Trombosit yang aktif dalam agregasi melepaskan aminovasoaktif yang
mengakibatkan meningginya permeabilitas kapiler yang bisa berakibat pada
shok.
3. Pelepasan mediator .
Virus dengue menginfeksi sel-sel fagosit. Hal ini menyebabkan sel yang
terinfeksi mengeluarkan mediator yaitu sitokin-sitokin, antara lain interferon
(IFN), interleukin 1 (IL-1), interleukin 6 (IL-6) dan Tumor Necrosing Factor
(TNF). Sitokin-sitokin ini yang mengakibatkan peninggian permeabilitas
kapiler. Selain itu sitokin akan merangsang hipotalamus anterior dan korteks
serebelum yang mengakibatkan demam. Pelepasan sitokin juga dapat
diakibatkan oleh karena endotoksin dari sel gram negatif yang masuk ke
sirkulasi. Hal ini dapat terjadi apabila pasien mengalami syok yang berakibat
pada iskemia dan nekrosis usus.
4. Koagulopati
Sitokin yang dilepaskan oleh sel yang terinfeksi akan menstimulasi sistem
koagulasi, sehingga terjadi penurunan faktor fibrinogen, faktor V, VII, VIII, X
dan XII. Gangguan pada sistem koagulasi ini dapat menyebabkan koagulasi
Mekanisme patofisiologi yang utama pada DBD adalah meningginya
permeabilitas dinding pembuluh darah, menurunnya volume plasma, terjadinya
hipotensi, trombositopeni dan diatesis hemoragik. Plasma merembes selama
perjalanan penyakit mulai dari permulaan masa demam dan mencapai puncaknya
pada masa syok. Nilai hematokrit meningkat bersamaan dengan menghilangnya
plasma melalui endotel dinding pembuluh darah. Meningkatnya nilai hematokrit
menimbulkan dugaan bahwa syok terjadi sebagai akibat kebocoran plasma ke daerah
ekstravaskuler melalui kapiler yang rusak.
Trombositopenia terjadi akibat destruksi trombosit yang meningkat dan
depresi fungsi megakariosit. Perdarahan kulit pada penderita DBD umumnya
disebabkan oleh faktor kapiler, gangguan fungsi trombosit dan trombositopenia,
sedangkan perdarahan masif terjadi akibat kelainan mekanisme yang lebih kompleks
lagi yaitu trombositopenia, gangguan faktor pembekuan dan kemungkinan besar oleh
adanya Koagulasi Intravaskular Diseminata ( KID) (Sungkar S, 2002)
Trombositopenia pada infeksi dengue terjadi melalui mekanisme : 1) Supresi
sumsum tulang, dan 2).destruksi dan pemendekan masa hidup trombosit. Gambaran
sumsum tulang pada fase awal infeksi (< 5 hari) menunjukkan keadaan hiposelular
dan supresi megakariosit. Setelah keadaan nadir tercapai akan terjadi peningkatan
proses hematoppoiesis termasuk megakariopoiesis. Kadar trombopoietin dalam
darah pada saat terjadi trombositopenia justru menunjukkan kenaikan, hal ini
menunjukkan terjadinya stimulasi trombopoiesis sebagai mekanisme kompensasi
terhadap keadaan trombositopenia. Destruksi trombosit terjadi melalui pengikatan
fragmen C3g, terdapatnya antibodi VD, konsumsi trombosit selama proses
koagulopati dan sekuestrasi di perifer. Gangguan fungsi trombosit terjadi melalui
mekanisme gangguan pelepasan ADP, peningkatan kadar b-tromboglobulin dan PF4
2.5. Diagnosa demam berdarah (WHO, 1997), (Suhendro dkk, 2009)
Diagnosa demam berdarah dengue ditegakkan berdasarkan kriteria WHO tahun
1997.WHO telah membuat penuntun untuk menegakkan diagnosis klinis DBD :
A. Kriteria klinis :
1. Demam tinggi mendadak tanpa sebab yang jelas, berlangsung terus
menerus selama 2 – 7 hari.
2. Terdapat manifestasi perdarahan yang ditandai dengan :
a. Uji torniquet positip
b. Petekie, ekimosis, purpura.
c. Perdarahan mukosa (tersering epistaksis atau perdarahan
gusi), atau perdarahan dari tempat lain
d. Hematemesis dan atau melena.
3. Pembesaran hati ( hepatomegali ).
4. Syok ditandai dengan nadi cepat dan lemah serta penurunan tekanan
nadi, hipotensi, kaki dan tangan dingin, kulit lembab dan pasien
tampak gelisah
B.Kriteria laboratorium :
1. Trombositopenia ( 100.000 / ml atau kurang )
2.Adanya kebocoran plasma (plasma leakage) karena peningkatan
permeabilitas kapiler dengan manifestasi :
- peningkatan hematokrit ≥ 20 % dibandingkan standar sesuai dengan
umur dan jenis kelamin.
- penurunan hematokrit ≤ 20 % setelah mendapat terapi cairan,
dibandingkan dengan nilai hematokrit sebelumnya.
- tanda kebocoran plasma seperti : efusi pleura, ascites atau
hipoproteinemia.
.
Dua kriteria klinis pertama ditambah salah satu dari kriteria laboratorium
(atau hanya peningkatan hematokrit) sudah dapat menegakkan diagnosis
2.6.Derajat Penyakit (WHO, 1997)
Klasifikasi derajat penyakit infeksi virus dengue terdiri dari demam dengue dan
DBD diklasifikasikan dalam 4 derajat ( pada setiap derajat sudah ditemukan
trombositopenia dan hemokonsentrasi )
Demam Dengue Demam disertai 2 atau lebih tanda : sakit kepala, nyeri retro
orbital, mialgia, artralgia
DBD Derajat I Demam disertai gejala seperti diatas dan satu-satunya manifestasi
perdarahan ialah uji Tourniquet.
DBD Derajat II Seperti derajat I, disertai perdarahan spontan di kulit atau
perdarahan lain.
DBD Derajat III Didapatkan kegagalan sirkulasi, yaitu nadi cepat dan lambat,
tekanan nadi menurun (20 mmHg atau kurang) atau hipotensi,
sianosis di sekitar mulut, kulit dingin dan lembab serta gelisah
DBD Derajat IV Syok berat disertai nadi tidak dapat diraba dan tekanan
darah tidak terukur.
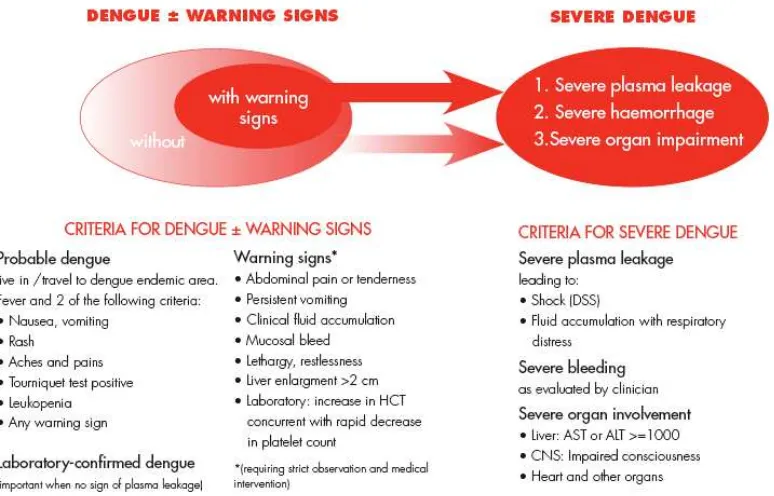
WHO pada tahun 2009 mengeluarkan klasifikasi dan derajat keparahan dari infeksi
virus dengue, yaitu kriteria probable dengue, warning sign dan kriteria severe
dengue. Ini dapat dilihat pada gambar 2.4
2.7.Manifestasi Klinis
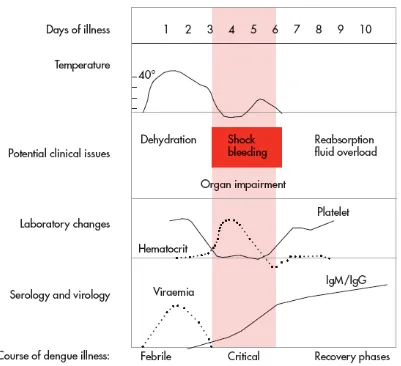
WHO pada tahun 2009 mengeluarkan Guidelines for diagnosis, treatment,
prevention and control. Dalam panduan tersebut WHO membagi hari-hari sakit
demam dengue menjadi 3 fase : 1. Fase Demam, 2.Fase Kritis, 3.Fase Recovery.
1.Fase Demam
Penderita mengalami demam akut 2-7 hari disertai muka wajah memerah, kulit
memerah, nyeri seluruh badan, mialgia, atralgia dan sakit kepala. Ada juga gejala
nyeri tenggorokan, faring hiperemis, konjunctiva hiperemis. Anorexia, nausea dan
muntah muntah umum terjadi. Sulit untuk membedakan dengue dengan non dengue
pada fase demam, uji torniquet positip mempertinggi kemungkinan penderita
mengalami infeksi virus dengue. Diperlukan monitor untuk menilai timbulnya tanda
bahaya (warning sign) yang akan membuat pasien masuk ke fase ke 2 fase kritis.
Manifestasi perdarahan ringan seperti petechiae dan perdarahan membran mukosa
(seperti perdarahan hidung dan gusi) dapat terjadi. Perdarahan pervaginam yang
masif dapat terjadi pada wanita usia muda dan perdarahan saluran cerna dapat terjadi
pada fase ini tetapi jarang. Hati dapat membesar dan tegang/nyeri setelah demam
beberapa hari. Tanda paling awal dari pemeriksaan darah rutin adalah menurunnya
total leukosit (leukopenia) yang dapat menjadi dasar klinisi untuk menilai pasien
sudah terjangkit virus dengue.
2.Fase Kritis
Selama fase rawatan, pada saat temperatur tubuh turun menjadi ≤ 37,5 -38oC dan bertahan pada suhu tersebut, terjadi pada hari ke 3-7, meningkatnya permeabilitas
kapiler bersamaan dengan meningkatnya kadar hematokrit dapat terjadi. Ini
merupakan tanda awal fase kritis. Leukopenia yang progresif diikuti dengan
menurunnya jumlah trombosit mengiindikasikan kebocoran plasma. Efusi pleura dan
ascites dapat terdeteksi tergantung dari derajat kebocoran plasma dan volume dari
terapi cairan. Foto thorax dan ultrasonografi abdomen dapat digunakan untuk
mendiagnosa efusi pleura dan ascites. Shok dapat terjadi didahului oleh timbulnya
tanda bahaya (warning sign). Temperatur tubuh dapat subnormal saat shok terjadi.
(DIC). Hepatitis akut yang berat, encephalitis, mmiokarditis dan atau terjadi
perdarahan yang masif dapat terjadi
3.Fase Recovery
Bila pasien telah melewati 24-48 jam fase kritis, reabsorpsi cairan dari
kompartemen extravascular terjadi dalam 48-72 jam. Keadaan umum membaik,
kembalinya nafsu makan, berkurangnya gejala gastrointestinal, hemodinamik stabil
dan cukup diuresis. Bradikardia dan perubahan EKG dapat terjadi pada fase ini.
Hematokrit kembali normal atau lebih rendah karena efek dilusi cairan yang
diberikan. Leukosit kembali meningkat disusul dengan meningkatnya trombosit.
(WHO, 2009)
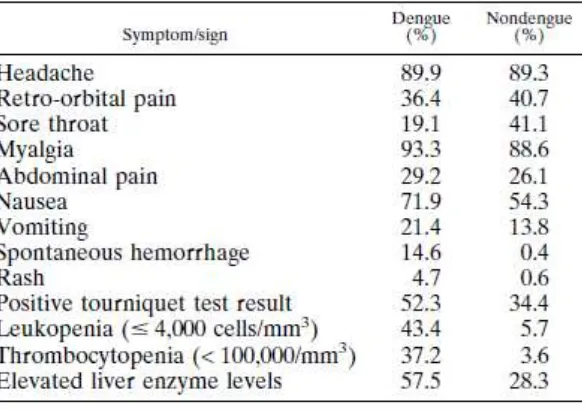
Primal Sudjana dkk, melakukan penelitian penelitian epidemiologi dengue dan DHF
di Bandung, Prop Jawa Barat mendapatkan menifestasi klinis yang dapat dilihat pada
tabel (Sudjana P, 2005)
Tabel 2.2 Manifestasi Klinis Dengue dan Non Dengue (Sudjana P, 2005)
2.8.Diagnosis Laboratorium
Diagnosis definitif infeksi virus dengue hanya dapat dilakukan di laboratorium
dengan cara, isolasi virus, deteksi antigen virus atau jaringan tubuh, dan deteksi
antibodispesifik dalam serum pasien (Wuryadi S, 2000)
2.8.1. Diagnosis serologis
Dikenal 6 jenis uji serologic yang biasa dipakai untuk menentukan adanya infeksi
virus dengue, yaitu :
2.8.1.1.Haemagglutination Inhibition test (HI test)
Diantara uji serologi, uji HI adalah uji serologi yang paling sering dipakai dan
dipergunakan sebagai baku emas pada pemeriksaan serologis. Terdapat beberapa
hal yang perlu diperhatikan pada uji HI ini :
a. Uji HI ini sensitive tetapi tidak spesifik, artinya dengan uji serologis ini tidak
b. Antibodi HI bertahan didalam tubuh sampai lama sekali (> 48 tahun), maka
uji ini baik dipergunakan pada studi sero-epidemiologi.
c. Untuk diagnosa pasien, kenaikan titer konvalesen empat kali kelipatan dari
titer serum akut atau konvalesen dianggap sebagi presumtif positif, atau
diduga keras positif infeksi dengue yang baru terjadi (recent dengue
infection) (Wuryadi S, 2000)
2.8.1.2.Complement Fixation test (CF test)
Uji komplemen fiksasi jarang dipergunakan sebagai uji diagostik secara rutin,
oleh karena selain cara pemeriksaan agak ruwet, prosedurnya juga memerlukan
tenaga pemeriksa yang berpengalaman. Berbeda dengan antibody HI, antibodi
komplemen fiksasi hanya bertahan beberapa tahun saja (sekitar 2 sampai 3 tahun)
(Wuryadi S, 2000)
2.8.1.3.Neutralization test (NF test)
Uji neutralisasi adalah uji serologi yang paling spesifik dan sensitive untuk virus
dengue. Biasanya uji neutralisasi memakai cara yang disebut plaque reduction
neutralization test (PRNT) yaitu berdasarkan reduksi dari plaque yang terjadi.
Saat antibody neutralisasi dapat dideteksi dalam serum hampir bersamaan dengan
HI antibodi tetapi lebih cepat dari antibodi komplemen fiksasi dan bertahan lama
(> 48 tahun). Uji neutralisasi juga rumit dan memerlukan waktu yang cukup lama
sehingga memerlukan waktu yang cukup lama sehingga tidak dipakai secara
rutin( Wuryadi S, 2000)
2.8.1.4.Uji ELISA Anti-Dengue IgM
Uji antibody-capture ELISA telah berhasil mengukur titer antibody IgM terhadap
virus dengue. IgM anti-Dengue timbul pada infeksi primer maupun sekunder.
IgM timbul sekitar hari ke 3 dan kadarnya meningkat pada akhir minggu pertama
sampai dengan minggu ke-3 dan menghilang pada minggu ke-6, sedang IgG
bertahan sampai berbulan-bulan. Pada infeksi sekunder kadar IgG telah
meningkat pada hari ke-2 melebihi kadar IgM. Uji ini telah dipakai untuk
membedakan infeksi virus dengue dari infeksi virus Japanese B ensefalitis.
Penelitian yang dilakukan Wu SJL dkk dengan menggunakan tes dipstick ELISA
untuk mendeteksi IgG dan IgM Anti dengue di dalam serum mennunjukkan
sensitivitas 97,9 % dan spesifitas 100 % (Wu SJL dkk, 1997). Sedangkan dengan
pemeriksaan rapid immunochromatographic untuk mendiagnosa adanya IgM dan
IgG Anti Dengue mendapatkan sensitivitas 100 % dan spesifitas 88 %
pemeriksaan ini juga untuk membedakan infeksi primer dan infeksi sekunder
dengue, Japanese Encephalitis disebabkan virus dan bukan infeksi flavivirus
(Vaughn DW dkk, 1998).Ada juga penelitian yang membandingkan 2 tes
komersial antara dipstick ELISA (Integrated Diagnostics, Baltimore, Md) dan test
immunochromatographic (Panbio, Brisbane, Australia) untuk menilai Ig M Anti
Dengue, dengan Dipstik ELISA mendapatkan hasil sensitivitas 92,6 % dan
spesifitas 94,3 %. Sedangkan test ICT Panbio mendapatkan senstivitas 97,9 %
dan spesifitas 97,1 % ( Wu SJL, 2000).
2.8.1.5.Uji Dengue NS1 antigen
Tahun 2002, team dari ”Institut Pasteur” menjelaskan percobaan untuk
mendeteksi Dengue NS1 antigen untuk infeksi DBD primer dan sekunder selama
fase akut (Alcon S dkk, 2002). Penelitian lain mendapatkan sensitivitas pada
infeksi DBD primer fase akut sebesar 97,3 % dibanding infeksi DBD sekunder
sebesar 70 % dengan nilai prediksi positif 100 % dan nilai prediksi negatif 97,3 %
(Kumarasamy V dkk, 2007). (DussartP dkk, 2006 ) melakukan penelitian dari
239 sampel serum pasien infeksi akut yang ditesting positip dengan RT-PCR atau
isolasi virus terhadap satu dari empat serotipe dengue mendapatkan sensitivitas
88,7 % (95 % confidence interval, 84,0 % – 92,4 %) 212 sampel positip dari
2.8.2. Reverse Transcriptase Polymerase Chain Reaction (RT-PCR)
Cara ini merupakan cara diagnosis yang sangat sensitif dan spesifik terhadap serotipe
tertentu. Cara ini dapat mendeteksi virus RNA dari spesimen yang berasal dari darah,
jaringan tubuh manusia dan nyamuk. Meskipun sensitivitas PCR sama dengan isolasi
virus, PCR tidak begitu dipengaruhi oleh penanganan spesimen yang kurang baik
(misalnya dalam penyimpanan dan handling), bahkan adanya antibodi dalam darah
juga tidak mempengaruhi hasil dari PCR. Selain untuk menentukan adanya RNA
virus dengue juga dapat menetukan serotipe virus dengue yang ditemukan. Hal ini
penting untuk dapat membuat pola distribusi serotipe virus dengue di berbagai
wilayah khususnya yang berbeda kondisi geografis dan klimatologisnya, seperti
daerah dataran rendah, dataran sedang dan dataran tinggi.Hingga saat ini telah
diketahui ada 4 serotipe virus dengue yaitu : Den-1, Den-2, Den-3 dan Den-4
(Wuryudi S, 2000)
2.8.3.Isolasi virus
Diagnosis pasti yaitu dengan cara isolasi virus dengue dengan menggunakan kultur
sel. Ada beberapa cara isolasi yang dikembangkan yaitu :
a. Inokulasi intraserebral pada bayi tikus albino umur 1 – 3 hari
b.Inokulasi pada biakan jaringan mammalia dan nyamuk Aedes albopictus
c.Inokulasi pada nyamuk dewasa secara intratorasik/intraserebral pada larva.
Faktor yang mempengaruhi keberhasilan isolasi virus adalah pengambilan spesimen
yang awal biasanya dalam lima hari setelah demam, penanganan spesimen serta
pengiriman spesimen yang baik ke laboratorium. Bahan untuk isolasi virus dengue
dapat berupa serum, plasma atau lapisan buffy-coat darah-heparinized. Keterbatasan
metode ini adalah sulitnya peralatan serta memerlukan waktu dua sampai tiga
2.9.Diagnosa Banding (Suhendro dkk, 2009)
Perlu dipertimbangkan bilamana terdapat kesesuaian klinis dengan Demam
Chikungunya, Malaria, Epstein-Barr Virus (EBV), Leptospirosis, Demam Thypoid,
Scarlet fever, Rickettsial diseases, Heapatitis A, Hantavirus (Suhendro dkk, 2009)
2.10. Penatalaksanaan (Suhendro dkk, 2009)
Tidak ada terapi yang spesifik untuk demam dengue, prinsip utama adalah terapi
sportif. Dengan terapi suportif yang adekuat angka kematian dapat diturunkan hingga
kurang dari 1 %. Pemeliharaan volume cairan sirkulasi merupakan tindakan yang
paling penting dalam penanganan kasus DBD. Asupan cairan pasien harus tetap
dijaga, terutama cairan oral. Jika asupan cairan oral pasien tidak mampu
dipertahankan, maka dubutuhkan suplemen cairan melalui intravena untuk mencegah
dehidrasi dan hemokonsentrasi secara bermakna.
Perhimpunan Dokter Ahli Penyakit Dalam Indonesia (PAPDI) bersama
dengan Divisi Penyakit Tropik dan Infeksi dan Divisi Hematologi dan Onkologi
Medik Fakultas Kedokteran Indonesia telah menyusun protokol penatalaksanaan
DBD pada pasien dewasa berdasarkan kriteria :
• Penatalaksanaan yang tepat dengan rancangan tindakan yang dibuat sesuai
dengan indikasi.
• Praktis dalam penatalaksanaannya
• Mempertimbangkan cost effectiveness.
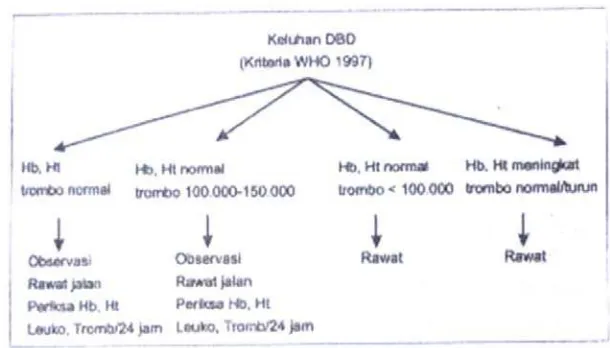
2.10.1.Protokol 1.Penanganan Tersangka (Probable) DBD Dewasa tanpa syok
Digunakan sebagai petunjuk dalam memberikan pertolongan pertama pada penderita
DBD di Instalasi Gawat Darurat dan juga dipakai sebagai petunjuk dalam
memutuskan indikasi rawat.
Seseorang yang tersangka DBD di Unit Gawat Darurat dilakukan
pemeriksaan hemoglobin (Hb), hematokrit (Ht), dan trombosit, bila :
• Hb, Ht dan trombosit normal atau trombosit antara 100.000-150.000, pasien
dapat dipulangkan dengan anjuran kontrol atau berobat jalan ke Poliklinik
dalam waktu 24 jam berikutnya ( dilakukan pemeriksaan HB, Ht, Leukosit
dan trombosit tiap 24 jam) atau bila keadaan penderita memburuk segera
kembali ke Unit Gawat Darurat.
• Hb, Ht normal tetapi trombosit <100.000 dianjurkan untuk dirawat.
• Hb,Ht meningkat dan trombosit normal atau turun juga dianjurkan untuk
dirawat.
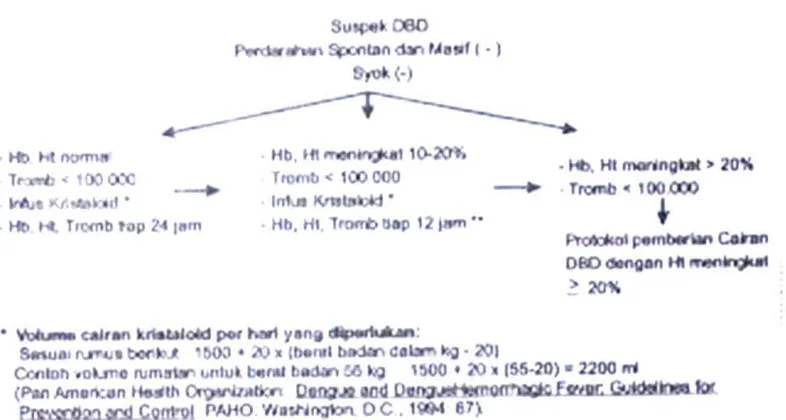
2.10.2.Protokol 2. Pemberian cairan pada tersangka DBD Dewasa di Ruang
Rawat
Pasien yang tersangka DBD tanpa perdarahan spontan dan masif dan tanpa syok
maka di ruang rawat diberikancairan infus kristaloid sesuai dengan rumus : 1500 +
{20 x (BB dalam kg-20)}. Contoh volume rumatan untuk BB 55 kg : 1500 +{20 x
(55-20)}= 2200 ml. Setelah pemberian cairan dilakukan pemeriksaan Hb, Ht tiap 24
jam :
• Bila Hb, Ht meningkat 10-20 % dan trombosit < 100.000 jumlah pemberian
cairan tetap seperti rumus diatas tetapi pemantauan Hb, Ht, Trombosit
dilakukan tiap 12 jam.
• Bila Hb, Ht meningkat > 20 % dan trombosit < 100.000 maka pemberian
cairan sesuai dengan protokol penatalaksanaan DBD dengan peningkatan HT
2.10.3. Protokol 3 Penatalaksanaan DBD dengan peningkatan Ht > 20 %
Meningkatnya Ht > 20 % menunjukkan bahwa tubuh mengalami defisit cairan
sebanyak 5 %. Pada keadaan ini terapi awal pemberian cairan adalah dengan
memberikan infus cairan kristaloid sebanyak 6-7 ml/kg/jam. Pasien kemudian
dipantau setelah 3-4 jam pemberian cairan. Bila terjadi perbaikan yang ditandai
dengan tanda-tanda hematokrit menurun, frekuensi nadi turun, tekanan darah stabil,
produksi urin meningkat maka jumlah cairan infus dikurangi menjadi 5
ml/kgBB/jam. Dua jam kemudian dilakukan pemantauan kembali dan bila keadaan
tetap menunjukkan perbaikan maka jumlah cairan infus dikurangi menjadi 3
ml/kgBB/jam. Bila dalam pemantaun keadaan tetap membaik maka pemberian
cairan dapat dihentikan 24-48 jam kemudian. Apabila setelah pemberian terapi
cairan awal 6-7 ml/kgBB/jam tapi keadaan tetap tidak membaik, yang ditandai
dengan hematokrit dan nadi meningkat, tekanan nadi menurun < 20 mmHg, produksi
urin menurun, maka kita harus menaikkan jumlah cairan infus menjadi 10
ml/kgBB/jam. Dua jam kemudian dilakukan pemantauan kembali dan bila keadaan
menunjukkan perbaikan maka jumlah cairan infus dikurangi menjadi 5
ml/kgBB/jam tetapi bila keadaan tidak menunjukkan perbaikan maka jumlah cairan
infus dinaikkan menjadi 15 ml/kgBB/jam dan bila dalam perkembangannya kondisi
menjadi memburuk dan didapatkan tanda-tanda syok maka pasien ditangani sesusi
dengan protokol tatalaksana sindrom syok dengue pada dewasa. Bila syok telah
Gambar 2.8. Protokol 3 Penatalaksanaan DBD dengan peningkatan Ht > 20 %
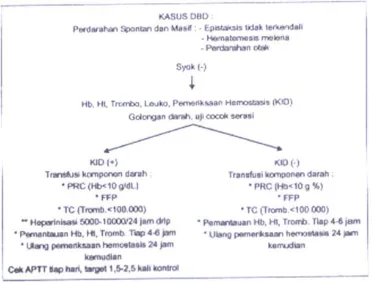
2.10.4. Protokol 4. Penatalaksanaan Perdarahan Spontan pada DBD Dewasa
Perdarahan spontan dan masif pada penderita DBD dewasa adalah : perdarahan
hidung/epistaksis yang tidak terkendali walaupun telah diberikan tampon hidung,
perdarahan saluran cerna (hematemesis dan melena atau hematoskesia), perdarahan
saluran kencing (hematuria), perdarahan otak atau perdarahan tersembunyi dengan
jumlah perdarahan sebanyak 4-5 ml/kgBB/jam. Pada keadaan seperti ini jumlah dan
kecepatan pemberian cairan tetap seperti keadaan DBD tanpa syok lainnya.
mungkin dengan kewaspadaan Hb, Ht dan trombosis serta hemostasis harus segera
dilakukan dan pemeriksaan hb,Ht dan trombosit sebaiknya diulang setiap 4-6 jam.
Pemberian heparin diberikan apabila secara klinis dan laboratoris didapatkan
tanda-tanda koagulasi intravaskular diseminata (KID). Transfusi komponen darah
diberikan sesuai indikasi. FFP diberikan bila didapatkan defisiensi faktor-faktor
pembekuan (PT dan APTT yang memanjang), PRC diberikan bila nilai Hb kurang
dari 10 g/dl. Transfusi trombosit hanya diberikan pada pasien DBD dengan
perdarahan spontan dan masif dengan jumlah trombosit <100.000/mm3 disertai atau tanpa KID.
Gambar 2.9 Protokol 4 Penatalaksanaan Perdarahan Spontan pada DBD Dewasa
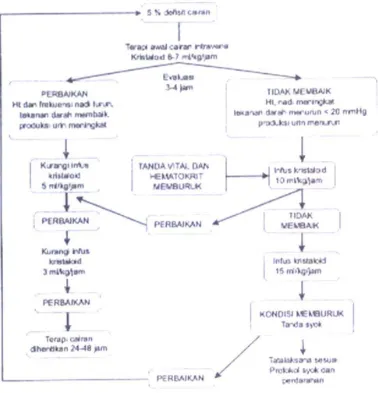
2.10.5. Protokol 5.Tatalaksana Sindrom Syok Dengue pada Dewasa
Bila kita berhadapan dengan Sindrom Syok Dengue (SSD) maka hal pertama yang
harus diingat adalah bahwa renjatan harus segera diatasi dan oleh karena itu
penggantian cairan intravaskular yang hilang harus segera dilakukan. Angka
kematian sindrom syok dengue sepuluh kali lipat dibandingkan dengan penderita
mendapat pertolongan/pengobatan, penatalaksanaan yang tidak tepat termasuk
kurangnya kewaspadaan terhadap tanda tanda renjatan dini, dan penatalaksanaan
renjatan yang tidak adekuat.
Pada kasus SSD cairan kristaloid adalah pilihan utama yang diberikan. Selain
resusitasi cairan, penderita juga diberikan oksigen 2-4 liter/menit. Pemeriksaan –
pemeriksaan yang harus dilakukan adalah pemeriksaan darah perifer lengkap (DPL),
hemostasis, analisis gas darah, kadar natrium, kalium dan klorida, serta ureum dan
kreatini.
Pada fase awal, cairan elektrolit diguyur sebanyak 10-20 ml/kgBB dan
dievaluasi setelah 15-30 menit. Bila renjatan telah teratasi (ditandai dengan tekanan
darah sistolik 100 mmHg dan tekanan nadi lebih dari 20 mmHg, frekuensi nadi
kurang dari 100 kali per menit dengan volume yang cukup, akral teraba hangat, dan
kulit tidak pucat serta diuresis 0,5-1 ml/kgBB/jam) jumlah cairan dikurangi menjadi
7 ml/kgBB/jam. Bila dalam waktu 60-120 menit keadaan tetap stabil pemberian
cairan menjadi 5 ml/kgBB/jam. Bila dalam waktu 60-120 menit kemudian keadaan
tetap stabil pemberian cairan menjadi 3 ml/kgBB/jam. Bila 24-48 jam setelah
renjatan teratasi tanda-tanda vital dan hematokrit tetap stabil serta diuresis cukup
maka pemberian cairan infus harus dihentikan (karena jika reabsorbsi cairan plasma
yang mengalami ekstravasasi telah terjadi, ditandai dengan turunnya hematokrit,
cairan infus terus diberikan maka keadaan hipervolemi, edema paru atau gagal
jantung dapat terjadi).
Pengawasan dini kemungkinan terjadinya renjatan berulang harus dilakukan
terutama dalam waktu 48 jam pertama setelah terjadi renjatan (karena selain proses
patogenesis penyakit masih berlangsung, ternyata cairan kristaloid hanya sekitar 20
% saja yang menetap dalam pembuluh darah setelah 1 jam saat pemberian). Oleh
karena untuk mengetahui apakah renjatan telah teratasi dengan baik, diperlukan
pemantauan tanda vital yaitu status kesadaran, tekanan darah, frekuensi nadi,
frekuensi jantung dan nafas, pembesaran hati, nyeri tekan daerah hipokondrium
kanan dan epigastrik, serta jumlah diuresis. Diuresis diusahakan 2 ml/kgBB/jam.
Bila setelah fase awal pemberian cairan ternyata renjatan belum teratasi,
maka pemberian cairan kristaloid dapat ditingkatkan menjadi 20-30 ml/kgBB, dan
kemudian dievaluasi setelah 20-30 menit. Bila keadaan tetap belum teratasi, maka
perhatikan nilai hematokrit. Bila nilai hematokrit meningkat berarti perembesan
plasma masih berlangsung maka pemberian cairan koloid merupakan pilihan, tetapi
bila nilai hematokrit menurun, berarti terjadi perdarahn (internal bleeding) maka
pada penderita diberikan transfusi darah segar 10 ml/kgBB dan dapat diulang sesuai
kebutuhan.
Sebelum cairan kristaloid diberikan maka sebaiknya kita harus mengetahui
sifat-sifat cairan tesebut. Pemberian koloid sendiri mula-mula diberikan dengan
tetesan cepat 10-20 ml/kgBB dan dievaluasi setelah 10-30 menit. Bila keadaan tetap
belum teratasi maka untuk memantau kecukupan caian dilakukan pemasangan
kateter vena sentral, dan pembeian koloid dapat ditambah hingga jumlah maksimum
30 ml/kgBB dengan sasaran tekanan vena sentral 15-18 cmH2O. Bila keadaan tetap
belum teratasi harus diperhatikan dan dilakukan koreksi terhadap gangguan asam
basa, elektrolit, hipoglikemia, anemia, KID, infeksi sekunder. Bila tekanan vena
sentral penderita sudah sesuai dengan target tetapi renjatan tetap belum teratasi maka
Gambar 2.10 Protokol 5 Tatalaksana Sindrom Syok Dengue pada Dewasa
2.11. Psidium Guajava (Gupta GK dkk, 2011), (Joseph B, 2011), (Kumar A, 2012)
Guava (Psidium guajava L) termasuk tanaman famili Myrtaceae, banyak
terdapat di negara tropis. Mulai dari akar, batang, daun dan buah Jambu biji
mengandung senyawa kimia yang banyak manfaatnya.
2.11.1.Kandungan Kimia dan Mineral Psidium Guajava
2.11.1.1.Buah Jambu Biji
Kandungan kimia dan mineral yang terdapat dalam nuah jambu biji
dalam buah yang berkombinasi dengan phosporic, oxalic dan malic acids. Juga
mengandung saponin berkombinasi dengan oleanolic acid, morin-3-O-α
-L-lyxopyranoside, morin-3-O-α-arabopyranoside, flavonoids, guaijavarin dan
quercetin.
2.11.1.2.Batang pohon Jambu Biji
Mengandung 12-30 % tannin, polyphenols, resin, kristal calcium oxalate.
2.11.1.3.Akar pohon Jambu Biji
Mengandung tannin, leukocyanidins, sterols, gallic acid. Juga kaya akan
karbohidrat dan garam.
2.11.1.4.Daun Jambu Biji (Psidii folium)
Pada daun jambu biji mengandung resin, fat, cellulose, tannin, questrin,
flavonoid, volatile oil, chlorophyll, garam mineral, juga minyak esensial : α-pinene,
β-pinene,limonene, menthol, terpenyl acetate, isopropyl alcohol, longicyclene, caryophyllene, β-bisabolene, caryophyllene oxide, β-caponene, farnesene, humulen.,
selinene, cardinene, curcumene, nerolidiol, β-sitosterol, ursolic, crategolic,
guayavolic acid.
2.11.2.Aktifitas Antibakterial
Ekstrak Psidium Guajava pada uji in vitro mempunyai efek sebagai
antimikrob terhadap E.coli, Salmonella typhi, Staphylococcus aureus, Proteus
Mirabilis, Shigella dysenteria. Daun jambu biji kaya akan tannin dan mempunyai
efek antiseptik. Dilaporkan bahwa daun jambu biji mempunyai aksi antimikroba
yang kuat terhadap Sarcina lutea, Staphylococcus aures, Mycobacterium phlei. Ada
4 kandungan antibakterial yang diisolasi dari daun jambu biji, 2 jenis flavonoid :
guaijavarin dan quercetin dan 2 flavonoid glycosides : morin-3-O-α
-L-lyxopyranoside, morin-3-O-α-arabopyranoside . MIC (Minimum inhibition
concentration) dari morin-3-O-α-L-lyxopyranoside, morin-3-O-α-arabopyranoside